Buku Saku Klinis Kardiovaskular
Buku Saku Klinis Kardiovaskular
Diunggah oleh
Rismanto TorsioHak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Buku Saku Klinis Kardiovaskular
Buku Saku Klinis Kardiovaskular
Diunggah oleh
Rismanto TorsioHak Cipta:
Format Tersedia
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
ELEKTROKARDIOGRAFI (EKG)
Pendekatan (pendekatan yang sistematis merupakan hal yang vital)
Kecepatan dan irama
Interval (? BBB) dan aksis (? LAD / RAD)
Pembesaran ruang jantung (? LAE / RAE, ? LVH / RVH)
Perubahan kompleks QRST (? Gelombang Q, progresi gelombang R buruk, elevasi
atau depresi segmen ST, atau inversi gelombang T)
Aksis
Mengidentifikasi sadapan ekstremitas dengan kompleks isoelektrik pertengahan
(mean) aksis QRS tegak lurus dengannya
Periksa sadapan yang tegak lurus untuk menentukan apakah pertengahan aksis QRS
adalah +900 atau -900 dari sadapan isoelektrik
Gambar 1 1. Determinasi aksis QRS
Deviasi aksis ke kiri (LAD)
Definisi : aksis > -30 0
-120
AVR 0
-90
Determinasi : S > R pada sadapan II
0
0
-60
AVL
Etiologi
-30
-150
Hemiblok anterior kiri (LAHB)
0
10
+ 180
+ 150
III
II
+ 120
AVP 0
Left bundle branch block (LBBB)
+ 30
Hipertrofi ventrikel kiri (LVH)
Infark miokardium (IM) inferior
+ 60
+ 90
Deviasi aksis ke kanan (RAD)
Definisi : aksis > +900
Determinasi : S > R pada sadapan I
Etiologi
Hipertrofi ventrikel kanan (RVH)
Hemiblok posterior kiri (LPHB)
IM lateral
Penyakit paru obstruktif menahun /
PPOM (biasanya tidak pada > + 110 0)
Diafragma yang mengalami elevasi
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Left
Kriteria
bundle
branch
block Right
bundle
branch
(LBBB)
(RBBB)
1. QRS 120 mdet
1. QRS 120 mdet
2. Gelombang
monofasik, 2. Terdapat pola rsR pada
menghilang
block
dan
melebar
sadapan prekordial kanan
pada sadapan I, V5 & V4 3. Gelombang S melebar pada
(
gelombang
apabila
sadapan I, V5 dan V6
kardiomegali)
3. Tidak ada Q pada sadapan I,
V5 & V6
4. Kelainan
posisi
gelombang
ST
dan
yang
berlawanan dengan defleksi
mayor kompleks QRS
5. Progresi gelombang R
buruk
(PRWP),
LAD,
gelombang Q pada sadapan
inferior
Kompleks
V1
V1
QRS
V6
V6
EKG
Etiologi
Penyakit jantung koroner (PJK), PJK,
hipertensi,
CMP,
kor
degenerasi pulmonale, CMP, degenerasi
sistem konduksi
Left anterior hemiblock (LAHB)
Kriteria
hipertensi,
sistem konduksi
Left
posterior
hemiblock
(LPBH)
1. LAD (aksis > -30 0 dan biasanya 1. RAD (aksis > +100 0)
>- 60 0)
2. Kompleks rS pada sadapan I
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
; kompleks qR pada sadapan
2. Kompleks qR pada sadapan I,
III
kompleks rS pada sadapan III
3. QRS < 120 mdet
3. QRS < 120 mdet
Etiologi Varian normal, PJK, hipertensi, Jarang normal ; PJK, hipertensi,
CMP, AS
CMP, stenosis aorta (AS)
Interval QT yang memanjang
CAD, kardiomiopati, prolapsus katup mitral
Bradikardia berat atau blok AV derajat tinggi
Obat obatan jantung : antiaritmia kelas IA (contoh : kuinidin atau prokainamid),
kelas IC (QRS memanjang : QT memanjang, namun ST tidak memanjang) , dan kelas
III (contoh : sotasol, amiodaron)
Obat obatan psikotropik : fenotiazin, antidepresan trisiklik
Obat obat lain : antihistamin non-sedatif, makrolid, antijamur derivat azol
Gangguan elektrolit : hipolaksemia, ? hipokalemia, ? hipomagnesemia
Disfungsi sistem saraf otonom : perdarahan intrakranial (biasanya disertai gelombang
T terbalik yang dalam), stroke, diseksi leher radikal, endarterektomi karotis
Lain lain : hipotiroidisme, hipotermia
Kongenital (Sindrom Jervell-Lange-Nielson dan Romano-Ward)
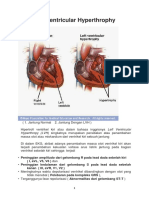
Pembesaran atrium kiri (LAE)
Kriteria
> 120 m det
Gelombang
P EKG
II
Pembesaran atrium kanan (RAE)
> 40 mdet
V1
atau
> 1 mm
V1
> 25 mm
II
> 15 mm
atau
Sistem penilaian LVH Romhilt Estes
Kriteria
Nilai
Amplitudo (adanya hal hal berikut)
Gelombang R atau S terbesar pada sedapan ekstremitas 20 mm
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
S pada V1 atau V2 30 mm
R pada V5 atau V6 30 mm
Perubahan ST-T s (kelainan posisi berlawanan dengan defleksi mayor
kompleks QRS)
Tanpa digoskin
Dengan digoskin
Pembesaran atrium kiri
Deviasi aksis ke kiri ( -30 0)
Durasi QRS 90 mdet
Defleksi intrinsik pada V5 atau V6 50 mdet
Nilai 4 = kemungkinan LVH
Sensitifitas 30 54 %
Nilai 5 = LVH definitif
Spesifisitas 83 - 97 %
(Am Heart 75 : 752, 1968)
Kriteria RVH
Penurunan
Sensitivitas
rasio
R/S
di 28 70 %
Spesifikasi
Spesifikasi
pada PPOM
tanpa PPOM
25 %
67 76 %
prekordium
Deviasi aksis ke kanan ( + 100 0)
12 55 %
87 95 %
96%
Rasio R/S pada V1 > 1
6 42 %
89 %
98 %
R pada V1 7 mm
2 23 %
94 %
94%
(Am Cardiol 7 : 481, 1961 : Chest 65 : 622, 1974 ; dan Chau,
Elektrocardiography in Clinical Practice. 4th ed, 1996)
Gelombang O patologis
Definisi : tinggi gelombang R 40 mdet atau > 25 % tinggi pada kompleks QRS
yang bersangkutan
Gelombang q kecil (septum) pada sadapan I, aVL, V5 dan V6 normal
Gelombang Q tersendiri pada sadapan III, aVR, dan V1 bisa juga normal
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Progresi gelombang R buruk (PRWP) (Arch Intern Med 142 : 1145, 1982)
Definisi : Hilangnya gaya anterior tanpa gelombang Q yang jelas ; gelombang R pada
sadapan V3 3mm
Etiologi
Infark miokardium anteroseptal lama (biasanya gelombang R pada sadapan V3
1,5 mm, ST persisten atau inversi gelombang T (TWI) pada sadapan V2 dan
V3)
Kardiomiopati
LVH (RWP yang terlambat dalam voltase prekordial kiri prominen)
RVH / PPOM (gelombang R kecil dan gelombang S prominen pada sadapan I)
LBBB
Rotasi jantung searah jarum jam
Pemasangan sadapan di tempat yang salah
Elevasi ST
Infark miokardium akut (IMA) : kecembungan bertambah, inversi gelombang T /
TWI) atau riwayat IM dengan elevasi ST persisten
Spasme koroner (angina Prinzmetal)
Perikarditis (difus, kecekungan bertambah segmen ST ; berhubungan dengan PR
; gelombang T biasanya tegak lurus sementara segmen ST ), miokarditis, kontusio
jantung
Repolarisasi awal yang normal : paling sering terlihat pada sadapan V2 - V3 dan
pada dewasa muda.
Titik 1 - 4 mm, takik pada penurunan tajam gelombang R kecekungan
bertambah pada segmen ST;
Gelombang T yang besar, perbandingan elevasi ST / amplitudo gelombang T <
25%
Pola mungkin hilang dengan olahraga
Repolarisasi abnormal yang berhubungan dengan LBBB atau LVH (biasanya hanya
pada sadapan V1 - V2)
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Depresi ST
Iskemia miokardium ( abnormalis gelombang T)
Efek digitalis (bukan tanda intoksida digoksin ; kenyataanya, sangat kurang
berkorelasi dengan kadar digoksin)
Hipokalemia ( gelombang U)
Repolarisasi abnormal yang berhubungan dengan LBBB atau LVH (biasanya hanya
pada sadapan V5, V6, I, aVL)
Inversi gelombang T (TWI)
Iskemik atau infark miokardium
Perikarditis
Kardiomiopati
Repolarisasi abnormal yang berhubungan dengan LBBB atau LVH
Pasca takikardia atau pasca pacu jantung
Elektrolit PaO2, PaCO2, pH, atau gangguan suhu tubuh inti
Perdarahan intrakranial (biasanya dengan QT)
Varian normal pada sadapan yang kompleks QRS-nya predominan negatif (contoh :
sadapan III, aVF, V1, aVL, aVR)
Sindrom gelombang T Juvenil (TWI persisten pada sadapan prekordial di atas dan
meliputi V4)
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
NYERI DADA
PENYEBAB YANG BERASAL DARI JANTUNG
Gangguan
Karakteristik tipikal
Angina
Tekanan
Pemeriksaan diagnostik
substermalleher, EKG s (ST , ST , dan atau
rahang, lengan, durasi <30 menit TWI)
dipsun,
diaforesis,
N/V
diperberat oleh kerja keras, hilang
dengan nitrogliserin/istirahat
Infark miokardium
Sama dengan angina namum EKG s (ST , ST dan atau
intensitasnya, durasi >30 menit
TWI CPK-MB atau troponin
Perikarditis
Nyeri tajam menyekam kebahu Suara
gesekan
pericardium
diperberat oleh respirasi hilang (pericardial friction rub) EKG
s (ST yang cekung dan
bila duduk kearah depan
difusi) efusi pericardium
Diseksi aorta
Nyeri mendadak, seperti teriris Tekanan
darah
atau tersayat pisau, dipertengahan asimetris,
Al
skapula posterior atau anterior
atau
nadi
kasus
baru
pelebaran mediastinum pada
rontgen toraks lumen palsu
pada
tomografi
komputer
(CT), ekotransesopagus (TEE),
angiografi, atau MRI
PENYEBAB YANG BERASAL DARI PARU
Gangguan
Karakteristik tipikal
Pneumonia
Pleuritik,
Pemeriksaan diagnostik
dispnu, Demam,
takipnu,
krepitasi
dan
demam, batuk, sputum konsolidasi, infiltrat pada rontgen toraks
Pleuritis
Nyeri tajam, pleuritik
Suara gesekan pleura (pleural friction rub)
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Pneumotoraks
tajam, Hipersonol unilateral, bunyi nafas,
Unilateral
pleuritik
onset pneumotoraks pada rontgen toraks
mendadak
Edema paru
Pleiritik,
onset Takipnu, takikardia, hipoksemia, Scan
ventilasi/perfusi atau angiogram paru
mendadak
Hipertensi
Dipsnu, beban latihan Hipoksemia, P2 d,S3&S4 di sisi kanan
pulmonal
fisik
PENYEBAB YANG BERASAL DARI SALURAN CERNA
Gangguan
Karakteristik tipikal
Refluks esofagus
Rasa terbakar substemal, rasa Pemeriksaan pH esofagus,
asam
dimulut
Pemeriksaan diagnostik
kombinasi uji perfusi asam bemstein
hipersaliva dan regurgitasi asam EGD
diperberat oleh makan, posisi
berbaring
hilang
dengan
antasida
Spasme esofagus
Nyeri substermal yang hebat Pemeriksaan serial saluran
diperberat saat menelan hilang cerna atas manometri
dengan nitrogliserin atau CCB
Ruptur Mallory-Weiss
Penyakit
peptikum
Tercetus karena muntah
EGD
ulkus Nyeri epigastrik yang hilang EGD, uji H. pylori
dengan antasida hematemesis,
menelan
Penyakit empedu
Nyeri perut kuadran kanan atas, USG kuadran kanan atas,
mual/muntah
diperberat
oleh uji fungsi hati
makanan berlemak
Pankreatitis
Rasa
tidak
dipunggung/epigastrium
nyaman amilase dan lipase, CT
abdomen yang abnormal
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
PENYEBAB YANG BERASAL DARI MUSKULOSKELETAL DAN YANG
LAINNYA
Gangguan
Karakteristik tipikal
Pemeriksaan diagnostik
Kostokondritis
Nyeri tumpul atau tajam yang Nyeri tekan ketika dipalpasi
terlokalisir
karena
gerakan, Rontgen foto
Penyakit
Tercetus
servikal/OA
berlangsung dalam hitungan detik
hingga jam
Herpes zoster
Nyeri unilateral yang hebat
Ruam
dematomal
temuan sensorik
Ansietas
rasa sesak
dan
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
EVALUASI NON-INVASIF PADA PJK
Kemungkinan Pra Uji PJK
Nyeri nonangina = 0 atau
Angina atipikal = 2 dari 3
Angina tipilak = 3
1dari 3 gejala
gejala
dari 3 gejala
Usia
Pria
Wanita
Pria
Wanita
Pria
Waniat
30-39
5%
1%
22 %
4%
70 %
26 %
40-49
14 %
3%
46 %
13 %
87 %
55 %
50-59
22 %
8%
59 %
32 %
92 %
80 %
60-69
28 %
19 %
67 %
54 %
94 %
91 %
Gejala: (1) nyrti pada substernal, (2) tercetus karena pengerahan tenaga, (3) hilang
dengan istirahat atau nitrogliserin (N Engl J Med 300:1350, 1979)
Uji toleransi latihan
Indikasi : mendiagnosis PJK, mengevaluasi pasien yang diketahui PJK dan
mengubah status klinisnya, resiko peningkatan pasien terhadap sindrom koroner akut,
melokalisasi iskemia (diperlukan pencitraan radionuklir)
Kontraindikasi : IMA dalam 48 jam, angina tak stabil yang tidak berespon dengan
terapi, diketajui terdapat stenosis koroner cabang utama, stenosis aorta berat, gagal
jantung kongestif simtomatik, artimia yang tak erkontrol
Pilihan latihan : protokol baku Bruce atau modifikasinya, subaksimal, atau terbatasgejala
Pilihan obat : (untuk pasien yang tidak bisa melakukan latihan).
Vasodilatasi koroner : dipiridamol atau adenosin (mungkin mencetuskan bradikardia
dan bronkospasme).
Kronotropil/inotropik : dobutamin (mungkin mencetuskan takiaritmia)
Pilihan pencitraan : (untuk pasien yang pemeriksaan EKG, uji farmakologi, atau
lokalisasi iskemianya tidak dapat dinilai.
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
EKG tak dapat dinilai = terpacu, LBBB, ST saat istirahat >1mm, digoksin? LVH(=
sensitivitas, spesifisitas), radionuklir WPW (thallium-201 atau
99m
Tc-sestaMIB)
atau ekokardiografi
Uji
Sensitivitas
ETT
-60
Spesifisitas
Keterangann
-80
Sensitivitas 90 % untuk 3VD,
namun <50 % untuk IDV
ETT-Thal atau MIBI
80-90
sensitif dan spesifik, namun
70-90
biaya , melokalisasi iskemia
Adenosin/dobutamin
80-90
70-90
Efek samping obat seperti yang
MIBI
tercantum diatas
Latihan/dobutamin
80-90
70-90
Melokalisasi iskemia, menilai
ECHO
LVEF;tergantung operator
(IACC 25:521 dan 30:260, 1997, Am Heart J 130:373, 1995, IAMA 280:913, 1998)
Hasil Uji
Denyut nadi (harus mencapai 85% denyut nadi maksimal yang diperkirakan selama
uji latihan supaya bernilai diagnnostik) dan respon tekanan darah
Kapasitas latihan maksimal yang dicapai (METS atau menit)
Perubahan EKG : kemungkinan ST , menurun atau horizontal pada PJK;
kemungkinan besar ST
Pencitraan : Defek radionuklir (reversibeliskemik;tetapinfarrk) atau abnormalitas
gerakan dinding dengan ekokardiografi (reversibeliskemia;tetapinfark)
Prognosis dan Skor Treadmil Duke
= waktu latihan (menit) (5 deviasi ST pada sadapan manapun)
-(4 x indeks angina)
Indeks angina adalah 0 bila tidak ada angina; 1 jika angina non-limiting; 2 jika angina
menjadi alasan diberhentikannya latihan
Pasien rawat inap
Kategori
Skor
% Pasien
Pasien rawat jalan
Mortalitas
Kelangsung
Kelangsunga
1tahun
an hidup 4
pasien
n hidup 4
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
thn
thn
Rendah
34 %
<1%
98 %
62 %
99 %
Sedang
-10
57 %
2-3 %
92 %
34 %
95 %
9%
5 %
71%
4%
79 %
hingga +
4
Tinggi
11
(Ann Intern Med 106:793, 1987 dan N Engl J Med 325:849, 1991)
Hasil uji beresiko tinggi
Kriteria (Am J Cardiol 46:21, 1980&Braunwald, Heatr disease, ed 5, 1997)
EKG : 2mm ST, 1mm ST selama stadium 1, ST 6 menit pada masa
penyembuhan, ST pada 5 sadapan, ST, VT
Implikasi : perkiraan nilai positif (PPV) 50% untuk cabang utama kiri arteri
koronaria atau 3VD, karena itu pikirkan angiografi dan revaskularisasi jika sesuai.
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
ANGINA PEKTORIS TIDAK STABIL
(UAP, UNSTABLE ANGINA PECTORS)
Klasifikasi Braunwald (Circulation 80 : 410, 1989)
Derajat keparahannya
I. = Onset baru dari angina berat atau angina yang bertambah ; tanpa nyeri
Saat istirahat
II. = Angina saat istirahat dalam bulan terakhir namun tidak dalam 48 jam
sebelumnya
III. = Angina saat istirahat 48 jam sebelumnya
Keadaan Klinis
A. = Angina pektoris tidak stabil sekunder karena keadaan ekstrakardiak yang
kebutuhan O2 miokardium atau asupan O2
B. = UAP primer
C. = UAP pascainfark (dalam 2 minggu setelah riwayat infark miokardium
sebelumnya)
Spektrum sindrom koroner akut (ACS)
Gambar 1-2. Spektrum sindrom koroner akut
Plak aterosklerosis koroner
Ruptur plak
Tetap
Trombosis koroner
Oklusi sebagian
Oklusi
STDepresi dan / atau
Inversi gelom bang T
Troponin dan CPK - MB -
Angina Stabil
Elevasi ST
Troponin + dan CPK - MB -
Angina tidak
stabil (UAP)
UAP berat atau
mikroinfark
IM nongelombang
Q
Troponin and CPK - MB +
IM gelombang
Q
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Stratifikasi risiko dan triase UAP
Faktor
Risiko tinggi
Anamnesis
Angina
Risiko sedang
Risiko rendah
saat Angina noktumal Angina kresendo
istirahat
yang atau saat istirahat
berlanjut
>
20 Onset baru angina Onset baru angina
menit
berat
ringan
Usia > 65 tahun
Pemeriksaan
Regurgiatsi mitral
(MR)
baru
perburukan
Edema paru, bising
paru, atau S3
Hipotensi
EKG
Gelombang T s Normal atau tidak
ST 1 mm
; gelombang Q ada d
atau
ST
saat
istirahat
Petanda
Troponin jantung +
Triase
ICU
CCU
/ Monitor
Troponin jantung jantung Evaluasi
pasien
monitor di tempat di tempat tidur
rawat jalan dalam
tidur
72 jam
( ACC 11 : 20, 1988; ACC 16 : 304, 1990;Am Med 91 : 493, 1991;Clinical
Cardiology 16 : 397, 1993;Braunwald etal. Unstable Angina : Diagnosis and
Management. AHCPR Pub No 94-0602, 1994;N Engl Med 335 : 1333 dan 1342,
1996;Circulation 93 : 1651, 1996 dan 97 : 1195, 1998)
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Penatalaksanaan
Obat
Dosis
Keterangan
Aspirin
325 mg Po qd
50 - 70 % kematian
Dosis pertama digerus atau infark miokardium
(N Engl Med 319 :
atau dikunyah
1105, 1998;RISC, Lancet
336 : 827, 1990)
Heparin IV
80 U/ kg IVB (maksimal 24 % kematian atau
(tanpa fraksi)
5000 U) 14 U/ kg / infark miokard (AMA
jam (maksimal 1000 U / 276 : 811, 1996)
jam)
titrasi
untuk
mencapai aPTT 50 - 70
Nitrogliserin IV
10 - 1000 mikrogram / gejala angina, tanpa
menit
Penyekat beta
mortalitas
Metoprolol 5 mg IV tiap gejala angina
5 x 3 jam, kemudian 25 Kontraindikasi
terhadap
mg per oral (PO) tiap 6 gagal jantung kongestif
jam, titrasi hingga denyut
jantung 55 - 60
LWMH
Enoxaparin 1 mg / kg SC 15 - 20 % kematian,
2x sehari selama 2-8 hari
IM, iskemia
pemberian awal 30 mg Pertimbangkan
IV bolus dalteparin 120 penggunaan
selain
IU / kg SC 2x sehari heparin tanpa fraksi pada
selama 5-6 hari
pasien
yang
berisiko
tinggi
(ESSENCE, N Engl
Med
337
447,
1997;Circulation 96 : 61,
1997;FRISC-II,
Lancet
354 : 701, 1999;TIMI-
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
IIB, Circulation 100 :
1593, 1999)
10 - 20 % kematian
Penghambat GP IIb / IIIa
Abciximab
0,25 mg / kg IVB 10 atau MI
mikrogram
menit Pertimbangkan
selama 18-24 jam
Eptifibatide
pasien
yang
pada
berisiko
180 mikrogram / kg IVB tinggi, menjalani PTCA,
2 mikrogram / kg / atau sulit disembuhkan
menit selama 72 jam
Tirofiban
(PURSUIT, N Engl
0,4 mikrogram / kg / Med 339 : 436, 1998
menit selam 30 menit
PRISM PLUS N Engl
0,1 mikrogram / kg / Med 338 : 1488, 1998)
menit selama 48-108 jam
Invasif Dini vs. Pendekatan Konservatif
Pendekatan invasif dini : angiografi dalam 24 48 jam revaskularisasi (PTCA
atau CABG) apabila anatominya sesuai
Pendekatan konservatif : angiografi revaskularisasi hanya jika terjadi iskemia
rekurens atau ETT submaksimal positif atau suatu ETT tingkat penuh positif yang
bermakna
Tidak ada konsensus yang jelas pendekatan mana yang paling penting ; terdapat 3
percobaan utama secara acak :
TIMI IIIB (Circulation 89 : 1545, 1994) : perbedaan kecil dalam hal kecepatan
intervensi antara kelompok invasif dan konservatif selama 6 minggu (61 % vs. 49 %),
tidak ada perbedaan pada angka kematian maupun yang terkena IM
VANQWISH (N Engl Med 338 : 1785, 1998) : pada populasi jumlah penderita PJKnya lebih banyak (50 % dengan 3VD atau penyakit cabang utama kiri), terdapat angka
kematian atau terkena IM yang lebih tinggi pada kelompok invasif, namun ini dibatasi
pada pasien yang menjalani CABG awal
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
FRISC II (Lancet 354 : 708, 1999) : dengan perbedaan yang besar dalam hal
kecepatan intervensi antar kelompok invasif dan konservatif selama 30 hari (~ 75 %
vs. ~ 20 %) dan penggunaan stent intrakoroner, terdapat 22 % kematian atau IM
pada kelompok invasif.
Keuntungan terbesar tampak pada pasien berisiko tinggi dengan ST pada entri atau
suatu troponin +.
Gambar 1 3. Penatalaksanaan pendekatan terhadap angina tak stabil
Pe natalaksanaa n UAP
Sta bilisasi m ed is awa l
Tida k m enstab ilka n
Angiogra fi
+ intervensi
Mensta bilkan
Atau
Pe ndeka tan Konservatif
Pendeka ta n Invasif
? Pertimb angkan p ad a risiko tinggi, p asca
infark, da n trop onin + angina
Terap i medis selam a 48 - 72 jam
Angina
Bukan a ng ina
ETTsubm aksim al
Positif
Angiogra fi
+ inte rvensi
Neg atif
Ob at pilihan di ruma h
Angina
Buka n ang ina
ETTting ka t p enuh dalam 4 - 6 m inggu
Po sitif
b erma kna
Nega tif atau positif ring an
Terap i m ed is dilanjutkan
Prognosis
Lebih dari 30 50 % pasien yang dirawat dengan UAP memiliki prognosis yang
sama dengan pasien IM
~ 10 % kemungkinan meninggal atau reinfark nonfatal dalam 30 hari berurutan
Perkiraan mortalitas : UAP pascainfark, tampak ST , troponin jantung +, usia > 65
tahun
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
INFARK MIOKARDIUM AKUT (IMA)
Etiology
Aterosklerosis ruptur plak trombosis arteri koronia
Spasme arteri koronaria (termasuk yang terinduksi kokain)
Diseksi aorta yang meluas ke dalam arteri koronaria (biasanya RCA IMI)
Emboli pada arteri koronaria (seperti : pada pasien dengan endokarditis, katup jantung
prostetik, trombus muralis, miksoma)
Vaskulitis (seperti : penyakit Takayasu, sindrom Kawasaki)
Miokarditis (nekrosis miokardium, walaupun tidak disebabkan oleh penyakit arteri
koronaria)
Manifestasi Klinis
Angina (secara tipikal adanya tekanan di retrosternal menyebar ke leher,
mandibula, bahu atau lengan ) x > 30 menit
Gejala yang berhubungan : dispnu, diaforesis, nausea, muntah, palpitasi, kepala
pusing
~ 23 % dari IM awalnya tidak dikenal karena bisa tanpa gejala atau muncul dengan
nyeri dada yang atipikal atau gejala yang tidak spesifik seperti malaise atau seperti
flu (Am Cardiol 32 : 1, 1973)
Pemeriksaan Fisik
Tanda iskemik : S4, murmur Mr baru derajat 2, disfungsi muskulus papilaris sekunder,
paradoksikal S2
Tanda gagal jantung : VP , krepitasi di lapangan paru, S3 +
Tanda di daerah lain dari penyakit aterosklerosis : bruit karotis atau femoralis, denyut
distal
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Pemeriksaan Diagnostik
EKG
Petanda Serum : CPK-MB ; troponin jantung menunjukan nekrosis miokardium
derajat kecil sehingga berguna untuk mendiagnosis mikroinfark bila CPK MB
negatif pada pasien dengan UAP (lihat diatas), untuk mendiagnosis kecurigaan IM
yang telah berlangsung lebih kurang 2 - 10 hari yang lalu, dan apabila curiga terjadi
CPK-MB positif palsu
Ekokardiogram : gerakan abnormal dinding yang baru terjadi (namun sangat
tergantung operator dan kecermatan pembacaan)
Gambar 1 - 4. Perubahan EKG pada IMA
Norm a l
Hip era kut
Akut
Bebera p a jam
Kem ud ia n
Beb era pa
Ha ri
Beb erap a
Ming gu
Gambar 1 5. Pelepasan petanda jantung ke dalam darah yang mengikuti IM akut
(Diadapatsi atas izizn dari Wu, A, H, B. Introduction to coronary artery disiase (CAD)
dan biochemical markers In : Wu, A, H, B, ed Cardiac Markers. Totowa : Humana Press,
1998 : 12)
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Sensitivitas CPK MB dan troponin dalam mendeteksi IM tanpa elevasi ST
Petanda serum
Saat tiba
6 jam setelah onset nyeri
CPK MB > 4,7 ng / ml
53 %
91 %
Troponin T 0,18 ng / 51 %
94 %
ml
Troponin I 0,1 ng / ml
66 %
100 %
(N Engl Med 337 : 1648, 1997)
Trombolis
Indikasi
Kontraindikasi
Gejala IM selama 30 menit dan < 12 jam
Absolut
Dan juga
Riwayat
ST 1 mm dalam 2 sadapan
ICH
sebelumnya,
stroke hemoragik dalam 1 tahun
Neoplasma
Yang berdekatan
intrakranial,
Atau
aneurisma,
LBBB yang sudah lama tetapi tidak
arteri vena (AVM)
atau
malformasi
Perdarahan internal aktif
diketahui
Kecurigaan diseksi aorta
Batasan
usia
mengalami
: Pasien
sedikit
> 75
tahun Relatif
relatif
pada Tekanan sistolik > 180 mmHg
mortalitasnya, tapi karena sangat tingginya
saat datang
mortalitas pada usia ini, dalam pengalaman INR > 2 atau diketahui adanya
lebih banyak absolut pada moralitasnya
sehingga
masuk
akal
bila
gangguan perdarahan
dilakukan Trauma atau bedah mayor dalam
trombolisis pada pasien > 75 tahun, namun
risiko perdarahan intra kranial
2 4 minggu
RJP yang lama (> 10 menit)
Perdarahan internal yang terjadi
Batasan waktu : semakin awal trombolitik
dalam 2 4 minggu terakhir
dimulai, semakin baik hasilnya. Manfaat Fungsi vaskular
setelah 12 jam kurang jelas namun
dapat dikompresi
yang
tidak
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
trombolisis
sebaiknya
dipertimbangkan Pajanan
streptokinase
pada pasien yang datang pada 12 24 jam
sebelumnya
setelah onset nyeri dan masih terdapat
pertimbangan SK)
(SK)
(apabila
ada
Kehamilan
elevasi ST.
Trombolitik
Dosis
Alteplase (TPA)
15 mg IV bolus, kemudian
0,75 mg / kg (maks. 50 mg) selama 30
menit, kemudian
0,5 mg / kg (maks. 35 mg) selama 60
menit
Streptokinase (SK)
1,5 MU IV selama 30 60 menit
Reteplase (RPA)
10 U IV, ulangi dalam 30 menit x 1
Angioplasti primer
Manfaat angioplasti primer vs. trombolisis masih menjadi perdebatan
Meta analisis menyatakan ~ 20 % kematian atau IM dan 65 % stroke apabila
dapat dilakukan oleh operator yang mahir dalam 60 120 menit sejak kedatangan
pasien (AMA 278 : 2093, 1997)
Dapat dipertimbangkan sebagai suatu alternatif apabila terdapat seorang ahli dan
tersedia laboratorium kateterisasi jantung terutama apabila ada kontraindikasi
terhadap trombolisis, syok kardiogenik, IM, anterior yang luas, atau CABG
sebelumnya
Namun demikian, jangan biarkan keputusan yang berkenaan dengan metode
revaskularisasi menunda waktu untuk melakukan revaskularisasi
Terapi antitrombotik
Obat
Keterangan
Asam asetil salisilat (aspirin / ASA)
23 % mortalitas vaskular
162 hingga 325 mg PO 4x1
49 % re infark nonfatal
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Dosis pertama digerus atau dikunyah
(ISIS 2, Lancet 2 : 349, 1988)
Heparin IV
Tidak
60 U / kg (maks. 4000 U)
mortalitas infark yang berhubungan
menunjukan
perbaikan
pada
12 U / kg / jam infus (maks. 1000 U / dengan patensi arteri dengan alteplase
jam)
Sehingga
diindikasikan
Titrasi aPTT 50 70 detik
bersamaan dengan alteplase
hanya
(BM 313 : 652, 1996 dan AC 77 : 551,
1996)
Penghambat GP II b / III a
Data
menunjukan
keuntungan
saat
angioplasti primer data awal yang
berhubungan dengan menurunnya dosis
trombolisis (TIMI 14, Circulation 99 :
2720, 1999) menjanjikan
Terapi Adjuvan
Obat
Keterangan
Penyekat beta
15 % mortalitas vaskular (ISIS 1,
Metoprolol 5 mg IV tiap 3x5 menit
Lancet 2 : 57, 1986)
Kemudian
Kontraindikasi apabila denyut jantung
25 mg PO tiap 6 jam, titrasi sesuai < 60, sistolik < 100 mmHg, gagal
toleransi
jantung kongestif sedang atau berat,
blok AV derajat 2 atau 3, penyakit
bronkospatik berat
Nitrat
Penggunaan TNG IV dalam 24 48
IV TNG 10 1000 mikrogram / menit
jam pertama berdasarkan pada meta
analisis yang mengarahkan 35 %
mortalitas (lancet 1 : 1088, 1988)
Kontraindikasi pada infark ventrikel
kanan dan hipovolemia
Penghambat ACE
~ 10 % mortalitas pada 4 6 minggu,
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Kaptopril 6,25 mg 3x1 atau lisinopril
19 % pada 4 tahun
5 mg 4x1
(SAVE, N Engl Med 327 : 669, 1992 ;
Kemudia titrasi sesuai toleransi
GISSI 3, Lancet 343 : 1115, 1994 ;
ISIS 4, Lancet 345 : 669, 1995)
Keuntungan
terbesar
pada
pasien
dengan IM anterior, EF < 40 %, atau
pernah IM sebelumnya
Kontraindikasi pada hipotensi atau
gagal ginjal berat
Oksigen
Morfin
Menghilangkan nyeri kecemasan,
Venosilitasi preload
Komplikasi Mekanik pasca IM
Komplikasi
Gambaran klinis
Penatalaksanaan
Syok kardiogenik
Insiden < 5 %, tipikalnya Kateter
< 48 jam pasca MI
PA,
obat
inotropik, pressor, IABP,
revaskularisasi
Ruptur dinding bebas
Insiden < 6 %, tipikalnya Resusitasi cairan, obat
dalam 2 3 hari pasca - inotropik,
MI, tekanan darah dan perikardiosentesis,
jantung pembedahan
denyut
sesaat(robekan
epikardium)
tamponade
atau
mati
mendadak (EMD)
VSD
Insiden 2
% ; Obat inotropik, pompa
tipikalnya dalam 5 hari balon intra aorta (IABP),
pasca MI 90 % dengan vasodilator,
mumur baru yang kasar pembedahan
thrill
diuretik,
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Ruptur
muskulus Insiden 1 % ; tipikalnya Vasodilator,
papilaris
diuretik,
dalam 5 hari pasca MI IABP, pembedahan
50 % dengan murmur
baru, jarang terjadi thrill
Antiaritmia Pasca MI
Aritmia
Penatalaksanaan
Fibrilasi atrium
Kardioversi apabila hemodinamik tidak
(Insiden 10 16 %)
stabil atau iskemik penyekat dan /
atau digoksin, prokainamid atau
amiodaron heparin
Takikardi / fibrilasi
Antiaritmia dan kardioversi / defibrilasi
Ventrikel (VT / VF)
menurut ACLS infus lidokain selama 6
Monomorfik dini (< 48 jam pasca 24 jam, kemudian nilai kembali
MI) bukan berarti prognosis buruk
dosis penyekat sesuai toleransi,
penggantian ion K dan MG, nilai
iskemiknya
Sinus bradikardi
Jika
sistomatik
atropin,
jika
sistomatik dan menetap pasang pacu
jantung
Asistol
Atropin dan epinefrin pasang pacu
jantung
Blok AV derajat 1
Tidak ada
Blok AV derajat 2 tipe I
Jika
sistomatik
atropin,
jika
sistomatik dan menetap pasang pacu
jantung
Blok AV derajat 2 tipe II atau derajat 3
Pasang pacu jantung
Blok bifasikular
Pertimbangkan
(LBBB, RBBB + baik LPBH atau jantung
LAHB)
pemasangan
pacu
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Alternating BBB atau blok trifasikular Pasang pacu jantung
(bifasikular dengan blok AV derajat 1)
(Apabila ada indikasi pemasangan pacu jantung, pacu jantung transkutaneus
sebaiknya dicoba terlebih dahulu sebagai suatu penghubung pacu jantung
transvenosa. Apabila menggunakan pacu jantung transkutanesus sebagai
cadangan pada jenis yang siap pakai, Anda harus memastikan bahwa pacu
tersebut secara elektris menangkap dan menimbulkan denyutan seperti halnya
aktivitas otot rangka yang menimbulkan depolarisasi ventrikular pada monitor.
Pacu jantung transvenosa paling baik dipasang dengan panduan fluoroskopi)
Komplikasi pasca MI lainnya
Komplikasi
Gambaran Klinis
Penatalaksanaan
Trombus LV
Insiden 20 40 %
Antikoagulan selama 3
Faktor
Risisko
IM 6 bulan
anteroapikal luas
Aneurisma
Tonjolan
Ventrikular
dari
nonkontraktil Pembedahan
ventrikel
kiri
apabila
; gagal jantung kongestif
insiden 8 15 % elevasi berulang, tromboemboli,
ST yang menetap tidak aritmia
selalu
menunjukan
aneurisma
Pseudoaneurisma
Ruptur ditambal oleh Pembedahan
Ventrikular
trombus dan perikardium
Perikarditis
Insiden 10 20 % ; Aspirin
dosis
tipikalnya terjadi 1 4 antiinflamasi
Sindrom Dressler
hari pasca Mi
(NSAID),
Gesekan perikardium +
Antikoagulan
Perubahan EKG jarang
diminimalkan
Insiden < 4 % ; tipikalnya Aspirin
terjadi 2 4 minggu NSAID
pasca MI
tinggi,
nonsteroid
dosis
tinggi,
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Muncul berupa demam,
malaise,
perikarditis,
pleuritis
Prognosis
Secara umum, dalam 30 hari angka kematian 6, 0 7, 5 %
Kelas killip
Kelas
Definisi
Mortalitas
Tanpa gagal jantung kongestif
6%
II
S, + dan / atau bising basilaris
17 %
III
Edema paru
30 40 %
IV
Syok kardiogenik
60 80 %
(N Engl Cardiol 20 : 457, 1967)
Kelas Forrester
Kelas
CI (L / menit / m3)
Tekanan
baji Mortalitas
kapiler pulmonal
/ PCWP (mmHg)
I
> 2, 2
< 18
3%
II
> 2, 2
> 18
9%
III
< 2, 2
< 18
23 %
IV
< 2, 2
> 18
51 %
(N Engl Med 295 : 1356, 1976)
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
KATETER ARTERI PULMONALIS (SWAN GANZ)
Pertimbangan Teoretis
Prinsip Frank Starling : isi sekuncup jantung bergantung sebagai bagian dari preload
atau volume akhir diastolik ventrikel kiri (LVEVD)
Sehingga optimalisasi curah jantung (isi sekuncup x frekuensi denyut jantung) dan
minimalisasi edema paru dapat dicapai dengan memanipulasi LVEDV
Ketika balon dari ujung kateter diinflasikan (digembungkan), balon tersebut akan
mengambang ke dalam posisi baji, sekumpulan darah akan menyebar dari ujung
kateter, melalui arteri pulmonalis, kapiler dan vena, dan ke suatu titik tepat di
proksimal dari atrium kiri. Pada keadaan tanpa aliran, seluruh tekanan akan sama dan
untuk itu PCWP sebanding dengan tekanan di atrium kiri dan sebanding dengan
LVEDP, yang proporsional dengan LVEDV
Situasi yang mengagalkan asumsi dasar di atas :
1) Ujung kateter tidak berada pada zona paru bagian barat 3 (seperti : PCWP setara
dengan tekanan alveolar namun tidak setara dengan tekanan atrium kiri)
2) PCWP > tekanan atrium kiri (seperti pada fibrosis mediastinum, penyakit veno
oklusif paru)
3) Rata rata tekanan atrium kiri > LVEDP (seperti : stenosis katup mitral,
regurgitasi katup mitral)
4) Perubahan hubungan LVEDP LVEDV (seperti : komplians abnormal)
Indikasi (ACC 32 : 840, 1998)
Diagnosis
Diagnosis banding syok
Diagnosis banding edema paru
Evaluasi fungsi ventrikel kiri dan curah jantung (melalui termodilusi atau metode
Fick)
Tamponade jantung, VSD, MR
Hipertesi pulmonal
Terapeutik : terapi yang disesuaikan untuk mengoptimalkan WP, isi sekuncup (SV),
SvO2
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Penggunaan suatu kateter arteri pulmonalis belum menunjukan perbaikan hasil akhir
dan bahkan ? mortalits pada satu studi ( AMA 276 : 889, 1996). Namun demikian,
beberapa literatur menunjukan bahwa kurang lebih 50 % penilaian klinis curah
jantung dan PCWP ternyata tidak benar pada waktu dilakukannya penelitian tersebut,
sehingga mesuk akal menggunakan kateter arteri pulmonal untuk menjawab
pertanyaan spesifik yang tidak dapat di jawab dengan metode non invasif dan
kemudian cabut dengan segera untuk meminimalkan komplikasi
Kontraindikasi
Absolut : endikarditis pada sisi kanan, trombus, atau katup jantung mekanik
Relatif : koagulopati (berlawanan), PPM atau implantasi defibrilator jantung (ICD)
yang baru saja dipasang (ditempatkan dengan bantuan fluoroskopi), LBBB (lebih
kurang 3 % risiko blok jantung komplet, tempatkan dengan bantuan fluoroskopi),
katup bioprostetik pada sisi kanan
Penempatan
Sebaiknya hanya dilakukan oleh seorang yang berpengalaman
Tempat pemasagan pilihan boleh di vena jugularis inerna kanan atau di vena
subklavia kiri, karena posisi ini adalah posisi termudah sebagai pegangan kateter ke
dalam arteri pulmonalis
Kembangkan balon bila sudah jauh atau jika mengukur PCWP
Hindari inflasi yang berlebihan dengan menggunakan tahanan terhadap inflasi dan
pengatur tekanan guna memandu banyaknya inflasi
Kempeskan balon pada saat menarik dan melakukan setiap tindakan lainnya
Foto rontge toraks seharusnya diperiksa setelah penempatan untuk menilai posisi
kateter dan adanya pneumotoraks
Apabila kateter tidak berhasil di pasang (tipikalnya pada pasien dengan regurgitasi
trikuspid yang berat atau dilatasi atrium kanan) atau apabila pasien mengalami LBBB,
pertimbangkan untuk menggunakan bantuan fluoroskopi
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Bentuk Gelombang Kateter Arteri Pulmonalis
Lokasi
Atrium kanan
Ventrikel
PA
PCWP
kanan
Tekanan
Rata rata 6 Sistolik 15 Sistolik 15 Rata rata
(mmHg)
30
30
diastolik 1 - 8
Rata rata 9
12
18
Diastolik 6 12
Bentuk
EKG
Sim ulta n
gelombang
30
25
20
MmHg 15
10
5
0
A C
V
X
Y
Keterangan
a = Kontraksi
Tekanan akhir Bentuk
Sama seperti
atrium,
diastolik
gelombang
bentuk
terjadi
ventrikel
seharusnya
gelombang
pada
kanan
memuat takik.
atrium kanan
interval
(RVEDP)
Puncak
kecuali
PR
terjadi
tepat selama
tertinggal dan
c = Penonjolan sebelum garis gelombang T terlambat
naik dan lebih sistolik arteri gelombang
TV
kembali ke dari rata rata pulmonal
setelah QRS,
setara dengan gelombang
dalam
tekanan
atrium
atrium kanan sistolik
kanan
kecuali
ventrikel
v = Masuknya
terdapat
kanan kecuali setelah
darah
ke stenosis
berbeda
c
,
gelombang v
atau terdapat suatu gelombang T
gradien
atrium
regurgitasi
kanan,
trikuspid (TS (seperti PS)
dan biasanya
> gelombang
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
muncul
atau TR)
puncak
gelombang
T (mid T
wave)
x = Relaksasi
atrium dan
penurunan
basis
jantung
y = Darah
yang
keluar
atrium
kanan
setelah TV
membuka
pada awal
diastolik
Hubungan dengan siklus pernafasan
Tekanan intratorakal (biasanya sediki ngatif) dilanjutkan ke pembuluh darah dan ke
jantung
Tekanan transmural (= preload) sama dengan tekanan intrakardiak terukur tekanan
intratorakal
Selalu mengukur pada akhir ekspirasi sebab tekanan intratorakal paling dekat ke nol
(angka tertinggi pada pasien yang bernafas spontan dan angka terendah pada
pasien dengan ventilator)
Apabila tekanan intratorakal (penyakit paru, tekanan positif akhir ekspirasi /
PEEP, auto PEEP). PCWP terukur akan meninggikan tekanan transmural yang
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
sebenarnya. Dapat mencoba untuk memperkirakan tekanan transmural dengan cara
mengurangi PEEP
Curah jantung
Termodilusi : tetapkan jumlah NaCl yang disuntikan pada proksimal tempat masuk
suntikan (biasanya atrium kanan). Perubahan suhu melebihi waktu terukur pada
termistor (di dalam arteri pulmonalis) digunakan untuk menghitung curah jantung.
Mungkin tidak akurat jika keadaan outputnya rendah, TR berat atau ada pirau
intrakardiak
Metode Fick : konsumsi O2 (L / menit) setara dengan curah jantung (L / menit) x
perbedaan oksigen arteri vena dengan mengukur konsumsi O2 dan menghitung
perbedaan AV O2 (arteri vena campuran), dapat memperoleh curah jantung
Pewarnaan hijau indosianin : tetapkan jumlah zat warna yang disutikan ke dalam jalur
sentral. Konsentrasi zat warna hijau di dalam sebuah jalur arteri diambil sebagai
sampel, setelah sejangka waktu dan curah jantung dihitung dari data ini. Mungkin
tidak akurat apabila keadaan output rendah, regurgitasi katup yang berat, atau ada
pirau intrakardiak
Komplikasi
Kanulasi vena sentralis : pneumo dan hemotoraks (1 3 %), punksi arteri, emboli
udara
Terlalu jauhnya kateter : aritmia atrium atau ventrikel, blok jantung komplet (~ 3 %
pada pasien yang sudah ada LBBB sebelumnya), lubang kateter, perforasi dan
tamponade jantung, ruptur arteri pulmonalis
Pemeliharaan kateter : infeksi (terutama apabila kateter dibiarkan selama > 3 hari ),
trombus, infark paru ( 1,3 %), ruptur PA, ruptur balon
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
GAGAL JANTUNG
Definisi (Braunwald, Heart Disease, 5 th ed., 1997)
Kegagalan jantung memompa darah pada suatu kecepatan yang cukup untuk
memenuhi kebutuhan metabolik jaringan perifer atau kemampuan untuk memenuhi
kebutuhan hanya pada tekanan pengisian jantung yang abnormal.
Output rendah (curah jantung ) vs. Output tinggi (curah jantung )
Gagal jantung kiri (edema paru) vs. Gagal jantung kanan ( VP hepatomegali
kongestif edema porifer)
Backward ( tekanan pengisian dan kongestif) vs. Forward (kegagalan untuk
melakukan perfusi jaringan sistemik)
Sistolik (kegagalan memompa darah dalam jumlah yang cukup) vs. Diastolik
(kegagalan untuk berelaksasi dan mengisi secara normal)
Etiology
Penyakit jantung iskemik
Penyakit jantung hipertensif (sistemik gagal jantung kiri, paru gagal jantung
kanan)
Kardiomiopati (dilatasi, hipertrofi dan restriktif)
Penyakit katup jantung
Penyakit perikardium (tamponade, konstriksi, efusi- konstriktif)
Kegagalan output tinggi : infusiensi aorta (AI), regurgitasi mitral (MR), defek septum
ventrikel (VSD), fistula AV, anemia berat, sepsis, tirotoksikosis, beri beri
Pendekatan pada gagal jantung kiri
Petunjuk terhadap disfungsi sistolik : riwayat IM sebelumnya, perubahan waktu iktus
kordis, S3 +, gelombang Q pada EKG, kardiomegali pada rontgen toraks
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Gambar 1 6. Pendekatan pada gagal jantung sisi kiri
Gagal jantung kiri
Peningkatan LVEDP
LVEDP Normal
Peningkatan LVEDP
Peningkatan SV
Kegagalan
Output tinggi
Peningkatan afterload
Stenosis aorta
Krisis hipertensi
Koartasio
Disfungsi Diastolik
Peningkatan ESV
Disfungsi sistolik
(Kegagalan Output rendah)
Penurunan kontraktilitas
Iskemik / infaks
Dilatasi kardiomiopati
AI / MR kronik
Sepsis
LVH
Hipertensi
Stenosis aorta
Kardiomiopati
Penyakit Perikardium
Iskemik
Kardiomiopati restriktif
(Diadaptasi dari Wilkins, ed Emergency Medicine, 3th ed, 1989)
Factor Pencetus
Iskemia atau infark miokardium
Hpertensi, kelebihan volume, emboli paru
Ketidak patuhan dalam mengonsumsi obat atau diet
Obat (penyekat , CCB) atau toksin (EtOH, kemoterapi)
Miokarditis, endokarditis
Aritmia
Anemia, infeksi, kehamilan, tiroksikosis
Manifestasi klinis
Output rendah : fatigue, lemah, perubahan status mental, azotemia prerenal
Kongestif
Gagal jantung kiri : dispnu, ortopnu, dispnu noktural paroksimal
Gagal jantung kanan : edema perifer, rasa tidak nyaman di kuadran kanan atas
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Pemeriksaan fisik
Gagal jantung akut : hipo atau hipertensi, takikardi, diaforesis, sianosis, dingin dan
pucat pada ekstremitas
Gagal jantung kiri
Ronki paru, pekak pada basalis (efusi pleura sekunder) takipnu, pernafasan Cheyne
Stokes iktus kordis abnormal (difus, menetap, atau bertambah bergantung pada
penyebab gagal jantung tersebut)
S3 (disfungsi sistolik), S4 (disfungsi diastolik)
Murmur jantung (karena penyakit katup jantung, distorsi anulus katup mitral, atau
pergeseran muskulus papilaris)
Gagal jantung kanan : VP, efusi pleura, hepatomegali kongestif asites dan ikterus,
edema perifer
Pemeriksaan Diagnostik
Foto rontgen toraks : edema paru, efusi pleura bilateral (biasanya kanan > kiri),
kardiomegali
Ekokardiogram
EF dan ukuran ruang jantung disfungsi sistolik
Hipertrofi dan / atau aliran abnormal yang melewati katup mitral disfungsi
diastolik
Kateterisasi arteri pulmonalis : PCWP , CO , dan resistensi vaskular sistemik / SVR
(gagal jantung output rendah)
Tanda penurunan perfusi terhadap organ vital dari pemeriksaan laboratorium : UOP ,
ureanitrogen darah (BUN) , kreatinin , Na , uji fungsi hati abnormal
Klasifikasi fungsional
Kelas I : sistomatik hanya pada aktivitas yang lebih dari biasanya
Kelas II : sistomatik dengan aktivitas seperti biasa
Kelas III : sistomatik dengan aktivitas yang minimal
Kelas IV : sistomatik pada saat beristirahat
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Penatalaksanaan Gagal Jantung
Obat / intervensi
Keterangan
Diet
Na < 2 gr / hari
Diuretik
Diuretik loop tiazid diuretik hemat kalium
ACEI
40 % mortalitas pada NYHA kelas IV (CONSENSUS, N
Engl Med 316 : 1429, 1987)
16 % mortalitas pada NYHA kelas II atau III (SOLVD,
N Engl Med 325 : 293, 1991)
37 % gagal jantung kongestif pada pasien asimtomatik
dengan EF 35 % (SOLVD, N Engl Med 327 : 685,
1992)
Digoksin
23 % gagal jantung kongestif di Rumah Sakit tidak ada
perubahan mortalitas (DIG trial, N Engl Med 336 : 525,
1997)
Penyekat
~ 40 % motralitas, gejala, EF (MDC, Lancet 342 :
1441, 1993 ; U. S. Carvedilol , N Engl Med 224 : 134,
1996 ; CIBIS II, lancet 353 : 9, 1999 ; MERIT, Lancet
353 : 2001, 1999)
Harus dititrasi sangat hati hati dan kontraindikasi
terhadap gagal jantung kongestif dekompensata
Spironolakton
30 % mortalitas pada NYHA kelas III atau IV (RALES,
Engl Med 341 : 709, 1999)
Penyekat
reseptor Studi kecil menunjuk obat ini sama manjurnya dengan
ATII (ARBs)
ACEI, menunggu uji klinis yang lebih besar
Pertimbangkan apabila tidak dapat menoleransi ACEI atau
mengalami hipertensi meskipun dosis ACEI maksimal
Hidrazalin + nitrat
25 % motalitas (V HeFT I, N Engl Med 314 : 1547,
1986)
Tidak sebaik seperti ACEI (V HeFT II, N Engl Med
325 : 303, 1991)
Amiodaron atau ICD
Pertimbangkan ICD untuk V atau VF simtomatik atau
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
rekuren
Keuntungan amiodaron profilaktif (GESICA, lancet 334 :
493, 1994 dan STAT CHF, N Engl Med 337 : 72,
1995) atau ICD masih belum jelas
Antikoagulan
Pertimbangkan apabila terdapat fibrilasi atrium (AF),
trombus mural, atau reksi ejeksi (EF) < 30 %
Perihal penatalaksanaan spesifik
Edema paru kardiogenik akut : LMNOP = Lasiks, Morfin, Nitrat, Oksigen, Posisi
Gagal jantung refrakter / berat
Terapi penyesuain dengan kateter arteri pulmonalis (PA) dengan tujuan tekanan arteri
rata rata MAP > 60, CI > 2,2, SVR < 800, PCWP < 18
Vasolidator dan inotropik intravena (seperti : nitroprusid dan dobutamin)
Bantuan sirkulasi mekanik : pompa balon intraaorta (IABP), alat bantu ventrikel
(VAD)
Transplantasi jantung : daya tahan hidup 1 tahun 85 % ; 5 tahun 65 70 %
Disfungsi diastolik : perhatikan diuresis, kendalikan hipertensi dan takikardia dengan
penyekat atau penyekat kanal kalsium (CCB)
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
KARDIOMIOPATI
Disfungsi miokardium yang bukan karena iskemia katup, hipertensi, atau penyakit
jantung kongersif
KARDIOMIOPATI DILATASI
Definisi dan Epidemiologi
Dilatasi ventrikel, ketebalan dinding normal hingga menurun, dan kontraktilitas
Insiden : 5-8 kasus/100.000 populasi tiap tahun; prevalensi : 36 kasus/100.000
populasi
Etiologi
Iskemia, penyakit kelainan katup (MR atau Al kronis), hipertensi (stadium
terminal tak diobati):
Secara teknis bukan merupakan kardiomiopati karena tidak secara primer mengenai
otot jantung, tetapi merupakam penyebab umum EF dan dilatasi VL.
Toksik : alkohol, adriamisin
Infeksius
(campuran
DCM
RCM):
hemokromatosis,
sarkoidosis,
amiloidosis,(biasanya RCM)
Idiopatik (? Infeksi subklinis) dan familial
Terinduksi takikardi ( frekuensi denyut jantung > 140-160 selama bermingguminggu)
Terinduksi katekolamin : kokain, feokromositoma
Peripartum (usia kehamilan bulan terakhir 3-4 bulan pasca melahirkan)
Endokrin/metabolik : hipotiroidisme, akromegali, defisiensi tiamin/selenium
Penyakit kalogen-vaskular (jarang) : skleroderma, SLE
Manifestasi klinis
Gagal jantung : baik gejala kongestif atau fatigue
Kejadian emboli (10%)
Aritmia
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Nyeri dada pada saat beraktivitas, terdapat sampai pada sepertiga kasus (bahkan tanpa
PJK)
Pemeriksaan fisik
Tanda gagal jantung kongestif kiri (ronki paru) dan kanan(JVP, edema perifer)
(lihat gagal jantung) dan fatingue tergantung pada derajat kardiomiopati
Jantung : difusi, iktus kordis bergeser ke lateral, S4 ; S3 , MR dan RT (pergeseran
muskulus papilaris)
Pemeriksaan diagnostik
Rontgen foto toraks : kardiomegali, edema paru, efusi pleura
EKG : dapat menunjukan PRWP, gelombang Q atau bundle branvh, voltase rendah,
fibrilasi atrium
Ekokardiogram : dilatasi ventrikel kiri, EF, LVKH regional atau global, disfungsi
ventrikel kanan , trombus mural
Langkah untuk diagnostik dan penatalaksanaan
Anamnesis : faktor resiko terhada PJK, hipertensi, pajanan obat atau toksin, virus
yang tersembunyi, tanda atau gejala penyakit autoimun
Uji stres : Uji negatif lengkap berguna untuk menentukan etiolagi iskemik (jumlah
positif palsu tinggi)
Kateterisasi jantung untuk mengetahui PJK apabila terdapat faktor resiko angina,
gelombang Q pada gambaran EKG
Evaluasi laboratorium : uji fungsi hati, pemeriksaan Fe, HIV, uji lain sesuai indikasi
dan kecurigaan klinis
? Biopsi endomiokardium : (Circulation 79:971, 1989)
hasil 10% (dari 10% ini, 75% menunjukan miokarditis, 25% menunjukan penyakit
sistemik)
Penatalaksanaan
Terapi gagal jantung standar : ACEI, diuretik, digoksin, penyekat- (jika tidak dalam
keadaan gagal jantung kongestif dekompensata)
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Antikoagulan (pertimbangkan apabila EF 30%); antiaritmia/CD
Jika perlu; terapi hemodinamik yang disesuaikan, bantuan sirkulasi mekanik,
transplantasi jantung
Imunosupresan untuk miokarditis ; belum terbukti bermanfaat; pertimbangkan pada
miokarditis fulminan atau progresif
KARDIOMIOPATI HIPERTENSI (HCM)
Definisi dan epidemiolagi
Hipertrofi ventrikel kanan dan/ ventrikel kiri yang tidak seharusnya
Prevalensi : 1 kasus/500 sporadis, 50% familial
Patologi
Mutasi yang diketahui pada gen yang mengkodekan protein sarkomer jantung
Bisanya berupa hipertrofi septum asimetris dan gangguan pada susunan serat
miokardium
Patofisiolagi
Obstruksi aliran keluar subaorta : penyempitan aliran sekunder karena hipertrofi
septum +, gerakan anterior sistolik (SAM) daun anterior pada katup mitral, skunder
akibat gaya-gaya Venturi (mungkin tetap, berubah-ubah atau tidak ada) dan
pergeseran muskulus palpitasi; sejalan dengan kontraksi (digoksin, agonis-),
preolad atau afterload
Regurgitasi mitral
SAM (mid-to-late, aliran regurgitasi yang langsung keposterior), daun katup mitral
dan mukulus palpilaris yang abnormal (pansistolik, pancaran regurgitasi yang
langsung ke anterio
Disfungsi diastolik : kekakuan rongga + gangguan relaksasi
Iskemia : penyakit pembuluh darah kecil, kompresi arteri perforans, penurunan
perfusi koroner
Sinkop : beban bergantung curah jantung, aritmia
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Manifestasi klinis
Dipsnu : karena LVEDP, MR, dan disfungsi diastolik
Angina
Sinkop atau pra-sinkop atau palpitasi
Pemeriksaan fisik
Jantung : iktus kardis tetap, spilt paradoksikal S2; S4 , murmur kresendodekresendo sistolik ( dengan Valsava dan berdiri, saat jongkok), murmur
holosistolik atau mid-to-late akibat MR
Denyut karotis : bisferis
Pemeriksaan diagnostik
Foto rontgen toraks : kardiomegali (ventrikel dan atrium kiri)
EKG : LVH, gelombang pseudo-Q di anterorateral dan inferior; gelombang T besar
diapeks (varian apeks)
Ekokardiogram : septum dinding/posterior > 1,3; septum > 15mm, obstruksi aliran
keluar dinamik, SAM, MR
Kateterisasi jantung : tekanan subaorta , Tanda Brockenbrought = tekanan nadi
pascaekstrasistol
Penatalaksanaan (N Engl J Med 336 : 775, 1997)
Gagal jantung
Terapi obat = penyekat beta, CCB (perapamil atau diltiazem), disopiramid hindari
digoksin, diuretik, vasodilator
Jika sulit disembuhkan dengan terapi obat dan ada patofisiologinya obstruktif
Ablasi septal alkohol (Lanncet 346:211, 1995 dan JACC 31:252, 1998)
Pembedahan (seperti : miotomi-miektomi; irculation 52:88, 1975)
? Pacu jantung, namun perbaikan simtomatik mungkin efek dari plasebo (Lancet
339:1318, 1992; Circulation 90:2731, 1994; JACC 29:435, 1997; Circulation
99:2927, 1999)
Jika sulit disembuhkan dengan terapi obat dan patologinnya tanpa obstrruksi
transplantasi
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Fibrilasi atrium : kendalikan laju nadi dengan penyekat-, pertahankan SR dengan
disopiramid, amiodaron atau satolol
Kematian akibat henti jantung mendadak : amiodaron vs MCI. Faktor resiko : mutasi
spesifik, riwayat VT/VF atau sinkop, riwayat keluarga yang mati mendadak,
Holter , LVH berat, usia yang lebih muda
KARDIO RESTRRUKTIF
Definisi
Gangguan pengisian ventrikel karena komplians
Etiologi
Penyakit infiltratif : amiloidosis, hemokromatosis, sarkoidosis
Fibrosis endomiokardial, sindrrom hipereosinofilik
Penyakit metastatik, terapi radiasi
Idiopattik
Skleroderma
Patologi
Ketebalan dinding normal atau infiltrasi atau deposisi yang abnormal
Patofisiologi
Komplians miokardium volume akhir diastolik (EDV) normal namun tekanan
akhir (EDP) tekanan vena pulmonaris dan sistemik
Ukuran kapasitas ventrikel isi sekuncup dan curah jantung
Manifestasi klinis
Gagal jantung kanan > kiri dengan edema perifer > dipsnu
Diuretik refraktorius
Terjadinya tromboembolik
Takiaritmia yang toleransinya buruk
Pemeriksaan fisik
JVP, tanda kusmual (secara klasik terlihat pada Perikarditis konstruktif)
Jantung : S3 dan S4 murmur MR dan TR
Hepatomegali kongestif, asiter dan ikterus , edema perifer
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Pemeriksaan diagnostik
Foto rontgen toraks : ukuran ruang ventrikular normal, pembesaran atrium, kongesti
paru
EKG : voltase rendah, atritmia
Ekokardoigram : penebalan dinding simetrrik, diastolik awal (E) dan pengisian
atrium (A) lambat, E/A, waktu deselerasi (penghentian mendadak pengisian
ventrikel kanan karena komplians ), tekstur granular berkilauan pada amiloidosis
Kateterisasi jantung
Atrium : M atau W (penurunan x dan y yang prominen)
Ventrikel : dip dan plateau atau tanda akar kuadrat (tekanan dengan cepat pada
onset diastolik, dengan cepat pada awal plateau)
Kardiomiopati restriktif vs perikarditis konstriktif; lihat Penyakit Perikardium
Penatalaksanaan
Tangani penyakit yang mendasarinya
Diuresis dengan hati-hati
Penyekat kanal kalsium (CCB) ?
Pertahankan irama sinus (penting untuk pengisian)
Antikoagula
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
PENYAKIT KATUP JANTUNG
STENOSIS AORTA
Etiologi
Penyakit jantung kongetinal (seperti: kelainan katup aorta biskuspid) : merupakan
penyebab pada 50% pasien usia <70 tahun
Penyakit jantung degeneratif (seperti: stenosis kalsifikans): merupakan penyebab
pada 50% pasien yang berusia >70 tahun
Penyakit jantung rematik (PJR) (AS biasanya disertai dengan AI)
Menyerupai = kardiomiopati hipertonik
Patofisiologi
Tekanan yang berlebihan LVH Konsentrik
Manifestasi klinis (biasanya menunjukan daerah katup aorta <1,0 cm )
Angina : kebutuhan O2 (hipertrofi)+ suplai O2 (kompresi subendokardium) PJK
Sinkop (saat beraktivitas): vasodilatasi perifer (seperti: pada suplai vaskular terhadap
otot) pada keadaan CO tetapinsufisiensi perfusi serebral
Gagal jantung : dipsnu atau edema paru jika berat
Pemeriksaan fisik
Murmur sistolik kresendo-dekresendo nada tinggi pada batas atas kanan strenum
(RUSB) penyebab ke insisura jugularis stemi, karotis, dan apeks (akan terdapat bunyi
holosistolik = efek Gallavardin) bila tungkai dinaikkan secara pasif (40%) dan
dengan berdiri (70%) dan Valsalva (100%), tetapi tidak spesifik (N Engl J Med
318:1572, 1988)
Kebalikannya, dinamika obstruksi aliran keluar dengan menaikan tungkai secara
pasif dan bila berdiri dan Valsalva
Klik ejeksi terdengar pada katup aorta bikuspid
Tanda beratnya penyakit : murmur dengan pemuncakan dibagian akhir, split
paradoksikal S2 atau A2 yang tidak tedengar, denyut karotis terlambat dan kecil
(pulsus parvus et tardus), heave pada ventrikel kiri, S4 (kadang-kadang terdapat
palpasi)
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Pemeriksaan diagnosis
EKG : LVH, LAE, LBBB
Foto rontgen toraks : dikatasi aorta, kalsifikasi katup aorta, kongesti paru
Ekokardiogram : morfologi katup, perkiraan gardien tekanan, perhitungan daerah
katup
Kateterisasi jantung : gardien dari LV yang simultan dan tekanan aorta, perhitungan
daerah katup, sekaligus melihat PJK yang mungkin ada secara bersamaan
Klasifikasi Stenosis Aorta
Stadium
Gradien rata-raat (mmHg)
AVA (cm )
LVEF
Normal
3,0-4,0
nl
Ringan
<20
1,2-2,0
nl
Sedang
20-40
0,7-1,2
nl
Berat, terkompensasi
>40
<0,7
nl
Berat, dekompensata
bervariasi
<0,7
Penatalaksanaan
Hindari aktivitas fisik berbahaya; profilaksis, endokarditis
Terapi medis : berikan diuretik dengan hati-hati pada untuk gagal jantung kongestif,
kontrol hipertensi, digoksin
Hindari vasodilator (seperti:nitrat) dan inotropik negatif (seperti: penyekat- dan
CCB) pada AS berat
Pembedahan (aortic valve replacement/AVR): AS simtomatik atau AS asimtomatik
dengan dekompensasi ventrikel kiri
Valvuloplasti katup aorta perkutan (PAV): biasanya menghasilkan 50% pada area
katup aorta (AVA) dan 50% puncak gradien katup aorta, namun jumlah re-stenosis
sebanyak 50% pada 6-12 bulan (N Engl J Med 319:125,1988) sehingga dipergunakan
sebagai penghubung pada AVR atau apabila pasien bukan kandidat untuk tindakan
pembedahan
IAPB: stabilitasi, jembatan untuk pembedahan
Perjalanan penyakit (Circulation 38 (Suppl.V): 61,1968)
Biasanya berjalan lambat sampai gejala berkembang
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Angina daya tahan hidup rata-rata 5 tahun; sinkop daya tahan hidup rata-rata 3
tahhun; CHF daya tahan hidup rata-rata 2 tahun
ISUFISIENSI AORTA (AI)
Etiologi
Penyakit katup
Penyakit jantung rematik (biasanya bercampur dengan AS/Al dan biasanya disertai
penyakit katup mitral)
Katup aorta bikuspidalis: perjalanan penyakit: 1/3 normal, 1/3AS, 1/6 Al,
1/6 endokarditis Al
Miokarditis infektif
Penyakit utama: RA, SLE, sindrom Marfan, sifilis, hipertensi, diseksi aorta
Manifestasi klinis
Edema paru akut hipotensi
Kronik : secara klinis tenang LV berdilatasi dekompensasi LV gagal
jantung kongestif
Pemeriksaan fisik
Murmur dekresendo diastolik pada batas kiri atas sternum (LUSB) (paling baik di
dengar pada RUSB jika disebabkan oleh penyakit yang bersumber di oarta)
pada dosis duduk condong ke depan, ekspirasi, tangan mencengkram
Beratnya Al sebanding dengan durasi murmur (kecuali pada Al yang akut dan kasus
lanjut yang berat)
Murmur Austin Flint: rumble diastolik diapeks (pancaran regurgitasi aorta yang
mengganggu aliran yang masuk ke katup mitral)
Apeks lain dari pemeriksaan jantung: tekanan nadi yang melebar (menyempit pada
Al kasus lanjut dengan kasus LV yang ) dengan dilatasi LV dan dekompensasi
iktus kordis difus dan pergeseran ke lateral, S3
Tanda Klasik eponima pada Al
Tanda
Deskripsi
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Denyut Corrigan
Denyut water hammer (seperti: cepat naik dan turun)
Tanda Hill
(tekanan
darah
sistolik
poplitea-tekanan
darah
sistolik
brakhialis)>60
Tanda Duroziez
Tekanan gradual diatas arteri femoralis briut sistolik dan diastolic
Bunyi Traube
Bunyi ganda yang terdengar pada arteri femoralis apabila distalnya
ditekan
Tanda de Musset
Awal yang memendek pada tiap denyutan (sensitivitas rendah)
Tanda Muller
Pulsasi sistolik uvula
Denyut Quincke
Pulsasi kapiler subungal
(Southern Medical Iournal 74: 459, 1981)
Pemeriksaan diagnostik
EKG; LVH, LAD
Foto rontgen toraks; kariomegali dilatasi aorta
Ekokardiogram: menentukan beratnya Al (berdasarkan pada ukuran pancaran
regurgitasi dan adannya aliran balik pada aorta descendens), dan menilai ukuran dan
fungsi LV
Penatalaksanaan
Terapi medis: reduksi afterload (nifedipin, ACEI, hidralazin) diuretik dan
digoksin untuk gagal jantung kongestif
Dekompensasi akut (pertimbangkan iskemia dan endokarditis sebagai faktor pencetus
yang mungkin) reduksi afterload IV (nitroprusid) dan penyokong inotropik
(dobutamin), penyokong konnotropik (HR diastolik waktu untuk
regurgitasi), vasikonstriktor dan IABP adalah kontraindikasi
Pembedahan aortic valve replacement (AVR)
Al simtomatik atau akut
Al asimtomatik dengan dekompensasi LV dengan EF < 55% ataau LV > 55mm
(Circulation 61:47, 1980)
Profilaksis endokarditis
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Perjalanan penyakit
Perjalanan penyakit yang berubah-ubah (berbeda dengan AS, dapat menjadi cepat
atau lambat)
Gagal jantung kongestif daya tahan hidup rata-rata 2 tahun
STRENOSIS MITRAL
Etiologi
Penyakit jantung rematik (PJR): penyatuan komisura katup mulut ikan
Kongenital, miksoma, trombus
Valvulitis
(sepewrti:
SLE,
amiloid,
karsinoid)
atau
infiltrasi
(seperti:
mukopolisakarida)
MS sekunder fungsional hingga klasifikasi mitral anular (MAC) berat gangguan
pada kuspid (daun katup)
Manifestasi klinis
Dispnu dan edema paru (apabila karena PJR, gejala biasanya mulai selama dekade
ke 3-4) pencetusnya: takikardi, kelebihan cairan, fibrilasi atrium
Fibrilasi atrium
Kejadian emboli (terutama pada fibrilasi atrium atau endokarditis)
Gejala paru : hemoptisis, bronkitis frekuens (karena kongestif), hipertensi pulmonal
Pemeriksaan fisik
Rumble diastolk dengan nada rendah pada apeks dengan aksentuasi pre-sistolik
(apabila tidak dalam AF)
Terbaik dinilai saat pasien dengan posisi lateral kiri dekubitus, dengan olahraga
Beratnya MS sebanding dengan durasi murmur
Opening Snap (suara jantung pada awal diastolik yang ber nada tinggi paling baik
didengar pada batas kiri sternum dan apeks)
Daerah MV sebanding dengan interval S2-OS (seperti: katup yang lebih kental
intervalnya labih pendek)
S1 keras (kecuali MV mengalami klasifikasi)
Wajah mitral : pipi yang berwarna kemerahan
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Pemeriksaan diagnostik
EKG: LAE (P mitral), fibrilasi atrium , RVH
Foto rontgen toraks: dilatasi atrium kiri (batas kiri jantung menjadi lurus, densitas
ganda pada sebelah kanan, cabang utama kiri bronkus mengalami elevasi)
Ekokardiogram : perkiraan gradien tekanan, planimetri langsung dan penghitungan
daerah katup aorta, skor echo katup (berdasarkan mobilitas dan pelebaran daun katup
(kuspid), penebalan subvalvular, klasifikasi)
Kateterisasi jantung : gradien PCWP simultan dan tekanan LV, penghitungan area
katup aorta
Klasifikasi Stenosis Mitral
Stadium
Gradien rata-rata (mmHg)
Area MV(cm )
Normal
4,0-6,0
Ringan
1-6
1,5-2,0
Sedang
6-12
1,0-1,5
Berat
>12
<1,0
Penatalaksanaan
Medis : retrikasi Na, pengukuran diuresis yang cermat, penyekat-, antikoagulan
(apabila sedang mengalami AF atau jika terjadi emboli sebelumnya)
Profilaksis endokarditis (dan jika PJR, profilaksis demam rematok juga)
Pembedahan mitral valve replacment (MVR): SM simtomatik, hipertensi paru, ?
onseat AF
Valvuloplasti mitral perkutan (PMV): MVR jika skor katup < 8, MR ringan,
AF atau trombus LA (N Engl Med 331:961, 1994)
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
REGURGITASI MITRAL
Etiologi
Degenerasi mikromatosa
Abnormalitas anulus dan katup : endokarditis, PJR, valvulitis (penyakit vaskularkalogen), kingenital
Dilatasi anulus : apapun yang menyebabka dilatasi LV
Ruptur korda tendinea : spontan, endokarditis, penyakit vaskular-kalogen
Disfungsi muskulus palpitasi : iskemia/infark (biasanya muskulus palpitasi
posterior karena hanya diperdarahi oleh arteri koronaria posterior pars desendens
(PDA) sementara muskulus palpitasi anterolateral deperdarahi oleh diagonal dan
obstuse marginal arteri koronarius, perubahan posisi akibat kardiomiopati, infiltrasi
Manifestasi klinis
Akut : edema paru, hipotensi
Kronik : dispnu yang progresif saat beraktivitas, fatigue, fibrilasi atrium, hipertensi
paru
Pemeriksaan fisik
Murmur holosistolik nada tinggi seperti suara tipuan, pada apeks, yang menyebar ke
aksila
pada saat tangan mencengkram (sensitif 68%, spesifik 92%); dengan Valsalva
(sensitif 93%0 (N Engl J Med 318: 1572, 1988)
Iktus kordis hiperdinamik yang bergeser ke lateral, S1 tidak jelas, thirll , S3
Pemeriksaan diagnostik
EKG : LAE, LVH, fibrialasi atrium
Foto rontgen toraks : LA berdilatasi, LV berdilaaatasi, kongesti paru
Ekokardiogram : derajat MR (bergantung pada ukuran pancaraan regurgitasi) dan
fungsi LV (EF yang supernormal pada keadaan kompensasi, sehingga EF < 60%
dengan MR berat gangguan LV)
Kateterisasi jantung : gelombang v PCWP prominen, ventrikulografi sinistra untuk
derajat MR atau EF LV
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Penatalaksanaan
Medis
alferoad : ACEI , hidralazin/nitrat (manfaatnya belum terbukti)
preload (mengobati kongesti paru dan junlah MR dengan lubang MV);
diuretik, nitrat
inotropik : digoksin
Profilaksis endokarditis
Pembedahan (perbaikan lebih disukai dari pada penggantian)
MR akut atau sistomatik
MR asimtomatik dengan dekompensasi LV (EF < 55-60% atau sistolik akhir LVSD
> 45 mm) (Circulation 81:1173, 1990)
IABP : stabilitas, jembatan pada pembedahan
Prognosis
Asimtomatik : daya tahan hidup 5 tahun dengan terapi medis = 80%
Simtomatik : daya tahan hidup 5 tahun dengan terapi medis = 45%
PROLAPS KATUP MITRAL
Definisi
Pergeseran bagaian
balik daun katup (kuspid) mitral maupun titik temunya diatas
bidang katup mitral, dilihat pada sumbu panjang parasternal
Pada salah diagnosis pada gambaran ke empat ruang jantung
Klasik : daun katup yang berlebihan , tidak klasik : tanpa kelebihan kuspid
Epidemiologi
Prevalensi 2-4% dari keseluruhan populasi
Etiologi
Keterlibatan miksomatosa pada apparatus katup mitral
Berhubung dengan penyakit jaringan penyambung (sewperti : Marfan, EhlersDanlos)
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Manifestasi klinis
Asimtomatik
Nyeri dada, AF, sinkop atau stoke (tapi tidak didukung oleh data terkini N Engl J
Med 34:1, 1999)
Pemeriksaan fisik
Klik midsistolik murmur sistolik mid-to-late
Penatalaksanaan
Profilaksis endoksrditis apabila terdengar murmur atau penebalan pada kuspid
Aspirin atau antikoagulan apabila terdapat keluhan neurulogis sebelumnya
Penyekat- pada pasien simtomatik
KATUP JANTUNG PROSTETIK
Katup mekanik
Caged-ball (Starr-Edwards)
Single-tilting disk (Bjork-Shiley, Medtronic-Hall)
Bileaflet-tilting-disk (st.jude Medical)
Karakteristik : bertahan lama, orifisiumnya besar, namun bersifat trombogenik
Bioprostetik
Heterograft (Carpentier-Edwards)
Perikardial
Karakteristik : kurang tahan lama, orifisiumnya kecil, namun kejadian trombogenik
minimal
Pemeriksaan fisik
Normal : CRISP, murmur halus selama aliran ke depan (normal memilki gradien
kecil yang melintasi katup)
Abnormal : murmur regurgitasi, bunyi penutupan katup mekanik tidak terdengar
Antikoagulan dengan katup prostetik
Katup
Tujuan antikoagulan
Katup Caged-ball
INR 4,0-4,9
Katup Single-tilting disk
INR 3,0-3,9
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Katup blileaflet-tilting disk
INR 2,5-2,9
Keadaan mekanik beresiko tinggi INR 3,0-4,5
(katup multipel, sebelumnya pernah
emboli, EF , AF, ukuran LA
Katup bioprostetik
? INR 2,0-3,0 x 2-3 bulan (kecuali resiko
tinggi indefinitif)
Prosedur minor (seperti: tindaakan Biasanya dapat melanjutkan antikoagulan
pada gigi)
Prosedur
mayor
(seperti: Pilihan obat earfarin sebelum pembedahan dan
pembedahan)
dimulai kembali setelahnya
Prosedur mayor namun
Praoperatif : pilihan obat warfarin dimulai
Beresiko
tinggi
terhadap pemberian haparin
tromboemboli (seperti: katup Caged- 2-4 jam sebelum operasi: pilihan obat heparin
ball, prostesis mitral, AF, pernah pascaoperasi : mulai lagi heparin dan walfarin
emboli sebelumnya)
sesegera mungkin
( N engl J Med 335:407, 1996; Mayo Clin proc 73:665, 1998)
Komplikasi
Trombosis katup (terutama dengan katup caged-ball )
Embolisasi (endokarditis)
Kegagalan struktural
Katup mekanik : jarang sekali pada Bjorg-Shliey
Katup bioprostetik : rata-rata 30% gagal dalam 10-15 tahun
Hemolisis (terutama dengan katup caged-ball)
Kebocoran pravalvular (endokarditis)
Endokarditis
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
PENYAKIT PERIKARDIUM
PERIKARDITIS DAN EFUSI PERIKARDIUM
Etiologi
Infeksi
Virus : Coxsackie B, echovirus, adenovirus, EBV, VZV, HIV
Bakteri : (dari endokarditis, pneumonia, atau pasca bedah jantung): S. pneumokokus,
S. aureus tuberkulosis (penyebaran dari paru atau hematogenik)
Non infeksi
Idiopatik
Uremia
Ml transmural akut (10-15%), pasca Ml yang terlambat (sindrom Dessrel), neoplasitk
pasca-perikardiotomi (paru, payudara, limfoma, sel ginjal), terinduksi radiasi (> 4000
cGy)
Penyakit vaskular-kolagen, terinduksi obat (sindrom yang menyerupai SLE karena
prokainamid atau hidralazin)
Trauma (trauma toraks, pasca prosedur bedah jantung)
Efusi perikardial tanpa perikarditis : gagal jantung kongestif, sirosis, dan sindrom
nefrtik
Manifestasi klinik pada perikarditis
Nyeri dada : pleuritik, posisional (berkurang dengan duduk kearah depan), menjalar
ke travezius
Demam
Pemeriksaan fisik
Pericardial friction rub (lebih dari 3 komponen: kontraksi atrium, kontraksi
ventrikel, relaksasi ventrikel) yang dikenal berubah-rubah dan bersifat sementara
Apabila kontraksi perkardium : suara jantung jauh (dan gesekan mungkin lebih
redup); pekak diatas lapangan paru posterior sinistra (tanda Ewart) karena atelektasi
kompersif
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Pemeriksaan diagnostik
EKG : elevasi ST difusi (konkaf), depresi PR, gelombang T terbalik; 4 staduim yang
berkembang dalam hitungan jam hingga minggu; voltase rendah dan perubahan
elektris mungkin terlihat pada efusi yang terjadi luas
CPK-MB atau troponin apabila mioperikarditis
Foto rontgen toraks: jika muncul efusi, akan tampak kardiomegali atau jantung
seperti botol-air
(> 250 cccairan); tanda seperti biskuit Oreo (rediolusen antara jantung dengan
perikardium anterior pada foto toraks posisi lateral)
Ekokardiogram : mungkin normal atau terlihat efusi perikardium terpisah (fibrin
atau tumor)
Perikardiosentesis : lakukan pemeriksaan hitung sel, protein total (TP), LDH,
glukosa, pewarnaan gram, kultur, sitologi
Kriteria untuk eksudat adalah TP >3 g/dl, TP
serum
eff/TP serum
>0,5 atau LDH
eff/LDH
>0,6 atau glukosa <60 mg/dl memiliki sensitivitas yang sangat tinggi ( 90%)
namun spesifitasi sangat rendah ( 20%). (Chest 111:1213, 1997)
Stadium
PR
ST
Gelombang T
Pertama
Keatas
Kedua
Isolekritis
Isolekritis
Datar
Ketiga
Isolekritis
Isolekritis
Inversi/terbalik
Keempat
Isolekritis
Isolekritis
Ke atas
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
Langkah penanganan
Tentukan etiologi infeksi: basanya tampak dari anamnesis dan rontgen foto toraks;
serologi akut dan masa penyembuhan
Tentuka etiologi non-infeksi : BUN, kreatinin, ANA, RF, penapisan pada keganasan
yang sering terjadi
Perikardiotensis bila curiga efusi karena infeksi atau keganasan
Penatalaksanaan
Obat anti-inflamasi : ASA atau NSAID; kolkisin atau stroid pada penyakit idiopatik
refrakter
Hindari antikoagulan
Jika efusi karena infeksi drainase perikardium + antibiotik
Jika efusi mungkin rekurens pertimbangkan perbuatan jendela pericardial
TAMPONADE PERIKARDIUM
Etiologi
Segala penyebab perikarditis namun khususnya keganasan, uremia, diseksi aorta
proksimal dengan ruptur, ruptur miokardium, dan idiopatik
Patifisiologi
tekanan intra perikardium, menekan jantung sepanjang siklus jantung membatasi
aliran balik vena
Karena tekanan diastolik meningkat dan sebanding pada saat katup trikuspid
membuka pada fase awal diastolik, tekanan di ventrikel kanan sama dengan tekanan
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
pada atrium kanan sehingga tidak ada pengeluaran darah secara cepat dari atrium
kana dan terjadi gambaran penurunan gelombang y yang tumpul
Pulkus paradokus : inspirasi tekanan intraperikardium atrium kanan aliran
balik vena ukuran ventrikel kanan pergeseran septrum kearah kiri isi
sekuncup ventrikel kiri dan output menurun (temponade menyebabkan peningkatan
interdependensi ventrikel)
Manifestasi klinis
Dipsnu dan fatigue
Pemeriksaan fisik
Trias Beck : bunyi denyut jantung terjauh, JVP , hipotensi
Hipotensi (50%), refleks takikardi, takipnu
Pulsus paradokus (75%) = tekanan darah sistolik 10 mmHg setiap kali inspirasi
JVP dengan penurunan gelombang y yang tumpul
Bunyi denyut jantung yang terdengar jauh, perikardial friction rub (30%)
Pemeriksaan diagnostik
EKG : voltase rendah, perubahan elektris
Ekokardiogram : Efusi , pergeseran septum saat inspirasi, kolops diastolik
ventrikel
dan
atrium
kanan,
perubahan
resiprofasik
pada
kecepatan
transvaskular ( melewati TV dan melewati MV saat insipari)
Kateterisasi jantung (jantung kanan dan perikardium): peningkatan dan
penyetaraan tekanan intraperiskardial dengan tekanan diastolik (RA, RV,
PCWP) penurunan gelombang y yang tumpul pada penelusuran atrium kanan)
Penatalaksanaan
Resusitasi cairan (jangan diuresis)
Perikardiosentesis (kecuali jika disebabkan ruptur aorta atau miokardium)
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
PERIKARDITIS KONSTRUKTIF
Etiologi
Semua penyebab perikarditis namun khususnya pascainfeksi virus, radiasi, uremia,
pascabedah jantung, dan idiopatik
Patofisiologi
Perikardium yang kaku membatasi pengisian diastolik tekanan vena sistolik
Aliran balik vena dibatasi hanya setelah awal fase pengisian yang cepat sehingga
terjadi penurunan cepat pada tekanan atrium kanan dengan relaksasi atrioum dan
pembukaan katup trikuspidalis serta gelombang x dan y yang menonjol
Tanda Kussmaul : Inspirasi alira balik vena namun tekanan intratorakal negatif
yang tidak dihantarkan pada jantung karena perikardium yang kaku JVP
Manifestasi klinis
Gagal jantung sisi kanan > sisi kiri
Pemeriksaan fisik
JVP dengan penurunan gelombang y yang menonjol, tanda Kussmaul
(diagnosis banding = TS kor pulmonale akut, infark ventrikel kanan, RCM)
Hepatomegali, asites, edema perifer
Iktus kordis biasanya tidak dapat dipalpasi, terdapat pericardial knock, biasanya tidak
ada pulpus paradokus
Pemeriksaan diagnosis
Foto rontgen toraks: klasifikasi, terutama pada tampilan lateral (walaupun tidak perlu
= konstriksi secara fisiologis)
EKG: tidak spesifik
Ekokardiogram: penebalan perikardium , septum mengembang = pergeseran
mendadak septum selama fase pengisian cepat pada awal diastolik
Kateterisasi jantung
Artium : gelombang M atau W (penurunan gelombang x dan y yang menonjol)
Ventrikel : perubahan dan plateau atau tanda akar kuadrat (penurunan yang
cepat tekanan pada onset diastolik, cepat pada awal plateau)
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
CT atau MRI : penebalaan perikardium dngan tambatan
Penatalaksanaan
Perikardiektomi
Perikarditis Konstruktif vs Kardiomiopati Restruktif
Evaluasi
Perikarditis konstruktif
Pemeriksaan fisik Tanda Kussmaul
Kardiomiopati restriktif
Tanda Kussmaul
Iktus kordis tidak ada, pericardial Iktus kordis jelas, S3 dan S4
knock
Murmur
regurgitasi
karena MR dan RT
Voltase rendah
EKG
Voltase rendah
Abnormalitas hantaran
Ekokardiogram
Ketebalan dinding normal
Penebalan dinding
Septum mengembang saat awal Pembesaran kedua atrium
diastolik
Inspirasi aliran melalui
Inspirasi aliran melalui TV dan trikuspid
aliran melalui MV
dan
mitral
kecepatan
maksimal
yang
pengisia
lambat
waktu
memanjang
pada
kecepatan
pengisian
maksimal
Perikarditis Konstruktif vs Kariomiopati Restruktif
Evaluasi
Perikarditis konstriktif
Kardiomiopati restruktif
CT/MRI
Perikardium menebal
Perikardium normal
Kateterisasi jantung
Penurunan gelombang x dan Penurunan gelombang x dan y
y yang menonjol
yang menonjol
Tanda penuruan dan plateau
Tanda penurunan dan plateau
LVEDP
LVEDP = RVEDP
>
RVEDP
(khususnya pada volume)
RVSP > 60 mHg
Generated by Foxit PDF Creator Foxit Software
http://www.foxitsoftware.com For evaluation only.
RVSP < 50 mmHg
RVEDP < 1/3 RVSP
RVEDP > 1/3 RVSP
Biopsi endomiolardium
Biasanya normal
Etiologi
kardiomiopati
(RCM)
spesifik
restriktif
Anda mungkin juga menyukai
- 7 LANGKAH Membaca EKG SingkatDokumen4 halaman7 LANGKAH Membaca EKG SingkatRizki Baiti Oktaviyani100% (2)
- EKG&ACLSDokumen55 halamanEKG&ACLSSagita RahayuBelum ada peringkat
- Tentir EKGDokumen142 halamanTentir EKGKpopers Ten100% (3)
- Buku Saku DokterDokumen152 halamanBuku Saku Doktermukhalonic91% (11)
- EKG LengkapDokumen232 halamanEKG LengkapAlfan Bahrudin100% (9)
- Cara Praktis Baca Ekg Dr. ArifinDokumen50 halamanCara Praktis Baca Ekg Dr. Arifinmokhtarumar100% (3)
- Dasar EKG VaniDokumen57 halamanDasar EKG VaniRia RestianaBelum ada peringkat
- Ekg Dasar PduiDokumen62 halamanEkg Dasar Pduiهناء همة العلياBelum ada peringkat
- Dasar2 Membaca EKGDokumen35 halamanDasar2 Membaca EKGNura NurulitaBelum ada peringkat
- Pembekalan Ekg Dokter MudaDokumen170 halamanPembekalan Ekg Dokter Mudacindy citrawatiBelum ada peringkat
- EKG DasarDokumen82 halamanEKG DasarBRI KU100% (1)
- Ilmu Hitam ParuDokumen32 halamanIlmu Hitam ParuLeo FernandoBelum ada peringkat
- Bismillah EKGDokumen5 halamanBismillah EKGRandyMBelum ada peringkat
- Cara Membaca EKG FixDokumen42 halamanCara Membaca EKG Fixtri indrianiBelum ada peringkat
- Pelatihan EKGDokumen148 halamanPelatihan EKGKusmawan IdBelum ada peringkat
- Interpretasi Ekg NormalDokumen45 halamanInterpretasi Ekg NormalHedya Nadhrati Surura100% (1)
- Panduan Praktis Daftar ObatDokumen17 halamanPanduan Praktis Daftar ObatWahyudi Firmana100% (5)
- Basic ECG InterpretationDokumen70 halamanBasic ECG InterpretationThemy SutejaBelum ada peringkat
- EkgDokumen76 halamanEkgFadillah AkbarBelum ada peringkat
- Interpretasi EKGDokumen132 halamanInterpretasi EKGceritakamiBelum ada peringkat
- Belajar EKGDokumen64 halamanBelajar EKGAlinda Dela PurnamaBelum ada peringkat
- Materi 1 Bu Sunarsih (Ekg - Narsih.2014)Dokumen54 halamanMateri 1 Bu Sunarsih (Ekg - Narsih.2014)Laksmi PerdanaBelum ada peringkat
- Buku Saku GastroenterologiDokumen55 halamanBuku Saku GastroenterologinunualoneBelum ada peringkat
- EKG DasarDokumen97 halamanEKG DasarIim Syahida ZurifaBelum ada peringkat
- Membaca EKG SingkatDokumen5 halamanMembaca EKG SingkatannisBelum ada peringkat
- Ekg & AritmiaDokumen85 halamanEkg & AritmiaRSUD DoloksanggulBelum ada peringkat
- Fisioterapi #EkgDokumen46 halamanFisioterapi #Ekgdwi danangBelum ada peringkat
- Printt LVHDokumen8 halamanPrintt LVHArum PelangiBelum ada peringkat
- AwdawdDokumen55 halamanAwdawdWendy WiharjaBelum ada peringkat
- Baca Ekg CepatDokumen39 halamanBaca Ekg CepatInna RosdyasariBelum ada peringkat
- Baca EKGDokumen37 halamanBaca EKGVashti SaraswatiBelum ada peringkat
- Tentir EKGDokumen141 halamanTentir EKGDesyta PeronicaBelum ada peringkat
- Sumatif 2-Kuliah EKG KKD DR - MuhadiDokumen141 halamanSumatif 2-Kuliah EKG KKD DR - MuhadiIbnu Ahmad Ar rowiBelum ada peringkat
- Elektrokardiografi Dasar EDISI FEB 07Dokumen97 halamanElektrokardiografi Dasar EDISI FEB 07deniseBelum ada peringkat
- Ekg PraktikumDokumen94 halamanEkg PraktikumDwi MurbaraniBelum ada peringkat
- Elektrokardiogram PDFDokumen108 halamanElektrokardiogram PDFFaza Lailatul HamidahBelum ada peringkat
- ECG Chamber Enlargement - Dr. Junior PDFDokumen65 halamanECG Chamber Enlargement - Dr. Junior PDFI Gede Budi ArtadanaBelum ada peringkat
- EKG-Rani AprianiDokumen52 halamanEKG-Rani AprianiPPDS IKA KAHFIABelum ada peringkat
- Interpretasi Elektrokardiogram DAN Gambaran Aritmia: Chandra KushartantoDokumen50 halamanInterpretasi Elektrokardiogram DAN Gambaran Aritmia: Chandra KushartantoTamaChanPerawatGokilBelum ada peringkat
- EKG WisdaDokumen98 halamanEKG Wisdakhairina9456Belum ada peringkat
- Dasar EkgDokumen57 halamanDasar EkgwidyadariBelum ada peringkat
- Interpretasi EkgDokumen3 halamanInterpretasi EkgMegaAmalianiSalystinaBelum ada peringkat
- Interpretasi Hasil EKGDokumen45 halamanInterpretasi Hasil EKGShinta Kartika0% (1)
- Elektrokardiografi Dalam Praktik Sehari - Hari Dan Keadaan Gawat DaruratDokumen90 halamanElektrokardiografi Dalam Praktik Sehari - Hari Dan Keadaan Gawat DaruratDicky TarunaBelum ada peringkat
- EkgDokumen43 halamanEkgNastiti MaharaniBelum ada peringkat
- EKG FisiologisDokumen48 halamanEKG FisiologisBams IrawanBelum ada peringkat
- (DR - Furqon) Ekg LectureDokumen63 halaman(DR - Furqon) Ekg LectureMuh PaturBelum ada peringkat
- Interpretasi EKG Kemenkes Dr. EviDokumen46 halamanInterpretasi EKG Kemenkes Dr. EviAnnisaSeptiaBelum ada peringkat
- Ekg S1Dokumen64 halamanEkg S1Tonny AdriyantoBelum ada peringkat
- Interpretasi EKGDokumen46 halamanInterpretasi EKGMOCH FARELBelum ada peringkat
- EKG Dasar PDUIDokumen62 halamanEKG Dasar PDUIhaidarotul adyanBelum ada peringkat
- Diskusi Topik - EKGDokumen56 halamanDiskusi Topik - EKGmita sanjayaBelum ada peringkat
- Axis JantungDokumen4 halamanAxis Jantungcahyati sulistyaningsihBelum ada peringkat
- Cara Menilai EkgDokumen22 halamanCara Menilai EkgTriska AFBelum ada peringkat
- Manfes Dan Pemeriksaan Penunjang SVTDokumen7 halamanManfes Dan Pemeriksaan Penunjang SVTshafira kurnia wariantiBelum ada peringkat
- Dasar2 Membaca EKGDokumen35 halamanDasar2 Membaca EKGMiftia Yunanda PutriBelum ada peringkat