Tanda Bahaya Kehamilan
Diunggah oleh
Fika Reski0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
8 tayangan22 halamanDokumen tersebut membahas tanda-tanda bahaya pada kehamilan muda seperti hyperemesis gravidarum (mual berlebihan), abortus (penghentian kehamilan dini), dan mola hidatidosa (kelainan trofoblastik). Gejala dan penanganannya meliputi pemberian obat, infus cairan, kuret, hingga histerektomi. Diagnosa didasarkan pada pemeriksaan fisik, laboratorium, dan ultrasonografi.
Deskripsi Asli:
Kesehatan
Judul Asli
Tanda bahaya kehamilan
Hak Cipta
© © All Rights Reserved
Format Tersedia
DOCX, PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniDokumen tersebut membahas tanda-tanda bahaya pada kehamilan muda seperti hyperemesis gravidarum (mual berlebihan), abortus (penghentian kehamilan dini), dan mola hidatidosa (kelainan trofoblastik). Gejala dan penanganannya meliputi pemberian obat, infus cairan, kuret, hingga histerektomi. Diagnosa didasarkan pada pemeriksaan fisik, laboratorium, dan ultrasonografi.
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
8 tayangan22 halamanTanda Bahaya Kehamilan
Diunggah oleh
Fika ReskiDokumen tersebut membahas tanda-tanda bahaya pada kehamilan muda seperti hyperemesis gravidarum (mual berlebihan), abortus (penghentian kehamilan dini), dan mola hidatidosa (kelainan trofoblastik). Gejala dan penanganannya meliputi pemberian obat, infus cairan, kuret, hingga histerektomi. Diagnosa didasarkan pada pemeriksaan fisik, laboratorium, dan ultrasonografi.
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 22
A.
Tanda Bahaya Kehamilan Muda
Tanda bahaya pada kehamilan muda diantaranya:
1. Hyperemesis Gravidarum
a. Pengertian Hyperemesis Gravidarum
Hyperemesis gravidarum didefinisikan sebagai suatu keadaan yang dikarakteristikan
dengan rasa mual dan muntah yang berlebihan, kehilangan berat badan dan gangguan
keseimbangan elektrolit, ibu terlihat lebih kurus, turgor kulit berkurang dan mata
terlihat cekung. Jika tidak ditangani segera masalah yang timbul seperti peningkatan
asam lambung yang selanjutnya dapat menjadi gastristis. Peningkatan asam lambung
akan semakin memperparah hyperemesis gravidarum).
b. Penyebab Hyperemesis Gravidarum
Mual muntah yang timbul terjadi karena adanya perubahan berbagai hormon dalam
tubuh pada awal kehamilan. Presentase hormon hCG akan meningkat sesuai dengan
pertumbuhan plasenta. Diperkirakan hormon inilah yang mengakibatkan muntah
melalui rangsangan terhadap otot polos lambung. Sehingga semakin tinggi hormon
hCG , semakin cepat pula merangsang muntah. Dampak yang terjadi pada
hyperemesis gravidarum yaitu menimbulkan konsumsi O2 menurun, gangguan fungsi
sel liver hingga terjadi ikterus. Mual muntah yang berkelanjutan dapat menimbulkan
gangguan fungsi alat-alat vital dan menimbulkan kematian. Hyperemesis gravidarum
juga dikaitkan dengan peningkatan resiko untuk Bayi Berat Lahir Rendah (BBLR),
kelahiran Prematur, kecil usia kehamilan, serta kematian pada perinatal.
c. Tanda dan Gejala Hyperemesis gravidarum
Tingkat I
Hyperemesis gravidarum tingkat I ditandai dengan muntah yang terus menerus
disertai dengan penurunan nafsu makan dan minum
Tingkat II
Pada hyperemesis gravidarum tingkat II, pasien memuntahkan semua yang dimakan
dan diminum, berat badan cepat menurun, dan ada rasa haus yang hebat.
Tingkat III
Hyperemesis gravidarum tingkat III sangant jarang terjadi. Keadaan ini sangat
merupakan kelanjutan dari hyperemesis tingkat II yang ditandai dengan muntah yang
berkurang atau bahkan berhenti, tetapi kesadaran menurun (delirium dampai koma)
hingga mengalami ikterus, sianosis, nistagmus, gangguan jantung dan dalam urin
ditemukan billirubin dan protein.
d. Diagnosis Hiperemesis Gravidarum
Dalam mendiagnosis hiperemesis gravidarum, dokter akan menanyakan gejala dan
memeriksa riwayat kesehatan ibu hamil dan keluarganya. Pemeriksaan fisik juga
dilakukan untuk melihat dampak dari hiperemesis gravidarum, seperti tekanan darah
rendah dan denyut jantung cepat.
Dari pemeriksaan fisik , dokter dapat menentukan apakah muntah yang dialami ibu
hamil masih normal atau sudah berlebihan (hiperemesis gravidarum). Untuk melihat
lebih detail akibat dari hiperemesis gravidarum, dokter akan melakukan pemeriksaan
lanjutan.
Pemeriksaan lanjutan dapat dilakukan dengan tes darah dan urine. Tujuannya adalah
untuk memeriksa tanda-tanda gangguan elektrolit dan dehidrasi. USG kehamilan
juga dilakukan untuk memantau kondisi janin dan mendeteksi kelainan dalam
kandungan.
Selain itu, untuk memastikan gejala mual dan muntah yang dialami ibu hamil bukan
disebabkan oleh suatu penyakit, seperti penyakit liver, dokter akan melakukan tes
lanjutan, misalnya uji fungsi hati.
e. Penanganan Hiperemesis Gravidarum
Berbeda dengan morning sickness yang penanganannya dapat dilakukan di rumah,
penderita hiperemesis gravidarum perlu menjalani perawatan di rumah sakit.
Pengobatan yang diberikan ditentukan berdasarkan tingkat keparahan gejala dan
kondisi kesehatan ibu hamil secara keseluruhan. Pengobatan bertujuan untuk
menghentikan mual dan muntah, mengganti cairan dan elektrolit yang hilang akibat
muntah berlebihan, memenuhi kebutuhan nutrisi, dan mengembalikan nafsu makan.
Beberapa obat yang dapat diberikan oleh dokter adalah: Obat antimual, seperti
promethazine, Vitamin B1 atau tiamin, Pyridoxine atau vitamin B6, Suplemen
vitamin dan nutrisi.
Jika hiperemesis gravidarum menyebabkan ibu hamil tidak mampu menelan cairan
atau makanan sama sekali, dokter akan memberikan obat dan nutrisi melalui infus.
Selain melalui infus, ibu hamil juga dapat menerima asupan makanan melalui selang
makan.
2. Abortus
a. Pengertian Abortus
Abortus adalah penghentian atau pengeluaran hasil konsepsi pada kehamilan < 20
minggu dengan berat janin < 500 gram atau sebelum plasenta selesai . Jenis-jenis.
b. Tanda-tanda dan Gejala Abortus
Abortus dapat terjadi secara sadar maupun tidak sadar karena tidak muncul tanda-
tanda yang mungkin jelas. Gejala dan tanda abortus paling umum adalah: Perdarahan
atau bercak darah, muncul dari ringan sampai berat, Perut dan punggung bawah terasa
sakit atau kram yang parah, Vagina mengeluarkan cairan nonkeputihan atau jaringan
Demam, dan Lesu
c. Penyebab Abortus
Ada beberapa hal yang jadi penyebab Abortus antara lain: Masalah pada janin, Rahim
ibu lemah (Inkompetensi serviks), Penyakit ibu yang tidak diobati, Sindrom ovarium
polikistik (PCOS), Infeksi bakteri, Merokok, alkohol, narkoba, dan terpapar racun
lingkungan (Ibu perokok aktif atau pasif). Paparan racun lingkungan yang lebih tinggi
seperti asap industri, asap dari pembakaran barang laboratorium rumah sakit, atau
asap pabrik juga dapat menyebabkan janin gugur dalam kandungan.
d. Diagnosa Abortus
Untuk mendiagnosis abortus dokter mungkin meminta Anda menjalani sejumlah tes
berikut :Pemeriksaan panggul, untuk membantu dokter mengetahui apakah serviks
mulai melebar. Tes ultrasound atau USG untuk memeriksa detak jantung dan
perkembangan janin.Tes darah untuk pengukuran hormon kehamilan dan beta HCG.
Tes jaringan, untuk mendeteksi jaringan janin sudah keluar.
e. Penanganan Abortus
Pengobatan abortus imminens bertujuan untuk meredakan gejala dan mencegah
terjadinya komplikasi. Beberapa metode pengobatan yang dapat dilakukan adalah:
Penanganan pertamaSebagai langkah awal, dokter akan menganjurkan pasien untuk
melakukan perawatan mandiri, seperti Melakukan tirah baring (bed rest), Tidak
berhubungan seksual, Tidak berolahraga, Tidak menggunakan tampon, Tidak
bepergian jauh Selain dengan melakukan perawatan mandiri di rumah, dokter juga
dapat memberikan obat-obatan. Obat yang bisa diberikan antara lain progesteron,
seperti dydrogesterone, untuk memperkuat dinding rahim, dan imunoglobulin Rh,
untuk mengatasi inkompatibilitas rhesus.
3. Mola hidatidosa
a. Pengertian mola hidatidosa
Menurut Kemenkes RI (2019), mola hidatidosa adalah bagian dari penyakit
trofoblastik gestasional, yang disebabkan oleh kelainan pada villi khoironok yang
disebabkan oleh poliferasi trofoblastik dan edem. Diagnosa mola hidatidosa dapat
ditegakkan melalui pemeriksaan USG.
b. Tanda dan Gejala mola hidatidosa
Beberapa tanda gejala mola hidatidosa yaitu:
Terdapat mual dan muntah yang menetap, terkadang sering kali menjadi parah,
Terdapat perdarahan uterus pada minggu ke-12 disertai bercak darah dan perdarahan
hebat, namun biasanya berupa rabas yang bercampur darah, dan cenderung berwarna
merah, Tampak ukuran uterus yang membesar namun tidak ada perkembangan/
aktivitas janin, Terdapat nyeri tekan pada ovarium, Tidak ada denyut jantung janin,
Saat palpasi, bagian-bagian janin tidak diteraba/ tidak ditemukan, Komplikasi
hipertensi akibat kehamilan, preeklampsi/ eklampsi sebelum usia kehamilan 24
minggu
c. Penyebab mola hidatidosa
Penyebab mola hidatidosa adalah ketidakseimbangan kromosom. Sel manusia
mengandung 23 pasang kromosom yang masing-masing terdiri satu kromosom dari
ayah dan lainnya dari ibu. Pada hamil anggur lengkap, sel telur kosong dibuahi oleh
satu atau dua sperma, dan semua materi genetik berasal dari ayah.
Dalam kondisi tersebut, kromosom dari sel telur ibu hilang atau tidak aktif, sehingga
kromosom ayah digandakan. Pada hamil anggur parsial atau tidak lengkap,
kromosom ibu dalam jumlah tetap, tetapi ayah menyediakan dua set kromosom.
Akibatnya, embrio memiliki 69 kromosom, bukan 46.
d. Diagnosa Mola Hitosida
Diagonsa dilakukan dengan sejumlah prosedur, termasuk tes darah dan tes kehamilan
untuk mengukur tingkat Human Chorionic Gonadotropin (HCG), yaitu hormon
kehamilan dalam darah. Selain itu, dokter juga akan merekomendasikan pemeriksaan
USG. USG dilakukan dengan mengarahkan gelombang suara berfrekuensi tinggi ke
jaringan di daerah perut dan panggul. Jika terjadi hamil anggur lengkap, maka USG
akan menunjukkan seperti Tidak ada embrio atau janin. Tidak ada cairan ketuban.
Plasenta kistik tebal sampai memenuhi rahim. Terdapat kista ovarium.
e. Penanganan Mola hidatidosa
Sebagian besar penderita Mola hidatidosa akan mengalami keguguran spontan.
Keguguran tersebut biasanya ditandai dengan keluarnya jaringan berbentuk
gumpalan-gumpalan yang menyerupai sekumpulan buah anggur. Jika tidak
mengalami keguguran, dokter akan melakukan tindakan penanganan secepatnya guna
mencegah terjadinya komplikasi yang lebih buruk. Tindakan yang dapat dilakukan
dokter kandungan antara lain:
Kuret
Pada prosedur kuret, dokter akan melebarkan serviks dan mengangkat jaringan
abnormal dengan alat khusus. Prosedur ini merupakan pilihan paling baik jika
penderita berencana untuk hamil kembali.
Histerektomi
Histerektomi adalah operasi untuk mengangkat rahim. Prosedur ini hanya dilakukan
pada pasien yang tidak berencana hamil lagi atau berisiko tinggi mengalami penyakit
berbahaya gestational trophoblastic neoplasia.
Pemulihan
Sel abnormal bisa saja masih tertinggal di dalam rahim setelah kuret. Sel tersebut
biasanya akan menghilang dalam beberapa bulan. Namun, pada beberapa kasus,
dibutuhkan tindakan lebih lanjut untuk menghilangkannya.
Untuk memastikan sel abnormal sudah hilang, pasien perlu menjalani pemeriksaan
kadar HCG melalui tes darah dan urine. Kadar hormon tersebut seharusnya kembali
normal setelah pengangkatan jaringan abnormal. Jika kadar hormon tetap tinggi,
berarti masih ada sel abnormal yang tersisa dalam rahim. Pemeriksaan ini dilakukan
selama 6 bulan hingga 1 tahun setelah mengalami Mola hidatidosa..
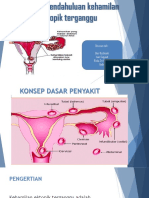
4. Kehamilan Ektopik
a. Pengertian Kehamilan ektopik
Kehamilan ektopik adalah kehamilan ketika implantasi dan pertumbuhan hasil
konsepsi berlangsung diluar endometrium kavum uteri. Hampir 95% kehamilan
ektopik terjadi diberbagai segmen tuba fallopi, dan 5% sisanya terdapat di ovarium,
rongga peritoneum dan didalam serviks. Jika terjadi ruptur disekitar lokasi implantasi
kehamilan, maka akan terjadi keadaan perdarahan pasif dan nyeri abdomen akut yang
disebut kehamilan ektopik terganggu.
b. Penyebab Kehamilan ektopik
Faktor-faktor predisposisi kehamilan ektopik meliputi riwayat kehamilan ektopik
sebelumnya, riwayat operasi tubektomi, penggunaan IUD, infertilitas, riwayat abortus
dan riwayat inseminasi buatan/ teknologi bantuan reproduktif (assisted reproductive
technology/ ART).
c. Gejala Kehamilan ektopik
Gejala awal yang ditimbulkan yaitu perdarahan pervaginam dan bercak darah, kadang
disertai nyeri panggul Diagnosa kehamilan ektopik dapat ditegakkan dengan
melakukan pemeriksaan USG.
d. Diagnosa Kehamilan Ektopik
Dokter akan terlebih dahulu melakukan tanya jawab, terutama terkait hari pertama
haid terakhir pasien. Setelah itu, dokter akan melakukan pemeriksaan seperti Tes
kehamilan melalui urine dengan menggunakan test pack, Tes kehamilan melalui
darah, untuk mengukur kadar hormon human chorionic gonadotropin (hCG), USG
transvaginal dan perut, untuk memastikan lokasi kehamilan ektopik
e. Penanganan Kehamilan Ektopik
Pada kehamilan ektopik janin tidak dapat berkembang dengan normal. Kondisi ini
bisa mengancam jiwa ibu hamil dan harus segera ditangani. Tergantung pada
perkembangan kehamilan dan lokasi menempelnya sel telur, dokter dapat menangani
kehamilan ektopik dengan obat-obatan atau operasi. Berikut adalah penjelasannya:
Obat suntik
Suntik methotrexate dapat diberikan untuk menghentikan kehamilan ektopik tahap
awal. Setelah pemberian suntikan, dokter akan memantau kadar hormon hCG dalam
darah tiap 2–3 hari hingga kadarnya menurun. Menurunnya kadar hCG menandakan
kehamilan sudah tidak lagi berkembang.
Operasi laparoskopi
Kehamilan ektopik bisa merusak tuba falopi dan jaringan sekitarnya. Jika salah satu
atau kedua tuba falopi rusak, dokter akan melakukan operasi laparoskopi untuk
mengangkat tupa falopi tersebut. Namun, bila memungkinkan, bagian tuba falopi
tersebut cukup diperbaiki tanpa harus diangkat. Hal ini dilakukan untuk
meningkatkan peluang hamil di kemudian hari.
Operasi laparotomi
Pada pasien kehamilan ektopik yang mengalami perdarahan berat, dokter akan
melakukan tindakan darurat berupa operasi laparotomi. Operasi ini dilakukan dengan
membuat sayatan besar di perut sebagai jalan untuk mengangkat janin dan
memperbaiki tuba falopi yang pecah. Setelah pengobatan, dokter akan menyarankan
pasien memberi jeda waktu 3 bulan sebelum merencanakan kehamilan berikutnya.
Tujuannya adalah agar rahim pulih sempurna dan mengurangi risiko kehamilan
ektopik terjadi lagi.
5. Anemia
a. Pengertian Anemia
WHO menetapkan standar hemoglobin (Hb 11%) pada ibu hamil, jika kurang dari
standar maka dikatakan mengalami anemia.
b. Penyebab Anemia
Depkes RI (2019). mengklasifikasikan anemia pada ibu hamil berdasarkan berat
badannya dikategorikan sebagai anemia ringan dan berat. Anemia ringan apabila
kadar Hb dalam darah yaitu 8 gr% hingga kurang dari 11 gr%. Anemia berat apabila
kadar Hb dalam darah kurang dari 8 gr% Komplikasi anemia pada ibu hamil dapat
menyebabkan terjadinya missed abortion, kelainan kongenital, abortus/ keguguran
serta dampak pada janin menyebabkan berat lahir rendah.
c. Tanda dan Gejala Anemia
Tanda dan gejala anemia ada beberapa tergantung dari jenis anemia diantaranya:
Anemia defisiensi zat besi. Anemia yang ditandai dengan keluhan lemas, pucat dan
mudah pingsan, karena kekurangan zat besi dalam darah dan kadar Hb < 11 gr%.
Dapat ditanggulangi dengan mengkonsumsi makanan yang kaya zat besi seperti
sayur-sayuran dan daging.
Anemia megaloblastik. Anemia yang terjadi karena kelainan proses pembentukan
DNA sel darah merah yang disebabkan kekurangan (defisiensi) vitamin B12 dan
asam folat.
Anemia hipoplastik. Anemia yang terjadi karena kelainan sumsung tulang yang
kurang mampu membuat sel-sel darah baru
d. Diagnosa Anemia
Diagnosa anemia dapat dilakukan dengan pemeriksaan tekanan darah
e. Penangan Anemia
Untuk penanganan anemia ibu hamil diantaranya mengkonsumsi makanan yang
mengandung zat besi, sayuran berwarna hijau tua dan buah buahan, Membiasakan
konsumsi makanan yang mempermudah penyerapan Fe seperti vitamin C, air jeruk
daging dan ikan serta menghindari minuman yang menghambat penyerapan Fe seperti
teh dan kopi.
6. Demam Tinggi
a. Pengertian Demam Tinggi
Demam adalah masalah kesehatan yang sangat umum dan hampir semua orang
pernah mengalaminya. Ibu hamil juga rentan mengalami demam, karena sistem
kekebalan ibu lebih lemah selama kehamilan. Demam biasanya tidak disebabkan
oleh kondisi yang serius, namun bila terjadi selama kehamilan, hal ini tentu sangat
mengganggu. Pasalnya, bukan hanya membuat ibu menjadi tidak nyaman, ibu hamil
mungkin juga khawatir bila lonjakan suhu tubuh ibu bisa berdampak pada bayi.
b. Penyebab Demam Tinggi
Penyebab terjadinya demam tinggi pada ibu hami yaitu ,Selesma. Karena pada
dasarnya ibu hamil lebih rentan terkena infeksi virus umum, seperti pilek, selama
masa kehamilan. Sistem kekebalan ibu mengalami perubahan selama kehamilan guna
melindungi janin, yang dianggap tubuh sebagai sesuatu yang asing, agar tidak ditolak.
Akibatnya, ibu hamil mungkin lebih rentan terserang selesma.
c. Tanda dan Gejala Demam Tinggi
Jika suhu ibu hamil berada pada > 38°C dalam kehamilan, ini menandakan ibu dalam
masalah. Demam pada kehamilan merupakan manifestasi tanda gejala infeksi
kehamilan.
d. Diagnosa Demam Tinggi
Diagnosa demam tinggi dapat dilakukan dengan cara pengecekan suhu tubuh
e. Penanganan Demam Tinggi
Penangannya dapat dengan memiringkan bada ibu kerag kekiri, cukupi kebutuhan
cairan ibu dan kompres hangat guna menurunkan suhu ibu. komplikasi yag
ditimbulkan jika ibu mengalami demam tinggi yaitu sistitis (infeksi kandung kencing)
serta infeksi saluran kemih atas.
B. Tanda Bahaya Kehamilan Tua
Tanda bahaya pada kehamilan tua antara lain:
1. Plasenta Previa
a. Pengertian Plasneta Previa
Plasenta previa didefinisikan sebagai plasenta yang berimplantasi diatas atau
mendekati ostium serviks interna.
b. Penyebab Plasenta previa
Beberapa faktor predisposisi yang menyebabkan terjadinya plasenta previa
diantaranya kehamilan ibu sudah usia lanjut (> 22 minggu), multiparitas, serta
mempunyai riwayat seksio caesaria sebelumnya.
c. Tanda dan Gejala Plasenta Previa
Gejala umum yang terjadi pada kasus plasenta previa seperti terjadi perdarahan tanpa
rasa nyeri secara tiba-tiba dan kapan saja, uterus tidak berkontraksi dan bagian
terendah janin tidak masuk pintu atas panggul.
d. Diagnosa Plasenta Previa
Dokter dapat menduga ibu hamil mengalami plasenta previa jika terjadi perdarahan di
trimester kedua atau ketiga kehamilan. Namun, untuk memastikannya, dokter akan
melakukan sejumlah pemeriksaan seperti:
USG transvaginal
Prosedur ini dilakukan dengan memasukkan alat khusus ke dalam vagina untuk
melihat kondisi vagina dan rahim. Pemeriksaan ini adalah metode paling akurat untuk
menentukan letak plasenta.
USG transabdominal
Prosedur ini juga berfungsi sama dengan USG transvaginal, yakni untuk melihat
kondisi di dalam rahim. Bedanya, pada USG transabdominal, alat periksa hanya
ditempelkan ke dinding perut sehingga meminimalkan risiko perdarahan akibat
prosedur pemeriksaan.
MRI (magnetic resonance imaging)
Prosedur ini digunakan untuk membantu dokter melihat posisi plasenta dengan lebih
jelas.
e. Penanganan Plasenta Previa
Penanganan plasenta previa bertujuan untuk mencegah perdarahan. Penanganan yang
akan diberikan oleh dokter tergantung pada kondisi kesehatan ibu dan janin, usia
kandungan, posisi plasenta, dan tingkat keparahan perdarahan. Pada ibu hamil yang
tidak mengalami perdarahan atau hanya mengalami perdarahan ringan, dokter akan
menyarankan perawatan mandiri, berupa: Memperbanyak istirahat dan berbaring,
Mengurangi aktivitas fisik yang berat, Menghindari berhubungan seksual
Bila ibu hamil mengalami perdarahan hebat dan berulang, dokter akan menyarankan
agar bayi dilahirkan secepatnya melalui operasi caesar. Namun, jika usia kandungan
kurang dari 36 minggu, ibu hamil akan diberikan suntikan obat kortikosteroid terlebih
dahulu untuk mempercepat pematangan paru-paru janin..
2. Sakit kepala
a. Pengertian Sakit Kepala
Sakit kepala yang menunjukkan suatu masalah serius adalah sakit kepala hebat,
menetap dan tidak hilang dengan beristriahat. Terkadang karena sakit kepala yang
hebat tersebut, ibu mungkin menemukan bahwa penglihatannya menjadi kabur atau
berbayang.
b. Penyebab Sakit Kepala
sakit kepala saat hamil di trimester ketiga juga dapat disebabkan oleh kondisi, seperti:
Kelebihan berat badan, Kebiasaan melakukan postur tubuh yang buruk, Kurang tidur,
Makanan yang dikonsumsi, Otot menegang dan Diabetes
c. Tanda dan Gejala Sakit Kepala
Sakit kepala yang hebat dalam kehamilan adalah gejala dari pre eklampsi. Perubahan
visual (penglihataan) secara tiba-tiba (pandangan kabur) dapat berubah pada masa
kehamilan. Nyeri kepala hebat pada masa kehamilan dapat menjadi tanda gejala
preeklamsi, dan jika tidak diatasi dapat mnyebabkan komplikasi kejang maternal,
stroke, koagulapati hingga kematian. Sehingga perlu dilakukan pemeriksaan lengkap
baik oedem pada tangan/ kaki,
d. Penanganan Sakit kepala
Ada beberapa hal yang mungkin bisa membantu meringankan sakit kepala pada ibu
hamil seperti:
Istirahat
Bisa dengan berbaring di tempat tidur dengan kondisi ruangan gelap dan tidak
berisik. Lalu memejamkan mata agar tubuh dan kepala terasa rileks.
Pijat
Dengan memijat lembut bagian kepala yang sakit, atau meminta tolong orang lain
untuk memijat pundak dan leher untuk mengatasi ketegangan. J
Kompres
Dengan mengompres wajah, mata, dan jidat dengan handuk yang telah direndam air
panas. Atau bisa juga mengompres bagian belakang leher dengan handuk dingin.
3. Nyeri abdomen
a. Pengertian Nyeri Abdomen
Nyeri pada daerah abdomen yang tidak berhubungan dengan persalinan normal
adalah suatu kelainan. Nyeri abdomen yang mengindikasikan mengancam jiwa adalah
nyeri perut yang hebat, menetap dan tidak hilang setelah beristirahat, terkadang dapat
disertai dengan perdarahan lewat jalan lahir. Hal ini bisa berarti appendicitis (radang
usus buntu), kehamilan ektopik (kehamilan di luar kandungan), aborstus (keguguran),
penyakit radang panggul, persalinan preterm, gastritis (maag), solution placenta,
penyakit menular seksual, infeksi saluran kemih atau infeksi lain.
Sakit perut bisa terasa seperti kram, mulas, atau menusuk, dengan tingkat keparahan
ringan hingga berat. Area perut yang sakit juga bisa berbeda-beda. Pada sejumlah
kondisi, nyeri juga dapat berpindah dari satu area perut ke area perut yang lain.
b. Penyebab Nyeri Abdormen
Nyeri Abdormen umumnya terjadi akibat gangguan saluran pencernaan bagian atas,
seperti kerongkongan, lambung, ginjal, hati, empedu, dan usus halus.
c. Gejala nyeri abdormen
Terkadang, nyeri akibat nyeri abdormeb juga bisa disertai dengan gejala lain, seperti
rasa tidak nyaman di perut, kedutan di perut, kembung, sendawa, mual, dan muntah.
Selain itu, sifat dan lamanya sakit perut juga bisa beragam, seperti: Muncul perlahan
atau tiba-tiba Hilang timbul atau menetap Berlangsung sebentar, beberapa jam, atau
bahkan beberapa hari Sakit berkurang atau bertambah pada posisi dan gerakan
tertentu, misalnya bersin atau batuk.
d. Diagnosis Nyeri abdomen
Sebagai langkah awal, dokter akan menanyakan karakteristik nyeri, sejak kapan sakit
perut dirasakan, dan riwayat kesehatan pasien. Selanjutnya, dokter akan melakukan
pemeriksaan fisik dengan menekan perut pasien, untuk mendeteksi lokasi sakit dan
pembengkakan. Setelah itu, dokter akan melakukan pemeriksaan lebih lanjut, seperti:
Pemeriksaan sampel darah, urine, dan tinja, guna mencari tahu penyebab sakit perut
Pemindaian dengan Rontgen perut, USG, CT scan, atau MRI, untuk mendeteksi
kelainan pada organ dalam perut, seperti tumor atau peradangan
Endoskopi atau kolonoskopi, bila diduga terdapat kelainan dalam saluran pencernaan
e. Penanganan Nyeri abdomen
Penangan Nyeri abdomen tergantung pada penyebabnya. Sebagai contoh, dokter
cukup menyarankan perubahan pola makan bila sakit perut disebabkan oleh pola
makan yang kurang baik. Sedangkan pada sakit perut yang disebabkan oleh infeksi
bakteri, dokter akan meresepkan obat antibiotik. Obat-obat lain juga bisa diberikan
pada sakit perut yang disebabkan oleh penyakit asam lambung (GERD) atau
peradangan. Pada beberapa kasus, operasi harus dilakukan untuk mengatasi sakit
perut yang disebabkan oleh radang usus buntu, batu empedu simtomatik, dan hernia.
Pasien juga bisa melakukan beberapa upaya sederhana di rumah guna meredakan
gejala Nyeri abdomen ringan, yaitu:
Menempelkan bantal pemanas di area perut yang sakit
Mengelola stres dengan olahraga atau meditasi
Tidak makan sekaligus dalam porsi besar
Mengunyah makanan secara perlahan sampai lunak
Menghindari makanan yang bisa memicu sakit perut, seperti makanan pedas atau
berlemak
4. Bengkak dan Ekstremitas
a. Pengertian Bengkak
Hampir separuh dari ibu-ibu hamil akan mengalami bengkak yang normal pada kaki
yang biasanya muncul pada sore hari dan biasanya hilang setelah beristirahat atau
dengan meninggikan kaki lebih tinggi daripada kepala.
b. Tanda dan Gejala Bengkak
Bengkak yang menjadi masalah serius yaitu ditandai dengan:
Muncul pembengkakan pada muka, tangan dan ekstremitas lainya,
Bengkak tidak hilang setelah beristirahat,
Bengkak disertai dengan keluhan fisik lainnya. Hal ini merupakan pertanda dari
anemia, gangguan fungsi ginjal, gagal jantung ataupun pre eklampsia. Gejala anemia
dapat muncul dalam bentuk oedema (bengkak) karena dengan menurunnya
kekentalan darah pada penderita anemia, disebabkan oleh berkurangnya kadar
hemoglobin (Hb, sebagai pengangkut oksigen dalam darah). Pada darah yang rendah
kadar Hb-nya, kandungan cairannya lebih tinggi dibandingkan dengan sel-sel darah
merahnya (Kusumawati, 2014).
c. Penyebab Kaki Bengkak Saat hamil
bengkak saat hamil dapat terjadi secara alami karena tubuh ibu hamil memproduksi
lebih banyak darah dan cairan tubuh untuk memenuhi kebutuhan nutrisi janin. Selain
itu, ada beberapa faktor lain yang juga bisa membuat ibu hamil mengalami
pembengkakan di kaki saat hamil, yaitu: Perubahan hormone Kebiasaan berdiri
terlalu lama Aktivitas atau olahraga berlebihan Cuaca panas Pola makan rendah
kalium dan tinggi garam atau natrium Tingkat konsumsi kafein yang tinggi
d. Penanganan Bengkak Saat Hamil
Pembengkakan pada kerap membuat ibu hamil merasa tidak nyaman dan sulit
beraktivitas. Untuk mengatasinya, ada beberapa cara yang bisa Bumil lakukan dengan
mudah, yaitu: Ganjal kaki dengan bantal saat duduk atau tidur guna memperbaiki
sirkulasi darah. Tidur dengan posisi berbaring miring ke kiri. Olahraga secara rutin,
seperti berenang atau berjalan kaki. Hindari duduk atau berdiri terlalu lama. Hindari
aktivitas fisik yang terlalu berat.. Minum air putih yang cukup, yaitu sekitar 2 liter
atau 8 gelas air minum per hari. Konsumsi makanan tinggi kalium, seperti kentang,
ubi jalar, pisang, bayam, kacang-kacangan, dan yoghurt. Batasi konsumsi minuman
berkafein. Kurangi penggunaan garam pada masakan.
Jika berbagai cara penangan bengkak saat hamil di atas tidak berhasil mengatasi
keluhan yang ibu hamil rasakan, sebaiknya konsultasikan ke dokter untuk menjalani
pemeriksaan. Hal ini penting dilakukan agar dokter dapat memastikan apakah
bengkak yang dialami disebabkan penyakit atau kondisi medis tertentu.
5. Bayi kurang bergerak seperti biasa,
a. Pengertian Gerakan Bayi Berkuran
Ibu hamil mulai dapat merasakan gerakan bayinya pada usia kehamilan 16-18 minggu
(multigravida, sudah pernah hamil dan melahirkan sebelumnya) dan 18-20 minggu
(primigravida, baru pertama kali hamil).
b. Tanda dan Gejala Gerakan Janin Berkurang
Jika janin tidur, gerakannya akan melemah. janin harus bergerak paling sedikit 3 kali
dalam periode 3 jam (10 gerakan dalam 12 jam). Gerakan janin akan lebih mudah
terasa jika ibu berbaring/beristirahat, makan dan minum. Jika ibu tidak merasakan
gerakan janin sesudah usia 22 minggu/ memasuki persalinan, maka perlu diwaspadai
terjadinya gawat janin atau kematian janin dalam uterus.
c. Penyebab Gerakan Janin Berkurang
Gerakan janin berkurang bisa disebabkan oleh aktivitas ibu yang berlebihan sehingga
gerakan janin tidak dirasakan, kematian janin, perut tegang akibat kontraksi
berlebihan ataupun kepala sudah masuk panggul pada kehamilan aterm.
d. Diagnosa Gerakan bayi
Diagnosa gerakan janin dapat dipastikan dengan melakukan pemeriksaan terhadap
ibu hamil oleh dokter kandungan, baik sebelum atau setelah bayi dilahirkan. Berikut
adalah pemeriksaan yang dilakukan serta tanda yang ditemukan saat janin
mengalami fetal distress:
USG kehamilan, dapat melihat apakah pertumbuhan janin sesuai dengan usia
kandungan.
USG Doppler, untuk mendeteksi adanya gangguan di aliran darah dan jantung janin.
Cardiotocography (CTG), untuk melihat secara berkelanjutan detak jantung janin
terhadap pergerakan janin dan kontraksi rahim.
Pemeriksaan air ketuban, untuk mengetahui volume air ketuban dan melihat adanya
mekonium atau tinja janin pada air ketuban.
Pengambilan sampel darah bayi, untuk memeriksa pH darah bayi yang berubah
menjadi lebih asam bila janin tidak mendapat cukup oksigen.
e. Penanganan Gerakan Janin Berkurang
Jika janin setelah didiagnosa gerakan janin yang berkurang dikategorikan gawat
janin, dokter perlu melakukan penanganan secepatnya. Penanganan tersebut meliputi:
Resusitasi dalam rahim
Resusitasi dalam rahim dilakukan sebagai pengobatan utama dalam mengatasi gawat
janin. Pada prosedur ini, dokter akan:
Memastikan ibu mendapat pasokan oksigen yang cukup dengan memakaikan
selang oksigen pada ibu.
Memastikan asupan cairan ibu memadai dengan pemberian cairan lewat infus.
Memosisikan ibu berbaring miring ke kiri untuk mengurangi tekanan rahim pada
pembuluh vena besar yang dapat mengurangi aliran darah ke plasenta dan janin.
Menghentikan sementara penggunaan obat-obatan yang dapat meningkatkan
kontraksi, seperti obat oksitosin.
Tokolisis, yaitu terapi untuk menghentikan kontraksi rahim sementara.
Amnioinfusion, yaitu penambahan cairan pada rongga cairan ketuban untuk
mengurangi tekanan tali pusat.
Persalinan segera
Persalinan segera dapat menjadi pilihan jika resusitasi dalam rahim tidak dapat
mengatasi kondisi gawat janin. Kelahiran perlu diupayakan dalam 30 menit setelah
diketahui adanya kondisi gawat janin. Kelahiran bisa diupayakan melalui vagina
dengan bantuan vakum atau forceps pada kepala bayi. Jika cara tersebut tidak
mungkin dilakukan, maka janin harus dilahirkan melalui operasi caesar.
Pemantauan kondisi janin
Kondisi bayi akan dimonitor secara saksama selama 1-2 jam setelah kelahiran, dan
dilanjutkan hingga 12 jam pertama pasca kelahiran. Pemantauan yang dilakukan
meliputi pemeriksaan keadaan umum, gerakan dada, warna kulit, tulang dan otot,
suhu tubuh, serta detak jantung bayi.
Jika terlihat bayi mengalami aspirasi mekonium atau keracunan ketuban, maka dokter
perlu membersihkan jalan napas bayi agar pernapasannya tidak terganggu.
6. Ketuban Pecah Sebelum Waktunya
a. Pengertian Ketuban Pecah Sebelum Waktunya
Dinamakan ketuban pecah sebelum waktunya apabila terjadi sebelum persalinan.
b. ketuban pecah sebelum waktunya
ketuban pecah sebelum waktunya disebabkan karena berkurangnya kekuatan
membran/ peningkatan tekanan uteri yang juga dapat disebabkan adanya infeksi yang
dapat berasal dari vagina dan serviks yang dapat dinilai dari cairan ketuban di vagina.
Pecahnya selaput ketuban dapat terjadi pada kehamilan 37 minggu preterm maupun
kehamilan aterm.
c. Tanda dan Gejala ketuban pecah sebelum waktunya
Ketuban pecah dini ditandai dengan keluarnya air ketuban melalui vagina. Air yang
keluar ini dapat mengalir secara perlahan atau deras. Berbeda dengan urine, bocornya
air ketuban tidak dapat ditahan sehingga akan tetap mengalir keluar.
Untuk lebih memastikan apakah cairan tersebut urine atau air ketuban, maka dapat
digunakan pembalut untuk menyerap cairan yang keluar. Selanjutnya, lihat dan cium
bau pembalut tersebut. Air ketuban memiliki ciri-ciri tidak berwarna dan tidak berbau
pesing seperti urine. Jika disertai dengan infeksi, ketuban pecah dini dapat
menimbulkan beberapa gejala lain, seperti Demam, Nyeri perut, Keputihan yang
terjadi terus-menerus dan berbau tidak sedap atau menyengat, Detak jantung janin
cepat
d. Diagnosa Ketuban Pecah Dini
Untuk mendiagnosis ketuban pecah dini, dokter akan melakukan tanya jawab
mengenai kondisi kehamilan pasien, gejala dan keluhan, serta riwayat kesehatan
pasien. Selanjutnya, dokter akan melakukan pemeriksaan fisik, terutama pada bagian
dalam leher rahim untuk memastikan pecahnya ketuban. Bila diperlukan, dokter juga
akan melakukan pemeriksaan tambahan berupa:
Tes pH, untuk memeriksa tingkat keasaman cairan vagina, yang akan lebih tinggi jika
mengalami pecah ketuban (kondisi basa)
USG kehamilan, untuk memeriksa kondisi rahim dan janin, serta melihat jumlah air
ketuban yang masih tersisa
e. Penanganan Ketuban Pecah Dini
Setelah ketuban pecah, dokter akan memeriksa apakah janin sudah siap dilahirkan.
Hal ini karena menunda kelahiran setelah ketuban pecah berisiko menimbulkan
infeksi. Apabila belum ada tanda-tanda akan melahirkan, dokter akan menyarankan
induksi untuk mempercepat persalinan. Namun, apabila ketuban pecah dini terjadi
sebelum usia kehamilan mencapai 34 minggu, janin belum siap untuk dilahirkan. Hal
ini karena pada saat itu paru-paru janin belum terbentuk dengan sempurna.
Pada kondisi tersebut, dokter akan meresepkan kortikosteroid untuk mempercepat
pematangan paru-paru agar janin dapat secepatnya dilahirkan. Dokter juga akan
memberikan antibiotik untuk mencegah infeksi. Setelah janin dirasa sudah siap untuk
dilahirkan, barulah dokter akan melakukan prosedur induksi.
7. Preeklampsia
a. Pengertian Preeklampsia
Preeklampsia merupakan kondisi atau keadaan ibu saat hamil dengan tekanan darah
tinggi yaitu 140/90 mmHg atau lebih yang terjadi pada usia kehamilan 20 minggu dan
juga disertai dengan adanya proneinuria 300mg/24 jam. Preeklampsia dapat terjadi
pada masa antenatal, intranatal dan postnatal. Ibu yang mengalami hipertensi pada
masa kehamilan berkisar 10%, 3% diantaranya mengalami preeklampsia, 5%
mengalami hipertensi dan 2% mengalami hipertensi kronik .
b. Penyaebab Preeklampsia
Penyebab timbulnya preeklampsia pada ibu hamil belum diketahui secara pasti, tetapi
pada umunya disebabkan oleh (vasospasme arteriola). Faktor – faktor lain yang
diperkirakan akan mempengaruhi timbulnya preeklampsia antara lain, umur ibu, usia
kehamilan, paritas, riwayat hipertensi, genetic, penyakit terdahulu, obesitas, bad
obstetric history.
c. Tanda dan Gejala Preeklampsia
Gejala ringan yaitu tekanan darah sekitar 140/90 mmHg atau kenaikan tekanan darah
30 mmHg untuk sistolik atau 15 mmHg untuk diastolic dengan interval pengukuran
selam 6 jam, dan terdapat pengeluaran proteindalam urine 0,3 g/liter atau kualitatif +1
- +2, edema (bengkak kaki, tangan, atau lainnya) dan kenaikan berat badan lebih dari
1 kg/ minggu.
Gejala berat meliputi tekanan darah dari 160/110 mmHg atau lebih, pengeluaran
protein dalam urine lebih dari 5g / 24 jam, terjadi penurunan produksi urine kurang
dari 400 cc/ 24 jam, terdapat edema paru dan sianosis (kebiruan) dan sesak napas,
terdapat gejala subjektif (sakit kepala, gangguan penglihatan, nyeri di daerah perut
atas.
d. Diagnosis Preeklamsia
Dokter akan melakukan tanya jawab seputar keluhan yang dialami, serta riwayat
kesehatan pada ibu hamil dan keluarganya. Selanjutnya, dokter akan melakukan
pemeriksaan fisik menyeluruh, termasuk tekanan darah, denyut nadi, frekuensi
pernapasan, suhu tubuh, pembengkakan pada tungkai, kaki, dan tangan, serta kondisi
kandungan. Jika tekanan darah ibu hamil lebih dari 140/90 mmHg pada dua kali
pemeriksaan dalam jeda waktu 4 jam, dokter akan melakukan pemeriksaan penunjang
untuk memastikan diagnosis preeklamsia. Pemeriksaan tersebut meliputi: Tes urine,
untuk mengetahui kadar protein dalam urine Tes darah, untuk memeriksa fungsi hati,
ginjal, dan jumlah trombosit darah Ultrasonografi (USG), untuk melihat pertumbuhan
janin USG Doppler, untuk mengukur efisiensi aliran darah ke plasenta Nonstress test
(NST) dengan cardiotocography atau CTG, untuk mengukur detak jantung janin saat
bergerak di dalam kandungan
e. Penanganan Preeklampsia
Jika tekanan darh diastolik > 110 mmHg, berikan antihipertensi, sampai tekanan
daiastolik di antara 90- 100 mmHg.
Pasang infuse ringer laktat dengan jarum besar (16 gauge atau >)
Ukur keseimbangan cairan, jangan dsampai terjadi overload
Kateterisasi urin untuk pengeluaran volume dan proteinuria
Jika jumlah urin < 30 ml per jam : Infuse cairan dipertahankan 1 liter / 8jam, Pantau
kemungkinan edema paru
Jangan meninggalkan pasien sendiri. Kejang disertai dengan aspirasi dapat
mengakibatkan kematian ibu dan janin
Observasi tanda –tanda vital, refleks, dan denyut jantung janin setiap jam
Auskultasi paru untuk mencari tanda – tanda edema paru. Krepitasi merupakan tanda
edema paru, jika ada edema paru stop pemberian cairan dan berikan diuretic misalnya
furosemide 40 mg IV,
Nilai pembekuan darah dengan uji pembekuan bedside. Jika pembekuan tidak terjadi
sesudah 7 menit, kemungkinan terdapat koagulasi.
8. Solusio Plasenta
a. Pengertian Solusio plasenta
Solusio plasenta adalah suatu keadaan dalam kehamilan viable, dimana plasenta yang
tempat implantasinya normal (pada fundus atau korfus) terkelupas atau terlepas
sebelum kala III. Sinonim dari solusio plasenta adalah Abrupsion plasenta.
b. Penyebab Solusio plasenta
Penyebab utama dari solusio plasenta masih belum diketahui dengan jelas. Meskipun
demikian, beberapa hal di bawah ini diduga merupakan faktor-faktor yang
berpengaruh pada kejadiannya, antara lain sebagai berikut : Hipertensi esensial atau
pre eklampsi. Tali pusat yang pendek karena pergerakan janin yang banyak atau
bebas. Trauma abdomen seperti terjatuh tertelungkup, tendangan anak yang sedang di
gendong. Tekanan rahim yang membesar pada vena cava inferior. Uterus yang sangat
kecil. Umur ibu (< 20 tahun atau > 35 tahun) Ketuban pecah sebelum waktunya.
Mioma uteri. Defisiensi asam folat. Merokok, alkohol, dan kokain. Perdarahan
retroplasenta. Kekuatan rahim ibu berkurang pada multiparitas. Peredaran darah ibu
terganggu sehingga suplay darah ke janin tidak ada. Pengecilan yang tiba-tiba pada
hidromnion dan gamely
c. Tanda dan Gejala Solusio Plasenta
Trimester ketiga kehamilan merupakan waktu yang rawan untuk terjadinya abruptio
plasenta. Gejala utama yang menandai terjadinya kondisi ini adalah perdarahan saat
hamil. Meski demikian, bukan berarti semua perdarahan dari vagina saat hamil pasti
menandakan solusio plasenta. Perlu diketahui, banyak atau sedikitnya perdarahan
bervariasi dan tidak serta-merta menunjukkan tingkat keparahan pelepasan plasenta
yang terjadi. Terkadang, darah terperangkap di dalam rahim sehingga tidak keluar
atau tidak terjadi perdarahan. Akibatnya, penderita tidak sadar bahwa dirinya
mengalami solusio plasenta.Selain perdarahan, beberapa gejala lain yang menandai
solusio plasenta adalah: Nyeri perut atau punggung yang datang secara tiba-tiba
Kontraksi rahim yang terjadi terus menerus Rahim atau perut terasa kencang
Gejala solusio plasenta juga dapat muncul secara perlahan. Pada kondisi ini, keluhan
yang muncul adalah: Perdarahan ringan yang sesekali terjadi Cairan ketuban sangat
sedikit Pertumbuhan bayi lebih lambat dari kondisi normal
d. Diagnosa Solusio Plasenta
Jika ibu hamil merasakan gejala seperti pada solusio plasenta, dokter akan melakukan
pemeriksaan fisik untuk mengecek perdarahan vagina dan ketegangan pada rahim.
Dokter juga bisa melakukan USG kehamilan, tes darah, atau tes urine, untuk
mendeteksi kemungkinan terjadinya solusio plasenta. Selain pada ibu hamil, dokter
juga akan memeriksa kondisi janin, salah satunya adalah detak jantungnya. Seluruh
pemeriksaan ini bertujuan untuk menentukan tindakan yang perlu dilakukan.
e. Penanganan Solusio Plasenta
Penanganan solusio plasenta tergantung pada kondisi janin dan ibu hamil, usia
kehamilan, dan tingkat keparahan solusio plasenta. Perlu diketahui, plasenta yang
sudah terlepas dari dinding rahim tidak bisa ditempelkan kembali. Pada kondisi ini,
pengobatan lebih ditujukan untuk menyelamatkan nyawa ibu hamil dan bayi yang
dikandungnya.
Jika solusio plasenta terjadi saat usia kehamilan belum mencapai 34 minggu, dokter
kandungan akan meminta ibu hamil dirawat di rumah sakit agar kondisinya bisa
diamati secara saksama. Jika detak jantung janin normal dan perdarahan pada ibu
hamil berhenti, berarti solusio plasenta tidak terlalu parah dan ibu bisa pulang. Meski
demikian, dokter umumnya akan memberikan suntikan kortikosteroid untuk
mempercepat perkembangan paru-paru janin. Hal ini dilakukan sebagai antisipasi jika
kondisi lepasnya plasenta memburuk sehingga persalinan harus segera dilakukan
meski belum memasuki waktunya.
Jika solusio plasenta terjadi saat usia kehamilan sudah lebih dari 34 minggu, dokter
akan mengupayakan proses persalinan yang tidak membahayakan ibu dan bayinya.
Bila solusio plasenta tidak parah, ibu hamil masih dapat melahirkan normal. Namun,
jika tidak memungkinkan, dokter akan melakukan operasi caesar. Selama persalinan,
ibu hamil yang mengalami perdarahan hebat mungkin perlu dibantu dengan transfusi
darah. Hal ini dilakukan untuk mencegah ibu hamil syok atau mengalami kekurangan
darah.
9. Kehamilan Disertai Penyakit
a. Pengertian kehamilan disertai penyakit
Penyakit penyerta dalam kehamilan meliputi tuberculois, ginjal, malaria, hipertensi,
asma, hepatitis, anemia, penyakit jantung dan diabetes selama kehamilan atau
Diabetes Melitus Gestasional (DMG) adalah salah satu kondisi dimana dapat
menyebabkan tingginya kematian ibu.
b. Jenis penyakit pada masa kehamilan
1. Tuberculois, adalah : penyakit yg disebabkan oleh infeksi Mycobacterium
tuberculosis complex Faktor predisposisi, kontak dgn penderita TB, nutrisi
kurang, faktor sosioekonomi
Gejala utama : batuk berdahak selama 2-3 minggu atau lebih
Gejala tambahan , Dahak bercampur darah/ batuk darah Sesak nafas Badan
lemas, Nafsu makan menurun BB turun Berkeringat pd mlm hari tanpa kegiatan
fisik Demam meriang > 1 bulan
Diagnosa
Setiap ibu yg dtg dgn tanda & gejala di atas – dianggap sbg tersangka (suspek)
TB & perlu dlkn pemeriksaan dahak scr mikroskopis langsung Pemeriksaan
dahak dgn pewarnaan BTA dlkn dgn metode SPS (sewaktu-pagi-sewaktu) sebyk
3 kali pengambilan saat pertama kali berkunjung, kmd stlh bangun tidur pagi di
hari kedua (pot dibawa plg) & saat menyerahkan pot di dahak di hari kedua Foto
radiologi dianggap positif bila ditemukan gambaran infiltrate/ kavitas.
Penanganan
Pengobatan TB pd ibu hamil pd prinsipnya tdk berbeda dgn pengobatan TB pd
umumnya treptomisin TIDAK BOLEH diberikan krn dpt menyebabkan cacat
bawaan pd janin . Pastikan selama masa pengobatan – pasien didampingi oleh
seorang pengawas minum obat (PMO) yg dpt memantau & mendorong kepatuhan
pasien berobat . Untuk kategori 1 (pasien TB baru BTA positif atau pasien TB
baru BTA negative foto torax positif) diberikan rifampisin, INH, prazinamid dan
etambutol setiap hari selama 2 bulan kmd dilanjutkan rifampisin & INH 3 kali
seminggu (intermiten) selama 4 bulan.
2. Gangguan jantung
a. Pengeritian Gangguan Jantung
Gangguan jantung sindrom klinis akibat gangguan structural maupun
fungsional jantung yg menyebabkan terganggunya fungi pengisian &
pengosongan ventrikel
b. Diagnosa Gangguan jantung kadang sulit dilakukan perubahan fisiologis pd
kehamilan sering menyerupai tanda dan gejala gangguan jantung .Diagnosis
lebih lanjut ditegakkan berdasarkan pemeriksaan penunjang : EKG,
ekokardiografi, foto rontgen dada.
c. Tanda dan Gejala Gangguan Jantung pada ibu hamil diantaranya Dispneu
Batuk di malam hari, Pingsan Nyeri dada, Sianosis, distensi vena leher yg
menetap Kardiomegali ,Aritmia yg menetap
d. Penanganan yang dilakukan, sebaiknya ibu dirujuk ke RS yg mempunyai
dokter spesialis jantung & ICU yg memadai.
Anda mungkin juga menyukai
- 1, Lapsus Hiperemesis Gravidarum (HEG)Dokumen18 halaman1, Lapsus Hiperemesis Gravidarum (HEG)Akhmad Afrianto100% (9)
- LP PreeklamsiaDokumen14 halamanLP PreeklamsiaPriscilla Tallane82% (11)
- Teknik Asas Pembiakan Hibrid Ikan Keli Thailand (Clarias sp.)Dari EverandTeknik Asas Pembiakan Hibrid Ikan Keli Thailand (Clarias sp.)Penilaian: 5 dari 5 bintang5/5 (2)
- Ektopik Dan MolaDokumen16 halamanEktopik Dan MolaNurul QomariyahBelum ada peringkat
- Deteksi Dini, Komplikasi Dan Penyulit PD Kehamilan Trimester 2Dokumen31 halamanDeteksi Dini, Komplikasi Dan Penyulit PD Kehamilan Trimester 2BellaBelum ada peringkat
- AYINNNDokumen10 halamanAYINNNZarinBelum ada peringkat
- PreeklamsiDokumen15 halamanPreeklamsinr_anggrainiBelum ada peringkat
- Hiperemesis Pada Ibu HamilDokumen5 halamanHiperemesis Pada Ibu Hamilvaksinasi covid19 PKM BANDAR AGUNGBelum ada peringkat
- Skenario 1 EmergencyDokumen35 halamanSkenario 1 EmergencyOrin ArchiBelum ada peringkat
- Kehamilan PatologisDokumen48 halamanKehamilan PatologisKlinik Bina Sehat KendalBelum ada peringkat
- Trigger 1Dokumen5 halamanTrigger 1Anisah ApriyaniBelum ada peringkat
- Hiperemisis Gravidarum, Preeklamsi, Kelainan Dan Lamanya Kehamilan, Perdarahan, Kehamilan Ektopik Dan Penyakit Kelainan Plasenta Dan Selaput Janin.Dokumen9 halamanHiperemisis Gravidarum, Preeklamsi, Kelainan Dan Lamanya Kehamilan, Perdarahan, Kehamilan Ektopik Dan Penyakit Kelainan Plasenta Dan Selaput Janin.Lidya Kusuma016Belum ada peringkat
- Natasha 102017173 PBL B25 SK6Dokumen10 halamanNatasha 102017173 PBL B25 SK6natashaBelum ada peringkat
- Hiperemesis GravidarumDokumen32 halamanHiperemesis GravidarumRuthirar NeoBelum ada peringkat
- Diagnosis Dan Tatalaksana Hiperemesis GravidarumDokumen7 halamanDiagnosis Dan Tatalaksana Hiperemesis GravidarumVenansius Ratno Kurniawan100% (1)
- Asuhan Keperawatan MaternitasDokumen33 halamanAsuhan Keperawatan MaternitasAsriani AmirullahBelum ada peringkat
- Askep PEBDokumen14 halamanAskep PEBeendrick100% (1)
- Lapsus Hiperemesis Gravidarum YandiDokumen25 halamanLapsus Hiperemesis Gravidarum YandiNuryandiKhairunandaBelum ada peringkat
- Kelompok 6Dokumen14 halamanKelompok 6Siti Yuliya SariBelum ada peringkat
- Blighted OvumDokumen3 halamanBlighted OvumRio BagasBelum ada peringkat
- Diagnosis Abortus ImminensDokumen2 halamanDiagnosis Abortus ImminensSisKa FirmanilaBelum ada peringkat
- Asuhan Keperawatan Pada Pasien Dengan OligohidromnionDokumen7 halamanAsuhan Keperawatan Pada Pasien Dengan Oligohidromniondenipurwanto60% (5)
- Bahan Ajar 2. Gangguan Kehamilan, Persalinan Dan NifasDokumen20 halamanBahan Ajar 2. Gangguan Kehamilan, Persalinan Dan NifasfaehfefgBelum ada peringkat
- Laporan Pendahuluan Asuhan Keperawatan Kehamilan NormalDokumen7 halamanLaporan Pendahuluan Asuhan Keperawatan Kehamilan NormalBudi RaharjaBelum ada peringkat
- BAB II FixDokumen17 halamanBAB II Fixwindi wahyuniBelum ada peringkat
- Tanti Pendahuluan ASUHAN KEPERAWATAN PENYAKIT PADA MASA KEHAMILANDokumen27 halamanTanti Pendahuluan ASUHAN KEPERAWATAN PENYAKIT PADA MASA KEHAMILANArum WinantuBelum ada peringkat
- LP PebDokumen17 halamanLP PebKhoirot ElfBelum ada peringkat
- Laporan Pendahuluan Blighted.Dokumen5 halamanLaporan Pendahuluan Blighted.Nanik SetianingrumBelum ada peringkat
- HEGDokumen14 halamanHEGAchy RamadhaniBelum ada peringkat
- Askep Hamil Anggur - MATERNITASDokumen4 halamanAskep Hamil Anggur - MATERNITASClaudius Kevin NapoleonBelum ada peringkat
- Mastodinia Atau MastalgiaDokumen29 halamanMastodinia Atau MastalgiaCici MastaBelum ada peringkat
- Askep Ibu Hamil Dengan PebDokumen24 halamanAskep Ibu Hamil Dengan PebNENIBelum ada peringkat
- BAB II Preeklamsia BeratDokumen16 halamanBAB II Preeklamsia BeratTaufik TiasBelum ada peringkat
- LP PebDokumen13 halamanLP PebHayaaBelum ada peringkat
- DR Yulice HEGDokumen23 halamanDR Yulice HEGSaffana Okka YulianiBelum ada peringkat
- LP ANCDokumen6 halamanLP ANCYusron IrfanudinBelum ada peringkat
- Blighted OvumDokumen4 halamanBlighted OvumAnisha SagitaBelum ada peringkat
- Mual Muntah Kel. 7Dokumen27 halamanMual Muntah Kel. 7Deys AmirBelum ada peringkat
- Kesimpulan LPDokumen8 halamanKesimpulan LPpinkiss.ofcBelum ada peringkat
- Laporan Pendahuluan Pre EklamsiaDokumen9 halamanLaporan Pendahuluan Pre EklamsiaPriscilla TallaneBelum ada peringkat
- ObstetriDokumen12 halamanObstetrirahma auliaBelum ada peringkat
- Perbedaan Primigravida Dan MultigravidaDokumen17 halamanPerbedaan Primigravida Dan Multigravidaarto_lau100% (9)
- Ringkasan Ririn WulandariDokumen8 halamanRingkasan Ririn WulandariRIRIN WULANDARIBelum ada peringkat
- Ujian Obstetri YusnitaDokumen4 halamanUjian Obstetri Yusnitazuleka putriBelum ada peringkat
- Pengertian Atonia Uteri BektyDokumen26 halamanPengertian Atonia Uteri BektyEnjuff OscarBelum ada peringkat
- Ujian Obstetri AnisahDokumen4 halamanUjian Obstetri Anisahzuleka putriBelum ada peringkat
- Hiperemesis GravidarumDokumen4 halamanHiperemesis GravidarumSariBelum ada peringkat
- Ujian Obstetri Ifka JuliaDokumen4 halamanUjian Obstetri Ifka Juliazuleka putriBelum ada peringkat
- LP HegDokumen17 halamanLP HegVino DoangBelum ada peringkat
- Laporan Pendahuluan Kehamilan Ektropik TergangguDokumen26 halamanLaporan Pendahuluan Kehamilan Ektropik TergangguYudhaBelum ada peringkat
- LP ANC + SC KABER (Minggku Ke 1)Dokumen30 halamanLP ANC + SC KABER (Minggku Ke 1)Zulkifli Bin Abdul HalimBelum ada peringkat
- Hiperemesis GravindumDokumen5 halamanHiperemesis Gravindummeta fanisaBelum ada peringkat
- Gangguan Pendarahan Dan Infeksi MaternalDokumen55 halamanGangguan Pendarahan Dan Infeksi Maternalreza afrianiBelum ada peringkat
- Mola HidatidosaDokumen18 halamanMola HidatidosaArumBelum ada peringkat
- Merawat penyakit kencing manis tanpa ubatDari EverandMerawat penyakit kencing manis tanpa ubatPenilaian: 5 dari 5 bintang5/5 (3)
- Jurnal Perawatan Skoliosis Natural Anda: Petunjuk per hari selama 12 minggu untuk tulang belakang yang lebih lurus dan kuat!Dari EverandJurnal Perawatan Skoliosis Natural Anda: Petunjuk per hari selama 12 minggu untuk tulang belakang yang lebih lurus dan kuat!Penilaian: 4.5 dari 5 bintang4.5/5 (7)
- Program Pencegahan dan Penyembuhan Skoliosis Untuk AndaDari EverandProgram Pencegahan dan Penyembuhan Skoliosis Untuk AndaPenilaian: 4 dari 5 bintang4/5 (9)
- Mikrobiologi Perubatan I: Patogen dan Mikrobiologi ManusiaDari EverandMikrobiologi Perubatan I: Patogen dan Mikrobiologi ManusiaPenilaian: 2.5 dari 5 bintang2.5/5 (2)
- Tumbuhan Herbal Yang Berkhasiat Mencegah Wabah Penyakit Edisi Bahasa Inggris 2021Dari EverandTumbuhan Herbal Yang Berkhasiat Mencegah Wabah Penyakit Edisi Bahasa Inggris 2021Belum ada peringkat
- Panduan Esensial untuk Skoliosis dan Kesehatan KehamilanDari EverandPanduan Esensial untuk Skoliosis dan Kesehatan KehamilanPenilaian: 4.5 dari 5 bintang4.5/5 (4)
- Tugas StatistikaDokumen3 halamanTugas StatistikaFika ReskiBelum ada peringkat
- UntitledDokumen2 halamanUntitledFika ReskiBelum ada peringkat
- Tokoh Anggota DPR Dari Periode Volksraad Sampai PeriodeDokumen5 halamanTokoh Anggota DPR Dari Periode Volksraad Sampai PeriodeFika ReskiBelum ada peringkat
- Review Film Tanah Surga KatanyaDokumen11 halamanReview Film Tanah Surga KatanyaFika ReskiBelum ada peringkat
- Tujuan Teori Belajar KognitivistikDokumen2 halamanTujuan Teori Belajar KognitivistikFika Reski100% (1)
- Usulan SkripsiDokumen7 halamanUsulan SkripsiFika ReskiBelum ada peringkat
- Tugas Ujian StatistikDokumen4 halamanTugas Ujian StatistikFika ReskiBelum ada peringkat