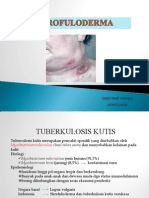
Scrofuloderma Etiologi Diagnosis Tatalak
Diunggah oleh
Fajriani yusma0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
10 tayangan4 halamanJudul Asli
Scrofuloderma_Etiologi_Diagnosis_Tatalak
Hak Cipta
© © All Rights Reserved
Format Tersedia
PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
10 tayangan4 halamanScrofuloderma Etiologi Diagnosis Tatalak
Diunggah oleh
Fajriani yusmaHak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 4
SCROFULODERMA: ETIOLOGI, DIAGNOSIS, TATALAKSANA
Virgiansya Alhafiz1*, Helmi Ismunandar1, Risal Wintoko1, Exsa Hadibrata1,
Anisa Nuraisa Djausal1
1
Program Studi Pendidikan Dokter, Fakultas Kedokteran, Universitas Lampung
[*Email Korespondensi: virgiansya1@gmail.com]
Abstract: Scrofuloderma: Etiology, Diagnosis, Treatment. Skin tuberculosis is
a rare form of extrapulmonary tuberculosis, accounting for 1-2% of cases. Caused
by Mycobacterium tuberculosis or related strains, this disease presents a wide
range of clinical manifestations, mimics other chronic skin diseases and causes
delayed diagnosis. A case of scrofuloderma was reported, the diagnosis and
treatment of which was made only six years after the onset of the disease.
Keywords: Scrofuloderma, Extrapulmonary tuberculosis, Mycobacterium
tuberculosis
Abstrak: Scrofuloderma: Etiologi, Diagnosis, Tatalaksana. Tuberkulosis
kulit adalah bentuk tuberkulosis ekstrapulmoner yang jarang, terdiri dari 1-2%
kasus. Disebabkan oleh Mycobacterium tuberculosis atau galur terkait, penyakit ini
menghadirkan berbagai manifestasi klinis, meniru penyakit kulit kronis lainnya dan
menyebabkan diagnosis tertunda. Sebuah kasus skrofuloderma dilaporkan, yang
diagnosis dan pengobatannya hanya dibuat enam tahun setelah timbulnya
penyakit.
Kata kunci: Scrofuloderma, Tuberculosis ekstrapulmoner, Mycobacterium
tuberculosis
PENDAHULUAN Skrofuloderma adalah hasil dari
Di Brasil, rata-rata 10.800 kasus infeksi kulit yang berdekatan dengan
tuberkulosis ekstrapulmoner per tahun fokus tuberkulosis, yang mungkin
dilaporkan dari tahun 2012 hingga berhubungan dengan tuberkulosis
2015.1 Rata-rata 227 kasus ganglionar perifer (bentuk tuberkulosis
tuberkulosis kulit dilaporkan setiap ekstrapulmoner yang paling umum pada
tahun. TBC kulit dapat disebabkan oleh pasien HIV-positif dan pada anak-anak),
Mycobacterium tuberculosis, M. bovis, atau tuberkulosis tulang, sendi, atau
atau basil Calmette-Guérin (BCG). testis. Gambaran klinis ditandai dengan
Skrofuloderma dan lupus vulgaris adanya nodul subkutan, tidak nyeri,
adalah bentuk yang paling umum, tetapi tumbuh perlahan yang berkembang
kejadiannya bervariasi menurut lokasi menjadi ulkus dan saluran fistula
geografis dan kelompok usia. Presentasi dengan drainase konten serosa,
klinis bervariasi sesuai dengan jumlah purulen, atau kaseosa. Evolusinya
bakteri (multibasiler atau berbahaya dan dapat berkembang
paucibacillary), reaktivitas PPD, dengan keluarnya cairan purulen yang
sensitisasi host sebelumnya dan status persisten, borok kronis, gejala sisa
kekebalan, jalur akuisisi eksogen atau atrofi, atau penyembuhan spontan.
endogen, dan respons jaringan terhadap Kelenjar getah bening leher adalah yang
infeksi. Bentuk klinis yang dijelaskan paling sering terganggu, tetapi mungkin
adalah: tuberkulosis verrukosa kutis, ada keterlibatan kelenjar getah bening
chancre tuberkulosis, lupus vulgaris, aksila, inguinal dan pra dan pasca-
skrofuloderma, tuberkulosis orifisial, auricular, submandibular, epithroclear
abses tuberkulosis metastatik, dan dan oksipital. Diagnosis banding
tuberkulosis milier (Gupta & Roy, 2021). meliputi abses bakteri, hidradenitis
suppurativa, mikobakteriosis atipikal,
Jurnal Medika Malahayati, Vol. 7, No. 1, Maret 2022 299
sporotrikosis, sifilis gummatosa, dan diklasifikasikan sebagai bentuk
aktinomikosis. Meskipun secara multibasiler, lesi tertua mungkin
tradisional diklasifikasikan sebagai paucibacillary dan tes kulit tuberkulin
bentuk multibasiler, lesi tertua mungkin biasanya sangat reaktif. Temuan
paucibacillary dan tes kulit tuberkulin histopatologi termasuk infiltrat inflamasi
biasanya sangat reaktif. Temuan granulomatosa terkait dengan nekrosis
histopatologi termasuk infiltrat inflamasi kaseosa dan deteksi basil tahan asam
granulomatosa terkait dengan nekrosis (Gupta & Roy, 2021).
kaseosa dan deteksi basil tahan asam
(Gupta & Roy, 2021). 2. Diagnosis:
Diagnosis skrofuloderma selalu
TINJAUAN PUSTAKA menantang karena gambaran klinis lesi
1. Etiologi: tidak selalu khas dan kultur positif tidak
Tuberkulosis kulit adalah bentuk selalu diperoleh. Biopsi dari tepi lesi
tuberkulosis ekstrapulmoner yang dapat menunjukkan granuloma dengan
jarang, terdiri dari 1-2% kasus. nekrosis kaseosa, yang bagian
Disebabkan oleh Mycobacterium tengahnya didominasi oleh bahan
tuberculosis atau galur terkait, penyakit nekrotik dan abses dengan infiltrat
ini menghadirkan berbagai manifestasi inflamasi. Di epidermis, jaringan parut
klinis, meniru penyakit kulit kronis dan perubahan atrofi sering
lainnya dan menyebabkan diagnosis mendominasi. Basil M. tuberculosis
tertunda. Sebuah kasus skrofuloderma mudah diidentifikasi pada sekret
dilaporkan, yang diagnosis dan purulen atau jaringan biopsi. Tes
pengobatannya hanya dibuat enam tuberkulin biasanya positif (Mello, et al,
tahun setelah timbulnya penyakit 2019).
(Gupta & Roy, 2021). Skrofuloderma dapat merupakan
Skrofuloderma adalah hasil dari manifestasi dari TB sistemik atau akibat
infeksi kulit yang berdekatan dengan dari perluasan langsung atau
fokus tuberkulosis, yang mungkin penyebaran infeksi secara hematogen.
berhubungan dengan tuberculosis Insiden keterlibatan sistemik dilaporkan
ganglionar perifer (bentuk tuberkulosis 35% pada orang dewasa dengan
ekstrapulmoner yang paling umum pada skrofuloderma. PCR telah meningkatkan
pasien HIV-positif dan pada anak-anak), sensitivitas deteksi keseluruhan TB kulit
atau tuberkulosis tulang, sendi, atau dengan kemungkinan memulai
testis. Gambaran klinis ditandai dengan pengobatan lebih awal (Mello, et al,
adanya nodul subkutan, tidak nyeri, 2019).
tumbuh perlahan yang berkembang Ada beberapa diagnosis banding
menjadi ulkus dan saluran fistula lain untuk sinus yang keluar, seperti
dengan drainase konten serosa, infeksi mikobakteri atipikal,
purulen, atau kaseosa. Evolusinya sporotrichosis, botryomycosis,
berbahaya dan dapat berkembang actinomycosis, dan nocardiosis (Mello,
dengan keluarnya cairan purulen yang et al, 2019).
persisten, borok kronis, gejala sisa Polymerase Chain Reaction (PCR)
atrofi, atau penyembuhan spontan. dan histopatologi dapat dengan mudah
Kelenjar getah bening serviks adalah membedakan antara infeksi mikobakteri
yang paling sering terganggu, tetapi atipikal dari M. tuberculosis.
mungkin ada keterlibatan kelenjar getah Actinomycosis muncul dengan beberapa
bening aksila, inguinal dan pra dan sinus pengosongan dengan butiran
pasca-auricular, submandibular, belerang yang khas. Nocardia spp.
epithroclear dan oksipital. Diagnosis muncul sebagai basil filamen bercabang
banding meliputi abses bakteri, di sudut kanan. Tidak adanya hifa jamur
hidradenitis suppurativa, pada histopatologi menyebabkan
micobacteriosis atipikal, sporotrichosis , eksklusi sporotrikosis. Botryomycosis
sifilis gummatous dan actinomycosis. didiagnosis dengan adanya bakteri
Meskipun secara tradisional dalam nanah; itu terutama ditemukan
Jurnal Medika Malahayati, Vol. 7, No. 1, Maret 2022 300
pada pasien immunocompromised, dan didiagnosis dengan TB (Gupta & Roy,
lesi biasanya muncul di ekstremitas 2021).
(Mello, et al, 2019). Respon terhadap pengobatan anti-
Diagnosis skrofuloderma TB saja sebagai terapi utama biasanya
merupakan suatu tantangan, karena baik. Namun, pembedahan, seperti
sulitnya memulihkan basil. Umumnya, bedah listrik, cryosurgery, dan kuretase
metode diagnostik memiliki sensitivitas dengan elektrodesikasi node yang
dan spesifisitas yang rendah untuk CTB terkena, juga dapat dianggap sebagai
dibandingkan dengan TB paru. Untuk tindakan tambahan (Gupta & Roy,
suspek CTB, disarankan untuk 2021).
melakukan TST, mendapatkan rontgen Pengobatan Srofuloderma mirip
dada, dan melakukan pemeriksaan dengan TB paru dan akan diperpanjang
histopatologi dan kultur basil tahan untuk bentuk TB ekstraparu yang hidup
asam serta PCR sampel kulit dan darah berdampingan. Perawatan yang
(Tadele, 2018). direkomendasikan termasuk rejimen
Hasil TST cenderung positif pada empat obat selama 2 bulan (isoniazid,
CTB (33-96% kasus), menimbulkan rifampisin, pirazinamid, dan etambutol),
kesulitan dalam membedakan apakah diikuti dengan terapi dua obat (isoniazid
hasil positif untuk infeksi mikobakteri dan rifampisin). Durasi rejimen dua obat
sejati atau infeksi mikobakteri ditentukan berdasarkan kondisi klinis
nontuberkulosis dan/atau terkait dengan pasien. Pyridoxine direkomendasikan
vaksinasi basil Calmette-Guérin. Ini untuk anak-anak yang kekurangan gizi
adalah masalah umum di rangkaian TB untuk meringankan efek samping
endemik seperti Ethiopia. Bahkan neurologis dari isoniazid. Pasien kami
kemudian, bukanlah praktik rutin di memiliki sistem saraf pusat dan TB paru
rangkaian Ethiopia untuk melakukan yang hidup berdampingan dengan
TST untuk skrining TB, dan karenanya Skrofuloderma. Pengobatan yang
tidak dilakukan pada pasien kami. direkomendasikan dengan empat obat
Diagnosis TB ekstraparu, termasuk CTB, antituberkulosis, piridoksin, dan steroid
menggunakan uji Xpert MTB/RIF (prednisolon) dimulai. Malnutrisi akut
direkomendasikan oleh WHO. Tes Xpert parah dikelola sesuai pedoman WHO
MTB/RIF dari sekret kulit (Tadele, 2018).
mengungkapkan M. tuberculosis pada
pasien kami (Tadele, 2018). KESIMPULAN
Diagnosis histologis Skrofuloderma Scrofuloderma harus
didasarkan pada temuan patologis dipertimbangkan pada anak dengan lesi
limfosit, histiosit epiteloid, sel raksasa, kulit atau secret. Srofuloderma harus
nekrosis, dan granuloma. Histologi diselidiki untuk bentuk TB paru dan
membantu membedakan patologi kulit ekstraparu yang hidup berdampingan.
lain yang meniru TB (Tadele, 2018). Diagnosis histopatologi harus
dipertimbangkan untuk menyingkirkan
3. Tatalaksana: patologi kulit lainnya dan juga untuk
TB kulit diobati sesuai dengan mencegah keterlambatan pengobatan.
rekomendasi untuk TB ekstraparu. Strategi pencegahan TB, termasuk
Perawatan yang direkomendasikan vaksinasi, perlu diperkuat.
termasuk rejimen empat obat selama 2
bulan (isoniazid, rifampisin, pirazinamid, DAFTAR PUSTAKA
dan etambutol) diikuti dengan rejimen Gupta, Subhayan Das & Roy, Rohon
dua obat selama 4 bulan (isoniazid dan Das. (2021). Scrofuloderma: A
rifampisin). Kombinasi dosis tetap Rare Case Report of Sequelae of
sebaiknya digunakan. Organisasi Intestinal Tuberculosis.
Kesehatan Dunia merekomendasikan International Journal of
bahwa dosis harian selama durasi terapi Dermatology and Venereology.
yang disebutkan di atas adalah optimal Volume 4 - Issue 3 - p 185-187
untuk semua pasien yang baru
Jurnal Medika Malahayati, Vol. 7, No. 1, Maret 2022 301
doi: and pulmonary tuberculosis
10.1097/JD9.0000000000000165 associated with COVID-19. Report
Mello, R. B., Vale, E., & Baeta, I. of one case]. Revista medica de
(2019). Scrofuloderma: a Chile, 149(4), 630–634.
diagnostic challenge. Anais https://doi.org/10.4067/s0034-
brasileiros de dermatologia, 94(1), 98872021000400630
102–104. Oberhelman, S., Watchmaker, J., &
https://doi.org/10.1590/abd1806- Phillips, T. (2019).
4841.20188560 Scrofuloderma. JAMA
Tadele, H. (2018). Scrofuloderma with dermatology, 155(5), 610.
disseminated tuberculosis in an https://doi.org/10.1001/jamaderm
Ethiopian child: a case report. J atol.2018.5651
Med Case Reports 12, 371 Yoshioka, Y., Namiki, T., Ugajin, T.,
https://doi.org/10.1186/s13256- Miura, K., & Yokozeki, H. (2021).
018-1927-1 Supraclavicular Scrofuloderma: A
Molgó, M., Cárdenas, C., Ramonda, P., Diagnostic Challenge without
& Salinas, M. P. (2021). Apparent Clinical Manifestations of
Escrofuloderma: tuberculosis Tuberculosis. Case reports in
cutánea y pulmonar asociada a dermatology, 13(2), 356–359.
coinfección COVID-19. Reporte de https://doi.org/10.1159/00051598
caso [Scrofuloderma, cutaneous 3
Jurnal Medika Malahayati, Vol. 7, No. 1, Maret 2022 302
Anda mungkin juga menyukai
- 08 - 219pendekatan Klinis Infeksi Tuberkulosis Pada KulitDokumen5 halaman08 - 219pendekatan Klinis Infeksi Tuberkulosis Pada KulitIrfan Deny SanjayaBelum ada peringkat
- Draft Referat KulitDokumen8 halamanDraft Referat KulitJihan Delima HarvinaBelum ada peringkat
- FIX REFERAT Pake BangetDokumen15 halamanFIX REFERAT Pake BangetAdrian UluBelum ada peringkat
- SkrofulodermaDokumen5 halamanSkrofulodermasari100% (1)
- Journal Reading Cynthia Ayu PermatasariDokumen7 halamanJournal Reading Cynthia Ayu PermatasariR Anrico MuhammadBelum ada peringkat
- TB Kutis VerukosaDokumen7 halamanTB Kutis VerukosaNadya Kemala AmiraBelum ada peringkat
- Referat SkrofulodermaDokumen18 halamanReferat SkrofulodermaDesti Enci Mayasari100% (2)
- Tuberkulosis KutisDokumen23 halamanTuberkulosis KutispiupiuBelum ada peringkat
- ScrofulodermaDokumen12 halamanScrofulodermaSuryaYudaPratamaBelum ada peringkat
- Refrat SkrofulodermaDokumen6 halamanRefrat SkrofulodermaMohammad Rheza YassinBelum ada peringkat
- Refrat TB Kutis UploadDokumen29 halamanRefrat TB Kutis UploadRahadian AristaBelum ada peringkat
- LBM 2 TropisDokumen30 halamanLBM 2 TropisSylvia RachmanBelum ada peringkat
- Lupus VulgarisDokumen11 halamanLupus VulgarisGinda Chitra PuspitaBelum ada peringkat
- Referat Skrofuloderma - Petra Julian Abigail (201906010120)Dokumen18 halamanReferat Skrofuloderma - Petra Julian Abigail (201906010120)Petra Julian AbigailBelum ada peringkat
- SKROFULODERMADokumen14 halamanSKROFULODERMASarlitaIndahPermatasari100% (1)
- Skrofuloderma DHITADokumen29 halamanSkrofuloderma DHITADhita Budi WibowoBelum ada peringkat
- 3013 3723 1 PBDokumen5 halaman3013 3723 1 PBziro jelekBelum ada peringkat
- Case ScrofulodermaDokumen29 halamanCase ScrofulodermaAgungPrasetioBelum ada peringkat
- Mikosis ProfundaDokumen11 halamanMikosis ProfundaDanniel Jourdan NyolaBelum ada peringkat
- Karbunkel Revisi IIDokumen12 halamanKarbunkel Revisi IIMohammad AdriansyahBelum ada peringkat
- Referat Tuberkulosis KutisDokumen22 halamanReferat Tuberkulosis KutisDiar VeselyBelum ada peringkat
- Tuberculosis, Patologi AnatomiDokumen25 halamanTuberculosis, Patologi AnatomiWiwidAudistiBelum ada peringkat
- REFARAT Liken Skrofulosum Raudhatul Aisy FachrudinDokumen16 halamanREFARAT Liken Skrofulosum Raudhatul Aisy FachrudinIlham JauhariBelum ada peringkat
- Master SGD LBM 2Dokumen7 halamanMaster SGD LBM 2GITA DWI SAFITRIBelum ada peringkat
- TBC Kutis VerukosaDokumen28 halamanTBC Kutis VerukosaRudi Saputra SaputraBelum ada peringkat
- Tuberculosis CutisDokumen41 halamanTuberculosis CutisTeuku Arief Maulana0% (1)
- Referat SkrofulodermaDokumen12 halamanReferat SkrofulodermaAsry Wahid100% (1)
- TB KutisDokumen21 halamanTB KutisAmanda Yusuf Ali ZakariaBelum ada peringkat
- Journal SkrofulodermaDokumen3 halamanJournal SkrofulodermaredilaBelum ada peringkat
- TB KutisDokumen24 halamanTB KutisMaulana RamziBelum ada peringkat
- CBD Dian TB KutisDokumen55 halamanCBD Dian TB KutisNovi Dian LestariBelum ada peringkat
- TB Paru - RadiologiDokumen30 halamanTB Paru - RadiologidessynurlitaBelum ada peringkat
- Tuberkulosis KutisDokumen6 halamanTuberkulosis Kutiskhazahro analystBelum ada peringkat
- ScabiesDokumen67 halamanScabiesDwi Andrio SeptadiBelum ada peringkat
- Penyakit KulitDokumen57 halamanPenyakit KulitAgus Kresna ArdiyanaBelum ada peringkat
- TB KelenjarDokumen6 halamanTB KelenjarFiky RahmanBelum ada peringkat
- Skrofuloderma (RPS)Dokumen20 halamanSkrofuloderma (RPS)Krishna0% (2)
- TUBERKULOSISDokumen32 halamanTUBERKULOSISyuli pratiwiBelum ada peringkat
- Referat Onko Mastitis TB Dan CADokumen20 halamanReferat Onko Mastitis TB Dan CARima AghniaBelum ada peringkat
- CRS Limfadenitis TB (Bedah)Dokumen30 halamanCRS Limfadenitis TB (Bedah)Maharani Eka Budhi PratiwiBelum ada peringkat
- TB Kutis ReferatDokumen50 halamanTB Kutis Referatalfianwibisono100% (3)
- Tuberkulosis KutisDokumen15 halamanTuberkulosis KutisRahmawatiBelum ada peringkat
- Tuberkulosis Oral PrimerDokumen6 halamanTuberkulosis Oral Primeroka.heryanaBelum ada peringkat
- Referat TB Kutis Ocha (1) OchaDokumen29 halamanReferat TB Kutis Ocha (1) OchaOcha HubungBelum ada peringkat
- SkrofulodermaDokumen7 halamanSkrofulodermariaBelum ada peringkat
- Referat TB AnakDokumen15 halamanReferat TB AnaksyibzBelum ada peringkat
- Skrofuloderma DD HidradenitisDokumen17 halamanSkrofuloderma DD HidradenitisMuhammad Yusro AmzailBelum ada peringkat
- TB KutisDokumen3 halamanTB KutisReviNaldi Arvi CaesarBelum ada peringkat
- LP 3 TBDokumen14 halamanLP 3 TBHilda JalilBelum ada peringkat
- TBC RegeziDokumen5 halamanTBC RegeziSiti Nur RahayuBelum ada peringkat
- Uveitis TBDokumen10 halamanUveitis TBJev MymrBelum ada peringkat
- Case FurunkelDokumen15 halamanCase FurunkelSlaluD'hatiBelum ada peringkat
- KarbunkelDokumen13 halamanKarbunkelFaisal M93% (15)
- LP GRANULOMA - Rizqi AkhDokumen19 halamanLP GRANULOMA - Rizqi AkhRizqi akhlaqul kBelum ada peringkat
- Mikrobiologi Perubatan I: Patogen dan Mikrobiologi ManusiaDari EverandMikrobiologi Perubatan I: Patogen dan Mikrobiologi ManusiaPenilaian: 2.5 dari 5 bintang2.5/5 (2)
- Mikrobiologi Medis I: Patogen dan Mikrobioma ManusiaDari EverandMikrobiologi Medis I: Patogen dan Mikrobioma ManusiaPenilaian: 4 dari 5 bintang4/5 (11)
- Coronavirus Covid-19. Membela diri. Cara menghindari penularan. Bagaimana melindungi keluarga dan pekerjaan Anda. Diperbarui edisi keempat.Dari EverandCoronavirus Covid-19. Membela diri. Cara menghindari penularan. Bagaimana melindungi keluarga dan pekerjaan Anda. Diperbarui edisi keempat.Penilaian: 5 dari 5 bintang5/5 (2)