Disritmia Ventrikel
Diunggah oleh
Robertus HajaiHak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Disritmia Ventrikel
Diunggah oleh
Robertus HajaiHak Cipta:
Format Tersedia
Asuhan Keperawatan Disritmia Ventrikel (Kardovaskuler)
BABI
PENDAHULUAN
Latar Belakang
Disritmia adalah suatu kelainan ireguler dari denyut jantung yang disebabkan oleh
pembentukan impuls yang abnormal dan kelainan konduksi impuls atau keduanya. Fibrilasi
ventrikuler Adalah sebagian depolarisasi ventrikel yang tidak efektif, cepat, tak teratur. Ini terjadi
karena iskemik, infark miokard, manipulasi kateter dan karena sengatan listrik.
Disritmia ventrikel merupakan permulaan dari fibrilasi ventrikel. Fibrilasi ventrikel ditandai
dengan perpanjangan interval Q T dan HR 150 2000 X / menit atau bahkan lebih. Fibrilasi
ventrikel merupakan penyebab kematian tiba-tiba bila resusitasi tidak dilakukan segera. Stimulasi
irama jantung bermula dari nodus SA di dinding atrium kanan dekat muara vena kava superior.
Menyebar seluruh dinding atrium dan sampai ke nodus AV terletak di dasar atrium kanan diatas
katup trikuspidalis. Stimulasi diteruskan melalui berkas his dan membagi 2 jaras menuju miokard
ventrikel melalui serat purkinje.
BAB II
PEMBAHASAN
DISRITMIA VENTRIKEL
A. Pengertian
Gangguan irama jantung atau disritmia merupakan komplikasi yang sering terjadi pada infark
miokardium. Aritmia atau disritmia adalah perubahan pada frekuensi dan irama jantung yang
disebabkan oleh konduksi elektrolit abnormal atau otomatis (Doenges, 1999).
Disritmia adalah kelainan denyut jantung yang meliputi gangguan frekuensi atau irama atau
keduanya. Disritmia merupakan gangguan sistem hantaran jantung dan bukan struktur jantung.
Disritmia dapat diidentifikasi dengan menganalisa gelombang EKG. Disritmia dinamakan
berdasarkan pada tempat dan asal impuls dan mekanisme hantaran yang terlibat. Misalnya,
disritmia yang berasal dari nodus sinus (nodus SA) dan frekuensinya lambat dinamakan sinus
bradikardia. Ada empat kemungkinan tempat asal disritmia : nodus sinus, atrial, nodus AV atau
sambungan, dan ventrikel. Gangguan mekanisme hantaran yang mungkin yang dapat terjadi
meliputi bradikardi, takikardi, fluter, fibrilasi, denyut premature, dan penyekat jantung.
B. Etiologi
Disritmia atau Aritmia timbul akibat perubahan elektrofisiologi selsel miokardium. Perubahan
elektrofisiologi ini bermanifestasi sebagai perubahan bentuk potensial aksi yaitu rekaman grafik
aktivitas listrik sel (Price, 1994). Gangguan irama jantung tidak hanya terbatas pada iregularitas
denyut jantung tapi juga termasuk gangguan kecepatan denyut dan konduksi (Hanafi, 1996).
Etiologi disritmia dalam garis besarnya dapat disebabkan oleh :
a) Peradangan jantung, misalnya demam reumatik, peradangan miokard (miokarditis karena infeksi)
b) Gangguan sirkulasi koroner (aterosklerosis koroner atau spasme arteri koroner, misalnya iskemia
miokard, infark miokard.
c) Karena obat (intoksikasi antara lain oleh digitalis, quinidin, dan obat-obat anti aritmia lainnya.
d) Gangguan keseimbangan elektrolit (hiperkalemia, hipokalemi).
e) Gangguan pada pengaturan susunan saraf autonom yang mempengaruhi kerja dan irama
jantung.Gangguan psikoneurotik dan susunan saraf pusat.
f) Gangguan metabolic (asidosis, alkalosis).
g) Gangguan endokrin (hipertiroidisme, hipotiroidisme).
h) Gangguan irama jantung atau gagal jantung.
i) Gangguan irama jantung karena kardiomiopati atau tumor jantung.
j) Gangguan irama jantung karena penyakit degenerasi (fibrosis system konduksi jantung).
Penyebab terjadinya penyakit jantung bawaan belum dapat diketahui secara pasti, tetapi ada
beberapa faktor yang diduga mempunyai pengaruh pada peningkatan angka kejadian penyakit
jantung bawaan :
a) Faktor Prenatal :
- Ibu menderita penyakit infeksi : Rubella.
- Ibu alkoholisme.
- Umur ibu lebih dari 40 tahun.
- Ibu menderita penyakit Diabetes Mellitus (DM) yang memerlukan insulin.
- Ibu meminum obat-obatan penenang atau jamu.
b) Faktor Genetik :
- Anak yang lahir sebelumnya menderita penyakit jantung bawaan.
- Ayah / Ibu menderita penyakit jantung bawaan.
- Kelainan kromosom seperti Sindrom Down.
- Lahir dengan kelainan bawaan yang lain.
Adapun factor-faktor yang dapat mencetuskan disritmia, yaitu:
a) Obat-obatan, terutama obat-obat kelas IA (kinidin, disopiramid, prokainamid) dan IC (flekainid,
propafenon), digitalis, antidepresan trisiklik, teofilin.
b) Gangguan keseimbangan elektrolit dan gas darah terutama hipo dan hiperkalemia, asidosis.
c) Payah jantung kongestif: akibat terjadinya aktivasi neurohumoral.
d) Kelainan jantung dan aritmogenik: sindrom wolf Parkinson white, dan sindrom QT panjang.
e) Gangguan ventilasi, infeksi, anemia, hipotensi dan renjatan: bisa terjadi takikardi superventrikuler.
f) Tirotoksikosis menimbulkan fibrilasi dan flutter atrium.
C. Patofisiologi
a. Kontraksi Prematur Ventrikel
Kontraksi premature ventrikel (PVC = premature
ventricular contraction) terjadi akibat peningkatan otomatisasi
sel otot ventrikel. PVC biasa disebabkan oleh toksisitas
digitalis, hipoksia, hipokalemia, demam, asidosis, latihan, atau
peningkatan sirkulasi katekolamin. Pada pasien dengan
miokard infark akut, PVC bisa menjadi precursor serius terjadinya takikardia ventrikel dan fibrilasi
ventrikel bila :
- Jumlahnya meningkat lebih dari 6 per menit
- Multi focus atau berasal dari berbagai area di jantung.
- Terjadi berpasangan atau triplet
- Terjadi pada fase hantaran yang peka.
Gelombang T memperlihatkan periode di mana jantung lebih berespon terhadap setiap
denyutan dan tereksitasi secara disritmik.Fase hantaran gelombang T ini dikatakan sebagai fase
yang peka.
Karakteristik :
Frekwensi : 60 sampai 100 denyut per menit.
Gelombang P : Tidak akan muncul karena impuls berasal dari ventrikel.
Kompleks QRS : Biasanya lebar dan aneh, berdurasi lebih dari 0, 10 detik. Mungkin berasal
dari satu focus yang sama dalam ventrikel; atau mungkin memiliki berbagai bentuk konfigurasi bila
terjadi dari multi focus di ventrikel.
Hantaran : Terkadang retrograde melalui jaringan penyambung dan atrium.
Irama : Ireguler bila terjadi denyut premature.
Untuk mengurangi iritabilitas ventrikel, harus ditentukan penyebabnya dan bila mungkin,
dikoreksi. Obat anti disritmia dapat dipergunakan untuk pengoabtan segera atau jangka panjang.
Obat yang biasanya dipakai pada penatalaksanaan akut adalah lidokain, prokainamid, atau quinidin
mungkin efektif untuk terapi jangka panjang.
b. Bigemini Ventrikel
Bigemini Ventrikel biasanya diakibatkan oleh intoksikasi digitalis,
penyakit arteri koroner, MI akut, dan CHF. Istilah bigemini mengacu
pada kondisi di mana setiap denyut adalah premature.
Karakteristik :
- Frekuensi : Dapat terjadi pada frekuensi jantung berapapun, tetapi
biasanya kurang dari 90 denyut per menit.
- Gelombang P : Seperti yang diterangkan pada PVC; dapat tersembunyi dalam kompleks QRS.
- Kompleks QRS : Setiap denyut adalah PVC dengan kompleks QRS yang lebar dan aneh dan
terdapat jeda kompensasi lengkap.
- Hantaran : Denyut sinus dihantarkan dari nodus sinus secara normal, namun PVC yang mulai
berselang seling pada ventrikel akan mengakibatkan hantaran retrograde ke jaringan penyambung
dan atrium.
- Irama : Ireguler.
Bila terjadi denyut ektopik pada setiap denyut ketiga maka disebut trigemini, tiap denyut
keempat, quadrigemini.
Penanganan bigemini ventrikel adalah sama dengan PVC karena penyebab yang sering
mendasari adalah intoksikasi digitalis, sehingga penyebab ini harus disingkirkan atau diobati bila
ada. Bigemini ventrikel akibat intoksikasi digitalis diobati dengan fenitoin (dilantin).
c. Takikardi Ventrikel
Disritmia ini disebabkan oleh peningkatan iritabilitas miokard,
seperti pada PVC. Penyakit ini biasanya berhubungan dengan
penyakit arteri koroner dan terjadi sebelum fibrilasi ventrikel.
Takikardi ventrikel sangat berbahaya dan harus dianggap sebagai
keadaan gawat darurat. Pasien biasanya sadar akan adanya irama cepat ini dan sangat
cemas. Irama ventrikuler yang dipercepat dan takikardia ventrikel mempunyai karakteristik sebagai
berikut :
Frekwensi : 150 sampai 200 denyut per menit.
Gelombang P : Biasanya tenggelam dalam kompleks QRS; bila terlihat, tidak selalu
mempunyai pola yang sesuai dengan QRS. Kontraksi ventrikel tidak berhubungan dengan kontraksi
atrium.
Kompleks QRS : Mempunyai konfigurasi yang sama dengan PVC- lebar dan aneh, dengan
gelombang T terbalik. Denyut ventrikel dapat bergabung dengan QRS normal, menghasilkan denyut
gabungan.
Hantaran : Berasal dari ventrikel, dengan kemungkinan hantaran retrograde ke jaringan
penyambung dan atrium.
Irama : Biasanya regular, tetapi dapat juga terjadi takikardia ventrikel ireguler.
Terapi yang akan diberikan dtentukan oleh dapat atau tidaknya pasien bertoleransi terhadap
irama yang cepat ini. Penyebab iritabilitas miokard harus dicari dan dikoreksi segera. Obat
antidisritmia dapat digunakan. Kardioversi perlu dilakukan bila terdapat tanda-tanda penurunan
curah jantung.
d. Fibrilasi Ventrikel
Adalah denyutan ventrikel yang cepat dan tak efektif. Pada
disritmia ini denyut jantung tidak terdengar dan tidak teraba, dan tidak
ada respirasi. Polanya sangat ireguler dan dapat dibedakan dengan
disritmia tipe lainnya. Karena tidak ada koordinasi aktivitas jantung, maka dapat terjadi henti jantung
dan kematian bila fibrilasi ventrikel tidak segera dikoreksi.
Karateristik :
- Frekwensi : Cepat, tak terkoordinasi dan tak efektif.
- Gelombang P : Tidak terlihat.
- Kompleks QRS : cepat, undulasi ireguler tanpa pola yang khas (multifokal). Ventrikel hanya
memiliki gerakan yang bergetar.
- Hantaran : Banyak focus di ventrikel yang melepaskan impuls pada saat yang sama mengakibatkan
hantaran tidak terjadi; tidak terjadi kontraksi ventrikel.
- Irama : Sangat ireguler dan tidak terkordinasi, tanpa pola yang khusus.
- Penanganan segera adalah melalui defibrilasi.
D. Manifestasi Klinis
Kebanyakan manifestasi klien dengan aritmia tidak disadari, sehingga terdeteksi pada saat
rasa yang tidak nyaman seperti berdebar-debar, palpitasi, atau adanya denyut jantung yang
berturut-turut bertambah serta adanya irama denyut yang tidak teratur. Keadaan ini tidak terlalu
membahayakan, jika tidak terjadi gangguan hemodinamik. Tetapi manifestasi klinik pada klien
dengan aritmia yang berbahaya adalah klien merasakan nyeri dada, pusing, bahkan keadaan yang
lebih serius kemungkinan klien ditemukan meninggal mendadak. Hal itu dikarenakan pasokan darah
yang mengandung nutrient dan oksigen yang dibutuhkan ke jaringan tubuh tidak mencukupi
sehingga aktivitas/kegiatan metabolisme jaringan terganggu.
Adapun penampilan klinis klien sebagai berikut:
a. Anxietas
b. Gelisah
c. capek dan lelah serta gangguan aktivitas
d. palpitasi
e. nyeri dada
f. vertigo, syncope
g. tanda dan gejala sesak, crakles
h. tanda hipoperfus
E. Pemeriksaan Penunjang
EKG : menunjukkan pola cedera iskemik dan gangguan konduksi. Menyatakan tipe/sumber disritmia
dan efek ketidakseimbangan elektrolit dan obat jantung
Monitor Holder : gambaran EKG (24 jam) mungkin diperlukan untuk menentukan di mana disritmia
disebabkan oleh gejala khusus bila pasien aktif (di rumah/kerja). Juga dapat digunakan untuk
mengevalusasi fungsi pacu jantung/efek obat antidisritmia.
Foto dada : dapat menunjukkan pembesaran bayangan jantung sehubungan dengan disfungsi
ventrikel atau katup.
Skan pencitraan miokardia : dapat menunjukkan area iskemik/kerusakan miokard yang dapat
mempengaruhi konduksi normal atau mengganggu gerakan dinding dan kemampuan pompa.
Tes stress latihan : dapat dilakukan untuk mendemonstrasikan latihan yang menyebabkan disritmia.
Elektrolit : peningkatan atau penurunan kalium, kalsium, dan magnesium dapat menyebabkan
disritmia.
Pemeriksaan obat : dapat menyebabkan toksisitas obat jantung, adanya obat jalanan, atau dugaan
interaksi obat, contoh digitalis, quinidin, dll.
Pemeriksaan tiroid : peningkatan atau penurunan kadar tiroid serum dapat
menyebabkan/meningkatkan disritmia.
Laju sedimentasi : peningggian dapat menunjukkan proses inflamasi akut/aktif, contoh endokarditis
sebagai faktor pencetus untuk disritmia.
GDA/nadi oksimetri : hipoksemia dapat menyebabkan/mengeksasernasi disritmia.
F. Penatalaksaan
Terapi sangat tergantung pada jenis aritmia. Sebagian gangguan ini tidak perlu diterapi.
Sebagian lagi dapat diterapi dengan obat-obatan. Jika kausa aritmia berhasil dideteksi, maka tak
ada yang lebih baik daripada menyembuhkan atau memperbaiki penyebabnya secara
spesifik. Aritmia sendiri, dapat diterapi dengan beberapa hal di bawah ini; Disritmia umumnya
ditangani dengan terapi medis. Pada situasi dimana obat saja tidak memcukupi, disediakan
berbagai terapi mekanis tambahan. Terapi yang paling sering adalah kardioversi elektif, defibrilasi
dan pacemaker. Penatalaksanaan bedah, meskipun jarang, juga dapat dilakukan.
G. Obat obatan
Obat-obatan. Ada beberapa jenis obat yang tersedia untuk mengendalikan aritmia.
Pemilihan obat harus dilakukan dengan hati-hati karena mereka pun memiliki efek samping.
Beberapa di antaranya justru menyebabkan aritimia bertambah parah. Evaluasi terhadap efektivitas
obat dapat dikerjkan melalui pemeriksaan EKG (pemeriksaan listrik jantung).
a. Terapi medis
Obat-obat antiaritmia dibagi 4 kelas yaitu :
Anti aritmia Kelas 1 : sodium channel blocker
Kelas 1 A
- Quinidine adalah obat yang digunakan dalam terapi pemeliharaan untuk mencegah berulangnya
atrial fibrilasi atau flutter.
- Procainamide untuk ventrikel ekstra sistol atrial fibrilasi dan aritmi yang menyertai
anestesi.Dysopiramide untuk SVT akut dan berulang
Kelas 1 B
- Lignocain untuk aritmia ventrikel akibat iskemia miokard, ventrikel takikardia.
- Mexiletine untuk aritmia entrikel dan VT
Kelas 1 C
Flecainide untuk ventrikel ektopik dan takikardi
- Anti aritmia Kelas 2 (Beta adrenergik blokade) : Atenolol, Metoprolol, Propanolol : indikasi aritmi
jantung, angina pektoris dan hipertensi.
- Anti aritmia kelas 3 (Prolong repolarisation) : Amiodarone, indikasi VT, SVT berulang.
- Anti aritmia kelas 4 (calcium channel blocker) : Verapamil, indikasi supraventrikular aritmia
b. Terapi mekanis
- Kardioversi : mencakup pemakaian arus listrik untuk menghentikan disritmia yang memiliki
kompleks GRS, biasanya merupakan prosedur elektif.
- Defibrilasi : kardioversi asinkronis yang digunakan pada keadaan gawat darurat.
- Defibrilator kardioverter implantabel : suatu alat untuk mendeteksi dan mengakhiri episode takikardi
ventrikel yang mengancam jiwa atau pada pasien yang resiko mengalami fibrilasi ventrikel.
- Terapi pacemaker : alat listrik yang mampu menghasilkan stimulus listrik berulang ke otot jantung
untuk mengontrol frekuensi jantung.
Pada prinsipnya tujuan terapi diritmia adalah mengembalikan irama jantung yang normal
(rhythm control), menurunkan frekuensi denyut jantung (rate control), dan mencegah terbentuknya
bekuan darah.
a) Kardoiversi
Kardioversi mencakup pemakaian arus listrik untuk menghentikan disritmia yang memiliki
kompleks QRS, biasanya merupakan prosedur elektif. Pasien dalam keadaan sadar dan diminta
persetujuannya.
b) Defibrilasi
Defibrilasi adalah kardioversi asinkronis yang digunakan pada keadaan
gawat darurat. Biasanya terbatas penatalaksanaan fibrilasi ventrikel apabila tidak ada irama
jantung yang terorganisasi. Defibrilasi akan mendepolarisasi secara lengkap semua sel
miokard sekaligus, sehingga memungkinkan nodus sinus memperoleh kembali fungsinya
sebagai pacemaker.
c) Defibrilator Kardioverter Implantabel
Adalah suatu alat untuk mendeteksi dan mengakhiri episode takiakrdia ventrikel yang mengancam
jiwa atau pada pasien yang mempunyai risiko tinggi mengalami fibrilasi ventrikel.
d) Terpai Pacemaker
Pacemaker adalah alat listrik yang mampu menghasilkan stimulus listrik berulang ke otot jantung
untuk mengontrol frekwensi jantung. Alat ini memulai dan memeprtahankan frekwensi jantung kerika
pacemaker alamiah jantung tak mampu lagi memenuhi fungsinya. Pacemaker biasanya digunakan
bila pasien mengalami gangguan hantaran atau loncatan gangguan hantaran yang mengakibatkan
kegagalan curah jantung.
e) Pembedahan Hantaran Jantung
Takikardian atrium dan ventrikel yang tidak berespons terhadap pengobatan dan tidak sesuai untuk
cetusan anti takikardia dapat ditangani dengan metode selain obat dan pacemaker. Metode tersebut
mencakup isolasi endokardial, reseksi endokardial, krioablasi, ablasi listrik dan ablasi frekwensi
radio.
Isolasi endokardial dilakukan dengan membuat irisan ke dalam endokardium, memisahkannya dari
area endokardium tempat dimana terjadi disritmia. Batas irisan kemudian dijahit kembali. Irisan dan
jaringan parut yang ditimbulkan akan mencegah disritmia mempengaruhi seluruh jantung. Pada
reseksi endokardial, sumber disritmia diidentifikasi dan daerah endokardium tersebut dikelupas.
Tidak perlu dilakukan rekonstruksi atau perbaikan.
f) Krioablasi dilakukan dengan meletakkkan alat khusus, yang didinginkan sampai suhu -60C (-76F),
pada endokardium di tempat asal disritmia selama 2 menit. Daerah yang membeku akan menjadi
jaringan parut kecil dan sumber disritmia dapat dihilangkan.
Pada ablasi listrik sebuah kateter dimasukkan pada atau dekat sumber disritmia dan satu
sampai lima syok sebesar 100 sampai 300 joule diberikan melalui kateter langsung ke endokardium
dan jaringan sekitarnya. Jaringan jantung menjadi terbakar dan menjadi parut, sehingga
menghilangkan sumber disritmia.
Ablasi frekwensi radio dilakukan dengan memasang kateter khusus pada atau dekat asal
disritmia. Gelombang suara frekwensi tinggi kemudian disalurkan melalui kateter tersebut, untuk
menghancurkan jaringan disritmik. Kerusakan jaringan yang ditimbulkan lebih spesifik yaitu hanya
pada jaringan disritmik saja disertai trauma kecil pada jaringan sekitarnya dan bukan trauma luas
seperti pada krioablasi atau ablasi listrik.
Asuhan Keperawatan pada Klien Disritmia Ventrikel
A. Pengkajian
1. Aktivitas / Istirahat
Gejala : Kelemahan, kelelahan umum dan karena kerja.
Tanda : Perubahan frekuensi jantung/TD dengan aktivitas/olahraga
2. Sirkulasi
Gejala: Riwatar IM sebelumnya/akut ( 90%-95% mengalami disritmia ), kardiomiopati, GJK, penyakit
katup jantung, hipertensi.
Tanda :
Perubahan TD, contoh hipertensi atau hipotensi selama periode disritmia.
- Nadi : mungkin tidak teratur, contoh denyut kuat, pulsus altenan
(denyut kuat teratur/denyut lemah), nadi bigeminal (denyut kuat tak
teratur/denyut lemah).
- Deficit nadi (perbedaan antara nadi apical dan nadi radial).
- Bunyi jantung : irama tak teratur, bunyi ekstra, denyut menurun.
- Kulit : warna dan kelembaban berubah, contoh pucat, sianosis, berkeringat (gagal jantung, syok).
- Edema : dependen, umum, DVJ (pada adanya gagal jantung).
- Haluaran urine : menurun bila curah jantung menurun berat.
3. Integritasi Ego
Gejala :
- Perasaan gugup (disertai takiaritmia), perasaan terancam.
- Stressor sehubungan dengan masalah medik.
Tanda : Cemas, takut, menolak, marah, gelisah, menangis.
4. Makanan / Cairan
Gejala :
- Hilang nafsu makan, anoreksia.
- Tidak toleran terhadap makanan (karena adanya obat).
- Mual/muntah.
- Perubahan berat badan
Tanda :
- Perubahan berat badan.
- Edema
- Perubahan pada kelembaban kulit/turgor.
- Pernapasan krekels.
5. Neuro Sensori
Gejala : Pusing, berdenyut, sakit kepala.
Tanda :
- Status mental/sensori berubah, contoh disorientasi, bingung, kehilangan memori, perubahan pola
bicara/kesadaran, pingsan, koma.
- Perubahan perilaku, contoh menyerang, letargi, halusinasi.
- Perubahan pupil (kesamaan dan reaksi terhadap sinar).
- Kehilangan refleks tendon dalam dengan disritmia yang mengancam hidup (takikardia ventrikel ,
bradikardia berat).
6. Nyeri / Ketidak Nyamanan
Gejala : Nyeri dada, ringan sampai berat, dimana dapat atau tidak bisa hilang oleh obat anti angina
Tanda : Perilaku distraksi, contoh gelisah.
7. Pernapasan
Gejala :
- Penyakit paru kronis.
- Riwayat atau penggunaan tembakau berulang.
- Napas pendek.
- Batuk (dengan /tanpa produksi sputum).
Tanda :
- Perubahan kecepatan/kedalaman pernapasan selama episode disritmia.
- Bunyi napas : bunyi tambahan (krekels, ronki, mengi) mungkin ada menunjukkan komplikasi
pernapasan, seperti pada gagal jantung kiri (edema paru) atau fenomena tromboembolitik pulmonal.
8. Keamanan
Tanda :
- Demam.
- Kemerahan kulit (reaksi obat).
- Inflamasi, eritema, edema (trombosis superficial).
- Kehilangan tonus otot/kekuatan.
9. Penyuluhan
Gejala :
- Faktor risiko keluarga contoh, penyakit jantung, stroke.
- Penggunaan/tak menggunakan obat yang disresepkan, contoh obat jantung (digitalis); anti
koagulan (coumadin) atau obat lain yang dijual bebas, contoh sirup batuk dan analgesik berisi ASA.
- Adanya kegagalan untuk memeprbaiki, contoh disritmia berulang/tak dapat sembuh yang
mengancam hidup
Pertimbangan :
- DRG menunjukkan rerata lama di rawat : 3,2 hari.
Rencana pemulangan :
- Perubahan penggunaan obat.
B. Diagnosa Keperawatan
1. Risiko tinggi terhadap penurunan curah jantung berhubungan dengan gangguan konduksi eliktrikal;
penurunan kontraktilitas miokardial.
2. Kurang pengetahuan tentang penyebab/kondisi pengobatan berhubungan dengan kurang
informasi/salah pengertian kondisi medis/kebutuhan terapi; tidak mengenal sumber informasi;
kurang mengungat
3. Nyeri berhubungan dengan iskemia jaringan
4. Intolerans aktivitas berhubungan dengan kelemahan/kelelahan
5. Risiko terhadap perubahan perfusi jaringan berhubungan dengan inadekuat suplay oksigen ke
jaringan.
C. Perencanaan
1. Diagnosa : Risiko tinggi terhadap penurunan curah jantung berhubungan dengan gangguan konduksi
eliktrikal; penurunan kontraktilitas miokardial.
Perencanaan dan rasional :
a) Raba nadi (radial, carotid, femoral, dorsalis pedis) catat frekuensi, keteraturan, amplitude
(penuh/kuat) dan simetris. Catat adanya pulsus alternan, nadi bigeminal, atau deficit nadi.
Rasional : perbedaan frekuensi, kesamaan dan keteraturan nadi menunjukkan efek gangguan curah
jantung pada sirkulasi sistemik/perifer.
b) Auskultasi bunyi jantung, catat frekuensi, irama. Catat adaya denyut jantung ekstra, penurunan nadi.
Rasional : disritmia khusus lebih jelas terdeteksi dengan pendengaran dari pada dengan palpasi.
Pendenganaran terhadap bunyi jantung ekstra atau penurunan nadi membantu mengidentifikasi
disritmia pada pasien tak terpantau.
c) Pantau tanda vital dan kaji keadekuatan curah jantung/perfusi jaringan. Laporkan variasi penting pada
TD/frekuensi nadi, kesamaan, pernafasan, perubahan pada warna kulit/suhu, tingkat
kesadaran/sensori, dan hakuaran urine selama episode disritmia.
d) Rasional : meskipun tidak semua disritmia mengancam hidup, penanganan cepat untuk mengakhiri
disritmia diperlukan pada adanya gangguan curah jantung dan perfusi jaringan.
e) Berikan lingkungan tenang. Kaji alasan untuk membatasi aktivitas selama fase akut
f) Rasional : penurunan rangsang dan penghilangan stress akibat katekolamin, yang
menyebabkan/meningkatkan disritmia dan vasokonstriksi serta meningkatkan kerja miokardia.
g) Demonstrasikan/dorong pemnggunaan perilaku pengbaturan stress, contoh teknik relaksasi,
bimbingan imajinasi, nafas lambat/dalam
Rasional : meningkatkan partisipasi pasien dalam mengekluarkan beberapa rasa control dalam
situasi penuh stress.
h) Siapkan/lakukan resusitasi jantung paru sesuai indikasi
Rasional : terjadinya disritmia yang mengancam, hidup memerlukan upaya intervensi untuk
mencegah kerusakan iskemia/ kematian.
i) Berikan oksigen tambahan sesuai indikasi.
Rasional : meningkatkan jumlah sediaan oksigen untuk miokard, yang menurunkan iritabilitas yang
disebabkan oleh hipoksia.
j) Siapkan untuk/Bantu penanaman otomatik kardioverter atau defibrillator (AICD) bila diindikasikan
k) Rasional : alat ini melalui pembedahan ditanam pada pasien dengan disritmia berulang yang
mengancam hidup meskipun diberi obat terapi secara hati-hati.
2. Nyeri berhubungan dengan iskemia jaringan
Perencanaan dan rasional :
a) Selidiki keluhan nyeri dada, perhatikan awitan dan factor pemberat dan penurun.Perhatikan petunjuk
nonverbal ketidak nyamanan
b) Rasional : Nyeri secara khas terletak subternal dan dapat menyebar keleher dan punggung. Namun
ini berbeda dari iskemia infark miokard.
Pada nyeri ini dapat memburuk pada inspirasi dalam, gerakan atau berbaring dan hilang dengan
duduk tegak/membungkuk
c) Berikan lingkungan yang tenang dan tindakan kenyamanan mis: perubahan posisi, masasage
punggung,kompres hangat dingin, dukungan emosional
Rasional : untuk menurunkan ketidaknyamanan fisik dan emosional pasien.
d) Berikan aktivitas hiburan yang tepat
e) Rasional : mengarahkan perhatian, memberikan distraksi dalam tingkat aktivitas individu
f) Berikan obat-obatan sesuai indikasi nyeri
Rasional : untuk menghilangkan nyeri dan respon inflamasi
3. Intolerans aktivitas berhubungan dengan kelemahan/kelelahan
a) Kaji respon pasien terhadap aktivitas
Rasional : Dapat mempengaruhi aktivitas curah jantung
b) Pantau frekuensi jantung,TD, pernapasan setelah aktivitas
Rasional :Membantu menentukan derajat kompensasi jantung dan pulmonal, penurunan TD,
takikardi,disritmia dan takipneu adalah indikatif dari kerusakan toleransi terhadap aktivitas
c) Pertahankan tirah baring selama periode demam dan sesuai indikasi
Rasional : Meningkatkan resolusi inflamasi selama faseakut dari perikarditis/endokarditis.
d) Bantu pasien dalam program latihan aktivitas
Rasional : Saat inflamasi/ kondisi dasar teratasi, pasien mungkin mampu melakukan aktivitas yang
diinginkan.
4. Kurang pengetahuan tentang penyebab/kondisi pengobatan berhubungan dengan kurang
informasi/salah pengertian kondisi medis/kebutuhan terapi; tidak mengenal sumber informasi;
kurang mengingat.
Perencanaan dan rasional :
a) Kaji ulang fungsi jantung normal/konduksi eliktrikal
Rasional : memeberikan dasar pengetahuan untuk memahami variasi individual dan memahami
alasan intervensi terapeutik
b) Jelaskan/tekankan masalah disritmia khusus dan tindakan terapeutik pada pasien/orang terdekat
Rasional : informasi terus-menerus/baru dapat menurunkan cemas sehubungan dnegan
ketidaktahuan dan menyiapkan pasien/orang terdekat. Pendidikan pada orang terdekat mungkin
penting bila pasien lansia, mengalami gangguan penglihatan atau pendengaran, atau tak mampu
atau tak minat belajar/mengikuti instruksi. Penjelasan berulang mungkin diperlukan, karena
kecemasan dan/atau hambatan informasi baru dapat menghambat/membatasi belajar.
c) Bantu pemasangan/mempertahankan fungsi pacu jantung
d) Rasional : pacu sementara mungkin perlu untuk neningkatkan pembentukan impuls atau
menghambat takidisritmia dan aktivitas ektopik supaya mempertahankan fungsi kardiovaskuler
sampai pacu spontan diperbaiki atau pacuan permanent dikakukan.
e) Dorong pengembangan latihan rutin, menghindari latihan berlebihan. Identifikasi tanda/gejala yang
memerlukan aktivitas cepat, contoh pusing, silau, dispnea, nyeri dada.
Rasional : bila disritmia ditangani dengan tepat, aktivitas normal harus dilakukan. Program latihan
berguna dalam memperbaiki kesehatan kardiovaskuler.
5. Risiko terhadap perubahan perfusi jaringan berhubungan dengan inadekuat suplay oksigen ke
jaringan.
Perencanaan dan rasional :
a) Selidiki nyeri dada,dispnea tiba-tiba yang disertai dengan takipnea, nyeri pleuritik,sianosis pucat
Rasional : Emboli arteri. Mempengaruhi jantung dapat terjadi sebagai akibat penyakit katup dan
disritmia kronis.
b) Observasi ekstremitas terhadap edema, eroitema
Rasional : Ketidakaktifan/tirah baring lama mencetuskan stasis vena, meningkatkan resiko
pembentukan trombosis vena
c) Observasi hematuri
Rasional : Menandakan emboli ginjal
d) Perhatikan nyeri abdomen kiri atas
Rasional : menandakan emboli splenik
BAB III
PENUTUP
A. Kesimpulan
Gangguan irama jantung atau disritmia merupakan komplikasi yang sering terjadi pada infark
miokardium. Aritmia atau disritmia adalah perubahan pada frekuensi dan irama jantung yang
disebabkan oleh konduksi elektrolit abnormal atau otomatis.
Disritmia atau Aritmia timbul akibat perubahan elektrofisiologi selsel miokardium. Perubahan
elektrofisiologi ini bermanifestasi sebagai perubahan bentuk potensial aksi yaitu rekaman grafik
aktivitas listrik sel (Price, 1994). Gangguan irama jantung tidak hanya terbatas pada iregularitas
denyut jantung tapi juga termasuk gangguan kecepatan denyut dan konduksi.
B. Saran
Semoga makalah yang kami buat dapat dipakai sebagai acuan untuk belajar bagi
mahasiswa mahasiswi kesehatan.
Premature Ventricular Contraction (PVC)
DEFINISI
Aritmia Cordis adalah gangguan pembentukan impuls ( rangsangan ) dan atau konduksi
di setiap bagian di dalam jantung.
Premature Ventricular Contraction ( Extrasistole ventrikel / Ventrikel Premature Beats)
adalah gangguan irama jantung dimana timbul denyut jantung prematur yang berasal
dari fokus yang terletak di ventrikel.
EPIDEMIOLOGI DAN INSIDENSI
Jarang pada infants atau anak anak, tetapi insidensi meningkat seiring bertambahnya
usia
PVC dapat mengenai pasien dengan atau tanpa kelainan jantung organik
PVC muncul dengan frekuensi yang meningkat terutama pada pasien dengan kelainan
jantung organik seperti ischemik , penyakit katup jantung , dan juga idiopatik
kardiomiopati
PVC dapat juga muncul pada intoksikasi obat misalnya intoksikasi digitalis , ataupun
gangguan elektrolit seperti hipokalemia
Framingham study menunjukkan bahwa insidensi lebih tinggi pada pria dibandingkan
wanita
ETIOLOGI
Hipoksia
Ischemia dan irritability
Stimulasi simpatis : Hipertiroidisme
Obat obatan : Kuinidin, intoksikasi digitalis
Gangguan elektrolit : Hipokalemia, hipokalsemia, hipomagnesemia
Bradicardia
Hipertrofi atrium dan ventrikel
FAKTOR RESIKO
Usia
Jenis kelamin
Kebiasaan minum kopi, merokok , alkohol
Stres
Adanya penyakit jantung organik
KLASIFIKASI
Klasifikasi ventriculare extrasistole berdasarkan Lown :
1. Class 0: absence ventricular extrasistoles at least 3 hours;
2. Class I: premature ventricular extrasistoles, monomorphic and occasional,
the occurrence is less than one ventricular extrasistole per minute or less than 30
ventricular extrasystoles per hour.
3. Class II: frequent monomorphic ventricular extrasystoles, more than one
ventricular extrasistole per minute or more than 30 ventricular extrasystoles per
hour.
4. Class IIIa: polymorphic ventricular extrasystoles (multifocal).
5. Class IIIb: systematized ventricular extrasystoles (bigeminy, trigeminy).
6. Class IVa: coupled repetitive ventricular extrasystoles (2 ventricular
extrasystoles).
7. Class IVb: repetitive triplets of ventricular extrasystoles (3 ventricular
extrasystoles).
8. Class V: R/T phenomena
Berdasarkan frekuensi
o Frequent : 10 atau lebih VPCs/ jam(dengan holter monitor), 6 atau lebih/ menit
o Occasional : < dari 10 VPCs/ jam atau kurang dari 6 / menit
Berdasarkan hubungan dengan irama jantung yang normal
o Bigemini kompleks yang berpasangan ,VPCs setiap 1 irama normal
o Trigemini setelah 2 irama normal
o Quadrigemini setelah 3 irama normal
o Couplet 2 VPC yang berurutan
o Nonsustained 3 atau lebih VPC yang berurutan( kurang dari 30 detik)
Berdasarkan fokus
1. Banyaknya fokus
1. Unifokal/ unimorfik irama berasal dari satu focus, semua VPCs punya morfologi yang
sama
2. Multifokal/ multimorfik VPCs memiliki lebih dari 1 morfologi dan mungkin berasal dari
lebih dari satu sisi
2. Tempat asal fokus
1. Ventrikel kiri
2. Ventrikel kanan
3. Berhubungan dengan penyakit jantung
1. Tidak ada (idiopathic)
2. Adanya penyakit jantung structural
PATOGENESIS DAN PATOFISIOLOGI
Secara umum ada 3 mekanisme terjadinya aritmia , termasuk aritmia ventrikel , yaitu :
Automaticity
o Terjadi karena adanya percepatan aktivitas fase 4 dari potensial aksi jantung
o Aritmia ventrikel karena automaticity biasanya terjadi pada keadaan akut dan kritis
seperti infark miokard akut , gangguan elektrolit , gangguan keseimbangan asam basa
dan juga tonus simpatis yang meningkat
Reentry
o Mekanisme aritmia ventrikel yang paling sering
o Biasanya disebabkan oleh kelainan kronis seperti infark miokard lama atau kardiomiopati
dilatasi , pada keadaan ini dapat terjadi kematian mendadak
o Kondisi kondisi yang dapat menyebabkan reentry :
Panjang jarak yang harus ditempuh impuls mengelilingi lingkaran re-entry
Kecepatan konduksi impuls yang berkurang
Periode refrakter otot berkurang banyak
Triggered activity
o Adanya kebocoran ion positif ke dalam sel sehingga terjadi lonjakan potensial pada akhir
fase 3 atau awal fase 4 dari aksi potensial jantung. Bila lonjakan cukup bermakna ,
maka dapat terjadi aksi potensial baru. Keadaan ini disebut juga after depolarization.
Triggered activity terjadi jika keadaan depolarisasi sebelumnya belum mengalami
repolarisasi sempurna sebelum terjadi depolarisasi lagi.
GEJALA KLINIK
Keluhan keluhan yang sering timbul :
Palpitasi , detak jantung sering berhenti / meloncat , letih , lemas , cepat lelah ,
kesadaran menurun, kejang , dsb
Keluhan lain sesuai penyakit dasar , komplikasi dan faktor presipitasi ( sesak , nyeri
dada, stroke, dll )
Palpitasi dapat ditandai oleh heart rate yang irregular dan cepat, umumnya disebabkan
oleh adanya ektopik beats ( denyut ektopik ) , seperti pada PAC dan PVC
DASAR DIAGNOSIS
(Skenario)
DIAGNOSIS KERJA
Premature Ventricular Contraction Bigeminy
PEMERIKSAAN PENUNJANG
EKG
o Pada PVC : morfologi QRS bizzare, lebar > 0,12 second , gel T berlawanan arah dengan
QRS
Ambulatory monitoring
o Untuk memonitor EKG dalam jangka waktu yang lama
Holter monitor
o Menggunakan media digital / tape untuk merekam 3 -5 lead dari EKG secara kontinous
selama 24 48 jam
o Berguna untuk mendiagnosis gejala yang bersifat frekuen, dan juga untuk diagnosis
disfungsi SA node ( mis : Sick Sinus Syndrome) atau juga AV block yang intermittent
PENATALAKSANAAN
Tujuan Terapi Aritmia secara umum :
Menurunkan aktivitas pacemaker ektopik
Memodifikasi konduksi atau kerefrakteran pada sirkuit re-entry untuk menggagalkan
terjadinya gerakan sirkus
Pada PVC , indikasi utama terapi adalah untuk mengurangi keluhan pasien
Non Farmakologi
Hentikan / kurangi minum kopi
Psikoterapi
Hentikan obat diet ( Amfetamin )
o Amfetamin : obat adrenergik , berefek anoreksik , efek samping dapat berupa sakit
kepala , palpitasi , pusing , gangguan vasomotor
Hindari merokok dan juga alkohol
Terapi ablasi . Menurut ACC/AHA/ESC 2006 dapat dilakukan pada :
o Pasien dengan frekuen , simptomatis , monomorfik PVC yang refrakter dengan terapi
medikamentosa
o Pasien yang menghindari /menolak terapi medikamentosa jangka panjang
Pemasangan Implantable Cardioverter Defibrilator ( ICD )
o Indikasi pemasangan ICD adalah pasien dengan resiko sudden death yang tinggi,
misalnya pasien dengan PVC yang frekuen , muncul pasca infark dengan penurunan
fungsi fraksi ejeksi ( < 35%) atau kardiomiopati dilatasi
Vagal Manuver
Farmakologi
Penatalaksanaan untuk keadaan akut
mencari dan mengobati penyebab ( misalnya hipoksia, hipokalemia, hipomagnesemia )
Penatalaksanaan jangka panjang
KELAS MEKANISME KERJA OBAT
I Penyekat Channel Na
A Depresi sedang fase 0 ,
konduksi lambat (2+) ,
memanjangkan repolarisasi
Kuinidin , Prokainamid,
Disopiramid
B Depresi minimal fase 0,
konduksi lambat (0-1+),
mempersingkat repolarisasi
Lidokain, Meksiletin ,
Fenitoin, Tokainid
C Depresi kuat fase 0, konduksi
lambat (3+-4+) , efek ringan
terhadap repolarisasi
Enkainid, Flekainid,
Indekainid, Propafenon
II Beta Bloker Propranolol, asebutolol,
esmolol
III Prolong Repolarisation Amiodaron, Bretilium, Ibutilid
IV Calcium Channel Blocker Diltiazem , Verapamil
Penyekat Channel Na Kelas IA
o Menghambat arus masuk ion Na , menekan depolarisasi pada fase 0, dan juga
memperlambat kecepatan konduksi serabut purkinje sehingga memanjangkan
repolarisasi
o Penggunaan terapi :
Efektif untuk pengobatan jangka pendek dan jangka panjang
Bermanfaat untuk pengobatan paroksismal atrial takikardi
Efektif untuk pengobatan jangka panjang depolarisasi prematur ventrikel dan takikardi
ventrikel atau untuk pencegahan fibrilasi ventrikel.
Tidak digunakan untuk pengobatan ventrikular takikardi yang menetap dan aritmia yang
disebabkan digitalis , karena efek toksiknya mudah timbul.
o Dosis dan Sediaan
Kuinidin : dosis oral , 3 -4 kali , 200 300 mg , untuk pasien dengan kontraksi atrium atau
ventrikel prematur atau untuk terapi pemeliharaan
Penyekat Channel Na Kelas IB
o Mekanisme kerja mirip dengan IA , tetapi berlawanan dengan kelas IA, obat kelas IB
mempercepat repolarisasi membran
o Penggunaan terapi :
Lidokain : efektif terhadap aritmia ventrikel yang disebabkan oleh infark miokard, bedah
jantung terbuka, digitalis
Fenitoin : digunakan untuk aritmia atrium dan ventrikel yang disebabkan oleh digitalis
Tokainid dan Meksiletin : untuk pengobatan aritmia ventrikel
Penyekat Channel Na Kelas IC
o Berafinitas tinggi terhadap channel Na di sarkolema ( membran sel ). Paling poten dalam
memperlambat konduksi dan menekan arus masuk Na ke dalam sel.
o Enkainid dan flekainid telah digunakan dalam praktek , sedangkan propafenon dan
indekainid sedang dalam penelitian
Beta Blocker
o Meningkatkan arus masuk ion K, dan pada dosis tinggi menekan arus masuk ion Na ,
dikenal sebagai efek stabilisasi membran
o Penggunaan terapi :
Propranolol terutama digunakan untuk pengobatan takiaritmia supraventrikel.
Propranolol merupakan obat pilihan yang paling baik untuk pengobatan depolarisasi
prematur ventrikel yang simptomatis pada pasien yang tidak berpenyakit jantung
organik
Prolong Repolarisation
o Mempunyai efek memperpanjang lama potensial aksi dan masa refrakter efektif serabut
purkinje juga serabut otot ventrikel.
o Penggunaan terapi :
Bretilium : untuk pengobatan aritmia ventrikel yang mengancam jiwa yang gagal diobati
dengan obat antiaritmia lini pertama seperti lidokain atau prokainamid.
Amiodaron : sangat efektif untuk berbagai aritmia . Namun efek samping sering terjadi
dan meningkat secara nyata setelah 1 tahun pengobatan , dapat mengenai berbagai
organ dan dapat membawa kematian
Calcium Channel Blocker
o Menghambat channel Ca, dan juga perlambatan konduksi di AV node. Verapamil adalah
satu satunya CCB yang dipasarkan sebagai antiaritmia sedangkan manfaat diltiazem
masih dalam penelitian.
o Penggunaan terapi :
Obat pilihan pertama pada serangan akut paroksismal atrial takikardia.
Dapat berguna untuk aritmia dengan hipertensi
Pasien dengan PVC yang simptomatis dan tanpa kelainan jantung organik dapat
diberikan beta blocker. Misalnya Atenolol ( 25 100 mg/ hari ) atau metoprolol ( 50
200 mg/ hari ). Selain itu pada pasien tanpa kelainan jantung organik ini , terapi
ditujukan pada yang non farmakologi , seperti menghentikan kebiasaan minum kopi ,
merokok, stres , dll. Pada pasien PVC yang simptomatis , selain dapat diberi Beta
blocker , dapat juga diberi CCB ( Verapamil , diltiazem ).
PENCEGAHAN
Hindari faktor faktor pemicu misalnya kopi , merokok , alkohol , stres
KOMPLIKASI
Ventricular Tachycardi
Ventricular Fibrilation
Sudden Cardiac Death
B. Aritmia
1. Definisi
Aritmia adalah kelainan irama jantung di mana irama sinus menjadi lebih cepat pada
waktu inspirasi dan menjadi lebih lambat pada waktu ekspirasi. Keadaan ini menjadi lebih nyata
ketika pasien disuruh menarik nafas dalam (Trisnohadi, 2009).
2. Etiologi
Aritmia dapat terjadi karena hal-hal yang mempengaruhi kelompok sel-sel yang
mempunyai automatisitas dan sistem penghantarannya:
a. Persarafan autonom dan obat-obatan yang mempengaruhinya.
b. Lingkungan sekitarnya seperti beratnya iskemia, PH dan berbagai elektrolit dalam serum, obat-
obatan.
c. Kelainan jantung seperti fibrosis dan sikatriks, inflamasi, metabolit-metabolit dan jaringan
abnormal/degeneratif dalam jantung seperti amiloidosis, kalsifikasi dan lain-lain.
d. Rangsangan dari luar jantung seperti pace maker (Rahman, 2009).
3. Patofisiologi
Mekanisme timbulnya aritmia:
a. Pengaruh persarafan autonom (simpatis dan parasimpatis) yang mempengaruhi HR).
b. Nodus SA mengalami depresi sehingga fokus irama jantung diambil alih yang lain.
c. Fokus yang lain lebih aktif dari nodus SA dan mengontrol irama jantung.
d. Nodus SA membentuk impuls, akan tetapi tidak dapat keluar (Sinus arrest) atau mengalami
hambatan dalam perjalanannya keluar nodus SA (SA block).
e. Terjadi hambatan dalam impuls sesudah keluar nodus SA, misalnya di daerah atrium, berkas
His, ventrikel dan lain-lain (Rahman, 2009).
4. Klasifikasi
a. Supraventrikular Takikardi
Takikardi ventrikel adalah ekstrasistol ventrikel yang timbul berturut-turut 4 kali atau
lebih (Trisnohadi, 2009). Supraventrikuler takikardi berarti berasal dari atas ventrikel. Pada
episode SVT, irama jantung tidak diatur oleh nodus SA, pencetus impuls pada SVT berada di
atas ventrikel. Jantung kemudian berkontraksi lebih cepat dan regular. Kondisi lain yang
menyebabkan irama jantung cepat tetapi tidak teratur yang disebabkan oleh impuls yang
abnormal dari atrium disebut atrial fibrilasi (Aliance, 2006). Takikardi supraventrikel timbul dari
atrium atau sambungan atrioventrikel. Kompleks QRS normal kecuali bila terdapat pula cabang
serabut (Rubenstein, et.al., 2007).
SVT dikelompokkan berdasar tempat sinyal elektrik dari atrium. Tipe pertama SVT
adalah AVNRT / AV Nodal Reentran Takikardia yang terjadi Karena impuls elektrik berjalan
pada lingkaran ekstra fiber pada sekeliling AV nodal. Tipe yang lain terjadi karena konduksi
elektrikal melalui ekstra fiber antara atrium dan ventrikel. Impuls elektrik berjalan turun ke
ventrikel dari nodus AV dan kembali ke atrium melalui ekstra fiber, menghasilkan SVT yang
disebut Reentran Takikardi atau AVRT (Wang and Estes, 2002).
Terapi yang digunakan adalah:
1. -blocker, biasa digunakan untuk mengobati tekanan darah tinggi dan masalah jantung lain
seperti angina. Pada SVT digunakan terutama untunk mengurangi konduksi melalui nodus AV,
untuk menghentikan konduksi selama takikardi.
2. CCB, juga digunakan untuk mengobati tekanan darah tinggi da masalah jantung. Seperti -
blocker, CCB digunakan juga untuk menurunkan konduksi melalui nodus AV, misalnya
verapamil atau diltiazem.
3. Agen anti aritmia, agen ini digunakan untuk mengobati bermacam-macam aritmia dan berakibat
langsung ke jaringan atrium atau ventrikel. Berguna untuk SVT yang terjadi atrial takikardi.
4. Radio frequency ablation (RFA) sudah berkembang menjadi terapi alternative untuk mengobati
beberapa pasien SVT. Pada prosedur ini kateter khusus dimasukkan pada vena di atas lengan
menuju jantung dengan fluoroskop. Kateter tersebut digunakan untuk merekam sinyal elektrik
dari dalam jantung dan dapat mendeteksi lokasi SVT (Wang and Estes, 2002)
b. Ventrikel Ekstra Sistole
Ventrikel ekstra sistole ialah gangguan irama di mana timbul denyut jantung prematur
yang berasal dari fokus yang terletak di ventrikel. Ekstrasistol ventrikel dapat berasal dari satu
fokus atau lebih (multifokal). Ekstrasistol ventrikel merupakan kelainan irama jantung yang
paling sering ditemukan dan dapat timbul pada jantung yang normal. Biasanya frekuensinya
bertambah dengan bertambahnya usia, terlebih bila banyak minum kopi, merokok atau emosi
(Trisnohadi, 2009).
Etiologi VES ini biasanya terjadi akibat cetusan dini dari suatu fokus yang otomatis atau
melalui mekanisme reentri. Penatalaksanaan VES ini adalah mengoreksi gangguan elektrolit,
gangguan keseimbangan asam basa, dan lipoksia. Pada pasien yang tanpa atau tidak dicurigai
mempunyai kelainan jantung organiktidak perlu diobati. Perlu pengobatan bila terjadi iskemia
miokard akut, bigemini, trigemini, atau multifokal alvo ventrikel. Obat yang digunakan adalah L.
xilokain intravena, dengan dosis 1-2 mg/KgBB dilanjutkan infuse 2-4 menit. Obat alternative:
prokainamid, disopiramid, amiodaron, meksiletin. Komplikasi dari VES ini dapat terjadi
ventrikel takikardi/ ventrikel fibrilasi, kematian mendadak. Prognosisnya tergantung penyebab,
beratnya gejala dan respon terapi (Rani, dkk., 2006).
c. Atrial Fibrilasi
Pada Fibrilasi atrial terjadi eksitasi dan rekoveri yang sangat tidak teratur dari atrium.
Oleh karena itu impuls listrik yang timbul dari atrium juga sangat cepat dan sama sekali tidak
teratur (Trisnohadi, 2009).
Manifestasi klinis AF dapat simptomatik, dapat juga asimptomatik. Gejala-gejala AF
sangat bervariasi tergantung dari kecepatan laju irama ventrikel, lamanya AF, penyakit yang
mendasarinya. Sebagian mengeluh berdebar-debar, sakit dada terutama saat beraktifitas, sesak
nafas, cepat lelah, sinkop atau gejala tromboemboli. AF dapat mencetuskan gejala iskemik pada
AF dengan dasar penyakit jantung koroner. Fungsi kontraksi atrial yang sangat berkurang pada
AF akan menurunkan curah jantung dan dapat menyebabkan terjadi gagal jantung kongestif pada
pasien dengan disfungsi ventrikel kiri (Nasution dan Ranitya, 2009).
5. Penatalaksanaan
Periksa kadar kalium serum, ekokardiogram dan fungsi tiroid. Tujuannya adalah
mengembalikan irama sinus atau pengendalian kecepatan ventrikel untuk meminimalkan resiko
embolisasi. Kardioversi arus searah (DC cardioversion) mengembalikan irama sinus pada 90%
pasien, namun relaps sering timbul.
Terapi medikamentosa:
Kina, flekainid, dan amiodaron telah lama digunakan untuk mengembalikan dan
mempertahankan irama sinus (Rubenstein, et.al., 2007).
EKG
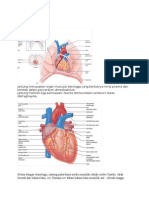
I. Fisiologi Elektrik Jantung
I.1 Sistem Elektrik Jantung
Aktivitas elektrik dalam keadaan normal berawal dari impuls yang dibentuk olehpacemaker di
simpul SinoAtrial (SA) Signal listrik dari SA node mengalir melalui kedua atrium, menyebabkan kedua
atrium berkontraksi mengalirkan darah ke ventrikel. Kemudian signal listrik ini mengalir melalui AV node
lalu menuju ke berkas His dan terpisah menjadi dua melewati berkas kiri dan kanan dan berakhir pada
serabut Purkinyeyang mengaktifkan serabut otot ventrikel. Ini menyebabkan kedua ventrikel
berkontraksi memompa darah keseluruh tubuh dan menghasilkan denyutan (pulse). Pengaliran listrik
yang teratur ini dari SA node ke AV node menyebabkan kontraksi teratur dari otot jantung yang dikenal
dengan sebutan denyut sinus (sinus beat).
Gambar1. konduksi listrik jantung
1.2 Irama sinus.
Pada keadaan normal dan istirahat, jantung orang dewasa akan berdenyut secara teratur antara 60-100
detak/menit. Kecepatan dari denyut jantung ditentukan oleh kecepatan dari signal listrik yang berasal
dari pemacu jantung, SA node.
Dikatakan Bradikardi jika denyut jantung kurang dari 60x/menit dan takikardi jika lebih dari 100x/menit .
setiap siklus terdiri dari gelombang P diikuti oleh komplek QRS dan T.
1.3 EKG normal
Elektrokardiogram adalah rekaman potensial listrik yang timbul sebagai aktivitas oto jantung , yang dapat
direkam adalah potensial potensial listrik yang timbul pada waktu otot-otot jantung berkontraksi.
Rekaman EKG biasanya dibuat pada kertas yang berjalan dengan kecepatan standar 25mm/ detik dan
defleksi 10mm sesuai potensial 1mV. Gambaran EKG normal terdiri dari :
Gambar2. Gambaran EKG Normal
1. Gelombang P
Gelombang ini berukuran kecil dan merupakan hasil dari depolarisasi dari atrium kanan dan kiri . nilai
normal interval P adalah kurang dari 0,12 detik
2. Segmen PR
Segmen ini merupakan garis iso-elektrik yang menghubungkan gelombang P pada QRS. Lama interval PR
: 0,12 0,20 detik
3. Gelombang kompleks QRS
Merupakan hasil depolarisasi dari ventrikel kanan dan kiri .lama interval QRS adalah 0,07 -0,10 detik.
4. Segmen ST
Segmen ini merupakan garis iso-elektrik yang menghubungkan gelombang QRS pada T
5. Gelombang T
Merupakan potensial repolarisasi dari ventrikel kanan dan kiri
6. Gelombang U
Gelombang ini berukuran kecil dan sering tidak ada , asal dari gelombang ini merupakan hasil
repolarisasi dari atria yang sering tidak dikenali karena ukurannya kecil dan terbenam pada gelombang
QRS
.
Gambar3. EKG dan Listrik Jantung.
Untuk menilai EKG digunakan 2 jenis sadapan , yaitu sadapan ektermitas dan sadapan precordial
A. Sadapan Prekordial
B. Sadapan Ektermitas
Sistem 12 lead (sadapan) EKG
Jantung adalah organ tiga dimensi, sudah seharusnya aktivitas elektriknya pun harus dimengerti dalam
tiga dimensi pula. Setiap sadapan elektroda memandang jantung dengan sudut tertentu dengan
sensitivitas lebih tinggi dari sudut/bagian yang lain. Sadapan atau lebih dikenal dengan lead, adalah cara
penempatan pasangan elektroda berkutub positif dan negatif pada tubuh pasien guna membaca sinyal-
sinyal elektrik jantung. Semakin banyak sadapan, semakin banyak pula informasi yang dapat diperoleh
Pada rekaman EKG modern, terdapat 12 sadapan elektroda yang terbagi menjadi enam buah sadapan
pada bidang vertikal serta enam lainnya pada bidang horizontal.
Bidang Vertikal/Frontal :
a. Tiga buah bipolar standard leads atau sadapan Einthoven, yaitu Lead I, II, dan III. Sadapan ini merekam
perbedaan potensial dari dua elektroda yang digambarkan sebagai sebuah segitiga sama sisi,
segitiga Einthoven.
b. Tiga buah unipolar limb leads atau sadapan Wilson yang sering disebut juga sadapan unipolar
ekstrimitas, yaitu Lead aVR, aVL, dan aVF. Sadapan ini merekam besar potensial listrik pada satu
ekstrimitas, elektroda eksplorasi diletakkan pada ekstrimitas yang akan diukur.
Bidang Horizontal :
Enam buah unipolar chest leads atau sering disebut juga sadapan unipolar prekordial, yaitu lead V1, V2,
V3, V4, V5, dan V6.
Gambar4. Sadapan
ekstermitas
Gambar 5. Contoh bentuk sinyal yang didapat dari 12 leads (sadapan) EKG normal
1.4 Kertas EKG
Terdapat 2 macam kotak dalam EKG yaitu kotak kecil dan kotak besar . Kotak kecil dengan ukuran 1 mm x
1 mm atau 0,04 detik x 0,04 detik. Yang kedua yaitu kotak sedang/besar dengan ukuran 5 mm x 5 mm
atau 0,20 detik
Gambar 6. EKG paper
Interprestasi EKG terdiri dari :
1. Menghitung Frekuensi
Perkiraan Heart Rate (HR):
HR = 1500/interval R-R ( untuk kotak kecil )
HR= 300/Interval R-R ( untuk kotak besar )
2. Menilai Ritme
Untuk mengetahui apakan iramanya sudah teratur atau tidak teratur yaitu dengan melihat interval R-R
dan P-P.
Dikatakan regular jika intervalnya konsisten (jarak R-R sama dari satu siklus ke siklus lainnya
Gambar7. irama yang regular
3. Mengenali jenis irama sinus
Ada 5 jenis irama listrik jantung :
a. Irama sinus
Adalah irama denyut jantung yang pemacunya dominan oleh SA node .ciri utamanya adalah gelombang
P diikuti QRS
Gambar8. sinus ritme
b. Irama Atrial
Adalah irama denyut jantung yang pemacu dominanya adalah sumber implus atrium.
Cirinya gelombang P berbeda dengan irama sinus . contoh pada atrial Fluter.
Gambar 9.irama atrial pada atrial Fluter (jumlah gel.P banyak)
c. Irama Junctional
Irama denyut jantung yang pemacunya dominan pada nodus AV. Cirinya gelombang P hilang /inverse/
mundur.
Gambar10. irama junctional
d. Irama Ventrikuler
Irama jantung yang pemacunya dominan dari sumber implus ventrikel
Gambar11. ventrikuler ritme
e. Irama pemacu buatan
4. Mengenal Zona Transisi
Zona transisi menunjukan posisi septum interventrikuler Zona transisi berada pada V3-V4 . normalnya
gelombang QRS mengalami progresifitas dari lead V1-V6, gelombang R bertambah tinggi dan gelombang
S bertambah pendek .
Zona transisi adalah area dimana panjang gelombang positip dan negative (S) tampak relative sama.
Gambar 12. Transition Zone
5. Menilai Aksis Jantung
Jika lead 1 Dan lead aVF Maka arah aksis
+ - Deviasi kiri
+ + Normal
- + Deviasi kanan
- - Deviasi kanan ekstrim
Gambar13. aksis jantung
2 Aritmia
2.1 Defenisi
Aritmia adalah pola dan/atau perubahan yang cepat dari denyut jantung normal. Jadi yang dapat
didefenisikan sebagai aritmia adalah :
a. irama yang berasal dari bukan nodus SA
b. irama yang tidak teratur , meskipun berasal dari nodus SA, misalnya sinus aritmia
c. frekuensi kurang dari 60x/menit ( bradikardia) atau lebih dari 100x/menit ( takikardia)
d. terdapatnya hambatan implus supra atau intra ventricular.
2.2 Gejala Aritmia
Aritmia adalah pola dan/atau perubahan yang cepat dari denyut jantung normal. Beberapa pasien ada
yang sama sekali tidak sadar adanya aritmia. Yang lain ada mengeluh tentang gejala-gejala termasuk
palpitasi, perasaan lompatan atau getaran jantung, pusing, sesak napas atau nyeri dada.
Pada tachycardias dan bradycardias dapat terjadi kekurangan aliran darah ke otak, arteri koroner dan
bagian tubuh lainnya. Aliran darah yang kurang ke otak dapat menyebabkan pusing atau hilang
kesadaran atau pingsan(syncope). Suplai darah yang kurang ke arteri koroner menyebabkan angina .
Suplai darah yang tidak memadai ke tubuh bagian lainnya menyebabkan letih dan sesak napas.
2.3 Etiologi
Penyebab aritmia disebabkan karena hal hal yang mempengaruhi kelompok sel yang mengautomisasi
dan sistem penghantarnya seperti :
a. Persyarapan outonom dan obat obatan yang mempengaruhinya
b. Lingkungan seperti beratnya iskemia, Ph, dan kadar elektrolit dalam serum
c. Kelainan jantung seperti fibrosis dan sikatrik , infalamasi dan metabolic serta jaringan abnormal dalam
jantung seperti amiloidosis.
d. Rangsangan dari luar jantung seperti pace maker.
Berbagai etiologi ini saling memberatkan , artinya bila ada hipertrofi jantung misalnya , lalu terjadi
iskemia dan gangguan balans elektrolit maka aritmia akan lebih mudah timbul, dan mengontrolnya akan
lebih sulit lagi.
Pada beberapa pasien, aritmia disebabkan oleh penyakit otot jantung, klep jantung atau arteri koroner.
Pada pasien yang lainnya aritmia dapat hanya merefleksikan penyakit dari sistim listrik jantung dimana
sisa jantung lainnya sehat. Penyebab aritmia lainnya termasuk obat-obatan, alkohol yang berlebihan,
kadar hormon tiroid yang berlebihan, tingkat oksigen darah yang rendah, stres dan merokok.
2.4 Patofisiologi
Mekanisme aritmogenik dapat dibagi menjadi : ganguan pembentukan impuls dan gangguan konduksi
2.4.1 gangguan pembentukan impuls
gangguan ini dapat dibagi menjadi:
a. kelainan automatisasi
pada keadaan normal, automatisasi (depolarisasi spontan) hanya terjadi pada nodus SA. Hal ini
disebabkan karena impuls-impuls yang dicetuskan di nodus SA sedemikian cepatnya sehingga menekan
proses automatisasi di sel lain.Apabila terjadi perubahan tonus susunan saraf pusat otonom atau karena
suatu penyakit di Nodus SA sendiri maka dapat terjadi aritmia
b. trigger automatisasi
dasar mekanisme trigger automatisasi ialah adanya early dan delayed after-depolarisation yaitu suatu
voltase kecil yang timbul sesudah sebuah potensial aksi,apabila suatu ketika terjadi peningkatan tonus
simpatis misalnya pada gagal jantung atau terjadi penghambatan aktivitas sodium-potassium-ATP-ase
misalnya pada penggunaan digitalis, hipokalemia atau hipomagnesemia atau terjadi reperfusi jaringan
miokard yang iskemik misalnya pada pemberian trombolitik maka keadaan-keadaan tersebut akan
mnegubah voltase kecil ini mencapai nilai ambang potensial sehingga terbentuk sebuah potensial aksi
prematur yang dinamakan trigger impuls. trigger impuls yang pertama dapat mencetuskan sebuah
trigger impuls yang kedua kemudian yang ketiga dan seterusnya samapai terjadi suatu iramam
takikardai.
2.4.2 gangguan konduksi
a. re-entry
Bilamana konduksi di dalah satu jalur tergaggu sebagai akibat iskemia atau masa refrakter, maka
gelombang depolarisasi yang berjalan pada jalur tersebut akan berhenti, sedangkan gelombang pada
jalur B tetap berjalan sepetisemual bahkan dapat berjalan secara retrograd masuk dan terhalang di jalur
A. Apabila bebrapa saat kemudian terjadi penyembuhan pada jalur A atau masa refrakter sudah lewat
maka gelombang depolarisasi dari ajlur B akan menemus rintangan jalur A dan kembali mengkatifkan
jalur B sehingga terbentuk sebuah gerakan sirkuler atau reentri loop. Gelombang depolarisasi yang
berjalan melingkar ini bertindak seagi generator yang secara terus-menerus mencetuskan impuls.
Reentr loop ini dapat berupa lingkaran besar melalui jalur tambahan yang disebut macroentrant atau
microentrant.
b. concealed conduction (konduksi yang tersembunyi)
impuls-impuls kecil pada janutng kadang-kadang dapat menghambat dan menganggu konduksi impuls
utama. Keadaan ini disebut concealed conduction. Contoh concealed conduction ini ialah pada fibrilasi
atrium, pada ekstrasistol ventrikel yang dikonduksi secara retrograd. Biasanya gangguan konduksi
jantung ini tidak memiliki arti klinis yang penting.
c. Blok
Blok dapat terjadi di berbagai tempat pada sistem konduksi sehingga dapat dibagi menjadi blok SA
(apabila hambatan konduksi pada perinodal zpne di nodus SA); blok AV (jika hambatan konduksi terjadi
di jalur antara nodus SA sampai berkas His); blok cabang berkas (bundle branch block=BBB) yang dapat
terjadi di right bundle branch block atau left bundle branch block.
2.5 Klasifikasi
2.5.1 Berdasarkan Irama
a. Irama sinus
Aritmia yang terjadi pada keadaan bradikardia atau takikardi atau sinus aresst.
Gambar 14. sinus Bradycardi
Gambar15. sinus Tachycardia
Gambar 16.sinus Aresst
b. Irama Atrial
Dibagi menjadi :
1. Atrial Flutter
Gambar17. irama atrial pada atrial Flutter (jumlah gel.P banyak)
Gambaran terlihat baik pada sadapan II, III, dan aVF seperti gambaran gigi gergaji , kelaianan ini
dapat terjadi pada kelainan katub mitral atau tricuspid, cor pulmonal akut atau kronis , penyakit jantung
koroner dan dapat juga akibat intoksikasi digitalis
2. Atrial Fibrilasi
Gambar 18. Atrial fibrillation
Pada EKG terlihat gelombang yang sangat tidak teratur dan cepat sekali , mencapai 300 -500 kali
permenit dan sering kali ditemukan pulsus deficit.
Pada atrial fibrillation beberapa signal listrik yang cepat dan kacau "menyala" dari daerah-daerah yang
berbeda di atria, dari pada hanya dari satu daerah pemacu jantung di SA node. Signal-signal ini pada
gilirannya menyebabkan kontraksi ventricle yang cepat dan tidak beraturan. Penyebab-penyebab dari
atrial fibrillation termasuk serangan jantung, tekanan darah tinggi, gagal jantung, penyakit klep mitral
(seperti mitral valve prolapse), tiroid yang aktif berlebihan, gumpalan darah di paru (pulmonary
embolism), alkohol yang berlebihan, emphysema, dan radang dari lapisan jantung (pericarditis).
3. Atrial takikardi
Biasanya adalah paroksimal (PAT= paroxysmal atrial tachycardia ), disebut juga takikardi
supraventrikuler paroksimal, yaitu takikardai yang berasal dari atrium dan nodus AV. Pada gambar
terdapat ektrassistole yang berturut- turut.
Gambar 19. Atrial tachycardia
4. Ekstrasistole atrial
Disebut juga Premature atrial beats. Hal ini timbul akibat impuls yang berasal dari atrium timbul
premature . kelainan ini biasanya tidak memiliki arti klinis penting dan biasanya tidak butuh terapi
Gambar 20. Ekstrasistole Atrial
c. Irama Junctional
Gambaran EKG menunjukan laju QRS antara 40 -60 permenit dengan irama biasanya teratur , gelombag
{ biasanya terlihat negative disadapan II , III, aVF . Gelombang P bisa mendahului atau tumpang tindih
dengan QRS.
Biasanya disebabkan karena nodus SA kurang aktiv sehingga diambil alih :
a. AV junctional ektrasistole
b. AV junctional takikardi paroksimal seperti PAT
c. AV junctional takikardi Non paroksimal
d. Irama Ventrikuler
1. Ventrikel Ekstra Sistole (VES)
Adalah gelombang ventrikel yang muncul tiba tiba pada gelombang sinus , ini muncul karena pace maker
ventrikel tiba tiba lebih kuat dari SA node dalam memproduksi listrik . jenis ini terdiri dari :
a. VES Uniform atau Unifokal
VES yang bentuknya serupa pada lead yang sama.
b. VES multiform
c. VES Begimini
Artinya setiap satu komplek normal diikuti oleh satu VES
d. VES trigemini
Artinya setiap dua komplek normal diikuti oleh satu VES
e. VES Couplet
Artinya setelah komplek normal , muncul 2 VES sekaligus , jika muncul lebih dari 2 sekaligus disebut Run
of
2. Ventrikular Takikardi (VT)
Pelepasan impuls yg cepat oleh fokus ektopic di Ventricel, yang ditandai oleh sederetan denyut
Ventrikel. Terdapat 3 atau lebih komplek yang berasal dari ventrikel secara berurutan dengan laju lebih
dari 100x/ menit. Pengaruhnya terhadap jantung adalah ventrikel yang berdenyut sangat cepat tanpa
sempat mengosongkan dan mengisi darah secara sempurna, Akibatnya sirkulasi darah menjadi tidak
cukup.
Gambar 21 Ventrikel tachycardia
3. Ventrikel Fibrilasi (VF)
Adalah gambaran bergetarnya ventrikel , yang disebabkan karena begitu banyak tempat yang
memunculkan implus, sehingga sel jantung tidak sempat berdepolarisasi dan repolarisasi sempurna.
Disini sudah tidak terlihat gelombang P, QRS dan T. hal ini biasa terjadi pada iskemiaakut atau infrak
miokard.
4. Ventrikel Flutter
Ventrikel Fluter adalah gambaran getaran ventrikel yang disebabkan oleh produksi sebuah pacemaker
diventrikel dengan frekuensi 250 350 kali permenit. Gambaran yang muncul adalah gelombang
berlekuk dan rapat.
2.5.2 Gangguan Konduksi
Gangguan konduksi adalah gangguan yang terjadi pada jaringan konduksi ( jalur listrik jantung ) sehingga
listrik jantung tidak berjalan lancer atau berhenti di tengah jalan.terdiri :
1. Block SA node
Gangguan pada SA node menyebabkan block SA dan sinus Aresst.
2. Gangguan AV Block
a. AV Block derajat 1
Umumnya disebabkan karena gangguan konduksi di proximal His bundle , sering terjadi pada intoksitas
digitalis, peradangan , proses degenerasi maupun varian normal . Gambar yang muncul pada EKG adalah
interval PR yang melebar > 0,22 detik dan interval PR tersebut kurang lebih sama disetiap gelombang
Gambar 22. first degree AV Block
b. AV Block derajat II
Dibagi menjadi 2 tipe :
1. Mobitz tipe 1 ( wenckebach block)
Interval PR secara progresif bertambah panjang sampai suatu ketika implus dari atrium tidak sampai ke
ventrikel dan denyut ventrikel ( gelombang QRS)tidak tampak , atau gelombang P tidak diikuti oleh QRS.
Hal ini disebabkan karena tonus otot yang meningkat , keracunan digitalis atau iskemik .
Gambar 23. Secon degree AV Block tipe 1
2. Mobitz tipe 2
Interval PR tetap sama tetapi didapatkan denyut ventrikel yang berkurang. Dapat terjadi pada infrak
miocard akut, miocarditis, dan proses degenerasi.
Gambar 24. Second degree AV Block tipe 2
c. AV Block derajat III
Disebut juga block jantung komplit , dimana implus dari atrium tidak bisa sampai pada ventrikel ,
sehingga ventrikel berdenyut sendiri karena implus yang berasal dari ventrikel sendiri .gambaran EKG
memperlihatkan adanya gelombang P teratur dengan kecepatan 60 90 kali permenit , sedangkan
komplek QRS hanya 40 60 kali permenit . hal ini disebabkan oleh infrak miocard akut, peradangan, dan
proses degenerasi. Jika menentap diperlukan pemasangan pacu jantung.
Gambar 25. third degree AV Block ( Total AV block)
3. Gangguan pada serabut HIS menyebabkan RBBB dan LBBB
Bundle Branch Block menunjukan adanya gangguan konduksi dicabang kanan atau kiri sistem konduksi ,
atau divisi anterior atau posterior cabang kiri. Dimana pada EKG ditemukan komplek QRS yang melebar
lebih dari 0,11 detik disertai perubahan bentuk komplek QRS dan aksis QRS. Bila cabang kiri yang
terkena disebut sebagai Left Bundle Branch Block (LBBB) dan jika kanan yang terkena disebut Right
Bundle Branch Block (RBBB)
a. LBBB
Pada EKG akan terlihat bentuk rsR atau R di lead I, aVL, V5 dan V6 yang melebar. Gangguan konduksi ini
dapat menyebabkan aksis bergeser ke kiri yang ekstrim, yang disebut sebagai left anterior hemiblock
(jika gangguan dicabang anterior kiri ) dan left posterior hemiblock (jika gangguan dicabang posterior kiri
)
Gambar 26. LBBB
b. RBBB
Pada EKG akan terlihat kompleks QRS yang melebar lebih dari 0,12 detik dan akan tambapk gambaran
rsRatau RSR di V1, V2 , sementara itu di I, aVL , V5 didapatkan S yang melebar karena depolarisasi
ventrikel kanan yang terlambat.
Gambar 27.RBBB
2.5.3 Kelainan karena elektrolit
1. Hiperkalemia
Ditandai dengan PR memanjang , QT memendek, T tinggi .dapat berupa ventrikel aritmia (takikardi
maupun fibrilasi)
Gambar 28. Gambaran EKG pada Hyperkalemia
2. Hipokalemia
Ditandai dengan ST Depresi , U tinggi (>1 mm) atau lebih tinggi dari T dan komplek QRS melebar.
Gambar 29. Gambaran EKG pada Hipokalemia
3. Hiperkalsemia
Ditandai denga QT memendek.
Gambar 30. Gambaran EKG pada Hiperkalsemia
4. Hipokalsemia
Ditandai denga QT memanjang.
Gambar 31. Gambaran EKG pada Hipokalsemia
2.6 Diagnosis dan terapi
Secara umum gejala aritmia dapat berupa palpitasi yang diakibatkan karena brandikardi atau takikardi ,
dimana gejala yang mungkin timbul pada bradikardi (denyut jantung <60 kali permenit) dan takikardi
(denyut jantung >100 kali permenit) meliputi sesak nafas, nyeri dada, pusing , kesadaran menurun ,
lemah, hamper pingsan hingga pingsan. Tanda yang dapat terjadi meliputi hipotensi atau syok, edema
paru , akral dingin dengan penurunan kondisi urin . tatalaksana yang dilakukan adalah
a. Pada Bradikardi
Dalam menghadapi pasien dengan bradikardi yang penting adalah menentukan apakah bradikardi
sudah menimbulkan gejala dan tanda seperti diatas. Jika benar demikian usahakan untuk meningkatkan
denyut jantung dengan langkah sebagai berikut :
- Segera pastikan tidak ada gangguan jalan nafas
- Berikan oksigen
- Pasang monitor EKG , tekanan darah dan oksimetri
- Pasang jalur IV line
Perhatikan EKG :
Jika EKG bukan AV block derajat II tipe 2 atau AV total / derajat 3 lakukan langkah sebagai berikut:
- Berikan sulfas Atropin 0,5 mg IV sambil perhatikan monitor EKG untuk melihat responpeningkatan
denyut jantung, jika tidak ada ulangi lagi 0,5 mg (setiap 3 5 menit), sampai ada respon peningkatan
denyut jantung atau dosis atropine telah mencapi 3 mg.
- Jika dosis suldaf atropine telah mencapai 3 mg dan belum terjadi peningkatan denyut
jantung > 60x/menit, pertimbangkan pemberian obat yang lain seperti epinefrin 2 -10 microgram/ menit
atau dopamine 2-10 microgram/kgBB/menit.
Jika gambaran EKG adalah block derajat II tipe 2 atau AV total / derajat 3 lakukan langkah sebagai
berikut:
- Segera pasang pacu jantung transkutan sambil menunggu pemasangan pacu jantung tranvesa(
Konsultasi ke dokter ahli jantung)
- Cari dan tangani penyebab yang dapat menyokong seperti hipoglikemia, hipokalemia, hipovolumia,
asidosis, tamponade jantung, trauma.
b. Pada Takikardi
Dalam penanganan takikardi yang paling penting adalah menetukan apakah nadi teraba atau tidak .jika
nadi teraba, tentukan apakah pasien stabi atau tidak stabil (terdapat syok , edem paru, hipotensi).
Semua takikardi tidak Stabil harus segera di kardioversi kecuali sinus takikardi. Sinus takikardi adalah
respon fisiologi untuk mempertahankan curah jantung.Jika terjadi gangguan hemodinamik (misalnya
ada tanda- tanda syok) makaharus dicari penyebabnya , bukan dilakukan kardioversi pada sinus
takikardinya.
Monitoring hasil EKG dan lakukan tatalaksana seperti pada alogaritma Bantuan
GAMBAR ALOGARITMA BHJL UNTUK TAKIKARDI
c. Tatalaksana Fibrilasi Ventrikel (VF)
Gambaran klilniknya adalah henti nafas dan henti jantung , dimana pada kondisi ini jantung hanya
bergetar saja tidak mampu berkerja sebagai pompa, berarti terjadi kematian klinis yang dapat berlanjut
menjadi kematian biologis . penderita biasanya sudah tidak sadar dan tidak ada respon saat dicek
kesadarannya.
Tatalaksana fibrilasi ventrikel adalah sama dengan tatalaksana ventrikel takikardi tanpa nadi :
- Lakukan survey ABCD ( jika memungkinkan pasang intubasi trakea) dan lanjutkan RJP sambil menunggu
alat listrik datang. ketika alat datang , pasang sadapan tanpa menghentikan RJP , lalu lihat irama.
- Bila terlihat gambaran VF , lakukan kejut listrik unsynchronized dengan energi 350 J( untuk monofasik )
atau 200 J ( untuk bifasik). Lakukan RJP selama 2 menit (5 siklus) setelah itu monitoring EKG. Bila masih
VF , lakukan kejut listrik kedua ,RJP selama 2 menit (5 siklus), bila IV line telah terpasang beri
Epinefrin1mg IV yang dapat diulangi setiap 3 5 menit. Obat alternative lain adalah lidokain 1-1,5
mg/kgbb dan amiodaron 300mg.
- lidokain dosis awal 1-1,5 mg/kgbb dan diikuti 0,5-0,75 mg / kgBB sampai maksimal dose 3 mgg/kgBB
2.7 Pemeriksaan Penunjang
Tes untuk aritmia termasuk EKG, 24-jam monitor ritme jantung (Holter) dan treadmill.
a. Tes EKG dalam keadaan istirahat
adalah perekaman yang singkat aktivitas listrik jantung, Tes EKG ini hanya berguna jika aritmia
yang menyebabkan palpitasi terjadi waktu tes EKG ini diadakan. Sering tes EKG ini tidak dapat
menangkap aritmia, maka monitor Holter diperlukan. Monitor 24 jam Holter adalah cassete tape yang
dipakai pasien terus menerus ketika pasien mengerjakan pekerjaan sehari-hari. Pasien bersamaan
membuat catatan harian dari palpitasi atau gejala lain selama periode perekaman ini.
Gejala palpitasi kemudian dapat dikorelasikan dengan adanya atau tidak adanya aritmia pada
Holter tape. Jika kecurigaan adanya aritmia yang menyebabkan palpitasi juga masih belum bisa
ditangkap oleh 24 jam monitor Holter, maka sebuah monitor kejadian yang kecil dipakai oleh pasien
untuk waktu 1 sampai 2 minggu. Jika pasien mengalami palpitasi maka pasien akan menekan tombol
merekam ritme jantung sebelum, selama dan sesudah periode ini. Kemudian rekaman ini dapat
dievaluasi oleh dokter.
b. Treadmill
Pada beberapa pasien, treadmill digunakan untuk mendeteksi aritmia yang terjadi hanya pada keadaan
berusaha keras. Treadmill adalah perekaman EKG yang terus berlangsung tanpa henti dari jantung ketika
pasien sedang menjalankan tingkat latihan yang meningkat. Sebagai tambahan mendeteksi aritmia,
treadmill juga adalah tes screening yang berguna untuk kehadiran dari penyempitan arteri koroner yang
dapat membatasi suplai dari darah beroksigen ke otot jantung pada waktu tes treadmill.
c. Echocardiography
Alat ini menggunakan gelombang ultrasound untuk mendapatkan gambaran dari kamar-kamar
jantung, klep jantung dan struktur sekitarnya. Echocardiography sangat berguna dalam mendeteksi
penyakit klep jantung, seperti mitral valve prolapse, mitral stenosis dan aortic stenosis .
Echocardiography juga berguna dalam mengevaluasi besar ukuran dari kamar-kamar jantung, begitu
juga dengan kesehatan dan kontraksi dari otot-otot ventricles. Kombinasi dari echocardiograpy dengan
stress echocardiography adalah suatu tes screening yang akurat untuk penyakit arteri koroner yang
signifikan. Bagian dari ventricle yang disuplai oleh pembuluh yang menyempit tidak akan berkontraksi
sebaik sisa bagian lainnya selama latihan.
d. Cardiac catheterization (kateterisasi jantung) dengan angiography
Kadang cardiac catheterization (kateterisasi jantung) dengan angiography dilakukan untuk mendeteksi
penyakit arteri koroner atau penyakit klep jantung yang dapat memicu aritmia. Arteri koroner mensuplai
darah beroksigen dari aorta ke otot jantung. Selama prosedur ini, pipa (tube) plastik kecil yang
berlubang dimasukkan dengan diawasi dengan x-ray dari pembuluh arteri di pangkal paha (groin)
menuju ke mulut dari kedua arteri koroner utama yang terletak diatas aortic valve (klep aorta).
Zat kontras yang terbuat dari Iodine disuntikan kedalam arteri ketika gambar-ganbar x-ray direkam. Ini
adalah tes yang akurat dalam mendeteksi, menggambarkan dan mendapatkan luas dan parahnya dari
penyakit arteri koroner.
e. Uji Lab
Uji Laboratorium untuk kadar dari hormon tiroid, potasium, magnesium dan obat-obatan seperti
digoxin. Hormon tiroid yang berlebihan dapat menyebabkan aritmia cepat, seperti atrial fibrillation.
Kadar darah dari potasium dan magnesium yang rendah dapat menimbulkan aritmia. Keracunan digoxin
(Lanoxin) dapat menyebabkan aritmia yang serius, seperti bradycardia dan ventricular tachycardias.
Keracunan digoxin dapat diperburuk oleh kadar darah yang rendah dari potasium dan magnesium.
Anda mungkin juga menyukai
- Woc PerikarditisDokumen1 halamanWoc PerikarditisディアンBelum ada peringkat
- Anemia PernisiosaDokumen38 halamanAnemia PernisiosaVhry ZaNi AchmadBelum ada peringkat
- Makalah Kardiovaskuler Dengan Gangguan AritmiaDokumen50 halamanMakalah Kardiovaskuler Dengan Gangguan AritmiaTitiekNurAnisyahBelum ada peringkat
- SP Komkep AnakDokumen7 halamanSP Komkep AnakVsnesha QusnhaBelum ada peringkat
- Infark MiokardDokumen33 halamanInfark Miokardmaulita100% (1)
- Koarktasio AortaDokumen15 halamanKoarktasio AortayanuaryostanaliakbarBelum ada peringkat
- Askep Reaksi AnafilaksisDokumen21 halamanAskep Reaksi AnafilaksisFarah0% (1)
- Makalah KK 1b (Stenosis)Dokumen27 halamanMakalah KK 1b (Stenosis)intan prawestiBelum ada peringkat
- Satuan Acara Penyuluhan Bahaya MirasDokumen7 halamanSatuan Acara Penyuluhan Bahaya MirasErjan BhaehakiBelum ada peringkat
- Herbal Anti Gangguan Perfusi Jaringan Akibat HipertensiDokumen11 halamanHerbal Anti Gangguan Perfusi Jaringan Akibat HipertensiWildhaBelum ada peringkat
- Makalah Konsep Dasar Keperawatan Maternitas Tgs Mandiri BNRDokumen38 halamanMakalah Konsep Dasar Keperawatan Maternitas Tgs Mandiri BNRSophia DellaneiraBelum ada peringkat
- Asuhan Keperawatan Gawat Darurat Pada Klien Dengan Diagnosa Medis Tension PneumothoraksDokumen21 halamanAsuhan Keperawatan Gawat Darurat Pada Klien Dengan Diagnosa Medis Tension PneumothoraksPahli Dewi100% (1)
- DisritmiaDokumen18 halamanDisritmiaSyahri DzikriBelum ada peringkat
- Diseksi AortaDokumen10 halamanDiseksi AortaAyu RahmatiaBelum ada peringkat
- Konsep Komunikasi TerapeutikDokumen29 halamanKonsep Komunikasi Terapeutikcut riska balqisBelum ada peringkat
- Anatomi Dan Fisiologi Sistem HematologiDokumen8 halamanAnatomi Dan Fisiologi Sistem HematologiAde Esa RanyBelum ada peringkat
- Leaflet AritmiaDokumen2 halamanLeaflet AritmiaDesy Indra WatiBelum ada peringkat
- Phatway Glumerulus NefritisDokumen5 halamanPhatway Glumerulus NefritisKrisnaBelum ada peringkat
- Menolak Permintaan Sulit-1Dokumen5 halamanMenolak Permintaan Sulit-1Diana PutriBelum ada peringkat
- Askep Disritmia VentrikelDokumen22 halamanAskep Disritmia VentrikelSabdi MustaphaBelum ada peringkat
- Analisis Picot Keracunan Obat - Nadya Paramitha 3aDokumen8 halamanAnalisis Picot Keracunan Obat - Nadya Paramitha 3aMitha Einstein SevenfoldismBelum ada peringkat
- BAGIAN JantungDokumen3 halamanBAGIAN JantungririnBelum ada peringkat
- Roleplay Gaya KepemimpinanDokumen12 halamanRoleplay Gaya KepemimpinanMoniica HendrayantiBelum ada peringkat
- Askep Disritmia VentrikelDokumen16 halamanAskep Disritmia VentrikelBismillahBelum ada peringkat
- DisritmiaDokumen21 halamanDisritmiaEuisBelum ada peringkat
- Anatomi Jantung dk1Dokumen5 halamanAnatomi Jantung dk1sucyasyifaBelum ada peringkat
- Sap DementiaDokumen6 halamanSap DementiaRista SulistianiiBelum ada peringkat
- Apgar ScoreDokumen2 halamanApgar ScoreYulinur FirdausBelum ada peringkat
- Skenario High Alert Yen JessicaDokumen1 halamanSkenario High Alert Yen JessicaYenBelum ada peringkat
- Roleplay Gerontik Klmpok IIIDokumen5 halamanRoleplay Gerontik Klmpok IIIandi kartiniBelum ada peringkat
- P.F. Kepala Dan LeherDokumen5 halamanP.F. Kepala Dan LeherSalsa BilaBelum ada peringkat
- HemofiliaDokumen5 halamanHemofiliaStacy HarperBelum ada peringkat
- Pathway DisritmiaDokumen1 halamanPathway DisritmiaFebri SuryoBelum ada peringkat
- ROLE PLAY GadarDokumen6 halamanROLE PLAY GadarWenny WidyasariBelum ada peringkat
- KLP 1 Naskah Role Play AnakDokumen7 halamanKLP 1 Naskah Role Play AnakmirahBelum ada peringkat
- Kelompok 5 Instrumen Keperawatan AnakDokumen3 halamanKelompok 5 Instrumen Keperawatan AnakViola AlvionitaBelum ada peringkat
- LP SyncopeDokumen7 halamanLP SyncopeRizkita Aninditya PutriBelum ada peringkat
- Della Amanda Putri KtiDokumen38 halamanDella Amanda Putri KtiNuzul SetiawanBelum ada peringkat
- Komunikasi Via Telepon Perawat Dan Petugas RadiologiDokumen2 halamanKomunikasi Via Telepon Perawat Dan Petugas RadiologiHeri HartatiBelum ada peringkat
- Kasus - Asuhan Keperawatan Pada Anak Dengan PDADokumen7 halamanKasus - Asuhan Keperawatan Pada Anak Dengan PDASilsa Yahya YogihazBelum ada peringkat
- Peran Perawat Pada Perawatan PaliatifDokumen40 halamanPeran Perawat Pada Perawatan PaliatifWilda Nur Enggi Laras SetiowatiBelum ada peringkat
- MENGUKUR TEKANAN DARAH KepdasDokumen34 halamanMENGUKUR TEKANAN DARAH KepdasLathifa AsyifaBelum ada peringkat
- Sop Ketok GinjalDokumen2 halamanSop Ketok GinjalsuciBelum ada peringkat
- Leaflet Aritmia FIXDokumen2 halamanLeaflet Aritmia FIXDian NirmalaBelum ada peringkat
- (Pak Eko Hamidianto) Peran Perawat Dalam Pemeriksaan Untuk Data Penunjang PasienDokumen36 halaman(Pak Eko Hamidianto) Peran Perawat Dalam Pemeriksaan Untuk Data Penunjang PasienFitri Fauzan100% (1)
- Mind Map Gagal Jantung Dan DVT (Fatimah Azahara 1908260101)Dokumen1 halamanMind Map Gagal Jantung Dan DVT (Fatimah Azahara 1908260101)Fatimah Azzahra Rambe ZahraBelum ada peringkat
- Dialog Role Play Discharge PlanningDokumen3 halamanDialog Role Play Discharge PlanningSf FatimahBelum ada peringkat
- Asuhan Keperawatan Pasien Dengan Stemi Post PtcaDokumen43 halamanAsuhan Keperawatan Pasien Dengan Stemi Post PtcaNugieBelum ada peringkat
- BAB II Makalah Tumor WilmsDokumen15 halamanBAB II Makalah Tumor WilmsKang DanielBelum ada peringkat
- Asuhan Keperawatan Pada Klien Dengan AneurismaDokumen16 halamanAsuhan Keperawatan Pada Klien Dengan AneurismaYPRNT0% (1)
- Asuhan Keperawatan Luka TusukDokumen11 halamanAsuhan Keperawatan Luka TusukNoVian Ansori DualimaBelum ada peringkat
- Makalah Asuhan Keperawatan Pada Anak Dengan TOF (Tetralogi Fallot) Mata Kuliah Pediatric NursingDokumen33 halamanMakalah Asuhan Keperawatan Pada Anak Dengan TOF (Tetralogi Fallot) Mata Kuliah Pediatric NursingAGUS TURAH WIRIANTOBelum ada peringkat
- Laporan Pendahuluan Askep DisritmiaDokumen16 halamanLaporan Pendahuluan Askep Disritmiamom_fingers9898Belum ada peringkat
- PATOFISIOLOGI DisretmiaDokumen11 halamanPATOFISIOLOGI DisretmiaHarsi Aci100% (1)
- Askep DisritmiaDokumen18 halamanAskep DisritmiaUmmu Khansa0% (1)
- Askep DisritmiaDokumen11 halamanAskep DisritmiaAnne Afriliani100% (1)
- LP DisritmiaDokumen9 halamanLP DisritmiaSeptianWidiGariskaBelum ada peringkat
- Gangguan Irama Jantung (Aritmia - Disritmia)Dokumen9 halamanGangguan Irama Jantung (Aritmia - Disritmia)Ayu RetnoBelum ada peringkat
- LK Cvcu AritmiaDokumen10 halamanLK Cvcu Aritmiaghita dwi muthyaBelum ada peringkat
- LANDASAN TEORI Aritmia JantungDokumen14 halamanLANDASAN TEORI Aritmia JantungvitaBelum ada peringkat
- CP CA Serviks (Sesuai DGN KMKK)Dokumen8 halamanCP CA Serviks (Sesuai DGN KMKK)Robertus HajaiBelum ada peringkat
- Persalinan PretermDokumen31 halamanPersalinan PretermRobertus HajaiBelum ada peringkat
- Preeklampsia Berat Icd o 14.1Dokumen14 halamanPreeklampsia Berat Icd o 14.1Robertus HajaiBelum ada peringkat
- 2-Kata Pengantar TesisDokumen9 halaman2-Kata Pengantar TesisRobertus HajaiBelum ada peringkat
- Soal Soal KBDokumen4 halamanSoal Soal KBRobertus HajaiBelum ada peringkat
- PRDokumen4 halamanPRRobertus HajaiBelum ada peringkat
- HPPDokumen12 halamanHPPRobertus HajaiBelum ada peringkat
- HCG Hamil EktopikDokumen13 halamanHCG Hamil EktopikRobertus HajaiBelum ada peringkat
- Mola HidatidosaDokumen16 halamanMola HidatidosaSilvia AslamiBelum ada peringkat
- Haid Dan KelainannyaDokumen17 halamanHaid Dan KelainannyaRobertus HajaiBelum ada peringkat
- BDokumen2 halamanBRobertus HajaiBelum ada peringkat
- PR 2Dokumen2 halamanPR 2Robertus HajaiBelum ada peringkat
- SampulDokumen1 halamanSampulRobertus HajaiBelum ada peringkat
- SampulDokumen1 halamanSampulRobertus HajaiBelum ada peringkat
- Liga MentDokumen8 halamanLiga MentRobertus HajaiBelum ada peringkat
- Soal Ujian Semester 2Dokumen108 halamanSoal Ujian Semester 2Robertus HajaiBelum ada peringkat
- PP Jurnal WLNDokumen18 halamanPP Jurnal WLNRobertus HajaiBelum ada peringkat
- Pemahaman Mengenai Infertilitas Pada WanitaDokumen19 halamanPemahaman Mengenai Infertilitas Pada WanitaRobertus HajaiBelum ada peringkat
- PP Jurnal WLNDokumen18 halamanPP Jurnal WLNRobertus HajaiBelum ada peringkat
- Maalaria Dalam KehaamilanDokumen30 halamanMaalaria Dalam KehaamilanRobertus HajaiBelum ada peringkat
- Abs Trak ITPDokumen1 halamanAbs Trak ITPRobertus HajaiBelum ada peringkat
- Soal Ujian S-2 JUNI 2009Dokumen42 halamanSoal Ujian S-2 JUNI 2009Robertus HajaiBelum ada peringkat
- Soal S2 PatologiDokumen54 halamanSoal S2 PatologiRobertus HajaiBelum ada peringkat
- Abs Trak ITPDokumen1 halamanAbs Trak ITPRobertus HajaiBelum ada peringkat
- Soal S2 - 2008Dokumen17 halamanSoal S2 - 2008Robertus HajaiBelum ada peringkat
- PNPK-PJT 2016Dokumen32 halamanPNPK-PJT 2016Uswatun Hasanah RIBelum ada peringkat
- Diagnosis Dan Pengobatan MalariaDokumen26 halamanDiagnosis Dan Pengobatan MalariaRobertus HajaiBelum ada peringkat
- Diagnosis Dan Pengobatan MalariaDokumen26 halamanDiagnosis Dan Pengobatan MalariaRobertus HajaiBelum ada peringkat
- Masalah Tali Pusat PDFDokumen5 halamanMasalah Tali Pusat PDFRobertus HajaiBelum ada peringkat
- Keterangan Supervisi-Persalinan Normal Kakatina Lv3Dokumen3 halamanKeterangan Supervisi-Persalinan Normal Kakatina Lv3Robertus HajaiBelum ada peringkat