ANATOMIGIGIDANFOKALINFEKSI
Diunggah oleh
Putri Kuntum Unzila0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
86 tayangan27 halamanJudul Asli
tinjauan karies
Hak Cipta
© © All Rights Reserved
Format Tersedia
DOCX, PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
86 tayangan27 halamanANATOMIGIGIDANFOKALINFEKSI
Diunggah oleh
Putri Kuntum UnzilaHak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 27
BAB II
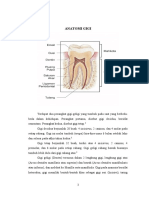
2.1 Anatomi Gigi
2.1.1 Bagian-bagian gigi
Gigi merupakan bagian terkeras dari tubuh, gigi tersusun atas beberapa
bagian. Berikut bagian-bagian yang menyusun gigi:
a. Akar gigi adalah bagian dari gigi yang tertanam di dalam tulang rahang
dikelilingi (dilindungi) oleh jaringan periodontal.
b. Mahkota gigi adalah bagian dari gigi yang dapat menonjol di atas gusi
sehingga dapat dilihat.
c. Leher gigi adalah tempat bertemunya mahkota dan akar gigi
Gambar Anatomi gigi normal
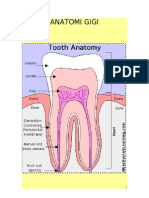
2.1.2 Struktur Jaringan Gigi
Gigi terdiri dari beberapa jaringan pembentuk. Secara garis besar,
jaringan pembentuk gigi ada 3, yaitu email, dentin, dan pulpa.
2.1.2.1 Email
Email adalah lapisan terluar yang melapisi mahkota gigi. Email berasal
dari epitel (ektodermal) yang merupakan bahan terkeras pada tubuh manusia dan
paling banyak mengandung kalsium fosfat dalam bentuk Kristal apatit (96%).
Email merupakan jaringan semitranslusen, sehingga warna gigi
bergantung kepada warna dentin di bawah email, ketebaan email, dan banyaknya
stain pada email. Ketebalan email tidak sama, paling tebal di daerah oklusal atau
insisal dan makin menipis mendekati pertautannya dengan sementum.
2.1.2.2 Dentin
Dentin merupakan komponen terbesar jaringan keras gigi yang terletak
di bawah email. Di daerah mahkota ditutupi oleh email, sedangkan di daerah akar
ditutupi oleh sementum. Secara internal, dentin membentuk dinding rongga pulpa.
Dentin membentuk bagian terbesar dari gigi dan merupakan jaringan
yang telah mengalami kalsifikasi sama seperti tulang, tetapi sifatnya lebih keras
karena kadar garam kalsiumnya lebih besar (80%) dalam bentuk hidroksi apatit.
Zat antar sel organic (20%) terutama terdiri atas serat-serat kolagen dan
glikosaminoglikans, yang disintesis oleh sel yang disebut odontoblas. Odontoblas
membentuk selapis sel-sel yang terletak di pinggir pulpa menghadap permukaan
dalam dentin.
Dentin peka terhadap rasa raba, panas, dingin, dan konsentrasi ion
hydrogen. Diperkirakan bahwa rangsangan itu diterima oleh serat dentin dan
diteruskan olehnya ke serat saraf di dalam pulpa.
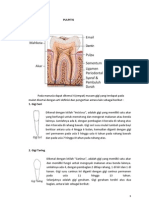
2.1.2.3 Pulpa
Pulpa gigi adalah jaringan lunak yang terletak di tengah-tengah gigi.
Pulpa berisi pembuluh darah, saraf, dan pembuluh limfe. Tugas dari pulpa adalah
mengatur nutrisi/makanan agar gigi tetap hidup, menerima rangsang, membentuk
dentin baru bila ada rangsangan panas, kimia, tekanan, atau bakteri yang dikenal
dengan dentin sekunder. Pulpa terdiri dari beberapa bagian, yaitu :
1. Ruang atau rongga pulpa, yaitu rongga pulpa yang terdapat pada bagian
tengah korona gigi dan selelu tunggal. Sepanjang kehidupan pulpa gigi
mempunyai kemampuan untuk mengendapkan dentin sekunder, pengendapan
ini mengurangi ukuran dari rongga pulpa.
2. Tanduk pulpa, yaitu ujung dari ruang pulpa.
3. Saluran pulpa atau saluran akar, yaitu rongga pulpa yang terdapat pada
bagian akar gigi. Pada kebanyakan kasus, jumlah saluran akar sesuai dengan
jumlah akar, tetapi sebuah akar mungkin mempunyai lebih dari sebuah
saluran.
4. Foramen apikal, yaitu ujung dari saluran pulpa yang terdapat pada apeks akar
berupa suatu lubang kecil.
5. Supplementary canal. Beberapa kar gigi mungkin mempunyai lebih dari satu
foramen, dalam hal ini, saluran tersebut mempunyai 2 atau lebih cabang dekat
apikalnya yang disebut multiple foramina / supplementary canal.
6. Orifice, yaitu pintu masuk ke saluran akar gigi. Saluran pulpa dihhubngkan
dengan ruang pulpa. Adakalanya ditemukan suatu akar mempunyai lebih dari
satu saluranpulpa, misalnya akar mesio-bukal dari M1 atas dan akar mesial
dari M1 bawah mempunyai 2 saluran pulpa yang berakhir pada sebuah
foramen apikal.
2.1.3 Jaringan Pendukung Gigi
Keberadaan gigi didukung oleh jaringan-jaringan lain yang berada di
dalam mulut yang disebut jaringan periodontal yang terdiri dari empat komponen,
yaitu sementum, gusi, tulang alveolar, dan ligament periodontal.
2.1.3.1 Sementum
Sementum merupakan jaringan keras gigi yang menyelubungi akar. Bila
ada rangsangan yang kuat pada gigi maka akan terjadi resorpsi/penyerapan sel-sel
sementum pada sisi yang terkena rangsangan dan pada sisi lainnya akan terbentuk
jaringan sementum baru. Pembentukan sementum yang baru mengarah ke arah
luar.
2.1.3.2 Gingiva
Gingiva atau gusi adalah jaringan lunak yang menutupi leher gigi dan
tulang rahang, baik yang terdapat pada rahang atas maupun rahang bawah. Fungsi
gingival adalah melindungi jaringan di bawah perlekatan terhadap lingkungan
rongga mulut. Gingiva sehat biasanya berwarna merah muda, tepinya runcing
seperti pisau, tidak mudah berdarah dan tidak sakit. Gingiva banyak mengandung
pembuluh darah sehingga sangat sensitive terhadap trauma atau luka. Secara
anatomi, gingiva dibagi atas tiga daerah :
a. Marginal gingiva (unattached gingiva), merupakan bagian gingiva yang
mengelilingi gigi seperti kerah baju dan tidak melekat langsung pada gigi,
biasa juga disebut juga dengan free gingiva
b. Attached gingiva merupakan lanjutan dari marginal gingival dan disebut juga
mukosa fungsional.
c. Interdental gingival, merupakan bagian gingival yang mengisi ruang
interproksimal antara dua gigi yang bersebelahan.
2.1.3.3 Ligamentum Periodontal
Ligamnetum periodontal merupakan struktur jaringan konektif yang
mengelilingi akar gigi dan mengikatnya ke tulang (menghubungkan tulang gigi
dengan tulang alveolar). Ligamen periodontal merupakan lanjutan jaringan
gingiva yang berhubungan dengan ruang sumsum tulang melalui saluran vaskuler.
Fungsinya seperti bantalan yang dapat menopang gigi dan menyerap beban yang
mengenai gigi.
2.1.3.4 Tulang alveolar
Tulang alveolar disebut juga prosesus alveolaris yg mencakup tulang
rahang secara keseluruhan, yaitu maksila dan mandibula yg berfungsi membentuk
dan mendukung soket (alveoli) gigi.
2.1.4 Bentuk-bentuk Gigi Permanen
Orang dewasa biasanya mempunyai 32 gigi permanen, 16 di tiap rahang.
Di tiap rahang terdapat:
a. Empat gigi depan (gigi insisivus) Bentuknya seperti sekop dengan tepi
yang lebar untuk menggigit, hanya mempunyai satu akar. Gigi insisivus atas
lebih besar daripada gigi yang bawah.
b. Dua gigi kaninus yang serupa di rahang atas dan rahang bawah. Gigi ini kuat
dan menonjol di sudut mulut. Hanya mempunyai satu akar.
c. Empat gigi pre-molar/gigi molar kecil Mahkotanya bulat hampir seperti
bentuk kaleng tipis, mempunyai dua tonjolan, satu di sebelah pipi dan satu di
sebelah lidah. Kebanyakan gigi pre-molar mempunyai satu akar, bebrapa
mempunyai dua akar.
d. Enam gigi molar Merupakan gigi-gigi besar di sebelah belakang di dalam
mulut digunakan untuk menggiling makanan. Semua gigi molar mempunyai
mahkota persegi, seperti blok-blok bangunan. Ada yang mempunyai tiga,
empat, atau lima tonjolan. Gigi molar di rahang atas mempunyai tiga akar dan
gigi molar di rahang bawah mempunyai dua akar.
Gambar 2. Gigi Permanen
2.1.5 Aspek pada gigi permanen
Macam-macam aspek pada gigi permanen:
Aspek incisal : tepi gigitan gigi geligi depan
Aspek oklusal : permukaan gigit.
Aspek labial : permukaan luar gigi geligi depan yang berkontak
dengan
bibir.
Aspek radix : bagian gigi yang dilapisi jaringan sementum dan
ditopang
oleh tulang alveolar dari maksila dan mandibulla.
Aspek palatal : permukaan dalam gigi geligi atas yang berkontak
dengan
palatum. Digunakan juga istilah lingual.
Aspek bukal : permukaan gigi geligi belakang.
Aspek mesial : permukaan proksimal gigi yang lebih dekat ke garis
tengah.
Aspek distal : bagian gigi yang terjauh dari garis tengah.
Aspek lingual : permukaan dalam gigi yang berkontak dengan lidah.
Aspek proksimal : permukaan gigi yang berkontak dengan gigi
tetangganya,
biasa disebut permukaan distal.
[1,2]
2.2 Fokal Infeksi
2.2.1 Definisi
Fokal infeksi adalah suatu infeksi lokal yang biasanya dalam jangka
waktu cukup lama (kronis), dimana hanya melibatkan bagian kecil dari tubuh,
yang kemudian dapat menyebabkan suatu infeksi atau kumpulan gejala klinis
pada bagian tubuh yang lain. Contohnya, tetanus yang disebabkan oleh suatu
pelepasan dari eksotoksin yang berasal dari infeksi lokal. Teori tentang fokal
infeksi sangat erat hubungannya dengan bagian gigi, dimana akan mempengaruhi
fungsi sistemik seseorang seperti sistem sirkulasi, skeletal dan sistem saraf. Hal
ini disebabkan oleh penyebaran mikroorganisme atau toksin yang dapat berasal
dari gigi, akar gigi, atau gusi yang terinfeksi.
[3,4]
Pada mulut terdapat beberapa keadaan yang bisa menjadi fokal infeksi
pada tubuh misalnya pada plak, abses, kalkulus, nekrosis pulpa, pulpitis,
periodonitis, dan karies. Sedangkan menurut W.D Miller (1890), bahwa seluruh
bagian dari sistem tubuh yang utama telah menjadi target utama dari infeksi yang
berasal dari mulut, terutama bagian pulpa dan periodontal.
Organisme yang berasal dari mulut tersebut dapat menyebar ke daerah
sinus (termasuk sinus darah kranial), saraf pusat dan perifer, sistem
kardiovaskuler, mediastinum, paru-paru dan mata.
[5]
Penyebaran infeksi dari fokus primer ke tempat lain dapat berlangsung
melalui beberapa cara, yaitu transmisi melalui sirkulasi darah (hematogen),
transmisi melalui aliran limfatik (limfogen), perluasan infeksi dalam jaringan, dan
penyebaran dari traktus gastrointestinal dan pernapasan akibat tertelannya atau
teraspirasinya materi infektif.
[3,5]
Skema.1. Fokus infeksi tersering yang menyebabkan infeksi fokal
2.2.1.1 Transmisi melalui sirkulasi darah (hematogen)
Gingiva, gigi, tulang penyangga, dan stroma jaringan lunak di sekitarnya
merupakan area yang kaya dengan suplai darah. Hal ini meningkatkan
kemungkinan masuknya organisme dan toksin dari daerah yang terinfeksi ke
dalam sirkulasi darah. Di lain pihak, infeksi dan inflamasi juga akan semakin
meningkatkan aliran darah yang selanjutnya menyebabkan semakin banyaknya
organisme dan toksin masuk ke dalam pembuluh darah. Vena-vena yang berasal
dari rongga mulut dan sekitarnya mengalir ke pleksus vena pterigoid yang
menghubungkan sinus kavernosus dengan pleksus vena faringeal dan vena
maksilaris interna melalui vena emisaria. Karena perubahan tekanan dan edema
menyebabkan penyempitan pembuluh vena dan karena vena pada daerah ini tidak
berkatup, maka aliran darah di dalamnya dapat berlangsung dua arah,
memungkinkan penyebaran infeksi langsung dari fokus di dalam mulut ke kepala
atau faring sebelum tubuh mampu membentuk respon perlawanan terhadap infeksi
tersebut. Material septik (infektif) yang mengalir melalui vena jugularis internal
dan eksternal dan kemudian ke jantung dapat membuat sedikit kerusakan. Namun,
saat berada di dalam darah, organisme yang mampu bertahan dapat menyerang
organ manapun yang kurang resisten akibat faktor-faktor predisposisi tertentu.
[4,5]
2.2.1.2Transmisi melalui aliran limfatik (limfogen)
Seperti halnya suplai darah, gingiva dan jaringan lunak pada mulut kaya
dengan aliran limfatik, sehingga infeksi pada rongga mulut dapat dengan mudah
menjalar ke kelenjar limfe regional. Pada rahang bawah, terdapat anastomosis
pembuluh darah dari kedua sisi melalui pembuluh limfe bibir. Akan tetapi
anastomosis tersebut tidak ditemukan pada rahang bawah.
Banyaknya hubungan antara berbagai kelenjar getah bening
memfasilitasi penyebaran infeksi sepanjang rute ini dan infeksi dapat mengenai
kepala atau leher atau melalui duktus torasikus dan vena subklavia ke bagian
tubuh lainnya.
Kelenjar getah bening regional yang terkena adalah sebagai berikut:
Sumber infeksi KGB regional
Gingiva bawah Submaksila
Jaringan subkutan bibir bawah Submaksila, submental,
servikal profunda
Jaringan submukosa bibir atas dan bawah Submaksila
Gingiva dan palatum atas Servikal profunda
Pipi bagian anterior Parotis
Pipi bagian posterior Submaksila, fasial
Weinmann mengatakan bahwa inflamasi gingiva yang menyebar
sepanjang sisi krista alveolar dan sepanjang jalur pembuluh darah ke sumsum
tulang. Ia juga menyatakan bahwa inflamasi jarang mengenai membran
periodontal. Kapiler berjalan beriringan dengan pembuluh limfe sehingga
memungkinkan absorbsi dan penetrasi toksin ke pembuluh limfe dari pembuluh
darah.
[5]
2.2.1.3 Perluasan langsung infeksi dalam jaringan
Hippocrates pada tahun 460 sebelum Masehi menyatakan bahwa
supurasi yang berasal dari gigi ketiga lebih sering terjadi daripada gigi-gigi lain
dan cairan yang disekresikan dari hidung dan nyeri juga berkaitan dengan hal
tersebut, dengan kata lain infeksi antrum. Supurasi peritonsilar, faringeal, adenitis
servikal akut, selulitis, dan angina Ludwig dapat disebabkan oleh penyakit
periodontal da infeksi prikoronal sekitar molar ketiga. Parotitis, keterlibatan sinus
kavernosus, noma, dan gangren juga dapat disebabkan oleh infeksi gigi. Osteitis
dan osteomyelitis seringkali merupakan perluasan infeksi dari abses alveolar dan
pocket periodontal. Keterlibatan bifurkasio apikal pada molar rahang bawah
melalui infeksi periodontal merupakan faktor yang penting yang menyebabkan
osteomyelitis dan harus menjadi bahan pertimbangan ketika mengekstraksi gigi
yang terinfeksi.
[4,5]
Perluasan langsung infeksi dapat terjadi melalui penjalaran material
septik atau organisme ke dalam tulang atau sepanjag bidang fasial dan jaringan
penyambung di daerah yang paling rentan. Tipe terakhir tersebut merupakan
selulitis sejati, di mana pus terakumulasi di jaringan dan merusak jaringan ikat
longgar, membentuk ruang (spaces), menghasilkan tekanan, dan meluas terus
hingga terhenti oleh barier anatomik. Ruang tersebut bukanlah ruang anatomik,
tetapi merupakan ruang potensial yang normalnya teriis oleh jaringan ikat longgar.
Ketika terjadi infeksi, jaringan areolar hancur, membentuk ruang sejati, dan
menyebabkan infeksi berpenetrasi sepanjang bidang tersebut, karena fasia yang
meliputi ruang tersebut relatif padat.
[4,5]
Perluasan langsung infeksi terjadi melalui tiga cara, yaitu:
Perluasan di dalam tulang tanpa pointing
Area yang terkena terbatas hanya di dalam tulang, menyebabkan
osteomyelitis. Kondisi ini terjadi pada rahang atas atau yang lebih sering pada
rahang bawah. DI rahang atas, letak yang saling berdekatan antara sinus maksila
dan dasar hidung menyebabkan mudahnya ketelibatan mereka dalam penyebaran
infeksi melalui tulang.
Perluasan di dalam tulang dengan pointing
Ini merupakan tipe infeksi yang serupa dengan tipe di atas, tetapi
perluasan tidak terlokalisis melainkan melewati tulang menuju jaringan lunak dan
kemudian membentuk abses. Di rahang atas proses ini membentuk abses bukal,
palatal, atau infraorbital. Selanjutnya, abses infraorbital dapat mengenai mata dan
menyebabkan edema di mata. Di rahag bawah, pointing dari infeksi menyebabkan
abses bukal. Apabila pointing terarah menuju lingual, dasar mulut dapat ikut
terlibat atau pusa terdorong ke posterior sehingga membentuk abses retromolar
atau peritonsilar.
Perluasan sepanjang bidang fasial
Menurut HJ Burman, fasia memegang peranan penting karena fungsinya
yang membungkus berbagai otot, kelenjar, pembuluh darah, dan saraf, serta
karena adanya ruang interfasial yang terisi oleh jaringan ikat longgar, sehingga
infeksi dapat menurun.
Di bawah ini adalah beberapa fasia dan area yang penting, sesuai dengan
klasifikasi dari Burman:
Lapisan superfisial dari fasia servikal profunda
Regio submandibula
Ruang (space) sublingual
Ruang submaksila
Ruang parafaringeal
Penting untuk diingat bahwa kepala, leher, dan mediastinum
dihubungkan oleh fasia, sehingga infeksi dari kepala dapat menyebar hingga ke
dada. Infeksi menyebar sepanjang bidang fasia karena mereka resisten dan
meliputi pus di area ini. Pada regio infraorbita, edema dapat sampai mendekati
mata. Tipe penyebaran ini paling sering melibatkan rahang bawah karena
lokasinya yang berdekatan dengan fasia.
[4,5]
2.2.1.4 Penyebaran ke traktus gastrointestinal dan pernapasan
Bakteri yang tertelan dan produk-produk septik yang tertelan dapat
menimbulkan tonsilitis, faringitis, dan berbagai kelainan pada lambung. Aspirasi
produk septik dapat menimbulkan laringitis, trakeitis, bronkitis, atau pneumonia.
Absorbsi limfogenik dari fokus infeksi dapat menyebabkan adenitis akut dan
selulitis dengan abses dan septikemia. Penyebaran hematogen terbukti sering
menimbulkan infeksi lokal di tempat yang jauh.
[4]
Infeksi oral dapat menimbulkan sensitisasi membran mukosa saluiran
napas atas dan menyebabkan berbagai gangguan, misalnya asma. Infeksi oral juga
dapat memperburuk kelainan sistemik yang sudah ada, misalnya tuberkulosis dan
diabetes mellitus. Infeksi gigi dapat terjadi pada seseorang tanpa kerusakan yang
jelas walaupun pasien memiliki sistem imun yang normal. Suatu tipe pneumonia
dapat disebabkan oleh aspirasi material infeksi, terutama pada kelainan
periodontal yang lanjut. Juga telah ditunjukkan bahwa tuberkel basil dapat
memasuki tubuh melalui oral, yaitu pocket periodontal dan flap gingiva yang
terinfeksi yang meliputi molar ketiga. Infeksi oral, selain dapat memperburuk TB
paru yang sudah ada, juga dapat menambah systemic load, yang menghambat
respon tubuh dalam melawan efek kaheksia dari penyakit TB tersebut. Mendel
telah menunjukkan perjalanan tuberkel basilus dari gigi melalui limfe, KGB
submaksila dan servikal tanpa didahului ulserasi primer. Tertelannya material
septik dapat menyebabkan gangguan lambung dan usus, seperti konstipasi dan
ulserasi.
[4,5]
2.2.2 Etiologi
Infeksi odontogenik dapat disebabkan karena trauma, infeksi post-
operasi dan sekunder dari infeksi jaringan periodontal atau perikoronal. Bakteri
penyebab infeksi umumnya bersifat endogen dan bervariasi berupa bakteri aerob,
anaerob maupun infeksi campuran bakteri aerob dan anaerob. Disebutkan mikroba
penyebab tersering yaitu Streptococcus mutans dan Lactobacillus sp yang
memiliki aktivitas produksi asam yang tinggi.
[4]
Disebutkan bahwa etiologi dari infeksi odontogenik berasal dari bakteri
komensal yang berproliferasi dan menghasilkan enzim. Pada saat bayi baru
dilahirkan, proses kolonisasi bakteri dimulai dan dikatakan predominan terdiri
atas Streptococcus salivarius. Pada saat gigi pertama tumuh, yaitu pada saat bayi
berusia 6 bulan, komunitas bakteri berubah menjadi predominan S.sanguis dan
S.mutans dan pada saat gigi selesai tumbuh terdapat komunitas heterogen antara
bakteri aerobik dan anaerobik. Diperkirakan terdapat 700 spesies bakteri yang
berkolonisasi di mulut dimana 400 dari spesies tersebut dapat ditemukan pada
area subgingival.
Infeksi odontogenik merupakan suatu infeksi polimikrobial dan
campuran. Infeksi tersebut merupakan hasil dari perubahan bakteri, hubungan
antar bakteri dengan morfotipe yang berbeda dan peningkatan jenis bakteri.
Perubahan bakteri yang terjadi berupa perubahan yang pada awalnya predominan
gram positif, fakultatif dan sakarolitik menjadi predominan gram negatif,
anaerobik dan proteolitik.
[4]
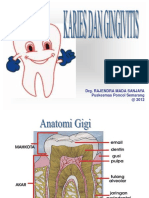
2.3 Karies
2.3.1 Definisi dan Mekanisme Karies
Karies merupakan penyakit jaringan keras gigi, yaitu email, dentin, dan
sementum, yang disebabkan oleh aktivitas suatu jasad renik dalam suatu
karbohidrat yang dapat diragikan. (1) Karies gigi juga merupakan penyakit gigi
yang disebabkan oleh kehilangan mineral di permukaan gigi dan permukaan gigi
yang telah terdemineralisasi rusak secara permanen dan dentin terancam rusak
atau sudah rusak. (2) Sedangkan menurut Prof. Dr. B. Houwink (1994), karies
gigi adalah proses demineralisasi yang disebabkan oleh suatu interaksi antara
produk-produk mikroorganisme, saliva, bagian-bagian yang berasal dari makanan
dan enamel.
2.3.2 Etiologi Karies Gigi
Etiologi atau penyebab karies terdiri atas faktor primer yang langsung
mempengaruhi biofilm (lapisan tipis normal pada permukaan gigi yang berasal
dari saliva) dan faktor modifikasi yang tidak langsung mempengaruhi biofilm.
Karies terjadi bukan disebabkan karena satu kejadian saja seperti faktor host atau
tuan rumah, agen atau mikroorganisme, substrat atau diet dan faktor waktu, tetapi
merupakan interaksi dari faktor - faktor tersebut. Pada tahun 1960-an oleh Keyes
dan Jordan (cit. Harris and Christen, 1995), karies dinyatakan sebagai penyakit
multifaktorial yaitu :
1. Host atau tuan rumah
2. Agen atau mikroorganisme
3. Substrat atau diet dan
4. Waktu.
Gambar : Faktor faktor yang mempengaruhi terjadinya karies.
2.3.3 Faktor-faktor yang mempengaruhi terjadinya karies:
1. Keturunan
2. Ras
Ras tertentu dengan mempunyai rahang yang sempit, menyebabkan gigi
tumbuh tidak teratur sehingga menyembabkan sukar untuk membersihkan
gigi dan ini akan mempertinggi prosentase karies pada ras tersebut.
3. Jenis kelamin
Volker. Dkk mengatakan bahwa prevalensi karies gigi tetap wanita lebih
tnggi dibandingkan pria. Demikian juga halnya anak-anak, prevalensi
karies gigi sulung anak wanita lebih tinggi di bandingkan anak-anak laki-
laki.
4. Usia
Sejalan dengan pertambahan usia seseorang, jumlah karies pun bertambah.
Hal ini jelas karena factor resiko terjadinya karies akan lebih lama
berpengaruh terhadap gigi.
5. Vitamin
Vitamin berpengaruh pada proses terjadinya karies gigi. Terutama pada
periode pembentukan gigi.
Tabel 1. : beberapa vitamin dan pengaruhnya terhadap kerusakan gigi adalah
sebagai berikut :
No Vitamin Kebutuhan
perhari
Pengaruh
1. A 1-2 mg Merusak pembentukan email dan dentin
2. B1 1-2 mg Karies meninggi (perubahan pada lidah, bibir, dan
ptium)
3. B2 2 mg Karies meninggi (perubahan pada lidah, bibir, dan
ptium)
4. B6 2 mg Tidak ada pengaruh
5. C 7 5-100 mg Degenerasi odontoblas kerusakan periodontium,
stomatitis, dll
6. D 400-600 IU Hipoplasia enamel dantin
7. E 10mg Tidak diketahui
8. K 1 mg (?) Tidak diketahui
6. Unsur kimia
Unsur kimia yang mempunyai pengaruh terhadap tejadinya karies gigi
masih dalam penelitian. Unsur kimia yang paling berpengaruh adalah
Flour.
Tabel 2. : dibawah ini menunjukan beberapa unsur kimia yang mempengaruhi
atau memperlambat terjadinya karies :
No Unsur Kimia Pengaruh
1. Brellium Menghambat
2. Flour Menghambat
3. Aurium Menghambat
4. Cuprum Menghambat
5. Magnesium Menghambat
6. Platina Menunjang
7. Cadmium Menunjang
8. Selenium Menunjang
8. Air ludah
1) Campuran bahan-bahan yang terkandung didalamnya
2) Derajat keasaman
3) Jumlah/ volume
4) Faktor anti bakteri
9. Letak geografis
10. Kultur social penduduk
2.3.4 Gejala Karies Gigi
Gejala karies gigi bukan hanya satu gejala saja, adapun gejala gejalanya sebagai
berikut :
1. Gigi sangat sensitif terhadap panas,dingin, manis. Gigi terasa sangat
sensitif terhadap panas, dingin, manis dan asam menandakan karies gigi
sudah sampai bagian dentin
2. Jika suatu kavitas dekat atau telah mencapai pulpa maka nyeri akan
bersifat menetap bahkan nyeri yang dirasakan bersifat spontan, meski
tidak ada rangsangan.
3. Jika bakteri telah mencapai pulpa. Dan pulpa mati maka nyeri untuk
sementara akan hilang lalu akan timbul lagi dalam beberapa jam atau hari
dan gigi akan menjadi peka karena peradangan dan infeksi telah menyebar
keluar dan menyebabkan abses.
2.3.5 Diagnosis
Diagnosis pertama memerlukan inspeksi atau pengamatan pada semua permukaan
gigi dengan bantuan pencahayaan yang cukup, kaca gigi, dan eksplorer.
Radiografi gigi dapat membantu diagnosis, terutama pada kasus karies
interproksimal. Karies yang besar dapat langsung diamati dengan mata telanjang.
Karies yang tidak ekstensif dibantu dulu dengan menemukan daerah lunak pada
gigi dengan eksplorer.
Beberapa peneliti gigi telah memperingatkan agar tidak menggunakan eksplorer
untuk menemukan karies. Pada kasus dimana sebuah daerah kecil pada gigi telah
mulai terjadi demineralisasi namun belum membentuk lubang, tekanan melalui
eksplorer dapat merusak dan membuat lubang.
Teknik yang umum digunakan untuk mendiagnosis karies awal yang belum
berlubang adalah dengan tiupan udara melalui permukaan yang disangka, untuk
membuang embun, dan mengganti peralatan optik. Hal ini akan membentuk
sebuah efek "halo" dengan mata biasa. Transiluminasi serat optik
direkomendasikan untuk mendiagnosis karies kecil.
Untuk dapat mendiagnosis maka harus mengenali bentuk-bentuk karies lokasi
karies.
1. Bentuk-bentuk Karies:
A. Berdasarkan cara meluasnya karies
a. Karies Penetriende
Karies yang meluas dari email kedentin dalam bentuk kerucut
perluasannya secara penetrasi merembes ke dalam
b. Karies Unterminirende
Karies yang meluas dari email ke dentin dengan jalan meluas kearah
samping, sehingga menyebabkan bentuk seperti periuk.
B. Berdasarkan dalamnya karies
a. Karies Superfisialis
Karies yang baru mengenai lapisan email, tidak sampai dentin
b. Karies Media
Karies yang sudah mengenai dentin tetapi belum melebihi setengah
dentin
c. Karies Profunda
Dimana karies sudah mengenai lebih setengahnya dentin dan kadang -
kadang sudah mengenai pulpa
- Profunda pulpa terbuka
Bila pulpa sudah terbuka/ mengenai pulpa
- Profunda pulpa tertutup
Bila karies belum mengenai pulpa
Gambar : Dalamnya karies karies
C. Berdasarkan Lokasi Karies (Olah G Black)
a. Karies kelas I
Karies yang terdapat pada bagian oklusal (Pits dan fissure ) dari gigi
premolar dan molar. Dapat juga terdapa ada anterior di foramen
caecum.
b. Karies kelas II
Karies yang terdapat pada bagian aproximal dari gigi molar atau
premolar yang umumnya meluas sampai bagian oklusal.
c. Karies kelas III
Karies yang terdapat pada bagian aproximal dari gigi anterior tetapi
belum mencapai margo incisal (belum mencapai 1/3 incisal gigi).
d. Karies kelas IV
Karies yang terdapat pada bagian aproximal dari gigi anterior dan
sudah mencapai margo incisal (telah mencapai 1/3 incisal gigi )
e. Karies kelas V
Karies yang terletak di cerviks gigi anterior maupun posterior.
D. Berdasarkan Banyaknya Permukaan Yang Terkena
a. Simple karies
Bila hanya satu permukaan yang terkena.
b. Kompleks karies
Bila lebih dari satu permukaan gigi yang terkena.
E. Berdasarkan Keparahan/ Kecepatan Serangan Karies
a. Rampant karies
b. Karies terhenti
2.3.6 Perawatan Karies Gigi
Penambalan
Gigi layak untuk ditambal bila terdapat salah satu daritanda berikut :
1. Gigi sangat sensitif terhadap panas,dingin, manis.
2. Terbentuk lubang yang rentan perlekatan plak, sisa makanan.
3. Fungsi terganggu.
4. Estetik tergangu.
5. Kecenderungan bergesernya gigi disebelahnya akibat kehilangan kontak
dengan gigi yang berlubang.
Berapa jenis bahan tambal
Selama bertahun-tahun kita hanya kenal bahan tambal logam dan amalgam
Namun, sekarang telah dikembangkan bahan tambal sewarna gigi yaitu resin
komposit dan semen ionomer kaca dan porselen. Berdasarkan metode
peletakannya, tambalan terbagi dalam dua kategori, yaitu tambalan langsung dan
tambalan tidak langsung. Tambalan langsung adalah tambalan yang diletakkan
langsung pada gigi, prosedur penambalan selesai dalam sekali kunjungan.
Termasuk dalam kategori ini adalah tambalan amalgam, resin komposit.
Pencabutan gigi
Jika kerusakan gigi telah mencapai dekat pulpa atau kebih kedalam lagi,
maka sebaiknya gigi dicabut untuk mencegah infeksi yang lebih lanjut.
2.3.7 Pencegahan Karies
1. Pra erupsi
Tingkat pelayanan kesehatan gigi, dapat dilakukan berdasarkan lima
tingkat pencegahan (five levels of prevention) dari leavell and clark yang
dikutip Herijulianti (2002) didalam bukunya adalah sebagai berikut :
1. Promosi Kesehatan (Health Promotion)
2. Perlindungan Khusus (Specific Protection)
3. Diagnosa Dini dan Pengobatan Segera (Early Diagnosis And
Prompt Treatment)
4. Pembatasan Cacat (Disability Limitation)
5. Rehabilitasi (Rehabilitation)
2. Pasca erupsi
Tindakan yang dilakukan pada masa pasca erupsi ini terdiri dari
pencegahan
primer, sekunder dan tertier.
a. Pencegahan Primer
Yaitu pencegahan sebelum gejala klinik timbul yaitu dengan cara
peningkatan dan perlindungan khusus. Peningkatan kesehatan :
pendidikan kesehatan, meningkatkan keadaan sosio ekonomi
seseorang, standart nutrisi yang baik, membatasi frekuensi makanan
dan minuman yang manis-manis dan pemeriksaan berkala.
6
b. Pencegahan Sekunder
Diagnosa dini dengan pengobatan yang tepat dan membatasi ketidak
mampuan/cacat yaitu pengobatan yang cepat untuk menghentikan
proses penyakit dan mencegah terjadinya komplikasi. Pada gigi yang
terserang karies dan masih dapat dilakukan penambalan maka
dilakukan perawatan gigi/restorasi gigi. Dengan demikian, lengkung
geligi dapat dipertahankan dalam keadaan utuh, fungsi pengunyahan
dipertahankan, infeksi dan peradangan kronis dapat dihilangkan
sehingga kesehatan jaringan mulut yang baik dapat dipertahankan.
Selain itu, mempertahankan gigi anterior dapat mempertahankan
fungsi estetik, membantu fungsi bicara dan mencegah timbulnya efek
psikologis bila gigi tersebut harus dicabut.
6
c. Pencegahan Tertier
Gigi dengan karies yang sudah dilakukan pencabutan terhadap
rehabilitasi dengan pembuatan gigi palsu.
6
Becker (1979) mengajukan
beberapa klasifikasi perilaku yang berhubungan dengan kesehatan
(Health Related Behaviour) salah satu diantaranya adalah perilaku
kesehatan (Health Behaviour), yaitu hal-hal yang berkaitan dengan
tindakan atau kegiatan seseorang dalam memelihara dan meningkatkan
kesehatannya. Termasuk juga tindakan-tindakan untuk mencegah
penyakit, kebersihan perorangan, memilih makanan, sanitasi dan
sebagainya (Herijulianti, 2002).
2.4 Pulpitis
2.4.1 Definisi Pulpitis
Pulpitis adalah peradangan pada pulpa gigi yang menimbulkan rasa nyeri.
Pulpa adalah bagian gigi paling dalam, yang mengandung saraf dan pembuluh
darah. akibat karies yang tidak diobati, trauma, atau restorasi beberapa.
2.4.2 Etiologi Pulpitis
Penyebab kerusakan pulpa dapat dikelompokan sebagai berikut:
1. Fisik
Mekanik ( trauma, atrisi, abrasi, perubahan tekanan udara).
Termis (preparasi cavum, tambalan yang dalam tanpa semen base).
Elektris (aliran listrik dari vital tester,tambalan-tambalan logam
yang berlainan).
2. Kimia:
Asam fosfat yang berasal dari silikat, AgNO3, monomeracrylic
Erosi karena asam-asam.
3. Bakterial
Toksin yang berhubungan dengan karies
Invasi langsung kuman-kuman pada pulpa.
2.4.3 Patofisiologi Pulpitis
Pulpitis dapat terjadi karena adanya jejas berupa kuman beserta produknya
yaitu toksin, dan dapat juga karena faktor fisik dan kimia (tanpa kuman). Namun
pada praktek sehari-hari pulpitis biasanya terjadi diawali dengan karies yang
tebentuk karena kerusakan email akibat dari fermentasi karbohidrat oleh bakteri-
bakteri penghasil asam (pada umumnya Streptococus mutans) yang menyebabkan
proses demineralisasi.
Demineralisasi lebih cepat dari proses mineralisasi. Bila karies sudah
terbentuk dan tidak mendapat perawatan, maka proses demineralisasi terus
berlanjut dan menyebabkan karies semakin meluas ke dalam
gigi sehingga menembus lapisan-lapisan email, dentin dan pada akhirnya akan
mencapai ke dalam ruang pulpa. Bila karies sudah mencapai ke dalam ruang pulpa
maka bakteri akan masuk ke dalam ruangan tersebut dan mengakibatkan
peradangan pada jaringan pulpa. Jika peradangan hanya sebagian
(pada cavum dentis) maka kita sebut pulpitis akut parsial, dan jika
mengenai seluruh jaringan pulpa maka kita sebut pulpitis akut totalis.
2.4.4 Gambaran Klinis Pulpitis
Pulpitis menyebabkan sakit gigi yang tajam luar biasa, terutama bila
terkena oleh air dingin, asam, manis, kadang hanya dengan menghisap angin pun
sakit. Rasa sakit dapat menyebar ke kepala, telinga dan kadang sampai ke
punggung.
Keluhan subjektif:
Nyeri spontan dan berdenyut yang disebabkan oleh rangsangan yg
minimal dan berlangsung siang malam, sering hilang tetapi timbul kembali
Nyeri menyebar (tidak terlokalisir) jika pada mandibula sering terasa
ditelinga, kadang kadang di leher. jika pada rahang atas terasa ke pelipis,
kepala bagian depan sampai belakang. Pada permulaan pasien masih bisa
melokalisir gigi yg sakit tetapi lama kelamaan tidak dapat lagi.
Perubahan suhu yg kecil pada minum dapat menyebabkan nyeri dan
peridontitis yang dapat menyebabkan nyeri pada waktu mengunyah. peridontitis
ini disebabkan oleh hyperemia dari pulpa yang merambat ke peridontium ke
foramen apikalis.
Klasifikasi pulpitis menurut waktunya yaitu pulpitis akut dan pulpitis
kronis. Pulpitis akut merupakan kondisi inflamasi pulpa gigi yang terjadi dengan
tiba-tiba atau dapat juga terjadi karena kondisi eksaserbasi dari inflamasi kronis.
(7)
Pulpitis akut dapat berlanjut menjadi pulpitis kronis.
(8)
Pulpitis akut memiliki
tanda-tanda klinis berupa nyeri tajam atau berdenyut dan biasanya terjadi selama
beberapa menit (10-15 menit). Asal nyeri susah dicari bahkan nyeri dapat
menyebar jauh dari pusat kerusakan. Rasa nyeri dapat terjadi karena rangsang
panas, dingin dan stimulus manis.
(9)
Pulpitis akut adalah kondisi gawat darurat karena rasa sakitnya yang teramat
sangat. Gigi yang terkena pulpitis akut akan terasa nyeri tajam yang kontinu saat
diberikan stimulus atau tidak. Pada kondisi seperti ini biasanya pasien akan
merasa sangat kesakitan dan emosional.
(7)
Pasien biasanya tidak bisa
menunjukkan gigi mana yang terasa sakit akibat sakitnya yang menyebar hampir
keseluruh gigi tetangga dari gigi yang terkena pulpitis akut.
(10)
Menurut Rajendran
dan Sivapathasundharam (2009), rasa sakit pulpitis akut biasanya berlangsung 10-
15 menit atau lebih dan rasa sakitnya dapat bertambah-tambah sesuai dengan
ambang toleransi sakit pasien. Pasien yang menderita pulpitis akut akan merasa
tidak nyaman dan membutuhkan perawatan segera dari dokter gigi.
Klasifikasi klinis penyakit pulpa didasarkan pada gejala respon terhadap
perubahan suhu yaitu:
1. Pulpitis reversibel/hiperemi pulpitis/pulpitis awal yaitu peradangan pulpa awal
sampai sedang akibat rangsangan
Anamnesa
Biasanya nyeri bila minum panas, dingin, asam dan asin
Nyeri tajam singkat tidak spontan, tidak terus menerus
Rasa nyeri lama hilangnya setelah rangsangan dihilangkan
Pemeriksaan Objektif
Ekstra oral : Tidak ada pembengkakan
Intra oral :
Perkusi tidak sakit
Karies mengenai dentin/karies profunda
Pulpa belum terbuka
Sondase (+)
(11)
Chlor etil (+)
2. Pulpitis irreversibel yaitu radang pulpa ringan yang baru dapat juga yang sudah
berlangsung lama
Pulpitis irreversibel terbagi :
1) Pulpitis irreversibel akut yaitu peradangan pulpa lama atau baru ditandai
dengan rasa nyeri akut yang hebat
Anamnesa
Nyeri tajam spontan yang berlangsung terus-menerus menjalar kebelakang
telinga
Penderita tidak dapat menunjukkan gigi yang sakit
Pemeriksaan Objektif
Ekstra oral : tidak ada kelainan
Intra oral :
Kavitas terlihat dalam dan tertutup sisa makanan
Pulpa terbuka bisa juga tidak
Sondase (+)
Khlor ethil (+)
Perkusi bisa (+) bisa (-)
(11)
2) Pulpitis irreversibel kronis yaitu peradangan pulpa yang berlangsung lama
Anamnesa ;
Gigi sebelumnya pernah sakit
Rasa sakit dapat hilang timbul secara spontan
Nyeri tajam menyengat, bila ada rangsangan seperti; panas, dingin, asam, manis
Penderita masih bisa menunjukkan gigi yang sakit
Pemeriksaan Objektif
Ekstra oral ; tidak ada pembengkakan
Intra oral ;
Karies profunda, bisa mencapai pulpa bisa tidak
Sondase (+)
Perkusi (-)
(11)
Pulpitis juga dapat diklasifikasikan berdasarkan:
1. Durasi dan keparahan
(10)
:
a. Pulpitis Akut
Dapat dibagi menjadi:
Pulpitis Akut Serosa
Pulpitis akut serosa adalah peradangan akut dari pulpa gigi yang ditandai
dengan adanya sakit paroksimal yang hilang timbul yang bias menjadi terus-
menerus. Apabila dibiarkan maka ia akan berlanjut menjadi pulpitis supuratif
akut yang kemudian menyebabkan nekrosis pulpa.
Pulpitis Akut Supuratif
Pulpitis akut supuratif adalah peradangan pulpa akut yang ditandai dengan
pembentukan abses pada permukaan pulpa ataupun di dalam pulpa sendiri.
b. Pulpitis Subakut
Merupakan eksaserbasi akut yang ringan dari pulpitis kronis. Ditandai
dengan adanya rasa sakit sedang yang hilang timbul. Istilah subakut digunakan
pada kasus-kasus dimana sukar dikategorikan akut atau kronis.
c. Pulpitis Kronis
Pulpitis Kronis Ulserati
Pulpitis kronis ulseratif ditandai dengan pembentukan ulkus pada permukaan
pulpa yang terbuka. Keadaan ini umumnya terjadi pada pulpa muda atau pulpa
tua yang sanggup menahan proses infeksi subklinis yang terjadi.
Pulpitis Kronis Hiperplastik
Pulpitis kronis hiperplastik adalah peradangan pulpa yang terbuka yang
ditandai dengan terjadinya jaringan granulasi dan epitel, karena adanya iritasi
yang ringan dalam waktu yang lama. Terlihat di sini jumlah dan besar sel juga
bertambah. Keadaan ini disebut juga polip pulpa.
2. Ada atau tidaknya simtom
(10)
:
a. Pulpitis Simtomatis
Pulpitis simtomatis adalah respon inflamasi dari jaringan pulpa terhadap iritasi,
dimana proses eksudatif memegang peranan. Rasa sakit timbul karena adanya
peninggian tekanan intrapulpa. Rasa sakit ini berkisar antara ringan sampai
paling hebat dengan intensitas yang tinggi, terus-menerus atau berdenyut.
Yang termasuk dalam pulpitis simtomatis adalah: Pulpitis akut, pulpitis
akut dengan periodontitis apikalis akut atau kronis, pulpitis subakut
b. Pulpitis Asimtomatis
Pulpitis asimtomatis merupakan proses inflamasi sebagai mekanisme
pertahanan dari jaringan pulpa terhadap iritasi dimana proses proliferasi yang
berperanan. Tidak ada rasa sakit karena adanya pengurangan dan
keseimbangan tekanan intrapulpa. Yang termasuk pulpitis asimtomatik
adalah
(10)
: pulpitis kronis ulseratif, pulpitis kronis hiperplastik, pulpitis kronis
yang bukan disebabkan oleh karies (prosedur operatif, trauma, gerakan
ortodonti).
2.4.5 Penegakan Diagnosa Pulpitis
Diagnosa ditegakan berdasarkan gejala dan hasil pemeriksaan fisik. Pada
impeksikita dapat melihat cavum yang besar, lebar dengan suatu masa yang
lembek dan kotor, cavum dentis hanya tertutup oleh lapisan dentin yang tipis atap
pulpa dapat ditembus dengan sonde.
Test sondasi : nyeri pada pemeriksaan dengan sonde
Test thermist : air hangat /dingin menyebabkan nyeri yg hebat.
Test elektris : aliran listrik menyebabkan nyeri yang tdak tertahan danmakin
hebat.
Perkusi : arah vertical menyebkan nyeri karena ada perambatan hyperemia
pada periodontum
Tekanan : saat gigi pasien mengigit, pasien akan merasakan nyeri.
Rontgen gigi : pada pemeriksaan rontgen akan didapatkan gambaran radiologi
berupa gambaran radiolusent yang telah mencapai kavum pulpa.Pemeriksaan
radiologist dilakukan untuk memperkuat diagnose dan menunjukkan apakah
peradangan sudah menyebar ke jaringan tulang dan disekitarnya
2.4.6 Penatalaksanaan Pulpitis
Peradangan mereda jika penyebabnya diobati. Jika pulpitis diketahui pada
stadium dini, maka penambalan sementara yang mengandung obat penenang saraf
bisa menghilangkan nyeri. Tambalan ini bisa dibiarkan sampai 6-8 minggu dan
kemudian diganti dengan tambalan permanen. Jika terjadi kerusakan pulpa yang
luas dan tidak dapat diperbaiki, satu-satunya cara untuk menghilangkan nyeri
adalah dengan mencabut pulpa, baik melalui pengobatan saluran akar maupun
dengan pencabutan gigi.
Bila tidak ada peradangan dental, lubang gigi dibersihkan dengan
ekskavator , lalu dikeringkan dengan kapas dan diberi kapas yang ditetesi eugenol.
Berikan analgetik bila perlu. Bila sudah ada peradangan jaringan periapikal,
berikan antibiotik selama 5 hari.
Pada umumnya, perawatan yang diberikan terhadap gigi pulpitis akut
adalah pulpektomi vital dengan membuang seluruh jaringan pulpa apabila
keadaan saluran akar memungkinkan untuk dilakukan preparasi saluran akar dan
tersedia waktu yang mencukupi. Setelah pembuangan jaringan pulpa, gulungan
kapas kecil yang berisi Ca(OH)2 yang merupakan obat pilihan dimasukkan ke
dalam ruang pulpa sebelum kavitas ditutup dengan oksida seng eugenol. Tahap
pekerjaan yang dilakukan dalam merawat pulpitis akut ini secara umum adalah:
(1) pembuatan foto rontgen, (2) anestesi lokal, isolasi lapangan kerja, pembukaan
atap pulpa, (3) ekstirpasi jaringan pulpa, (4) irigasi dengan larutan perhidrol 3%,
aquadest, dan NaCl 2%, (5) penempatan Ca(OH)2 dalam gulungan kapas kecil
pada ruang pulpa, (6) Tumpatan sementara minimal dengan semen seng fosfat.
Setelah keadaan darurat mereda, dilakukan perawatan endodontik biasa.
(10)
2.4.7 Komplikasi
Infeksi sekuel pulpitis termasuk apical periodontitis, abses periapikal,
selulitis, dan osteomyelitis rahang. Spread dari gigi rahang atas dapat
menyebabkan sinusitis purulen, meningitis, abses otak, selulitis orbital, dan
thrombosis sinus. Penyebaran dari gigi rahang bawah bisa menyebabkan angina
ludwings, abses parapharyngeal, mediastinum, perikarditis, empiema, dan
tromboflebitis jugularis.
Anda mungkin juga menyukai
- ANATOMIGIGIDokumen17 halamanANATOMIGIGIRiska Febriana DewiBelum ada peringkat
- Anatomi GigiDokumen8 halamanAnatomi GigiM BaqirBelum ada peringkat
- PULPITIS TutorialDokumen21 halamanPULPITIS TutorialRetno SetyowatiBelum ada peringkat
- Anatomi GigiDokumen17 halamanAnatomi Gigibagasaras100% (1)
- Hubungan Diabetes Melitus Dengan Pencabutan GigiDokumen4 halamanHubungan Diabetes Melitus Dengan Pencabutan GigirainjemzBelum ada peringkat
- Struktur Gigi ManusiaDokumen5 halamanStruktur Gigi ManusiaYustiaaanBelum ada peringkat
- GLOSITIS DAN PENYAKIT SISTEMIKDokumen41 halamanGLOSITIS DAN PENYAKIT SISTEMIKJoshua Jota RomadhonaBelum ada peringkat
- Os Vomer dan MaxillaDokumen4 halamanOs Vomer dan Maxilla-Belum ada peringkat
- Tentang GypsumDokumen27 halamanTentang GypsumPsrsimsncd DpapnfBelum ada peringkat
- Abses SubperiostealDokumen2 halamanAbses SubperiostealSilvia GreisBelum ada peringkat
- SUBLUKSASI TMJDokumen39 halamanSUBLUKSASI TMJRhyrhy UmmulBelum ada peringkat
- Karang Gigi (Kalkulus)Dokumen21 halamanKarang Gigi (Kalkulus)Arfany AmraBelum ada peringkat
- Etiologi Penyakit Pulpa Dan PeriapikalDokumen6 halamanEtiologi Penyakit Pulpa Dan PeriapikalayupujiBelum ada peringkat
- Dislokasi MandibulaDokumen16 halamanDislokasi MandibulaNicco MarantsonBelum ada peringkat
- GIGI TIRUANDokumen4 halamanGIGI TIRUANfelix077Belum ada peringkat
- Klasifikasi Dental Material InvestmentDokumen11 halamanKlasifikasi Dental Material Investmentjeno jamsBelum ada peringkat
- Indikasi Penggunaan SIKDokumen2 halamanIndikasi Penggunaan SIKdevina setyowatiBelum ada peringkat
- Case ReportDokumen18 halamanCase ReportSiti Hardianti MahlanBelum ada peringkat
- Mekanisme Hidrogen Peroksida Sebagai Bahan DebridementDokumen1 halamanMekanisme Hidrogen Peroksida Sebagai Bahan DebridementNabilah Maulina AmandaniBelum ada peringkat
- ANATOMY VERTEBRAEDokumen44 halamanANATOMY VERTEBRAEmelati ISBelum ada peringkat
- Definisi Karies GigiDokumen5 halamanDefinisi Karies GigiAlicia PrimadaniBelum ada peringkat
- Makalah Problem Based Learning (PBL) Modul Iii "Pembengkakan Pada Wajah Dan Sulit Menutup Mulut"Dokumen27 halamanMakalah Problem Based Learning (PBL) Modul Iii "Pembengkakan Pada Wajah Dan Sulit Menutup Mulut"HIMAWARI DESUBelum ada peringkat
- Anatomi Jaringan PeriodontalDokumen121 halamanAnatomi Jaringan PeriodontalIntan PermatasariBelum ada peringkat
- Perkembangan Kelainan TMJDokumen21 halamanPerkembangan Kelainan TMJNathalia AmeldaBelum ada peringkat
- Anatomi LimfeDokumen60 halamanAnatomi LimfeNaila SyifaBelum ada peringkat
- BELLS PALSYDokumen11 halamanBELLS PALSYDendiNugrahaIsliantoBelum ada peringkat
- Abses PeriodontalDokumen12 halamanAbses PeriodontalNugroho TrihadiBelum ada peringkat
- Kariesdangingivitis 130922215033 Phpapp01Dokumen32 halamanKariesdangingivitis 130922215033 Phpapp01Gusti NgofangareBelum ada peringkat
- Definisi OklusiDokumen13 halamanDefinisi OklusiDeanvideyBelum ada peringkat
- ANATOMI GIGIDokumen21 halamanANATOMI GIGIrahmadiah amihaniBelum ada peringkat
- Bab 1-3+pustakaDokumen23 halamanBab 1-3+pustakaaikaBelum ada peringkat
- LI GVDokumen8 halamanLI GVAnonymous lVQhULbKcgBelum ada peringkat
- modelir malamDokumen25 halamanmodelir malamSiti KhanifaturrohmahBelum ada peringkat
- Kualitas Hidup dan OIDPDokumen5 halamanKualitas Hidup dan OIDPKunBelum ada peringkat
- Anestesi Lokal OS 175Dokumen69 halamanAnestesi Lokal OS 175mulia hanifaBelum ada peringkat
- Bab 2 SemenDokumen9 halamanBab 2 Semencitra aghnia thamaraBelum ada peringkat
- Abses Periapikal AkutDokumen2 halamanAbses Periapikal AkutHasna Hadaina Sabila100% (1)
- BEDAH MULUTDokumen18 halamanBEDAH MULUTdhea wirantiBelum ada peringkat
- ABSES PIPIDokumen8 halamanABSES PIPILutfi Rahmawatii100% (1)
- Anomali Perkembangan GigiDokumen12 halamanAnomali Perkembangan GigiMaharani KhairunnisaBelum ada peringkat
- ErupsiGigiDokumen45 halamanErupsiGigifridaniyantiBelum ada peringkat
- Prinsip Preparasi KavitasDokumen1 halamanPrinsip Preparasi KavitasAchmad JunaidiBelum ada peringkat
- Klasifikasi Karies Dan Pulpitis ReversibleDokumen5 halamanKlasifikasi Karies Dan Pulpitis ReversiblePutri SundariBelum ada peringkat
- Klasifikasi Celah Bibir dan Langit-LangitDokumen3 halamanKlasifikasi Celah Bibir dan Langit-LangitjunitaelvridaBelum ada peringkat
- Upaya Dan Azas PuskesmasDokumen6 halamanUpaya Dan Azas PuskesmasFitri OhpBelum ada peringkat
- Alergi Pada Alat OrtodonsiDokumen25 halamanAlergi Pada Alat OrtodonsiremaBelum ada peringkat
- LAPORAN SGD LBM 1 7.1 FixDokumen27 halamanLAPORAN SGD LBM 1 7.1 FixHenriBelum ada peringkat
- OrocraniofacialDokumen15 halamanOrocraniofacialPuspita PutriBelum ada peringkat
- Abses Periapikal Dan Abses SubmandibulaDokumen2 halamanAbses Periapikal Dan Abses SubmandibulaOkta Fitri NBelum ada peringkat
- Perawatan Perlindungan Pulpa (Pulp Capping)Dokumen15 halamanPerawatan Perlindungan Pulpa (Pulp Capping)Elma FarisahBelum ada peringkat
- GigiDokumen9 halamanGigiKarmelanýaJułianaBelum ada peringkat
- Resin Akrilik ManipulasiDokumen17 halamanResin Akrilik ManipulasizahraBelum ada peringkat
- Jaringan IkatDokumen16 halamanJaringan Ikata lBelum ada peringkat
- Komplikasi Anastetikum 2Dokumen8 halamanKomplikasi Anastetikum 2Priangka PadmanathanBelum ada peringkat
- Efek Samping Yang Ditimbulkan Dental Material (Tasya)Dokumen1 halamanEfek Samping Yang Ditimbulkan Dental Material (Tasya)Rifdol Oversi putraBelum ada peringkat
- 3 - Rahmadiah Amihani - 19.88 - Gigi PremolarDokumen19 halaman3 - Rahmadiah Amihani - 19.88 - Gigi Premolarrahmadiah amihaniBelum ada peringkat
- Pemicu 5 Blok 12Dokumen14 halamanPemicu 5 Blok 12Devita AlamandaBelum ada peringkat
- Laporan Kasus Nekrosis PulpaDokumen34 halamanLaporan Kasus Nekrosis PulpaFeny Damayanti100% (1)
- ANATOMIGIGIDokumen6 halamanANATOMIGIGIInta Angela100% (1)
- Anatomi GigiDokumen8 halamanAnatomi GigiPak SugitoBelum ada peringkat
- Daftar IsiDokumen3 halamanDaftar IsiPutri Kuntum UnzilaBelum ada peringkat
- Port GerdDokumen23 halamanPort GerdPutri Kuntum UnzilaBelum ada peringkat
- Case FrakturDokumen39 halamanCase FrakturPutri Kuntum UnzilaBelum ada peringkat
- Fraktur Klavikula Dekstra 1/3 MedialDokumen27 halamanFraktur Klavikula Dekstra 1/3 MedialPutri Kuntum UnzilaBelum ada peringkat
- BahanDokumen11 halamanBahanPutri Kuntum UnzilaBelum ada peringkat
- Embun BiologiDokumen12 halamanEmbun BiologiPutri Kuntum UnzilaBelum ada peringkat
- GerdDokumen24 halamanGerdPutri Kuntum UnzilaBelum ada peringkat
- Portofolio 2Dokumen29 halamanPortofolio 2Putri Kuntum UnzilaBelum ada peringkat
- DatangDokumen1 halamanDatangPutri Kuntum UnzilaBelum ada peringkat
- GerdDokumen24 halamanGerdPutri Kuntum UnzilaBelum ada peringkat
- URETEROLITHIASISDokumen3 halamanURETEROLITHIASISPutri Kuntum UnzilaBelum ada peringkat
- Port GerdDokumen23 halamanPort GerdPutri Kuntum UnzilaBelum ada peringkat
- Embun BiologiDokumen12 halamanEmbun BiologiPutri Kuntum UnzilaBelum ada peringkat
- Antijamur TopikalDokumen14 halamanAntijamur TopikalPutri Kuntum UnzilaBelum ada peringkat
- Soal BPJS Kuntum PutriDokumen1 halamanSoal BPJS Kuntum PutriPutri Kuntum UnzilaBelum ada peringkat
- Dermatitis AtopikDokumen2 halamanDermatitis AtopikPutri Kuntum UnzilaBelum ada peringkat
- Port GerdDokumen23 halamanPort GerdPutri Kuntum UnzilaBelum ada peringkat
- Going OnDokumen6 halamanGoing OnPutri Kuntum UnzilaBelum ada peringkat
- Jadwal Jaga THTDokumen1 halamanJadwal Jaga THTPutri Kuntum UnzilaBelum ada peringkat
- MulokDokumen6 halamanMulokPutri Kuntum UnzilaBelum ada peringkat
- Cover Case Syaraf 2Dokumen3 halamanCover Case Syaraf 2Putri Kuntum UnzilaBelum ada peringkat
- Gangguan Fungsi Tuba EustaschiusDokumen2 halamanGangguan Fungsi Tuba EustaschiusPutri Kuntum UnzilaBelum ada peringkat
- CORPUS ALIENUMDokumen6 halamanCORPUS ALIENUMPutri Kuntum UnzilaBelum ada peringkat
- (Awal) Penyakit Pada TelingaDokumen2 halaman(Awal) Penyakit Pada TelingaPutri Kuntum UnzilaBelum ada peringkat
- DAFTAR PUSTAKA DinDokumen2 halamanDAFTAR PUSTAKA DinPutri Kuntum UnzilaBelum ada peringkat
- Baro TraumaDokumen6 halamanBaro TraumaPutri Kuntum UnzilaBelum ada peringkat
- Diskusi MiringotomiDokumen14 halamanDiskusi MiringotomiPutri Kuntum UnzilaBelum ada peringkat
- Dafpus Referat AnesDokumen4 halamanDafpus Referat AnesPutri Kuntum UnzilaBelum ada peringkat
- Mioma UteriDokumen4 halamanMioma UteriPutri Kuntum UnzilaBelum ada peringkat
- Review IkkDokumen1 halamanReview IkkPutri Kuntum UnzilaBelum ada peringkat