Bahan
Bahan
Diunggah oleh
nur azizah0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
3 tayangan5 halamanBahan
Judul Asli
bahan
Hak Cipta
© © All Rights Reserved
Format Tersedia
DOCX, PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniBahan
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
3 tayangan5 halamanBahan
Bahan
Diunggah oleh
nur azizahBahan
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 5
6 BAB II TINJAUAN PUSTAKA A. Congestive Heart Failure (CHF) 1.
Definisi Gagal jantung dapat
didefinisikan sebagai abnormalitas dari fungsi struktural jantung atau sebagai kegagalan jantung dalam
mendistribusikan oksigen sesuai dengan yang dibutuhkan pada metabolisme jaringan, meskipun
tekanan pengisian normal atau adanya peningkatan tekanan pengisian (Mc Murray et al., 2012). Gagal
jantung kongestif adalah sindrom klinis progresif yang disebabkan oleh ketidakmampuan jantung dalam
memompa darah untuk memenuhi kebutuhan metabolisme tubuh (Dipiro et al., 2015). 2. Epidemiologi
Angka kejadian gagal jantung di Amerika Serikat mempunyai insidensi yang besar tetapi tetap stabil
selama beberapa dekade terakhir yaitu >650.000 pada kasus baru setiap tahunnya. Meskipun angka
bertahan hidup telah mengalami peningkatan, sekitar 50% pasien gagal jantung dalam waktu 5 tahun
memiliki angka kematian yang mutlak (Yancy et al., 2013). 3. Faktor Resiko a. Faktor resiko mayor
meliputi usia, jenis kelamin, hipertensi, hipertrofi pada LV, infark miokard, obesitas, diabetes. 7 b. Faktor
resiko minor meliputi merokok, dislipidemia, gagal ginjal kronik, albuminuria, anemia, stress, lifestyle
yang buruk. c. Sistem imun, yaitu adanya hipersensitifitas. d. Infeksi yang disebabkan oleh virus, parasit,
bakteri. e. Toksik yang disebabkan karena pemberian agen kemoterapi (antrasiklin, siklofosfamid, 5 FU),
terapi target kanker (transtuzumab, tyrosine kinase inhibitor), NSAID, kokain, alkohol. f. Faktor genetik
seperti riwayat dari keluarga. (Ford et al., 2015) 4. Etiologi Mekanisme fisiologis yang menjadi penyebab
gagal jantung dapat berupa : a. Meningkatnya beban awal karena regurgitasi aorta dan adanya cacat
septum ventrikel. b. Meningkatnya beban akhir karena stenosis aorta serta hipertensi sistemik. c.
Penurunan kontraktibilitas miokardium karena infark miokard, ataupun kardiomiopati. Gagal jantung
dan adanya faktor eksaserbasi ataupun beberapa penyakit lainnya, mempunyai pengaruh yang sangat
penting dalam penanganannya dan seharusnya dilakukan dengan penuh pertimbangan. 8 5. Patofisiologi
Patofisiologi dari gagal jantung dibagi menjadi beberapa bagian yaitu : a. Berdasarkan bagian jantung
yang mengalami kegagalan (failure) 1) Gagal jantung kiri (Left-Sided Heart Failure) Bagian ventrikel kiri
jantung kiri tidak dapat memompa dengan baik sehingga keadaan tersebut dapat menurunkan aliran
dari jantung sebelah kiri keseluruh tubuh. Akibatnya, darah akan mengalir balik ke dalam vaskulator
pulmonal (Berkowitz, 2013). Pada saat terjadinya aliran balik darah kembali menuju ventrikular
pulmonaris, tekanan kapiler paru akan meningkat (>10 mmHg) melebihi tekanan kapiler osmotik (>25
mmHg). Keadaan ini akan menyebabkan perpindahan cairan intravaskular ke dalam interstitium paru
dan menginisiasi edema (Porth, 2007). 2) Gagal jantung kanan (Right-Sided Heart Failure) Disfungsi
ventrikel kanan dapat dikatakan saling berkaitan dengan disfungsi ventrikel kiri pada gagal jantung
apabila dilihat dari kerusakan yang diderita oleh kedua sisi jantung, misalnya setelah terjadinya infark
miokard atau tertundanya komplikasi yang ditimbulkan akibat adanya progresifitas pada bagian jantung
sebelah kiri. Pada gagal 9 jantung kanan dapat terjadi penumpukan cairan di hati dan seluruh tubuh
terutama di ekstermitas bawah (Acton, 2013). b. Mekanisme neurohormonal Istilah neurohormon
memiliki arti yang sangat luas, dimana neurohormon pada gagal jantung diproduksi dari banyak molekul
yang diuraikan oleh neuroendokrin (Mann, 2012). Renin merupakan salah satu neurohormonal yang
diproduksi atau dihasilkan sebagai respon dari penurunan curah jantung dan peningkatan aktivasi sistem
syaraf simpatik. c. Aktivasi sistem Renin Angiotensin Aldosteron (RAAS) Pelepasan renin sebagai
neurohormonal oleh ginjal akan mengaktivasi RAAS. Angiotensinogen yang diproduksi oleh hati dirubah
menjadi angiotensin I dan angiotensinogen II.Angiotensin II berikatan dengan dinding pembuluh darah
ventrikel dan menstimulasi pelepasan endotelin sebagai agen vasokontriktor. Selain itu, angiotensin II
juga dapat menstimulasi kelenjar adrenal untuk mensekresi hormon aldosteron. Hormon inilah yang
dapat meningkatkan retensi garam dan air di ginjal, akibatnya cairan didalam tubuh ikut meningkat. Hal
inilah yang mendasari timbulnya edema cairan pada gagal jantung kongestif (Mann, 2012). d. Cardiac
remodeling 10 Cardiac remodeling merupakan suatu perubahan yang nyata secara klinis sebagai
perubahan pada ukuran, bentuk dan fungsi jantung setelah adanya stimulasi stress ataupun cedera yang
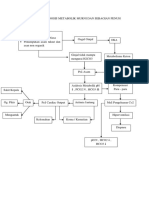
melibatkan molekuler, seluler serta interstitial (Kehat dan Molkentin, 2010). Penurunan curah jantung
Aktivasi sistem syaraf simpatik Vasokontriksi Peningkatan tekanan pengisian jantung Retensi air dan
garam Aldosteron Angiotensin II Angiotensin I Renin Congestie heart failure Cardiac remodeling
(perubahan pada jantung) Gambar 1. Bagan patofisiologi congestive heart failure 11 6. Klasifikasi
Berdasarkan American Heart Association (Yancy et al., 2013), klasifikasi dari gagal jantung kongestif
yaitu sebagai berikut : a. Stage A Stage A merupakan klasifikasi dimana pasien mempunyai resiko tinggi,
tetapi belum ditemukannya kerusakan struktural pada jantung serta tanpa adanya tanda dan gejala
(symptom) dari gagal jantung tersebut. Pasien yang didiagnosa gagal jantung stage A umumnya terjadi
pada pasien dengan hipertensi, penyakit jantung koroner, diabetes melitus, atau pasien yang mengalami
keracunan pada jantungnya (cardiotoxins). b. Stage B Pasien dikatakan mengalami gagal jantung stage B
apabila ditemukan adanya kerusakan struktural pada jantung tetapi tanpa menunjukkan tanda dan
gejala dari gagal jantung tersebut. Stage B pada umumnya ditemukan pada pasien dengan infark
miokard, disfungsi sistolik pada ventrikel kiri ataupun penyakit valvular asimptomatik. c. Stage C Stage C
menunjukkan bahwa telah terjadi kerusakan struktural pada jantung bersamaan dengan munculnya
gejala sesaat ataupun setelah terjadi kerusakan. Gejala yang timbul 12 dapat berupa nafas pendek,
lemah, tidak dapat melakukan aktivitas berat. d. Stage D Pasien dengan stage D adalah pasien yang
membutuhkan penanganan ataupun intervensi khusus dan gejala dapat timbul bahkan pada saat
keadaan istirahat, serta pasien yang perlu dimonitoring secara ketat The New York Heart Association
(Yancy et al., 2013) mengklasifikasikan gagal jantung dalam empat kelas, meliputi : a. Kelas I Aktivitas
fisik tidak dibatasi, melakukan aktivitas fisik secara normal tidak menyebabkan dyspnea, kelelahan, atau
palpitasi. b. Kelas II Aktivitas fisik sedikit dibatasi, melakukan aktivitas fisik secara normal menyebabkan
kelelahan, dyspnea, palpitasi, serta angina pektoris (mild CHF). c. Kelas III Aktivitas fisik sangat dibatasi,
melakukan aktivitas fisik sedikit saja mampu menimbulkan gejala yang berat (moderate CHF). d. Kelas IV
Pasien dengan diagnosa kelas IV tidak dapat melakukan aktivitas fisik apapun, bahkan dalam keadaan
istirahat mampu menimbulkan gejala yang berat (severe CHF). 13 Klasifikasi gagal jantung baik klasifikasi
menurut AHA maupun NYHA memiliki perbedaan yang tidak signifikan. Klasifikasi menurut AHA berfokus
pada faktor resiko dan abnormalitas struktural jantung, sedangkan klasifikasi menurut NYHA berfokus
pada pembatasan aktivitas dan gejala yang ditimbulkan yang pada akhirnya kedua macam klasifikasi ini
menentukan seberapa berat gagal jantung yang dialami oleh pasien. 7. Diagnosis Pemeriksaan
laboratorium pada pasien gagal jantung harus mencakup evaluasi awal pada jumlah darah lengkap,
urinalisis, elektrolit serum (termasuk pemeriksaan kalsium, magnesium), blood urea nitrogen (BUN),
kreatinin serum, glukosa, profil lipid puasa, tes fungsi ginjal dan hati, x-ray dada, elektrokardiogram
(EKG) dan thyroid-stimulating hormone (Yancy et al., 2013). Pasien yang dicurigai mengalami gagal
jantung, dapat pula dilakukan pemeriksaan kadar serum natrium peptida (NICE, 2010). B. Tatalaksana
Terapi CHF 1. Tujuan Terapi Tujuan terapi pada pasien gagal jantung kongestif (CHF) berdasarkan
American Heart Association (Yancy et al., 2013) antara lain sebagai berikut : a. Mencegah terjadinya CHF
pada orang yang telah mempunyai faktor resiko. 14 b. Deteksi dini asimptomatik disfungsi LV. c.
Meringankan gejala dan memperbaiki kualitas hidup. d. Progresifitas penyakit berjalan dengan lambat.
2. AlgoritmaTerapi Penggolongan obat sangat erat kaitannya dengan algoritma pada terapi gagal jantung
kongestif. Berdasarkan Pharmacoterapy Handbook edisi 9tahun 2015 (Dipiro et al., 2015), penggolongan
obat pada terapi gagal jantung kongestif (CHF) adalah sebagai berikut : a. Angiotensin converting
enzyme Inhibitor (ACE I) Obat-obat yang termasuk ACE I mempunyai mekanisme kerja menurunkan
sekresi angiotensin II dan aldosteron dengan cara menghambat enzim yang dapat mengubah
angiotensin I menjadi angiotensin II. Termasuk juga dapat mengurangi kejadian remodeling jantung
serta retensi air dan garam. b. Beta bloker Berdasarkan guideline dari ACC/AHA direkomendasikan
menggunakan β-blocker pada semua pasien gagal jantung kongestif yang masih stabil dan untuk
mengurangi fraksi ejeksi jantung kiri tanpa kontraindikasi ataupun adanya riwayat intoleran pada β-
blockers. Mekanisme kerja dari β- blocker sendiri yaitu dengan menghambat adrenoseptor beta (beta-
bloker) di jantung, pembuluh darah perifer sehingga efek 15 vasodilatasi tercapai. Beta bloker dapat
memperlambat konduksi dari sel jantung dan juga mampu meningkatkan periode refractory. c.
Angiotensin II receptor type 1 Inhibitor (ARB) Mekanisme ARB yaitu menghambat reseptor angiotensin II
pada subtipe AT1. Penggunaan obat golongan ARB direkomendasikan hanya untuk pasien gagal jantung
dengan stage A, B, C yang intoleran pada penggunaan ACE I. Food and Drug Approval (FDA) menyetujui
penggunaan candesartan dan valsartan baik secara tunggal maupun kombinasi dengan ACE I sebagai
pilihan terapi pada pasien gagal jantung kongestif. d. Diuretik Mekanisme kompensasi pada gagal
jantung kongestif yaitu dengan meningkatkan retensi air dan garam yang dapat menimbulkan edema
baik sistemik maupun paru. Penggunaan diuretik pada terapi gagal jantung kongestif ditujukan untuk
meringankan gejala dyspnea serta mengurangi retensi air dan garam (Figueroa dan Peters, 2006).
Diuretik yang banyak digunakan yaitu dari golongan diuretik tiazid seperti hidroklorotiazid (HCT) dan
golongan diuretik lengkungan yang bekerja pada lengkung henle di ginjal seperti furosemid. e. Antagonis
aldosteron 16 Antagonis aldosteron mempunyai mekanisme kerja menghambat reabsorpsi Na dan
eksresi K. Spironolakton merupakan obat golongan antagonis aldosteron dengan dosis inisiasi 12,5 mg
perhari dan 25 mg perhari pada kasus klinik yang bersifat mayor. f. Digoksin Digoxin merupakan
golongan glikosida jantung yang mempunyai sifat inotropik positif yang dapat membantu
mengembalikan kontraktilitas dan meningkatkan dari kerja jantung. Digoxin memiliki indeks terapi
sempit yang berarti dalam penggunaan dosis rendah sudah memberikan efek terapi. Oleh karena itu,
diperlukan kehati-hatian pada penggunaan digoxin dan diperlukan monitoring ketat bila dikhawatirkan
terjadi toksik. g. Nitrat dan hidralazin Nitrat dan hidralazin mempunyai efek hemodinamik yang saling
melengkapi. Hidralazin sebagai vasodilator pembuluh darah arteri yang dapat mengurangi resisten
pembuluh darah sistemik serta meningkatkan stroke volum dan cardiac output. Hidralazin memiliki
mekanisme yaitu dengan menghambat inositoltrifosfat (IP3) pada retikulum sarkoplasma yang berfungsi
untuk melepaskan ion kalsium intraseluler dan 17 terjadi penurunan ion kalsium intraseluler. Nitrat
sebagai venodilator utama (dilatasi pembuluh darah) dan menurunkan preload (menurunkan beban
awal jantung) dengan mekanisme aktivasi cGMP (cyclic Guanosine Monophosphate) sehingga
menurunkan kadar ion kalsium intraseluler. Yancy et al. (2013) juga memaparkan mengenai algoritma
terapi dari penggolongan obat-obat CHF berdasarkan klasifikasi AHA (Tabel 2) dan NYHA (Gambar 3).
Algoritma dari kedua klasifikasi tersebut dapat disesuaikan dengan keluhan dan perburukan penyakit
yang dialami oleh pasien CHF. Tabel 1.Terapi CHF klasifikasi AHA (Yancy et al., 2013) Stage A ACE
Inhibitor atau ARB Stage B ACE Inhibitor, Beta Blocker Stage C ACE Inhibitor, Beta Blocker Diuretik,
Digoksin Alternatif lain : ARB, Spironolakton, Nitrat+Hidralazin Stage D Terapi stage A, B, C dengan
tambahan infus iv inotropik (digoksin) untuk terapi paliatif 18 Gambar 2.Terapi CHF klasifikasi NYHA
(Yancy et al., 2013) Penggolongan terapi CHF pada setiap golongan obat mempunyai tempat aksi yang
berbeda pada setiap golongannya dan gambar 2 menunjukkan mengenai perbedaan tempat aksi dari
obatobat CHF. Gambar 3. Bagan tempat aksi obat-obat CHF NYHA Kelas I NYHA Kelas II (+) Diuretik loop
NYHA Kelas III (+) Hidrat-Nitrat NYHA Kelas IV (+) Antagonis aldosteron ACEI atau ARB dan atau Beta
blocker Penurunan curah jantung Aktivasi sistem syaraf simpatik Vasokontriksi Peningkatan tekanan
pengisian jantung Retensi air dan garam Aldosteron Angiotensin II Angiotensin I Renin Congestie heart
failure Cardiac remodeling (perubahan pada jantung) ACE I Glikosida jantung ARB Diuretik Spironolakton
Beta blocker Beta blocker 19 3. Pharmaceutical Care Pharmaceutical care atau asuhan kefarmasian
dapat didefinisikan sebagai gabungan dari berbagai kegiatan, dimana seorang farmasis dapat
berinteraksi langsung dengan pasien. Pharmaceutical caredapat digunakan untuk menyusun
formularium atau daftar obat, mengembangkan dan mengawasi kebijakan farmasi, mengembangkan
dan mengelola jaringan apotek, mempersiapkan dan menganalisis laporan pemanfaatan obat atau
biaya, serta melakukan tinjauan pemanfaatan obat (WHO, 2006). Dapat dikatakan bahwa
Pharmaceutical care mempunyai unsur-unsur utama yaitu pelayanan langsung kepada pasien yang
berkaitan dengan penggunaan obat, kualitas hidup pasien yang berkaitan dengan keberhasilan terapi
(outcome yang diinginkan), dan untuk memenuhi tanggung jawab sebagai seorang farmasis. 4. Drug
Related Problems (DRPs) Drug related problems (DRPs) merupakan suatu peristiwa atau keadaan yang
melibatkan terapi obat baik secara aktual maupun potensial yang dapat mengganggu serta
mempengaruhi pada hasil terapi yang diinginkan (PCNE, 2006). DRPs dapat terjadi secara aktual maupun
potensial. Aktual sebagai problem yang sedang terjadi berkaitan dengan terapi obat yang sedang
diberikan pada pasien. Potensial sebagai problem yang diperkirakan akan terjadi yang berkaitan dengan
terapi obat yang sedang diberikan pada 20 pasien. Berdasarkan tabel 3, ada beberapa klasifikasi DRPs
yang dapat dianalisis selama terapi pasien gagal jantung kongestif. Tabel 2. Klasifikasi drug related
problems (PCNE, 2006) Klasifikasi Uraian Adverse drug reaction (ADR) atau reaksi yang tidak diharapkan
Efek samping yang dialami dan tidak diinginkan (alergi atau non alergi) Efek toksik yang dialami Drug
choice problem atau masalah dalam pemilihan obat Obat yang tidak sesuai dengan indikasi Sediaan obat
yang tidak sesuai Adanya duplikasi pada kelompok terapi atau pada bahan aktif Obat yang
dikontraindikasikan (pada ibu hamil dan menyusui) Indikasi tidak diterapi Dosing problem atau masalah
dalam pemberian dosis Dosis obat kurang atau tidak sesuai dengan regimen dosis Dosis obat terlalu
tinggi atau pemberian obat sering Durasi pengobatan dapat berjalan lambat atau cepat Drug use
problem atau masalah dalam penggunaan obat Kesalahan dalam pemberian obat Drug interaction atau
interaksi obat Interaksi potensial maupun aktual a. Adverse drug reactions Kejadian ikutan baik efek
samping ataupun efek toksik selama terapi obat pada pasien yang tidak diinginkan atau tidak diharapkan
yang dapat mempengaruhi outcome terapi pasien 21 (Rohilla dan Yadav, 2013). Mekanisme ADR
dibedakan dalam dua kategori (Rohilla dan Yadav, 2013) yaitu : 1) Direct toxicity Toksisitas secara
langsung (direct toxicity) berhubungan dengan efek toksik dari suatu senyawa (zat aktif) atau senyawa
metabolit yang dapat mengakibatkan terjadinya peningkatan reaksi kimia berbahaya dalam tubuh,
disfungsi fisiologis, kerusakan DNA, serta menimbulkan cedera jaringan atau seluler. 2) Reaksi
hipersensitifitas Reaksi hipersensitifitas dapat ditentukan setelah sistem imun seseorang menunjukkan
respon yang berlebihan terhadap suatu obat atau metabolitnya yang dapat berupa reaksi alergi atau
bahkan reaksi anafilaksis. b. Drug choice problem Masalah dalam pemilihan obat yang meliputi obat
yang tidak sesuai indikasi, adanya duplikasi pada kelompok terapi (polifarmasi), obat yang
dikontraindikasikan terutama pada ibu hamil ataupun menyusui, bahkan adanya indikasi tapi tidak
diterapi (PCNE, 2006). 22 c. Dosing problem Pemberian dosis tidak sesuai dengan regimen (low dose
ataupun over dose), durasi pengobatan bisa berjalan terlalu lambat ataupun terlalu cepat (PCNE, 2006).
d. Drug use problem Masalah terkait kesalahan dalam pemberian obat misalnya pada pemberian infus
intravena pada kedua obat yang inkompatibel (Vijayakumar et al., 2014) e. Drug interaction Berdasarkan
Stockley’s drug interactions edisi 8, interaksi obat dapat dikatakan sebagai berubahnya efek suatu obat
yang dapat dipengaruhi oleh adanya obat lain dalam suatu terapi (Baxter, 2008). Magro et al. (2007)
mengemukakan bahwa interaksi obat terjadi sebagai respon dari suatu pengunaan obat yang berbeda
maupun kombinasi yang dapat menurunkan efektifitas bahkan dapat meningkatkan toksisitas. Interaksi
obat dapat dibedakan menjadi interaksi obat secara farmakokinetik dan interaksi obat secara
farmakodinamik (EMEA, 2010). 1) Interaksi secara farmakokinetik adalah interaksi yang dapat
mempengaruhi proses perjalanan obat didalam tubuh yang dikenal dengan ADME (absorbsi, distribusi,
metabolisme, ekskresi) (Baxter, 2008). 23 2) Interaksi secara farmakodinamik adalah interaksi yang
dapat mempengaruhi efek suatu obat terhadap tempat aksi atau sisi aktif oleh karena adanya obat lain
(Baxter, 2008). Berdasarkan signifikansinya, interaksi obat dikategorikan kedalam tiga kelas (Srikanth et
al., 2014) yaitu sebagai berikut : 1) Interaksi obat minor Interaksi obat dikatakan minor apabila secara
klinik interaksi yang terjadi signifikansinya adalah rendah (minor) dan tidak memerlukan perhatian
khusus dalam penanganannya. 2) Interaksi obat moderate Interaksi obat dikatakan moderate apabila
secara klinik interaksi yang terjadi memiliki signifikan dengan rentang sedang (moderate) dibandingkan
dengan interaksi obat mayor. 3) Interaksi obat mayor Interaksi obat dikatakan berat (mayor)apabila obat
yang berinteraksi mempunyai efek yang dapat membahayakan pasien dan biasanya terjadi pada obat
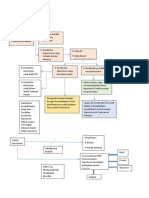
yang mempunyai indeks terapi sempit (narrow therapeutic). 24 C. Kerangka Konsep D. Keterangan
Empirik Penelitian ini dilakukan untuk mengetahui angka kejadian Drug Related Problem (DRPs) pada
pasien Congestive Heart Failure (CHF) di Rumah Sakit Umum Daerah Panembahan Senopati Bantul
periode Januari-Mei 2015. Congestive heart failure Drug related problems Drug use problem atau
masalah dalam penggunaan obat Terapi Adverse drug reaction (ADR) atau reaksi yang tidak diharapkan
Dosing problem atau masalah dalam pemberian dosis Drug choice problem atau masalah dalam
pemilihan obat Interaction atau interaksi obat Komorbid atau non komorbid
Anda mungkin juga menyukai
- Etiologi Infark MiokardDokumen2 halamanEtiologi Infark MiokardHermansyah ChiuBelum ada peringkat
- HHD MATERI KULIAH PATOFISIOLOGI Hadid Tabah Haryanto Kelas 1cDokumen14 halamanHHD MATERI KULIAH PATOFISIOLOGI Hadid Tabah Haryanto Kelas 1cTabah AcongBelum ada peringkat
- Farmakoterapi (Makalah HIV)Dokumen12 halamanFarmakoterapi (Makalah HIV)Nur Wulan SeptiyaniBelum ada peringkat
- FORM Lembar Kendali Kemo TerapiDokumen2 halamanFORM Lembar Kendali Kemo Terapirevy citra carlinaBelum ada peringkat
- Asuhan Keperawatan AterosklerosisDokumen31 halamanAsuhan Keperawatan AterosklerosisRirin ArisyahBelum ada peringkat
- Profil Purwaharja 1 FixDokumen163 halamanProfil Purwaharja 1 FixdaraBelum ada peringkat
- Pathway Asidosis MetabolikDokumen1 halamanPathway Asidosis Metaboliknobia esa paramitaBelum ada peringkat
- Pertanyaan Benar Salah TTG AnemiaDokumen3 halamanPertanyaan Benar Salah TTG AnemiaAyu Devita SariBelum ada peringkat
- Daftar PustakaDokumen4 halamanDaftar PustakaEvinda DevianaBelum ada peringkat
- (Tri W) Pendekatan Sesak NapasDokumen5 halaman(Tri W) Pendekatan Sesak NapasOchabianconeriBelum ada peringkat
- PETA KONSEP DM FiDokumen1 halamanPETA KONSEP DM FimbohBelum ada peringkat
- Anemia Gravis AccDokumen15 halamanAnemia Gravis Accbagus zulfanaBelum ada peringkat
- Brosur Hemofilia HelmiDokumen2 halamanBrosur Hemofilia HelmiMuli Lili SukmawatiBelum ada peringkat
- 3S Resiko JatuhDokumen8 halaman3S Resiko JatuhMaharaniBelum ada peringkat
- Makalah PediatriDokumen22 halamanMakalah PediatriJohanes SetiawanBelum ada peringkat
- PatofisiologiDokumen2 halamanPatofisiologirima ayu fitriana100% (1)
- Booklet - Kel 9 Adrenalin - Reguler - Gadar - Penanganan Keracunan Alkohol Oplosan Pada MasyarakatDokumen31 halamanBooklet - Kel 9 Adrenalin - Reguler - Gadar - Penanganan Keracunan Alkohol Oplosan Pada MasyarakatADE FIRMAN MAULANABelum ada peringkat
- Farmakologi Sistem UrinariaDokumen13 halamanFarmakologi Sistem UrinariaDahring Nack'kes JhyBelum ada peringkat
- 1 Struktur Terbaru Rsau Iwj A4Dokumen5 halaman1 Struktur Terbaru Rsau Iwj A4Diana Vita100% (1)
- ASKEPDokumen28 halamanASKEParieza nur pratamaBelum ada peringkat
- MAKALAH TogaDokumen11 halamanMAKALAH TogaJero KateluBelum ada peringkat
- Angina PectorisDokumen21 halamanAngina Pectorisdr SholehaBelum ada peringkat
- Askep Intoksikasi (Keracunan)Dokumen13 halamanAskep Intoksikasi (Keracunan)milaBelum ada peringkat
- Bahan Psikologi Dalam KeperawatanDokumen18 halamanBahan Psikologi Dalam KeperawatanRira Fauziah IBelum ada peringkat
- Kotak, Brosur, Etiket DIAZEPAMDokumen2 halamanKotak, Brosur, Etiket DIAZEPAMCici Angraini100% (1)
- Proposal Pengabdian Diabetes MellitusDokumen10 halamanProposal Pengabdian Diabetes MellitusMafida Ira KhoiriyahBelum ada peringkat
- Pathway-1Dokumen1 halamanPathway-1NofiindaNofiIBelum ada peringkat
- Konsep Dasar Penggolongan Obat Gangguan Respirasi (Antitusif, Mukolitik, Ekspektoran, Dekogestan, Bronkodilator) Dan Interaksi Obat-Zat Gizi (DRD)Dokumen44 halamanKonsep Dasar Penggolongan Obat Gangguan Respirasi (Antitusif, Mukolitik, Ekspektoran, Dekogestan, Bronkodilator) Dan Interaksi Obat-Zat Gizi (DRD)meliaBelum ada peringkat
- Presus Anak-Dispepsia & IskDokumen17 halamanPresus Anak-Dispepsia & IskFauziah Rizki IsmaulidiyaBelum ada peringkat
- 10 Tahap Replikasi Virus HIVDokumen1 halaman10 Tahap Replikasi Virus HIVFentiBelum ada peringkat
- Analisa Data Myasthenia Gravis FixDokumen3 halamanAnalisa Data Myasthenia Gravis FixAde Linda SarunanBelum ada peringkat
- Woc CA Lambung: PyloriDokumen1 halamanWoc CA Lambung: PylorinisaaanBelum ada peringkat
- Makalah Angina PektorisDokumen42 halamanMakalah Angina Pektorisyessika_dewi995Belum ada peringkat
- Isu-Isu, Strategi Dan Kegiatan Promkes LansiaDokumen20 halamanIsu-Isu, Strategi Dan Kegiatan Promkes LansiaFirantiBelum ada peringkat
- Yudha LeafletDokumen2 halamanYudha LeafletNeni GitaBelum ada peringkat
- PENGETAHUAN PERAWAT DI RUMAH SAKIT MENGENAI MEDICATION SAFETY TERHADAP MEDICATION ERROR-dikonversiDokumen8 halamanPENGETAHUAN PERAWAT DI RUMAH SAKIT MENGENAI MEDICATION SAFETY TERHADAP MEDICATION ERROR-dikonversifamovie mamena100% (1)
- Tes Faal HatiDokumen3 halamanTes Faal HatiAditya Wira BuanaBelum ada peringkat
- Karya Tulis Ilmiah TBC ParuDokumen60 halamanKarya Tulis Ilmiah TBC ParuRisky100% (2)
- FarmakologiDokumen5 halamanFarmakologiIntan Salsa CahyaniBelum ada peringkat
- Laporan Pendahuluan DiareDokumen21 halamanLaporan Pendahuluan Diaresidik setiopramonoBelum ada peringkat
- Stress Management Power Point.... 1Dokumen24 halamanStress Management Power Point.... 1athiaiyaBelum ada peringkat
- Laporan Kasus Kanker PayudaraDokumen31 halamanLaporan Kasus Kanker PayudaraSamuel Edhi Suranta SebayangBelum ada peringkat
- Farmakologi PpokDokumen9 halamanFarmakologi PpokVera CarolinaBelum ada peringkat
- Mind Mapping DMDokumen1 halamanMind Mapping DMSinta MuliaBelum ada peringkat
- Kerangka Konsep HipertensiDokumen1 halamanKerangka Konsep HipertensiDerisman Roka100% (1)
- Kelompok 10Dokumen40 halamanKelompok 10YULLIANTI 43Belum ada peringkat
- Mind Map Gagal Jantung Dan DVT (Fatimah Azahara 1908260101)Dokumen1 halamanMind Map Gagal Jantung Dan DVT (Fatimah Azahara 1908260101)Fatimah Azzahra Rambe ZahraBelum ada peringkat
- SKRIPSI Kristina - REVISIDokumen67 halamanSKRIPSI Kristina - REVISINina Fentiana DaudBelum ada peringkat
- Sik Di Negara InggrisDokumen13 halamanSik Di Negara InggrisponiraBelum ada peringkat
- Analisa data-POADokumen18 halamanAnalisa data-POAWan HarBelum ada peringkat
- Makalah KolelitiasisDokumen21 halamanMakalah Kolelitiasisandi dhiyaBelum ada peringkat
- Intervensi TB ParuDokumen6 halamanIntervensi TB Parupuskesmas kediriBelum ada peringkat
- Laporan Hospital Visit Instalasi Gizi RSPN-Kelompok 4-RevDokumen75 halamanLaporan Hospital Visit Instalasi Gizi RSPN-Kelompok 4-RevUmiKulsumBelum ada peringkat
- Satuan Acara Penyuluhan Kecanduan Media Sosial Pada Anak Sekolahan Promosi Kesehatan Dan Pendidikan KesehatanDokumen16 halamanSatuan Acara Penyuluhan Kecanduan Media Sosial Pada Anak Sekolahan Promosi Kesehatan Dan Pendidikan KesehatanYolanda FebrianiBelum ada peringkat
- Interpretasi Data KlinikDokumen8 halamanInterpretasi Data KlinikTyna Mew-mewBelum ada peringkat
- Kerangka Teori Dan Kerangka KonsepDokumen4 halamanKerangka Teori Dan Kerangka KonsepADIBelum ada peringkat
- Idiopathic Thrombocytopenic Purpura (ITP) Adalah Penyakit YangDokumen3 halamanIdiopathic Thrombocytopenic Purpura (ITP) Adalah Penyakit YangSurya DharmaBelum ada peringkat
- Hubungan Antar Profesional Kelompok 2Dokumen15 halamanHubungan Antar Profesional Kelompok 2Kadek Gita Dwi AnggrainiBelum ada peringkat
- LllllopppDokumen14 halamanLllllopppMarchianBelum ada peringkat
- Literatur 2Dokumen54 halamanLiteratur 2Crevill FerdyawanBelum ada peringkat