EMNG Pada Neuropati Diabetika
Diunggah oleh
Adam MochtarJudul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
EMNG Pada Neuropati Diabetika
Diunggah oleh
Adam MochtarHak Cipta:
Format Tersedia
ELEKTRONEUROMYOGRAFI PADA NEUROPATI DIABETIKA
I. PENDAHULUAN
Diabetes melitus adalah gangguan endokrin yang ditandai dengan defek dalam sekresi
insulin dan/ atau kerja insulin yang mengakibatkan hiperglikemia. Diabetetes melitus
merupakan penyebab paling sering terjadinya neuropati perifer. Neuropati ditandai dengan
hilangnya fungsi serabut saraf secara progresif. Neuropati diabetika didefinisikan sebagai
adanya gejala dan / atau tanda-tanda disfungsi saraf perifer pada penderita diabetes setelah
eksklusi penyebab lainnya.1,2
Neuropati diabetika merupakan salah satu komplikasi kronik paling umum dari diabetes
melitus yang sering meresahkan penderita karena dirasakan sebagai siksaan oleh penderita,
baik pada DM tipe 2 maupun tipe 2. Angka kejadiannya hingga 50% dari pasien dengan tipe 1
dan tipe 2 DM. Dari semua komplikasi DM, neuropati menyebabkan morbiditas terbesar.
Neuropati juga menambah angka mortalitas dan sangat menurunkan kualitas hidup (QOL)
penderita DM apabila tidak dikelola dengan baik. Neuropati diabetika dapat berkembang
asimptomatik dan tidak terdeteksi, dapat juga menunjukkan gejala dan tanda yang berjalan
lambat. Disamping gejala utama neuropati yang sangat tidak menyenangkan, komplikasi
sekunder (misalnya jatuh, ulkus kaki, aritmia jantung, dan ileus) bahkan lebih serius dan dapat
menyebabkan patah tulang, amputasi, dan bahkan kematian pada pasien dengan DM.3,4
Manifestasi klinis neuropati diabetika dapat berupa variasi luas dari berbagai gejala
sensorik, motorik, dan otonom, Maka secara umum terdapat tiga jenis neuropati diabetika
yang mempengaruhi sistem saraf. Pertama adalah neuropati sensorik, juga disebut neuropati
perifer (PN/ Peripheral Neuropathy), kondisi dimana saraf yang membawa pesan tentang
sensasi ke otak mengalami kerusakan. Kedua, neuropati motor terjadi bila saraf yang
membawa pesan tentang gerakan dari otak ke otot-otot mengalami kerusakan. Yang terakhir,
neuropati otonom terjadi bila saraf yang mengendalikan aktivitas involunter tubuh, seperti
pencernaan dan berkeringat juga dipengaruhi. Gejala neuropati diabetika mencakup sensasi
nyeri, mati rasa, kesemutan, terbakar atau menusuk-nusuk yang dimulai pada kaki. Pada tahap
lanjutan tangan bisa terpengaruh juga. Pada beberapa kasus neuropati diabetika, sensasi yang
abnormal dapat meluas ke lengan, kaki, dan badan (truncal neuropathy).1,2
Pengelolaan neuropati diabetes harus dimulai pada saat diagnosis awal diabetes.
Manajemen neuropati diabetika meliputi dua pendekatan: terapi untuk mengurangi gejala-
ENMG pada Neuropati Diabetika - 1
gejala dan yang dapat memperlambat perkembangan neuropati. Dari semua strategi
pengobatan, kontrol glikemik yang ketat dan stabil mungkin yang paling penting untuk
memperlambat perkembangan neuropati. Banyak obat yang tersedia untuk pengobatan nyeri
neuropati diabetes. Pengobatan nonfarmakologis meliputi rehabilitasi, yang mungkin terdiri
dari fisioterapi, okupasi, wicara, dan terapi rekreasi.
Banyak konsensus merekomendasikan dimasukkannya pengujian elektrofisiologi dalam
evaluasi neuropati diabetika. Penilaian elektrodiagnostik merupakan pengukuran yang sensitif,
spesifik, dan dapat direproduksi. Penilaian ini mampu mengenali adanya neuropati perifer dan
tingkat keparahannya, selain itu dapat pula mengukur secara kuantitatif dari disfungsi saraf.
Susunan pemeriksaan yang layak untuk tes elektrodiagnostik meliputi pengujian konduksi
saraf dan EMG jarum dari otot-otot paling distal yang biasanya terpengaruh. Kecepatan hantar
saraf/ KHS digunakan untuk penilaian neuropati diabetika tidak hanya untuk mengevaluasi
tingkat kelainan tetapi juga untuk mendokumentasikan perubahan serial dalam perjalanan
klinis penyakit. 1,2
ENMG pada Neuropati Diabetika - 2
II. EPIDEMIOLOGI
Prevalensi neuropati diabetika tidak diketahui dengan pasti dan dilaporkan bervariasi
kriteria dan metode yang digunakan untuk mendiagnosis. Prevalensi neuropati diabetika dalam
berbagai literatur juga sangat bervariasi. Di Amerika Serikat diperkirakan 10-65% pasien DM
didapatkan neuropati perifer. Laporan lain menyebutkan neuropati diabetika didapatkan 10-
20% pada pasien baru yang didiagnosis DM, dengan prevalensi sampai 50% pada pasien orang
tua dengan DM. Penelitian di Amerika Serikat memperlihatkan bahwa 10-20% pasien saat
ditegakkan DM telah mengalami neuropati. 3,4
Prevalensi neuropati diabetika ini akan meningkat sejalan dengan lamanya penyakit dan
tingginya hiperglikemia. Diperkirakan setelah menderita diabetes selama 20 tahun, prevalensi
neuropati diabetika 50%. Kemungkinan terjadi neuropati diabetika pada kedua jenis kelamin
sama. United Kingdom Prospective Diabetes Study (UKPDS) pada tahun 1998 menemukan
kejadian neuropati diabetika meningkat pada usia tua dan ternyata 50% penderita berusia lebih
dari 50 tahun. Namun penelitian-penelitian yang dilakukan menunjukkan prevalensi neuropati
diabetika simtomatik rata-rata 30% dari semua pasien DM. 3,4
Polineuropati diabetika merupakan neuropati diabetika yang terbanyak dijumpai. Pada
pasien DM tipe II, 59 % menunjukkan berbagai neuropati diabetika, 45% diantaranya
menderita polineuropati diabetika. Polineuropati terjadi pada hamper 30% pasien yang dirawat
akibat diabetes dan hampir 20% pada pasien diabetes rawat jalan.3
Tingginya neuropati diabetika, progresifitas serta berkembangnya neuropati diabetika
termasuk painful diabetic neuropathy (PDN) berkorelasi dengan hiperglikemia. Diabetes
Control and Complication Trial (DCCT) menyatakan bahwa pengendalian glukosa darah yang
ketat akan menurunkan angka neuropati diabetika sebesar 60%. Faktor risiko lain yang terkait
dengan neuropati diabetika adalah dislipidemia, hipertensi, merokok, konsumsi alkohol.
Hiperglikemia akan menghasilkan produk-produk hasil reaksi non enzimatik yang akhirnya
terkumpul Advanced Glycosilation End products (AGEs) dan AGEs inilah yang mempunyai
efek tidak baik pada pembuluh darah dan akson saraf.3
Nyeri neuropati diabetika merupakan nyeri neuropatik ditemukan pada 11,6% pasien
neuropati diabetika dengan DM tipe I dan 32,1 % dengan DM tipe II. Gejala yang ditimbulkan
berupa nyeri hebat dan akut seperti terbakar, pedih, seperti kesetrum dan alodinia yang tiada
henti pada tungkai dan memburuk pada malam hari. Nyeri ini secara bermakna berdampak
ENMG pada Neuropati Diabetika - 3
pada kualitas hidup pasien. Untuk menilai intensitas nyeri dan kemajuan terapi dipakai Visual
Analoque Scale (VAS).3
ENMG pada Neuropati Diabetika - 4
III. ANATOMI
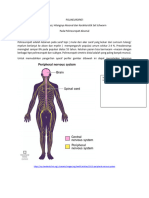
Susunan saraf tepi terdiri dari : 1) saraf kranial 2) saraf spinal 3) susunan visceral
aferen dan susunan visceral otonom. Suatu saraf terdiri dari satu atau lebih berkas serabut
saraf (akson). Sebuah saraf berukuran sedang, dapat mengandung beribu-ribu serat saraf,
beberapa tak bermielin, dan yang lainnya dikelilingi oleh selubung mielin dengan berbagai
ketebalan. 5,6
Satu sel saraf (neuron) mempunyai satu akson akan tetapi dapat mempunyai satu atau
lebih bahkan sering banyak dendrit. Diameter akson menunjukkan variasi yang cukup luas
dengan ukuran dari kurang 1 mikron sampai 30 mikron. Semua akson baik didalam susunan
saraf pusat maupun perifer kecuali akson yang paling halus (diameter kurang dari 1 mikron)
dibungkus oleh selubung mielin. Selubung mielin ini dibentuk oleh sel-sel Schwann dengan
membentuk lapisan-lapisan konsentrik sekitar akson.7
ENMG pada Neuropati Diabetika - 5
Selubung Schwann dan selubung mielin yang dikandungnya, dikelilingi setiap 1-2
mm oleh konstriksi berbentuk cincin yang disebut nodus Ranvier. Nodus ini memainkan
peranan penting dalam perkembangan efek rangsangan dari reseptor ke medula spinalis atau
sebaliknya dengan mengadakan konduksi cepat dari impuls melalui konduksi meloncat
(saltatory conduction). Makin tebal selubung mielin, makin cepat konduksi serat saraf. 6
Serabut saraf aferen dapat dikelompokkan menurut ukuran, selubung mielin dan
kecepatan hantar sarafnya. Serabut saraf sensorik berukuran besar dan kecil mempunyai
fungsi yang berbeda. Serabut saraf sensorik berukuran besar mempunyai selubung mielin dan
menghantarkan stimulus getar dan propioseptif (A). Serabut berukuran kecil menghantarkan
sensasi nyeri suhu dan nyeri tajam ke medula spinalis, yaitu serabut A (bermielin) dan
serabut C (tidak bermielin). Serabut A dan C sering disebut nosiseptor. 8,9
Bagian dari saraf di seluruh jaringan tubuh yang menerima stimulus atau impuls
disebut reseptor. Kepadatan reseptor di jaringan tubuh berbeda beda. Jenis reseptor pun
cukup banyak. Ada yang peka terhadap peregangan, suhu, zat kimia, ada pula yang peka
terhadap berbagai stimuli disebut reseptor polimodal. Reseptor inilah yang paling banyak
berperan dalam proses terjadinya nyeri, lebih sering disebut nosiseptor. Kepekaan nosiseptor
sering berubah, oleh sebab itu sering disebut sleeping nosiseptor. Disamping sebagai
penerima stimulus, nosiseptor dapat juga berperan sebagai neuroefektor yang mampu
ENMG pada Neuropati Diabetika - 6
melepaskan neuropeptid: substansi P dan Calsitonin Gene Related Peptide (CRGP) pasca
trauma dan inflamasi, yang mempunyai efek mencegah atau mengurangi efek yang
merugikan dari trauma dan memepercepat penyembuhan, namun dalam keadaan patologik
menyebabkan nyeri yang patologik.8,9
Nama Reseptor Stimulus Sensasi Mielin Diameter KHST
Serabut m m/dtk
A Rufini,Merkl, Posisi, Tekan, + 6-12 30-70
Meissner, Paccini gerak, getar
getar
A Mekanik, dingin, Dingin, Dingin, + 1-6 5-30
Nyeri mekanik, gerak, nyeri
nyeri suhu nyeri tajam
(polimodal), mekanik,
reseptor rambut, nyeri suhu
reseptor viscera
C Panas, dingin, Panas, Panas, - <15 0,5-20
polimodal, nyeri dingin, dingin,
mekanik, nyeri mekanik, nyeri
suhu nyeri terbakar
suhu,
nyeri
kimiawi,
nyeri
mekanik
ENMG pada Neuropati Diabetika - 7
IV. KELAINAN PATOLOGIK NEUROPATI DIABETIKA
Secara morfologik kelainan sel saraf pada neuropati diabetika ini terdapat pada sel-sel
schwann selain mielin dan akson. Kelainan yang terjadi terutama tergantung pada derajat dan
lamanya menginap DM. Perubahan patologis dasar dalam hubungannya dengan patofisiologi
neuropati diabetik meliputi demielinisasi segmental, degenerasi aksonal, dan degenerasi
Wallerian. 10,11
1. Demielinisasi segmental
Segmen-segmen internodal saraf perifer mengalami demielinisasi, sedang akson
masih dalam keadaan utuh. Meskipun demielinisasi telah terjadi secara luas , namun sering
kali aksonnya tidak mengalami perubahan degenerasi. 12
Serabut saraf setelah mengalami demielinisasi seringkali menunjukkan adanya
proses regenerasi berupa remielinisasi, jumlah sel schwan akan bertambah banyak. Jika
proses patologis tersebut berlangsung secara kronis dengan proses dimielinisasi dan
remielinisasi yang berulang-ulang, akan terjadi proliferasi yang konsentrik dari sel schwann,
sehingga sau struktur seperti lapisan bawang merah yang disebut “onion bulp”, yang dengan
palpasi akan teraba benjolan-benjolan pada saraf. 13
ENMG pada Neuropati Diabetika - 8
2. Degenerasi aksonal
Penyebab degenerasi aksonal berupa gangguan nutrisi, metabolik atau toksik sehinga
mengakibatkan gangguan metabolisme badan sel, transpor aksonal serta fungsi - fungsi
lainnya. Bagian ujung distal akson yang pertama mengalami degenerasi dan apabila proses
berlanjut degenerasi akan berjalan ke arah proksimal. Proses ini menimbulkan suatu keadaan
yang dikenal sebagai “dying back neuropathy”. 11
3. Degenerasi Wallerian
Suatu trauma mekanik, khemis, termis ataupun iskemik lokal yang menyebabkan
terputusnya satu serabut saraf secara mendadak, akan diikuti oleh suatu proses degenerasi
aksonal di sebelah distal tempat terjadinya perlukaan, yang kemudian diikuti terputusnya
mielin secara sekunder. Proses tersebut terkenal dengan degenerasi Walerian. Kelainan ini
mulai timbul antara 12-36 jam setelah setelah terjadi perlukaan saraf. Perubahan awal
didapatkan pada akson yang terletak di dalam atau disekitar nodus Renvier sepanjang saraf
di sebelah distal dari tempat perlukaan. Perubahan yang sama juga terjadi pada akson di
sekeliling nodus Renvier tepat di sebelah proksimal dari tempat perlukaan. 10,13
Sel Schwann pada bagian ini akan mengalami proliferasi hebat. Makrofag endoneuron
akan membantu sel Schwann dalam menghancurkan mielin yang rusak. Selubung mielin akan
mulai pecah dan berbentuk oval (ellipsoid). Ukuran mielin yang mengalami kerusakan dapat
berguna untuk melihat lamanya lesi (dengan biopsi saraf). Lamina basalis sel schwann pada
bagian distal dari lesi yang rusak, sehingga permukaannya dilapisi langsung
galaktoserebrosida. Jumlah protein mielin dari sel schwann menurun drastis. Akson sebelah
ENMG pada Neuropati Diabetika - 9
distal dari lesi hancur, aksoplasma dan aksolema berubah menjadi butir butir debris dalam
24-48 jam setelah terjadinya lesi dan butiran tersebut dikelilingi mielin yang pecah,
selanjutnya akan dihancurkan oleh makrofag. 11,13
Perubahan degenerasi yang mengikuti robekan aksonal biasanya membaik dengan
rangkaian respon perbaikan. Dalam menyelubungi akson yang tumbuh, sel schwann akan
memperbaiki lamina basalis dan mengaktifkan reseptor pertumbuhan saraf sehingga terjadi
adhesi molekul-molekul sel fibroblas pada daerah lesi akan memperbesar produksi kolagen
intersisial dan membentuk kerangka kolagen yang dibutuhkan untuk menyelubungi akson dan
sel schwann.11
Degenerasi Wallerian
ENMG pada Neuropati Diabetika - 10
Kelainan patologik neuropati diabetika
Dari aspek patologi, neuropati diabetika dapat dibedakan menjadi neuropati yang
lebih menonjol mengenai serabut saraf besar (predominantly large fiber desease) dan
neuropati yang lebih menonjol mengenai serabu saraf kecil (predominantly small fiber
desease). 9
Pada gangguan serabut saraf besar lebih nyata terjadinya demielinisasi segmental dan
remielinisasi dari pada degnerasi aksonal. Sebaliknya tipe gangguan serabut saraf kecil lebih
jelas terlihat adanya degenerasi aksonal, dan demielinisasi biasanya terjadi sekunder. 9
Kerusakan serabut saraf pada umumnya dimulai dari distal sampai proksimal ,
sedangkan proses perbaikan dimulai dari proksimal ke distal. Oleh karena itu pada umumnya
lesi distal paling banyak ditemukan, seperti pada distal symmetric polyneuropathy dan saraf
terpanjang seperti yang terlihat pada pasien dengan lesi pada ibu jari kaki yang kemudian
menjalar ke bagian proksimal. Dibandingkan dengan serabut saraf dengan diameter besar,
terlihat bahwa pada awalnya lesi adalah serabut saraf kecil. 9
Penderita neuropati diabetika dengan keluhan nyeri yang berat (terutama pada kaki)
umumnya menunjukkan kelainan neurologik yang ringan berupa gangguan sensorik bagian
distal kaki sedangkan refleks tendo masih dalam batas normal. Pasien neuropati diabetika
tanpa nyeri sering menunjukkan gejala neurologik seperti refleks tendo yang negatif. 9
Apakah hal tersebut sesuai dengan dinamika proses degenerasi, masih menjadi
pertanyaan. Fungsi serabut saraf adalah sebagai penghantar impuls. Adanya gangguan fungsi
penghantar impuls memacu atau mengaktivasi program survival atau kematian. Dengan
demikian dapat dimengerti, bila lesi yang diderita pasien cukup berat maka yang aktif adalah
ENMG pada Neuropati Diabetika - 11
program kematian neuron. Kematian neuron menyebabkan timbulnya gejala negatif dari
sistem saraf seperti gangguan sensorik dengan manifestasi berupa anestesi , analgesi,
gangguan motorik berupa kelumpuhan atau gangguan otonom berupa impotensi. Akan tetapi
bila lesi ringan yang biasa terjadi pada pasien neuropati atau berupa demielinasi segmental
dapat timbul degenerasi akson. Respon ini menyebabkan terjadinya perubahan fenotip untuk
mempersiapkan proses regenerasi. 4
Proses regenerasi menimbulkan distorsi dari signal, seperti munculnya reseptor,
saluran ion baru, sprouting ujung saraf dengan neuromanya, yang kesemuanya dapat
menimbulkan nyeri. Proses tersebut pada pemeriksaan biopsi saraf pada penderita neuropati
diabetika dengan nyeri berat, di mana tampak adanya degenerasi serabut saraf aferen yang
dengan atau tanpa mielin dengan tunas-tunas barunya. 4
ENMG pada Neuropati Diabetika - 12
V. PATOFISIOLOGI NEUROPATI DIABETIKA
Banyak teori yang dikemukakan oleh para ahli tentang patofisiologi terjadi neuropati
diabetika, namun semuanya sampai sekarang belum diketahui sepenuhnya. Berbagai penelitian
menunjukkan bahwa mekanisme terjadinya polineuropati pada pasien diabetes sangatlah
kompleks. Faktor-faktor etiologi neuropati diabetika diduga adalah vaskular, berkenaan dengan
metabolisme, neurotrofik dan imunologik. Tampaknya terdapat kecenderungan suatu
multifaktorial pathogenesis yang terjadi pada neuropati diabetika. Polineuropati dapat terjadi
sebagai akibat dari peningkatan stres oksidatif dan radikal bebas dari produk akhir glikosilasi,
akumulasi polyol, dan penurunan kadar nitrit oxide (berdampak pada disfungsi endotel).
Polineuropati juga diakibatkan oleh penurunan aktivitas pompa natrium dan peningkatan kadar
homosistein. Pada pasien diabetes dijumpai pula penurunan kemampuan mekanisme regenerasi
dan ditandai oleh penurunan faktor pertumbuhan saraf. 3
Beberapa teori yang diterima adalah :
1. Teori Vaskuler
2. Teori Metabolik :
a. Penimbunan Sorbitol
b. Penurunan kadar Mioinositol
c. Glikosilasi non enzimatik
3. Teori Hipoksia
4. Teori Hormonal
5. Teori Osmotik
6. Teori Nerve Growth Factor (NGF)
7. Teori Autoimun
1. Teori Vaskular
Pada pasien neuropati diabetika dapat terjadi penurunan aliran darah ke endoneurium
yang disebabkan oleh adanya resistensi pembuluh darah akibat hiperglikemia. Biopsi nervus
suralis pada pasien neuropati diabetika ditemukan adanya penebalan pembuluh darah, agregasi
platelet, hiperplasia sel endotel dan pembuluh darah, yang kesemuanya dapat menyebabkan
iskemia. Iskemia juga dapat menyebabkan terganggunya transport aksonal, aktivitas Na +/ K+
ATPase yang akhirnya menimbulkan degenerasi akson.3,4
ENMG pada Neuropati Diabetika - 13
Pada pasien DM yang lama seringkali sudah terjadi mikroangiopati yang menjadi dasar
komplikasi kronik DM berupa retinopati, nefropati, dan neuropati. Makroangiopati akan
merubah fungsi dan struktur kapiler endoneural sehingga menurunkan penyediaan darah pada
saraf yang terkena (iskemik). Selain itu terjadi penebalan membran basalis dan hipertrofi sel
endotel yang menyebabkan kerusakan blood nerve barrier dan peningkatan permeabilitas sel
saraf sehingga metabolit-metabolit yang toksik masuk ke dalam sel saraf. 3,4
ENMG pada Neuropati Diabetika - 14
ENMG pada Neuropati Diabetika - 15
Pada iskemia lokal ditunjukkan dengan adanya gangguan vaskularisasi saraf secara
lokal. Ganguan tersebut meliputi penebalan membrana basalis, proliferasi sel endotel, dan
oklusi pembuluh darah. Terdapat juga bukti tentang penurunan tekanan oksigen endoneural
pada sural nerve penderita DM dengan polineuropati lanjut. Iskemia sendiri mempunyai
konsekuensi metabolik yang dapat dieksaserbasi oleh defisiensi insulin atau hiperglikemia.
Iskemia juga dapat menimbulkan stres oksidatif pada saraf, peningkatan spesies oksigen
reaktif, dan menyebabkan jejas pada saraf.14
2. Teori Metabolik
Pengendalian kadar glukosa darah sedini mungkin merupakan dasar pengobatan
terhadap DM dan pencegahan timbulnya komplikasi vaskuler. Kondisi hiperglikemia
menyebabkan glukosa dan metabolitnya dipakai beberapa jalur.
a. Jalur Polyol/ Polyol Pathway
Teori jalur polyol berperan dalam beberapa perubahan dengan metabolisme ini. Pada
status normoglikemik, kebanyakan glukosa intraseluler difosforilasi ke glukosa-6-phosphatase
oleh hexokinase, hanya sebagian kecil dari glukosa masuk jalur polyol. Pada kondisi-kondisi
hiperglikemia, hexokinase yang disaturasi, maka akan terjadi influx glukosa ke dalam jalur
polyol. Aldose reductase yang secara normal mempunyai fungsi mengurangi aldehid beracun
di dalam sel ke dalam alkohol non aktif, tetapi ketika konsentrasi glukosa di dalam sel menjadi
terlalu tinggi, aldose reductase juga mengurangi glukosa ke dalam jalur sorbitol, yang mana
kemudian dioksidasi menjadi fruktosa. Dalam proses mengurangi glukosa intraseluler tinggi ke
sorbitol, aldose reductase mengkonsumsi co-faktor NADPH (nicotinamide adenine
dinucleotide phosphate hydrolase), suatu co-faktor yang penting untuk memperbaharui
intracellular critical antioxidant, dan pengurangan glutathione. Dengan mengurangi jumlah
glutathione, jalur polyol meningkatkan kepekaan stress oksidatif intraseluler.
ENMG pada Neuropati Diabetika - 16
Berbagai jalur glukosa
Stres oksidatif berperan utama di dalam pathogenesis neuropati diabetika perifer. Ada
bukti peningkatan oksigen radikal bebas dan peningkatan beberapa penanda stres oksidatif
seperti malondialdehide dan lipid hydroxyperoxide pada penderita neuropati diabetika.
Indikator kuat untuk membuktikan bagaimana peran stres oksidatif dalam neuropati diabetika,
dibuktikan oleh beberapa penelitian mengenai penggunaan antioksidan baik pada binatang
percobaan maupun pada pasien.
Jalur Polyol
ENMG pada Neuropati Diabetika - 17
Sorbitol sesudah dioksidasi sorbitol dehydrogenase menjadi fruktosa, mengalami
degradasi secara perlahan dan tidak cukup menembus ke membran sel. Akumulasi sorbitol
intraseluler mengakibatkan perubahan osmotik yang berpotensi ke arah kerusakan sel. Adanya
peningkatan osmolalitas intraseluler, dalam kaitan aliran glukosa ke dalam jalur polyol dan
akumulasi sorbitol, sebagai akibatnya akan terjadi kompensasi pengurangan endoneural
osmolit taurine dan mioinositol untuk memelihara keseimbangan osmotik. Metabolit
intraseluler, seperti mioinositol menjadi berkurang dan mendorong ke arah kerusakan sel saraf.
Pada percobaan binatang penurunan mioinositol berkaitan dengan penurunan aktivitas Na+/ K+
ATPase dan memperlambat kecepatan konduksi saraf. 14
Metabolisme glukosa melalui jalur polyol ini terdiri atas dua reaksi : 1) reduksi glukosa
menjadi sorbitol oleh enzim aldose reductase; 2) oksidasi sorbitol menjadi fruktosa oleh enzim
sorbitol dehydrogenase. Pada keadaan normal hanya sebagian kecil metabolisme glukosa yang
melalui jalur ini. Pada keadaan hiperglikemia terjadi peningkatan glukosa intraseluler yang
berakibat meningkatnya jalur ini. Sorbitol dan fruktosa bersifat osmotik sehingga menarik air,
yang akan menimbulkan edema pada sel Schwan dan rusaknya akson. Kerusakan ini terutama
mengakibatkan gangguan penghantaran impuls saraf. 4
Mioinositol ialah suatu heksitol siklik yang merupakan bahan utama membran
fosfolipid dan merupakan komponen dari vitamin B. Mioinositol berperan dalam transmisi
impuls, transport elektrolit dan sekresi peptida. Dalam keadaan normal kadar mioinositol
4
dalam saraf kurang lebih 100 kali dari kadamya dalam plasma.
ENMG pada Neuropati Diabetika - 18
Hiperglikemi diduga menurunkan konsentrasi mioinositol melalui 2 cara ; 1) glukosa
seeara kompetitif menghambat transport aktif mioinositol oleh saraf, yang tergantung dari
natrium dan energi, 2) Peningkatan aktivitas jalur poliol di dalam sel saraf menyebabkan
hilangnya mioinositol saraf Karena mioinositol berfungsi dalam transmisi impuls saraf,
akibatnya akan terjadi gangguan hantaran saraf baik motorik maupun sensorik.4
b. Teori Advanced Glycosilation End Products (AGEs)
Peningkatan glukosa intraseluler menyebabkan pembentukan advanced glycosylation
end products (AGEs) melalui glikolisasi non-enzimatik pada protein seluler. Glikolisasi dan
protein jaringan menyebabkan pembentukan AGEs. Glikolisasi non-enzimatik ini merupakan
hasil interaksi glukosa dengan kelompok amino pada protein. Pada hiperglikemia kronis
beberapa kelebihan glukosa berkombinasi dengan asam amino pada sirkulasi atau protein
jaringan. Proses ini pada awalnya membentuk produk glikosilasi awal yang reversibel dan
selanjutnya membentuk AGEs yang ireversibel. Konsentrasi AGEs meningkat pada penderita
DM. Pada endotel mikrovaskuler manusia, AGEs menghambat produksi prostasiklin dan
menginduksi PAI-1 (Plasminogen Activator Inhibitor-1) dan akibatnya terjadi agregasi
trombosit dan stabilisasi fibrin, memudahkan thrombosis. Mikrotrombus yang dirangsang oleh
AGEs berakibat hipoksia local dan meningkatkan angiogenesis dan akhirnya mikroangiopati.
Secara spesifik AGEs juga mempercepat aterosklerosis, menyebabkan disfugsi glomerulus,
menurunkan sintesis nitrit oksida, menginduksi disfungsi endotel, dan mengganggu komposisi
dan struktur matriks ekstrasel. 3
ENMG pada Neuropati Diabetika - 19
Pembentukan AGEs
Kondisi hipeglikemia yang berlangsung lama akan menyebabkan terjadinya proses
glikosilasi protein dengan hasil akhir terbentuknya advanced glycosylation end products
(AGEs) yang ireversibel dan sangat toksik yang dapat mengubah protein tubuh. Tiga
mekanisme AGE sehingga dapat mengakibatkan perubahan patologis adalah : 1) terbentuknya
AGE intraseluler dengan cepat oleh glukosa, fruktosa, dan bahan perantara sangat reaktif dari
jalur metabolik yang secara langsung akan mengubah fungsi protein pada jaringan target; 2)
AGE dapat mengubah alur tranduksi sinyal termasuk ligan pada matrik ekstraseluler; 3) AGE
dapat mengubah tingkat ekspresi gen melalui reseptor spesifik AGE. Akumulasi AGE pada
hewan yang dibuat DM berhubungan dengan defek pada respon vasodilator Nitric Oxyde (NO).
Glikosilasi dari protein saraf ini akan menyebabkan terbentuknya glycosylated myelin yang
mempunyai reseptor spesifik dan akan difagositosis oleh makrofag. Serangan sel-sel makrofag
tersebut akan menyebabkan hilangnya nielin pada saraf tepi, dengan akibat terjadinya
gangguan fungsi sel saraf tersebut. 4
c. Jalur Aktivasi Protein Kinase C
ENMG pada Neuropati Diabetika - 20
Aktivasi protein kinase C (PKC) juga berperan dalam pathogenesis neuropati perifer
diabetika. Hiperglikemia di dalam sel meningkatkan sintesis atau pembentukan diacylglycerol
(DAG) dan selanjutnya peningkatan protein kinase C. Protein kinase juga diaktifkan oleh stress
oksidatif dan advanced glycosylation end products (AGEs).
Efek peningkatan PKC
Aktivasi PKC menyebabkan peningkatan permeabilitas vaskuler, gangguan sintesis
nitric oxide (NO) dan perubahan aliran darah. Ketika PKC diaktifkan oleh hiperglikemia
intraseluler, mempunyai defek pada beberapa ekspresi genetik. Vasodilator yang memproduksi
endothelial nitric oyde synthase (eNOS) berkurang, sedangkan vasokonstriktor endothelin-1
(ET-1) akan meningkat. Transformasi Growth Factor β (TGF β) dan Plasminogen Activator
Inhibitor-1 (PAI-1) juga meningkat. Dalam endothelial sel, PKC juga mengaktifkan nuclear
factor kB (NFkB) suatu faktor transkripsi yang dirinya sendiri mengaktifkan banyak gen
proinflamasi di dalam pembuluh darah.
ENMG pada Neuropati Diabetika - 21
Skema teori metabolik
3. Teori Hipoksia
Hipotesis ini dikembangkan dari teori vaskuler dan teori metabolik, dimana perubahan
vaskuler dan perubahan metabolik saling terkait satu sama lain. Hiperglikemia kronik
menyebabkan perubahan-perubahan metabolik yaitu : 1) perubahan pelepasan oksigen dari sel
darah merah; 2) perubahan pola aliran darah mikrovaskuler; 3) perubahan mikrovaskuler itu
sendiri. Secara keseluruhan menyebabkan mikrohipoksia endoneuron yang mempengaruhi
perubahan-perubahan struktural dan fungsional pada serabut-serabut saraf.4
Aliran darah yang menuju ke saraf perifer tikus yang dibuat menderita DM berkurang
akibat terjadinya mikroangiopati dan hiperviskositas. Keadaan ini akan didapatkan penurunan
oksigen endoneuronal yang selanjutnya akan menurunkan kecepatan saraf, kandungan
mioinositol, transport aksoplasmik, aktivitas Na-K-ATPase dan konsumsi oksigen.
Berkurangnya oksigen ini akan menyebabkan kerusakan saraf. 4
4. Teori Hormonal
Fungsi saraf perifer pada polineuropati diabetika dipengaruhi oleh 3 hormon : tiroksin,
testosterone, dan insulin. Williamson dkk mengamati bahwa ternyata pemberian tiroksin pada
tikus jantan DM dapat memperbaiki hantaran saraf motorik dan peningkatan aktivitas Na-K-
ATPase. Sedangkan pemberian insulin dengan maksud mencegah glukosa normal (euglikemia)
ternyata dapat mencegah neuropati diabetika.15
ENMG pada Neuropati Diabetika - 22
5. Teori Osmotik
Akibat hiperglikemia terjadi penimbunan sorbitol dan fruktosa melalui jalur polyol di
dalam sel Schwan yang menyebabkan akumulasi air di dalamnya dan terjadi peningkatan
tekanan osmotik di dalam sel Schwann. Hal ini akan mengakibatkan kerusakan sel saraf dan
selanjutnya terjadi demielinasi.4
Dengan alat-alat magnetic resonance proton imaging dan magnetic resonance
spectroscopy yang sangat sensitif dengan keadaan hidrasi jaringan, didapatkan bahwa
neuropati DM pada pemeriksaan nervus suralis invivo didapatkan nerve hidration lebih tinggi
daripada kontrol. Hasil ini mendukung teori bahwa pada neuropati DM terdapat tanda edema
saraf tepi.4
6. Teori Nerve Growth Factor (NGF)
Faktor neurotropic penting untuk pemeliharaan, pengembangan, dan regenerasi unsur-
unsur yang responsif dari saraf. Neurotrophic factor (NF) sangat penting untuk saraf dalam
mempertahankan perkembangan dan respon regenerasi Nerve Growth Factor (NGF) berupa
protein yang memberi dukungan besar terhadap kehidupan serabut saraf dan neuron simpatis.
Telah banyak dilakukan penelitian mengenai adanya faktor pertumbuhan saraf, yaitu suatu
protein yang berperan pada ketahanan hidup neuron sensorik serabut kecil dan neuron simpatik
sistem saraf perifer. Beberapa penelitian pada binatang menunjukkan adanya defisiensi
neurotropic sehingga menurunkan proses regenerasi saraf dan mengganggu pemeliharaan
saraf.. 12
ENMG pada Neuropati Diabetika - 23
Pada pasien dengan DM terjadi penurunan NGF sehingga transport aksonal yang
retrograde (dari organ target menuju badan sel) terganggu. Penurunan kadar NGF pada kulit
pasien DM berkorelasi positif dengan adanya gejala awal small fibers sensory neuropathy.
Pada banyak kasus, defisit yang paling awal, melibatkan serabut saraf yang kecil. Kelainan
morfologik yang telah dihubungkan dengan nyeri neuropatik meliputi axonal sprouting,
degenerasi axonal akut, degenerasi aktif serabut bermielin, dan tidak sebandingnya
pengurangan kaliber serabut saraf besar.12
7. Teori Autoimun
Faktor autoimun diduga berperanan dalam sebagian kejadian neuropati diabetika
terutama neuropati otonom. Berbagai autoantibodi terhadap komponen sel telah dideteksi pada
pasien DM. Bukti yang menyokong peran antibodi dalam mekanisme patogenik neuropati
diabetika adalah adanya antineural antibodies pada serum sebagian penyandang DM.
Autoantibodi yang beredar ini secara langsung dapat merusak struktur saraf motorik dan
sensorik. Peneliti-peneliti berpendapat bahwa pada neuropati diabetika sistem imun memiliki
target suatu antigen spesifik terhadap saraf perifer, dan kemungkinan juga pankreas.
Mekanisme humoral juga bisa berperan melalui aktivasi komplemen yang menyebabkan jejas
mikrovaskularisasi saraf. Adanya infiltrasi limfosit pada saraf beberapa penderita DM dengan
neuropati membuktikan patogenesis imunogenik. Selain itu pada sebagian pasien dengan
sindrom neuropati klinis proksimal ditemukan autoantibodi yang tertuju langsung pada
struktur saraf motorik dan sensorik.
Neuropati autoimun sebagai mekanisme teori pengembangan dari neuropati diabetik
telah menarik minat untuk dipelajari. Neuropati autoimun dapat muncul dari perubahan
imunologik sel endothelial kapiler. Teori ini juga mulai dapat dianggap benar atas dasar sukses
yang telah dilaporkan menggunakan immunoglobulin ke dalam pembuluh darah (IVIg) untuk
pengobatan neuropati diabetika.
ENMG pada Neuropati Diabetika - 24
Secara umum komplikasi diabetes melitus termasuk neuropati dapat terjadi melalui tiga hal :
1. Toksisitas glukosa
2. Disfungsi endotel
3. Perubahan biiokimiawi
1. Toksisitas glukosa
Kadar glukosa yang tinggi dapat mengganggu fungsi dan replikasi sel, termasuk sel
beta pankreas. Glukosa juga memiliki efek toksik langsung pada endotel dengan mengganggu
fungsi replikasi sel endotel sehingga jumlahnya akan berkurang dan kemudian meningkatkan
permeabilitas lapisan endotel, yang akan mnegakibatkan masuknya bahan-bahan yang berasal
dari sirkulasi darah ke dalam lapisan intima dan media.4
2. Disfungsi endotel
Endotel mempunyai peran yang sangat penting sebagai daerah antara sirkulsi dan
dinding vaskuler. Resistensi insulin, hierglikemia dan asam lemak bebas mempengaruhi fungsi
endotel dan mengurangi produksi NO. Karena NO merupakan kunci anti-aterogen maka
temuan ini mempunyai arti klinis yang penting dalam perkembangan komplikasi vaskuler.
Hiperglikemia dapat menyebabkan disfungsi endotel melalui 3 mekanisme yaitu ; 1) sintesis
Diacylglycerol (DAG) yang mengaktifkan protein kinase C (PKC); 2) peningkatan metabolism
aldose reductase; 3) pembentukan AGEs. 4
Peningkatan PKC oleh DAG kemudian akan merangsang sintesis dan daya kerja
prostanoid, yang dapat mengurangi produksi NO. Aktivitas aldose reductase dapat
menyebabkan peningkatan konversi NADPH yang tereduksi menjadi bentuk teroksidasi
(NADP) dan meningkatkan konversi NAD menjadi NADH. Pemakaian yang berlebihan
kofaktor NADPH, dapat menyebabkan pengurangan konversi glutation teroksidasi (GSSH)
menjadi bentuk reduksi (GSH). GSH merupakan suatu antioksidan seluler yang penting,
kekurangannya dapat menyebabkan terjadinya stres oksidatif. Stres oksidatif dianggap sebagai
faktor patogenik komplikasi diabetes karena produksi radikal bebas selama peningkatan kadar
glukosa akut dapat menyebabkan terjadinya glikasi yang labil, auto-oksidasi glukosa dan
aktivasi jalur polyol intraseluler yang kemudua dapat menyebabkan ketidakseimbangan rasio
NADH/ NAD dan mempermudah pembentukan radikal bebas. Kelainan metabolik ini semua
ENMG pada Neuropati Diabetika - 25
akan mengganggu produksi dan pembuangan serta respon NO, yang kemudian untuk jangka
panjang akan menyebabkan perubahan vaskuler.4
Penelitian mengenai AGE telah membuktikan bahwa kenaikan AGE yang cukup tinggi
dapat disebabkan oleh berbagai reaksi oksidatif termasuk peroksidase lipid. AGE dapat
terbentuk melalui oksidasi suatu produk yang disebut sebagai amadori (1 amino-1-deoksi
ketose) yang merupakan hasil reaksi glukosa dengan gugus amino protein. Pada dinding
pembuluh darah kecil maupun besar terjadi akumulasi penimbunan secara kontinu protein
plasma yang berasal dari AGE, dan keadaaan ini akan berperan pada proses penyempitan
lumen pembuluh darah. Disamping itu, AGE juga meningkatkan aktivitas prokoagulan,
pembentukan adhesion molecules (ICAM, VCAM, ELAM), meningkatkan stres oksidatif,
menstimulasi produksi faktor proinflamator serta menurunkan aktivitas NO. 4
3. Perubahan biokimiawi
Mekanisme yang dapat menerangkan bagaimana hiperglikemia dapat menyebabkan
kerusakan jaringan dan kemudian dapat menimbulkan sindrom klinis dapat dibagi menjadi 2
kategori : pertama, adalah terjadinya perubahan-perubahan yang cepat pada metabolit
intraseluler sebagai respon terhadapa hiperglikemia pada diabetes. Kelainan-kelainan ini
umumnya masih reversibel dan dapat kembali normal, bila glukosa darah kembali normal,
tetapi kelainan tersebut secara kumulatif masih dapat menyebabkan kerusakan jaringan yang
ireversibel. Sebagai contoh dari perubahan seperti ini adalah peningkatan metabolime polyol,
peningkatan sintesis DAG, perubahan status redoks intraseluler dan pembentukan AGE.
Kelainan metabolik ini dapat merusak secara langsung komponen seluler yang spesifik dari
jaringan yang rentan terhadap terjadinya komplikasi (misalnya akson atau sel Schwann saraf
perifer). Sebaliknya kelainan metabolik dapat pula merangsang kelainan reologik sistemik atau
local atau defek vasoaktif (NO) yang pada waktunya akan mengubah struktur dan atau fungsi
organ target.4
Kedua, perubahan yang terjadi secara lambat seperti yang terjadi pada moleku
ekstraseluler sebagai akibat dari kondisi hiperglikemi, menyebabkan terbentuknya produk
peroksidase lipid oleh AGE. Kelainan ini akan mengakibatkan disfungsi pada organ target
yang akan mengakibatkan kerusakan tidak langsung melalaui perubahan struktur dan fungsi
dari elemen mesenkimal penunjang atau mikrovaskuler.4
ENMG pada Neuropati Diabetika - 26
Selain hiperglikemia, faktor lain yang dapat menyebabkan degenerasi saraf perifer pada
penderita DM adalah iskemia saraf local dan defisiensi faktor neurotropic. Peran iskemia saraf
local ditunjukkkan dengan adanya gangguan pada vaskularisasi saraf secara local. Gangguan
tersebut meliputi penebalan membrane basalis, proliferasi sel endotel dan oklusi pembuluh
darah. Terdapat bukti penurunan tekanan oksigen endoneural pada nervus suralis penderita
neuropati diabetika. Hilangnya serabut saraf lokal pada neuropati diabetika menyerupai yang
terjadi setelah embolisasi mikrovaskuler atau vaskulitis. Iskemia sendiri memiliki konsekuensi
metabolik yang dapat dieksaserbasi oleh defisiensi insulin dan hiperglikemia. Iskemia juga
dapat menginduksi stres oksidatif dan timbul jejas pada saraf. Telah banyak dilakukan
penelitian mengenai adanya faktor pertumbuhan saraf, yaitu suatu protein yang berperan pada
ketahanan hidup neuron sensorik serabut keci dan neuron simpatik sistem saraf perifer.
Beberapa penelitian pada binatang menunjukkan adanya defisiensi faktor neurotropic sehingga
menurunkan proses regenerasi saraf dan mengganggu pemeliharaan saraf. Selain itu penurunan
faktor neurotropik juga menurunkan resistensi sel saraf terhadap jejas yang diakibatkan stres
oksidatif.4
ENMG pada Neuropati Diabetika - 27
Peran Stres Oksidatif pada Pathogenesis Neuropati Diabetika
Ketidakseimbangan radikal bebas dan antioksidan akan menyebabkan terjadinya stres
oksidatif yang berakibat pada kerusakan jaringan atau endotel. Stres oksidatif merupakan
modulator penting pada perkembangan komplikasi DM. Beberapa bukti ilmiah menunjukkan
adanya peningkatan kadar basal dari produksi radikal bebas dan penurunan antioksidan yang
memburuk seiring dengan peningkatan glukosa plasma sehingga terjadi stres oksidatif. Stres
oksidatif pada sistem saraf tepi dapat menyebabkan terjadinya neuropati diabetika. Stres
oksidatif berperan dalam patogenesis neuropati diabetika karena terjadinya defek
neurovaskuler hasil dari hipoksia endoneural dan serangkaian disfungsi saraf.16
Indikator kuat untuk membuktikan bagaimana peran stress oksidatif dalam neuropati
diabetika, dibuktikan oleh beberapa penelitian mengenai penggunaan antioksidan baik pada
binatang percobaan maupun pada pasien. Mekanisme yang menyebabkan sres oksidatif pada
hiperglikemik kronik dan perkembangan neuropati telah diperiksa pada model dengan
binatang. Stres oksidatif ini dihubungkan dengan perkembangan apoptosis pada neuron dan
menyokong sel glia dan kemudian dapat menyatukan mekanisme yang membuat perusakan
sistem saraf pada diabetes. 16
Stres oksidatif terjadi dalam sebuah sistem seluler saat produksi dari radikal bebas
melampaui kapasitas antioksidan dari sistem tersebut. Jika antioksidan seluler tidak
memindahkan radikal bebas, radikal bebas tersebut menyerang dan merusak protein, lipid, dan
asam nukleat. Oksidasi produk radikal bebas menurunkan aktifitas biologi, membuat hilangnya
energi metabolisme, sinyal sel, transport, dan fungsi-fungsi utama lainnya. Hasil produknya
juga membuat degradasi proteasome kemudian dapat menurunkan fungsi seluler. Akumulasi
dari beberapa kerusakan membuat sel mati melalui nekrotisasi atau mekanisme apoptosis. 16
Hiperglikemik kronik menyebabkan stress oksidatif pada jaringan cenderung pada
komplikasi pasien dengan diabetes. Metabolisme glukosa yang berlebihan menghasilkan
radikal bebas. Beberapa jenis radikal bebas diproduksi secara normal di dalam tubuh untuk
menjalankan beberapa fungsi spesifik. Superoxyde (O2), hydrogen peroxide (H2O2), dan nitric
oxide (NO) adalah tiga diantara radikal bebas ROS yang penting untuk fisiologi normal, tetapi
juga dipercaya mempercepat proses penuaan dan memediasi degenerasi seluler pada keadaan
sakit. 16
ENMG pada Neuropati Diabetika - 28
Peningkatan glukosa intrasel juga berperan dalam proses patologis. Glukosa dapat
bereaksi dengan Reactive Oxygen Species (ROS) dan akan membentuk karbonil. Karbonil
bereaksi dengan protein dan atau lemak akan menyebabkan pembentukan glikosidasi dan
liposidasi. Selain itu glukosa dapat juga membentuk karbonil secara langsung dengan protein
dan membentuk Advanced Glycosilation End Products (AGEs) yang berperan dalam stres
oksidatif dan dapat menyebabkan kerusakan sel.17
Peningkatan glukosa intrasel juga akan meningkatkan glikolisis dan aktivasi
Tricarboxylic Acid (TCA) sehingga menyebabkan ketidakseimbangan transport elektron ke
mitokondria dan mempercepat produksi superoxide. Superoxyde adalah radikal bebas yang
sangat reaktif dan dapat menimbulkan kerusakan jaringan. Superoxide juga berperan dalam
aktivasi protein kinase C (PKC) dengan cara merangsang sintesa diacylgycerol.17
Peningkatan produksi superoxide pada mitokondria selama kondisi hiperglikemia
menyebabkan peningkatan stres oksidatif. Selama hiperglikemia rasio antara Nicotinamide
Adenine Dinucleotide Phospal Hydrolase (NADPH)/ NAD+ menurun karena kelebihan
penggunaan NADPH untuk mengurangi pembentukan glukosa menjadi sorbitol. Sebagai
konsekuensinya pengurangan NADPH yang tersedia sebagai katalisator GSH reductase untuk
mempertahankan antioksidan GSH juga meningkatkan stres oksidatif. Peningkatan AGEs dan
pengikatan AGE pada reseptornya (RAGE) juga meningkatkan stres oksidatif. Peningkatan
ENMG pada Neuropati Diabetika - 29
formasi Diacylglycerol (DAG) pada jalur PKC menimbulkan stres oksidatif lewat aktivasi
bebas dari NADPH oxidase.4
Mekanisme yang menyebabkan stres oksidatif pada hiperglikemik kronik dan
perkembangan neuropati telah diperiksa pada model dengan binatang. Stres oksidatif ini
dihubungkan dengan perkembangan apoptosis pada neuron dan menyokong sel glia sehingga
dapat disatukan dengan mekanisme lain yang berperan dalam kerusakan sistem saraf pada
diabetes. 16
Pada binatang percobaan dampak terjadinya stres oksidatif pada sel glia akan
menyebabkan proses demielinasi di mana hal ini diterangkan dengan adanya penurunan Nerve
Conduction Velocity (NCV) dan manifestasinya berupa timbulnya gejala nyeri sedangkan pada
neuron akan menyebabkan aksonopati, penurunan kapasitas regenerasi dari akson sehingga
menimbulkan gejala negative pada neuropati diabetika perifer. 18
ENMG pada Neuropati Diabetika - 30
VI. DEFINISI
Neuropati diabetika adalah gejala dan/ atau tanda dari disfungsi saraf perifer dari
penderita diabetes tanpa adanya penyebab lain selain diabetes melitus setelah dilakukan ekslusi
penyebab yang lainnya. Polineuropati diabetika menggambarkan keterlibatan banyak saraf tepi
dan distribusinya umumnya bilateral simetris meliputi gangguan sensorik, motorik, maupun
otonom.19
Istilah neuropati merupakan terminologi yang luas, dimana saraf tepi mengalami
gangguan fungsi yang bisa disebabkan berbagai faktor antara lain metabolik, trauma,
entrapment (jepitan), penyakit defisiensi, keracunan (zat kimia toksik, logam berat), gangguan
imunologis bahkan etiologi yang sifatnya genetic. Neuropati diabetika adalah keadaan dimana
saraf tepi mengalami gangguan fungsi akibat kerusakan seluler ataupun molekuler yang
etiologinya karena penyakit diabetes melitus (DM). Sedangkan istilah polineuropati diabetika
menggambarkan keterlibatan banyak saraf tepi dan distribusinya umumnya bilateral simetris
meliputi gangguan motoric, sensorik maupun otonom.20,21
VII. MANIFESTASI KLINIS NEUROPATI DIABETIKA
ENMG pada Neuropati Diabetika - 31
Manifestasi klinis neuropati diabetika dapat berupa variasi luas dari berbagai gejala
sensorik, motorik, dan otonom. Gejala neuropati diabetika mencakup sensasi nyeri, mati rasa,
kesemutan, terbakar atau menusuk-nusuk yang dimulai pada kaki. Pada tahap lanjutan tangan
bisa terpengaruh juga. Pada beberapa kasus neuropati diabetika, sensasi yang abnormal dapat
meluas ke lengan, kaki, dan badan (truncal neuropathy). 1,2
Polineuropati diabetika merupakan neuropati diabetika yang paling sering terjadi. Pada
pasien – pasien DM tipe II, 59 % menunjukkan berbagai polineuropati, 45 % diantaranya
menderita polineuropati diabetika. Gejala yang mudah dikenal adalah kelainan yang sifatnya
simetris. Gangguan sensorik lebih nyata dibanding kelainan motorik dan sudah terlihat pada
awal penyakit. Ditandai dengan hilangnya akson dan serabut saraf terpanjang terkena terlebih
dahulu. Umumnya gejala nyeri, parestesi dan hilang rasa (baal) timbul ketika malam hari. Khas
diawali dengan dari jari kaki berjalan ke proksimal tungkai. Seiring memberatnya penyakit jari
tangan dan lengan terkena sehingga memberi gambaran “sarung tangan dan kaos kaki”.
Kelainan ini dapat mengenai saraf sensoris, motor, dan fungsi otonom dengan bermacam-
macam derajat tingkat, dengan predominan terutama disfungsi sensoris.22
Kelemahan otot-otot tungkai dan penurunan reflek lutut dan tumit terjadi lebih lambat.
Adanya nyeri dan menurunnya rasa terhadap temperatur melibatkan serabut saraf kecil (small
fiber neuropathy) dan merupakan predisposisi terjadinya ulkus kaki. Gangguan propioseptif,
rasa getar dan gaya berjalan (sensory ataxia gait) menunjukkan keterlibatan serabut saraf
ukuran besar (large fiber neuropathy). Disfungsi otonom yang timbul adalah adanya
anhidrosis, atonia kandung kemih dan pupil reaksi lambat. Awitan gejala perlahan sebagai
gejala negatif dan/ atau positif. Serabut saraf berukuran besar dan kecil terkena walaupun
manifestasi dini yang muncul mungkin dari serabut kecil. 22,23,24
Gambaran klinis polineuropati diabetika secara garis besar dibagi dalam :
1. Gejala Sensorik
Gejala sensorik lebih sering pada segmen distal anggota gerak, dan lebih sering pada
tungkai daripada lengan. Akibat disfungsi saraf sensorik, dapat menimbulkan simtom positif,
simtom negatif, atau kombinasi keduanya.10,24
Keluhan sensorik yang termasuk simtom positif adalah : parestesi atau “gringgingan”,
rasa seperti terbakar, nyeri seperti tertusuk, rasa gatal. Sedang keluhan sensorik yang termasuk
simtom negatif adalah : mati rasa, rasa tebal (hipestesi), seperti mengenakan kaos kaki, seperti
ENMG pada Neuropati Diabetika - 32
berjalan tidak menginjak tanah. SImtom-simtom positif biasanya cenderung menjadi berat pada
malam hari.25
Sebagian besar kasus polineuropati, seluruh modalitas sensorik (raba-tekan, nyeri dan
suhu, getar serta posisi sendi) terganggu atau menghilang, meskipun kadang-kadang satu atau
dua modalitas terganggu dengan proporsi yang lebih bila dibanding dengan modalitas
lainnya.10
Pada pemeriksaan sensorik pasien-pasien dengan polineuropati diabetika pada serabut
saraf yang besar, sering didapatkan gangguan menilai sentuhan ringan dengan pola distribusi
“kaus kaki”, menurun atau hilangnya sensasi getar pada kaki, sedang sensasi suhu relative
masih baik. Pada kasus yang berat, dapat ditemukan gangguan sensasi posisi sendi atau
gangguan proprioseptif.26
Pada pola serabut kecil, tanda yang menonjol gangguan pada sensasi nyeri kulit dan
nyeri dalam, serta sensasi suhu pada kaki. Pada pemeriksaan reflek-reflek tendon, hampir
semua kepustakaan menyatakan adanya penurunan atau hilangnya reflek-reflek tersebut,
terutama refleks patella dan refleks tendo Achilles. 26
2. Gejala Motorik
Gejala motorik adalah keluhan yang disampaikan oleh penderita, sebagai akibat
kelemahan otot-otot yang berfungsi sebagai alat gerak aktif dari organ tertentu tubuh kita.
Kelemahan otot tersebut disebabkan karena terlibatnya serabut-serabut saraf motorik pada
neuropati diabetika.27
Distribusi kelemahan atau paralisis otot pada polineuropati diabetika adalah khas.
Biasanya otot-otot kaki dan tungkai bawah yang pertama kali terkena dan kurang berat. Pola
ini dapat dijelaskan dengan pathogenesis dari “dying back neuropathy” atau “distal
axonopathy.”10,28
Pendekatan yang lebih praktis untuk pemeriksaan motorik pada pasien-pasien dengan
polineuropati diabetika adalah dengan pemberian skor kekuatan otot secara klinis. Kekuatan
otot dinilai dengan gradasi 0-5.
0 : tidak didapatkan adanya kontraksi otot.
1 : didapatkan sedikit kontraksi otot.
2 : pergerakan aktif terbatas, tidak mampu melawan gaya berat.
3 : pergerakan aktif melawan gaya berat
4 :pergerakan aktif melawan gaya berat dan tahanan ringan.
ENMG pada Neuropati Diabetika - 33
5 : pergerakan aktif melawan tahanan kuat tanpa adanya kelelahan.
Pada penderita polineuropati diabetika, kadang-kadang didapatkan kelemahan terutama
pada otot-otot distal, yang tidak sampai menyebabkan drop foot. Selain kekuatannya, perlu
juga diperiksa tonus otot yang biasanya menurun, serta diperiksa adanya atrofi atau tidak. 27
3. Gejala Otonom
Akibat terlibatnya serabut-serabut saraf otonom pada polineuropati diabetika dapat
menimbulkan berbagai keluhan yang disampaikan penderita. Karena dapat mengenai semua
sistem simpatis maupun parasimpatis, maka keluhan yang disampaikan sangat bervariasi.
Keluhan-keluhan tersebut meliputi antara lain :27
Kardiovaskuler : pusing, pingsan (hipotensi ortostatik)
Sudomotor : keringat sedikit, keringat berlebihan pada tempat tertentu keringat
berlebihan sewaktu makan, kulit kering.
Pupil : adaptasi jelek di tempat terang, tidak tahan sinar yang terang.
Seksual : impotensia, ejakulasi retrograde, tidak dapat orgasme.
Kandung kemih : inkontinensia uri, urin menetes, rasa tidak puas setelah kencing.
Gastrointestinal : tumpah-tumpah, diare malam hari, konstipasi.
Rangkuman gejala pada neuropati diabetika
ENMG pada Neuropati Diabetika - 34
Sistem Keluhan pada
Sensorik
Gejala Negatif Baal, geli, seperti pakai sarung tangan, hilang keseimbangan
(mata tertutup ), kurang tangkas, sulit menemukan atau
mengenal barang di dalam kantong / tas, cedera tanpa nyeri ,
borok.
Gejala Positif Rasa terbakar, ditusuk, ditikam, kesetrum, disobek, tegang ,
diikat, kulit menjadi sensitif bila terusap.
Motorik
Kelumpuhan Distal Gerakan halus tangan terganggu, sulit putar kunci / buka
stoples, jari tertekuk, tersandung, kedua kaki bertabrakan.
Kelumpuhan Proksimal Sulit naik tangga, sulit bangkit dari kursi atau lantai, terjatuh
sulit bekerja dengan atau mengangkat lengan atas diatas
bahu.
Otonom
Sudomotor Tidak berkeringat, keringat banyak setempat, berkeringat
saat makan, kulit kering.
Kardiovascular Melayang pada posisi tegak, pingsan, sinkop saat BAK /
batuk/ kegiatan fisik.
Seksual Impoten, sulit ejakulasi, ejakulasi retrograd, sulit orgasme.
Sulit menahan BAB /BAK ngompol, anyang-anyangan,
BAB /BAK muntah (terutama bila makan tertahan), diare malam hari,
sulit BAB (konstipasi).
Pupil Sulit adaptasi gelap / terang
ENMG pada Neuropati Diabetika - 35
VIII. KLASIFIKASI NEUROPATI DIABETIKA
Neuropati diabetika mempunyai gambaran klinis yang sangat luas, sehingga muncul
berbagai klasifikasi. Namun kebanyakan para ahli menerima klasifikasi yang diusulkan
Thomas (1997) sebagaimana tertera di bawah ini.
Classification of Diabetic Neuropathy
A. Diffuse Neuropathy
1. Distal symmetric sensorimotor polyneuropathy
2. Autonomic Neuropathy
a. Sudomotor neuropathy
b. Cardiovascular autonomic neuropathy
c. Gastrointestinal neuropathy
d. Genitourinary neuropathy
3. Symmetric proximal lower limb motor neuropathy (amyotrophy)
B. Focal Neuropathy
1. Cranial Neuropathy
2. Radiculopathy/ Plexopathy
3. Entrapment Neuropathy
4. Asymmetric lower limb motor neuropathy (amyotrophy)
ENMG pada Neuropati Diabetika - 36
A. Diffuse Neuropathy
1. Distal symmetric sensorimotor polyneuropathy / Polineuropati Simetris Distal
Polineuropati distal yang terbanyak adalah polineuropati sensoris simetris distal.
Merupakan 75% dari neuropati diabetika. Gangguan sensorik selalu lebih nyata dibanding
kelainan motorik dan sudah terlihat pada awal penyakit. Ditandai dengan hilangnya akson
dan serabut saraf terpanjang terkena terlebih dulu. Umumnya gejala nyeri, parastesi dan
hilang rasa timbul ketika malam hari. Khas diawali dari jari kaki berjalan ke proksimal
tungkai. Dengan memberatnya penyakit jari tangan dan lengan terkena sehingga memberi
gambaran “sarung tangan dan kaos kaki”. Dapat mengenai saraf sensorik, motor dan fungsi
otonomik dengan bermacam-macam derajat tingkat, dengan predominan terutama disfungsi
sensoris. Kelemahan otot-otot tungkai dan penurunan reflek lutut dan tumit terjadi lebih
lambat. Adanya nyeri dan menurunnya rasa terhadap temperatur melibatkan serabut sarabut
saraf kecil (small fiber neuropathy) dan merupakan predosposisi terjadinya ulkus kaki.
Gangguan propioseptif, rasa getar dan gaya berjalan (sensory ataxia gait) menunjukkan
keterlibatan dari serabut saraf ukuran besar (large fiber neuropathy). Disfungsi otonom yang
timbul adalah adanya anhidrosis, atonia kandung kencing dan pupil reaksi lambat. Awitan
gejala perlahan sebagai gejala negatif dan atau positif. Serabut saraf berukuran besar dan kecil
terkena walaupun manifestasi dini yang muncul mungkin dari serabut kecil.22,23
ENMG pada Neuropati Diabetika - 37
a. Neuropati serabut kecil (small-fiber neuropathy)
Bila serabut berukuran kecil (serabut A delta dan C) terkena timbul gejala positif
berupa nyeri neuropatik spontan atau dibangkitkan. Nyeri spontan berupa rasa terbakar dan
pedih konstan, nyeri seperti ditusuk, ditekan, kesetrum, disobek, parastesi, disestesi. Nyeri
dibangkitkan dengan stimulus berupa hiperalgesia dan alodinia. Hilangnya sensasi nyeri dan
sensasi temperatur, maka kaki akan dingin, mempunyai resiko terjadinya foot ulcer.
Umumnya gejala positif berupa nyeri ringan sampai sedang. Awitan subakut atau perlahan
kemudian progresif, menetap atau mereda walaupun dapat akut dan kemudian remisi. Gejala
intermiten terasa malam hari atau saat istirahat. 22,23
b. Neuropati serabut besar (large-fiber neuropathy)
Terkenanya serabut ukuran besar menimbulkan gejala negatif berupa baal yang
progresif. Pasien rentan cedera, ulkus atau luka bakar. Pada stadium lanjut mengakibatkan
gangguan propioseptif. Presepsi getar melemah, hilangnya sensasi posisi, kehilangan
keseimbangan, hilangnya atau menurunnya reflek tendon . Keseimbangan terganggu terutama
malam hari atau saat mata tertutup. Manifestasi klinis lain, deformitas claw toe,
neuroarthropati, disertai nyeri relatif ringan. 22,23
Gangguan motorik pada stadium lanjut. Dimulai parese dorsofleksi jari kaki dan otot
intrinsik tangan . Secara bertahap akan mengenai tungkai bawah. Jarang parese bagian
proksimal lutut dan siku. Atrofi ditemukan pada otot intriksik tangan dan kaki. Bila gangguan
motorik lebih berat perlu dipikirkan cronic inflammatory demyelinating polineuropathy. 22,23
Nyeri Neuropati Diabetika Akut
Acute painful neuropathy (nyeri neuropati perifer akut) adalah variasi dari
polineuropati simetris distal. Gejala berupa nyeri hebat dan akut seperti terbakar,pedih,
tersetrum atau alodinia yang tiada henti pada tungkai dan memburuk pada malam hari.
Pasien bisa menjadi depresi, anoreksia dan penurunan berat badan. Pada pemeriksaan hanya
ditemukan gangguan minimal rasa suhu, sedangkan reflek tendon tetap baik,tidak dijumpai
baal dan parese. 22,23
Keadaan ini dijumpai pada diabetes tidak terkendali atau tidak terdiagnosis atau
timbul saat penanganan diabetes dengan pengendalian kadar glukosa secara ketat. Diduga
gangguan metabolisme sebagai faktor pencetus. Nyeri mereda dalam beberapa bulan dengan
pengendalian kadar glukosa secara lebih perlahan kearah normoglikemia dan sejalan dengan
regenerasi aksonal. Diduga gangguan metabolisme merupakan faktor pencetus. 22,23
ENMG pada Neuropati Diabetika - 38
2. Autonomic Neuropathy/ Neuropati otonom
Neuropati otonom ditemukan pada 40% pasien diabetes lebih dari 10 tahun. Ada yang
berpendapat gangguan otonom selalu dijumpai pada DM tipe I dengan polineuropati sensoris
distal. Kelainan saraf parasimpatis lebih dini dan berat dibanding saraf simpatis. Gangguan
otonom berupa abnormalitas pupil, gangguan fungsi sudomotor, sistem kardiavaskular,
sistem genitourinaria dan fungsi seksual yang menurun serta gangguan pada traktus
gastrointestinal. 22,23
3. Symmetric proximal lower limb motor neuropathy (amyotrophy)/
Pleksopati, Amiotropi Diabetika
Nama lainnya adalah neuropati motorik proksimal, neuropati femoral. Khas pada usia
pertengahan atau orang tua dengan NIDDM. Awitan dalam beberapa hari atau minggu,
timbul nyeri tajam, menusuk di daerah lumbosakral serta paha yang simetris. Diikuti parese
dan atrofi otot proksimal quadriceps femoris, ileopsoas, dan otot abductor paha disertai reflek
patela menurun. Pada pemeriksaan dapat ditemukan hipestesi yang minimal pada persarafan
nervus femoralis. Perbaikan yang terjadi 12 bulan, mungkin dengan gejala sisa. 22,29
B. Focal Neuropathy
1. Cranial Neuropathy/ Neuropati Kranial
Sering pada pasien DM tipe II dengan pengendalian glukosa yang buruk. Saraf yang
mungkin terkena nervus III, nervus IV, nervus VI, dan nervus VII. Paling sering terjadi
opthalmoplegi nervus III akut tanpa kontriksi pupil dan lebih 50% disertai nyeri periorbital
serta dahi. Bila mengenai nervus VII sulit dibedakan dengan Bell’s palsy. Umumnya diatas
50 thn. Patogenesisnya adalah iskemia di bagian sentral fasikulus saraf sehingga serabut
26
parasimpatis yang terletak lebih perifer selamat. Remisi dapat terjadi dalam 3 - 6 bulan.
2. Radiculopathy/ Plexopathy (Radikulopati / Poliradikulopati Dabetika)
Jarang dijumpai pada pasien usia dibawah 40 tahun dan setengahnya disertai
penurunan berat badan. Monoradikulopati paling sering didaerah torakal dan lumbal atas
unilateral. Gejala utama berupa nyeri terbakar, hiperalgesia atau nyeri dalam akut, atau
subakut. Gejala sensorik negatif minimal atau tidak ada dan umumnya tanpa kelumpuhan.
Sebagian kecil pasien alami rekurensi pada radiks berbeda berbeda setelah beberapa bulan
ENMG pada Neuropati Diabetika - 39
20,31
atau tahun. Beberapa radiks saraf dapat terkena sekaligus (poliradikulopati). Melibatkan
saraf tunggal atau lebih, biasanya multiple spinal roots. Meliputi 2 sindrom yaitu
radikuloneuropati thorakoabdominal dan lumbosakral radikuloplexopati. 23
a. Radikuloneuropati Torakoabdominal.
Terutama pada orang tua yang lama menderita DM dan mungkin disertai penurunan
berat badan nyata. Lebih banyak mengenai penderita DM tipe II. Manifestasi klinisnya
berupa rasa nyeri akut di dada atau abdomen. Nyeri dirasakan seperti terbakar, menikam
seperti dibor, mengikat atau nyeri dalam yang parah pada malam hari. Serangan nyeri
umumnya unilateral kemudian dapat menjadi bilateral. Hipersensitif terhadap sentuhan,
kontak dengan pakaian terasa nyeri atau tidak enak (alodinia). Defisit sensoris berupa
hipestesi sesuai distribusi dermatomal, terutama distribusi interkostal. Kelemahan otot
interkostal dan/ atau abdomen sesuai dengan distribusi radiks yang terkena. Dinding perut
dapat menonjol dan sering kali disalah mengerti sebagai massa abdomen ataupun hernia.
Sering dijumpai bersamaan dengan polineuropati simetris distal. Pada pemeriksaan
elektrodiagnostik diduga kelainan pada radiks saraf. 22,23
b. Radikulopleksopati Lumbosakral
Sering terjadi pada pasien usia tua > 50 tahun dengan diabetes yang tidak terkontrol.
50% penderita berat badannya berkurang. Gejala mulai secara unilateral kemudian menyebar
ke arah kontralateral. Dimulai dari nyeri unilateral pinggul bawah belakang, atau punggung
bawah dan menyebar ke paha bagian depan. Bisa terjadi kelemahan yang progresif pada
pinggul dan otot paha, dapat terjadi atrofi otot proksimal otot tungkai bawah.
3. Entrapment Neuropathy / Mononeuropati Kompresi
Sering dijumpai pada pasien diabetes wanita usia lebih dari 40 tahun. Sindroma
terowongan karpal yang mengenai nervus medianus paling sering dijumpai (5,8%). Saraf lain
yang mungkin terkena nervus ulnaris (2,1%), n.radialis (0,6%) dan nervus peroneus
komunis. Ada dua jenis kerusakan , yaitu pertama adalah saraf yang terjepit pada tempat
dimana mereka harus melewati terowongan atau diatas tonjolan tulang. Sistem saraf penderita
diabetes lebih cenderung terkena kompresi. Fokal neuropaties di ektremitas disebabkan oleh
entrapment maupun kompresi saraf. Sedangkan jenis yang kedua adalah kerusakan muncul
karena adanya penyakit pembuluh darah yang disebabkan oleh diabetes sehingga timbul
iskemi atau infark pembuluh darah. Neuropati yang disebabkan oleh infark saraf
ENMG pada Neuropati Diabetika - 40
menunjukkan gejala nyeri fokal sehubungan dengan kelemahan dan berkurangnya sensoris
yang bervariasi di distribusi saraf yang bersangkutan.22
Perbandingan klinis antara mononeuropati, sindroma entrapment, dan polineuropati
distal simetris
ENMG pada Neuropati Diabetika - 41
IX. DIAGNOSIS NEUROPATI DIABETIKA
Prosedur diagnosis neuropati diabetika mencakup anamnesis, pemeriksaan fisik dan
pemeriksaan penunjang.
1. Anamnesis
Diagnosis neuropatik diabetika terutama didasarkan pada anamnesis yang tipikal.
Pemeriksaan neurologis dan penunjang hanya sedikit membantu dalam diagnosis, tetapi
diperlukan untuk menyingkirkan penyebab penyebab nyeri yang lain. 30
Gejala nyeri neuropatik diabetika biasanya mulainya pelan-pelan, yang khas berawal
dari jari-jari kaki kemudian menjalar ke proksimal sampai tunkai bawah. Tangan jarang
terkena dan biasanya tidak begitu berat dan terjadinya lebih akhir dari kaki. Tidak ada
hubungan antara beratnya neuropati dengan intensitas nyeri. Sifat nyeri pada nyeri neuropatik
diabetika sangat bervariasi dan berbeda-beda antara pasien yang satu dengan pasien yang lain
dan dapat berubah-ubah dari waktu ke waktu pada pasien yang sama. Nyeri dapat muncul
spontan atau dibangkitkan oleh rangsang tertentu. Nyeri spontan dapat berlangsung terus
menerus, meskipun intensitas bervariasi, seperti terbakar, berdenyut, atau intermitent/
paroksismal yang biasanya berlangsung singkat seperti kesetrum, ditusuk atau ditembak. 30
Penderita dapat mengalami alodinia dengan keluhan sprei tempat tidurnya mengiritasi
kaki sehingga mengganggu tidurnya, tidak jarang penderita tidur dengan kaki menggantung
diluar tempat tidurnya. Selain itu perlu ditanyakan apakah ada pasien mengalami gangguan
sensorik berupa rasa baal, kesemutan dan gangguan proprioseptik berupa kesulitan menjaga
keseimbangan bila menutup mata atau saat gelap. Adanya tanda kelemahan anggota gerak
juga harus ditelusuri. Apakah pasien bisa memakai sandal tanpa sering terlepas, kesulitan
menaiki tangga, adanya gangguan gerakan halus tangan. 30
2. Pemeriksaan Fisik
Pemeriksaan fisik pasien dengan nyeri neuropati diabetika dilakukan pada semua
tubuh, ini berkaitan dengan komplikasi yang mungkin terjadi pada penderita DM.
Pemeriksaan neurologis rutin ditambah dengan perabaan denyut arteri perifer.
Berbeda dengan pemeriksaan rutin, disini yang lebih diutamakan mencari gejala positif
seperti alodinia dan hiperalgesia. 30
Pemeriksaan rasa getar rutin dengan garputala 128 Hz, rasa getar ini dihantarkan oleh
serat saraf perifer besar bermielin. Gangguan pada fungsi ini sering mendahului reflek
ENMG pada Neuropati Diabetika - 42
tendon, rasa raba ringan, dan rasa posisi. Sekarang digunakan alat presepsi getar yang
canggih seperti biothesiometer dan vibrameter. Biothesiometer menggunakan elektromagnet
untuk mengaktifkan stimulator menggunakan pir menurut skala 0-50 volt. Resiko ulserasi
kaki bertambah 3-4 kali bila ambang presepsi getar >25 volt. Vibrameter berdasarkan atas
prinsip biothesiometer akan tetapi menggunakan skala milimeter. 22,30
Pemeriksaan adanya hiperalgesia dan alodinia (stimulus evoked pain) dengan
rangsang tusuk, suhu maupun raba. Pemeriksaan rasa suhu (rasa dingin dan panas) memakai
tabung air dingin (200C) dan air panas (400C), dianjurkan menggunakan microprosessor-
controlled thermode memakai termo lektrik unit. Dengan cara ini diukur ambang rasa dingin
dan panas untuk menilai fungsi aferen serat saraf mielin penampang kecil dan tak bermielin.
Rasa panas dan dingin harus ditest tersendiri. Rasa panas disalurkan melalui serat saraf C tak
bermielin sedangkan rasa dingin melalui serat saraf A kecil bermielin. 30
Pemeriksaan rasa raba ringan dihantarkan oleh serat bermielin besar Aα dan Aβ.
Monofilamen Semmes-Weinstein yang digunakan untuk rasa raba ringan dan tekan dalam
mempunyai bermacam-macam ukuran diameter. Bila tidak dapat merasakan filamen ukuran
10 g menunjukkan penderita cenderung mendapat ulserasi kaki. 30
ENMG pada Neuropati Diabetika - 43
Penilaian fungsional motorik meliputi kemampuan berdiri dan berjalan. Dinilai
kekuatan dan tonus otot, adanya atropi dan fasikulasi. Hilangnya refleks tendon dapat sebagai
patokan lokasi lesi dan menandakan kelainan serabut sensorik ukuran besar. 22
Penilaian fungsi otonom dengan evaluasi hipotensi ortostatik antara lain dengan
pemeriksaan tekanan darah posisi terbaring, duduk dan berdiri setelah satu menit, secara
bersamaan dilakukan penilaian nadi dan denyut jantung, demikian pula saat tes Valsava.
Abnormal bila tekanan darah sistolik turun lebih dari 20% atau lebih dari 30 mmHg.
Penurunan tekanan darah akan disertai dengan refleks takikardia bila saraf simpatis normal.
Bila frekwensi nadi tidak meningkat, dicurigai kelainan saraf simpatis. Takikardia yang tidak
berkurang saat tes Valsava mengarah kelainan saraf parasimpatis nervus vagus pada jantung.
Evaluasi fungsi saraf otonom termasuk penilaian regulasi suhu, vasokontriksi perifer,
berkeringat atau kulit yang kering, perubahan trofik pada kulit.22
Konsensus San Antonio
Ada beberapa kriteria untuk menentukan adanya komplikasi neuropati pada diabetes,
salah satunya dengan Konsensus San Antonio 1988. Penegakan neuropati diabetika dapat
berdasarkan Konsensus San Antonio. Pada konsensus tersebut telah direkomendasikan bahwa
paling sedikit 1 dari 5 kriteria di bawah ini dapat dipakai untuk menegakkan diagnosis
neuropati diabetika, yakni : 22
(1) Symptom scoring;
(2) Physical examination scoring;
(3) Quantitative Sensory Testing (QST);
(4) cardiovascular Autonomic Function Testing (cAFT);
(5) Electro-diagnostic studies (EDS).
Pemeriksaan symptom scoring dan physical examination scoring yang telah terbukti
memiliki sensitifitas dan spesifitas baik untuk mendiagnosis neuropati atau polineuropati
diabetika adalah skor Diabetic Neuropathy Symptom (DNS) dan skor Diabetic Neuropathy
Examination (DNE). Selain itu, Toronto Clinical Score (TCS) juga dapat dipergunakan karena
telah divalidasi dan memiliki hubungan dengan pemeriksaan elektrodiagnostik dan kontrol
kadar gula darah.31,32
ENMG pada Neuropati Diabetika - 44
Skor Gejala dan Pemeriksaan Fisik
a. Diabetic Neuropathy Examination (DNE)
Pemeriksaan ini mempunyai sensitivitas sebesar 96% dan spesifitas 51%. Skor
Diabetic Neuropathy Examination (DNE) adalah sebuah sistem skor untuk mendiagnosa
polineuropati distal pada diabetes melitus. DNE adalah sistem skor yang sensitif dan telah
divalidasi dengan baik dan dapat dilakukan secara cepat dan mudah di praktek klinik. 31
Skor DNE ini terdiri dari 8 item, yaitu :
(A) Kekuatan otot: (1) quadrisep femoris (ekstensi sendi lutut); (2) tibialis anterior (dorsofleksi
kaki).
(B) Refleks: (3) trisep surae/ tendo achiles.
(C) Sensibilitas jari telunjuk: (4) sensitivitas terhadap tusukan jarum.
(D) Sensibilitas ibu jari kaki : (5) sensitivitas terhadap tusukan jarum; (6) sensitivitas terhadap
sentuhan; (7) persepsi getar; dan (8) sensitivitas terhadap posisi sendi.
Tabel scoring DNE
Jenis Pemeriksaan Cara Pemeriksaan Skor Jumlah
0 1 2
Kekuatan otot quadrisep femoris (ekstensi sendi lutut)
tibialis anterior (dorsofleksi kaki)
Refleks trisep surae/ tendo achiles
Sensibilitas jari telunjuk sensitivitas terhadap tusukan jarum
Sensibilitas ibu jari kaki sensitivitas terhadap tusukan jarum
sensitivitas terhadap sentuhan
persepsi getar
sensitivitas terhadap posisi sendi
Jumlah
Skor 0 adalah normal; skor 1: defisit ringan atau sedang (kekuatan otot 3-4, refleks dan
sensitivitas menurun); skor 2: defisit berat (kekuatan otot 0-2, refleks dan sensitivitas negative/
tidak ada). Nilai maksimal dari 4 macam pemeriksaan tersebut di atas adalah 16. Sedangkan
kriteria diagnostik untuk neuropati bila nilai > 3 dari 16 nilai tersebut.
Telah dilakukan penelitian mengenai tingkat penentuan diagnosis klinik neuropati
diabetika antara dua dokter pemeriksa dengan menggunakan DNE score yang telah
diterjemahkan oleh dua dokter, telah dihasilkan kesepakatan kappa berkisar antara 0,5 – 1,00.
Tujuh item dari sub pemeriksaan menunjukkan nilai kappa untuk diagnosis neuropati adalah
ENMG pada Neuropati Diabetika - 45
0,6. Menurut Landis dan Koch, bahwa kesepakatan baik apabila nilai kappa 0,6 atau lebih, nilai
kesepakatan rendah diantara dua pemeriksa yaitu pada pemeriksaan sensitifitas ibu jari
terhadap tusukan jarum (Kappa 0,52). Faktor-faktor yang memungkinkan terjadinya hal
tersebut adalah pengalaman dan pengetahuan tentang DNE score, atau akibat suasana dan
lingkungan pemeriksaan yang kurang mendukung, kesabaran pemeriksa dan yang diperiksa.
Hasil kesepakatan tersebut dapat disimpulkan bahwa DNE score dapat digunakan di dalam
klinis untuk menentukan diagnosis klinis neuropati diabetika.33
b. Diabetic Neuropathy Symptom (DNS)
Skor Diabetic Neuropathy Symptom (DNS) merupakan 4 poin yang bernilai untuk skor
gejala, dengan prediksi nilai yang tinggi untuk menyaring polineuropati pada diabetes. Gejala
jalan tidak stabil, nyeri neuropatik, parestesi atau rasa tebal. Satu gejala dinilai skor 1,
maksimum skor 4. Skor 1 atau lebih diterjemahkan sebagai positif polineuropati diabetik.31
Meijer dkk pada tahun 2002 menyimpulkan bahwa skor DNS dapat digunakan untuk
diagnosis klinis polineuropati diabetika yag mudah dilakukan dalam praktek klinis, tetapi harus
dikombinasikan dengan metode lain.34
Asad dkk pada tahun 2009 dalam penelitian tentang perbandingan studi konduksi saraf
dengan skor DNE dan DNS pada neuropati diabetes tipe 2 menyimpulkan bahwa skor DNE
dan DNS dapat digunakan untuk mendeteksi neuropati diabetika. Tahun 2010 Asad dkk dalam
uji reabilitas neurological skor untuk penilaian neuropati sensorimotor pada pasien DM tipe 2
mendapatkan skor DNS mempunyai sensitivitas 64,41% dan spesifitas 80,95% serta
menyimpulkan bahwa pada semua skor, DNE yang paling sensitif dan DNS adalah yang paling
spesifik.35
c. Toronto Clinical Scoring System (TCSS)
Latar belakang dari pemeriksaan Toronto Clinical Scoring System (TCSS) adalah
bahwa selama ini belum ada pemeriksaan klinik yang sederhana tetapi dapat dipakai untuk
mengetahui ada tidaknya dan beratnya neuropati diabetika. TCSS menggunakan sistem skor 0-
19 dan telah dilakukan validasi antara TCSS dengan morfologi saraf melalui biopsi pada saraf
suralis. TCSS sebagai alat skrining maupun diagnosis adanya neuropati diabetika sebelumnya
juga telah dilakukan uji nilai diagnostik yaitu dibandingkan dengan Elektroneuromiografi
ENMG pada Neuropati Diabetika - 46
(ENMG) sebagai baku emas, ternyata menghasilkan sensitifitas dan spesifitas yang cukup
tinggi (sensitivitas 86,6%, spesifitas 94, 1%). 32,36
Pemeriksaan yang dilakukan meliputi :
a. Gejala
Gejala pada kaki berupa nyeri, rasa tebal, kesemutan dan kelemahan. Gejala adanya
ataksia serta gejala pada .lengan. Sistem skornya adalah : adanya gejala skor 1, tidak ada gejala
skor 0.
b. Pemeriksaan Refleks
Pemeriksaan dilakukan pada kaki kiri dan kanan untuk refleks patella dan Achilles.
Sistem skornya adalah tidak ada reflek skor 2, reflek menurun skor 1, dan reflek normal skor 0.
c. Pemeriksaan Sensorik
Pemeriksaan meliputi nyeri tusuk, suhu, raba halus, vibrasi, dan posisi. Sistem skornya
adalah sensorik abnormal skor 1, sensorik normal skor 0.
Total skor keseluruhan adalah 19.
Hasilnya adalah klinik untuk neuropati diabetika dengan rentang 0-19 terdiri dari 6 untuk
gejala, 8 untuk reflek tungkai dan 5 untuk sensoris ibu jari.
Penentuan ada tidaknya dan beratnya ND dengan skor sebagai berikut :
0-4 : tidak ada ND
5-7 : ND ringan
ENMG pada Neuropati Diabetika - 47
8 - 10 : ND sedang
11 - 19 : ND berat
Pemeriksaan sensorik dan motorik
a. Pemeriksaan koordinasi gerak
Beberapa tes untuk memeriksa ataksia, misalnya tes tunjuk-hidung (tangan menunjuk
hidung) dan tes tumit-tutut (tumit ditempatkan pada lutut yang satunya), bila tes tersebut
dilakukan dengan mata tertutup merupakan tes rasa gerak dan sikap. Rasa-gerak dan rasa-sikap
dapat pula diperiksa dengan memperhatikan bagaimana pasien bergerak dan berjalan.
Seseorang yang menderita gangguan rasa-gerak dan rasa-sikap pada ekstrernitas bawah tidak
mengetahui bagaimana sikap kaki atau badannya.
b. Pemeriksaan rasa raba
Sebagai perangsang dapat digunakan sepotong kapas yang ujungnya dipilin sekecil
mungkin. Hindarkan adanya tekanan atau pembangkitan rasa nyeri dan dibandingkan bagian-
bagian yang simetris.
c. Pemeriksaan rasa nyeri
Rasa nyeri dapat dibagi atas rasa nyeri tusuk: dan rasa nyeri tumpul, atau rasa nyeri
cepat dan rasa nyeri lamban. Bila kulit ditusuk dengan jarum kita rasakan nyeri yang bersifat
tajam, cepat timbulnya dan cepat hilangnya. Nyeri serupa ini disebut nyeri tusuk.
Pemeriksaan dilakukan dengan dengan menggunakan jarum atau peniti. Tusukan
dilakukan cukup kuat sehingga betul-betul dirasakan rasa nyeri dan bukan rasa disentuh raba.
Bagian-bagian yang simetris dibandingkan dengan tusukan yang sarna kuat.
d. Rasa suhu
Ada dua macam rasa suhu, yaitu rasa panas dan rasa dingin. Rangsangan rasa suhu
yang berlebihan akan mengakibatkan rasa nyeri. Rasa suhu diperiksa dengan menggunakan
tabung reaksi yang diisi dengan air es untuk rasa dingin dan untuk rasa panas dengan air panas.
Penderita disuruh mengatakan "dingin" atau "panas" bila dirangsang dengan tabung reaksi
yang berisi air dingin atau air panas. Untuk memeriksa rasa dingin dapat digunakan air yang
bersuhu sekitar 10-20 °e, dan untuk rasa panas yang bersuhu 40-50° C. Suhu yang kurang dari
5°C dan yang lebih tinggi dari 50°C dapat menimbulkan rasa nyeri.
ENMG pada Neuropati Diabetika - 48
Kepekaan bagian-bagian tubuh terhadap rangsangan suhu tidak sama. Bagian dari
badan dan bagian proksimal ekstremitas kurang peka terhadap rasa dingin, bila dibandingkan
dengan bagian distal ekstremitas.
e. Pemeriksaan rasa gerak dan rasa sikap
Biasanya rasa gerak dan rasa. sikap/posisi diperiksa bersamaan. Ini dilakukan dengan
menggerakkan jari-jari secara pasif dan menyelidiki apakah pasien dapat merasakan gerakan
tersebut dan serta mengetahui arahnya. Juga diselidiki derajat gerakan terkecil yang masih
dapat dirasakannya. Pada orang normal ia sudah merasakan arah gerakan bila sendi interfalang
digerakkan sekitar dua derajat atau 1 mm. Selain itu juga diselidiki apakah ia tahu posisi dan
jari-jarinya.
f. Pemeriksaan rasa getar
Pemeriksaan rasa getar biasanya dilakukan dengan jalan menempatkan garputala yang
sedang bergetar pada ibujari kaki, maleolus lateral dan medial kaki, tibia, spina iliaka anterior
superior, sacrum. prosesus stiloideus radii. ulna dan jari-jari.
Sebelumnya perlu dijelaskan kepada pasien bahwa kita akan memeriksa rasa getar dan
bukan rasa raba yang ditimbulkan oleh ditempatkannya garputala atau bunyi garputala tersebut.
Biasanya garputala yang digunakan berfrekuensi 128 Hz. Garputala kita ketok dan ditempatkan
pada ibu jari kaki atau tulang maleolus. Pasien ditanya apakah merasa getarannya dan
memberitahukan bila ia mulai tidak merasakan getaran lagi. Bila getaran mulai tidak dirasakan,
garputala kita pindahkan ke pergelangan atau sternum atau klavikula atau kita bandingkan
dengan jari kaki kita sendiri. Dengan demikian kita dapat memeriksa adanya rasa getar dan
masih berapa lemah masih dapat dirasakan, dengan jalan membandingkan dengan bagian lain
dari tubuh atau dengan rasa getar pemeriksa.
g. Reflek kuadriseps femoris (Reflek tendon lutut, reflek patella)
Teknik pemeriksaan reflek ini, tungkai difleksikan dan digantungkan misalnya pada
tepi tempat tidur. Kemudian diketok pada tendon muskulus kuadriseps femoris di bawah atau
di atas patella (biasanya di bawah patella). Kuadriseps femoris akan berkontraksi dan
mengakibatkan gerakan ekstensi tungkai bawah.
h. Reflek triseps sure (reflek tendon Achiles)
Tungkai bawah difleksikan sedikit, kemudian kita pegang kaki pada ujungnya untuk
ENMG pada Neuropati Diabetika - 49
memberikan sikap dorsofleksi ringan pada kaki, kemudian tendon akhiles diketok. Hal ini
mengakibatkan berkontraksinya m. triseps sure dan memberikan gerak plantar fleksi.
Jawaban reflek dapat dibagi atas beberapa tingkat yaitu :
- : tidak ada reflek sama sekali
± : kurang jawaban, reflek menurun
+ :jawaban normal
+ + :jawaban berlebih, reflek meningkat
3. Pemeriksaan Penunjang
Pemeriksaan penunjang yang membantu diagnosis dan monitoring neuropati diabetika
meliputi.
Pemeriksaan Elektrofisiologik
Pemeriksaan hantar saraf dan elektromiografi akan menambah informasi dalam
evaluasi klinis atau diperlukan dalam penelitian. Tetapi secara umum untuk dapat
mendiagnosis neuropati diabetika tidak harus diperlukan pemeriksaan elektrofisiologis
kecuali pada pasien dengan gejala tanda otonom murni atau hanya nyeri seperti pada
radikulopati dan nyeri neropatik simetris distal anggota gerak. Walaupun pemeriksaan
elektrofisiologis standar sebenarnya tidak dapat mendeteksi serabut saraf berukuran kecil,
tetapi pada neuropati diabetika hampir tidak ada yang selektif mengenai serabut ukuran kecil.
22, 30
Alat elektrodiagnostik yang sangat berguna untuk menegakkan diagnosis penyakit
sistem saraf perifer adalah Elektroneuromiografi (ENMG). Pemeriksaan ini merupakan
kombinasi antara pemeriksaan elektroneurografi (ENG) dan elektromiografi (EMG). ENG
disebut sebagai pemeriksaan konduksi saraf yang mencakup pemeriksaan kecepatan hantar
saraf (KHS) motorik, sensorik dan respon lambat. Sedangkan EMG adalah alat yang
digunakan untuk pemeriksaan aktifitas listrik otot. Pemeriksaan KHS dikerjakan dengan cara
ENMG pada Neuropati Diabetika - 50
menstimulasi saraf perifer untuk membangkitkan respon motorik maupun sensorik yang
direkam dengan menggunakan elektrode permukaan (surface elektrode). Saraf yang
diperiksa pada KHS adalah n.medianus, n.ulnaris, n.perineus, n. tibialis dan n. suralis.
Abnormalitas dari KHS dan cetus potensial (evoked potensial) dapat mengungkapkan
patofisiologi yang mendasari gangguan saraf tepi. Pemeriksaan EMG jarum berguna untuk
menilai aktifitas listrik dari elektroda yang ditusukkan ke dalam otot yang diperiksa. Dengan
pemeriksaan EMG dapat diketahui adanya degenerasi aksonal, adanya reinervasi maupun
kelainan primer pada otot. 5,22, 26
Pada polineuropati diabetika pemeriksaan KHS menunjukkan bahwa hantaran
sensorik yang terganggu berupa :penurunan kecepatan hantaran saraf sensorik, penurunan
amplitudo dan pemanjangan potensial aksi. 26
Tidak ada pemeriksaan neurofisiologis yang khas patognomonik untuk neuropati
diabetika. Walaupun demikian hasil pemeriksaan dapat menggambarkan neuropati diabetika.
Kelainan neurofisiologis yang dapat ditemui pada neuropati diabetika adalah penurunan
hantar saraf sensoris dan motoris, perubahan gelombang F, perubahan potensial aksi otot,
peningkatan latensi distal. 22
Quantitative Sensory Testing
Quantitative Sensory Testing (QST) berguna untuk menentukan beratnya penyakit
dan efek terapi pada serabut saraf ukuran kecil pada clinical trial. Dipakai pula untuk
diagnosis neuropati diabetika apabila gejala dan tanda serta pemeriksaan elektrofisiologis
minimal. 22
Untuk mendeteksi neuropati serabut berukuran kecil/small fiber diabetic neuropathy
(SFDN), QST memiliki keuntungan jika dibanding dengan konduksi saraf. Pertama, QST
mendeteksi saraf sensorik kecil; kedua, ia juga mengevaluasi fungsi sensoriknya; ketiga, ia
mengevaluasi keseluruhan axis sensorik dan terakhir, ia lebih mudah dan sederhana untuk
dilakukan dan tidak menimbulkan rasa sakit. 37
Biopsi
Biopsi kulit dikerjakan pada neuropati serabut berukuran kecil termasuk neuropati
diabetika. Pada biopsi saraf antara lain ditemukan antara lain hilangnya akson, degenerasi
walerian, dan penebalan membrana basalis endoneural.Dengan neuropeptida serabut saraf
intraepidermal diwarnai untuk melihat gambaran ujung akhiran saraf. 22
ENMG pada Neuropati Diabetika - 51
PEMERIKSAAN ELEKTRODIAGNOSTIK
Elektroneuromiografi (ENMG) adalah pemeriksaan elektrodiagnosis untuk memeriksa
saraf perifer dan otot. Pemeriksaan ENMG adalah obyektif, tak tergantung input penderita dan
tak ada bias. ENMG dapat memberi informasi kuantitatif dari fungsi saraf yang dapat
dipercaya. Abnormalitas pemeriksaan ENMG secara tidak langsung akan menunjukkan
distribusi lesi saraf perifer, jenis lesi, dan beratnya lesi. ENMG dapat mengetahui denervasi
parsial pada otot kaki sebagai tanda dini neuropati diabetika. ENMG ini dapat menunjukkan
kelainan dini pada neuropati diabetika yang asimptomatik. 38
Alat elektrodiagnostik yang sangat berguna untuk menegakkan diagnosis penyakit
sistem saraf perifer adalah Elektroneuromiografi (ENMG) . Pemeriksaan ini merupakan
kombinasi antara pemeriksaan elektroneurografi (ENG) dan elektromiografi (EMG). ENG
disebut sebagai pemeriksaan konduksi saraf yang mencakup pemeriksaan kecepatan hantar
saraf (KHS) motorik, sensorik dan respon lambat. Sedangkan EMG adalah alat yang digunakan
untuk pemeriksaan aktifitas listrik otot. 5,22
Evaluasi neuropati dilakukan dengan pemeriksaan elektrofisiologis. Penilaian
elektrodiagnostik merupakan pengukuran yang sensitif, spesifik, dan dapat direproduksi
terhadap diagnosis dan keparahan neuropati serta dapat menilai disfungsi saraf secara
kuantitatif. KHS digunakan untuk menilai neuropati diabetika tidak hanya untuk
mengevaluasi tingkat abnormalitas namun juga untuk mendokumentasikan perubahan serial
dalam perjalanan klinis penyakit. 40,41
Secara umum kecepatan hantar saraf (KHS) memeriksa transmisi elektris melalui
saraf dan penurunan KHS menandakan adanya kerusakan pada saraf, dan dengan
pemeriksaan KHS dapat diperiksa berbagai saraf di tungkai dan lengan. Kecepatan hantar
saraf (KHS) mengukur serat saraf sensorik bermyelin besar dan serat saraf motorik, jadi tidak
dapat mengetahui kelainan pada neuropati selektif serat bermyelin kecil. Pemeriksaan KHS
sensorik mengakses integritas sel-sel ganglion radiks dorsalis dan akson perifernya. KHS
sensorik berkurang pada demielinasi serabut saraf sensorik. KHS motorik biasanya lambat,
terutama di bagian distal. Respon motorik mungkin amplitudonya normal atau berkurang bila
penyakitnya bertambah parah. Penyelidikan kecepatan hantar saraf sensorik biasanya lebih
jelas daripada perubahan KHS motorik. 38,39
ENMG pada Neuropati Diabetika - 52
KHS motorik dimonitoring dengan amplitudo dari CMAP (Compound Muscle Action
Potentials) atau diukur kecepatan hantar saraf motoriknya. Kelainan hantaran saraf
menggambarkan kehilangan serabut saraf yang bermielin yang berdiameter besar dan
biasanya tungkai lebih terkena daripada lengan. Hal ini mencerminkan degenerasi serabut
saraf berdiameter besar, yang tergantung dari panjangnya saraf. KHS motorik tidak boleh
menurun lebih dari 50% dibandingkan dengan rerata normal (normal mean), bila menurun
lebih banyak lagi, harus dicari kausa lain. Selain itu juga tidak boleh ada conduction block.
SNAP (Sensory Nerve Action Potentials) menunjukkan amplitudo yang menurun, atau tidak
ada respon sama sekali/ menurunnya kecepatan ditemukan di n. peroneus. 38,39
Deteksi adanya neuropati diabetika merupakan area menarik bagi peneliti dan klinisi
untuk didalami, tidak hanya untuk mendiagnosis dan mengelolanya lebih dini namun juga
untuk memahami patofisifisiologinya yang masih terus digali lebih dalam. Secara umum
KHS diterima sebagai bagian penting untuk mendiagnosis neuropati diabetika karena
manfaatnya yang banyak. 42,43
Polineuropati distal sensoris atau sensorimotor adalah bentuk paling umum dari
neuropati diabetika. Baik serabut saraf kecil (yang bermielin tipis dan tidak bermielin)
ataupun serabut saraf besar (yang bermielin tebal) sama-sama terkena. Defisit paling dini
melibatkan serabut saraf kecil (small nerve fibers) yang dicirikan dengan defisit persepsi
nyeri dan suhu, parasthesia, disesthesia dan merupakan predisposisi untuk terjadinya ulkus
kaki. Keterlibatan serabut saraf besar (large nerve fibers) bermielin tebal dicirikan dengan
kehilangan rasa posisi dan getar serta hilangnya refleks tendo dalam. Pada polineuropati
diabetika pemeriksaan KHS menunjukkan bahwa hantaran sensorik yang terganggu berupa
:penurunan kecepatan hantaran saraf sensorik, penurunan amplitudo dan pemanjangan
potensial aksi. 1,32
Neuropati perifer merupakan komplikasi mayor dari diabetes melitus dan perubahan
penanda dapat diobservasi pada saraf sensorimotor. Penurunan KHS yang signifikan dengan
distal latensi yang memanjang merupakan indikasi kerusakan selubung myelin. Penurunan
dalam CMAP dan SNAP merupakan indikasi onset kejadian aksonopati. Bila neuropati
diabetika tidak didiagnosis lebih dini maka ulkus kaki dan arthropati neuropatik (Charcot
joint) merupakan dua komplkasi neurologis mayor yang dapat terjadi pada neuropati
diaebtika. Gejala neuropati diabetika juga dapat diamati pada pasien diabetes yang baru
ENMG pada Neuropati Diabetika - 53
ditegakkan diagnosis dan kontrol gula yang buruk serta biasanya dapat menunjukkan
perbaikan yang cepat dengan kontrol hiperglikemia. 1.
Pandya dkk melaporkan penurunan KHS motorik dan sensorik, CMAP dan SNAP
secara signifikan, baik pada ekstremitas atas maupun bawah pada pasien DM dengan kontrol
gula yang buruk. KHS tidak hanya digunakan untuk mendiagnosis neuropati diabetika
namun juga untuk mengevaluasi pengobatan. Dengan pemeriksaan KHS secara teratur dan
kontrol gula yang baik, gejala dari neuropati diabetika dapat diperbaiki dan komplikasi lebih
lanjut seperti ulkus kaki, Charcot’s joint dan amputasi dapat dicegah. 1
Banyak penelitian melaporkan adanya tanda subklinis neuropati diabetika sebelum
berkembangnya gejala neurologis.. Kasus semacam ini mendukung pentingnya kontrol gula
secara dini dan intensif sebagai faktor resiko yang paling berperan dalam perkembangan
neuropati diabetika. Beberapa pasien dengan neuropati diabetika secara klinis asimtomatis
namun pemeriksaan elektrofisiologi dan biopsi saraf menunjukkan kerusakan saraf perifer.
44,45,46
F-wave adalah gelombang otot respon lambat yang dihasilkan dari aktivasi
antidromik dari sejumlah motor neuron sebagai kelanjutan dari stimulasi elektrik pada saraf
perifer . Nabil melaporkan SCV n. medianus dan n. suralis serta MCV n. tibialis berkurang
secara signifikan pada pasien DM asimtomatis, sedangkan CMAP dan SNAP tidak berbeda
bermakna dengan kontrol. Hal ini memunculkan dugaan bahwa efek dini diabetes pada saraf
perifer terutama adalah kelainan patologik demielinasi. 47,48
Nabil juga melaporkan bahwa latensi F-wave pada pasien DM asimtomatis berkurang
secara signifikan baik pada ekstremitas atas maupun bawah. Hal ini menempatkan F-wave
sebagai indikator sensitif yang bisa dipakai pada deteksi dini lesi saraf subklinis. Manfaat
utama dari F-wave adalah untuk mendeteksi neuropati perifer dimana F-wave mungkin
menunjukkan perubahan klinis dan pengukuran yang signifikan bahkan sebelum KHS
menunjukkan abnormalitas. 47,48
Penggunaan lain dari pengukuran F-wave adalah untuk mengevaluasi lesi saraf
proksimal. Pemeriksaan F-wave dapat memberikan informasi pasien yang mengalami
kompresi radiks servikal atau lumbal ataupun sindroma terowongan karpal. F-wave dapat
digunakan untuk menyingkirkan adanya radikulopati pada pasien DM. 49,50
ENMG pada Neuropati Diabetika - 54
Secara singkat dapat dikatakan tidak ada pemeriksaan neurofisiologis yang khas
patognomonik untuk neuropati diabetika. Walaupun demikian hasil pemeriksaan dapat
menggambarkan neuropati diabetika. Kelainan neurofisiologis yang dapat ditemui pada
neuropati diabetika adalah penurunan hantar saraf sensoris dan motoris, perubahan
22
gelombang F, perubahan potensial aksi otot, peningkatan latensi distal.
Elektromiografi (EMG) menunjukkan bagaimana respon otot terhadap signal elektris
yang ditransmisi oleh saraf dan ini dilakukan bersamaan dengan pemeriksaan KHS.
Pemeriksaan EMG pada otot-otot distal distal pada ekstremitas bawah menunjukan adanya
denervasi dalam bentuk PSW (Positive Sharp Wave) dan fibrilasi (Spontaneus Discharge).
Perubahan reinervasi seperti unit potensial yang mempunyai amplitudo tinggi, duration yang
panjang dan polifasik mencerminkan adanya suatu gangguan yang kronis. Kelainan pada
otot-otot paraspinal dengan pemeriksaan dengan jarum menunjukkan spontaneous discharge
yang ditemukan secara bilateral dan menunjukkan adanya suatu poliradikulopati. 38,39
EMG jarang menimbulkan aktivitas spontan abnormal dan amplitudo motor unit
bertambah, keduanya ini menunjukkan hilangnya akson dengan reinervasi kompensatorik. Bila
kerusakan saraf kecil memberi keluhan nyeri neuropatik, kecepatan hantar sarafnya normal,
dan diagnosis memerlukan biopsi saraf. Hasil-hasil ENMG saja tidak pernah patognomonik
untuk suatu penyakit, walau pun dapat membantu atau menyangkal suatu diagnosis klinis.
Oleh karena itu pemeriksaan klinis dan neurologik serta anamnesis penting sekali untuk
membantu diagnosis pasti suatu penyakit.38
Pemeriksaan KHS dikerjakan dengan cara menstimulasi saraf perifer untuk
membangkitkan respon motorik maupun sensorik yang direkam dengan menggunakan
elektrode permukaan (surface elektrode). Saraf yang diperiksa pada KHS adalah n.medianus,
n.ulnaris, n.perineus, n. tibialis dan n. suralis.Abnormalitas dari KHS dan cetus potensial
(evoked potensial) dapat mengungkapkan patofisiologi yang mendasari gangguan saraf tepi.
Pemeriksaan EMG jarum berguna untuk menilai aktifitas listrik dari elektroda yang
ditusukkan ke dalam otot yang diperiksa. Dengan pemeriksaan EMG dapat diketahui adanya
51
degenerasi aksonal, adanya reinervasi maupun kelainan primer pada otot.
ENMG pada Neuropati Diabetika - 55
KHS MOTORIK
KHS motorik biasa dikerjakan pada n. medianus dan n. ulnaris untuk ektremitas atas
sedangkan untuk ektremitas bawah pada n. tibialis posterior dan n. peroneus profundus.
Berikut adalah keterangan lokasi penempatan elektoda dan stimulasi.
N. Medianus (motorik)
A : pada m abduktor pollisis brevis
R : pada falang proksimal digiti I
S1 : 8 cm dari elektrode aktif
S2 : fossa antekubiti, lateral a brakhialis
N. Ulnaris (motorik)
A: m. abduktor digiti minimi
R : falang proximal digiti V
S1 : 6 cm dari el. Aktif, lateral tendo m. Flexor karpi ulnaris
S2 : dibawah siku, 3-5 cm distal sulkus ulnaris
ENMG pada Neuropati Diabetika - 56
N. Tibialis posterior (motorik)
A : di m. abduktor hallusis brevis (AHB), medial pedis, 1 cm inferior dan distal os navikulare.
R : tendo m. AHB di digiti I
S1 : ankle, pertengahan maleolus medial- tendo akhilles
S2 : mid fossa poplitea
N. Peroneus profundus (motorik)
A : m. Ekstensor digitorum brevis
R : sendi metatarsofalalng digiti V
S1: 8 cm proksimal A, lateral tendo m. tibialis anterior.
S2 : posteroinferior kaput fibula
F wave : posisi = S1, katoda proksimal
ENMG pada Neuropati Diabetika - 57
KHS SENSORIK
KHS sensorik biasa dikerjakan pada n. medianus dan n. ulnaris untuk ektremitas atas
sedangkan untuk ektremitas bawah pada n. suralis. Berikut adalah keterangan lokasi
penempatan elektoda dan stimulasi.
N. Medianus (sensorik)
A : dekat basis jari, sendi interphalang jari II
R : 4 cm distal elektrode aktif
S1 : 14 cm dari elektrode aktif
N. Ulnaris (sensorik)
A : interfalang proximal digiti V
R: interfalang distal digiti V, 3 cm dari el. Aktif
S1 : 14 cm dari el. Aktif, lateral tendo m. fleksor karpi ulnaris
ENMG pada Neuropati Diabetika - 58
N. Suralis (sensorik)
A : posterior bawah maleollus lateral
R : 3-4 cm distal A
S : 14 cm proksimal A, anode proksimal
ENMG pada Neuropati Diabetika - 59
Tabel Nilai Normal KHS
https://wiki.umms.med.umich.edu/display/NEURO/Nerve+Conduction+Study+Normal+Values
ENMG pada Neuropati Diabetika - 60
EMG
Prosedur dalam EMG meliputi pengukuran 4 hal :
Prinsip pengukuran area MUP EMG jarum
1. Aktivitas Insersi/ Insertion activity
Ketika elektroda jarum ditusukkan ke dalam otot, suatu potensial aksi dihasilkan dari
insersi dan pergerakan jarum, inilah yang dinamakan dengan Aktivitas Insersi/ Insersion
Aktivity. Aktivitas ini muncul untuk sekitar 100 msec. Ketika kemajuan jarum berhenti dan
stasioner, aktivitas insersi menghilang. Aktivitas Insersi mencerminkan eksitasi otot yang
dihasilkan oleh stimulasi mekanik atau kerusakan pada serat motorik oleh jarum.
Pada miositis atau myotonia, rangsangan otot mengalami peningkatan, sehingga
Aktivitas Insersi berlangsung lama. Bila otot mengalami fibrosis, durasi Aktivitas Insersi
menurun.
ENMG pada Neuropati Diabetika - 61
2. Aktivitas Spontan/ spontaneous activity
Setelah elektroda jarum dimasukkan dan stasioner, tidak ada potensial aksi yang
diamati ketika otot kembali rileks. Ketika ujung elektroda jarum dimasukkan ke dalam sekitar
ujung pelat dari serat otot, maka akan menghasilkan dua jenis potensial. Yang pertama adalah
potensial end plate, yang terdiri dari end plate noise yang merupakan potensi end plate
mikro dan dihasilkan ketika asetilkolin secara spontan dipancarkan dari ujung saraf motorik.
Yang kedua adalah end plate spike yang merupakan disharge yang tidak teratur dengan
amplitudo 100 sampai 200 μV dan memiliki durasi sekitar 3 msec. End plate spike dihasilkan
bila elektroda jarum secara mekanis merangsang serat otot tunggal atau spindle
neuromuskular. End plate noise dan end plate spike merupakan discharge normal bila otot
relaksasi. Keduanya menghilang ketika ujung elektroda jarum dipindah dari daerah end plate
dari serat otot.
Discharge abnormal bila otot dalam kondisi relaksasi :
ENMG pada Neuropati Diabetika - 62
Fibrillation Potential
Fibrilasi adalah potensi aksi dari serat tunggal yang dihasilkan oleh discharge
spontan. Gelombangnya berupa biphasic atau triphasic (dengan fase awal positif)
dengan amplitudo 20 sampai 200 μV dan durasi 1 sampai 5 msec. Potensi fibrilasi
memiliki kesamaan dengan potensi end plate tetapi timbul dengan keteraturan relatif
pada tingkat 1 sampai 30 Hz. Positive Sharp Wave adalah potensial aksi dengan fase
positif lambat yang diikuti gelombang negatif tajam. Positive Sharp Wave sering
direkam dengan potensi fibrilasi. Ini bentuk gelombang yang diperoleh tidak hanya
pada otot degenerasi tetapi juga pada otot sehat ataupun rusak. Hal ini dinilai sebagai
abnormal jika lebih dari dua bentuk gelombang ini yang direproduksi dalam tempat
perekaman yang berbeda.
Fasciculation potential
Jika fibrilasi dihasilkan oleh keluarnya serat tunggal ,maka potensial aksi
spontan yang berasal dari satu unit motor dinamakan fasikulasi dan terlihat di kulit
ENMG pada Neuropati Diabetika - 63
Myokymia discharge
Potensi aksi dari beberapa unit motorik atau potensi repetitif dari satu unit
dengan fasikulasi terlihat disebut myokymia disharge. Potensi ini juga muncul pada otot
yang sehat.
Complex repetitive discharge
Merupakan potensi aksi sekelompok serat tunggal motor satu setelah yang
lainnya. Mereka tiba-tiba muncul dan menghilang. Amplitudo berkisar antara 50 μV
sampai 1 mV. Frekuensi berkisar 5-100 Hz dan durasi berkisar dari 1 sampai 100 msec.
Potensi ini memiliki frekuensi yang berbeda dari myotonic dan tidak menunjukkan
perubahan amplitudo dari waktu ke waktu.
Neuromyotonic discharge
Merupakan ledakan unit potensial aksi motorik pada tingkat tinggi (150-300
Hz). Potensi ini tidak istimewa dalam penyakit tertentu.
3. MUP (Motor Unit Potential)
Sebuah unit potensial bermotor (MUP) diamati saat pasien memberikan kontraksi
ringan sampai sekelompok otot yang terdiri dari unit motorik terhubung pada saraf motorik α
(sel kornu anterior), dan serat otot yang diinervasi oleh saraf. Dalam unit motor beberapa serat
otot tersebar. Jarak antara serat 5 sampai 10 mm. Struktur ini membuat kontraksi otot serentak.
MUP diproduksi sebagai compound potenstial dari serabut motorik di dekat elektroda
rekaman. Menurut prinsip ukuran, sebuah MUP terdiri dari beberapa serat berdiameter kecil
mulai menembak pertama, diikuti oleh penembakan lebih sering unit yang sama seperti halnya
MUP lain terdiri dari serat diameter yang lebih besar. Ini disebut perekrutan/ recruitment.
ENMG pada Neuropati Diabetika - 64
Pada otot yang sehat, durasi MUP adalah 2 sampai 10 msec. Perubahan amplitudo
tergantung pada jarak antara ujung elektroda jarum dan serat otot, sehingga perlu untuk
mengukur amplitudo dari perekaman di mana gelombang dengan cepat meningkat (500
mikrodetik atau kurang). Penting diingat bahwa beberapa satuan potensial aksi motor bisa
tumpang tindih/ superimpose, Tingkat superimposisi tergantung pada kekuatan kontraksi otot.
MUP Myopati
ENMG pada Neuropati Diabetika - 65
MUP Neurogenik
4. Recruitment/ Interference pattern
Setelah MUP dievaluasi, minta pasien meningkatkan kekuatan kontraksi otot untuk
mengamati proses perekrutan dan pola interferensi. Firing dimulai dari beberapa unit motorik
kecil. Aksi berturut-turut selanjutnya dari unit motor yang sama dan yang tambahan
meningkatkan kekuatan kontraksi otot volunter (rekrutmen). Bentuk gelombang pada kontraksi
otot maksimum disebut pola interferensi/ Interferrence pattern.
Pada otot yang sehat, proses rekrutmen yang baik dapat diamati dan pada kontraksi otot
maksimum tidak ada potensial aksi motor unit individu yang terlihat dalam perekaman. Ini
disebut pola interferensi.
ENMG pada Neuropati Diabetika - 66
ENMG pada Neuropati Diabetika - 67
Anda mungkin juga menyukai
- PERDOSSI - Konsensus Nasional Penanganan Trauma Kapitis Dan Trauma Spinal 2006Dokumen46 halamanPERDOSSI - Konsensus Nasional Penanganan Trauma Kapitis Dan Trauma Spinal 2006Melania Testudinaria75% (8)
- Anls EbookDokumen106 halamanAnls EbookFiqna Syani100% (1)
- Neuropati DMDokumen25 halamanNeuropati DMTia Amalia Puti RenaeryBelum ada peringkat
- Neuropati DMDokumen18 halamanNeuropati DMjulia1511Belum ada peringkat
- Neuropati DiabetikumDokumen34 halamanNeuropati DiabetikumSyaika Amelia ZahraBelum ada peringkat
- NeuropatyDokumen22 halamanNeuropatyYuli AinundBelum ada peringkat
- Referat PolineuropatiDokumen16 halamanReferat PolineuropatiTri Bakti OktarizalBelum ada peringkat
- Laporan Kasus Rehabilitasi MedikDokumen34 halamanLaporan Kasus Rehabilitasi MedikDiajengMaria'benedictaOctavianiOsokPrasetyo100% (1)
- Makalah Diabetik NeuropatiDokumen35 halamanMakalah Diabetik NeuropatiFadlan ADima AdriantaBelum ada peringkat
- Neuropati METIKOBALDokumen39 halamanNeuropati METIKOBALSovy Sultanah100% (2)
- Neuropati DiabetikDokumen10 halamanNeuropati DiabetikAndi Raodah ImranBelum ada peringkat
- Referat NeuroDokumen21 halamanReferat NeuroRiriBelum ada peringkat
- Neuropati Diabetik - Docx1Dokumen46 halamanNeuropati Diabetik - Docx1Herni Mariati RanganBelum ada peringkat
- DIAGNOSIS Tatalaksana Nyeri Neuropati DiabetikaDokumen6 halamanDIAGNOSIS Tatalaksana Nyeri Neuropati Diabetikaals alamBelum ada peringkat
- Referat PolineuropatiDokumen19 halamanReferat PolineuropatijantyBelum ada peringkat
- Neuropati DMDokumen10 halamanNeuropati DMNovy HardiyantiBelum ada peringkat
- F. Bab II Tinjauan PustakaDokumen21 halamanF. Bab II Tinjauan PustakaMuhammad Ihsan AuliaBelum ada peringkat
- Refrat Neuropati Diabetikum - Dr. Rivan, SPSDokumen22 halamanRefrat Neuropati Diabetikum - Dr. Rivan, SPSFauziah Nurul LailiBelum ada peringkat
- Referat Neuropati DiabetikDokumen12 halamanReferat Neuropati DiabetikOliviaLui50% (2)
- Neuropati DiabetikDokumen22 halamanNeuropati DiabetikEvan MarpaungBelum ada peringkat
- Neuropati DiabetikDokumen77 halamanNeuropati DiabetikSylvia RianaBelum ada peringkat
- LI Neuropati Diabetik FULLDokumen57 halamanLI Neuropati Diabetik FULLPraditya BriyandiBelum ada peringkat
- Polineuropati DiabetikumDokumen13 halamanPolineuropati DiabetikumAglalita Jamhur Risia Tama100% (2)
- Neuropati DiabetikDokumen7 halamanNeuropati Diabetikdila akbarBelum ada peringkat
- Laporan Kasus Lenisha TantiaDokumen28 halamanLaporan Kasus Lenisha TantiaLenisha TantiaBelum ada peringkat
- 12febyanti Salsabila Diva DIABETIC NEUROPATHY-dikonversiDokumen28 halaman12febyanti Salsabila Diva DIABETIC NEUROPATHY-dikonversiFEBYANTI SALSABILA DIVA 1905009Belum ada peringkat
- Neuropati DMDokumen18 halamanNeuropati DMAchmad Deza Farista100% (1)
- Degenerasi WallerianDokumen8 halamanDegenerasi WallerianMohammad Fadel SatriansyahBelum ada peringkat
- Neuropati DiabetikDokumen9 halamanNeuropati Diabetikgasomedic85Belum ada peringkat
- Diabetic Neuropathy Skenario 3 NeurologiDokumen18 halamanDiabetic Neuropathy Skenario 3 NeurologiVirgyawanRizkiBelum ada peringkat
- Neuropati DiabetikDokumen17 halamanNeuropati DiabetikMandeep DhillonBelum ada peringkat
- Neuropati Diabetik - Prolanis 28 Mei 2022Dokumen13 halamanNeuropati Diabetik - Prolanis 28 Mei 2022Bella MesantikaBelum ada peringkat
- NEUROPATIDokumen7 halamanNEUROPATIIsmah FitriyaBelum ada peringkat
- Neuropati DiabetikDokumen20 halamanNeuropati DiabetikzulmiyettyBelum ada peringkat
- Polineuropati 1Dokumen3 halamanPolineuropati 1Putra YdpaBelum ada peringkat
- Klasifikasi Neuropati DiabetikaDokumen3 halamanKlasifikasi Neuropati DiabetikafloBelum ada peringkat
- Neuropati DiabetikumDokumen28 halamanNeuropati DiabetikummeriatmajaBelum ada peringkat
- DX Dan PX Diabetik Neuropati Makalah-NeuroDokumen20 halamanDX Dan PX Diabetik Neuropati Makalah-NeuroThiyagu RamachandaramBelum ada peringkat
- Polineuropati DiabetikDokumen17 halamanPolineuropati DiabetikHeldy SolissaBelum ada peringkat
- Referat NDDokumen21 halamanReferat NDAyuBelum ada peringkat
- Neuropati DiabetikDokumen25 halamanNeuropati Diabetiknisa_kartikaBelum ada peringkat
- POLINEUROPATIDokumen6 halamanPOLINEUROPATIFK UHAMKABelum ada peringkat
- Bab Ii Ebp TerbaruDokumen5 halamanBab Ii Ebp TerbaruLalu Amri YasirBelum ada peringkat
- Pemicu 2 AngelDokumen24 halamanPemicu 2 AngelChristo Vicky KatoppoBelum ada peringkat
- Case Neuropati Diabetika Lamuna FathilaDokumen33 halamanCase Neuropati Diabetika Lamuna FathilaLetchumana KrishnanBelum ada peringkat
- Referat Neuropathy DMDokumen15 halamanReferat Neuropathy DMFridistha HamaldhaniBelum ada peringkat
- PPK Neuropati DiabetikaDokumen4 halamanPPK Neuropati DiabetikaHari GianaBelum ada peringkat
- Daftar TabelDokumen1 halamanDaftar TabelAdam MochtarBelum ada peringkat
- SGB Koass NewDokumen27 halamanSGB Koass NewAdam MochtarBelum ada peringkat
- Seminar Hasil PenelitianDokumen49 halamanSeminar Hasil PenelitianAdam MochtarBelum ada peringkat
- Halaman PersetujuanDokumen1 halamanHalaman PersetujuanAdam MochtarBelum ada peringkat
- Cover Karya AkhirDokumen1 halamanCover Karya AkhirAdam MochtarBelum ada peringkat
- Konsep Perumahsakitan Di Masa DepanDokumen12 halamanKonsep Perumahsakitan Di Masa DepanAdam MochtarBelum ada peringkat
- Form 1b Etika Profesi DokterDokumen1 halamanForm 1b Etika Profesi DokterAdam MochtarBelum ada peringkat
- TN Muh Munir, SOL MSDokumen22 halamanTN Muh Munir, SOL MSAdam MochtarBelum ada peringkat
- Trauma KepalaDokumen26 halamanTrauma KepalaPapa Bear Chocolate CompanyBelum ada peringkat
- BantuDokumen2 halamanBantuAdam MochtarBelum ada peringkat
- Penydalam SuhaemiDokumen23 halamanPenydalam Suhaemiamoet_122Belum ada peringkat
- REFERAT Tumor Medula SpinalisDokumen19 halamanREFERAT Tumor Medula SpinalisWilson Fransiskus Chia GirsangBelum ada peringkat
- Cover Referat CDCDokumen1 halamanCover Referat CDCAdam MochtarBelum ada peringkat
- Abstrak SchwannomaDokumen2 halamanAbstrak SchwannomaAdam MochtarBelum ada peringkat
- Vascular Cognitive Dementia, DR ArintaDokumen19 halamanVascular Cognitive Dementia, DR ArintaAdam MochtarBelum ada peringkat
- DELIRIUMDokumen31 halamanDELIRIUMAdam MochtarBelum ada peringkat
- TUMOR SSP2newDokumen141 halamanTUMOR SSP2newAdam MochtarBelum ada peringkat
- DemensiaDokumen37 halamanDemensiaAdam MochtarBelum ada peringkat
- Gangguan Cairan Serebrospinal, Meliputi Hirosepalus, Pseudotumor Serebri DanDokumen44 halamanGangguan Cairan Serebrospinal, Meliputi Hirosepalus, Pseudotumor Serebri DanAdam MochtarBelum ada peringkat
- Tipus Myasthenia GravisDokumen19 halamanTipus Myasthenia GravisAdam MochtarBelum ada peringkat
- Tinjauan Pustaka HNP LumbalDokumen25 halamanTinjauan Pustaka HNP LumbalAdam MochtarBelum ada peringkat
- TINJAUAN PUSTAKA Spondilitis TBDokumen27 halamanTINJAUAN PUSTAKA Spondilitis TBAdam MochtarBelum ada peringkat
- Teori Afasia, Stroke, rTPADokumen15 halamanTeori Afasia, Stroke, rTPAAdam MochtarBelum ada peringkat
- Teori Afasia, Stroke, rTPADokumen15 halamanTeori Afasia, Stroke, rTPAAdam MochtarBelum ada peringkat
- Revisi Tinjauan Pustaka PKB Sri WahyuniDokumen19 halamanRevisi Tinjauan Pustaka PKB Sri WahyuniYudhistira HerlambangBelum ada peringkat
- Guillan Bare SindromeDokumen20 halamanGuillan Bare SindromeAdam MochtarBelum ada peringkat
- Tinjauan Pustaka BS NikenDokumen52 halamanTinjauan Pustaka BS NikenAdam MochtarBelum ada peringkat