PJK-SKA
Diunggah oleh
MalikJudul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
PJK-SKA
Diunggah oleh
MalikHak Cipta:
Format Tersedia
BAB I PENDAHULUAN
Penyakit Jantung Koroner (PJK) merupakan salah satu penyebab kematian yang tersering di dunia. Sekitar 7 juta orang setiap tahunnya meninggal disebabkan oleh PJK, mencakup sebanyak 12,8% dari seluruh kematian di dunia.1 Di Indonesia, berdasarkan hasil Riskesdas tahun 2007, penyakit kardiovaskuler memiliki prevalensi 7,2% dan PJK menjadi penyebab kematian terbanyak setelah stroke dan hipertensi.2 Kejadian-kejadian PJK yang bersifat akut dan memiliki risiko kematian tinggi telah dikategorikan ke dalam Sindroma Koroner Akut (SKA). SKA merupakan keadaan gangguan aliran darah koroner parsial hingga total ke miokard secara akut. SKA dibagi berdasarkan gambaran EKG, yaitu dengan elevasi segmen ST (STEMI) dan tanpa elevasi segmen ST (NSTEMI) atau Unstable Angina Pectoris (UAP). Jika terjadi peningkatan enzim didiagnosis dengan NSTEMI dan jika tidak terjadi penningkatan enzim didiagnosis dengan UAP.3 Pada NSTEMI iskemia yang terjadi cukup berat untuk mengakibatkan kerusakan miokard dan petanda kerusakan miokard tersebut dapat diperiksa secara kuantitatif. Sedangkan pada UAP iskemia tidak mengakibatkan kerusakan miokard. Dengan meluasnya iskemia miokard, UAP/NSTEMI dapat berubah menjadi STEMI. Klasifikasi ini akan mempercepat dan mempermudah identifikasi pasien STEMI, oklusi total arteri koroner yang memerlukan revaskularisasi segera.4 Gangguan aliran darah pada SKA disebabkan oleh pembentukan trombus di dalam arteri koroner yang sifatnya dinamis. Sehingga gejala yang timbul berupa nyeri dada tiba-tiba dengan intensitas nyeri yang dinamis sesuai dengan derajat penyempitan yang dipengaruhi oleh komponen vasospasme arteri koroner dan terutama oleh ukuran trombusnya.4 Mortalitas STEMI dipengaruhi oleh banyak faktor, di antaranya adalah usia, kelas Killip, penundaan pemberian penanganan, riwayat infark miokard sebelumnya, diabetes mellitus, gagal ginjal, fraksi ejeksi, dan tatalaksana STEMI itu sendiri.1
BAB II ILUSTRASI KASUS
I.
IDENTITAS PASIEN Nama Umur No. CM Jenis Kelamin Alamat Suku Agama Status Pekerjaan Tanggal Masuk Tanggal Pemeriksaan : Tn. TSB : 55 tahun : 99-01-62 : Laki-laki : Aceh Jaya : Aceh : Islam : Menikah : Swasta : 10 Februari 2014 : 15 Februari 2014
II.
ANAMNESIS a. Keluhan Utama b. Keluhan Tambahan c. Riwayat Penyakit Sekarang : Nyeri dada : Sesak nafas, batuk berdahak :
Pasien datang ke RSUD dr. Zainoel Abidin Banda Aceh pada tanggal 10 Februari 2014 pukul 18.56 WIB dengan keluhan nyeri dada yang dialami sejak 5 jam sebelum masuk RS. Nyeri dada baru pertama kali ini dirasakan oleh pasien. Nyeri timbul tiba-tiba saat pasien sedang tidur. Nyeri dada dirasakan seperti tertekan dan tidak menjalar sampai ke punggung, namun pasien tidak dapat menunjukkan secara pasti di mana lokasi nyeri dada tersebut. Nyeri dirasakan terus-menerus disertai dengan sesak nafas dan keringat dingin, berlangsung selama + 30 menit dan tidak berkurang dengan istirahat. Awalnya pasien dibawa ke puskesmas Lhok Kruet namun keluhan tidak juga berkurang dan pasien dirujuk ke RSUDZA. Pasien juga mengalami mual dan muntah saat dirumah sakit.
Muntah dialami satu kali berisi makanan yang dimakan. Batuk juga dikeluhkan pasien, batuk berdahak berwarna putih yang dialami pasien sudah satu tahun dan pasien rutin berobat ke puskesmas. Sebelum tsunami pasien mengaku pernah mengkonsumsi obat paru selama 6 bulan, selesai pengobatan pasien tidak lagi mengeluhkan batuk. Dalam satu tahun terakhir ini pasien menjadi mudah lelah saat melakukan aktivitas sehari-hari seperti mencangkul. Riwayat hipertensi dan diabetes tidak ada.
d. Riwayat Penyakit Dahulu Riwayat DM (-), riwayat hipertensi (-), riwayat penyakit jantung (-), riwayat nyeri dada sebelumnya (-), riwayat TB paru (+).
e. Riwayat Penyakit Keluarga Ayah pasien memiliki riwayat penyakit jantung.
f. Riwayat Pemakaian Obat Pasien lupa nama obat yang diberikan dipuskesmas
g. Riwayat Kebiasaan Sosial Pasien merupakan perokok aktif sejak usia 15 tahun, dalam 1 hari pasien bisa menghabiskan setengah bungkus rokok. Pasien juga suka mengkonsumsi makanan berlemak dan berminyak.
h. Faktor Risiko yang Tidak Dapat Dimodifikasi Jenis kelamin dan herediter.
i. Faktor Risiko yang Dapat Dimodifikasi Merokok dan pola makan.
III.
PEMERIKSAAN FISIK a. Status Present
Keadaan Umum : Sakit sedang Kesadaran Tekanan Darah Nadi : Compos Mentis : 90/70 mmHg : 72 x/menit
Frekuensi Nafas : 26 x/menit Temperatur Saturasi Berat Badan : 37,6 C : 99% : kg
b. Status General Kulit Warna Ikterus Pucat Sianosis Oedema Kepala Mata : konj. palp inf pucat (-/-), sklera ikterik (-/-) : Sawo matang : (-) : (-) : (-) : (-)
Telinga : Sekret (-/-), perdarahan (-/-) Hidung : Sekret (-/-), perdarahan (-/-), napas cuping hidung (-/-) Mulut Leher Kel. Getah Bening : Kesan simetris, pembesaran KGB (-) : lidah tremor (-), hiperemis (-)
Tekanan vena jugularis : R-2 cmH2O
Thorax 1. Thoraks depan a) Inspeksi Bentuk dan Gerak Tipe pernafasan Retraksi : Normochest, pergerakan simetris. : Thorako-abdominal : (+)
b) Palpasi Stem premitus Lap. Paru atas Lap. Paru tengah Lap. Paru bawah c) Perkusi Paru kanan Normal Normal Normal Paru kanan Sonor Paru kiri Normal Normal Normal Paru kiri Sonor Sonor Sonor Paru kiri Vesikuler Vesikuler Vesikuler Paru kiri Rh(-) , Wh(-) Rh(+), Wh(-) Rh(+), Wh(-)
Lap. Paru atas Lap. Paru Sonor tengah Lap.Paru bawah Sonor d) Auskultasi Suara pokok Lap. Paru atas Lap.Paru tengah Lap.Paru bawah Suara tambahan Lap. Paru atas Lap. Paru tengah Lap. Paru bawah
Paru kanan Vesikuler Vesikuler Vesikuler Paru kanan Rh(-) , Wh(-) Rh(-) , Wh(-) Rh(-) , Wh(-)
2. Thoraks Belakang a) Inspeksi Bentuk dan Gerak Tipe pernafasan Retraksi b) Palpasi Stem Fremitus Lap. Paru Atas Lap. Paru Tengah Lap. Paru Bawah c) Perkusi Paru kanan Paru kiri Paru kanan Normal Normal Normal Paru kiri Normal Normal Normal : Normochest, pergerakan simetris. : Thorako-abdominal : interkostal (-)
Lap. Paru atas Lap. Parutengah Lap.Paru bawah d) Auskultasi Suara pokok Lap. Paru atas Lap. Paru tengah Lap. Paru bawah Suara tambahan Lap. Paru atas Lap. Paru tengah Lap. Paru bawah Jantung Inspeksi Palpasi
Sonor Sonor Sonor Paru kanan Vesikuler Vesikuler Vesikuler Paru kanan Rh(-) , Wh(-) Rh(-) , Wh(-) Rh(-) , Wh(-)
Sonor Sonor Sonor Paru kiri Vesikuler Vesikuler Vesikuler Paru kiri Rh(-),Wh(-) Rh(+), Wh(-) Rh(+), Wh(-)
: Pulsasi ictus cordis tidak terlihat : Ictus cordis teraba di ICS VI linea midclavicula sinistra
Perkusi Batas atas Batas kanan
: : ICS III midclavicula sinistra : parasternal dextra : ICS V, 3 jari ke arah lateral linea midclavicula sinistra
Batas Kiri
Auskultasi
: BJ I > BJ II, reguler, bising (-).
Abdomen Inspeksi Palpasi : Kesan simetris, distensi (-) : Soepel, distensi (-), nyeri tekan (-), Hati, limpa dan ginjal tidak teraba Perkusi Auskultasi : Timpani (+), asites (-) : Peristaltik usus (+) normal. : Tidak dilakukan pemeriksaan : Tidak dilakukan pemeriksaan
Genetalia Anus
Ekstremitas:
Ekstremitas Sianotik Edema Gerakan Sensibilitas Atrofi otot IV.
Superior Kanan Aktif N Kiri Aktif N -
Inferior Kanan Aktif N Kiri Aktif N -
PEMERIKSAAN LABORATORIUM Tanggal 10 Februari 2014 Darah Rutin Jenis pemeriksaan Haemoglobin Leukosit Trombosit Hematokrit KGDS Fungsi Ginjal Jenis pemeriksaan Ureum Creatinin Elektrolit Jenis pemeriksaan Na K Cl Kadar Lemak Jenis pemeriksaan Total Kolesterol HDL Kolesterol LDL Kolesterol Hasil Pemeriksaan 167 mg/dl 38 mg/dl 97 mg/dl Nilai Rujukan <200 mg/dl >45 mg/dl <150 mg/dl Hasil Pemeriksaan 148 3,1 106 Nilai Rujukan 135-145 meq/L 3,5-4,5 meq/L 90-110 meq/L Hasil Pemeriksaan 30 mg/dl 1,2 mg/dl Nilai Rujukan 10-50 mm/dl 0,5-1,1 mg/dl Hasil Pemeriksaan 14,7 gr/dl 11,1.103/ul 261.103 /ul 43 % 145 mg/dl Nilai Rujukan 13 - 18 gr/dl 4,1-10,5.103/ul 150-400.103/ul 40-55% < 200 mg/dl
Trigliserida Biomarker CKMB
62 mg/dl
30-200 mg/dl
201,11 mg/ml
<68 mg/ml
Tanggal 11 Januari 2014 Darah Rutin Jenis pemeriksaan Haemoglobin Leukosit Trombosit Hematokrit KGDP Waktu Perdarahan Waktu Pembekuan Hitung Jenis Hasil Pemeriksaan 14,3 gr/dl 14,3.103/ul 199.103 /ul 39 % 135 mg/dl 2 menit 5 menit 6/0/2/79/9/4 Nilai Rujukan 13 - 18 gr/dl 4,1-10,5.103/ul 150-400.103/ul 40-55% < 200 mg/dl 1-7 menit 5-15 menit Eos/Bas/N.Btg/N.Seg/Lim/Mo (1-3)/(0-1)/(2-6)/(50-70)/(2540)/2-8)
Kimia Darah Jenis pemeriksaan Total Kolesterol HDL Kolesterol LDL Kolesterol Trigliserida As. Urat Darah Protein Total Albumin Globulin Ureum Creatinin Bilirubin Total Bilirubin Direct SGOT Hasil Pemeriksaan 152 mg/dl 44 mg/dl 58 mg/dl 85 mg/dl 4,8 mg/dl 6,3 U/I 3,7 gr/dl 2,6 gr/dl 43 mg/dl 1,0 mg/dl 2,26 mg/dl 0,83 mg/dl 46 U/i Nilai Rujukan <200 mg/dl >45 mg/dl <150 mg/dl 30-200 mg/dl 3-7 mg/dl 6,3-8,3 g/dl 3,2-5,2 g/dl 1,3-3,2 g/dl 10-50 mm/dl 0,5-1,1 mg/dl 0-1 mg/dl 0-0,25 mg/dl 0-31 U/i
SGPT Alk. Posfatase
87 U/i 60 U/i
0-37 U/i 100-200 U/i
Elektrolit Jenis pemeriksaan Na K Cl Hasil Pemeriksaan 141 4,9 106 Nilai Rujukan 135-145 meq/L 3,5-4,5 meq/L 90-110 meq/L
Biomarker CKMB
115,70 mg/ml
<68 mg/ml
Tanggal 12 Februari 2014 Darah Rutin Jenis pemeriksaan Haemoglobin Leukosit Trombosit Hematokrit KGDP Waktu Perdarahan Waktu Pembekuan Hitung Jenis Hasil Pemeriksaan 15,2 gr/dl 12.103/ul 161.103 /ul 48 % 88 mg/dl 2 menit 6 menit 10/0/2/66/15/7 Nilai Rujukan 13 - 18 gr/dl 4,1-10,5.103/ul 150-400.103/ul 40-55% < 200 mg/dl 1-7 menit 5-15 menit Eos/Bas/N.Btg/N.Seg/Lim/Mo (1-3)/(0-1)/(2-6)/(50-70)/(2540)/2-8)
Kimia Darah Jenis pemeriksaan Total Kolesterol HDL Kolesterol LDL Kolesterol Trigliserida As. Urat Darah Hasil Pemeriksaan 106 mg/dl 15 mg/dl 23 mg/dl 126 mg/dl 11,4 mg/dl Nilai Rujukan <200 mg/dl >45 mg/dl <150 mg/dl 30-200 mg/dl 3-7 mg/dl
Protein Total Albumin Globulin Ureum Creatinin Bilirubin Total Bilirubin Direct SGOT SGPT Alk. Posfatase HBSAg Rapit
8,1 U/I 3,2 gr/dl 4,8 gr/dl 37 mg/dl 1,4 mg/dl 2,30 mg/dl 1,51 mg/dl 42 U/i 24 U/i 196 U/i (-)
6,3-8,3 g/dl 3,2-5,2 g/dl 1,3-3,2 g/dl 10-50 mm/dl 0,5-1,1 mg/dl 0-1 mg/dl 0-0,25 mg/dl 0-31 U/i 0-37 U/i 100-200 U/i
Elektrolit Jenis pemeriksaan Na K Cl Hasil Pemeriksaan 146 3,6 101 Nilai Rujukan 135-145 meq/L 3,5-4,5 meq/L 90-110 meq/L
V.
Elektrokardiogram (Tn. TSB, 55 tahun) EKG IGD RSUDZA 10 Februari 2014
Interpretasi EKG: Irama: sinus Axis: RAD Gelombang P: 0,12 detik ; 0,3 mV PR interval: 0,2 detik QRS kompleks: 0,04 detik QRS rate: 80x/menit ST elevasi: (-) ST depresi: (-) T inverted: (+) V1 Q patologis: (+) aVL, V1-V6
Kesimpulan: sinus ritme, HR 80x/menit, old infark miokard, RAD
VI.
RADIOLOGI (Foto Thoraks AP Tanggal 10 Februari 2014)
Kesan: Cardiomegali
VII.
RESUME Pasien datang dengan keluhan nyeri dada yang dialami sejak 5 jam
sebelum masuk RS. Nyeri timbul tiba-tiba saat pasien sedang tidur. Nyeri dada dirasakan seperti tertekan dan tidak menjalar sampai ke punggung, namun pasien tidak dapat menunjukkan secara pasti di mana lokasi nyeri dada tersebut. Nyeri dirasakan terus-menerus disertai dengan sesak nafas dan keringat dingin, berlangsung selama + 30 menit dan tidak berkurang dengan istirahat. Muntah dialami satu kali berisi makanan yang dimakan. Batuk juga dikeluhkan pasien, batuk berdahak berwarna putih yang dialami pasien sudah satu tahun. Dalam satu tahun terakhir ini pasien menjadi mudah lelah saat melakukan aktivitas sehari-hari seperti mencangkul. Riwayat hipertensi dan diabetes (-). Dari pemeriksaan fisik ditemukan adanya suara ronki pada 1/3 lapangan paru kanan dan kiri, dari foto thoraks didapatkan jantung tak tampak adanya kelainan, paru kesan adanya TB. Dari EKG didapatkan T inverted dan Q patologis.
VIII. DIAGNOSIS 1. Akut Miokard Infark dengan Non Elevasi Segmen ST (NSTEMI) killip I TIMI risk score 2/7 2. Susp. Pneumonia
IX.
PENATALAKSANAAN
X.
Bed rest O2 2-4 liter/menit Diet Jantung II IVFD RL 10 gtt/menit Inj. Furosemid 1 amp/ 12 jam Inj. Ceftriaxone 2 gr/ 24 jam Arixtra 2,5 cc/ hari (S.C) Aspilet 1 x 80 mg Clopidogrel 1 x 75 mg Simvastatin 1 x 40 mg ISDN 3 x 5 mg
PROGNOSIS Quo ad Vitam : dubia ad bonam
Quo ad Sanactionam : dubia ad bonam Quo ad Functionam : dubia ad bonam
XI.
ANJURAN KETIKA PULANG Berhenti merokok Perbanyak konsumsi sayur dan buah-buahan serta hindari makan makanan yang berminyak dan berlemak Olahraga teratur sesuai kesanggupan tubuh pasien Tetap minum obat pulang dengan teratur sampai waktu yang telah ditentukan Kontrol poli jantung.
BAB III PEMBAHASAN
Infark miokard akut (IMA) adalah kerusakan jaringan miokard akibat iskemia hebat yang terjadi secara tiba-tiba. Kejadian ini berhubungan dengan adanya penyempitan arteri koronaria oleh plak ateroma dan trombus yang
terbentuk akibat rupturnya plak ateroma. Perkembangan cepat infark miokard dari nekrosis otot jantung disebabkan oleh ketidakseimbangan antara suplai dan kebutuhan oksigen yang disebabkan oleh karena perfusi yang tidak adekuat, menyebabkan kadar oksigen ke jaringan miokard menurun dan dapat pula menyebabkan gangguan dalam fungsi mekanis, biokimia dan elektrikal miokard.5 Dalam kasus ini pasien mengalami nyeri dada sejak 6 jam sebelum masuk rumah sakit. Nyeri dada dirasakan seperti terbakar dan menjalar hingga ke punggung, namun pasien tidak dapat menunjukkan secara pasti dimana nyeri dada tersebut. Nyeri dirasakan terus-menerus, lebih dari 30 menit dan tidak berkurang dengan istirahat. Berdasarkan teori, nyeri dada terjadi karena adanya gangguan aliran darah ke miokard yang disebabkan oleh pembentukan trombus dinamis di dalam arteri koroner sehingga terjadi oklusi baik parsial maupun total pada arteri. Nyeri dada (angina) yang dialami pasien ini sesuai dengan sifat nyeri pada iskemia dan infark miokard. Adapun sifat nyeri dada angina dapat dinilai berdasarkan:4 Lokasi nyeri: di daerah retrosternal dan pasien sulit melokalisir rasa nyeri Deskripsi nyeri: rasa sakit seperti ditekan, rasa terbakar, ditindih benda berat, seperti ditusuk, rasa diperas dan terpelintir. Penjalaran nyeri: penjalaran ke lengan kiri, bahu, punggung, leher, rahang bawah, kadang menjalar ke lengan kanan atau kedua lengan. Lama nyeri: nyeri pada ACS lebih dari 20 menit. Faktor pencetus: latihan fisik, stress, emosi, udara dingin, dan sesudah makan Gejala sistemik: mual, muntah, keringat dingin, cemas dan lemas.
Pada kasus ini, faktor risiko yang terdapat pada pasien adalah jenis kelamin, merokok, dan diabetes mellitus. Hal ini sesuai dengan literatur yang menyatakan terdapat beberapa faktor risiko dari infark miokard yaitu faktor risiko yang dapat diubah dan faktor risiko yang tidak dapat diubah. Faktor
risiko yang dapat diubah meliputi abnormalitas kadar serum lipid, hipertensi, merokok, diabetes, obesitas, faktor psikososial, alkohol, dan aktivitas fisik. Sedangkan faktor risiko yang tidak dapat diubah meliputi usia, jenis kelamin, ras, dan riwayat keluarga.3 Pemeriksaan Elektrokardiogram (EKG) 12 sadapan sangat penting untuk mendiagnosis STEMI. Gambaran EKG pasien pada kasus ini menunjukkan gambaran ST elevasi di lead V2, V3, V4, V5, V6, I, dan aVL yang memiliki makna terdapat infark miokard akut yang berlokasi di anterior ekstensif. EKG pada STEMI merupakan EKG yang berevolusi yang terdiri dari fase-fase sebagai berikut: 2,4 Fase awal atau hiperakut: elevasi ST yang non spesifik, T yang tinggi dan melebar. Fase evolusi lengkap: elevasi ST yang spesifik dan konveks ke atas, T yang negatif dan simetris, Q patologis. Fase infark lama: Q patologis bisa QS atau QR, ST yang kembali isoelektik, T bisa normal atau negatif. Pada pemeriksaan laboratorium, didapatkan kadar gula darah yang tinggi. Sesuai dengan literatur yang menyatakan bahwa DM memiliki risiko mengalami kejadian SKA, dikarenakan pada DM terjadi kerusakan endotel, terdapat profil lemak yang aterogenik, gangguan koagulan, dan aktiviasi platelet yang tinggi sehingga menyebabkan iskemia dan infark miokard.4 Diagnosa Sindrom Koroner Akut (SKA) merupakan rule out diagnosis, yang didasarkan atas hasil anamnesis, pemeriksaan fisik, EKG dan enzim petanda jantung. Peningkatan enzim petanda jantung meliputi CKMB dan troponin menandakan adanya iskemia yang cukup berat sehingga menyebabkan kerusakan miokard.4
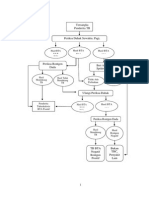
Gambar 1. Alur Diagnosa STEMI1 Berdasarkan alur diagnosa tersebut maka diagnosa pada ST-Elevation Myocardial Infarction (STEMI) anterior extensive onset 6 jam killip I TIMI risk score 3/14 maka tindakan selanjutnya adalah usaha reperfusi secepatnya dengan trombolitik (kurang dari 6 jam setelah serangan IMA) menentukan prognosis penderita IMA, sedangkan kenaikan enzim biasanya baru tampak sesudah 6 jam, sehingga dibenarkan menegakkan IMA hanya berdasarkan dua dari tiga kriteria diagnosis IMA, yaitu nyeri dada khas infark dan perubahan EKG.1 Intervensi dini IMA ditujukan pada (1) Mengatasi nyeri dada dan perasaan takut, (2) Menstabilkan hemodinamik (kontrol tekanan darah dan denyut nadi), (3) Reperfusi miokard secepatnya dengan trombolitik, guna mencegah terjadinya nekrosis jaringan dan membatasi perluasan infark, (4) Mencegah komplikasi. Salah satu hal yang perlu diperhatikan adalah penderita IMA selalu dalam keadaan stres, maka membuat penderita merasa nyaman dan aman akan sangat membantu keberhasilan terapi.1 Pada kasus ini, mengatasi nyeri dada dan perasaan takut sesuai dengan literatur yaitu dengan pemberian oksigen 2-4 L/i untuk meningkatkan suplai oksigen. Pemberian nitrat oral atau intravena untuk angina digunakan untuk nyeri infark. Pada kasus ini diberikan Isosorbitdinitrate (ISDN) sublingual 5 mg, diulang sebanyak 3x dengan interval 5 menit. Setelah diulang pemberian sebanyak 3x, ternyata pada pasien ini nyeri dada tidak berkurang, maka sesuai literatur yang ada dapat diberikan drip ISDN dengan dosis awal 1 mg/jam ditingkatkan secara titrasi sebesar 1 mg/jam setiap 3-5 menit hingga dosis maksimal 10 mg/jam. ISDN merupakan golongan nitrat dimana berdasarkan literatur mempunyai manfaat untuk dilatasi arteri koroner, dilatasi vena sehingga dapat menurunkan preload, mengurangi nyeri angina dan meningkatkan aliran darah koroner. Namun nitrat tidak boleh diberikan pada
pasien dengan tekanan darah <90 mmHg atau penurunan tekanan darah >30 mmHg.4 Pemberian aspilet dan clopidogrel pada kasus ini digunakan sebagai antiplatelet. Pemberian antiplatelet harus diberikan secepatnya untuk mengurangi risiko komplikasi dan kejadian aterotrombosis berulang. Pada kasus ini juga diberikan antikoagulan yang bertujuan untuk mencegah generasi thrombin dan aktivitasnya. Kombinasi antikoagulan dan antiplatelet sangat efektif dalam mengurangi serangan jantung akibat trombosis. Antikoagulan yang digunakan dalam kasus ini adalah lovenox.4 Pada kasus ini diberikan ACE inhibitor, walaupun sebenarnya ACE bukanlah obat anti angina, namun beberapa studi membuktikan bahwa obat ini meningkatkan fungsi vasomotor endotel, memiliki efek antiinflamasi dan menghambat remodeling sehingga ACE inhibitor dianjurkan salah satunya pada angina pektoris dengan diabetes. Dosis oral mulai dari 6,25 mg sampai 50 mg diberikan 2-3 kali sehari.6 Pada pasien ini diberikan captopril 3x6,25 mg. Dalam menstabilkan plak, pada pasien diberikan simvastatin 1x40 mg. Hal ini sesuai dengan teori yang menyatakan bahwa golongan statin dapat menghambat biosintesis kolesterol serta meningkatkan ekspresi LDL (Low density lipoprotein) di hepar, meningkatkan kolesterol HDL (High density lipoprotein) dan menghambat matriks metalloproteinase (zat yang membuat plak stabil). Statin juga memiliki efek menurunkan kolesterol LDL dan
prekursornya dari sirkulasi. Disamping itu, statin juga memiliki efek pleiotropik yaitu memperbaiki fungsi endotel, antiinflamasi, anti oksidan dan anti thrombosis dan stabilisasi plak, sehingga pemberian statin dianjurkan pada pasien dengan SKA dengan target LDL < 70 mg/dl tanpa melihat usia.1 Untuk pasien dengan onset STEMI di bawah 12 jam dan ST elevasi persisten atau adanya gambaran LBBB baru, reperfusi secara mekanik dengan primary PCI maupun secara farmakologi dengan pemberian fibrinolitk secepatnya harus diberikan. Fibrinolitik merupakan strategi reperfusi yang sangat penting, terutama bila primary PCI tidak dapat dilakukan.1
Prognosis pada pasien ini adalah dubia ad bonam. Hal ini dikarenakan sesuai dengan temuan stratifikasi risiko SKA yaitu berdasarkan Thrombolysis in Myocardial Infarction (TIMI) risk score (3/14) yang artinya tingkat mortalitas dalam 30 hari adalah sekitar 0,7%.
Gambar 2. TIMI Risk Score untuk STEMI
BAB IV KESIMPULAN
1.
SKA merupakan keadaan gangguan aliran darah koroner parsial hingga total ke miokard secara akut. SKA dibagi menjadi infark miokard dengan elevasi segmen ST (STEMI) dan tanpa elevasi segmen ST (NSTEMI) atau Unstable Angina Pectoris (UAP).
2.
Intervensi dini infark miokard akut ditujukan pada (1) Mengatasi nyeri dada dan perasaan takut, (2) Menstabilkan hemodinamik (kontrol
tekanan darah dan denyut nadi), (3) Reperfusi miokard secepatnya dengan trombolitik, guna mencegah terjadinya nekrosis jaringan dan membatasi perluasan infark, (4) Mencegah komplikasi.
DAFTAR PUSTAKA
1. Steg G,James SK, Atar D, Badano LP, Blomstrom-Lundqvist C, Borger MA, et al. Management of Acute Myocardial Infarction in Patients Presenting with Persistent ST-Segment Elevation. European Heart Journal. 2012;29:2909-45. 2. Sargowo D., Samsu N. Sensitivitas dan Spesifisitas Troponin T dan I pada Diagnosis Infark Miokard Akut. Maj Kedokt Indon. 2007; 57: 363-70. 3. Patrick T, Frederick GK, Deborah DA, Donalf EC, Mina KC, James A, et al. 2013 ACCF/AHA Guideline for the Management of ST-Elevation Myocardial Infarction: A Report of the American College of Cardiology Foundation/ American Heart Association Task Force on Practice Guidelines. Circulation AHA journals. 2012;127:00-00. 4. Rilantono, Lily. Penyakit Kardiovaskular. Balai Penerbit Fakultas Kedokteran Indonesia. Jakarta. 2012. 5. McManus DD, Gore J, Yarzebski J,Spencer F, Lessard D, et al. Recent Trends in The Incidence, treatment, and Outcome of Patients with STEMI and NSTEMI. Am J Med. 2011;124:40-7. 6. Kabo P. Bagaimana Menggunakan Obat-Obat Kardiovaskular Secara Rasional. Balai Penerbit Fakultas Kedokteran Indonesia. Jakarta. 2011
Anda mungkin juga menyukai
- SIROSIS HATIDokumen26 halamanSIROSIS HATItaufiqharahapBelum ada peringkat
- Presus Perdarahan Varises Fundus GasterDokumen24 halamanPresus Perdarahan Varises Fundus GasterMutiara Insan SangajiBelum ada peringkat
- Gagal JantungDokumen37 halamanGagal JantunghendraBelum ada peringkat
- Presbes IhdDokumen27 halamanPresbes IhdtsalasaBelum ada peringkat
- CaseDokumen51 halamanCasechika dsBelum ada peringkat
- Presentasi Kasus BesarDokumen29 halamanPresentasi Kasus BesarKhg LinaBelum ada peringkat
- SINDROM GERIATRIDokumen30 halamanSINDROM GERIATRIMelfi Triani SiskaBelum ada peringkat
- Diskusi Kasus IkterusDokumen21 halamanDiskusi Kasus IkterusRivaAmbardinaPraditaBelum ada peringkat
- Laporan Kasus CKDDokumen33 halamanLaporan Kasus CKDDadan Fakhrurijal67% (3)
- HHS Case ReportDokumen38 halamanHHS Case ReportYunita ArifinBelum ada peringkat
- Laporan Kasus HepatomaDokumen36 halamanLaporan Kasus HepatomaAfif Rahman100% (1)
- HEMATEMESIS MELENADokumen68 halamanHEMATEMESIS MELENAJoni Riana MustaqimBelum ada peringkat
- Portofolio CKDDokumen23 halamanPortofolio CKDDliya UlhaqBelum ada peringkat
- Anemia Hemolitik Case, DR BrilianaDokumen14 halamanAnemia Hemolitik Case, DR BrilianaRismeiniarBelum ada peringkat
- Hematemesis MelenaDokumen29 halamanHematemesis MelenaStella Gracia OctaricaBelum ada peringkat
- LUPUS DAN EFUSI PERICARDDokumen29 halamanLUPUS DAN EFUSI PERICARDMelenia Rhoma Dona YSBelum ada peringkat
- Lapkas GADokumen35 halamanLapkas GAJessica AdhykaBelum ada peringkat
- PARUDokumen140 halamanPARUMayang SariBelum ada peringkat
- Presentasi TBCDokumen24 halamanPresentasi TBCitsireneBelum ada peringkat
- Anemia gravis pada wanita 61 tahunDokumen30 halamanAnemia gravis pada wanita 61 tahunNurseta RiedhoBelum ada peringkat
- Case Report Hipertensi Grade 2 Dengan VertigoDokumen28 halamanCase Report Hipertensi Grade 2 Dengan VertigoAdjeng Retno Bintari IIBelum ada peringkat
- Anemia AplastikDokumen31 halamanAnemia AplastikNfaBelum ada peringkat
- TB PeritonitisDokumen40 halamanTB PeritonitisSugih Primas AdjieBelum ada peringkat
- Akbar Fadilah Laporan Kasus PKDokumen22 halamanAkbar Fadilah Laporan Kasus PKPPDS PK FK UNSBelum ada peringkat
- Presentasi Kasus Koas DalamDokumen41 halamanPresentasi Kasus Koas DalamSanto JuliansyahBelum ada peringkat
- Case CHF Ec HHDDokumen35 halamanCase CHF Ec HHDhanna1dwi1wirantiBelum ada peringkat
- Case Diare KronikDokumen30 halamanCase Diare KronikAnggita Nur AzizaBelum ada peringkat
- STEMI Case 2 New 1Dokumen46 halamanSTEMI Case 2 New 1DwiPutriArlinaBelum ada peringkat
- Tony Hepatoma Revised2Dokumen29 halamanTony Hepatoma Revised2tony_chrisBelum ada peringkat
- Tn. A - CKD STG VDokumen20 halamanTn. A - CKD STG VCintya Nabilla PutriBelum ada peringkat
- Lapsus HT Emergency - DestaDokumen23 halamanLapsus HT Emergency - DestaDesta FransiscaBelum ada peringkat
- Preskas 1 (STEMI) Edwin RSUD TebetDokumen28 halamanPreskas 1 (STEMI) Edwin RSUD TebetNabila RahmahBelum ada peringkat
- Laporan Jaga Bangsal Anemia Ec TalasemiaDokumen32 halamanLaporan Jaga Bangsal Anemia Ec TalasemiaEkisliefvirjou Adelihira HidraBelum ada peringkat
- Laporan Kasus Anestesi AlaaDokumen6 halamanLaporan Kasus Anestesi AlaaAlaa Ulil HaqiyahBelum ada peringkat
- Presentasi Kasus PEREMPUAN USIA 51 TAHUN DENGAN DIABETES MELITUS, HIPERTENSI, CYSTITIS KRONIS (ISK) DAN ANEMIADokumen48 halamanPresentasi Kasus PEREMPUAN USIA 51 TAHUN DENGAN DIABETES MELITUS, HIPERTENSI, CYSTITIS KRONIS (ISK) DAN ANEMIAKristian WijayaBelum ada peringkat
- Kascil MelenaDokumen13 halamanKascil MelenaMarlan HutajuluBelum ada peringkat
- Laporan Kasus UNTAR 5-31 Oktober 2020Dokumen89 halamanLaporan Kasus UNTAR 5-31 Oktober 2020lailatuz ZakiyahBelum ada peringkat
- HHF LAPORANDokumen15 halamanHHF LAPORANmegaBelum ada peringkat
- Status Pasien CKDDokumen20 halamanStatus Pasien CKDdesaklaksmiBelum ada peringkat
- Turnitin Lapkas M.HilmiDokumen12 halamanTurnitin Lapkas M.HilmiHilmi SyafruddinBelum ada peringkat
- Gagal Jantung KronikDokumen30 halamanGagal Jantung KronikLi SamudaBelum ada peringkat
- Laporan Kasus NephrolithiasisDokumen33 halamanLaporan Kasus NephrolithiasisThasya RenaBelum ada peringkat
- NYERI DADA KIRIDokumen28 halamanNYERI DADA KIRIAstrid AviditaBelum ada peringkat
- DMK Interna Wanita DMND - 1Dokumen11 halamanDMK Interna Wanita DMND - 1githaputriBelum ada peringkat
- Lapjag Dyah Iqbal 31 JuliDokumen18 halamanLapjag Dyah Iqbal 31 JuliDyah LustyaBelum ada peringkat
- PRESENTASI KASUS TB Dengan Hemoptisis FixDokumen23 halamanPRESENTASI KASUS TB Dengan Hemoptisis FixSyukran AbBelum ada peringkat
- Case SleDokumen43 halamanCase Slesarah udayanaBelum ada peringkat
- LAPSUS Cardiac LiverDokumen23 halamanLAPSUS Cardiac Liverludoy1Belum ada peringkat
- LAPORAN KASUSDokumen9 halamanLAPORAN KASUSGisda IrwantiBelum ada peringkat
- PRES KAS - Dr. Andini LarasatiDokumen20 halamanPRES KAS - Dr. Andini LarasatiAndini LarasatiBelum ada peringkat
- PSMBA AnemiaDokumen35 halamanPSMBA AnemiaSuchy Rahmadilah HerniliyantiBelum ada peringkat
- CHF Ec Old Anterior MIDokumen25 halamanCHF Ec Old Anterior MIKiki RizkyBelum ada peringkat
- Ny Ew, CKD, Cap HT RDokumen43 halamanNy Ew, CKD, Cap HT RRahmanindya DPBelum ada peringkat
- Sirosis Hati Case ReportDokumen26 halamanSirosis Hati Case ReportAnonymous Uds7qQrBelum ada peringkat
- Mini-Cex Dwika Akbar G4a017083Dokumen26 halamanMini-Cex Dwika Akbar G4a017083DwikaBelum ada peringkat
- Grave DiseaseDokumen25 halamanGrave DiseaseChyntia PutriasniBelum ada peringkat
- Merawat penyakit kencing manis tanpa ubatDari EverandMerawat penyakit kencing manis tanpa ubatPenilaian: 5 dari 5 bintang5/5 (3)
- Jurnal Perawatan Skoliosis Natural Anda: Petunjuk per hari selama 12 minggu untuk tulang belakang yang lebih lurus dan kuat!Dari EverandJurnal Perawatan Skoliosis Natural Anda: Petunjuk per hari selama 12 minggu untuk tulang belakang yang lebih lurus dan kuat!Penilaian: 4.5 dari 5 bintang4.5/5 (7)
- Program Pencegahan dan Penyembuhan Skoliosis Untuk AndaDari EverandProgram Pencegahan dan Penyembuhan Skoliosis Untuk AndaPenilaian: 4 dari 5 bintang4/5 (9)
- Buku Masakan untuk Penyembuhan Skoliosis Anda: Jadikan tulang belakang lebih sehat dengan mengatur apa yang anda makan!Dari EverandBuku Masakan untuk Penyembuhan Skoliosis Anda: Jadikan tulang belakang lebih sehat dengan mengatur apa yang anda makan!Penilaian: 3.5 dari 5 bintang3.5/5 (4)
- Summary 1-The Nature of Accounting and The Chief Ethical DifficultyDokumen4 halamanSummary 1-The Nature of Accounting and The Chief Ethical DifficultyMalikBelum ada peringkat
- Dapatkah Sears Reinvent SendiriDokumen5 halamanDapatkah Sears Reinvent SendiriMalikBelum ada peringkat
- 7 Mesin Penjual Otomatis Yang Unik Di DuniaDokumen2 halaman7 Mesin Penjual Otomatis Yang Unik Di DuniaMalikBelum ada peringkat
- 5 Makanan Sederhana Indonesia Yang Mahal Di Luar NegeriDokumen1 halaman5 Makanan Sederhana Indonesia Yang Mahal Di Luar NegeriMalikBelum ada peringkat
- Referat TB ParuDokumen29 halamanReferat TB ParuMalikBelum ada peringkat
- Presentation 3Dokumen11 halamanPresentation 3MalikBelum ada peringkat
- Referat Hipertensi DaraDokumen15 halamanReferat Hipertensi DaraMalikBelum ada peringkat
- Algoritma TBDokumen1 halamanAlgoritma TBMalikBelum ada peringkat
- Bab IDokumen15 halamanBab IMalikBelum ada peringkat