Skenario 2
Diunggah oleh
Sarah KemalasariJudul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Skenario 2
Diunggah oleh
Sarah KemalasariHak Cipta:
Format Tersedia
1
SKENARIO 2
NYERI PERUT KANAN ATAS
Nn A, 14 tahun, tinggal di daerah padat penduduk, dibawa oleh keluarganya ke RS YARSI
karena nyeri perut kanan atas disertai demam sejak 1 minggu yang lalu. Pemeriksaan fisik
pada Nn A ditemukan perut membesar, hati teraba 4 jari bawah arcus costarium disertai nyeri
tekan pada sela iga kanan. Pemeriksaan laboratorium pada Nn A ditemukan peningkatan
enzim hati. Beberapa bulan lalu Nn A pernah mengalami buang air besar berdarah dan
berlendir, serta pada analise feses ditemukan bentuk trofozoit Entamoeba histolytica.
2
SASARAN BELAJAR
1. Memahami dan Menjelaskan Anatomi Usus Halus, Usus Besar, dan Hepar
1.1 Makroskopik
1.2 Mikrokospik
2. Memahami dan Menjelaskan Fisiologi Hepar
3. Memahami dan Menjelaskan Amebiasis yang Disebabkan oleh Infeksi Entamoeba
histolytica
3.1 Morfologi dan Siklus Hidup Entamoeba histolytica
3.2 Definisi
3.3 Etiologi
3.4 Epidemiologi
3.5 Klasifikasi
3.6 Patogenesis
3.7 Manifestasi klinis
3.8 Diagnosis
3.9 Penatalaksanaan
3.10 Komplikasi
3.11 Prognosis
3.12 Pencegahan
4. Memahami dan Menjelaskan Pemeriksaan Laboratorium Hepar
3
1. Memahami dan Menjelaskan Anatomi Usus Halus, Usus Besar, dan Hepar
1.1 Makroskopik
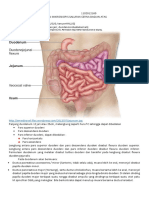
Usus halus / Intestinum tenue, terdiri dari:
A. Duodenum (usus duabelas jari)
Panjang duodenum 12 jari atau 25cm, melengkung seperti huruf C sehingga dapat
dibedakan:
Pars superior duodeni lanjutan dari pylorus
Pars descendens duodeni
Pars inferior duodeni, dapat dibedakan: pars horizontalis dan pars ascendens.
Lengkung antara pars superior duodeni dan pars descendens duodeni disebut flexura
duodeni superior. Lengkung antara pars descendes duodeni dengan pars inferior
duodeni disebut flexura duodeni inferior. Permulaan duodeni yang melebar disebut
bulbus duodeni dan berakhir pada lengkung disebut flexura duodenojejunalis.
Pada duodenum akan bermuara: (1) ductus pancreaticus accesorius / minor (Santorini,
tidak selalu ada), muara lebih ke oral, menonjol disebut papilla duodeni minor. (2)
ductus pancreaticus major (Wirsungi), serta ductus choledochus, muara bersama lebih
ke anal, menonjol disebut papilla duodeni major yang meluas ke kranial sebagai plica
longitudinalis duodeni. Di dalam dinding papilla duodeni major terdapat suatu rongga
disebut ampulla yang dindingnya terdapat suatu otot yaitu m.sphincter oddi, yang
melingkar. Bila berkontraksi dapat menutup muara bersama ductus tersebut.
B. Intestinum jejunum dan intestinum ileum
Intestinum jejunum: usus kosong. Intestinum ileum: usus berkelok-kelok.
Panjangnya sekitar 6m. Selain duodenum 2/5 proximal usus intestinum tenue
merupakan jejunum, 3/5 distal sisanya merupakan ileum.
Dalam intestinum ileum terdapat kumpulan noduli solitarii sehingga terbentuk lamina
disebut noduli agregat atau plaques payeri, disini tidak ada villi dan letaknya
berhadapan dengan alat penggantung ileum. Kadang-kadang satu meter dari akhir
ileum terdapat suatu tonjolan sisa ductus omphaloenterius disebut diverticulum ilei,
yaitu saluran yang menghubungkan umbilicus dengan ileum. Bila setelah lahir masih
ada disebut fistula umbilicalis. Diameter jejunum cenderung lebih besar daripada
ileum. Mesentrium jejunum cenderung lebih tebal daripada ileum.
4
Arteri: Berasal dari cabang A.mesentrica superior, cabang-cabangnya membentuk
anyaman yaitu arcade jejunalis dan ilei. A.ileocolica menuju bagian bawah ileum.
Vena: Senama dengan arterinya.
Inervasi: Simpatis dan parasimpatis berasal dari N. X dari plexus mesentricus
superior.
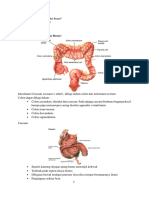
Usus Besar / Intestinum crassum
Intestinum crassum, dibagi dalam colon dan intestinum rectum.
Colon dapat dibagi dalam:
A. Colon ascendens, terletak disebelah kanan, naik dari caudal ke cranial, dimulai
dari caecum (usus buntu). Pada ujung caecum bermuara bangunan kecil berupa
pipa menyerupai cacing disebut processus (appendix) vermiformis.
B. Colon transversum
C. Colon descendens
D. Colon sigmoideum
Caecum:
Seperti kantong dengan ujung buntu menonjol ke bawah. Terletak pada region
ileaca dextra. Dibagian bawah terdapat junctura ileocolica tempat
bermuaranya ileum. Panjang sekitar 6 cm.
Pada sisi medial bawah caecum terdapat appendix vermiformis:
Bentuk seperti cacing dengan panjang 8-13cm.
Pada orang mati dapat ditemukan beberapa tipe: (1) post caecalis (65%),
terletak dibelakang caecum. (2) descending = pelvic type (31%), terletak di
bawah ileum. (3) subcaecalis (2,6%), terletak di bawah caecum. (4) ante ilei
(1%), terletak di depan ileum. (5) post ilei (0,4%), terletak di belakang ileum.
Letak di regio iliaca dextra
Pada orang hidup dapat ditemukan semua tipe karena caecum selalu
berkontraksi sehingga ujung apendix berubah-ubah, sedangkan pada orang
mati tetap.
5
Pada orang hidup dapat ditemukan 2 tipe: (1) mobile type, bisa berubah-ubah
dapat ditemukan pada semua tipe. (2) fixed type, tetap dapat ditemukan bila
ujung appendix pada peritoneum dan tipe retrocaecal.
Appendix punya penutup peritoneum yang lengkap pada bagian bawah
mesentrium usus halus disebut mesoappendix.
Cara pemeriksaan appendix vermiformis, yaitu dengan cara menarik garis
antara umbilicus dengan SIAS dextra kemudian dibagi tiga. Titik sepertiga
lateral adalah letak appendix disebut titik MC. Burney.
Intestinum crassum terbentuk seperti pipa, panjangnya sekitar 1,5m, terdiri
dari 3 lapisan dari luar kedalam: tunica serosa, tunica muscularis, tunica
mucosa.
Tunica serosa, terdiri dari mesothelium dan jaringan pengikat tipis.
Tunica muscularis terdiri atas 2 lapisan: (1) stratum longitudinal (2) stratum
circulare.
Stratum longitudinale tidak lagi berupa satu lapisan, tetapi terbagi dalam 3
berkas, sehingga satu berkas kelihatan sebagai satu pita disebut taenia. Letak
taenia pada colon transversum, masing-masing ditempat:
Perlekatan alat penggantung dibelakang disebut taenia mesocolica
Perlekatan omentum majus di muka disebut taenia omentalis
Dinding kaudal tidak ada alat yang melekat disebut taenia libera
Taenia ini, berkas stratum longitudinale, karena lebih pendek dari stratum
circulare, mengakibatkan stratum circulare melipat-lipat. Lipatan keluar
disebut haustra dan lipatan kedalam disebut plica semilunaris.
Lekuk diantara haustra disebut incisura.
Gerakan yang dilakukan oleh tunica muscularis ialah peristaltik.
Pada colon ascendens, taenia libera terletak ventral, taenia omentalis terletak
lateral dan taenia mesocolica terletak medial. Ileum bermuara di permulaan
colon ascendens.
6
Hepar
Organ / kelenjar terbesar.
Intraperitoneum.
Berbentuk sebagai suatu pyramida 3 sisi dengan dasar menunjuk ke kanan dan
puncak menunjuk ke kiri.
Permukaan yang menunjuk ke diaphragma disebut facies diaphragmatica /
pars afixa hepatis.
Permukaan ke caudodorsal menunjuk ke alat-alat dalam perut sehingga disebut
facies visceralis.
Tepi caudal antara facies diaphragmatica dan facies visceralis disebut margo
inferior.
Normal hepar tidak melewati arcus costarum. Pada inspirasi dalam kadang-
kadang dapat teraba.
Menyilang arcus costarum dextra pada sela iga 8 dan 9, margo inferior
menyilang di tengah.
Proyeksi hepar antara iga 4-9.
Pada facies visceralis, bangunan seperti huruf H terdapat dua sulcus yang
berjalan dalam bidang sagital, disebut fossa sagitalis dextra dan fossa sagitalis
sinistra. Ditengah-tengah antara dua fossa terdapat dareah yang tidak ditutupi
peritoneum disebut porta hepatis yang menghubungkan kedua fossa.
Di dalam fossa sagitalis dextra terdapat:
o Disebelah ventrocaudal: vesica fellea, alurnya disebut fossa vesica
fellea.
7
o Disebelah dorsocranial: vena cava inferior, alurnya disebut sulcus
venae cavae.
Bagian fossa sagitalis sinistra dimana terdapat:
o Lig.teres hepatis, alurnya disebut fissura ligamenti teretis dan
o Lig.venosum,alurnya disebut fissura ligamenti venosi
Hepar dibagi dalam 2 lobus, yaitu lobus dextra dan sinistra.
Pada facies diaphragmatica, menurut pandangan lama, batas antara lobus
dextra dan sinistra ialah pada tempat perlekatan lig.falciforme.
Pada facies visceralis batas antara kedua lobi ialah fossa sagitalis sinistra, dan
lobus dextra dibagi oleh fossa sagitalis dextra menjadi kanan dan kiri. Bagian
kiri dibagi oleh porta hepatis dalam lobus caudatus terletak dorsocranial dan
lobus quadratus ventrocaudal. Lobus caudatus pada tepi caudoventral
mempunyai dua processus yaitu processus caudatus dan processus papilaris.
Lig.teres hepatis, adalah v.umbilicalis dextra yang telah mengalami obliterasi,
berjalan dari umbilicus ke ramus sinistra venae portae. Mula-mula berjalan
dari umbilicus ke cranial, ventral dari peritoneum parietale, kemudian berjalan
ke hepar di dalam tepi bebas lig.falciforme hepatis, mencapai margo inferior
hepatis pada ujung caudal fossa sagitalis sinistra dan berjalan di dalamnya ke
cranial mencapai ramus sinistra venae portae.
Lig.venosum, adalah ductus venosum yang telah mengalami obliterasi,
berjalan di bagian cranial fossa sagitalis sinistra dari ramus sinistra v.portae,
pada tempat lig.teres hepatis mencapai vena ini, ke vena hepatica sinistra.
V.portae:
o Dibentuk oleh V.mesentrica superior dan V.lienalis.
o Menyalurkan 70% darah ke hati (bagian bawah esophagus sampai
pertengahan atas anus)
o Semua darah balik dari abdomen kecuali ren dan supra renalis bergabung
ke v.portae dan akhirnya masuk ke hati.
o Bercabang 2 yaitu ramus sinistra dan ramus dextra.
o Panjang sekitar 5cm.
Anastomosis portal sistemic:
o Normal akan bermuara ke hepar dan selanjutnya ke v.cava inferior (jalan
langsung)
o Bila jalan normal terhambat, maka akan terjadi hubungan lain yang lebih
kecil antara sistem portal dengan sistemik yaitu:
1. 1/3 bawah esophagus: V.gastrica sinistra V.oesophagica
V.azygos (sistemik)
8
2. Pertengahan atas anus: V.rectalis superior V.rectalis media dan
inferior V.mesentrerica inferior.
3. V.paraumbilicalis menghubungkan V.portae sinistra dengan
V.superfiscialis dinidng abdomen. Berjalan dalam lig.falciforme
hepatis dan lig.teres hepatis.
4. V.colica ascendens, descendens, duodenum, pancreas dan hepar
beranastomosis dengan V.renalis, V.lumbalis dan V.phrenica.
Di dalam abdomen ligamentum bisa berasal dari:
1. Obliterasi dari pembuluh darah: lig.teres hepatis
2. Duplikator peritoneum: lig. falciforme hepatis dan lig.gastrolienalis
Fungsi hepar adalah:
1. Pembentukan sekresi empedu yang selanjutnya disalurkan ke dalam
duodenum
2. Metabolisme KH, lemak dan protein
3. Menyaring darah (proteksi terhadap benda asing dan bakteri)
9
1.2 Mikroskopik
A.Usus Halus
1. Duodenum: tunica mucosa epitel selapis torak dengan microvilli, sel goblet masih
jarang. Dalam lamina propria terdapat potongan criptus. Villus intestinalis gemuk,
tunica muscularis mucosa tidak membentuk vilus intestinalis. Tunica submucosa
dipenuhi kelenjar Brunner. Tunica mucosa dan tunica submucosa membentuk
pilca semicircularis (Kerkringi). Tunica adventitia jaringan ikat jarang.
2. Jejunum: tunica mucosa mirip duodenum, sel goblet mulai banyak, Sel Paneth di
dasar criptus Lieberkuhn. Yang khas sitoplasma mengandung granula kasar
merah. Villus intestinalis lebih kurus dan tumpul. Plica semicircularis mudah
dilihat.
3. Ileum: tunica mucosa lebih banyak mengandung sel goblet. Villus intestinalis
kurus. Di dalam lamina propria terdapat nodulus lymphatici aggregatii (Plaques
Peyeri). Tunica submucosa tanpa kelenjar, plica semicircularis mudah ditemukan,
tetapi pendek-pendek.
4. Appendix vermiformis (umbal cacing): lumen berbentuk segitiga. Tunica mucosa
dengan epitel selapis torak yang banyak sekali sel goblet. Tidak ada villus
intestinal, hanya ada criptus Lieberkuhn. Ciri khas, nodulus limphaticus
mengelilingi dindingnya. Tunica muscularis mucosa masih dapat dijumpai. Tunica
submucosa tanpa kelenjar, banyak dipenuhi infiltrasi lymphocyte dari lamina
propria.
10
B. Usus Besar
o Tunica mucosa rata tanpa lipatan, villus tidak ada, criptus Lieberkuhn (kelenjar
intestinal) panjang dengan dipenuhi sel goblet dan sedikit sel argentaffin. Lamina
propria banyak sel lymphoid dan nodulus limphaticus. Nodulus dapat menyebar
sampai submucosa. Tunica muscularis dua lapis circular dan longitudinal. Serabut
longitudinal bersatu dalam tiga pita longitudinal tebal disebut taenia coli. Pada
bagian bebas colon, lapisan serosa ditandai suatu tonjolan pedunculosa terdiri atas
jaringan adiposa (appendices epiploicae).
o Pada daerah anus, membran mucosa mempunyai sekelompok lipatan longitudinal
collum rectalis Morgagni. Sekitar 2cm diatas lubang anus, mucosa diganti oleh
epitel berlapis gepeng. Pada daerah ini lamina propria mengandung plexus vena-
vena besar yang dapat menimbulkan haemorrhoid (wasir).
C. Hepar
o Organ terbesar setelah kulit. Sebagian besar darahnya berasal dari vena porta. Hati
disusun oleh beberapa lobus dan lobulus. Unsur struktural utama adalah sel hati
hepatocyte. Lobulus hati (lobulus klasik) membentuk massa poligonal prismatis
jaringan hati, ukuran sekitar 0,7 x 2mm. Pada babi lobulus dipisahkan satu sama
lain dan dibatasi dengan jelas oleh lapisan jaringan ikat. Pada manusia lobulus
dapat dikenali dengan adanya daerah yang dipisahkan oleh jaringan penyambung
dan pembuluh. Daerah ini disebut celah portal. Yang terdapat pada sudut-sudut
poligonal merupakan segitiga portal, saluran portal atau trigonum portal
(segitiga Kiernan). Hati manusia mengandung venula (cabang vena porta); arteriol
(cabang arteri hepatica), ductus hepaticus (saluran empedu); pembuluh lymph.
o Hepatocyte tersusun dalam lobulus hati, bertumpukan membentuk lapisan sel
yang tebal sama seperti tembok. Lempeng-lempeng tersebut berjalan dari lobulus
11
perifer, menuju ke bagian tengahnya dan beranastomosis dengan bebas
membentuk kompleks labirin. Celah antara lempeng mengandung sinusoid
kapiler sinusoid hati. Sel endotelnya tidak kontinue / berjendela. Sel endotel
dipisahkan dari hepatosit yang berdekatan oleh celah subendotel (serat kolagen
dan lamina basalis) disebut celah Disse. Sinusoid juga mengandung sel fagosit sel
Kupffer. Nampak sitoplasma vakuola jernih, lisosom, RE granular. Dalam celah
Disse dapat dijumpai sel yang menyimpan lipid. Sinusoid berasal dari pinggir
lobulus, diisi oleh venula-venula; cabang terminal vena porta, arteriol hepatica dan
mereka berjalan ke arah pusat dan bermuara ke dalam vena sentralis.
o Dengan pembesaran kuat dapat ditemukan saluran kecil diantara dua sel hati
disebut canaliculi biliaris dan menuju ke lobulus perifer dijumpai ductus biliaris
intralobular saluran Herring dengan dinding dibatasi sel hati dan saluran epitel
selapis kubus (saluran pendek).
2. Memahami dan Menjelaskan Fisiologi Hepar
Fungsi hati :
Memproses metabolik nutrien (karbo, lemak,protein) setelah zat zat ini dicerna
di saluran pencernaan.
Mendetoksifikasi atau menguraikan zat sisa tubuh atau hormon serta obat dan
seyawa asing lain.
Membentuk protein plasma, protein yang dibutuhkan untuk pembekuan darah
dan utuk mengangkut hormon steroid dan tiroid serta koleterol dalam darah.
Menyimpan glikogen,lemak, besi, tembaga, dan vitamin
Mengaktifkan vitamin D, yang dilakukan hati bersama ginjal.
Mengeluarkan bakteri dan sel darah nerah tua, berkat adanya makrofag
residennya.
Mengeksresikan koleterol dan bilirubin, bilirubin adalah produk penguraian
yang berasal dari destruksi sel darah merah tua.
Garam empedu
Empedu mengandung beberapa konstituen organik, yaitu garam empedu, kolesterol,
lesitin, dan bilirubin. Garam empedu adalah turunan kolesterol. Garam ini secara
aktif disekresikan kedalam empedu dan akhirnya masuk ke duodenum. Daur ulang
garam empedu ini antara usus halus dan hati disebut sirkulasi enterohepatik. Biasanya
hanya 5 % dari empedu yang disekresikan keluar dari tubuh melalui tinja setiap hari.
Garam empedu mebantu pencernaan lemak melalui efek deterjennya (emulsikan) dan
mempermudahpenyerapan lemak dengan membentuk misel.
Efek deterjen garam empedu
Kemampuan garam empedu untuk mengubah globulus (gumpalan) lemak besar
menjadi emulsi lemak butiran. Utuk mecerna lemak lipase harus berkontak langsung
12
dengan molekul trigliserida. Karena tidak larut dalam air maka trigliserida cenderung
mengumpal di usus halus karena banyak mengandung air. Misel, larut dalam air
berkat selubung hidrofilinya dapat melarutkan bahan tak larut dalam air, larut lemak
dibagian tengahnya. Jika sekresi kolesterol oleh hati berbeda jauh dengan sekresi
garam empedu dan lesitin maka kelebihan kolesterol dalam empedu akan mengendap
menjadi mikrokristal dan menggumpal menjadi batu empedu. Namun sekitar 75%
batu empedu berasal dari kolesterol dan 25 % terbentuk oleh endapan abnormal
konstituen lainnya,bilirubin.
Bilirubin
Merupakan produk sisa yang dieksresikan di dalam empedu. Bilirubin adalah
pigemen empedu utama yang berasal dari penguraian hem (yang mengandung besi)
hemoglobin yang terkadung, sel darah merah tua. Bilirubin diekstraksi dari darah oleh
hepatosit dan secara aktif disekresikan ke dalam empedu.bilirubin adalah pigemen
bewarna kuning yang menyebabkan empedu bewarna kuning. Jika billirubin dibentuk
terlalu cepat dari pada laju eksresinya maka bahan ini akan menumpuk di dalam tubuh
dan menyebabkan ikterus. Ikterus dapat ditimbulkan oleh 3 cara :
Ikterus pra hati
Atau hemolitik yang disebabkan, oleh pemecahan (hemolisis) berlebihan sel
darah merah yang menyebabkan hati mendapat lebih banyak bilirubin dari
pada kemampuan mengeksresikannya.
Ikterus hati
Hati mengalami penyakit yang tidak dapat menangani bilirubin bahkan dalam
jumlah normal
Ikterus pasca hati
Atau obstruktif, terjadi ketika saluran empedu tersumbat misalnya oleh batu
empedu sehingga bilirubin tidak dapat dieliminasi oleh ginjal.
3. Memahami dan Menjelaskan Amebiasis yang Disebabkan oleh Infeksi
Entamoeba histolytica
3.1 Morfologi dan Daur Hidup Entamoeba histolytica
Dalam daur hidupnya, E. histolytica mempunyai 2 stadium, yaitu : trofozoit dan kista.
Bila kista matang tertelan, kista tersebut tiba di lambung masih dalam keadaan utuh
karena dinding kista tahan terhadap asam lambung. Dirongga terminal usus halus,
dinding kista dicernakan, terjadi ekskistasi dan keluarlah stadium trofozoit masuk ke
rongga usus besar. Dari 1 kista yang mengandung 4 buah inti, akan terbentuk 8 buah
trofozoit. Stadium trofozoit berukuran 10-60 mikron (sel darah merah 7 mikron);
mempunyai inti entameba yang terdapat di endoplasma. Ektoplasma bening homogen
terdapat dibagian tepi sel, dapat dilihat dengan nyata. Pseudopodium yang dibentuk
13
dari ektoplasma, besar dan lebar seperti daun, dibentuk dengan mendadak,
pergerakannya cepat dan menuju suatu arah (linier). Endoplasma berbutir halus,
biasanya mengandung bakteri atau sisa makanan. Bila ditemukan sel darah merah
disebut erythrophagocytosis yang merupakan tanda patognomonik infeksi E.
histolytica.
Stadium trofozoit dapat bersfat patogen dan menginvasi jaringan usus besar. Dengan
aliran darah, meyebar ke jaringan hati, paru, otak, kulit dan vagina. Hal tersebut
disebabkan sifatnya yang dapat merusak jaringan sesuai dengan nama spesiesnya E.
histolyca (histo= jaringan, lisis= hancur). Stadium trofozoit berkembang biak secara
belah pasang. Stadium kista dibentuk dari stadium trofozoit yang berada di rongga
usus besar. Di dalam rongga usus besar, stadium trofozoit dapat berubah stadium
precyst yang berinti satu (enkistasi), kemudian membelah menjdi berinti 2, dan
akhirnya berinti 4 yang dikeluarkan bersama tinja. Ukuran kista 10-20 mikron,
berbentuk bulat atau lonjong, mempunyai dinding kista dan terdapat inti entameba.
Dalam tinja stadium ini biasanya berinti 1 atau 4, kadang-kadang terdapat yg berinti
2. Di endoplasma terdapat benda kromatoid yang besar, menyerupai lisong dan
terdapat vakuol glikogen. Benda kromatoid dan vakuol glikogen dianggap sebagai
makanan cadangan, karena itu terdapat pada kista muda.
Pada kista matang, benda kromatoid dan vakuol glikogen biasanya tidak ada lagi.
Stadium kista tidak patogen, tetapi merupakan stadium yang infektif. Dengan adanya
dinding kista, stadium kista dapat bertahan terhadap pengaruh buruk diluar badan
manusia. Infeksi terjadi dengan menelan kista matang. Infeksi yang disebabkan oleh
E.histolytica dan E.dispar dapat ditetapkan dengan menemukan stadium kista dan atau
trofozoit dalam tinja. Entamoeba histolytica tidak selalu menyebabkan gejala
(asimtomatik). Stadium trofozoit dapat ditemukan pada tinja yang konsistensinya
lembek atau cair, sedangkan stadium kista biasanya ditemukan pada tinja padat.
Sebanyak 90% individu yang terinfeksi E. histolytica tidak memperlihatkan gejala
klinis dan hospes mengeliminasi perasit tanpa adanya penyakit. Stadium trofozoit
memasuki submukosa dengan menembus lapisan muskularis mukosae, bersarang di
submukosa dan membuat kerusakan yang lebih luas daripada di mukosa usus.
Akibatnya terjadi luka yang disebut ulkus ameba. Proses yang terjadi terutama
nekrosis dengan lisis sel jarngan (histolisis). Bila terjadi infeksi sekunder, terjadlah
proses peradangan.
14
3.2 Definisi
Amebiasis adalah penyakit infeksi usus besar yang disebabkan oleh parasit usus
Entamoeba histolytica.
3.3 Etiologi
Entamoeba histolytica merupakan protozoa usus, sering hidup sebagai komensal
(apatogen) di usus besar manusia. Apabila kondisi mengijinkan dapat berubah
menjadi patogen (membentuk koloni di dinding usus, menembus dinding usus
menimbulkan ulserasi) dan menyebabkan disentri amoeba.
3.4 Epidemiologi
Penyakit ini tersebar hampir diseluruh dunia terutama di negara berkembang yang
berada di daerah tropis. Hal ini disebabkan karena faktor kepadatan penduduk,
hygiene individu dan sanitasi lingkungan hidup serta kondisi sosial ekonomi dan
kultural yang menunjang. Sekitar 90% infeksi asimtomatik, sementara sekitar 10%
lainnya menimbulkan berbagai sindrom klinis, mulai dari disentri sampai abses hati
atau organ lain. Penyakit ini ditularkan secara fekal oral baik secara langsung maupun
tidak langsung. Sebagai sumber penularan adalah tinja yang mengandung kista amuba
yang berasal dari carrier. Laju infeksi tertinggi didapatkan di tempat-tempat sanitasi
lingkungan hidup yang cukup buruk. Oleh karena itu dinegara yang sudah maju
banyak dijumpai penderita asimtomatik. Sementara di negara berkembang yang
beriklim tropis banyak dijumpai penderita yang simtomatik. Di Indonesia, laporan
mengenai insidens amebiasis sampai saat ini masih belum ada. Akan tetapi,
berdasarkan laporan mengenai abses hati ameba pada beberapa rumah sakit besar,
dapat diperkirakan insidensnya cukup tinggi. Penyakit ini cenderung endemik jarang
menimbulkan epidemik. Epidemik sering terjadi lewat air minum yang tercemar.
15
3.5 Klasifikasi
Klasifikasi amoebiasis menurut WHO (1968) dibagi dalam asimtomatik dan
simptomatik, sedang yang termasuk amoebiasis simptomatik yaitu amoebiasis
intestinal yaitu dysentri, non-dysentri colitis, amoebic appendicitas ke orang lain oleh
pengandung kista entamoeba hitolytica yang mempunyai gejala klinik (simptomatik)
maupun yang tidak (asimptomatik). Amoebiasis intestinal atau disebut juga sebagai
amoebiasis primer terjadi pertama didaerah caecum, appendix, colon ascenden dan
berkembang ke colon lainnya. Bila sejumlah parasit ini menyerang mukosa akan
menimbulkan ulcus (borok), yang mempercepat kerusakan mukosa.
Lapisan muskularis usus biasanya lebih tahan. Biasanya lesi akan terhenti didaerah
membran basal dari muskularis mukosa dan kemudian terjadi erosi lateral dan
berkembang menjadi nekrosis. Jaringan tersebut akan cepat sembuh bila parasit
tersebut dihancurkan (mati). Pada lesi awal biasanya tidak terjadi komplikasi dengan
bakteri. Pada lesi yang lama (kronis) akan diikuti infeksi sekunder oleh bakteri dan
dapat merusak muskularis mukosa, infiltrasi ke sub-mukosa dan bahkan berpenetrasi.
Amoebiasis intestinal bergantung pada resistensi hospesnya sendiri, virulrnsi dari
strain amuba, kondisi dari lumen usus atau dinding usus, yaitu keadaan flora usus,
infek/tidaknya dinding usus, kondisi makanan, apabila makanan banyak mengandung
karbohidrat, maka amoeba tersebut lebih pathogen. Ameboma adalah sebuah fokus
nodular dari radang proliferatif atau menyerupai tumor yang berisi jaringan granulasi
yang berasal dari kolon kadang berkembang pada amoebiasis yang kronis, biasanya
pada dinding dari kolon dengan lokasi tersering terdapat dalam sekum.
Pada pemeriksaan barium enema, ameboma dapat berupa lesi polipoid, dapat
dikelirukan dengan karsinoma kolon. Adanya ulkus pada mukosa usus dapat diketahui
dengan sigmoidoskopi pada 25% kasus. Ulkus tersebar, terpisah satu sama lain oleh
mukosa usus yang normal, ukurannya bervariasi dari 2-3 mm sampai 2-3 cm.
Variasi tipe amoebiasis primer terdiri atas:
a) Amoebiasis kolon akut. Bila gejalanya berlangsung kurang dari 1 bulan.
Amoebiasis kolon akut atau disentri ameba (dysentria amoebica) mempunyai gejala
yang jelas yaitu sindrom disentri yang merupakan kumpulan gejala terdiri atas diare
(berak-berak encer) dengan tinja yang berlendir dan berdarah serta tenesmus anus
(nyeri pada anus waktu buang air besar). Terdapat juga rasa tidak enak di perut dan
mules. Bila tinja segar diperiksa, bentuk histolitika dapat ditemukan dengan mudah.
b) Amoebiasis kolon menahun, disebut juga sebagai inflammantory bowel disease
bila gejalanya berlangsung lebih dari 1 bulan atau bila terjadi gejala yang ringan,
diikuti oleh reaktivasi gejala akut secara periodik. Amoebiasis kolon menahun
mempunyai gejala yang tidak begitu jelas. Biasanya terdapat gejala sus yang ringan,
antara lain rasa tidak enak di perut, diare yang diselingi dengan obstipasi (sembelit).
AmoebiasisEkstra-Intestinal
Invasi amoeba selain dalam jaringan usus disebut amoebiasis sekunder atau ekstra
intestinal.Terjadinya kasus trofozoit terbawa aliran darah dan limfe ke lokasi lain dari
tubuh, menyebabkan terjadinya lesi pada organ lain. Lesi sekunder dijumpai lesi pada
hati (sekitar 5% dari kasus amoebiasis). Umumnya infestasi amuba yang paling sering
adalah amoebiasis intraluminal asimptomatik. Amoebiasis sekunder vdapat terjadi
penyebaran melalui beberapa cara, yaitu melalui darah atau yang disebut hematogen,
16
organ yang paling sering terserang yaitu hepar yang akan menimbulkan amoebiasis
hepatitis dan selanjutnya abses hepatikum dapat terjadi secara single atau multiple.
Yang kedua pada hati, Hal ini terjadi bila trofozoit masuk kedalam venula
mesenterika dan bergerak ke hati melalui sistem vena porta hepatis, kemudian masuk
melalui kapiler darah portal menuju sinusoid hati dan akhirnya membentuk abses.
Besarnya abses cukup bervariasi dari bentuk titik yang kemudian membesar sampai
seperti buah anggur. Ditengah abses akan terlihat adanya cairan nekrosis, ditengahnya
ada sel stroma hati dan bagian luarnya terlihat jaringan hati yang ditempeli oleh
ameba. Bilamana abses pecah serpihan absces akan tersebar dan menginfeksi jaringan
lainnya. Selanjutnya dapat menyebar melalui otak.
3.6 Patogenesis
Penderita buang air besar Kista matang di feses (bentuk infektif) Termakan
(faecal oral) Tiba di lambung (tetap utuh karna ia tahan dengan asam lambung)
Masuk ke usus halus (dinding dicerna dan terjadi eksistasi) Trofozoit keluar (8
buah) Menginvasi usus besar atau Colon Sebagian trofozoit berubah menjadi
patogen,sebagian lagi berubah menjadi kista dengan berubah menjadi stadium precyst
yang berinti satu (enkistasi) kemudian membelah menjadi berinti 2 dan akhirnya
berinti 4 yang akan keluar bersama tinja sedangkan yang trofozoit patogen akan ikut
bersama aliran darah Menyebar ke Hati,Paru,Otak,Kulit,Vagina (hal ini
disebabkan oleh sifatnya yang penghancur jaringan).
Trofozoit hidup komensal dalam colon dapat jadi pathogen Menembus mukosa
usus dan menimbulkan ulkus pada kolon asenden, rectum, sigmoid, appendix dan
ileum terminalis Pendarahan dan bila menembus lap. Muscular menyebabkan
perforasi dan peritonitis.
Bila kronik, terbentuk massa jar. Granuasi disebut ameboma ( sekum dan sigmoid)
Metastasis ke hati lewat cabang v. portae Abses hati Embolisasi lewat
pembuluh darah atau pembuluh getah bening Abses paru, otak atau limpa
3.7 Manifestasi klinis
Amoebiasis Carrier (cyst passer) : tidak menunjukkan gejala klinis sama sekali,
karena amoeba yang berada dalam lumen usus besar, tidak mengadakan invasi ke
dinding usus.
Amoebisis Usus Ringan : timbulnya gejala perlahan-lahan, biasanya mengeluh
perut kembung, kadang-kadang nyeri perut ringan seperti kejang. Diare ringan, 4-5
kali sehari, tinja berbau busuk, bercampur darah dan lendir, sedikit nyeri tekan di
daerah uluhati.
Amoebisis Usus Sedang : keluhan dan gejala klinis lebih berat dibandingkan
disentri ringan, tetapi masih mampu melakukan aktivitas sehari-hari. Tinja disertai
darah dan lendir dengan keluhan perut kram, demam dan lemah badan.
Amoebiasis Usus Berat : mengalami diare disertai darah yang banyak, lebih dari 15
kali sehari, demam tinggi (40 derajat celcius-40,5 derajat celcius), disertai mual
dan anemia.
17
Amoebiasis kronik : gejalanya menyerupai disentri amoeba ringan, serangan diare
diselingi dengan periode normal atau tanpa gejala. Serangan diare biasanya terjadi
karena kelelahan, demam atau makanan yang sukar dicerna.
3.8 Diagnosis
Pemeriksaan fisik
Pada pemeriksaan didapatkan penderita tampak kesakitan. Kalau jalan
membungkuk ke depan kanan sambil memegang perut kanan atas yang sakit,
badan teraba panas hati membesar dan bengkak. Pada tempat abses teraba lembek
dan nyeri tekan. Di bagian yang ditekan dengan satu jari terasa nyeri, berarti
tempat tersebutlah tempatnya abses. Rasa nyeri tekan dengan satu jari mudah
diketahui terutama bila letaknya di interkostal bawah lateral. Ini menunjukkan
tanda Ludwig positif dan merupakan tanda khas abses hepatis. Lokalisasi abses
yang terbanyak ialah di lobos kanan, jarang di lobus kiri. Batas paru-paru hati
meninggi. Ikterus jarang sekali ditemukan.
Pemeriksaan laboratorium
Pada pemeriksaan tinja jarang sekali ditemukan ameba. Menurut beberapa
kepustakaan ditemukan sekitar 4 10%. Ditemukannya ameba dalam tinja, akan
banyak rembantu diagnosis. Walaupun demikian, pemeriksaan tinja harus
dilakukan berulang kali. Jumlah lekosit meninggi sekitar 10 20 ribu/mm3.
Padabentuk akut sering jumlah. lekosit melebihi 16.000/mm3, sedang pada bentuk
kronik terdapat sekitar 13.000/mm3. Tes faal hati menunjukkan batas-batas
normal. Pada keadaan yang berat dapat ditemukan penurunan kadar albumin dan
sedikit peninggian kadar globulin, dengan protein total dalam batas normal. Setelah
penyakit sembuh, segala fungsi hati kembali normal.
(a). penderita dengan tinja encer yang mengandung trofozoit-trofozoit
hematofagos, (b) penderita dengan tinja lembek pada kasus ringan atau kronis,
mengandung trofozoit atau kista, dan (c). penderita dengan tinja padat,
asimtomatik, mengandung kista. Penderita ini disebut pembawa kista (cyst passer).
Pada kasus peralihan, mungkin bentuk kista dijumpai bersama trofozoit di dalam
tinja.
Pemeriksaan rontgen
Pemeriksaan radiologi banyak membantu menegakkan diagnosis. Pada foto Toraks
terlihat diafragma kanan meninggi. Apabila dengan pemeriksaan sinar tembus jelas
nampak bahwa diafragma kanan selain meninggi juga tak bergerak, bentuk
diafragma melengkung ke atas atau bagian tengah diafragma kanan meninggi,
berarti adanya abses hati. Pada abses di lobus kiri hati, gambaran seperti tersebut di
atas tidak nyata. Abses di lobus kiri hati sering memberikan penekanan pada
lambung, yang dapat dilihat pada foto lambung dengan kontras barium.
o Ultrasonografi
18
Gambaran ultrasonografi yaitu akan terlihat suatu daerah kosong atau
daerah sonolusen di hati dengan dinding ireguler. Bila intensitas atau gain
ditinggikan, akan terlihat sedikit pengisian internal ekho. Cara pemeriksaan
ultrasonografi ini mudah dikerjakan, tidak menimbulkan efek sampingan
atau merusak jaringan.
Diagnosis banding
Penyakit amebiasis perlu dibedakan dengan penyakit hati lainnya, penyakit paru-paru
dan penyakit infeksi sistemik.
a) Pada hepatitis infeksiosa dapat timbul kenaikan suhu badan, tetapi biasanya
rendah dan tidak ada lekositosis. Tidak dijumpai hepatomegali dan tanda Ludwig
negatif. Diafragma kanan tak meninggi. Tes faal hati menunjukkan hati
terganggu.
b) Penyakit paru-paru, misalnya pneumonia dan empyema kanan perlu dibedakan
dengan amebik abses hati, karena keluhan yang timbul dapat serupa. Pada
penyakit paru-paru tersebut di atas tidak dijumpai hepatomegali, dan tidak adanya
peninggian diafragma kanan.
c) Abses hati piogenik perlu dibedakan dengan amebik abses hati. Pada abses
piogenik biasanya ditemukan lekositosis yang hebat, dan tidak ditemukan kuman
ameba histolitika. Pengobatan dengan anti amebika tidak menunjukkan
perbaikan.
3.9 Penatalaksanaan
Pengobatan yang diberikan pada penderita yang invasif berbeda dengan non-invasif.
Pada penderita amebiasis non-invasif dapat diberikan paromomisin. Pada penderita
amebiasis invasif terutama diberikan golongan nitroimidazol yaitu metronidazol. Obat
lainnya yaitu tinidazol, seknidazol dan ornidazol. Pada penderita dengan fulmint
colitis, dapat diotambahkan pemberian antibiotik spektrum luas. Setelah pemberian
nitroimidazol sebaiknya diikuti dengan pemberian paromomisin atau diloksanid
furoat.
Obat amebisid dapat dikelompokkan menjadi 2 kategori yaitu:
A. Obat yang bekerja pada lumen usus
Merupakan obat yang tidak diabsorpsi dengan baik dalam usus, sehingga dapat
membunuh stadium trofozoid dan kista yang berada dalam lumen usus.
1. Paromomisin (humatin)
Merupakan antibiotic golongan aminoglikosida yang tidak diabsorbsi dalam lumen
usus. Obat tersebut hanya membunuh stadium yang berada dalam lumen usus.
2. Diloksanid furoat (furamid, entamizol)
Merupakan obat pilihan untuk E. histolyca yang berada dalam lumen. Efek samping
yang sering ditemukan adalah kembung.
3. Iodoquinol (Iodoksin)
19
Termasuk golongan hidroksikuinolin. Tidak boleh diberikan pada penderita dengan
gangguan fungsi ginjal.
B. Obat yang bekerja pada jaringan
1. Emetin hidroklorida
Obat ini berkhasiat terhadap stadium trofozoid E. histolyca. Pemberian emetin ini
hanya efektif bila diberikan secara parental, karena pada pemberian secara oral
absorpsinya tidak sempurna. Toksisitasnya relatif tinggi, terutama terhadap otot
jantung. Dosis maksimum untuk orang dewasa adalah 65 mg sehari, sedangkan untuk
anak di bawah 8 tahun, 10 mg sehari. Lama pengobatan 4 sampai 6 hari. Pada orang
tua dan orang sakit berat, dosis harus dikurangi. Emetin tidak dianjurkan pada wanita
hamil, pada penderita dengan gangguan jantung dan ginjal. Dehidroemetin relatif
kurang toksik dibandingkan dengan emetin dan dapat diberikan secara oral. Dosis
maksimum adalah 0,1 gram sehari, diberikan selama 4 sampai 6 hari. Emetin dan
dehidroemetin efektif untuk pengobatan abses hati (amebiasis hati).
2. Metronidazol (golongan nitroimidazol)
Metronidazol merupakan obat pilihan untuk amebiasis koli atau abses hati ameba,
karena efektif terhadap stadium trofozoid dalam dinding usus dan jaringan. Obat ini
tidak membunuh stadium kista.
3. Klorokuin
Merupakan amebisid jaringan yang efektif terhadap amebiasis hati. Efek samping dan
toksisitasnya ringan, antara lain mual, muntah, diare, sakit kepala. Efek samping dan
efek toksiknya bersifat ringan, antara lain mual, muntah, diare, sakit kepala. Dosis
untuk orang dewasa adalah 1 gram sehari selama 2 hari, kemudian 500 mg sehari
selama 2 sampai 3 minggu. Obat ini juga efektif terhadap amebiasis hati.
3.10 Komplikasi
Saat diagnosis ditegakkan, menggambarkan keadaan penyakit yang berat, seperti
septikemia/bakteremia dengan mortalitas 85%, ruptur abses hati disertai peritonitis
generalisata dengan mortalitas 6-7%, kelainan pleuropulmonal, gagal hati, perdarahan
ke dalam rongga abses, hemobilia, empiema, fistula hepatobronkial, ruptur ke dalam
perikard atau retroperitoneum. Sesudah mendapat terapi, sering terjadi diatesis
hemoragik, infeksi luka, abses rekuren, perdarahan sekunder dan terjadi rekurensi
atau reaktivasi abses.
3.11 Prognosis
Faktor yang mempunyai prognosis:
20
Virulensi parasit
Status imunitas dan keadaan nutrisi penderita
Usia tua, usia penderita, lebih buruk pada usia tua
Cara timbulnya penyakit, tipe akut mempunyai prognosis lebih buruk
Letak dan jumlah abses, prognosis lebih buruk bila abses di lobus kiri atau
multiple
Stadia penyakit
Komplikasi
Bila terapi adekuat, resolusi abses akan sempurna tetapi imunitas tidak
permanen dan dapat terjadi lagi re-infeksi
3.12 Pencegahan
Pencegahan penyakit amebiasis terutama ditujukan kepada kebersihan perorangan
(personal hygiene) dan kebersihan lingkungan (environmental sanitation). Kebersihan
perorangan antara lain adalah mencuci tangan dengan bersih sesudah mencuci anus
dan sebelum makan. Kebersihan lingkungan meliputi: memasakn air minum sampai
mendidih sebelum diminum, mencuci sayuran sampai bersih atau memasaknya
sebelum dimakan, buang air besar di jamban, tidak menggunakan tinja manusia untuk
pupuk, menutup dengan baik makanan yang dihidangkan untuk menghindari
kontaminasi oleh lalat dan lipas, membuang sampah di tempat sampah yang ditutup
untuk menghindari lalat.
4. Memahami dan Menjelaskan Pemeriksaan Laboratorium Hepar
Tes Fungsi Hati
Tes fungsi hati atau lebih dikenal dengan liver panel atau liver function test adalah
sekelompok tes darah yang mengukur enzim atau protein tertentu di dalam darah
anda. Tes fungsi hati umumnya digunakan untuk membantu mendeteksi, menilai dan
memantau penyakit atau kerusakan hati.
Biasanya jika untuk memantau kondisi hati, tes ini dilakukan secara berkala. Atau
dilakukan juga ketika Anda memiliki risiko perlukaan hati, ketika Anda memiliki
penyakit hati, atau muncul gejala-gejala tertentu seperti jaundice (ikterus).
Untuk tes ini diperlukan contoh darah yang diambil dari pembuluh balik (vena)
umumnya pada lengan pasien. Dan sebelum tes dilakukan, tidak diperlukan persiapan
khusus, kecuali tes dilakukan bersamaan dengan tes lain yang mungkin memerlukan
persiapan khusus.
Tes ini biasanya berisi beberapa tes yang dilakukan bersamaan pada contoh darah
yang diambil. Ini bisa meliputi:
21
- Alanine Aminotransferase (ALT) suatu enzim yang utamanya ditemukan di
hati, paling baik untuk memeriksa hepatitis. Dulu disebut sebagai SGPT
(Serum Glutamic Pyruvate Transaminase). Enzim ini berada di dalam sel
hati/hepatosit. Jika sel rusak, maka enzim ini akan dilepaskan ke dalam aliran
darah.
- Alkaline Phosphatase (ALP) suatu enzim yang terkait dengan saluran
empedu; seringkali meningkat jika terjadi sumbatan.
- Aspartate Aminotransferase (AST) enzim ditemukan di hati dan di beberapa
tempat lain di tubuh seperti jantung dan otot. Dulu disebut sebagai SGOT
(Serum Glutamic Oxoloacetic Transaminase), dilepaskan pada kerusakan sel-
sel parenkim hati, umumnya meningkat pada infeksi akut.
- Bilirubin biasanya dua tes bilirubin digunakan bersamaan (apalagi pada
jaundice): Bilirubin total mengukur semua kadar bilirubin dalam darah;
Bilirubin direk untuk mengukur bentuk yang terkonjugasi.
- Albumin mengukur protein yang dibuat oleh hati dan memberitahukan
apakah hati membuat protein ini dalam jumlah cukup atau tidak.
- Protein total mengukur semua protein (termasuk albumin) dalam darah,
termasuk antibodi guna memerangi infeksi.
Tergantung pada pertimbangan dokter, beberapa tes tambahan mungkin diperlukan
untuk melengkapi seperti GGT (gamma-glutamyl transferase), LDH (lactic acid
dehydrogenase) dan PT (prothrombine time).
Hasil tes fungsi hati bukanlah sebuah media diagnostik untuk kondisi spesifik; mereka
mengindikasikan bahwa terdapat kemungkinan ada suatu masalah pada hati. Pada
orang yang tidak memperlihatkan gejala atau tidak terindentifikasi adanya faktor
risiko, hasil tes fungsi hati yang abnormal bisa mengindikasikan adanya perlukaan
hati sementara atau sesuatu yang terjadi di lokasi lain di dalam tubuh seperti pada
otot, pankreas atau jantung. Namun juga bisa menandakan penyakit hati tahap awal
dan memerlukan tes lebih lanjut dan/atau pemantauan secara berkala.
Hasil-hasil tes fungsi hati biasanya dievaluasi secara bersama-sama. Jadi beberapa set
tes dalam periode tertentu dilihat apakah memiliki pola tertentu. Setiap orang akan
memiliki sebuah set tes fungsi hati yang unik yang biasanya berubah-ubah seiring
berjalannya waktu. Seorang dokter mengamati kombinasi hasil-hasil tes ini guna
mendapatkan petunjuk tentang kondisi yang mendasarinya. Seringkali, tes lebih lanjut
diperlukan untuk menentukan apa sebenarnya yang menyebabkan penyakit dan/atau
kerusakan hati tersebut.
22
Tabel berikut menunjukkan beberapa kombinasi hasil yang mungkin ditemukan pada
beberapa tipe kondisi/penyakit hati tertentu.
Jenis Kondisi Bilirubin
ALT
& AST ALP Albumin PT
Kerusakan
hati akut
(infeksi,
racun, obat)
Normal atau
meningkat
biasanya
setelah
peningkatan
ALT & AST
Biasanya
sangat
meningkat;
ALT
umumnya
lebih tinggi
daripada
AST
Normal
atau hanya
meningkat
sedikit Normal
Biasanya
normal
Penyakit hati
kronis
Normal atau
meningkat
Sedikit
meningkat
Normal
atau sedikit
meningkat Normal Normal
Hepatitis
alkoholik
Normal atau
meningkat
AST
biasanya
dua kali
kadar ALT
Normal
atau
lumayan
meningkat Normal Normal
Sirosis
Bisa jadi
meningkat
tapi hanya
pada kondisi
yang sudah
berlanjut
AST
biasanya
lebih tinggi
dari ALT,
namun
kadarnya
biasanya
lebih
rendah
daripada
penyakit
alkoholik
Normal
atau
meningkat
Biasanya
menurun
Biasanya
memanjang
Obstruksi
duktus biliaris,
kolestasis
Normal atau
meningkat;
meningkat
pada
obstruksi
penuh
Normal
hingga
lumayan
meningkat
Meningkat,
sering lebih
tinggi 4
kali dari
nilai
normal
Biasanya
normal,
namun jika
berlangsung
kronis,
kadar dapat
menurun
Biasanya
normal
Kanker yang
sudah
menyebar ke
hati
(metastases)
Biasanya
normal
Normal
atau sedikit
meningkat
Biasanya
sangat
meningkat Normal Normal
23
Kanker yang
asli berasal
dari hati
(hepatoselular
karsinoma)
Mungkin
meningkat,
umumnya
jika
penyakit
progresif
AST lebih
tinggi dari
ALT,
namun
kadar lebih
rendah
daripada
penyakit
alkoholik
Normal
atau
meningkat
Biasanya
menurun
Biasanya
memanjang
Autoimmune
Normal atau
meningkat
Lumayan
meningkat
Normal
atau sedikit
meningkat
Normal atau
menurun Normal
Analisa feses
Tinja untuk pemeriksaan sebaiknya yang berasal dari defekasi spontan. Jika
pemeriksaan sangat diperlukan,boleh juga sampel tinja di ambil dengan jari
bersarung dari rectum. Untuk pemeriksaan biasa dipakai tinja sewaktu, jarang
diperlukan tinja 24 jam untuk pemeriksaan tertentu.
Tinja hendaknya diperiksa dalam keadaan segar, kalau dibiarkan mungkin sekali
unsure-unsur dalam tinja itu menjadi rusak. Bahan ini harus dianggap bahan yang
mungkin mendatangkan infeksi,berhati-hatilah saat bekerja.
Untuk mengirim tinja, wadah yang baik ialah yang terbuat dari kaca atau sari bahan
lain yang tidak dapat ditembus seperti plastic. Kalau konsistensi tinja keras,dos
karton berlapis paraffin juga boleh dipakai. Wadah harus bermulut lebar.
Pemeriksaan penting dalam tinja ialah terhadap parasit dan telur cacing. Sama
pentingnya dalam keadaan tertentu adalah test terhadap darah samar.
Jika akan memeriksa tinja, pilihlah selalu sebagian dari tinja itu yang memberikan
kemungkinan sebesar-besarnya untuk menemui kelainan, misalnya bagian yang
bercampur darah atai lender. Oleh karena unsure-unsur patologik biasanya tidak dapat
merata, maka hasil pemeriksaan mikroskopi tidak dapat dinilai derajat kepositifannya
dengan tepat, cukup diberi tanda (negatif),(+),(++),(+++) saja.
Makroskopik
1. Warna
Warna tinja yang dibiarkan pada udara menjadi lebih tua karena terbeb=ntuknya lebih
banyak urobilin dari urobilinogen yang di ekskresikan lewat usus. Urobilinogen tidak
berwarna, sedangkan urobilin berwarna coklat tua. Selain urobilin yang normalada,
warna tinja dipengaruhi oleh jenis makanan, kelainan dalam saluran usus dan oleh
obat-obat yang diberikan.
24
Warna kuning bertalian dengan susu,jagung,obat santonin atau bilirubin yang belum
berubah. Hijau biasanya oleh makanan yang mengandung banyak sayur-mayur, jarang
disebabkan oleh biliverdin yang belum berubah. Warna abu-abu mungkin disebabkan
oleh karena tidak ada urobilin dalam saluran makanan dan hal itu didapat pada ikterus
obstruktif (tinja acholik) dan juga detelah dipakai garam barium pada pemeriksaan
radiologic. Warna abu-abu itupun mungkin terjadi kalau makanan mengandung
banyak lemakyang tidak dicernakan karena defisiensi enzim pancreas. Merah muda
biasanya oleh perdarahan yang segar di bagian distal, mungkin juga karena makanan
seperti bit. Warna coklat dipertalikan dengan perdarahan proximal atau dengan
makanan coklat,kopi,dsb. Warna hitam oleh carbo medicinalis, oleh obat-obatan yang
mengandung besi mungkin juga oleh melena.
2. Bau
Bau normal tinja disebabkan oleh indol,skatol,dan asam butirat. Bau itu menjadi bau
busuk jiga dalam usus terjadi pembusukan isinya, yaitu protein yang tidak dicerna
dirombak oleh kuman-kuman. Reaksi tinja menjadi lindi oleh pembusukan semacam
itu. Ada kemungkinan juga tinja berbau asam: keadaan ini disebabkan oleh
peragian(fermentasi)zat-zat gula yang tidak tercerna karena umpamanya diare. Reaksi
tinja dalam hal itu menjadi asam. Bau tengik dalam tinja disebabkan oleh perombakan
zat lemak dengan pelepasan asam-asam lemak.
3. Konsistensi
Tinja normal agak lunak dengan mempunyai bentuk. Pada diare konsistensi menjadi
sangat lunak atau cair, sedangkan sebaliknya pada konstipasi didapat tinja keras.
Peragian karbohidrat dalam usus menghasilkan tinja yang lunak dan bercampur gas
(CO2).
4. Lendir
Adanya lendir berarti rangsangan atau radang dinding usus. Kalau lendir itu hanya
didapat dibagian luar tinja , lokalisasi iritasi itu mungkin usus besar ; kalau bercampur
baur dengan tinja mungkin sekali usus kecil. Pada dysentri ,intususepsi dan
ileocolitis mungkin didapat lendir saja tanpa tinja. Kalau lendir berisi banyak leukosit
terjadi nanah.
5. Darah
Perhatikanlah apa darah itu segar (merah muda),coklat atau hitam dan apakah
bercampur-baur atau hanya dibagian luar tinja saja. Makin proksimal terjadinya
perdarahan, makin bercampurlah darah dengan tinja dan makin hitamlah warnanya.
25
Jumlah darah yang besar mungkin disebabkan oleh ulcus, varices dalam oesofagus,
carcinoma ,atau hemorrhoid.
6. Parasit
Cacing Ascaris, Ancylostoma ,dll mungkin terlihat.
Pemeriksaan mikroskopik meliputi pemeriksaan protozoa,telur cacing, leukosit,
eritosit, sel epitel, kristal dan sisa makanan. Dari semua pemeriksaan ini yang
terpenting adalah pemeriksaan terhadap protozoa dan telur cacing.
Protozoa biasanya didapati dalam bentuk kista, bila konsistensi tinja cair baru
didapatkan bentuk trofozoit. Telur cacing yang mungkin didapat yaitu Ascaris
lumbricoides, Necator americanus, Enterobius vermicularis, Trichuris trichiura,
Strongyloides stercoralis dan sebagainya.
Lekosit Dalam keadaan normal dapat terlihat beberapa leukosit dalam seluruh
sediaan. Pada disentri basiler, kolitis ulserosa dan peradangan didapatkan peningkatan
jumlah leukosit.
Eosinofil Eosinofil mungkin ditemukan pada bagian tinja yang berlendir pada
penderita dengan alergi saluran pencemaan.
Eritrosit hanya terlihat bila terdapat lesi dalam kolon, rektum atau anus.Sedangkan
bila lokalisasi lebih proksimal eritrosit telah hancur. Adanya seritrosit dalam tinja
selalu berarti abnormal.
Epitel Dalam keadaan normal dapat ditemukan beberapa sel epitel yaitu yang
berasal dari dinding usus bagian distal. Sel epitel yang berasal dari bagian proksimal
jarang terlihat karena sel ini biasanya telah rusak. Jumlah sel epitel bertambah banyak
kalau ada perangsangan atau peradangan dinding usus bagian distal.
Kristal Kristal dalam tinja tidak banyak artinya. Dalam tinja normal mungkin
terlihat kristal tripel fosfat, kalsium oksalat dan asam lemak. Kristal tripel fosfat dan
kalsium oksalat didapatkan setelah memakan bayam atau strawberi, sedangkan kristal
asam lemak didapatkan setelah banyak makan lemak. Sebagai kelainan mungkin
dijumpai kristal Charcoat Leyden
Sisa makanan hampir selalu dapat ditemukan juga pada keadaan normal, tetapi
dalam keadaan tertentu jumlahnya meningkat dan hal ini dihubungkan dengan
keadaan abnormal. Sisa makanan sebagian berasal dari makanan daun-daunan dan
sebagian lagi berasal dari hewan seperti serat otot, serat elastic dan lain-lain. Untuk
identifikasi lebih lanjut emulsi tinja dicampur dengan larutan lugol untuk
menunjukkan adanya amilum yang tidak sempurna dicerna. Larutan jenuh Sudan III
atau IV dipakai untuk menunjukkan adanya lemak netral seperti pada steatorrhoe.
Sisa makanan ini akan meningkat jumlahnya pada sindroma malabsorpsi.
26
Daftar Pustaka
Gandosoebrata, R. 1984. Penuntun Laboratorium Klinik. Jakarta: Dian Rakyat.
Sherwood. 2009. Fisiologi Manusia Dari Sel Ke Sistem. Jakarta:EGC
Sofwan,Achmad. 2012. Tractus Digestivus. Jakarta:FK YARSI
Sutanto, Inge.dkk. 2008. Buku Ajar Parasitologi Kedokterak Edisi Keempat. Jakarta: FKUI
http://es.scribd.com/doc/88643614/60/a-Amebiasis-
intestinalhttp://www.scribd.com/doc/48019946/15/Penatalaksanaan
http://spiritia.or.id/li/bacali.php?lino=135
http://catatan.legawa.com/2010/11/tes-fungsi-hati/
http://www.kalbe.co.id/files/cdk/files/11_PenilaianHasilPemeriksaanTinja.pdf/11_Penilaian
HasilPemeriksaanTinja.pdf
Anda mungkin juga menyukai
- Manfaat Gerakan Wudhu Untuk Kesehatan Tubuh ManusiaDari EverandManfaat Gerakan Wudhu Untuk Kesehatan Tubuh ManusiaPenilaian: 5 dari 5 bintang5/5 (3)
- ABSES DI KANTONG DOUGLASDokumen9 halamanABSES DI KANTONG DOUGLASputrierlindakusumaBelum ada peringkat
- ANATOMIDUODENUMDokumen13 halamanANATOMIDUODENUMnurul azizaBelum ada peringkat
- ANATOMI GASTRONTESTINALDokumen28 halamanANATOMI GASTRONTESTINALZammira MutiaBelum ada peringkat
- Wrap Up SK 3 (Ileus Obstruktif)Dokumen34 halamanWrap Up SK 3 (Ileus Obstruktif)Gani ArlondBelum ada peringkat
- Kuliah IntestinalDokumen43 halamanKuliah IntestinalsyahidBelum ada peringkat
- Tugas Mandiri SK 3 Blok Git - 9062 - Dinda Mulya Arrifa 2Dokumen35 halamanTugas Mandiri SK 3 Blok Git - 9062 - Dinda Mulya Arrifa 2Dinda MulyaBelum ada peringkat
- Intestinum TenueDokumen43 halamanIntestinum TenueMetta SariBelum ada peringkat
- PBL Ileus ObstruktifDokumen27 halamanPBL Ileus Obstruktif22AnnaRizkyBelum ada peringkat
- Mandiri sk3Dokumen44 halamanMandiri sk3Chad TuckerBelum ada peringkat
- ANATOMIDokumen8 halamanANATOMIrasdionaBelum ada peringkat
- Makalah PBL Blok 9 Sken 3 2019Dokumen10 halamanMakalah PBL Blok 9 Sken 3 2019salmaBelum ada peringkat
- Referat Intususepsi AnakDokumen19 halamanReferat Intususepsi AnakdeandasavirasariBelum ada peringkat
- OBSTRUKSI ILEUSDokumen38 halamanOBSTRUKSI ILEUSRizky GumelarBelum ada peringkat
- PBL SK 3 Blok GITDokumen40 halamanPBL SK 3 Blok GITNamesist IDBelum ada peringkat
- 312746658-No.1 Anatomi-Histologi-Fisiologi-Lower-Gastrointestinal-dan Proses DefekasiDokumen16 halaman312746658-No.1 Anatomi-Histologi-Fisiologi-Lower-Gastrointestinal-dan Proses DefekasiNia AnggreniBelum ada peringkat
- Anatomi IntestinumDokumen15 halamanAnatomi IntestinumRahmat ZulkarnainBelum ada peringkat
- Anatomi Sistem PencernaanDokumen26 halamanAnatomi Sistem PencernaanAnanda AlizaBelum ada peringkat
- Anatomi LambungDokumen22 halamanAnatomi LambungKhansa HauraBelum ada peringkat
- Modul 2 Bab BerdarahDokumen42 halamanModul 2 Bab BerdarahNur AIsiyah SaBelum ada peringkat
- PBL BLOK GIT SKENARIO 1Dokumen27 halamanPBL BLOK GIT SKENARIO 1syawalsyawalBelum ada peringkat
- Laporan Tutorial Kelompok 1 GEH-1Dokumen40 halamanLaporan Tutorial Kelompok 1 GEH-1Asridewi DewiBelum ada peringkat
- Laporan PBL 1Dokumen12 halamanLaporan PBL 1dokter yudaBelum ada peringkat
- Organ Perut Kanan BawahDokumen5 halamanOrgan Perut Kanan BawahHanna AnggityaBelum ada peringkat
- Anatomi Tutorial Blok 4Dokumen20 halamanAnatomi Tutorial Blok 4Ullima PramulasariBelum ada peringkat
- Makalah TR MegacolonDokumen15 halamanMakalah TR MegacolonQory_FARBelum ada peringkat
- Gangguan Pencernaan Blok 9 UKRIDADokumen22 halamanGangguan Pencernaan Blok 9 UKRIDApaulwendydasilvaBelum ada peringkat
- Skenario 3 Blok GIT Obstruksi IleumDokumen33 halamanSkenario 3 Blok GIT Obstruksi IleumFahira Adipramesti LubisBelum ada peringkat
- Anatomi GasterDokumen22 halamanAnatomi GasterRidho HidayatullohBelum ada peringkat
- Blok GastrointestinalDokumen52 halamanBlok GastrointestinalFathanBelum ada peringkat
- GASTROENTROHEPATOLOGIDokumen6 halamanGASTROENTROHEPATOLOGIrara prameiBelum ada peringkat
- Akut abdomen dan ileus obstruktifDokumen21 halamanAkut abdomen dan ileus obstruktifJuliana Safitri PasaribuBelum ada peringkat
- Git PBL 1Dokumen37 halamanGit PBL 1Gani ArlondBelum ada peringkat
- Jejunum dan ileum serta struktur intestinum crassumDokumen3 halamanJejunum dan ileum serta struktur intestinum crassumHafidah RakhmatinaBelum ada peringkat
- Hepar Blok 9Dokumen12 halamanHepar Blok 9Henok NugrahawantoBelum ada peringkat
- Anatomi Saluran PencernaanDokumen27 halamanAnatomi Saluran Pencernaannurul wahda auliaBelum ada peringkat
- Skenario 1Dokumen24 halamanSkenario 1Kharisma AlifahBelum ada peringkat
- AnatomiDokumen14 halamanAnatomimeildyBelum ada peringkat
- Divertikulum KolonDokumen25 halamanDivertikulum KolonpifitBelum ada peringkat
- Intoleransi Laktosa Pada Sistem PencernaanDokumen15 halamanIntoleransi Laktosa Pada Sistem Pencernaanyesika mofuBelum ada peringkat
- Toaz - Info LBM 1 Entero Step 7 PRDokumen11 halamanToaz - Info LBM 1 Entero Step 7 PRDzaky Qaisafatih FuzanBelum ada peringkat
- Jelaskan AnatomiDokumen19 halamanJelaskan Anatomioza gaming n hobbyBelum ada peringkat
- Anatomi Fisiologi Saluran PencernaanDokumen36 halamanAnatomi Fisiologi Saluran PencernaanImam MujahidinBelum ada peringkat
- Divertikulitis KronisDokumen8 halamanDivertikulitis KronisAjo RadhityaBelum ada peringkat
- Lo 9 of Colok DuburDokumen33 halamanLo 9 of Colok DuburASD409Belum ada peringkat
- Rangkuman NeoplasiaDokumen40 halamanRangkuman NeoplasiatanBelum ada peringkat
- referat anantaDokumen30 halamanreferat anantaanantaBelum ada peringkat
- Sasaran Belajar Respi Skenario 2Dokumen36 halamanSasaran Belajar Respi Skenario 2pururimafuridaBelum ada peringkat
- Obstruksi Saluran CernaDokumen66 halamanObstruksi Saluran CernaTedi T Effendi100% (1)
- DIGESTI TRAKTUSDokumen128 halamanDIGESTI TRAKTUSanugrahmahadewaBelum ada peringkat
- Referat Atresia DuodeniDokumen24 halamanReferat Atresia DuodeniIta Indah AgustiniBelum ada peringkat
- TraumaTumpulAbdomenDokumen26 halamanTraumaTumpulAbdomenAdiWiratamaBelum ada peringkat
- Referat Perdarahan Saluran Cerna: Dr. Nugroho Budi Santoso, SP - PD, FINASIMDokumen25 halamanReferat Perdarahan Saluran Cerna: Dr. Nugroho Budi Santoso, SP - PD, FINASIMPutri Ayu KartikasariBelum ada peringkat
- Pembagian Regio AbdomenDokumen12 halamanPembagian Regio AbdomenEdith Perkins100% (1)
- Anatomi Intestinum CrassumDokumen42 halamanAnatomi Intestinum CrassumKenzo Adhi WiranataBelum ada peringkat
- Kuliah Anatomi Dinding Abdomen, Cavum Oris, Oropharynx, Oesophagus, Gaster-Dr - NanangDokumen43 halamanKuliah Anatomi Dinding Abdomen, Cavum Oris, Oropharynx, Oesophagus, Gaster-Dr - NanangIrfany Arafiasetyanto PrihadiBelum ada peringkat
- Keselamatan PasienDokumen78 halamanKeselamatan PasienWIWITBelum ada peringkat
- FaktorDokumen3 halamanFaktorayu119dwBelum ada peringkat
- Chikunguya PrintDokumen20 halamanChikunguya PrintSarah KemalasariBelum ada peringkat
- Skenario 2 Git 2012Dokumen19 halamanSkenario 2 Git 2012Sarah KemalasariBelum ada peringkat
- Trauma Tumpul1Dokumen38 halamanTrauma Tumpul1Sarah KemalasariBelum ada peringkat
- MEDICAL MALPRACTICEDokumen18 halamanMEDICAL MALPRACTICEAtika PutriBelum ada peringkat
- Visum Et RepertumDokumen16 halamanVisum Et RepertumAdam AriwibawaBelum ada peringkat
- Patofisiologi LukaDokumen34 halamanPatofisiologi LukaSarah KemalasariBelum ada peringkat
- Bali StikDokumen44 halamanBali StikSarah KemalasariBelum ada peringkat
- Referat Ipd FIXDokumen33 halamanReferat Ipd FIXSarah KemalasariBelum ada peringkat
- Ikfml829dd5c7e4full 1Dokumen6 halamanIkfml829dd5c7e4full 1Har Mawan MBelum ada peringkat
- Uu No 23 TH 2002 TTG PenjelasanDokumen18 halamanUu No 23 TH 2002 TTG PenjelasanBarita TambunanBelum ada peringkat
- Perkiraan Saat KematianDokumen55 halamanPerkiraan Saat KematianLando JunantaBelum ada peringkat
- Kitab Undang Undang Hukum Pidana (KUHP)Dokumen77 halamanKitab Undang Undang Hukum Pidana (KUHP)HariyantoBelum ada peringkat
- Kehamilan Ektopik Terganggu: Oleh: Hafiz Fadhli - 1102009126 FK YarsiDokumen15 halamanKehamilan Ektopik Terganggu: Oleh: Hafiz Fadhli - 1102009126 FK YarsiSarah KemalasariBelum ada peringkat
- Kode Etik Kedokteran Indonesia Dan Pedoman Pelaksanaan Kode Etik Kedokteran Indonesia 2004Dokumen83 halamanKode Etik Kedokteran Indonesia Dan Pedoman Pelaksanaan Kode Etik Kedokteran Indonesia 2004Martin Susanto, MDBelum ada peringkat
- Daftar IsiDokumen27 halamanDaftar IsiSarah KemalasariBelum ada peringkat
- Preskas Mata Glaukoma KronisDokumen54 halamanPreskas Mata Glaukoma KronisSarah KemalasariBelum ada peringkat
- Leptospirosis FixDokumen10 halamanLeptospirosis FixSarah KemalasariBelum ada peringkat
- HematuriaDokumen7 halamanHematuriaSarah Kemalasari100% (1)
- Leptospirosis FixDokumen18 halamanLeptospirosis FixSarah KemalasariBelum ada peringkat
- HipertiroidDokumen27 halamanHipertiroidNaily Hosen100% (1)
- ADHANGGIDokumen33 halamanADHANGGISarah KemalasariBelum ada peringkat
- HemorrhoidDokumen14 halamanHemorrhoidSarah KemalasariBelum ada peringkat
- Mekanisme Persalinan NormalDokumen33 halamanMekanisme Persalinan Normalgista ps75% (8)
- GlaukomaDokumen47 halamanGlaukomaSarah KemalasariBelum ada peringkat
- BPH-CASEDokumen58 halamanBPH-CASESarah KemalasariBelum ada peringkat
- Preskass Glaukoma KronisDokumen38 halamanPreskass Glaukoma KronisSarah KemalasariBelum ada peringkat
- Jurding Erika - Chronic Urticaria New Treatment OptionsDokumen20 halamanJurding Erika - Chronic Urticaria New Treatment OptionsSarah KemalasariBelum ada peringkat
- Sectio CaesariaDokumen2 halamanSectio CaesariaSarah KemalasariBelum ada peringkat