Bab 1 Pendahuluan: Ventricular Septal Defect (VSD), Atrial Septal Defect (ASD) Dan Patent Ductus Arteriosus
Bab 1 Pendahuluan: Ventricular Septal Defect (VSD), Atrial Septal Defect (ASD) Dan Patent Ductus Arteriosus
Diunggah oleh
vivilmJudul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Bab 1 Pendahuluan: Ventricular Septal Defect (VSD), Atrial Septal Defect (ASD) Dan Patent Ductus Arteriosus
Bab 1 Pendahuluan: Ventricular Septal Defect (VSD), Atrial Septal Defect (ASD) Dan Patent Ductus Arteriosus
Diunggah oleh
vivilmHak Cipta:
Format Tersedia
BAB 1
PENDAHULUAN
Penyakit jantung bawaan (PJB) adalah penyakit dengan kelainan pada struktur
jantung atau fungsi sirkulasi jantung yang dibawa dari lahir yang terjadi akibat adanya
gangguan atau kegagalan perkembangan struktur jantung pada fase awal perkembangan
janin. Ada 2 golongan besar PJB, yaitu non sianotik (tidak biru) dan sianotik (biru) yang
masing-masing memberikan gejala dan memerlukan penatalaksanaan yang berbeda. Angka
kejadian PJB dilaporkan sekitar 810 bayi dari 1000 kelahiran hidup dan 30 % diantaranya
telah memberikan gejala pada minggu-minggu pertama kehidupan. Bila tidak terdeteksi
secara dini dan tidak ditangani dengan baik, 50% kematiannya akan terjadi pada bulan
pertama kehidupan1,2. Di negara maju hampir semua jenis PJB telah dideteksi dalam masa
bayi bahkan pada usia kurang dari 1 bulan, sedangkan di negara berkembang banyak yang
baru terdeteksi setelah anak lebih besar, sehingga pada beberapa jenis PJB yang berat
mungkin telah meninggal sebelum terdeteksi. Pada beberapa jenis PJB tertentu sangat
diperlukan pengenalan dan diagnosis dini agar segera dapat diberikan pengobatan serta
tindakan bedah yang diperlukan. Untuk memperbaiki pelayanan di Indonesia, selain
pengadaan dana dan pusat pelayanan kardiologi anak yang adekuat, diperlukan juga
kemampuan deteksi dini PJB dan pengetahuan saat rujukan yang optimal oleh para dokter
umum yang pertama kali berhadapan dengan pasien5.
Penyakit jantung bawaan (PJB) non sianotik adalah kelainan struktur dan fungsi
jantung yang dibawa lahir yang tidak ditandai dengan sianosis; misalnya lubang di sekat
jantung sehingga terjadi pirau dari kiri ke kanan, kelainan salah satu katup jantung dan
penyempitan alur keluar ventrikel atau pembuluh darah besar tanpa adanya lubang di sekat
jantung. Masing-masing mempunyai spektrum presentasi klinis yang bervariasi dari ringan
sampai berat tergantung pada jenis dan beratnya kelainan serta tahanan vaskuler paru. Yang
dimaksud disini hanya 2 kelompok besar PJB non sianotik; yaitu (1) PJB non sianotik dengan
lesi atau lubang di jantung sehingga terdapat aliran pirau dari kiri ke kanan, misalnya
ventricular septal defect (VSD), atrial septal defect (ASD) dan patent ductus arteriosus
(PDA), dan (2) PJB non sianotik dengan lesi obstruktif di jantung bagian kiri atau kanan
tanpa aliran pirau melalui sekat di jantung, misalnya aortic stenosis (AS), coarctatio aorta
(CoA) dan pulmonary stenosis (PS)2,4.
Penyakit jantung bawaan sianosis dapat kita bagi menjadi lesi sianosis yang disertai
dengan penurunan aliran darah paru dan lesi sianosis yang disertai penambahan aliran darah
Pediatri RSUD Praya Page 1
paru. Lesi sianosis yang disertai dengan penurunan aliran darah paru termasuk Tetralogy of
Fallot, Pulmonary Atresia with Ventricular Septal Defect, Pulmonary Atresia with Intact
Ventricular Septum, Tricuspid Atresia, Double-Outlet Right Ventricle with Pulmonary
Stenosis, Transposition of the Great Arteries with Ventricular Septal Defect and Pulmonary
Stenosis, Ebstein Anomaly of the Tricuspid Valve.
Lesi sianosis yang disertai dengan bertambahnya aliran darah paru termasuk d-
Transposition of the Great Arteries, d-Transposition of the Great Arteries with Intact Ventricular
Septum, Transposition of the Great Arteries with Ventricular Septal Defect, l-Transposition of
the Great Arteries (Corrected Transposition), Double-Outlet Right Ventricle Without Pulmonary
Stenosis, Double-Outlet Right Ventricle with Transposition of the Great Arteries (Taussig-Bing
Anomaly), Total Anomalous Pulmonary Venous Return, Truncus Arteriosus, Single Ventricle
(Double-Inlet Ventricle, Univentricular Heart), Hypoplastic Left Heart Syndrome, Abnormal
Positions of the Heart and the Heterotaxy Syndromes (Asplenia, Polysplenia)
Adapun malformasi dari PJB yang lain yaitu Pulmonary Arteriovenous Fistula, Ectopia
Cordis, Diverticulum of the Left Ventricle, Primary Pulmonary Hypertensio.2,5
Pediatri RSUD Praya Page 2
BAB 2
VENTRICULAR SEPTAL DEFECT
2.1 Definisi
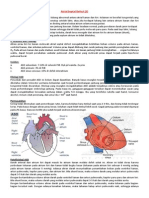
Ventricular Septal Defect (VSD) adalah kelainan jantung berupa lubang pada sekat
antar bilik jantung, menyebabkan kebocoran aliran darah pada bilik kiri dan kanan jantung.
Hal ini mengakibatkan sebagian darah kaya oksigen kembali ke paru-paru, sehingga
menghalangi darah rendah oksigen memasuki paru-paru. VSD merupakan malformasi
jantung yang paling sering, meliputi 25% PJB. Gejala utama dari kelainan ini adalah
gangguan pertumbuhan, sulit ketika menyusu, nafas pendek dan mudah lelah. Defek yang
besar dengan pirau kiri ke kanan berlanjut, menyebabkan tekanan yang selalu tinggi pada
sirkulasi paru. Bila tekanan di ventrikel kanan melampaui ventrikel kiri maka akan terjadi
pirau yang terbalik (dari kanan ke kiri), sehingga pasien menjadi sianotik. Keadaan ini
disebut Sindroma Eisenmenger. Pada defek besar proses terjadinya hipertensi pulmonal dapat
terjadi pada anak berumur 1 tahun1,2,5.
2.2 Etilogi
Ventricular Septal Defect (VSD) adalah kelainan jantung bawaan dimana terdapat
lubang (defek/inkontinuitas) pada septum ventrikel yang terjadi karena kegagalan fusi septum
interventrikel pada masa janin2.
Lebih dari 90% kasus penyakit jantung bawaan penyebabnya adalah multi faktor.
Faktor yang berpengaruh adalah :
1. Faktor eksogen : berbagai jenis obat, penyakit ibu ( rubella, IDDM ), ibu hamil dengan
alkoholik.
2. Faktor endogen : penyakit genetik ( dowm sindrom ).
2.3 Patogenesis
Septum ventrikel terbagi menjadi 2 bagian yaitu pars membranacea (bagian membran)
dan pars muscularis (bagian otot). Sedangkan septum muscularis dibagi menjadi 3 bagian:
inlet, trabecular, dan outlet (infundibulum). VSD dapat dibagi berdasarkan letaknya. VSD
yang terletak di pars membrana seringkali meluas ke bagian muskular sehingga sebagian
besar ahli menyebut VSD ini dengan istilah VSD perimembranous (PM). VSD PM
merupakan jenis tersering (70%), selanjutnya trabecular (5-20%), infundibular, dan inlet. Di
Indonesia VSD tipe outlet (atau sub-arterial doubly committed) lebih sering dijumpai (10-
20%) dibanding VSD trabecular. Kelainan lain yang sering menyertai VSD adalah adanya
Pediatri RSUD Praya Page 3
PDA atau Coarctatio aorta. Pada VSD infundibular (sadc) seringkali katup aorta prolaps
kedalam VSD sehingga terjadi insufisiensi2,5.
Pada VSD dengan Left to Right shunt ringan-sedang, terjadi overload volume pada
LA dan LV, tidak pada RV, oleh karena shunting segera teralih ke dalam PA. Sedangkan
pada VSD besar terjadi pressure dan volume overload pada kedua ventrikel dan LA. PBF
meningkat dalam berbagai derajat, dan komplikasi hipertensi pulmonal dapat terjadi6.
Shunt left-to-right berhubungan dengan VSD yang kecil yang awalnya meningkatkan
aliran darah pulmonal dan secara sekunder menurunkan tahanan vaskuler pulmonal, sehingga
menyebabkan tekanan arteri pulmonal yang normal. Peningkatan volume kerja ventrikel kiri
masih dapat ditoleransi. Dengan adanya VSD yang lebih besar, terjadi shunting left-to-right
yang lebih besar yang menyebabkan peningkatan aliran darah pulmonal, tetapi tahan vaskuler
pulmonal tidak dapat mengkompensasi peningkatan aliran ini sehingga terjadi hipertensi
pulmonal7,1.
Peningkatan volume kerja ventrikel kiri menyebabkan disfungsi ventrikel kiri,
peningkatan tekanan PCW(Pulmonary capillary wedge), dan memburuknya hipertensi
pulmonal. Kemudian terjadi kegagalan ventrikel kanan, yang akhirnya terjadi keseimbangan
tekanan antara ventrikel kanan dan kiri, dan diikuti dengan shunting yang bidirectional atau
reverse sehingga terjadi sianosis perifer akibat shunt R to L, dan berakhir pada Sindrom
Eisenmeinger4.
Pediatri RSUD Praya Page 4
Gambar 1. VSD
2.4 Manifestasi klinis
Ventrikel septal defek yang kecil akan menimbulkan bising pansistolik yang ringan
pada intercostals ke 4 dan ke 5 kiri, foto toraks yang normal dan gambaran elektrokardiogram
right bundle branch. Tekanan intrakardial masih normal dengan shunting left-to-right yang
minimal. Ventrikel septal defek yang sedang sampai besar menimbulkan murmur pansistolik
yang keras dengan expiratory splitting pada suara jantung kedua dan adanya pembesaran
jantung kiri, akhirnya bisa juga terjadi pembesaran jantung kanan. Saturasi oksigen pada
ventrikel kanan meningkat sebagai akibat adanya left-to-right shunt1,2.
Tekanan end diastolic ventrikel kanan, tekanan arteri pulmonal dan tekanan end
diastolic ventrikel kiri juga meningkat. Ventrikel septal defek yang sedang biasanya
menyebabkan penurunan tahanan vascular pulmonal, sedangkan VSD yang besar
menyebabkan peningkatan tahanan vaskuler pulmonal tersebut. Peningkatan tahanan vaskuler
pulmonal yang berlangsung lama menyebabkan shunting yang biridectional dan akhirnya
right-to-left shunt yang disertai dengan sianosis dan clubbing2,3.
Gambar 2. EKG VSD
Berdasarkan gejala klinisnya dapat diperkirakan tipe VSD-nya sebagai berikut :
VSD kecil :
Biasanya tak ada gejala.
Bising biasanya bukan pansistolik, tetapi bising akhir sistolik tepat sebelum S2.
Pediatri RSUD Praya Page 5
VSD sedang :
Gejala tidak berat, berupa lekas lelah, batuk karena radang paru, atau gagal jantung ringan.
Bising pansistolik cukup keras
VSD besar :
Sering dengan gagal jantung pada umur 1-3 bulan, sering dengan infeksi paru, kenaikan
berat badan lambat.
Bising seperti pada VSD sedang
VSD besar dengan hipertensi pulmonal menetap (Sindrom Eisenmenger) :
Anak sianosis
Bising sistolik lemah tipe ejeksi
Ada klik sistolik pendek sesudah suara I1,2.
Pada VSD yang kecil umumnya asimptomatik dengan riwayat pertumbuhan dan
perkembangan yang normal, sehingga adanya PJB ini sering ditemukan secara kebetulan saat
pemeriksaan rutin, yaitu terdengarnya bising pansistolik di parasternal sela iga 3 4 kiri. Bila
lubangnya sedang maka keluhan akan timbul saat tahanan vaskuler paru menurun, yaitu
sekitar usia 23 bulan. Gejalanya antara lain penurunan toleransi aktivitas fisik yang pada
bayi akan terlihat sebagai tidak mampu mengisap susu dengan kuat dan banyak, pertambahan
berat badan yang lambat, cenderung terserang infeksi paru berulang dan mungkin timbul
gagal jantung yang biasanya masih dapat diatasi secara medikamentosa. Dengan
bertambahnya usia dan berat badan, maka lubang menjadi relatif kecil sehingga keluhan akan
berkurang dan kondisi secara umum membaik walaupun pertumbuhan masih lebih lambat
dibandingkan dengan anak yang normal. VSD tipe perimembranus dan muskuler akan
mengecil dan bahkan menutup spontan pada usia dibawah 810 tahun2.
Pada VSD yang besar, gejala akan timbul lebih awal dan lebih berat. Kesulitan
mengisap susu, sesak nafas dan kardiomegali sering sudah terlihat pada minggu ke 23
kehidupan yang akan bertambah berat secara progresif bila tidak cepat diatasi. Gagal jantung
timbul pada usia sekitar 812 minggu dan biasanya infeksi paru yang menjadi pencetusnya
yang ditandai dengan sesak nafas, takikardi, keringat banyak dan hepatomegali. Bila kondisi
bertambah berat dapat timbul gagal nafas yang membutuhkan bantuan pernafasan mekanik.
Pada beberapa keadaan kadang terlihat kondisinya membaik setelah usia 6 bulan, mungkin
karena pirau dari kiri ke kanan berkurang akibat lubang mengecil spontan, timbul hipertrofi
infundibuler ventrikel kanan atau sudah terjadi hipertensi paru. Pada VSD yang besar dengan
pirau dari kiri ke kanan yang besar ini akan timbul hipertensi paru yang kemudian diikuti
dengan peningkatan tahanan vaskuler paru dan penyakit obstruktif vaskuler paru. Selanjutnya
Pediatri RSUD Praya Page 6
penderita mungkin menjadi sianosis akibat aliran pirau terbalik dari kanan ke kiri, bunyi
jantung dua komponen pulmonal keras dan bising jantung melemah atau menghilang karena
aliran pirau yang berkurang. Kondisi ini disebut sindroma Eisenmengerisasi2.3.
2.5 Pemeriksaan
Ro toraks memperlihatkan kardiomegali dengan pembesaran LA, LV, dan
kemungkinan RV. Terdapat peningkatan PVM. Derajat kardiomegali dan peningkatan PVM
sesuai dengan bertambahnya besar defek VSD. Bila telah terjadi PVOD maka gambaran
lapangan paru akan iskemik dan segmen PA akan membesar1.
Gambaran radiologis dan klinis dari VSD dapat bervariasi berdasarkan:
1. Besarnya kebocoran
2. Ada tidaknya hipertensi pulmonal
Makin kecil kebocoran, semakin sedikit kelainan yang terlihat pada radiografi polos.
Defek yang kecil umumnya menghasilkan murmur yang keras. Pada defek berukuran < 1 cm,
tekanan ventrikel kiri umumnya lebih besar pada keadaan ini dan terjadi kebocoran dari kiri
ke kanan (L-R Shunt). Sejumlah besar darah dari kebocoran dan atrium kanan akan
dipompakan menuju arteri pulmonalis, vena pulmonalis dan akhirnya atrium kiri. Atrium kiri
yang mengalami peningkatan jumlah pre load sehingga berdilatasi. Ventrikel kiri selain
menerima jumlah darah yang meningkat juga mengalami hipertrofi karena harus bekerja
lebih keras memenuhi kebutuhan sistemik. Pembuluh darah paru umumnya belum membesar
karena umumnya belum terjadi perubahan pada struktur pembuluh darah paru. Sebaliknya,
ventrikel kanan tidak membesar karena jumlah volume yang meningkat hanya terjadi saat
sistol dan umumnya letak defek adalah di outflow sehingga peningkatan volume tersebut
tidak terlalu mempengaruhi ventrikel kanan4,5.
Bila defek makin besar, maka volume darah yang mengisi ventrikel kanan juga
bertambah secara nyata (karena butuh waktu untuk memompa darah dari ventrikel kanan).
Sehingga terjadi dilatasi ventrikel kanan. Pada saat ini, pembuluh darah paru membesar tapi
umumnya belum terdapat peningkatan tekanan di pembuluh darah paru. Jika kelainan
membesar lebih lanjut, maka terjadi perubahan-perubahan dalam pembuluh darah paru yang
menyebabkan peningkatan tekanan pembuluh darah paru (hipertensi pulmonal). Hipertensi
pulmonal pada VSD cenderung lebih cepat terjadi dibanding pada Atrial Septal Defect
(ASD). Dengan adanya hipertensi pulmonal, jumlah darah yang melalui pembuluh darah paru
dan atrium kiri menurun sehingga atrium kiri menjadi mengecil kembali. Sebaliknya
ventrikel kanan harus bekerja keras sehingga terjadi hipertrofi ventrikel kanan bukan lagi
Pediatri RSUD Praya Page 7
dilatasi. Sehingga sekarang pembesaran terutama terjadi di jantung kanan, yaitu pada
ventrikel kanan dan arteri pulmonalis, khususnya bagian sentral. Kompleks ini mirip dengan
temuan pada ASD dengan hipertensi pulmonal. Kebocoran yang lebih besar lagi
menyebabkan tekanan antara ventrikel sama sehingga menjadi satu ruang ventrikel (single
ventricle). Pada keadaan ini arah kebocoran tergantung pada afterload yang lebih besar. Jika
tekanan pembuluh darah paru lebih besar, terjadi R-L shunt, sebaliknya jika tekanan aorta
lebih besar terjadi L-R Shunt5.
Gambaran toraks VSD
Secara singkat gambaran radiologis dari VSD dapat dibagi menjadi:
Kebocoran yang sangat kecil
Jantung tidak membesar. Pembuluh darah paru normal.
Kebocoran yang ringan
Jantung membesar ke kiri oleh hipertrofi dan ventrikel kiri. Apeks menuju ke bawah
diafragma. Ventrikel kanan belum jelas membesar. Atrium kiri berdilatasi.
Kebocoran yang sedang-berat
Ventrikel kanan dilatasi dan hipertrofi. Atrium kiri berdilatasi. A. Pulmonalis dengan
cabang cabangnya melebar. Atrium kanan tidak tampak kelainan. Ventrikel kiri hipertrofi.
Aorta kecil.
Kebocoran dengan hipertensi pulmonal
Ventrikel kanan tampak makin besar. A. Pulmonalis dan cabang-cabangnya di bagian
sentral melebar. Segmen pulmonal menonjol. Atrium kiri normal. Aorta mengecil. Pembuluh
darah paru bagian perifer sangat berkurang. Thoraks menjadi emfisematous. Pada tahap ini
secara klinis ditemukan Sindrom Eisenmenger. Pada stadium ini kadang secara radiografi
sukar dibedakan dengan Atrial Septal Defect (ASD) dengan hipertensi pulmonal5.
Pediatri RSUD Praya Page 8
Gambar 3. Moderate L-R shunt, VSD
Gambar 4. PA: pembesaran jantung, konus pulmonalis menonjol dan corakan
bronkovesikulernya bertambah.
Pediatri RSUD Praya Page 9
Gambar 5. RAO: esofagus terdorong ke posterior karena dilatasi atrium kiri.
Pada fluoroskopi tampak hilar dance.
Gambar 6. PA: pembesaran jantung dengan apek meluas ke dinding thorak kiri.
Corakan bronkhovaskuler meningkat
2.6 Komplikasi
1. Gagal jantung kronik
2. Endokarditis infektif
3. Terjadinya insufisiensi aorta atau stenosis pulmonar
4. Penyakit vaskular paru progresif
5. Kerusakan sistem konduksi ventrikel4
2.7 Penatalaksanaan VSD
Klasifikasi kondisi fisiologis dan terapi rasional
1. VSD kecil dengan tahanan vascular pulmonal yg rendah. Ukuran shunt mengontrolaliran. Pasien tampak
asimptomatis; EKG dan rontgen normal: tidak perlu terapi
2. Defek sedang dengan tahanan vascular pulmonal yg bervariasi, shg tekanan ventrikel kanan meningkat ttp
krg dr ventrikel kiri. EKG: hipertrofi vent ki, rontgen: peningkatanaliran darah pulmonal: tdk perlu operasi
penutupan slm tahanan pembuluh pulmonalnormal dan jumlah shunting <2 kali dari aliran sistemik. Jika
tahanan vascular pulmonalmeningkat: bedah.
Pediatri RSUD Praya Page 10
3. Defek besar dgn peningkatan tahanan pulmonal ringan-sedang, ada tanda gagal jantung kongestif. EKG:
hipertrofi vent ki&ka (bila tahanan pulmonal meningkat). Rontgen:peningkatan ukuran jantung dan
vaskularisasi pulmonal. Terapi: digitalis, diuretic,reduktor afterload (mis: captopril). Bila terapi berhasil,
tindakan bedah bisa ditunda sambil menunggu kemungkinan terjadinya penutupan defek yg spontan.
Defek ditutup scr bedah bila:
a. Terapi obat tdk berhasil
b. Awal perkembangan yg ireversibel peningkatan tahanan vascular pulmonal
4. Defek besar dgn kenaikan tahanan vascular pulmonal yg bermakna. Shunt dr ki ke ka yg minimal dgn
symptom berupa gagal jantung yg minimal. EKG: hipertrofi ven ka.Rontgen: penurunan aliran darah di
pulmonal. Tidak terapi: hipoksemia&kematian.
Non-Farmako:
1. Pemberian nutrisi yg adekuat: anak dgn defek besar lelah saat makan, utk mengatasinya:
a. Pemberian makanan kalori tinggi atau ASI.
b. Pemberian makanan melalui pipa nasogastrik utk mengurangi kelelahan krn mengisapsusu botol atau ASI
2. Pencegahan infeksi:
a. Pemeriksaan&perawatan gigi rutin.
b. Pencegahan thp ISPA.
Untuk mencegah endokarditis infektf, maka kesehatan gigi dan mulut harus dijaga danmenggunakan
antibiotik profilaksis pada saat berobat gigi.
3. Tindakan bedah :
Penutupan defek VSD dgn teknik transkateter menggunakan instrument:
a. Amplatzer
b. Bard Clammshell Umbrella1,4,5
BAB 3
DEMAM REMATIK
3.1. Defenisi
Pediatri RSUD Praya Page 11
Demam rematik adalah suatu sindroma klinik penyakit akibat infeksi kuman
Streptokokus hemolitik grup A pada tenggorokan yang terjadi secara akut ataupun berulang
dengan satu atau lebih gejala mayor yaitu poliartritis migrans akut, karditis, korea sydenham,
nodul subkutan dan eritema marginatum8,11.
3.2. Epidemiologi
Demam rematik masih sering didapati pada anak di Negara sedang
berkembang dan inseden tertinggi kejadian demam rematik mengenai anak usia antara 5 15
tahun. Data terakhir mengenai prevalensi demam rematik di Indonesia untuk tahun 1981
1990 didapati 0,3-0,8 diantara 1000 anak sekolah dan jauh lebih rendah dibanding negara
berkembang lainnya 5,13. Statistik rumah sakit di negara sedang berkembang menunjukkan
sekitar 10 35 persen dari penderita penyakit jantung yang masuk kerumah sakit adalah
penderita DR dan PJR. Data yang berasal dari negara berkembang memperlihatkan mortalitas
karena DR dan PJR masih merupakan problem dan kematian karena DR akut terdapat pada
anak dan dewasa muda7,11.
3.3. Patogenesis Demam Rematik
Demam rematik adalah suatu penyakit peradangan multisitem akut,di
perantarai secara imunologis, yang terjadi setelah suatu episode faringitis streptokokus grup
A setelah interval beberapa minggu yang biasanya selama 1 3 minggu. Faringitis itu
terkadang hampir asimtomatik. Beberapa strain reumatogenik streptokokus grup A
tampaknya berkaitan erat dengan peningkatan resiko demam rematik, mungkin karena
adanya kapsul sempurna yang sangat antigenik7,8.
Seperti diketahui, sel kuman streptokokus berbentuk suatu fimbriae yang
terdiri dari mukopeptid, karbohidrat grup C dan M-protein. Bagian luar fimbriae sendiri
diselaputi oleh kapsul asam hialuronik. Semua bahan bahan itu ternyata mempunyai
peranan yang sangat penting dalam menentukan virulensi kuman dan sifat antigeniknya8.
Apabila terjadi infeksi kuman streptokokus pada jaringan tubuh, maka sel sel
kuman streptokokus akan mengeluarkan komponen komponen yang bersifat antigenik
seperti hialuronidase, streptodornase, streptokinase, M protein dan sebagainya. Karena
komponen tersebut bersifat antigenic maka tubuh pun akan membentuk banyak antibody
untuk menetralisirnya. Diperkiarakan antibody yang ditujukan untuk menetralisir M protein
dari kuman streptokokus bereaksi silan dengan protein normal yang terdapat di jantung, sendi
dan jaringan lain. Kenyataannya bahwa gejala biasanya belum muncul sampai 2 3 minggu
Pediatri RSUD Praya Page 12
setelah infeksi dan bahwa streptokokus tidak ditemukan pada lesi mendukung konsep bahwa
demam reumatik terjadi akibat respon imun terhadap bakteri penyebab8.
Infeksi demam rematik sering terjadi secara berulang dan dikenal sebagai
reaktivasi rema. Walaupun penyakit ini merupakan suatu inflamasi sistemik, tetapi penyakit
jantung rematik meruapakan satu satunya komplikasi demam rematik yang paling
permanen sifatnya. Tampaknya komplikasi ini ditentukan oleh beratnya infeksi demam
rematik yang pertama kali dan seringnya terjadi reaktivasi rema. Itu sebabnya, tidak semua
demam rematik akan berkembang menjadi penyakit jantung rematik. Sebaliknya, tidak semua
penyakit jantung rematik mempunyai riwayat demam rematik yang jelas sebelumnya. Hal ini
mungkin karena gejala gejala demam rematik pada fase dini memang tidak mudah dikenali,
atau demam rematik memang tak jarang hanya bersifat silent attack, tanpa disertai gejala
klinis yang nyata8.
Pediatri RSUD Praya Page 13
Demam rematik biasanya menyerang jaringan otot miokard, endokard dan perikard,
terutama pada katup mitral dan katup aorta. Kelainan pada katup trikuspid sangat jarang
disebabkan oleh infeksi rema. Secara histopatologis, infeksi demam rematik ditandai dengan
adanya proses Aschoff bodies yang khas, walaupun secara klinis tidak ada tanda tanda
reaktivasi rema yang jelas. Daun katup dan korda tendinae akan mengalami edema, proses
fibrosis, penebalan, vegetasi vegetasi dan mungkin kalsifikasi9,10.
3.4. Diagnosis
Diagnosis demam rematik lazim didasarkan pada suatu kriteria yang untuk pertama
kali diajukan oleh T. Duchett Jones dan, oleh karena itu kemudian dikenal sebagai kriteria
Jones. Kriteria Jones memuat kelompok kriteria mayor dan minor yang pada dasarnya
merupakan manifestasi klinik dan laboratorik demam rematik. Pada perkembangan
selanjutnya, kriteria ini kemudian diperbaiki oleh American Heart Association dengan
menambahkan bukti adanya infeksi streptokokus sebelumnya (Tabel 1). Apabila ditemukan 2
kriteria mayor, atau 1 kriterium mayor dan 2 kriteria minor, ditambah dengan bukti adanya
infeksi streptokokus sebelumnya, kemungkinan besar menandakan adanya demam rematik.
Tanpa didukung bukti adanya infeksi streptokokus, maka diagnosis demam rematik harus
selalu diragukan, kecuali pada kasus demam rematik dengan manifestasi mayor tunggal
berupa korea Syndenham atau karditis derajat ringan, yang biasanya terjadi jika demam
rernatik baru muncul setelah masa laten yang lama dan infeksi strepthkokus9.
Perlu diingat bahwa kriteria Jones tidak bersifat mutlak, tetapi hanya sebagai suatu
pedoman dalam menentukan diagnosis demam rematik. Kriteria ini bermanfaat untuk
memperkecil kemungkinan terjadinya kesalahan diagnosis, baik berupa overdiagnosis
maupun underdiagnosis10.
Tabel.1. Kriteria Jones (update 1992)
Kriteria Mayor Kriteria Minor
Karditis Klinis :
Poliartritis migrans Riwayat demam rematik atau penyakit jantung
rematik sebelumnya
Korea sydenham
Artralgia
Eritema marginatum
Demam
Pediatri RSUD Praya Page 14
Nodul subkutan Laboratorium :
Peningkatan kadar reaktan fase akut (protein C
reaktif, laju endap darah, leukositosis)
Interval P-R yang memanjang
Ditambah
Disokong adanya bukti infeksi Streptokokus sebelumnya berupa kultur apus
tenggorok yang positip atau tes antigen streptokokus yang cepat atau titer ASTO
yang meningkat.
Pada tahun 2003, WHO merekomendasikan untuk melanjutkan penggunaan criteria
Jones yang diperbaharui (1992) untuk demam rematik serangan pertama dan serangan
rekuren DR pada pasien yang diketahui tidak mengalami PJR. Untuk serangan rekuren DR
pada pasien yang sudah mengalami penyakit jantung rematik, WHO merekomendasikan
untuk menggunakan 2 kriteria minor dengan diertai bukti infeksi SGA sebelumnya. Kriteria
diagnostic PJR ditujukan untuk pasien yang datang pertama kali denga mitral stenosis murni
atau kombinasi stenosis mitral dan insufisiensi mitral dan atau penyakit katup aorta10,11.
Kriteria DR menurut WHO tahun 2002 2003 dapat dilihat pada tabel 2 berikut :
Pediatri RSUD Praya Page 15
3.4.1. Kriteria Mayor
3.4.1.1. Karditis
Merupakan manifestasi klinik demam rematik yang paling berat karena merupakan
satu-satunya manifestasi yang dapat mengakibatkan kematian penderita pada fase akut dan
dapat menyebabkan kelainan katup sehingga terjadi penyakit jantung rematik. Penderita
tanpa keterlibatan jantung pada pemeriksaan awal harus dipantau dengan ketat untuk
mendeteksi adanya karditis sampai tiga minggu berikutnya. Jika karditis tidak muncul dalam
2 3 minggu biasanya jarang akan muncul selanjutnya9.
Diagnosis karditis rematik dapat ditegakkan secara klinik berdasarkan adanya salah
satu tanda berikut:
Pediatri RSUD Praya Page 16
1. Bising jantung organik. Pemeriksaan ekokardiografi yang menunjukan adanya AI
atau MI saja tanpa adanya bising jantung organic tidak dapat disebut sebagai
karditis.
2. Perikarditis ( friction rub, efusi pericardium, nyeri dada, perubahan EKG)
3. Kardiomegali pada foto thorak
4. Gagal jantung kongestif10.
3.4.1.2. Poliartritis Migrans
Ditandai oleh adanya nyeri, pembengkakan, kemerahan, teraba panas, dan
keterbatasan gerak aktif pada dua sendi atau lebih. Artritis pada demam rematik paling sering
mengenai sendi-sendi besar. Kelainan ini hanya berlangsung beberapa hari sampai seminggu
pada satu sendi dan kemudian berpindah, sehingga dapat ditemukan artritis yang saling
tumpang tindih pada beberapa sendi pada waktu yang sama; sementara tanda-tanda radang
mereda pada satu sendi, sendi yang lain mulai terlibat. Perlu diingat bahwa artritis yang
hanya mengenai satu sendi (monoartritis) tidak dapat dijadikan sebagai suatu kriterium
mayor. Selain itu, agar dapat digunakan sebagai suatu kriterium mayor, poliartritis harus
disertai sekurang-kurangnya dua kriteria minor, seperti demam dan kenaikan laju endap
darah, serta harus didukung oleh adanya titer ASTO atau antibodi antistreptokokus lainnya
yang tinggi. Arthritis ini mempunyai respon yang cepat dengan pemberian salisilat, bahkan
pada dosis rendah9,11.
3.4.1.3. Korea Sydenham
Secara khas ditandai oleh adanya gerakan tidak disadari dan tidak bertujuan yang
berlangsung cepat dan umumnya bersifat bilateral, meskipun dapat juga hanya mengenai satu
sisi tubuh. Manifestasi demam rematik ini lazim disertai kelemahan otot dan ketidak-stabilan
emosi. Manifestasi ini lebih nyata bila penderita bangun dan dalam keadaan tertekan. Tanpa
pengobatan gejala korea ini menghilang dalam 1 2 minggu. Pada kasus yang berat
meskipun denga terapi gejala ini dapat menetap selama 3 - 4 minggu dan bahakan sampai 2
tahun, walupun jarang8.
3.4.1.3. Eritema marginatum
Merupakan ruam yang khas pada demam rematik, berupa ruam yang tidak gatal,
macular dan tepi eritema yang menjalar dari bagian satu ke bagian lain mengelilingi kulit
yang tampak normal, terjadi pada 5 % kasus. Lesi ini berdiameter 2,5 cm dan paling sering
Pediatri RSUD Praya Page 17
ditemukan pada tubuh, tungkai proksimal dan tidak melibatkan muka. Pada penderita kulit
hitam sukar ditemukan10,11.
3.4.1.4. Nodulus subkutan
Pada umumnya hanya dijumpai pada kasus yang berat dan terdapat di daerah
ekstensor persendian, pada kulit kepala serta kolumna vertebralis. Nodul ini berupa massa
yang padat, tidak terasa nyeri, mudah digerakkan dari kulit di atasnya, dengan diameter dan
beberapa milimeter sampai sekitar 2 cm. Tanda ini pada umumnya tidak akan ditemukan jika
tidak terdapat karditis9.
3.4.2. Kriteria Minor
3.4.2.1. Riwayar demam rematik sebelumnya
Dapat digunakan sebagai salah satu kriteria minor apabila tercatat dengan baik
sebagai suatu diagnosis yang didasarkan pada kriteria obyektif yang sama. Akan tetapi,
riwayat demam rematik atau penyakit jantung rematik inaktif yang pernah diidap seorang
penderita seringkali tidak tercatat secara baik sehingga sulit dipastikan kebenarannya, atau
bahkan tidak terdiagnosis.
3.4.2.2. Artralgia
Merupakan rasa nyeri pada satu sendi atau lebih tanpa disertai peradangan atau
keterbatasan gerak sendi. Gejala minor ini harus dibedakan dengan nyeri pada otot atau
jaringan periartikular lainnya, atau dengan nyeri sendi malam hari yang lazim terjadi pada
anak-anak normal. Artralgia tidak dapat digunakan sebagai kriteria minor apabila poliartritis
sudah dipakai sebagai kriteria mayor.
3.4.2.3. Demam
Pada demam rematik biasanya ringan,meskipun adakalanya mencapai 39C, terutama
jika terdapat karditis. Manifestasi ini lazim berlangsung sebagai suatu demam derajat ringan
selama beberapa minggu(1,9,11). Demam merupakan pertanda infeksi yang tidak spesifik,
dan karena dapat dijumpai pada begitu banyak penyakit lain, kriteria minor ini tidak meiliki
arti diagnosis banding yang bermakna9,10.
3.4.2.4. Peningkatan kadar reaktan fase akut
Perupa kenaikan laju endap darah, kadar protein C reaktif, serta leukositosis
merupakan indikator nonspesifik dan peradangan atau infeksi. Ketiga tanda reaksi fase akut
ini hampir selalu ditemukan pada demam rematik, kecuali jika korea merupakan satu-satunya
Pediatri RSUD Praya Page 18
manifestasi mayor yang ditemukan. Perlu diingat bahwa laju endap darah juga meningkat
pada kasus anemia dan gagal jantung kongestif. Adapun protein C reaktif tidak meningkat
pada anemia, akan tetapi mengalami kenaikan pada gagal jantung kongestif. Laju endap
darah dan kadar protein C reaktif dapat meningkat pada semua kasus10,11.
3.4.3. Bukti yang Mendukung
Titer antistreptolisin O (ASTO) merupakan pemeriksaan diagnostik standar untuk
demam rematik, sebagai salah satu bukti yang mendukung adanya infeksi streptokokus. Titer
ASTO dianggap meningkat apabila mencapai 250 unit Todd pada orang dewasa atau 333 unit
Todd pada anak-anak di atas usia 5 tahun, dan dapat dijumpai pada sekitar 70% sampai 80%
kasus demam rematik akutInfeksi streptokokus juga dapat dibuktikan dengan melakukan
biakan usapan tenggorokan. Biakan positif pada sekitar 50% kasus demam rematik akut.
Bagaimanapun, biakan yang negatif tidak dapat mengesampingkan kemungkinan adasnya
infeksi streptokokus akut9,10
3.4.3.1 Bukti adanya keterlibatan jantung
1. Gambaran radiologis
Berguna untuk menilai besar jantung. Tetapi gambaran radiologis mormal tidak
mengesampingkan adnya karditis. Pemeriksaan radiologis secara berseri berguna untuk
menentukan prognosis dan kemungkinan adanya perikarditis.
2. Gambaran elektrokardiografi
Pemeriksaan EKG awal secara seri berguna dalam mendiagnosis dan tatalaksana
DRA walaupun pemeriksaan ini kadang kadang mungkin normal kecuali adanya sinus
takikardi. Pemanjangan interval PR terjadi pada 28 40 % penderita, jauh leboh sering
daripada penyakit demam yang lain.
3.4.4 Dasar Diagnosis
Highly probable (sangat mungkin)
2 mayor atau 1 mayor + 2 minor
Disertai bukti infeksi streptococcus hemolyticus group A
ASTO
Kultur (+)
Doubtful diagnosis (meragukan)
2 mayor
Pediatri RSUD Praya Page 19
1 mayor + 2 minor
Tidak terdapat bukti infeksi streptococcus hemolyticus group A
ASTO
Kultur (+)
Exception (pengecualian)
Diagnosa DRA dapat ditegakkan bila hanya ditemukan Korea saja atau Karditis
indolen saja10,11
3.5. Penatalaksanaan
Tatalaksana pengobatan yang dipakai sesuai Taranta dan Markowitz yang
telah di modifikasi.
1. Tindakan umum dan tirah baring
Hanya artritis Karditis Karditis Karditis berat
minimal sedang
Tirah baring 1- 2 minggu 2-3 minggu 4-6 minggu 2-4 bulan
Ambulasi 1-2 minggu 2-3 minggu 4-6 minggu 2-3 bulan
dalam Rumah
Ambulasi luar 2 minggu 2-4 minggu 1-3 bulan 2-3 bulan
(Sekolah)
Aktifitas Setelah 6-10 Setelah 6-10 Setelah 3-6 bervariasi
penuh minggu minggu bulan
Pediatri RSUD Praya Page 20
2. Pemusnahan streptokok
Benzatin PNC G 1,2 juta unit i.m satu kali
untuk BB > 30 kg
dan 600.000 unit
untuk BB
< 30 kg
jika alergi Eritromisin 40 mg/kg BB/hari 2- 4 dosis selama
benzatin 10 hari
penisilin G
Alternatif lain Oral Penisilin V 2 x 250 mg
Oral sulfadiazin 1 gram sekali
sehari
Oral eritromisin 2 x 250 mg
3. Pengobatan anti nyeri dan anti radang
Anti inflamasi asetosal saja diberikan pada karditis ringan sampai sedang, sedangkan
prednisone hanya diberikan pada karditis berat.
Kriteria beratnya karditis :
1. Karditis minimal : tidak jelas ditemukan kardiomegali
2. Karditis sedang : kardiomegali ringan
3. Karditis berat : jelas terdapat kardiomegali disertai tanda gagal jantung
artritis Karditis ringan Karditis sedang Karditis berat
Prednisone 0 0 0 2-6 minggu
aspirin 1-2 minggu 3-4 minggu 6-8 minggu 2-4 bulan
Dosis : prednisone : 2 mg/kgBB/hari dibagi 4 dosis
Aspirin : 100 mg/kgBB/hari dibagi 4-6 dosis
Dosis prednisone di tapering off pada minggu terakhir pemberian dan mulai diberikan
aspirin. Setelah 2 minggu aspirin diturunkan, 60 mh/kgBB/hari10.
Pediatri RSUD Praya Page 21
4. Pencegahan
Pencegahan sekunder: pencegahan berulangnya demam rematik
Intramuskuler Benzatin PNC G 1,2 juta unit untuk setiap 28 minggu
BB > 30 kg
600000 unit BB <
30 kg
Oral Penisilin V 125 - 250 mg 2 kali sehari
Sulfadiazin 1 gram sekali
Eritromisin 250 mg 2 kali sehari
Diberikan pada demam rematik akut, termasuk korea tanpa penyakit jantung rematik.
Lama pencegahan diberikan sampai usia 21 25 tahun pada pasien tanpa bukti
kelainan katup, bukan pasien dengan resiko tinggi. Jika terdapat kelainan katup diberikan
seumur hidup10.
3.5. Prognosis
Prognosis demam rematik tergantung pada stadium saat diagnosis ditegakkan, umur,
ada tidaknya dan luasnya kelainan jantung, pengobatan yang diberikan, serta jumlah serangan
sebelumnya. Prognosis pada umumnya buruk pada penderita dengan karditis pada masa
kanak-kanak. Serangan ulang dalam waktu 5 tahun pertama dapat dialami oleh sekitar 20%
penderita dan kekambuhan semakin jarang terjadi setelah usia 21 tahun8,9.
Pediatri RSUD Praya Page 22
LAPORAN KASUS
A. IDENTITAS
Identitas Pasien:
Nama : An. S
Umur : 8 tahun
Jenis kelamin : Perempuan
Alamat : pengadang
No. RM : 298532
MRS : 28 januari 2013
Tanggal Pemeriksaan: 4 Februari 2013
B. ANAMNESA : (5-02-2013/11.00 wita)
Keluhan utama : Demam
Riwayat Penyakit Sekarang :
Pasien alih rawat dari SMF THT dengan diagnosis Post operasi TE hari ke 6, pasien
megeluhkan demam, deman dirasakan naik turun, nyeri (-), sesak napas (-) Pasien tampak
lemas dan pucat, nafsu makan menurun, pasien mengaku BAB dan BAK (+) normal,
Riwayat Penyakit Dahulu :
Pasien dirawat sejak tanggal 28 januari 2013 dengan diagnosis Tonsilitis kronis + Adenoid
hipertropi, dan dilakukan tindakan operasi Tonsiloadenoidektomitomi pada tanggal 29
januari 2013.
Riwayat Pengobatan :
Post operasi diberi pengobatan :
- Cefotaxim 2x500 mg
- Antasida syr 3 x cth 2
Riwayat Penyakit Keluarga :
Riwayat penyakit jantung (-), asma (-), rhinitis (-), kelaian darah (-).
Riwayat Sosial dan Lingkungan :
Pasien merupakan anak pertama dari dua bersaudara, dengan penghasilan ayahnya sebagai
pegawai swasta sebesar 1.000.000-1.250.000/bulan. Pasien tinggal di pedesaan, tidak ada
anggota keluarga maupun tetangga yang mengalami keluhan serupa.
Pediatri RSUD Praya Page 23
Riwayat Kehamilan dan Persalinan:
Hamil cukup bulan, tidak pernah mengalami sakit berat selama hamil, konsumsi obat-
obatan tertentu (-). Pasien lahir normal di PKM ditolong oleh bidan, langsung menangis,
dengan BBL 3.100 gram.
Riwayat Tumbuh Kembang:
Sudah bisa berjalan (+), berlari (+), matorik kasar (+), motorik halus (+).
Riwayat Imunisasi:
Lengkap sesuai jadwal.
Riwayat Nutrisi:
ASI Ekslusif hingga usia 6 bulan, kemudian dilanjut dengan MPASI+ASI, nasi, lauk pauk
dan sayur.
C. PEMERIKSAAN FISIK
Keadaan Umum : sedang
Kesadaran : compos mentis
Vital Sign :
Tek. Darah : 110/70 mmHg
Heart Rate : 100 x/menit
Respirasi : 20 x/menit
Suhu : 36.7C
CRT : < 2 detik
Berat Badan : 22 kg
Kepala/Leher
Bentuk kepala : normocephali, simetris,
Mata : reflex cahaya pupil +/+, isokor (+), sekret mata (-/-), sclera ikterus (-/-),
konjungtiva anemis (+/+), mata cowong (-/-), edema palpebra (-)
Telinga dan hidung : dbn
Tenggorokan: tonsil T0
Mulut: gigi lengkap, bibir sianosis (-)
Leher : Pembesaran kelenjar getah bening (-), peningkatan JVP (-).
Pediatri RSUD Praya Page 24
Thoraks
Cor :
Inspeksi : iktus kordis tampak
Palpasi : iktus kordis teraba di SIC V-VI LMCS, kuat angkat
Perkusi :
- batas kiri atas : SIC II LPSS
- batas kiri bawah : SIC VI LMCS
- batas kanan atas : SIC II LPSD
- batas kanan bawah : SIC VI LPSS
Kesan : batas jantung adanya melebar
Auskultasi: BJ I-II intensitas normal, reguler, bising mur mur (+) grade IV-V SIC V Linea
Parasternalis Sinistra, Gallop (-).
- Pulmo :
Inspeksi: pengembangan dada kanan kiri sama, retraksi (-)
Palpasi : pergerakan dinding dada kanan kiri simetris
Perkusi : sonor /sonor di seluruh lapang paru
Auskultasi : vesikuler (+/+) normal, Rhonki (-/-), wheezing (-/-)
Abdomen
Inspeksi : Distensi (-), massa (-), kelainan kongenital (-)
Auskultasi : Bising usus (+) Normal
Palpasi : Soepel (+), NT (-), hepar, lien, renal ttb.
Perkusi : Timpani (+) diseluruh lapang abdomen
Anggota Gerak : Tungkai atas Tungkai bawah
Kelainan bentuk (-/-) (-/-)
Kekuatan 5/5 5/5
Edema (+/+) (+/+)
Refleks fisiologis (+/+) (+/+)
Refleks patolosis (-/-) (-/-)
Kulit :
Pediatri RSUD Praya Page 25
Ikterus (-), pustula (-), ruam (-), Turgor kulit : normal
kelainan kulit lainnya (-)
Uro-genital
Kelainan bawaan : (-)
Pediatri RSUD Praya Page 26
PEMERIKSAAN PENUNJANG
Darah Lengkap (tanggal 5 February 2013) :
Hb : 10,0 gr/dL
RBC : 4,01*106/L
HCT : 30 %
MCV : 75,1 fL
MCH : 27,2 pg
MCHC : 36,3 gr/dL
WBC : 5,1*103/L
PLT : 205*103/L
Lym : 2,6 103/L
Mid : 0,6 103/L
Gran : 1,9 103/L
Asto 200
Crp 24
Swab
- Batang gram negatif
- Epitel 3-5/lpb
- Leukosit 1-2/lpb
DIAGNOSIS
- ??
RENCANA TINDAKAN
IVFD D5 NS 20 tpm (mikro)
Aspirin 4 x 500 mg
Eritromicin 4 x 250 mg
Ranitidine 3 x 25 mg
Bed rest
Pediatri RSUD Praya Page 27
DAFTAR PUSTAKA
1. Edie S. 2010. Penyakit Jantung Bawaan. Avalaible from:
http://repository.usu.ac.id/bitstream/123456789/23407/4/Chapter%20II.pdf
2. Baras, Faisal. 2006. Pengantar Kardiologi Anak. Avalaible from:
http://indonesia.digitaljournals.org/index.php/majacc/article/download/173/176
3. Nasution, H. Ahyar. 2012. Anestesi pada Ventrikel Septal Defek. Avalaible from:
http://repository.usu.ac.id/bitstream/123456789/18380/1/mkn-jun2008-41%20(1).pdf
4. Wisnuwardhana. 2010. Manfaat Pemberian Diet Tambahan Terhadap Pertumbuhan
pada Anak Dengan Penyakit Jantung Bawaan Asianotik.Avalaible from:
http://eprints.undip.ac.id/18130/1/MAS_WISHNUWARDHANA.pdf
5. Poppy S. Roebino dkk. 2012. Diagnosis Dan Tatalaksana Penyakit Jantung Bawaan.
Avalaible from:
http://staff.ui.ac.id/internal/140080169/material/DIAGNOSISDANTATALAKSANAPJB-
2.pdf
6. Spetikno, Rista. 2012. Gambaran Foto Toraks Pada Congenital Heart Disease.
Avalaible from: http://pustaka.unpad.ac.id/wp-
content/uploads/2009/04/gambaran_foto_toraks_pada_congenital_heart_disease.pdf
7. Kusumaningsih, Frisca santi. 2011. Tes Skrining Penyakit Jantung Kongenital Pada
Bayi Baru Lahir Dengan Menggunakan Pulse Oxymetry. Avalaible from:
http://www.fik.ui.ac.id/pkko/files/UTS%20SIM%202011_Francisca%20Shanti_S2Ke
p.An.pdf
8. Madiyono. Bambang, Penanganan Penyakit Jantung Pada Bayi Dan Anak. Jakarta:
UKK Kardiologi Ikatan Dokter Anak Indonesia; 2005.
9. Sastroasmoro. Sudigdo, dkk Penyunting. Buku Ajar Kardiologi Anak.
Jakarta:BPIDAI; 1994
10. Baraas, Faisal. Penyakit Jantung Pada Anak. Jakarta; FKUI; 1995;
11. Robbins, dkk. Buku Ajar Patologi volume 2 edisi 7 . Jakarta: EGC; 2007
Pediatri RSUD Praya Page 28
Anda mungkin juga menyukai
- Penyakit Jantung Bawaan Pada AnakDokumen24 halamanPenyakit Jantung Bawaan Pada AnakKetut Aditya RahardjaBelum ada peringkat
- VSDDokumen24 halamanVSDDina Mukmilah MaharikaBelum ada peringkat
- Tatalaksana Hipertensi Pulmonal Pada AnakDokumen14 halamanTatalaksana Hipertensi Pulmonal Pada AnakPoppy IndriasariBelum ada peringkat
- Referat PDADokumen25 halamanReferat PDAAhuan Yogi LeeBelum ada peringkat
- Referat KardiomiopatiDokumen35 halamanReferat Kardiomiopaticorieza75% (4)
- Referat VSDDokumen27 halamanReferat VSDBio Leiden100% (1)
- Laporan Kasus ASD FINALDokumen35 halamanLaporan Kasus ASD FINALSylvan LaminaBelum ada peringkat
- Laporan Kasus Gabriela Febriani Muda - Anemia Pada MDSDokumen56 halamanLaporan Kasus Gabriela Febriani Muda - Anemia Pada MDSRuri TatembaBelum ada peringkat
- Makalah VSDDokumen17 halamanMakalah VSDheavyrainBelum ada peringkat
- Definisi VSDDokumen5 halamanDefinisi VSDSiti Rahmayani100% (1)
- Referat Ventrikel Septal DefekDokumen30 halamanReferat Ventrikel Septal Defekdeapratiwi100% (1)
- DORVDokumen4 halamanDORVLheiiyaa Chukka Ssie MeonggBelum ada peringkat
- Patofisiologi Tetralogi FallotDokumen20 halamanPatofisiologi Tetralogi FallotAndrian AstogunoBelum ada peringkat
- TOF Dan TGADokumen5 halamanTOF Dan TGAPutri HarmenBelum ada peringkat
- Sinus Aritmia Dan Sinus TakikardiDokumen6 halamanSinus Aritmia Dan Sinus Takikardievhiefk09314Belum ada peringkat
- Makalah CA ColonDokumen32 halamanMakalah CA ColonIdaFajriyah100% (1)
- Syok DistributifDokumen22 halamanSyok DistributifGratia Anastasya TangkumanBelum ada peringkat
- Contoh Kasus - Mitral-StenosisDokumen25 halamanContoh Kasus - Mitral-Stenosisyamin100% (1)
- Laporan Kasus 1 Desember VSDDokumen23 halamanLaporan Kasus 1 Desember VSDAnonymous bC3Z8a100% (1)
- Asd - Atrium Septal DefectDokumen3 halamanAsd - Atrium Septal DefectNadiah IsmailBelum ada peringkat
- Makalh VSDDokumen14 halamanMakalh VSDputra96528Belum ada peringkat
- Asuhan Keperawatan Aneurisma Aorta Dan Diseksi AortaDokumen78 halamanAsuhan Keperawatan Aneurisma Aorta Dan Diseksi AortaLutfi IkbalBelum ada peringkat
- Atrial Septal DefectDokumen7 halamanAtrial Septal DefectnanazhifahBelum ada peringkat
- LP Ekg Hipertrofi Atrium Dan VentrikelDokumen11 halamanLP Ekg Hipertrofi Atrium Dan VentrikelSyufah MutoharohBelum ada peringkat
- Pathway PDADokumen1 halamanPathway PDACanggih Meong100% (1)
- Defek Septum AtriumDokumen6 halamanDefek Septum AtriumIndri Kartika SariBelum ada peringkat
- Ringkasan PPT Ascites MalignaDokumen3 halamanRingkasan PPT Ascites MalignaTirta KusumaBelum ada peringkat
- Analisa Jurnal Sinus ArrestDokumen3 halamanAnalisa Jurnal Sinus ArrestRefina Nur AstrityawatiBelum ada peringkat
- Patent Foramen OvaleDokumen15 halamanPatent Foramen OvalehalymsBelum ada peringkat
- Cairan KoloidDokumen24 halamanCairan KoloidR Bibik SudarsonoBelum ada peringkat
- Defek Septum VentrikelDokumen6 halamanDefek Septum VentrikelTina KalycaBelum ada peringkat
- Referat Anestesi Penggunaan Obat InotropikDokumen12 halamanReferat Anestesi Penggunaan Obat InotropikJesse EstradaBelum ada peringkat
- Penatalaksanaan Penyakit Jantung Bawaan Tanpa BedahDokumen40 halamanPenatalaksanaan Penyakit Jantung Bawaan Tanpa Bedahrizka dwi jayantiBelum ada peringkat
- Lapkas Gagal Jantung KananDokumen23 halamanLapkas Gagal Jantung Kanandayu pilafitaBelum ada peringkat
- LP Gastropati UremikumDokumen13 halamanLP Gastropati UremikumWinda ApriliaBelum ada peringkat
- Patent Ductus ArteriosusDokumen5 halamanPatent Ductus ArteriosusWahyu AprilliaBelum ada peringkat
- Bab 1 VSDDokumen21 halamanBab 1 VSDNur Izzati HasanahBelum ada peringkat
- Artikel DBDDokumen2 halamanArtikel DBDNia Anugrah100% (1)
- Tekanan Vena Sentral Dan Tekanan BajiDokumen26 halamanTekanan Vena Sentral Dan Tekanan BajiRiaMarselaSukiBelum ada peringkat
- Syok HemoragikDokumen14 halamanSyok HemoragikNurhidayah HamzahBelum ada peringkat
- SIADH PresentasiDokumen34 halamanSIADH Presentasiria_inairtifBelum ada peringkat
- Lapkas Tumor Mediastinum Bab I+iiDokumen27 halamanLapkas Tumor Mediastinum Bab I+iiputripuputBelum ada peringkat
- Perbandingan Sianosis Sentral Dan PeriferDokumen5 halamanPerbandingan Sianosis Sentral Dan PeriferKairue Fans HardiBelum ada peringkat
- Chy Lot HoraksDokumen18 halamanChy Lot HoraksFaris Mufid MadyaputraBelum ada peringkat
- Tutorial Pneumonia OrtostatikDokumen7 halamanTutorial Pneumonia OrtostatikApple IdeaBelum ada peringkat
- Reftar Peripartum KardiomiopatiDokumen24 halamanReftar Peripartum Kardiomiopatinana_slashies100% (2)
- Decompensasi Cordis PDFDokumen52 halamanDecompensasi Cordis PDFvera75% (4)
- Fisiologi Pertukaran GasDokumen5 halamanFisiologi Pertukaran GasHafiz Hari Nugraha100% (1)
- Dops HeparDokumen8 halamanDops HeparHarry CapocinoBelum ada peringkat
- Referat CCHDDokumen18 halamanReferat CCHDppdsmikroundip0% (1)
- Askep Tetralogi of FallotDokumen23 halamanAskep Tetralogi of FallotRuth OctavtBelum ada peringkat
- LP TofDokumen19 halamanLP TofAhyar NurBelum ada peringkat
- Diare Pada AnakDokumen16 halamanDiare Pada AnakLia Fristka Natha100% (1)
- Makalah Fix HistoDokumen14 halamanMakalah Fix HistoDinaBelum ada peringkat
- PJB AsianotikDokumen32 halamanPJB AsianotikMatrinduan ShBelum ada peringkat
- LP VSDDokumen24 halamanLP VSDpertiwiBelum ada peringkat
- PJB AsianotikDokumen41 halamanPJB AsianotikRosianaCandraBelum ada peringkat
- Penyakit Jantung BawaanDokumen15 halamanPenyakit Jantung BawaanFaiz TwinBelum ada peringkat
- Anatomi Dan Fisiologi PJBDokumen42 halamanAnatomi Dan Fisiologi PJBMohammad Aji0% (1)
- Penyakit Jantung BawaanDokumen29 halamanPenyakit Jantung Bawaandr AnnisaBelum ada peringkat