Abses
Diunggah oleh
Yolanda Putri0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
33 tayangan14 halamanabses leher
Judul Asli
abses
Hak Cipta
© © All Rights Reserved
Format Tersedia
DOC, PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen Iniabses leher
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOC, PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
33 tayangan14 halamanAbses
Diunggah oleh
Yolanda Putriabses leher
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOC, PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 14
Bagian Telinga Hidung Tenggorok Bedah Kepala Leher Fakultas kedokteran Universitas Andalas 2
Abses Leher Dalam Multipel Dengan Kesulitan Intubasi dan Komplikasi
Fistula Faringokutan
Novialdi, Wahyu Triana
Bagian Ilmu Kesehatan Telinga Hidung Tenggorok Bedah Kepala Leher
Fakultas Kedokteran Universitas Andalas / RSUP Dr. M. Djamil Padang
Abstrak
Abses leher dalam merupakan salah satu kasus kegawatdaruratan dibidang THT yang bila tidak ditatalaksana dengan baik dapat mengancam
kehidupan. Abses leher dalam ini seringkali menimbulkan komplikasi dalam penanganannya.
Satu kasus abses leher dalam multiple dengan komplikasi berupa kesulitan intubasi akibat perluasan abses dan fistula faringokutan akibat
ruptur dari abses telah dilaporkan pada laki-laki berusia 50 tahun dan telah dilakukan trakeostomi lokal, insisi dan eksplorasi abses dalam
narkose serta repair fistula faringokutan.
Kata kunci : Abses leher dalam multiple, kesulitan intubasi, fistula faringokutan
Abstract
Multiple deep neck abscess is one of emergency case in otorhinolaryngology department which if not treated properly can be life threatening. Deep
neck abscess often creates complications in management.
One case of multiple deep neck abscess with the complications of difficulty intubation caused by extension of abscess and faringocutan fistula due to
spontaneous rupture of the abscess has been reported in man aged 50 years old and has managed by local tracheostomy, incision and exploration of
abscess in general anesthesia and repair of faringocutan fistula.
Key words: Multiple deep neck abscess, difficulty intubation, faringocutan fistula
PENDAHULUAN
Abses leher dalam adalah abses yang terbentuk di dalam ruang potensial di antara fasia leher akibat penjalaran infeksi dari berbagai sumber,
seperti infeksi pada daerah faring dan tonsil, gigi, kelenjer liur, telinga tengah atau bisa juga akibat trauma pada saluran cerna, limfadenitis, serta
penggunaan obat injeksi secara intravena dan subkutan. Sejak ditemukannya antibiotik, secara signifikan angka kesakitan dan kematian kasus
abses leher dalam menurun secara drastis. Walaupun demikian, abses leher dalam sampai saat ini masih menjadi salah satu kasus
kegawatdaruratan di bidang THT.1,2
Ruang leher dalam dapat dikelompokan menurut modifikasi dari Hollingshead berdasarkan penampang panjang leher yaitu ruang retrofaring,
danger space, ruang prevertebral dan ruang viseral vaskular. Berdasarkan lokasinya di atas atau di bawah tulang hyoid. Ruangan yang berada di
atas tulang Hyoid, dibagi menjadi ruang submandibula, ruang parotis, ruang peritonsil, ruang mastikator, ruang parafaring dan ruang temporal.
Sedangkan yang terdapat di bawah os hyoid terdiri dari ruang pretrakea dan ruang suprasternal. 2,3
Sebelum adanya antibiotik, 70% abses leher dalam disebabkan oleh infeksi pada tonsil dan faring. Sekarang infeksi pada tonsil dan faring ini,
merupakan penyebab infeksi leher dalam yang tersering pada anak-anak, sedangkan pada dewasa umumnya disebabkan oleh infeksi gigi. Sekitar
20 50 % kasus abses leher dalam tidak diketahui penyebabnya. 2,4
Bakteri aerob gram positif merupakan bakteri yang paling sering diisolasi pada abses leher dalam ini, diikuti oleh bakteri anaerob, bakteri aerob
gram negatif dan jamur. Infeksi leher dalam ini juga dapat disebabkan oleh polimikroba yaitu sekitar 62% kasus. 3
Diagnosis abses leher dalam ini dapat ditegakkan dengan anamnesa, pemeriksaan fisik dan radiologi. Pasien yang kita diagnosis dengan abses
leher dalam dapat diberikan terapi antibiotik yang adekuat dan drainase abses. Umumnya pasien diberikan antibiotik intravena untuk kuman
aerob dan anaerob. Drainase abses dapat berupa aspirasi abses atau insisi dan eksplorasi, tergantung pada luasnya abses dan komplikasi yang
ditimbulkannya.2,3,4
Abses leher dalam dapat mengancam kehidupan bila tidak ditatalaksana dengan adekuat. Infeksi dapat meluas ke ruang leher dalam lainnya
sehingga dapat menimbulkan penyulit dalam penanganan infeksi. Penyulit yang sering timbul berupa obstruksi jalan nafas karena penekanan
dari abses, mediastinitis akibat penjalaran abses ke inferior, komplikasi vaskuler ( thrombosis vena jugularis dan ruptur arteri karotis), sepsis,
osteomielitis, defisit neurologis dan fistel akibat rupture dari abses. 2, 4
LAPORAN KASUS
Seorang laki-laki berumur 50 tahun (MR 728775) datang ke IGD RSUP Dr. M Jamil Padang pada tanggal 17 Februari 2011 pukul 01.00 wib dini
hari dengan keluhan utama bengkak di bawah dagu sejak 3 hari yang lalu. Lima hari sebelumnya pasien demam disertai nyeri dan sukar
menelan, keluhan tersebut bertambah berat dalam 3 hari ini sehingga pasien hanya bisa makan bubur. Ditemukan juga keluhan sukar membuka
mulut dan suara bergumam sejak 3 hari ini. Keluhan bertambah berat satu Bagian Telinga Hidung Tenggorok Bedah Kepala Leher Fakultas kedokteran
Universitas Andalas 3
hari ini dan pasien merasa sulit bernafas terutama bila sedang tidur. Satu minggu sebelumnya pasien mengeluh sakit gigi geraham kanan dan
kiri bawah, tapi pasien tidak pernah berobat ke dokter gigi. Pasien juga mempunyai kebiasaan mengorek gigi dengan tusuk gigi. Pasien dibawa
ke rumah sakit swasta kemudian dirujuk ke RSUP M. Jamil Padang. Riwayat sakit gigi berulang ada, riwayat nyeri menelan berulang dan riwayat
ketulangan disangkal. Tidak ada riwayat batuk lama, sakit gula dan hipertensi sebelumnya.
Pemeriksaan fisik ketika pasien datang didapatkan keadaan umum lemah, komposmentis kooperatif, tidak ada retraksi dan stridor, tekanan
darah 120/80 mmHg, suhu 36,8 0C, nadi 98 x/menit dan nafas 21 x/menit. Pada pemeriksaan jantung, paru dan abdomen tidak ditemukan
kelainan.
Pemeriksaan THT, pada telinga dan hidung tidak ditemukan kelainan. Pemeriksaan rongga mulut, didapatkan trismus sekitar 2,5 cm, lidah
terangkat dan tampak karies pada gigi molar satu kanan bawah, molar satu dan dua kanan atas serta kalkulus hampir di seluruh gigi. Tenggorok
sukar dinilai. Pada daerah submandibula sisi kanan dan kiri serta submental terdapat pembengkakan, nyeri tekan, hiperemis dan sedikit
fluktuatif. Angulus mandibula kanan dan kiri tidak teraba. Pada daerah sublingual juga tampak pembengkakan, fluktuatif, hiperemis dan nyeri
tekan.(gambar 1)
Gambar 1. Foto pasien ketika baru masuk rumah sakit
Pemeriksaan laboratorium didapatkan hemoglobin 15,1 g%, leukosit 37.100/mm 3, trombosit 119.000/mm3, ureum 45 mg%, kreatinin 1,3 mg%,
natrium 135 mmol/L, kalium 4,0 mmol/L, klorida 99 mmol/L dan gula darah sewaktu 87 mg%. Kesan leukositosis. Pemeriksaan ronsen foto
jaringan lunak leher anteroposterior dan lateral tampak perselubungan pada daerah submandibula sedangkan daerah retrofaring normal. Foto
thorak posteroanterior didapatkan jantung dan paru dalam batas normal. Aspirasi pus pada daerah submental didapatkan pus 0,3 cc.
Pasien didiagnosis dengan abses submandibula dengan suspek perluasan ke parafaring. Pasien dianjurkan untuk pemeriksaan tomografi
komputer parafaring, tapi pasien menolak karena belum ada biaya. Pada pukul 03.00 wib dini hari dilakukan insisi dan eksplorasi abses
submandibula dalam anestesi lokal. Pasien dipasang infus ringer laktat 4 jam/kolf dan diberi terapi seftriakson 2 x 2 gr intravena, metronidazol
drip 3 x 500 mg, deksametason injeksi 3 x 1 ampul, Ranitidin injeksi 2 x 1 ampul, tramadol drip 1 ampul dalam 500cc RL dan diet makanan lunak
serta dilakukan redressing abses 3 kali sehari.
Insisi dilakukan pada daerah submental setelah sebelumnya kita lakukan aspirasi pada daerah yang paling fluktuatif kemudian dilanjutkan
dengan insisi 2 jari dibawah batas inferior ramus mandibula secara horizontal sepanjang 1 cm dan insisi diperdalam lapis demi lapis dengan
klem. pada saat tindakan dapat dieksplorasi pus sebanyak 10 cc, warna kuning kehijauan dan berbau busuk. Setelah tindakan pasien
dianjurkan tidur dengan posisi trendelenburg.
Pada pukul 10.00 wib, pasien mengeluhkan sulit bernafas terutama bila tidur terlentang. Dilakukan evaluasi orofaring dengan tongue spatel
ditemukan adanya pembengkakan pada peritonsil kiri dan kanan dimana peritonsil kanan lebih bengkak dibanding peritonsil kiri, hiperemis dan
uvula terdorong ke kiri serta adanya pendorongan dinding lateral faring kanan ke medial. Tonsil tampak hiperemis dan kripti melebar. Diagnosis
pasien adalah abses submandibula dengan suspek perluasan ke parafaring dan abses peritonsil bilateral. Dilakukan aspirasi pada daerah
peritonsil kanan dan didapatkan pus 1 cc. Pus yang berasal dari peritonsil dan submandibula tersebut dikirim ke labor mikrobiologi untuk
pemeriksaan kultur dan tes sensitifitas obat. Terapi pasien ditambahkan gentamisin injeksi 2 x 80 mg intravena.
Pasien direncanakan untuk insisi dan eksplorasi abses dalam anestesi umum di kamar operasi dan sebelumnya disarankan pemeriksaan
tomografi komputer parafaring, Pasien menolak untuk dilakukan operasi dan setuju dilakukan tomografi komputer.
Pada tanggal 18 Februari 2011, bengkak di bawah dagu kian membesar dan nyeri, suara bergumam, sulit ber nafas dan nyeri menelan masih ada.
Pada pemeriksaan tenggorok didapatkan edema pada daerah peritonsil semakin membesar dan hiperemis serta pendorongan dinding lateral
faring kanan ke medial juga bertambah besar. Pus masih keluar pada bekas insisi sebanyak 15 cc dan berbau. Hasil tomografi komputer tampak
gambaran jaringan lunak dan udara di dalam daerah submandibula, meluas sampai ke regio anterior dari laring dan trakea (sampai regio
manubrium sterni). Tidak tampak perluasan sampai ke kavum thorak, tampak juga perluasan abses sampai ke regio sublingual, rongga orofaring
menyempit, tulang-tulang sekitar intak tak tampak destruksi. Kesan abses di regio submandibula dengan perluasan ke parafaring dan pretrakea.
(gambar 2). Pada saat itu pasien belum setuju ditindak dalam anestesi umum. Bagian Telinga Hidung Tenggorok Bedah Kepala Leher Fakultas kedokteran
Universitas Andalas 4
Gambar 2.Tomografi komputer parafaring potongan axial
Pada tanggal 19 Februari, pasien semakin sulit bernafas dan bengkak di leher bertambah besar. Pemeriksaan fisik ditemukan stridor, tapi
retraksi tidak jelas karena edema di sekitar leher dan dada. Pasien dan keluarga telah setuju untuk dilakukan operasi. Pada pukul 19.00 wib
dilakukan tindakan insisi dan eksplorasi abses dalam anestesi umum dan trakeostomi atas indikasi kesulitan intubasi. Trakeostomi dilakukan
dalam anestesi lokal setelah sebelumnya dicoba intubasi oleh dokter anestesi, tapi tidak berhasil karena edema pada daerah peritonsil kiri dan
kanan serta pendorongan dinding lateral faring.
Sebelum melakukan insisi trakeostomi dilakukan dulu aspirasi pada daerah pretrakea dan didapatkan pus 0,5 cc. Kemudian dilakukan insisi
pada 2 jari di atas suprasternal secara vertikal sepanjang kurang lebih 5 cm dan keluar pus berwarna kuning kehijauan bercampur darah 5 cc.
Insisi diperdalam dengan klem sampai ditemukan trakea. Lakukan insisi pada trakea berbentuk huruf U, lalu masukan kanul trakeostomi no 7,5,
tes pasase udara dan fiksasikan kanul. Lakukan anestesi umum melalui kanul trakeostomi, setelah pasien dalam narkose lakukan insisi dan
eksplorasi abses pada daerah submandibula sisi kiri dan kanan sekitar 2 jari dibawah batas inferior ramus mandibula. Insisi pada daerah
submandibula kanan setelah diperlebar dengan klem, ditelusuri ke dalam sampai teraba angulus mandibula sedangkan insisi pada
submandibula kiri tidak keluar pus hanya darah dan perabaannya keras. Insisi pada daerah submental juga diperdalam dengan klem menembus
m. milohioid sampai ke ruang sublingual. Berhasil dikeluarkan pus sebanyak 50 cc. Orofaring dievaluasi dengan menggunakan laringoskop.
Tampak robekan di lateral pilar anterior kanan sepanjang 2 cm dan terlihat pus keluar dari bekas ruptur tersebut. Dinding posterior faring
tidak terdapat pembengkakan. Kemudian dilakukan pencucian abses dengan povidone iodine dan H2O2 3% sampai bersih, kemudian dibilas
dengan Nacl 0,9%. Tampak juga karies pada gigi molar satu kanan bawah yang telah goyah lalu gigi diekstraksi. Tampon kassa yang telah diberi
povidone iodine dan H2O2 3% dimasukan pada tempat insisi di submandibula lalu tutup dengan kassa steril, pasang nasogastrik tube (NGT) dan
operasi selesai.
Setelah insisi dan eksplorasi, pasien ditatalaksana dengan infus RL 8 jam/kolf, diet makanan cair per NGT dan diberikan terapi ceftazidime 2 x 2
gr, gentamisin 2 x 80 mg, metronidazol drip 3 x 500 mg, dexamethason injeksi 3 x 1 ampul tapering off, ranitidin injeksi 2 x 1 ampul, tramadol
drip 1 ampul dalam 500cc RL, povidone iodine kumur dicampur dengan H2O2 3% 3 x 1 cup dan sirup bromhexine Hcl 3 x 1 sendok teh. Pasien
dianjurkan untuk tidur dalam posisi terlentang dan datar untuk mengurangi edema pada wajah. Perawatan abses dilakukan 3 kali sehari dengan
mengganti salir dan verban. Pasien dikonsulkan ke bagian gigi dan mulut untuk mencari fokal infeksi yang lain.
Pada tanggal 21 Februari 2011, pasien mengeluhkan sakit kepala dan nyeri di sekitar leher, pemeriksaan tekanan darah didapatkan hasil 160/90
mmHg. Kanul trakeostomi terpasang baik, aliran udara lancar dan pus keluar dari insisi trakeostomi. Hasil pemeriksaan laboratorium darah
setelah operasi didapatkan kadar hemoglobin 13,8 g%, leukosit 15.200 /mm 3, hematokrit 43%, trombosit 280.000/mm3, ureum 46 mg/dl,
kreatinin 0,5 mg/dl, natrium 126 mmol/L, kalium 4,3 mmol/L, klorida 96 mmol/L. Kesan yang didapatkan hiponatremia dan leukositosis. Pasien
dikonsulkan ke bagian penyakit dalam. Hasil konsul didapatkan hipertensi stage I ec essensial dan hiponatremia ec low intake. Pasien diberikan
koreksi Nacl 3% 12 jam/kolf sebanyak 1 kolf dan dilakukan pemeriksaan ulang elektrolit 6 jam setelah koreksi. Untuk hipertensinya diberikan
amlodipine 1 x 5 mg dan HCT 1 x 12,5mg.
Pada tanggal 22 Februari 2011, hasil kultur dan tes sensitifitas telah keluar. Pada pus yang berasal dari daerah submandibula, tidak ditemukan
pertumbuhan kuman aerob sedangkan pada pus dari daerah peritonsil ditemukan adanya pertumbuhan kuman streptococcus hemoliticus.
Kuman tersebut sensitif terhadap obat Ampicillin+Sulbactam,ChloramphenicoErithromycin,Cefota xime,Ciprofloxacin,Sulfamethoxazole +
Trimethoprime Ceftriaxone, Ceftazidime, Netilmicin dan Cefoperazone sedangkan Gentamisin intermediet. Jawaban dari bagian gigi dan mulut,
tidak ditemukan fokal infeksi dari bagian gigi dan terdapat gangren pulpa pada gigi molar 1 kanan atas.
Pada tanggal 24 Februari 2011, dari hasil pemeriksaan elektrolit post koreksi didapatkan natrium 134 mmol/L, Kalium 4,5 mmol/L dan klorida
9,6 mmol/L. Kesannya sudah terdapat perbaikan elektrolit.
Setelah 12 hari (3 Maret 2011) insisi dan eksplorasi abses, sukar buka mulut sudah berkurang, edema pada wajah tidak ada lagi dan pasien
mengeluhkan sakit pada gigi geraham kiri bawah. Pada daerah submandibula dan submental, bengkak dan hiperemis sudah berkurang, nyeri
tekan masih ada dan pus masih keluar dari bekas insisi 5 cc. Kanul trakeostomi masih Bagian Telinga Hidung Tenggorok Bedah Kepala Leher Fakultas
kedokteran Universitas Andalas 5
terpasang dan pada bekas insisinya masih keluar pus. Hasil pemeriksaan laboratorium darah didapatkan darah rutin normal, ureum 32 mg%,
kreatinin 0,7 mg%, SGOT 12 U/L dan SGPT 17 U/L. Kesan dalam batas normal. Terapi dilanjutkan, ceftazidime diturunkan dosisnya menjadi 2 x
1gr. Pasien dikonsulkan ke bagian gigi dan mulut. Jawaban dari bagian gigi dan mulut, pasien dianjurkan untuk foto panoramik dan
direncanakan ekstraksi gigi molar satu kanan atas di poli gigi bila keadaan pasien sudah memungkinkan. Dalam penatalaksanaan, dokter gigi
menyarankan pemberian kloramphenikol 4 x 500 mg per oral. Kortikosteroid dihentikan secara tapering off.
Pada tanggal 7 Maret 2011, pasien tidak mengeluhkan sakit gigi lagi,. Hasil foto panoramik, tampak impaksi pada molar ketiga kiri bawah dan
gangren pulpa pada molar satu dan dua kanan atas.
Pada tanggal 9 Maret 2011, dilakukan tes minum, terdapat perembesan air minum ke bekas insisi pada daerah submandibula kanan dan bekas
insisi trakeostomi. Evaluasi orofaring, terdapat fistel pada faring sisi kanan di lateral pilar anterior, bentuk vertikal dengan panjang 1,5 cm,
tidak tampak pus pada fistel. Pasien disarankan tetap makan melalui NGT sampai fistel menutup dan terapi konservatif dilanjutkan. Jawaban
dari bagian gigi, direncanakan tindakan odontektomi gigi molar ketiga kiri bawah dalam narkose.
Pada tanggal 12 Maret 2011, keluar air liur dari bekas insisi trakeostomi dan di submandibula kanan masih ada, pus pada bekas insisi sudah
kering. Pemeriksaan tenggorok, masih terdapat fistel pada faring sisi kanan. Direncanakan repair fistel bersamaan dengan operasi odontektomi
dalam narkose. Pasien belum setuju dilakukan operasi. Metronidazol dihentikan dan terapi lain dilanjutkan.
Pada tanggal 14 Maret 2011, air ludah merembes dari bekas insisi masih ada. Pasien setuju dilakukan operasi penutupan fistel bersamaan
dengan odontektomi dalam narkose dan dilakukan persiapkan operasi.
Pada tanggal 22 Maret 2011 dilakukan operasi odontektomi gigi molar ketiga kiri bawah yang impaksi, ekstraksi gigi M1, M2 kanan atas dan
repair fistula faringokutan. Laporan operasi, pasien tidur terlentang di atas meja operasi dalam posisi rose. Setelah dilakukan operasi
odontektomi, mulut dibuka dengan memasang Davis gag. Tampak fistel pada dinding faring di lateral pilar anterior kanan,vertikal sepanjang 1,5
cm. Dilakukan pengukuran dalamnya fistel dengan selang suction no 8 dan panjang selang yang masuk sekitar 1,5 cm. Pinggir fistel dilukai
dengan pisau dan bagian dalamnya dioles dengan AgNo3. Fistel dijahit 2 lapis, lapisan dalam disatukan dan lapisan luar dijahit dengan benang
vicryl 4.0 sebanyak 5 jahitan. Evaluasi fistel, tidak tampak celah pada jahitan. Lakukan pemasangan NGT, Davis gag dibuka dan operasi selesai.
Terapi ceftazidime 2 x 1 gr dilanjutkan, erithromisin tablet 4 x 500 mg, injeksi dexamethason 3 x 1 ampul dan drip tramadol 1 ampul dalam 500
cc RL.
Tanggal 25 Maret 2011, selang NGT pasien tercabut, dilakukan tes minum pada pasien dan tidak terdapat perembesan air minum ke bekas insisi
di kulit. Pasien diberikan diet makanan cair secara bertahap dan terapi dilanjutkan.
Tanggal 30 Maret 2011, tidak terdapat perembesan air minum pada bekas insisi, tidak ada pembengkakan disekitar leher. Dilakukan dekanulasi
kanul trakeostomi dan penutupan luka pasca insisi. Fistel dievaluasi, terdapat celah pada bagian bawah fistel 1 cm. NGT dipasang kembali dan
pasien dipulangkan. Pasien diberikan obat erithromisin 4 x 500 mg.
Tanggal 8 April 2011, pasien kontrol ke poli THT. Terdapat bengkak pada dagu sebelah kiri, sedikit hiperemis dan nyeri tekan. Pada daerah yang
bengkak dibawah dagu dilakukan aspirasi di beberapa tempat, tidak ditemukan pus. Pasien dianjurkan untuk di rawat, tapi pasien menolak.
Bekas insisi trakeostomi belum menutup sempuna. Fistel dievaluasi, masih tampak celah pada bagian bawah fistel 0,5 cm, tidak hiperemis.
Pasien dianjurkan tetap menggunakan NGT dan diberikan terapi klindamisin 3 x 300 mg dan ciprofloxacin 2 x 500 mg.
Tanggal 13 April 2011, pasien kontrol. Tidak tampak lagi pembengkakan di sekitar dagu. Fistel masih ada 0,5 cm. Bekas insisi trakeostomi
sudah kering. Terapi tetap dilanjutkan.
DISKUSI
Telah dilaporkan satu kasus seorang laki-laki berusia 50 tahun yang didiagnosis abses leher dalam multiple dengan kesulitan intubasi dan
komplikasi fistula faringokutan. Abses pada pasien ini telah mengenai beberapa ruang leher dalam yaitu ruang submandibula, submental,
sublingual, peritonsil, parafaring dan paratrakea yang disebabkan oleh dua sumber infeksi yang berbeda yaitu berasal dari gigi dan tonsil.
Menurut Quinn,3 usia rata-rata pasien dengan infeksi abses leher dalam antara 40-50 tahun dan umumnya berasal dari kelompok sosioekonomi
rendah dimana pada kelompok tersebut kurang memperhatikan kebersihan mulut dan kurangnya pengetahuan tentang perawatan gigi.
Nikakhlagh5 dkk mengatakan bahwa insiden abses leher dalam lebih banyak ditemukan pada laki-laki dibanding perempuan, hal ini diduga
karena perempuan lebih memperhatikan kebersihan dan kesehatan dibanding laki-laki. Lokasi tersering dari abses leher dalam ini menurut
Parhiscar dkk adalah ruang parafaring (43%) diikuti oleh ruang submandibula (28%), angina ludwig (17%) dan ruang retrofaring (12%)
sedangkan menurut Nikakhlag (2010), kasus tersering adalah angina ludwig (59%) diikuti oleh abses submandibula, abses parafaring dan abses
maseter.
Sumber infeksi pada pasien ini berasal dari gigi dan tonsil. Hal ini sesuai dengan Uluibau dkk 6 yang mengatakan bahwa penyebab abses
tersering pada daerah kepala dan leher adalah infeksi odontogenik. Hal yang sama juga disampaikan oleh Parhiscar dkk 7 sumber infeksi dari
abses leher dalam yang tersering adalah infeksi gigi (43%) diikuti oleh penggunaan obat intravena (12%), tonsilofaringitis (6,7%) dan fraktur
mandibula (5,6%). Sekitar 76% infeksi gigi ini dapat menyebabkan angina Ludwig dan 61% menyebabkan infeksi pada ruang submandibula.
Penjalaran infeksi leher dalam ini menurut Ungkanont dikutip dari Murray, infeksi odontogenik ini dapat menyebar secara langsung melalui
komunikasi antara ruang-ruang pada leher dalam (perkontinuitatum), Bagian Telinga Hidung Tenggorok Bedah Kepala Leher Fakultas kedokteran
Universitas Andalas 6
pembuluh darah (hematogen) dan pembuluh limfe (limfogen). Penyebaran yang paling sering terjadi adalah penjalaran secara perkontinuitatum
karena adanya celah atau ruang diantara jaringan yang berpotensi sebagai tempat berkumpulnya pus. Disamping itu fasia leher dalam
merupakan suatu barier yang efektif untuk berkembangnya infeksi. 4
Infeksi gigi pada pasien ini berasal dari gigi molar satu kanan bawah dan molar ketiga kiri bawah yang mengalami impaksi. Faktor yang
menentukan apakah infeksi gigi tersebut mengenai ruang submandibula atau sublingual tergantung pada perlekatan akar gigi ke m. milohioid
terhadap garis milohioid. Bila infeksi berkembang ke arah medial mandibula di atas garis milohioid, maka infeksi akan menyebar ke ruang
sublingual. Biasanya ini berasal dari gigi premolar dan molar satu. sedangkan bila infeksi meluas ke arah medial mandibula dan di bawah garis
milohioid, maka infeksi menyebar ke ruang submandibula. Gigi molar ketiga bawah merupakan sumber infeksi tersering dari ruang
submandibula, sedangkan gigi molar kedua dapat meluas ke ruang sublingual atau submandibula bahkan dapat meluas kedua ruang tersebut
tergantung dari panjang akarnya.1
Pada pasien ini juga terdapat abses peritonsil bilateral. Menurut Watanabe dkk 9, insiden abses peritonsil bilateral ini sekitar 6,5% dan banyak
terdapat pada usia muda. Sepertiga kasus abses peritonsil bilateral ini mempunyai riwayat tonsillitis berulang sebelumnya. Tonsilitis akut dapat
menyebabkan eritema dan edema pada peritonsil kemudian terbentuk mikroabses pada kripti tonsil dan meluas sampai ke kapsul tonsil
sehingga dapat menyebar ke daerah peritonsil. Komplikasi tersering dari abses ini adalah ruptur spontan dan perluasan abses ke ruang leher
dalam lainnya.
Pada pasien ini dari hasil kultur tes sensitifitas pada daerah peritonsil dapat diisolasi kuman streptococcus hemoliticus sedangkan dari daerah
submandibula tidak ditemukan pertumbuhan kuman aerob. Menurut Quinn FB dkk 3 mikroorganisme yang paling banyak diisolasi pada abses
leher dalam adalah kuman aerob gram positif diikuti oleh kuman anaerob, kuman aerob gram negative dan jamur. Sekitar 62% infeksi
disebabkan oleh polimikroba. Kuman aerob gram positif yang paling sering ditemukan yaitu streptococcus viridans (39%) diikuti oleh
staphylococcus epidermidis (21%).7 Kuman anaerob diisolasi sekitar 35% kasus dimana jenis kuman terbanyak spesies bacteroides terutama
Bacteroides melaninogenicus dan peptostreptococcus.2 sedangkan kuman aerob gram negatif yang banyak ditemukan adalah proteus,
pseudomonas dan escherichia colli.7 Kebanyakan abses akibat infeksi odontogenik melibatkan kuman anaerob atau merupakan campuran kuman
aerob dan anaerob.6
Diagnosis abses leher dalam dapat ditegakan berdasarkan anamnesis, gejala klinik, dan pemeriksaan penunjang. Pada pasien ini dari anamnesis
mengeluhkan bengkak dibawah dagu, nyeri menelan dan sukar buka mulut. Menurut Quinn dkk 3, gejala yang ditimbulkan oleh abses leher
dalam ini tergantung pada lokasi infeksi. Abshirini dkk10, mendapatkan pada penelitiannya gejala yang paling sering pada abses leher dalam
adalah pembengkakan pada leher (87,1%), trismus (53,7%), disfagia (30,6%) dan odinofagia (29,3%). Selain gejala di atas, juga ditemukan
adanya kesulitan bernafas, obstruksi jalan nafas atas serta pneumonia. 3
Pemeriksaan radiologi yang diperlukan berupa foto cervical lateral, foto mandibula, foto thorak dan tomografi komputer. Pemeriksaan tomografi
computer dengan kontras merupakan standar baku emas dalam mengevaluasi infeksi pada leher dalam. Menurut Crespo dkk, 11 pemeriksaan
klinis saja belum dapat memperkirakan perluasan infeksi leher dalam pada 70% pasien. Pemeriksaan tomografi computer dapat menentukan
lokasi, batas serta hubungan infeksi dengan struktur disekitarnya.
Pasien ini didiagnosis dengan abses submandibula dengan perluasan ke parafaring dan pretrakea. Penatalaksanaan pada pasien ini dilakukan
insisi dan ekplorasi abses pada daerah submental yang merupakan daerah paling fluktuatif pada abses tersebut. Pasien ini juga mengalami
kesulitan bernafas karena lidah yang terangkat akibat terkumpulnya pus di ruang sublingual. Menurut Weed HG 12 dkk, bila terjadi infeksi pada
daerah sublingual yang di tandai adanya eritema, fluktuatif, pembengkakan dan nyeri tekan, serta lidah yang terangkat maka selain insisi
ekstraoral juga dilakukan insisi intraoral yang sejajar dengan duktus Whartons.
Penatalaksanaan awal kasus abses leher dalam diutamakan pada mengatasi sumbatan jalan nafas kemudian dilakukan pemeriksaan kultur yang
dapat berupa kultur pus atau darah, pemberian antibiotik intravena dan dilanjutkan dengan drainase abses. Kultur pus didapatkan dengan
aspirasi baik ekstraoral maupun intraoral. Pemberian antibiotik dimulai dengan regimen empiris sampai didapatkan hasil kultur. Antibiotik
intravena yang diberikan mencakup untuk kuman aerob gram positif, aerob gram negatif dan anaerob. Menurut Quinn dkk 3, regimen empiris
yang efektif digunakan adalah gabungan antara penicillin, gentamisin dan metronidazol. Wei Yang dkk 13 mendapatkan dari penelitiannya bahwa
pemberian kombinasi antibiotik ceftriakson dan klindamisin lebih efektif dibandingkan kombinasi antara penicillin dan gentamisin atau
ceftriaxone dan metronidazol.
Lamanya penyembuhan pada pasien ini disebabkan oleh banyaknya sumber infeksi, perluasan abses, higienis mulut yang jelek dan kurang
responnya kuman terhadap antibiotik yang diberikan. Menurut Murray dkk 4 pasien dengan infeksi leher dalam akan sembh sempurna bila
semua penyebab telah diobati dan lamanya penyembuhan menyebabkan banyaknya komplikasi yang terjadi.
Pada pasien ini ditemukan adanya kesulitan intubasi sewaktu melakukan insisi dan eksplorasi abses dan timbulnya fistula pada dinding faring
akibat ruptur spontan dari abses ke rongga mulut. Kesulitan intubasi pada pasien ini disebabkan oleh edema pada mukosa faring dan
pendorongan dinding lateral faring ke medial. Menurut American Society of Anesthesiologists (ASA), kesulitan intubasi didefinisikan sebagai
kesulitan dalam mengintubasikan pipa endotrakeal selama lebih dari 10 menit dan atau lebih dari 3 kali intubasi yang dilakukan oleh ahli
anestesi yang telah terlatih. Definisi ini tidak begitu memuaskan dan dibuat definisi kedua yaitu intubasi yang dilakukan di luar kondisi yang
optimal. Insiden kesulitan intubasi berkisar antara 0,05% - 18% kasus. 14 Bagian Telinga Hidung Tenggorok Bedah Kepala Leher Fakultas kedokteran
Universitas Andalas 7
Krobbuaban dkk 15 melaporkan kesulitan intubasi terdapat pada 1,5% - 13% kasus. Pada kasus infeksi leher dalam ditemukan sekitar 25%
komplikasi kesulitan intubasi.
Kesulitan intubasi ini dapat dinilai dengan menggunakan Intubation Difficulty Scale (IDS) yang dinilai dari 7 parameter yaitu jumlah tindakan
laringoskopi, jumlah ahli anestesi, jumlah teknik alternatif yang digunakan, Cormack grade, tekanan yang dibutuhkan, manipulasi eksternal yang
dibutuhkan dan posisi pita suara. Total skore IDS ini akan dijumlahkan. Selain IDS ini, untuk menilai kesulitan intubasi juga digunakan Airway
Difficulty Score (ADS). Pada ADS dapat dinilai kesulitan mempertahankan patensi saluran nafas (menggunakan Mallampati skor dan jarak
thyromental) dan kesulitan dalam meluruskan sumbu antara mulut, faring dan laring untuk mengevaluasi laring (dinilai dengan kemampuan
buka mulut, kemampuan mobilisasi leher dan keadaan dari gigi seri atas). Skor dapat berkisar antara 5 - 15, dimana skore yang lebih dari 8
dianggap kesulitan intubasi. 14
Kesulitan intubasi ini dapat ditanggulangi dengan menggunakan intubasi fiber optik, memperkecil ukuran pipa endotrakeal, menggunakan
stylet-guided teknik, laryngoskop McCoy, mengatur posisi pasien dan melakukan manuver penekanan tiroid. Penggunaan intubasi fiber optik
merupakan standar baku emas dalam mengatasi kesulitan intubasi. 14,16
Efek samping dari kesulitan intubasi ini adalah terjadinya desaturasi oksigen (SpO2 < 85% - 90% lebih dari 3 menit), selain itu dapat
menyebabkan kegagalan intubasi sehingga membutuhkan tindakan trakeostomi dalam anestesi lokal, cedera pada gigi dan gagal nafas yang
membutuhkan penanganan lebih lanjut di intensive care unit (ICU).16
Fistula faringokutan dapat diidentifikasi pada pasien ini setelah hari ke-20 perawatan. Fistula terdapat pada bagian lateral pilar anterior kanan
akibat ruptur spontan dari abses. Menurut Cade,17 fistula adalah saluran abnormal yang menghubungkan 2 buah rongga yang berada di dalam
dan di luar tubuh. Menurut Valenza dkk 17 fistula faringokutan merupakan hubungan antara faring dan kulit leher disekitar luka insisi operasi
atau stoma pada trakeostomi. Penyebab terbanyak dari fistula faringokutan adalah tindakan laringektomi (24,8%).
Pemeriksaan fistula ini dapat dilakukan secara sederhana dengan pemberian zat warna methilen blue, atau dapat juga digunakan pemeriksaan
yang lebih modern dengan video fluoroskopi. Pemeriksaan ini tidak hanya dapat menilai adanya fistula, tapi juga dapat menilai fungsi menelan
seperti kontrol bolus makanan, adanya residu pada faring dan adanya aspirasi. 18
Gallagher dkk,19 mengklasifikasikan fistula menjadi 3 ukuran yaitu kecil , sedang dan besar. Pada fistula yang kecil dan sedang umumnya dapat
hilang dengan pemberian terapi konservatif berupa antibiotik intravena dan perawatan lokal sedangkan pada fistula yang besar atau fistula
sedang yang disertai komplikasi, membutuhkan tindakan penutupan dengan menggunakan flap. Menurut Saki 20 yang meneliti 19 pasien dengan
fistula faringokutan dari tahun 1990-2005, penutupan spontan dari fistula terjadi pada 17 kasus (89%) dan hanya 2 kasus (10,5%) yang
membutuhkan tindakan operasi. Penutupan spontan ini umumnya terjadi dalam 2 minggu atau bahkan bisa sampai 6 minggu.
Saki juga mengatakan terapi konservatif fistula meliputi pemberian antibiotik intravena, drainase yang adekuat, kompresi leher dengan
melakukan pembalutan pada daerah leher yang bertujuan untuk memberikan tekanan negatif secara terus-menerus dan dipertahankan selama
48 jam serta melakukan perawatan fistel sedangkan tindakan operasi pada fistula ini berupa rekonstruksi faring dengan melakukan penjahitan
2 lapis yaitu lapisan mukosa dan lapisan otot faring baik dengan atau tanpa menggunakan flap atau graft. Gallagher dkk 19 mengatakan
penjahitan pada mukosa mulut dilakukan secara interrupted dengan menggunakan benang yang dapat diserap, kedap air dan tidak memberikan
banyak manipulasi pada jahitan. 18,19
Liu21 dalam penelitiannya membandingkan material yang digunakan untuk penutupan fistel antara vicryl, polypropylene dan vicryl ditambah
fibrin glue. Hasil yang paling memuaskan didapatkan pada polypropylene karena menghasilkan reaksi jaringan yang minimal sehingga dapat
mempercepat penyembuhan sedangkan hasil yang kurang memuaskan didapatkan pada vicryl ditambah fibrin glue karena menghasilkan
aktivitas fibroblas yang besar dan deposisi kolagen. Menurut Grau C dkk, 22 membandingkan antara vicryl dan catgut, didapatkan perbedaan
yang bermakna dimana vicryl lebih baik karena lebih kuat dan inflamasi yang ditimbulkan minimal.
Chen dkk23 mengatakan bahwa luka pada mukosa mulut lebih cepat penyembuhannya dan jaringan parut yang terbentuk lebih sedikit
dibandingkan jaringan kulit. Menurut Enoch dkk24 sedikitnya jaringan parut pada penyembuhan luka di mukosa mulut disebabkan karena
rongga mulut memiliki lingkungan yang lembab dan adanya cytokines dan growth factor di dalam air liur.
Pemberian diet pada pasien dengan fistula faringokutan dianjurkan melalui pipa nasogastrik (NGT). Setelah operasi penutupan fistula, pipa
nasogastrik dibuka pada hari ke-8 post operasi dan dilanjutkan dengan pemberian makanan per oral secara bertahap. 19
DAFTAR PUSTAKA
1. Shumrick KA, Sheft SA. Deep Neck Infections. In : Paparella, Shumrick, Gluckman, Meyerhoff, editors. Otolaryngology, 3 rd ed. W.B. Saunders
Company; 1991.P. 2545-63
2. Gadre AK. Infections of the deep spaces of the neck. In: Byron J,Bailey & Jonas T.Johnson,editors. Head & neck Surgery Otolaryngology. 4 th
ed.Lippincott Williams & Wilkins; Philadelphia 2006. P.665-82
3. Quinn FB, Buyten J. Deep neck Space and Infection. PresentationUTMB, Dept. of Otolaryngology, 2005.
4. Murray AD. Deep Neck Infection. [Update Nov 18 2009: cited March 12,2011] available from http://emedicinemedscape.com/article/837048-
overview
5. Nikakhlagh S, Rahim F,Khosravi A. Deep Neck Infection : A case study of 12-year. Asian Journal of Biological Sciences 2010;3:128-33
6. Uluibau IC, Jaunay T,Goss AN. Severe Odontogenic Infection. Aust Dent J 2005;50: 74-81
Bagian Telinga Hidung Tenggorok Bedah Kepala Leher Fakultas kedokteran Universitas Andalas 8
7. Parhiscar A, Har-EL G. Deep neck Abscess: A Retrospective Review of 210 Cases.Ann Otol Rhinol Laryngol 2001;110:1051-4
8. Carlson ER, Hudson JW. Odontogenic Infection. In : Cummings : Otolaryngology Head & Neck Surgery, 4 th ed.Elsevier mosby, Philadelphia
2005.p.
9. Watanabe T, Suzuki M. Bilateral Peritonsillar abscesses: Our Experience and Clinical Features. Annals of Otology, Rhinology & Laryngology
2010;119:662-6
10. Abshirini H,Alavi SM, Rekabi H. Predisposing Factors for the complications of Deep neck Infection. The Iranian Journal of
Otorhinolaryngology 2010; vol 22: no 60
11. Crespo AN,Chone CT, Fonseca AS. Clinical versus Computed tomography evaluation in the diagnosis and management of deep neck infection.
Sao Paulo Med J 2004;130:201-7
12. Weed HG, Forest LA. Deep nack infection. In : Cummings : Otolaryngology Head & Neck Surgery, 4 th ed.Elsevier mosby, Philadelphia 2005.p.
13. Wei Yang S, Lee MH, Huang SH. Deep Neck Abscess: an analysis of microbial etiology and the effectiveness of antibiotics. Infection and Drug
Resistence 2008;1:1-8
14. Janssens M, Hartstein G. Management of difficulty intubation. European Journal of Anaesthesiology 2001;18:3-12
15. Krobbuaban B, Diregpoke S, Kumkeaw S. The Predictive Value of the Reight ratio and Thyromental Distance: Four Predictive Tests for
difficult Laryngoscopy.Anesthesia & Analgesia 2005;101:1542- 5
16. PiriyapatsomA, Pranootnarabhal T, Uerpairojkit K et al. Difficult Intubation in the Adult Patients Undergoing Oripharyngolaryngeal, Neck
and Maxillofacial Procedures: Thai Anesthesia Incident Monitoring study (Thai AIMS). J Med Assoc Thai 2010;93:1391-8
17. Cade J. Oral Cutaneous Fistula. [Update May 19 2009: cited March 12,2011] available from
http://emedicinemedscape.com/article/1077808- overview
18. ValenzaV, Galli J, Parilla C et al. Pharyngocutaaneous Fistula onset After Total Laryngectomy: Scintigraphic analysis. Acta Otorhinolaryngol
ital 2009;29: 242-4
19. Gallagher R, Levine PA.Fistulae in Head and Neck Surgery. In : Myles L Pensak. Controversies in Otolaryngology. 2001: p 308-10
20. Saki N, Nikakhlagh S, kazemi M. Pharyngocutaneous Fistula After Laryngectomy : Incidence, Predisposing factors and Outcome. Archives of
Iranian Medicine 2008;11:314-7
21. Liu SA, Tung KC, Cheng CC. The Impact of different closure materials on pharyngeal wound healing: an experimental animal study.European
Archieves of Oto- Rhino-Laryngology 2007;265:227-31
22. Grau C,Johansen LV, Hansen LV. Salvage Laryngectomy and pharingocutaneous Fistulae After Primary Radiotherapy for Head and Neck
Cancer: A national Survey from DAHANCA 2003;25: 711-6
23. Chen L, Arbieva ZH, Guo S et al. Positional differences in the wound transcriptome of skin and oral mucosa. BMC Genomic 2010; 11: 471
24. Enoch S, Stephens P. Scarless healing: Oral mucosa as a scientific model. Wound healing Science
See discussions, stats, and author profiles for this publication at: https://www.researchgate.net/publication/274193652
Diagnosis dan Penatalaksanaan Abses Leher
Dalam
Conference Paper February 2013
CITATIONS
0
READS
3,879
1 author:
Sukri Rahman
Universitas Andalas
17 PUBLICATIONS 1 CITATION
SEE PROFILE
All content following this page was uploaded by Sukri Rahman on 29 March 2015.
The user has requested enhancement of the downloaded file.
i|EmergensidiBidangTelingaHidungdanTenggorok
Naskah Lengkap
Simposium dan Workshop
Emergensi di Bidang Telinga
Hidung dan Tenggorok
Pangeran Beach Hotel Padang
9 Februari 2013
Bagian Telinga Hidung Tenggorok Bedah Kepala Leher
Fakultas Kedokteran Universitas Andalas/
RSUP. Dr. M. Djamil Padang & PERHATI-KL Cab. Sumbar
Padang 2013
64 | E m e r g e n s i d i B i d a n g T e l i n g a H i d u n g T e n g g o r o k
Diagnosis dan Penatalaksanaan Abses Leher Dalam
Dr. Sukri Rahman, Sp. THT-KL
Bagian Telinga Hidung Tenggorok Bedah Kepala Leher (THT-KL)
Fakultas Kedokteran Universitas Andalas RSUP Dr. M. Djamil Padang
Diagnosis dan penatalaksanaan infeksi ruang leher dalam masih merupakan
tantangan. Kompleksitas anatomi daerah ini membuat diagnosis dan pengobatan
infeksi cenderung sulit. Sampai saat ini infeksi ini tetap menjadi masalah kesehatan
dengan risiko morbiditas dan mortalitas yang tinggi. Penggunaan antibiotik telah
menurunan kematian akibat infeksi ruang leher dalam, namun infeksi leher dalam
masih memiliki potensi untuk komplikasi yang serius dan bahkan dapat mengancam
kehidupan.
Apabila pada infeksi leher dalam telah terjadi pembentukan abses, operasi
masih dianggap sebagai pengobatan utama, namun infeksi awal dapat diobati dengan
antibiotik. Antibiotik telah memodifikasi gejala dan perjalanan penyakit, dan
munculnya resistensi terhadap antibiotik adalah masalah yang sering terjadi dalam
pengobatan pasien. Keterlambatan dalam diagnosis, atau lebih buruk lagi salah
diagnosis, dapat mengakibatkan konsekuensi yang berbahaya, termasuk mediastinitis
dan kematian. Bahkan di era antibiotik modern, tingkat kematian dilaporkan masih
tinggi mencapai 40%. Sebagian besar komplikasi ini merupakan akibat penyebaran
infeksi sepanjang lapisan fasia kepala dan leher. Artikel ini lebih banyak
memnjelaskan klinis praktis diagnosis dan penatalaksanaan abses leher dalam yang
sering ditemukan di praktek sehari-hari dan tidak akan menjelaskan antomi lengkap
ruang leher dalam.
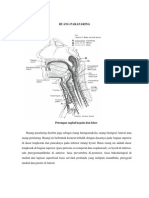
Abses leher dalam merupakan abses yang terbentuk di ruang potensial leher
dalam. Ruang potensial leher dalam adalah ruang yang terbentuk oleh sekat-sekat
fasia leher dalam yang terdiri atas :
- Lapisan Superficial dari Deep Cervical Fascia (Investing Layer)
- Lapisan tengah dari Deep Cervical Fascia yang terdiri atas:
- Lapisan Muscular
- Lapisan Visceral
- Lapisan dalam dari Deep Cervical Fascia yang terderi atas :
- Alar fascia
- Prevertebral fascia
Ruang leher dalam dapat dikelompokan menjadi (modifikasi Hollingshead):
- Ruang yang melibatkan sepanjang leher
- Ruang retropharyngeal (posterior visceral, retroviseral, retroesophageal)
- Danger space
65 | E m e r g e n s i d i B i d a n g T e l i n g a H i d u n g T e n g g o r o k
- Ruang prevertebral
- Ruang viseral vaskular
- Ruang yang terbatas di atas tulang hioid
- Ruang paraparing (faringomaxilla, lateral faring, perifaring)
- Ruang Submandibula and submental
- Ruang Parotis
- Ruang Mastikator
- Ruang Peritonsil
- Ruang Temporal
- Ruang yang terbatas di bawah tulang hioid
- Ruang Pretrakea
- Ruang Suprasternal
Diantara ruang-ruang ini terdapat hubungan yang memungkinkan infeksi pada satu
ruang dapat meluas ke ruang-ruang potesial lainnya.
Gambar 1 . Ruang Leher Dalam (Gadre Ak, Gadre KC, Head & Neck Surgery - Otolaryngology, 4th Edition )
Abses Peritonsil.
Abses Peritonsil atau quinsy, adalah infeksi leher dalam yang paling sering
terjadi. Meskipun sebagian besar terjadi pada orang dewasa muda (decade kedua dan
ketiga), peningkatan risiko juga terjadi pada keadaan imunokompromised dan pasien
diabetes. Kebanyakan abses timbul sebagai komplikasi tonsilitis atau faringitis, tetapi
juga dapat merupakan penyebaran odontogenik atau trauma mukosa lokal.
Abses biasanya unilateral yang merupakan kumpulan abses/pus antara kapsul
tonsil, otot konstriktor faring superior dan otot palatofaringeus. Abses ini diyakini
muncul dari penyebaran infeksi dari tonsil atau dari kelenjar mukosa Weber, yang
66 | E m e r g e n s i d i B i d a n g T e l i n g a H i d u n g T e n g g o r o k
terletak di bagian superior tonsil. Abses ini paling sering dimulai dari pole atas tonsil,
namun, dapat juga menyebar dari pole tengah atau bawah.
Patogen penyebab sama dengan kuman penyebab tonsilitis, terutama
streptokokus, namun tidak jarang infeksi polimikroba dan melibatkan bakteri
anaerob. Pasien dengan abses peritonsillar biasanya dating dengan nyeri tenggorok,
odinofagi, demam ringan dan dengan berbagai derajat trismus. Trismus muncul
sekunder akibat iritasi otot pterigoideus. Pasien mungkin juga mengeluhkan otalgia
ipsilateral. Ketika abses meluas, pasien mungkin mengalami disfagia bahkan kesulitan
menelan air liur. Pasien sering mengalami dehidrasi sekunder akibat asupan oral
yang kurang. Perubahan suara sering terjadi (suara kentang panas/ hot potato voice)
yang disebabkan oleh insufisiensi velopharyngeal sementara dan resonansi mulut
yang tertahan. Napas berbau juga sering terjadi. Limfadenopati servikal anterior
ipsilateral sering muncul. Apabila Demam lebih dari 39,4 C harus dicurigai adanya
perluasan ke parafaring dan sepsis.
Pemeriksaan orofaring mungkin sulit karena terdapat trismus. Pemeriksaan
dilakukan pada posisi pasien duduk. Minta pasien untuk membuka mulut selebar
mungkin, dan tekan lidah untuk mempermudah evaluasi orofaring. Gunakan lampu
kepala atau sumber cahaya untuk memudahkan pemeriksaan. Palpasi digital untuk
menentukan lokasi yang fluktuatif kadang dapat dilakukan, dan mungkin cara terbaik
untuk membedakan abses dari selulitis/infiltrat. Teknik ini biasanya dapat
ditoleransi pasien, tetapi pasien mungkin muntah atau menggigit jari pemeriksa
secara refleks. Dengan gambaran klinis umumnya sudah dapat menegakkan disgnosis
abses peritonsil, namun sekitar 20% kasus diagnosis masih diragukan sampai
dilakukan aspirasi. Aspirasi negatif belum menyingkirkan diagnosis abses. Pada tahap
awal akan tampak tonsil dan pilar anterior yang eritematosa, dan dapat bergeser ke
medial. Kemudian, palatum mole dan uvula akan terdorong ke sisi kontralateral,
terdapat fluktuasi di sepanjang pilar anterior dan peritonsil.
Terdapat perdebatan para ahli dalam penatalaksanan abses peritonsil, mulai
dari yang cukup hanya dilakukan aspirasi satu kali, aspirasi beberapa kali, insisi dan
tonsilektomi, namun sebagian besar sepakat setiap kali terdapat abses harus
dilakukan evakuasi disertai pemberian antibiotika dan analgetik. Pasien yang diobati
dengan aspirasi saja memiliki tingkat keberhasilan berkisar 85-100%, kekambuhan
paling jarang pada pasien yang dilakukan insisi dan drainase.
Sebagian besar dapat ditatalaksana sebagai pasien rawat jalan dengan
antibiotik oral setelah drainase dengan anesthesia lokal. Sedangkan pada pasien yang
mengalami immunocompromised, dengan sumbatan jalan napas, tidak dapat
mentoleransi pemberian antibiotik oral, pasien dehidrasi dan pasien anak perlu
dilakukan rawat inap.
Setelah aspirasi atau insisi dan drainase, antibiotik dianjurkan untuk
membasmi kuman penyebab. Penisilin, klindamisin, atau sefalosporin adalah pilihan
pertama yang rasional. Angka resisten penisilin berkisar 0-56% tetapi uji sensitivitas
laboratorium tidak selalu mencerminkan respon klinis. Alternatif termasuk
ampisilin/amoksisilin dengan sulbaktam/ asam klavulanat. Banyak dokter secara
67 | E m e r g e n s i d i B i d a n g T e l i n g a H i d u n g T e n g g o r o k
empiris juga memberikan dosis parenteral tunggal deksametason (10 mg) yang
secara klinis dapat memperbaiki gejala. Reevaluasi dari semua pasien yang diobati
dengan aspirasi jarum harus dilakukan dalam 24 jam untuk menilai perlunya
dilakukan aspirasi berulang atau insisi dan drainase. Pasien harus segera kembali
apabila terdapat kembali muncul gejala, atau pendarahan terus-menerus dari luka
insisi.
Dalam penatalaksanaan abses peritonsil, pemahaman anatomi sangat
diperlukan, terutama hubungan tonsil dan peritonsil terhadap struktur disekitarnya
seperti arteri fasialis dan arteri karotis yang berjarak 2,5 cm postero-lateral dari
tonsil.
Gambar 2. Hubungan abses peritonsil terhadap struktur sekitarnya. (Reichman EF, Simon
RR: Emergency Medicine Precedures)
Pada saat melakukan tindakan harus sangat hati-hati jangan menembus
terlalu dalam yang berakibat trauma terhadap arteri ini. Untuk tujuan ini dapat
dilakukan dengan model penjaga jarum dengan memotong 1 cm distal dari penutup
jarum plastik, kemudian tutup kembali pada jarum, pastikan bahwa jarum menonjol
hanya 1 cm di luar penutup. Prosedur ini akan membatasi kedalaman penetrasi jarum
dan mengurangi risiko memasuki struktur pembuluh darah besar. Jika nanah tidak
diperoleh pada kedalaman 1 cm, penetrasi lebih dalam tidak dianjurkan. Harus
diingat bahwa aspirasinya negatif TIDAK menyingkirkan abses peritonsillar.
68 | E m e r g e n s i d i B i d a n g T e l i n g a H i d u n g T e n g g o r o k
Gambar 3. Penjaga jarum (Reichman EF, Simon RR: Emergency Medicine Precedures)
Aspirasi jarum relatif sederhana, dapat dilakukan oleh dokter umum, tidak
memerlukan peralatan khusus, dan relatif murah. Tingkat kekambuhan setelah
aspirasi jarum adalah sekitar 10%, sekitar 4% sampai 10% dari pasien membutuhkan
aspirasi ulang. Kekurangan aspirasi jarum kadang-kadang gagal mendeteksi adanya
abses peritonsil dan oleh karena itu memungkinkan misdiagnosis sebagai
peritonsillar selulitis. Trismus dan deviasi uvula jarang terjadi pada peritonsillar
selulitis. Sebagian besar pasien abses peritonsillar berhasil dengan aman dan efektif
dikelola dengan aspirasi jarum dan rawat jalan antibiotik.
Gambar 4. Teknik aspirasi dengan penjaga jarum (Reichman EF, Simon RR: Emergency Medicine
Precedures)
Sementara itu insisi dan drainase biasanya dilakukan sebagai prosedur rawat
jalan dengan anestesi lokal. Prosedur ini biasanya dilakukan setelah pus didapatkan
dengan aspirasi jarum. Tampaknya yang paling logis adalah melakukan aspirasi
sebagai upaya pertama dan insisi dan drainase merupakan tindakan lanjutan apabila
dicurigai masih tersisa pus. Untuk menghindari kekambuhan sebagian ahli
menganjurkan dilakukan tonsilektomi 4-6 minggu setelah drainase abses.
Abses Retrofaring
69 | E m e r g e n s i d i B i d a n g T e l i n g a H i d u n g T e n g g o r o k
Abses retropharyngeal adalah kumpulan nanah ruang retrofaring. Hal ini
terjadi dalam dua bentuk yaitu abses retrofiring akut primer yang biasa terjadi pada
bayi dan anak (usia kurang dari 5 tahun): dan abses retrofaring kronis yang umum
terjadi pada dewasa. Kedua jenis abses ini berbeda dalam etiologi dan
penatalaksanaannya.
Abses dapat timbul mengikuti penyakit yang menurunkan daya tahan tubuh
anak seperti demam scarlet, campak dll, disamping itu infeksi tonsil, adenoid dan
nasofaring juga dapat menyebabkan pembentukan abses retrofaring. Meskipun
jarang benda asing seperti tulang ikan dan jarum serta trauma dinding posterior
faring juga dapat menyebabkan abses retrofiring.
Abses terbentuk akibat limfadenitis supuratif dari kelenjar retropharyngeal
Henle, yang terletak di kedua sisi retrofiring. Kelenjar ini menerima limfatik dari
rongga hidung , faring, tuba eustachius dan telinga tengah. Kelenjar ini akan
mengalami atrofi antara usia 3 dan 5 tahun, sehingga abses retrofaring akut jarang
terjadi pada anak di atas usia 5 tahun. kelenjar Henle ketika terinfeksi awalnya akan
mengalami adenitis, kemudian periadenitis dan pembentukan abses terjadi. Nanah
biasanya satu sisi.
Gejala dapat berupa nyeri menelan (odinofagia), pada bayi muda akan
menyebabkan rewel, menolak makan, hipersalivasi, demam dan leher kaku
(tortikolis). Abses ini juga dapat menyebabkan kesulitan bernafas akibat sumbatan
jalan nafas. Pada pemeriksaan akan tampak tonjolan lunak pada bagian posterior
faring pada satu sisi. Diagnosis ditegakkan berdasarkan anamnesis dan pemeriksaan
fisik serta pemeriksaan rontgen soft tissue cervical lateral yang akan menampakkan
adanya pelebaran ruang retrofiring.
Gambar 5. Rontgen soft tissue servikal lateral tampak pelebaran ruang retrofaring
(http://www.consultantlive.com)
Insisi dan drainase abses serta pemberian antibiotika dosis tinggi merupakan
terapi pada abses retrofaring.
Abses submandibula
70 | E m e r g e n s i d i B i d a n g T e l i n g a H i d u n g T e n g g o r o k
Abses submandibula adalah terkumpulnya pus pada ruang submandibula.
Ruang submandibula terdiri dari sumlingual yang berada di atas otot milohioid dan
submaksila. Nanah mengumpul di bawah lidah, yang akan mendorongnya ke atas dan
ke arah belakang tenggorok, yang dapat menyebabkan masalah pernapasan dan
gangguan menelan menelan. Penyakit ini jarang pada anak umumnya pada remaja
dan dewasa yang dihubungkan dengan infeksi gigi.
Gambar 6. Abses submandibular (http://www.aafp.org)
Selain bersumber dari infeksi gigi abses sumbandibula dapat berasal dari
infeksi di dasar mulut, infeksi kelenjar liur atau kelenjar getah bening submandibular,
atau merupakan perluasan dari infeksi leher dalam lain.
Pembengkanan daerah dagu/ submandibula dan nyeri leher merupakan
keluahan yang sering membuat pasien mencari pertolongan. Keluhan ini sering
disertai trismus. Pada pemeriksaan ditemukan pembengkakan daerah submandibular
yang fluktuatif, kadang-kadang dengan lidah yang terangkat.
Pengobatan berupa evakuasi abses dan pemberian antibiotika spectrum luas
dosis tinggi secara parenteral. Insisi dan drainase abses dapat dilakukan dengan
anestesi lokal apabila terlokalisir dan dangkal, sedangkan abses yang luas dan dalam
insisi dan drainase dilakukan dengan bius umum.
Gambar 7 . Penyebaran abses dari gigi ke ruang submandibular dan sublingual
(http://ars.els-cdn.com)
71 | E m e r g e n s i d i B i d a n g T e l i n g a H i d u n g T e n g g o r o k
Abses Parafaring
Ruang ini berhubungan dengan setiap ruang leher dalam lainnya dan juga
berhubungan dengan ruang karotid. Akibatnya infeksi berasal dari ruang mastikator,
parotis, ruang submandibula, sublingual, ruang retrofaring dan peritonsil semua
dapat menyebar ke ruang ini, dan karena itu, ketika pasien datang dengan abses
parafaring, harus dilakukan pemeriksaan setiap ruang lain untuk memastikan bahwa
tidak ada ruang lain yang terlibat. Sebagian besar infeksi berasal dari faring dan tonsil
dan karenanya organisme yang terlibat adalah kuman penyebab tonsilitis. Namun di
RSUP. Dr. M. Djamil , abses parafaring paling sering merupakan perluasan dari abses
submandibula yang terjadi akibat infeksi gigi. oleh karena itu organisme dominan
berbeda dengan yang telah dijelaskan sebelumnya.
Ruang parafaraing terdiri atas kompartemen prestyloid disebut kompartemen
otot dan mengandung sedikit struktur vital, tetapi terkait erat dengan fosa tonsil
medial dan otot pterygoideus internal, dan akibatnya trismus sering menyertai
kondisi ini. Sementara itu keterlibatan ruang retro-atau poststyloid, juga dikenal
sebagai kompartemen neurovaskular, dapat mengakibatkan komplikasi serius yang
mungkin terjadi jika tidak diobati secara optimal.
Gejala dan tanda abses ini adalah trismus, pembengkakan sekitar angulus
mandibula, demam dan adangan pembengkakan dinding lateral faring ipsilateral.
Drainase abses dan pemberian antibiotika spectrum luas dosis tinggi
merupakan pengobatan pada kasus ini. Drainase abses parafaring biasanya dilakukan
dengan pendekatan eksternal menggunakan pendekatan submaksilla seperti yang
dijelaskan oleh Mosher. Insisi horizontal dibuat dua jari dari batas bawah mandibula
dilanjutkan dengan insisi vertikal di sepanjang perbatasan anterior dari otot
sternokleidomastoid. Batas anterior dari otot sternokleidomastoid ditarik ke
posterior, dan lapisan fasia servikal dalam (sub-lapisan superfisial) diinsisi. Diseksi
tumpul dilakukan dengan jari, dan rongga abses dibuka. Dilakukan usaha untuk
melakukan diseksi sampai ke ujung proses styloid, yang terletak di ruang parafaring.
Daftar Pustaka
1. Gadre AK, Gadre KC. Infections of the Deep Spaces of the Neck. In: Bailey BJ,
Johnson JT, Newlands SD, editors. Head & Neck Surgery Otolaryngology. 4th
Edition. Philadelphia: Lippincott William &Wilkins;2006. p.665-84
2. Knoop KJ. Atlas of Emergency Medicine. 2nd edition.New York: McGraw-Hill
Companies;2002
3. Riviello RJ. Otolaryngologic Procedures. In: Roberts JR, Hedges JR. Clinical
Procedures in Emergency Medicine, 4th ed. Philadelphia: Elsevier; 2004.p.
4. Reichman EF, Simon RR: Emergency Medicine Precedures. McGraw-Hill;2003
5. Fachruddin D. Abses Leher dalam. In: Soepardi EA, Iskandar N. Buku Ajar Ilmu
Kesehatan Telinga Hidung Tenggorok Kepala Leher. Edisi 5. Jakarta:Balai
penerbit FKUI; 2003. P185-9
View publication stats
Anda mungkin juga menyukai
- Multiple Abses FinalDokumen15 halamanMultiple Abses FinalrajaalfatihBelum ada peringkat
- Abses Leher DalamDokumen4 halamanAbses Leher DalamMas KaryonBelum ada peringkat
- Abses PeritonsilDokumen10 halamanAbses PeritonsilMuhammad Nur Syaiful MohidinBelum ada peringkat
- Abses SubmandibulaDokumen48 halamanAbses SubmandibulaaffracahyoBelum ada peringkat
- Laporan Kasus PembengkakanDokumen18 halamanLaporan Kasus PembengkakanSakina LilisulaBelum ada peringkat
- Abses SubmandibulaDokumen15 halamanAbses SubmandibulaSastya Fitri KhairunnisaBelum ada peringkat
- Resus PT FixDokumen14 halamanResus PT FixnechachichaBelum ada peringkat
- Referat Abses PeritonsilDokumen11 halamanReferat Abses PeritonsilkodokelekokBelum ada peringkat
- Abses RetrofaringDokumen2 halamanAbses RetrofaringshlprtBelum ada peringkat
- Laporan Kasus Besar Abses SubmandibulaDokumen14 halamanLaporan Kasus Besar Abses SubmandibulaAnanda Rizky HapsariBelum ada peringkat
- MHBHBDokumen32 halamanMHBHBmuthiadewi31Belum ada peringkat
- Makalah Laporan Kasus - Haning Palutfi (40619024)Dokumen15 halamanMakalah Laporan Kasus - Haning Palutfi (40619024)Dewi SuryaBelum ada peringkat
- Abses Submandibula PDFDokumen7 halamanAbses Submandibula PDFBagusIrawanWahidilmanBelum ada peringkat
- SGD 2 LBM 3 THT - VeramitaDokumen18 halamanSGD 2 LBM 3 THT - Veramitafathimah az-zahra'Belum ada peringkat
- ParafaringDokumen8 halamanParafaringAdhelia Kusuma WardhaniBelum ada peringkat
- Abses FaringealDokumen6 halamanAbses FaringealWahyu Nur HidayatBelum ada peringkat
- Phlegmon Dasar MulutDokumen21 halamanPhlegmon Dasar MulutfennyhasanahBelum ada peringkat
- ABSES RONGGA MULUT HarisucandraDokumen56 halamanABSES RONGGA MULUT HarisucandraKetut ArtawanBelum ada peringkat
- Abses Atau Bisul LeherDokumen9 halamanAbses Atau Bisul LeherCindy LidiaBelum ada peringkat
- Penatalaksanaan Otitis Media Supuratif Kronik Tipe Bahaya 4Dokumen6 halamanPenatalaksanaan Otitis Media Supuratif Kronik Tipe Bahaya 4desifebriyaniBelum ada peringkat
- SinusitisDokumen5 halamanSinusitisRestiWahyuUtamiBelum ada peringkat
- Referat THT Abses PeritonsilerDokumen10 halamanReferat THT Abses PeritonsilerWidyawati GlentamBelum ada peringkat
- ABSES SubmandibularDokumen18 halamanABSES SubmandibularFriadi NataBelum ada peringkat
- Askep CaDokumen10 halamanAskep CaNaufal_Sepada_398Belum ada peringkat
- Referat Abses ParafaringDokumen17 halamanReferat Abses ParafaringAyu Rindwitia Indah PeanasariBelum ada peringkat
- LP Abses LeherDokumen14 halamanLP Abses LeherIrwan AtoBelum ada peringkat
- Lapsus Abses PeritonsilDokumen11 halamanLapsus Abses PeritonsilfhmanshoriBelum ada peringkat
- Tugas RespirasiDokumen16 halamanTugas RespirasimasykurrahmatBelum ada peringkat
- Diagnosis Dan Penatalaksanaan Otitis Media TuberkulosisDokumen5 halamanDiagnosis Dan Penatalaksanaan Otitis Media TuberkulosisWendra Oxy TrisnardjoBelum ada peringkat
- Soal Abses PeritonsilDokumen34 halamanSoal Abses PeritonsilwkwkwBelum ada peringkat
- Abses Leher DalamDokumen24 halamanAbses Leher Dalamamal.fathullahBelum ada peringkat
- Tugas PBL Blok 23Dokumen4 halamanTugas PBL Blok 23richard 102017193Belum ada peringkat
- Rangkuman THTDokumen21 halamanRangkuman THTkurniawatiBelum ada peringkat
- Abses Leher DalamDokumen59 halamanAbses Leher DalamPutri RamadhaniBelum ada peringkat
- Rinosinusitis Kronis Dengan Variasi Anatomi Kavum NasiDokumen7 halamanRinosinusitis Kronis Dengan Variasi Anatomi Kavum NasiEva Yunita IIBelum ada peringkat
- Descending Necrotizing Mediastinitis Sebagai Komplikasi Dari Infeksi OdontogenikDokumen8 halamanDescending Necrotizing Mediastinitis Sebagai Komplikasi Dari Infeksi OdontogenikFika AmaliaBelum ada peringkat
- Lutfi Rahmawati - 180600181 - Pemicu 4 - Blok 14Dokumen8 halamanLutfi Rahmawati - 180600181 - Pemicu 4 - Blok 14Lutfi Rahmawatii100% (1)
- Abses ParafaringDokumen23 halamanAbses ParafaringLaili KhairaniBelum ada peringkat
- Abses SubmandibulaDokumen4 halamanAbses SubmandibulaikharetnoBelum ada peringkat
- Abses Leher DalamDokumen33 halamanAbses Leher Dalamfer@' febrian!100% (1)
- Refrat Komplikasi TonsilitisDokumen3 halamanRefrat Komplikasi Tonsilitisfeby_purnamaBelum ada peringkat
- Abses MandibulaDokumen12 halamanAbses MandibulaNovita RahmiBelum ada peringkat
- Tinjauan Teori Tonsilektomi Fix2Dokumen33 halamanTinjauan Teori Tonsilektomi Fix2made rizku nugrahaBelum ada peringkat
- BAB II Abses MandibulaDokumen8 halamanBAB II Abses MandibulaMeta CatsBelum ada peringkat
- Peritonsillar AbscessDokumen12 halamanPeritonsillar AbscessWayan TirtaBelum ada peringkat
- Diagnosis Dan Penatalaksanaan Abses PeritonsilDokumen9 halamanDiagnosis Dan Penatalaksanaan Abses Peritonsiltrias adamBelum ada peringkat
- Hipertrofi AdenoidDokumen3 halamanHipertrofi AdenoidkomarBelum ada peringkat
- Pertanyaan Presentase Angina LudwigDokumen7 halamanPertanyaan Presentase Angina LudwigFitna TaulanBelum ada peringkat
- Coronavirus Covid-19. Membela diri. Cara menghindari penularan. Bagaimana melindungi keluarga dan pekerjaan Anda. Diperbarui edisi keempat.Dari EverandCoronavirus Covid-19. Membela diri. Cara menghindari penularan. Bagaimana melindungi keluarga dan pekerjaan Anda. Diperbarui edisi keempat.Penilaian: 5 dari 5 bintang5/5 (2)
- Mikrobiologi Perubatan I: Patogen dan Mikrobiologi ManusiaDari EverandMikrobiologi Perubatan I: Patogen dan Mikrobiologi ManusiaPenilaian: 2.5 dari 5 bintang2.5/5 (2)
- Mikrobiologi Medis I: Patogen dan Mikrobioma ManusiaDari EverandMikrobiologi Medis I: Patogen dan Mikrobioma ManusiaPenilaian: 4 dari 5 bintang4/5 (11)
- Manfaat Gerakan Wudhu Untuk Kesehatan Tubuh ManusiaDari EverandManfaat Gerakan Wudhu Untuk Kesehatan Tubuh ManusiaPenilaian: 5 dari 5 bintang5/5 (3)
- WOC - ApendiksDokumen1 halamanWOC - ApendiksYolanda PutriBelum ada peringkat
- CA ServiksDokumen37 halamanCA ServiksYolanda PutriBelum ada peringkat
- Leaflet Asma BronkialDokumen3 halamanLeaflet Asma BronkialYolanda PutriBelum ada peringkat
- WOC - Kejang NoviDokumen1 halamanWOC - Kejang NoviYolanda PutriBelum ada peringkat
- Obat EmergencyDokumen47 halamanObat EmergencyYolanda PutriBelum ada peringkat
- WOC DiareDokumen1 halamanWOC DiareYolanda PutriBelum ada peringkat
- Bab 1 Ok PrintDokumen3 halamanBab 1 Ok PrintGita ApriloniaBelum ada peringkat
- Laporan Pendahuluan Anemia AplastikDokumen6 halamanLaporan Pendahuluan Anemia AplastikYolanda PutriBelum ada peringkat
- WOC - Diare PreklinikDokumen1 halamanWOC - Diare PreklinikYolanda PutriBelum ada peringkat
- Sap DBDDokumen13 halamanSap DBDYolanda PutriBelum ada peringkat
- Sap DBDDokumen13 halamanSap DBDYolanda PutriBelum ada peringkat
- Angka Kejadian Ketuban Pecah Dini Yang Terjadi Di Sebuah Rumah Sakit DiDokumen1 halamanAngka Kejadian Ketuban Pecah Dini Yang Terjadi Di Sebuah Rumah Sakit DiYolanda PutriBelum ada peringkat
- Askep Anak Diare Akut Dehidrasi SedangDokumen11 halamanAskep Anak Diare Akut Dehidrasi Sedangdeti_deti29191Belum ada peringkat
- Bab IiiDokumen24 halamanBab IiiYolanda PutriBelum ada peringkat
- Mencuci TanganDokumen15 halamanMencuci TanganahkyenBelum ada peringkat
- Surat Undangan SeminarDokumen1 halamanSurat Undangan SeminarYolanda PutriBelum ada peringkat
- Bab 1 Ok PrintDokumen3 halamanBab 1 Ok PrintGita ApriloniaBelum ada peringkat
- Bab 1 Ok PrintDokumen3 halamanBab 1 Ok PrintGita ApriloniaBelum ada peringkat
- Laporan Pendahuluan Anemia AplastikDokumen6 halamanLaporan Pendahuluan Anemia AplastikYolanda PutriBelum ada peringkat
- Bab 2Dokumen40 halamanBab 2Yolanda PutriBelum ada peringkat
- CVC Dan CVPDokumen7 halamanCVC Dan CVPGladys Oriska Rambu Boba0% (1)
- WOC - RematikDokumen1 halamanWOC - RematikYolanda PutriBelum ada peringkat
- WOC - ApendiksDokumen1 halamanWOC - ApendiksHanry JpBelum ada peringkat
- Surat Lamaran BPJSDokumen1 halamanSurat Lamaran BPJSAlphiean Vie Noah100% (12)
- Mencuci TanganDokumen15 halamanMencuci TanganahkyenBelum ada peringkat
- Satuan Acara PenyuluhanDokumen14 halamanSatuan Acara PenyuluhanYolanda PutriBelum ada peringkat
- Satuan Acara PenyuluhanDokumen7 halamanSatuan Acara PenyuluhanYolanda PutriBelum ada peringkat
- DifteriDokumen19 halamanDifteriYolanda PutriBelum ada peringkat
- Satuan Acara PenyuluhanDokumen7 halamanSatuan Acara PenyuluhanYolanda PutriBelum ada peringkat
- Sap StresDokumen9 halamanSap StresYolanda PutriBelum ada peringkat