Tetanus N, Difteri, Parotitis (Group)
Diunggah oleh
Hasrudin Al-MunajatJudul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Tetanus N, Difteri, Parotitis (Group)
Diunggah oleh
Hasrudin Al-MunajatHak Cipta:
Format Tersedia
BY :
GROUP VI (SIX)
TETANUS NEONATORUM
DIFTERI
EPIDEMIC PAROTITIS
MATA KULIAH TROPICAL DISEASE
TETANUS NEONATORUM
1
A. DEFINISI
B. ETIOLOGY
F. EXECUTIVE ACTION
C. CLASIFICATION &
CLINIS
MANIFESTATION
E. DIAGNOSTIC TEST
D. PHATOPHISIOLOGY
Abdul Bari Saifuddin, 2000
Tetanus neonatorum peny. tetanus yg terjadi
pada neonatus yang disebabkan oleh
Clostridium tetani kuman yg mengeluarkan
toksin (racun) yg menyerang sistem saraf pusat
WHO, 1989
Tetanus Neo. Peny. tetanus pd BBL dngn
tanda klinik yg khas, setelah 2 hari pertama bayi
hidup, menangis & menyusu secara normal, pd
hari ke-3/lebih timbul kekakuan seluruh tubuh
yg ditandai dngn kesulitan membuka mulut dan
menetek, disusul dngn kejang-kejang
A. PENGERTIAN TETANUS N.
Newman Dorlan-Kamus Kedokteran
Dorland Edisi 31, 2010 hal. 2220
Tetanus neonatorum suatu bentuk tetanus
infeksius yg berat & terjadi selama beberapa
day pertama setelah lahir, akibat kontaminasi
ujung tali pusar that caused by faktor seperti
tindakan perawatan sisa tali pusar yg un-
hygiens or kekurangan imunisasi maternal.
SUMMARY
Tetanus neonatorum (Yunani Tetanos berarti
peregangan) suatu penyakit akut yg terjadi
pd neonatus (bayi berusia < 1 bulan) yg
menyerang sistem saraf pusat.
A. PENGERTIAN TETANUS N. (Contd)
Pemberian imunisasi tetanus toksoid (TT) pada
ibu hamil tidak dilakukan, atau tidak lengkap,
atau tidak sesuai dengan ketentuan program
Pemotongan tali pusat tidak using alat-alat yg
steril, as like : alat sederhana seperti bilah
bambu atau pisau/gunting yg tidak disteril
Perawatan tali pusat yang menggunakan obat
tradiasional seperti abu dan kapur sirih, daun-
daunan, etc.
B. ETIOLOGI TETANUS N.
Clostridium tetani
C. KLASIFIKASI & MANIFESTASI KLINIS
Kategori Tetanus Neonatorum
Sedang
Tetanus Neonatorum
Berat
Umur bayi > 7 hari 0 7 hari
Frekuensi kejang Kadang-kadang sering
Bentuk kejang Mulut mencucu,
Trismus kadang,
Kejang rangsang (+)
Mulut mencucu,
Trismus terus-menerus,
Kejang rangsang (+)
Posisi badan Opistotonus kadang Selalu opistotonus
Kesadaran Masih sadar Masih sadar
Tanda-tanda
infeksi
Tali pusat kotor,
Lubang telinga
kotor/bersih
Tali pusat kotor,
Lubang telinga
kotor/bersih
Menurut kejadiannya :
D. PATOFISOLOGI TETANUS N.
Glukosa Darah : Hipoglikemia merupakan
predisposisi kejang (N < 200 mq/dl)
BUN : BUN mempunyai potensi kejang
Elektrolit : Ketidakseimbangan elektrolit (K, Na)
merupakan predisposisi kejang- Kalium ( N 3,80
5,00 meq/dl) Natrium ( N 135 144 meq/dl)
Skull Ray : Untuk mengidentifikasi adanya
proses desak ruang dan adanya lesi
EEG : Teknik untuk menekan aktivitas listrik
otak melalui tengkorak yg utuh untuk
mengetahui fokus aktivitas kejang, hasil
biasanya normal.
E. PEMERIKSAAN DIAGNOSTIK
Perawatan
1. Bayi sebaiknya dirawat oleh perawat yang
cakap & berpengalaman
2. Saluran pernapasan dijaga supaya selalu
bersih. Pemasangan spatel lidah yg
dibungkus kain for mencegah lidah tergigit
3. Perawatan adekuat (kebutuhan oksigen,
makanan, keseimbangan cairan & elektrolit)
4. Pasang NGT bila perlu
5. Kalau pemberian makanan per os tidak
mungkin, maka diberi makanan atau cairan
intravena.
F. PENATALAKSANAAN TETANUS N.
Mengatasi kejang
1. Kejang dapat diatasi dngn mengurangi rangsangan
2. Pemberian obat anti kejang
Note : kombinasi Fenobarbital dan Largaktil
Fenobarbital dapat diberikan mula-mula 30 60
mg parenteral, kemudian dilanjutkan per os
dengan dosis maksimum 10 mg/hari
Largaktil dapat diberikan bersama Luminal
mula-mula 7,5 mg parenteral, kemudian
diteruskan dengan dosis 6x2,5 mg setiap hari
Kombinasi yang lain adalah Luminal dan Diazepam
dengan dosis mg/kg BB.
Obat anti kejang yang lain ialah Kloralhidrat yg
diberikan lewat rektum
F. PENATALAKSANAAN TETANUS N. (Contd)
Pemberian antitoksin
Untuk mengikat toksin yang masih bebas dapat
diberi ATS (AntiTetanus Serum) dengan dosis
10.000 satuan setiap hari selama 2 hari.
Pemberian antibiotik
Untuk mengatasi infeksi dapat digunakan
Penisilin 200.000 satuan setiap hari dan
diteruskan sampai 3 hari sesudah panas turun.
F. PENATALAKSANAAN TETANUS N. (Contd)
DIFTERI
2
A. DEFINISI
B. ETIOLOGY
F. EXECUTIVE ACTION
C. CLASIFICATION &
CLINIS
MANIFESTATION
E. DIAGNOSTIC TEST
D. PHATOPHISIOLOGY
Nuzirwan Acang, 1996 hal. 463
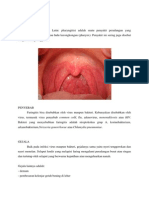
Difteri suatu penyakit infeksi akut yang
disebabkan oleh Corynebacterium diphtheriae,
ditandai oleh terbentuknya eksudat yang
berbentuk membran pada tempat infeksi, dan
diikuti oleh gejala umum karena eksotoksin
yang diroduksi basil ini.
Ngastiyah, perwtn anak sakit, edisi 2 Hal. 41
Difteri suatu infeksi, akut yg mudah
menular & yg sering diserang adalah saluran
pernafasam atas dngn tanda khas timbulnya
pseudomembran.
A. PENGERTIAN DIFTERI
Sumber penularan penyakit difteri ini adalah
manusia (melalui pernafasan atau droplet
infection), baik sebagai penderita maupun
sebagai carier. Cara penularannya yaitu melalui
kontak dengan penderita pd masa inkubasi
atau kontak dengan carier.
Penyakit ini dijumpai pada daerah padat
penduduk dengan tingkat sanitasi rendah.
B. ETIOLOGI DIFTERI
Corynebacterium diphtheriae
C. KLASIFIKASI & MANIFESTASI KLINIS
Beach, dkk.(1950) berdasarkan berat ringannya peny. :
Infeksi ringan Infeksi sedang Infeksi berat
Karakteris
tik
Pseudomembran
terbatas pd mukosa
hidung atau fausial
dengan gejala hanya
nyeri menelan.
Pseudomembran
menyebar lebih luas
sampai ke dinding
posterior faring
dengan edema
ringan laring yang
dapat diatasi
dengan pegobatan
konservatif.
Di sertai gejala
sumbatan jalan nafas
yang berat,yang hanya
dapat diatasi dengan
trakeastomi.juga gejala
komplikasi miokarditis,
paralisis ataupun
nefritis dapat
menyertainya.
Corynebacterium diphteriae
Kontak dengan orang atau barang yang terkontaminasi
Masuk lewat saluran pencernaan atau saluran pernafasan
Aliran sistemik
Masa inkubasi 2 5 hari
Mengeluarkan toksin (eksotoksin)
Nasal Tonsil/faringeal Laring
Peradangan mukosa Tenggorokan sakit, demam ,
hidung (flu, secret anorexia, lemah. Membrane
Hidung serosa). Berwarna putih atau abu-abu
Toxemia, syok septic.
D.
P
A
T
O
F
I
S
I
O
L
O
G
I
Demam, suara
serak,
batuk obstruksi
sal. napas, sesak
nafas,
Linfadenitis,
(bulls neck),
sianosis.
Bakteriologik. Preparat apusan kuman difteri
dari bahan apusan mukosa hidung dan
tenggorok (nasofaringeal swab)
Darah rutin : Hb, leukosit, hitung jenis, eritrosit,
albumin
Urin lengkap : aspek, protein dan sedimen
Ureum dan kreatinin (bila dicurigai ada
komplikasi ginjal)
EKG secara berkala for mendeteksi toksin basil
menyerang sel otot jantung dilakukan sejak hari
1 perawatan lalu minimal 1x seminggu, kecuali
bila ada indikasi biasa dilakukan 2-3x/minggu
E. PEMERIKSAAN DIAGNOSTIK
Tes schick
pemeriksaan ini untuk mengetahui apakah seseorang
telah mengandung antitoksin. Dengan titer antitoksin
0,03ml satuan per millimeter darah cukup dpt
menahan infeksi difteria. Pemeriksan ini digunakan
dosis 1/50 MLD yg diberikan intrakutan dam bentuk
larutan yg telah diencerkan sebanyak 0.1 ml. pd
seseorang yg tidak mengandung antitoksin, akn
timbul vesikel pd bekas suntikan & hilang setelah
some minggu. Pd yg mengandung antitoksin rendah,
uji Schick dpt positif, pd bekas suntikan timbul warna
merah kecoklatan dlm 24 jam.
E. PEMERIKSAAN DIAGNOSTIK (Contd)
Perawatan
Perawatan yang baik,mutlak ditempat tidur, isolasi
penderita dari pengawasan yg ketat atas kemungkinan
timbulnya komplikasi antara lain pemeriksaan EKG
setiap minggu.
Medis
1. Anti diphtheria serum(ADS) diberikan 20.000 U/hari
selama 2 hari berturut
2. Antibiotika.di bagian ilmu kesehatan anak FKUI-
RSCM jakarta diberikan penisilin prokain 50.000
U/kgbb/hari sampai 3 hari bebas panas
3. Kortikostiroid (prednison 2 mg/kgbb/hari,selama 3
minggu) untuk mencegah timbulnya komplikasi
miokarditis
F. PENATALAKSANAAN DIFTERI
EPIDEMIC PAROTITIS/BEGUK/
GONDONG/MUMPS
3
A. DEFINISI
B. ETIOLOGY
G. EXECUTIVE ACTION
C. CLASIFICATION
F. DIAGNOSTIC TEST
E. PHATOPHISIOLOGY
D. CLINIC MANIFESTATION
Parotitis epidemika ( Gondong, Mumps )
penyakit virus menyeluruh, akut, yang kelenjar
ludahnya membesar nyeri, terutama kelenjar
parotis yang terletak di antara telinga dan
rahang sehingga menyebabkan pembengkakan
pada leher bagian atas atau pipi bagian bawah.
Newman Dorlan-Kamus Kedokteran
Dorland Edisi 31, 2010 hal. 1383
Mumps suatu penyakit akut menular yang
disebabkan oleh paramixovirus, ditularkan
melalui kontak langsung, percikan ludah di
udara, benda yg terkontaminasi oleh air liur yg
infeksius, dan (mungkin) urine.
A. PENGERTIAN EPIDEMIC PAROTITIS
B. ETIOLOGI EPIDEMIC PAROTITIS
kelompok Paramyxovirus
Percikan ludah
Kontak langsung
dngn penderita
Muntahan urine
Melalui hidung atau mulut
Parotitis Kambuhan (sebelumnya anak
telah terinfeksi virus kemudian kambuh lagi).
Anak-anak mudah terkena parotitis
kambuhan yg timbul pd usia antara 1 bulan
hingga akhir masa
Parotitis Akut ditandai dngan rasa sakit yg
mendadak, kemerahan & pembengkakan pd
daerah parotis. Dapat timbul sebagai akibat
pasca-bedah yg dilakukan pd penderita
terbelakang mental & penderita lansia,
khususnya apabila penggunaan anestesi
umum lama & adanya gangguan dehidrasi.
C. KLASIFIKASI EPIDEMIC PAROTITIS
Tahap awal (1-2 hari) timbul gejala : demam (suhu
badan 38,5 40 C), headache, nyeri otot, nafsu makan
, nyeri rahang bagian belakang saat mengunyah &
adakalanya disertai kaku rahang (sulit membuka
mulut).
Terjadi pembengkakan kelenjar di bawah telinga
(parotis) yg diawali dengan pembengkakan salah satu
sisi kelenjar kemudian kedua kelenjar
Pembengkakan biasanya berlangsung sekitar 3 hari
kemudian berangsur mengempis
Kadang terjadi pd kelenjar bawah rahang
(submandibula) & kelenjar bawah lidah (sublingual)
Note : Pada pria dewasa adalanya terjadi pembengkakan testis karena
penyebaran melalui darah
D. MANIFESTASI KLINIS
Virus masuk tubuh mungkin via
hidung/mulut; proliferasi terjadi
diparotis/epitel traktus respiratorius kemudian
terjadi viremia dan selanjutnya virus berdiam di
jaringan kelenjar/saraf & yg paling sering
terkena ialah glandula parotis. Pd manusia
selama fase akut, virus mumps dpt diisoler dari
saliva, darah, air seni dan liquor.
Bila testis terkena infeksi maka terdapat
perdarahan kecil & nekrosis sel epitel tubuli
seminiferus. Pd pankreas kadang-kadang
terdapat degenerasi dan nekrosis jaringan
E. PATOFISIOLOGI
Tes serologi : IgM & IgG
Isolasi virus penyebab : ditemukan 2
minggu setelah onset penyakit
Amylase serum : minggu ke-1
mencapai puncak dan pd minggu ke-2
Hapusan nasofaring/cairan serebrospinal
F. PEMERIKSAAN DIAGNOSTIK
Keperawatan
1. Istirahat yg cukup, di berikan kompres
2. Pemberian diet lunak & cairan yg cukup
3. Kompres hangat dingin bergantian
Medis
Analgetik-antipiretik bila perlu
1. Metampiron : anak > 6 bulan 250 500
mg/hari maksimum 2 g/hari
2. Parasetamol : 7,5 10 mg/kgBB/hari
dibagi dalam 3 dosis
G. PENATALAKSANAAN
Note : Parotitis merupakan penyakit yang bersifat self-limited
(sembuh/hilang sendiri) yg berlangsung kurang lebih dlm 1 minggu
ANY QUESTIONS
FROM OTHER
GROUP, UP YOUR
HAND MY FRIENDS
PLEASEEEE
Referensi :
PAPDI. 1996. Buku Ajar Ilmu penyakit Dalam Edisi
III. Jakarta : Balai Penerbit FKUI
Wolter Kluwer & Lippincot. 2011. memahami Berbagai
Macam Penyakit. Jakarta : INDEKS
Newman Dorlan. 2012. Kamus Kedokteran Dorland
Edisi 31
Anda mungkin juga menyukai
- LP TonsilitisDokumen17 halamanLP Tonsilitisni kadek sri rahayuBelum ada peringkat
- LP - Askep Anak Ranti TonsilitisDokumen37 halamanLP - Askep Anak Ranti TonsilitisImamatul IbarohBelum ada peringkat
- Askep Minggu 2 KuDokumen33 halamanAskep Minggu 2 Kusolakhudin ridlonBelum ada peringkat
- Referat DifteriDokumen24 halamanReferat DifteriM Nur MuhammadBelum ada peringkat
- LP Poli AnakDokumen12 halamanLP Poli AnakNadiaBelum ada peringkat
- PPT Referat DifteriDokumen24 halamanPPT Referat DifteriRiki Muhadinul ikhsanBelum ada peringkat
- DIFTERIDokumen24 halamanDIFTERIRizke AyuBelum ada peringkat
- TonsilitisDokumen10 halamanTonsilitisRos EniBelum ada peringkat
- Tonsilitis DifteriDokumen29 halamanTonsilitis Difterikelvin aidilfitraBelum ada peringkat
- Crs TonsilofaringitisDokumen23 halamanCrs TonsilofaringitisSiti Ardina SariBelum ada peringkat
- Analisa Kasus Difteri Yolla 14-057Dokumen41 halamanAnalisa Kasus Difteri Yolla 14-057shella mailindriBelum ada peringkat
- Laporan Pendahuluan ISPADokumen18 halamanLaporan Pendahuluan ISPAMuhammad RiovanzaBelum ada peringkat
- Toaz - Info Askep Anak Dengan Difteri PRDokumen32 halamanToaz - Info Askep Anak Dengan Difteri PRHaura HauraBelum ada peringkat
- Askep KMBDokumen38 halamanAskep KMBHwayugi KerenBelum ada peringkat
- LP TonsilitisDokumen12 halamanLP TonsilitisGairil PatondonBelum ada peringkat
- Askep TonsilofaringitisDokumen14 halamanAskep TonsilofaringitisMuhammad jihadBelum ada peringkat
- Tetanus NeonatorumDokumen12 halamanTetanus NeonatorumKartika PutriBelum ada peringkat
- Ika Nur Annisa (035) TropisDokumen5 halamanIka Nur Annisa (035) Tropisika nur annisaBelum ada peringkat
- LP Tonsil Vatin Fix YukkDokumen18 halamanLP Tonsil Vatin Fix YukkVatin Ashari RahmawatiBelum ada peringkat
- Penyakit DifteriDokumen60 halamanPenyakit DifteriAnisFauziahBelum ada peringkat
- Referat DifteriDokumen22 halamanReferat DifteriAngga AriwijayaBelum ada peringkat
- DifteriDokumen40 halamanDifteriLusiusBelum ada peringkat
- Referat DifteriDokumen24 halamanReferat DifteriLucky FitvitaBelum ada peringkat
- Tonsilitis DifteriDokumen26 halamanTonsilitis Difteritrewq3Belum ada peringkat
- Askep TonsilitisDokumen58 halamanAskep TonsilitisNadhea Nurhazilla100% (1)
- Laporan Pendahuluan TonsilitisDokumen9 halamanLaporan Pendahuluan TonsilitisNOVITABelum ada peringkat
- Askep Tonsilitis PDFDokumen46 halamanAskep Tonsilitis PDFFaisal ChimenkBelum ada peringkat
- SAP DifteriDokumen9 halamanSAP DifteriIkke KristianaBelum ada peringkat
- TonsilitisDokumen5 halamanTonsilitisBilly Anthony Tohar100% (2)
- HMFDDokumen13 halamanHMFDBimantoro SaputroBelum ada peringkat
- Askep PD Bayi Tetanus NeonatorumDokumen12 halamanAskep PD Bayi Tetanus NeonatorumNuraina SyafiraBelum ada peringkat
- Askep Bayi Tetanus NeonatorumDokumen14 halamanAskep Bayi Tetanus NeonatorumRezky AryadieBelum ada peringkat
- DfteriDokumen29 halamanDfteriwahyuni taslimBelum ada peringkat
- DIFTERI DAN TETANUS Kelompok 5Dokumen21 halamanDIFTERI DAN TETANUS Kelompok 5Laboratorium Jec OrbitaBelum ada peringkat
- Laporan Pendahuluan DifteriDokumen11 halamanLaporan Pendahuluan DifteriN4123 Ap UneBelum ada peringkat
- LP TonsilitisDokumen19 halamanLP TonsilitisMamangBelum ada peringkat
- Asuhan Keperawatan Pada Klien Anak Dengan DifteriDokumen8 halamanAsuhan Keperawatan Pada Klien Anak Dengan DifteriAditya Ryan WibowoBelum ada peringkat
- Askep Pada Anak DifteriDokumen16 halamanAskep Pada Anak DifteriTensai Olive DundundBelum ada peringkat
- Dyptheri PDFDokumen9 halamanDyptheri PDFindahdwirahBelum ada peringkat
- ReferatDokumen25 halamanReferatanisia ayundaBelum ada peringkat
- TetanusDokumen22 halamanTetanusLukman Aryadi0% (1)
- LP TfaDokumen10 halamanLP Tfanilamsary100% (2)
- Logbook Tutorial Farmakoterapi II Bu AnisaDokumen9 halamanLogbook Tutorial Farmakoterapi II Bu AnisaFegi RahmawatiBelum ada peringkat
- Tonsilitis Kronik Eksaserbasi Akut Pada Pasien AnakDokumen9 halamanTonsilitis Kronik Eksaserbasi Akut Pada Pasien AnakFarhan RendyBelum ada peringkat
- FaringitisDokumen9 halamanFaringitismalayasikaBelum ada peringkat
- LP & Askep - Jufikri Akbar - Hipertrophy Tonsil Pro Adenotonsilectomy - Ruang Ibs Rsua SurabayaDokumen33 halamanLP & Askep - Jufikri Akbar - Hipertrophy Tonsil Pro Adenotonsilectomy - Ruang Ibs Rsua SurabayaPutrakelanadewaBelum ada peringkat
- Konsep Dasar TonsilitisDokumen17 halamanKonsep Dasar TonsilitiseunikeBelum ada peringkat
- Materi Pd3iDokumen40 halamanMateri Pd3isalman100% (1)
- Hiv Kel 5 Difteri AnakDokumen38 halamanHiv Kel 5 Difteri AnakNindi UtamiBelum ada peringkat
- Imunisasi Pd3i DinkesDokumen97 halamanImunisasi Pd3i DinkesAnonymous MWd5UOUuiyBelum ada peringkat
- Pertanyaan Seputar DifteriDokumen10 halamanPertanyaan Seputar Difteriirania lubisBelum ada peringkat
- Jawaban Pertanyaan Difteri (Untar, Trisakti, Unissula)Dokumen10 halamanJawaban Pertanyaan Difteri (Untar, Trisakti, Unissula)Axel Nike60% (5)
- Tugas Reduksi Eliminasi EradikasiDokumen10 halamanTugas Reduksi Eliminasi EradikasiserlinBelum ada peringkat
- Asuhan Keperawatan Anak Dengan Penyakit Menular Pada Kasus DifteriDokumen15 halamanAsuhan Keperawatan Anak Dengan Penyakit Menular Pada Kasus DifteriKomang AyudhyaBelum ada peringkat
- Tonsilitis Robby EditDokumen27 halamanTonsilitis Robby EditmuzaiyanahBelum ada peringkat
- Referat RisnaSw - Tonsilitis DifteriDokumen18 halamanReferat RisnaSw - Tonsilitis DifteriNino IzhukyBelum ada peringkat
- Coronavirus Covid-19. Membela diri. Cara menghindari penularan. Bagaimana melindungi keluarga dan pekerjaan Anda. Diperbarui edisi keempat.Dari EverandCoronavirus Covid-19. Membela diri. Cara menghindari penularan. Bagaimana melindungi keluarga dan pekerjaan Anda. Diperbarui edisi keempat.Penilaian: 5 dari 5 bintang5/5 (2)
- Mikrobiologi Perubatan I: Patogen dan Mikrobiologi ManusiaDari EverandMikrobiologi Perubatan I: Patogen dan Mikrobiologi ManusiaPenilaian: 2.5 dari 5 bintang2.5/5 (2)
- Mikrobiologi Medis I: Patogen dan Mikrobioma ManusiaDari EverandMikrobiologi Medis I: Patogen dan Mikrobioma ManusiaPenilaian: 4 dari 5 bintang4/5 (11)
- Askep Pasien Dengan Ventilator YudiDokumen62 halamanAskep Pasien Dengan Ventilator YudiHasrudin Al-Munajat50% (2)
- Pengantar SnarsDokumen38 halamanPengantar SnarsHasrudin Al-MunajatBelum ada peringkat
- Aplikasi Ilmu Kesehatan Matra Darat Dan LautDokumen47 halamanAplikasi Ilmu Kesehatan Matra Darat Dan LautHasrudin Al-MunajatBelum ada peringkat
- Aplikasi Ilmu Kesehatan Matra UdaraDokumen18 halamanAplikasi Ilmu Kesehatan Matra UdaraHasrudin Al-MunajatBelum ada peringkat
- Power Point Hasil (Fix Mantap)Dokumen18 halamanPower Point Hasil (Fix Mantap)Hasrudin Al-MunajatBelum ada peringkat
- Power Point MikologiDokumen15 halamanPower Point MikologiHasrudin Al-MunajatBelum ada peringkat
- Tesis HerminDokumen13 halamanTesis HerminHasrudin Al-MunajatBelum ada peringkat
- CA. KulitDokumen24 halamanCA. KulitHasrudin Al-MunajatBelum ada peringkat
- Genetika DasarDokumen27 halamanGenetika DasarHasrudin Al-MunajatBelum ada peringkat
- Power Point ProposalkuDokumen14 halamanPower Point ProposalkuHasrudin Al-MunajatBelum ada peringkat
- Pemantapan Mutu EksternalDokumen30 halamanPemantapan Mutu EksternalHasrudin Al-Munajat100% (2)
- Reaksi Fiksasi KomplemenDokumen15 halamanReaksi Fiksasi KomplemenHasrudin Al-Munajat100% (2)
- Hepatitis A, B, & CDokumen25 halamanHepatitis A, B, & CHasrudin Al-Munajat100% (1)
- Diafragma RuptureDokumen35 halamanDiafragma RuptureHasrudin Al-MunajatBelum ada peringkat