Bab 2 Mastektomi
Diunggah oleh
Rahmat FahrezaDeskripsi Asli:
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Bab 2 Mastektomi
Diunggah oleh
Rahmat FahrezaHak Cipta:
Format Tersedia
BAB 2
TINJAUAN PUSTAKA
2.1 Konsep Dasar
2.1.1 Anatomi dan Fisiologi
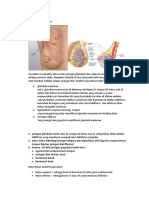
1. Anatomi Payudara
Secara anatomi, payudara terdiri dari alveolus, duktus laktiferus, sinus
laktiferus, ampulla, pori pailla, dan tepi alveolan. Pengaliran limfa dari payudara
kurang lebih 75% ke aksila. Sebagian lagi ke kelenjar parasternal terutama dari
bagian yang sentral dan medial dan ada pula pengaliran yang ke kelenjar
interpektoralis. Setiap payudara terdiri dari 15-20 lobulus dari jaringan kelenjar.
Jumlah lobulus tidak berhubungan dengan ukuran payudara. Setiap lobulus
terbuat dari ribuan kelenjar kecil yang disebut alveoli. Kelenjar ini bersama-sama
membentuk sejumlah gumpalan, mirip buah anggur yang merambat. Alveoli
(alveoli dan acinus singular) menghasilkan susu dan subtansi lainnya selama
menyusui . Setiap bola memberikan makanan ke dalam pembuluh darah tunggal
lactiferous yang mengalirkannya keluar melalui puting susu. Sebagai hasilnya
terdapat 15-20 saluran puting susu, mengakibatkan banyak lubang pada puting
susu. Di belakang puting susu pembuluh lactiferous agak membesar sampai
membentuk penyimpangan kecil yang disebut lubang-lubang lactiferous
(lactiferous sinuses). Lemak dan jaringan penghubung mengelingi bola-bola
jaringan kelenjar. Sejumlah jaringan lemak tergantung pada banyaknya faktor
termasuk usia, persentase lemak tubuh, dan keturunan. Sendi tulang cooper
menghubungkan dinding dada pada kulit payudara dan memberikan bentuk
payudara dan keelastisannya (Long, 2000).
Gambar 2.1 Jaringan payudara dari depan
Gambar 2.2 Lobulus dan Duktus payudara
2. Fisiologi Payudara
Payudara mengalami tiga perubahan yang dipengaruhi hormon. Perubahan
pertama ialah mulai dari masa hidup anak melalui masa pubertas, masa fertilitas,
sampai ke klimakterium dan menopause. Sejak pubertas pengaruh ekstrogen dan
progesteron yang diproduksi ovarium dan juga hormon hipofise, telah
menyebabkan duktus berkembang dan timbulnya asinus. Perubahan kedua adalah
perubahan sesuai dengan daur menstruasi. Sekitar hari kedelapan menstruasi,
payudara jadi lebih besar dan pada beberapa hari sebelum menstruasi berikutnya
terjadi pembesaran maksimal. Kadang-kadang timbul benjolan yang nyeri dan
tidak rata. Selama beberapa hari menjelang menstruasi payudara menjadi tegang
dan nyeri sehingga pemeriksaan fisik, terutama palpasi, tidak mungkin dilakukan.
Pada waktu itu pemeriksaan foto mammogram tidak berguna karena kontras
kelenjar terlalu besar. Begitu menstruasi mulai semuanya berkurang. Perubahan
ketiga terjadi waktu hamil dan menyusui. Pada kehamilan payudara menjadi besar
karena epitel duktus lobul dan duktus alveolus berproliferasi, dan tumbuh duktus
baru. Sekresi hormon prolaktin dari hipofisis anterior memicu laktasi. Air susu
diproduksi oleh sel-sel alveolus, mengisi asinus, kemudian dikeluarkan melalui
duktus ke puting susu (Sjamsuhidajat, 2004).
2.1.2 Pengertian
Mastektomi adalah suatu tindakan pembedahan onkologis pada keganasan
payudara yaitu dengan mengangkat seluruh jaringan payudara yang terdiri dari
seluruh stroma dan parenkhim payudara, areola dan puting susu serta kulit diatas
tumornya disertai diseksi kelenjar getah bening aksila ipsilateral level I, II/III
tanpa mengangkat m.pektoralis major dan minor.
Mastektomi adalah pembedahan yang dilakukan untuk mengangkat
payudara (Barbara, 2006).
2.1.3 Etiologi
Tipe mastektomi dan penanganan kanker payudara bergantung pada
beberapa faktor meliputi:
1.
2.
3.
4.
5.
6.
7.
8.
2.1.4
Usia
Kesehatan secara menyeluruh
Status menopause
Dimensi tumor
Tahapan tumor dan seberapa luas penyebarannya
Stadium tumor dan keganasannya
Status reseptor homon tumor
Penyebaran tumor telah mencapai simpul limfe atau belum (Barbara, 2006).
Klasifikasi
Tipe mastektomi secara umum dapat dikelompokan dalam tiga kategori,
yaitu:
1. Mastektomi radikal yaitu pengangkatan seluruh payudara kulit otot pektoralis
mayor dan minor, nodus limfe ketiak, kadang-kadang nodus limfe mammary
internal atau supraklavikular.
2. Mastektomi total (sederhana) yaitu mengangkat semua jaringan payudara tetapi
kebanyakan nodus limfe dan otot dada tetap utuh.
3. Prosedur terbatas (Lumpektomi) yaitu hanya dapat beberapa jaringan sekitanya
diangkat (Barbara, 2006).
Ada 3 jenis mastektomi (Hirshaut & Pressman, 1992):
1. Simple Mastectomy (Total Mastektomy): pada prosedur operasi ini, keseluruhan
jaringan payudara diangkat, tapi kelenjar getah bening yang berada di bawah
ketiak (axillary lymph nodes) tidak diangkat. Kadang-kadang sentinel lymph node,
yaitu kelenjar getah bening utama, yang lags berhubungan dengan payudara,
diangkat juga. Untuk mengidentifikasi sentinel lymp node ahli bedah akan
menyuntikkan suatu cairan dan / atau radioactive tracer kedalam area sekitar
puting payudara. Cairan atau tracer tadi akan mengalir ketitik-titik kelenjar getah
bening, yang pertama akan sampai ke sentinel lymp node. Ahli bedah akan
menemukan titik-titik pada KGB (kelenjar Getah Bening) yang warnanya berbeda
(apabila digunakan cairan) atau pancaran radiasi (bila menggunakan tracer). Cara
ini biasanya mempunyai resiko rendah akan terjadinya lymphedema
(pembengkakan pada lengan) daripada axillary lymp node dissection. Bila
ternyata hasilnya sentinel node bebas dari penyebaran kanker, maka tidak ada
operasi lanjutan untuk KGB. Apabila sebaliknya, maka dilanjutkan operasi
pengangkatan KGB. Operasi ini kadang-kadang dilakukan pada kedua payudara
pada penderita yang berharap menjalani mastektomi sebagai pertimbangan
pencegahan kanker. Penderita yang menjalani simple mastectomy biasanya dapat
meninggalkan rumah sakit setelah dirawat dengan singkat . Seringkali, saluran
drainase dimasukkan selama operasi di dada penderita dan menggunakan alat
penghisap (suction) kecil untuk memindahkan cairan subcutaneous (cairan di
bawah kulit). Alat-alat ini biasanya dipindahkan beberapa hari setelah operasi
apabila drainase telah berkurang dari 20-30 ml per hari.
2. Modified Radical Mastectomy: Keseluruhan jaringan payudara diangkat bersama
dengan jaringan-jaringan yang ada di bawah ketiak (kelenjar getah bening dan
jaringan lemak). Berkebalikan dengan simple mastectomy, m. pectoralis (otot
pectoralis) ditinggalkan.
3. Radical Mastectomy atau Halsted Mastectomy : pertama kali ditunjukkan pada
tahun 1882, prosedur operasi ini melibatkan pengangkatan keseluruhan jaringan
payudara, kelenjar getah bening di bawah ketiak, dan m. pectoralis mayor dan
minor (yang berada di bawah payudara). Prosedur ini lebih jelek dari pada
modified radical mastectomy dan tidak memberikan keuntungan pada
kebanyakan tumor untuk bertahan. Operasi ini, saat ini lebih digunakan bagi
tumor-tumor yang melibatkan m. pectoralis mayor atau kanker payudara yang
kambuh yang melibatkan dinding dada.
2.1.6 Indikasi Operasi Mastektomi
1. Kanker payudara stadium 0 (insitu)
2. Keganasan jaringan lunak pada payudara
3. Tumor jinak payudara yang mengenai seluruh jaringan payudara (misal:
phyllodes tumor) (Barbara, 2006).
2.1.7 Kontra Indikasi Operasi Mastektomi
1.
2.
3.
4.
Tumor melekat dinding dada
Edema lengan
Nodul satelit yang luas
Mastitis inflamatoar (Barbara, 2006).
2.1.8 Komplikasi Operasi Mastektomi
Dini :
1. Pendarahan,
2. Lesi n. Thoracalis longus wing scapula
3. Lesi n. Thoracalis dorsalis.
Lambat :
1. Infeksi
10
2.
3.
4.
5.
6.
Nekrosis flap
Seroma
Edema lengan
Kekakuan sendi
Bahu kontraktur (Barbara, 2006).
2.1.9 Pemeriksaan Penunjang
1. Mandatory
2. Mamografi dan/atau USG payudara
3. Foto toraks
4. FNAB tumor payudara
5. USG liver/abdomen
6. Pemeriksaan kimia darah lengkap untuk persiapan operasi (Barbara, 2006).
2.1.10 Post Operatif Mastektomi
1. Fase pasca anesthesia.
Setelah dilakukan mastektomi, penderita dipindah ke ruang pemulihan
disertai dengan oleh ahli anesthesia dan staf profesional lainnya.
2. Mempertahankan ventilasi pulmoner
Menghindari terjadiya obstruksi pada periode anestesi pada saluran
pernafasan, diakibatkan penyumbatan oleh lidah yang jatuh, kebelakang dan
tumpukan sekret, lendir yang terkumpul dalam faring trakea atau bronkhial ini
dapat dicegah dengan posisi yang tepat dengan posisi miring/setengah telungkup
dengan kepala ditengadahkan bila klien tidak bisa batuk dan mengeluarkan dahak
atau lendir, harus dilakukan penghisapan dengan suction.
3. Mempertahankan sirkulasi
Pada saat klien sadar, baik dan stabil, maka posisi tidur diatur semi
fowler untuk mengurangi oozing venous (keluarnya darah dari pembuluhpembuluh darah halus) lengan diangkat untuk meningkatkan sirkulasi dan
mencegah terjadinya udema, semua masalah ini gangguan rasa nyaman (nyeri)
akibat dari sayatan luka operasi merupakan hal yang paling sering terjadi.
4. Masalah psikologis.
Payudara merupakan alat vital seseorang ibu dan wanita, kelainan atau
kehilangan akibat operasi payudara sangat terasa oleh pasien,haknya seperti
dirampas sebagai wanita normal, ada rasa kehilangan tentang hubungannya
dengan suami, dan hilangnya daya tarik serta serta pengaruh terhadap anak dari
segi menyusui.
5. Mobilisasi fisik.
Pada pasien pasca mastektomi perlu adanya latihan-latihan untuk
mencegah atropi otot-otot kekakuan dan kontraktur sendi bahu, untuk mencegah
11
kelainan bentuk (diformity) lainnya, maka latihan harus seimbang dengan
menggunakan secara bersamaan.
6. Perawatan pasca bedah
Pasca bedah penderita dirawat di ruangan dengan mengobservasi produksi
drain, memeriksa Hb pasca bedah. Rehabilitasi dilakukan sesegera mungkin
dengan melatih pergerakan sendi bahu. Drain dilepas bila produksi masingmasing drain < 20 cc/24 jam. Umumnya drain sebelah medial dilepas lebih awal,
karena produksinya lebih sedikit. Jahitan dilepas umumnya hari ke 10 s/d 14.
7. Follow up
1) Tahun 1 dan 2 kontrol tiap 2 bulan
2) Tahun 3 s/d 5 kontrol tiap 3 bulan
3) Setelah tahun 5 kontrol tiap 6 bulan
4) Pemeriksaan fisik : tiap kali kontrol
5) Thorax foto : tiap 6 bulan
6) Lab. Marker : tiap 2-3 bulan
7) Mammografi kontralateral : tiap tahun atau ada indikasi
8) USG abdomen : tiap 6 bulan atau ada indikasi
9) Bone scanning : tiap 2 tahun atau ada indikasi
2.1 Manajemen Asuhan Keperawatan
2.2.1. Pengkajian
1. Identitas pasien
Nama, umur, jenis kelamin, nama orang tua, pekerjaan orang tua,
pendidikan orang tua, alamat, dan diagnosa medis serta tanggal masuk.
2. Riwayat Kesehatan
1). Riwayat Penyakit Sebelumnya
Faktor lain yang menyebabkan insidensi tingginya kanker payudara adalah
riwayat penyakit tumor terdahulu. Apabila pengangkatan tumor jinak pada
peyudara kanan penderita tidak bersih, sel-sel tumor yang masih tersisa sangat
mungkin untuk tumbuh kembali (Lorraine M. Wilson, 2005).
2). Riwayat Penyakit Keluarga
Adanya riwayat keluarga yang pernah menderita kanker payudara juga
merupakan faktor risiko tingginya angka insidensi. Apabila ibu atau kakak
perempuan pernah menderita kanker payudara, maka risiko terserang kanker
payudara bagi penderita adalah 6 kali lipat (Lorraine M. Wilson, 2005).
3.
Keluhan Utama
Merasakan nyeri, sulit tidur dan sering terbangun karena nyeri, dan tidak
nafsu makan.
12
4. Pemeriksaan Fisik
Tanda-tanda vital :
1). Suhu badan
: Kadang-kadang demam
2). Denyut nadi
: Meningkat
3). Pernapasan
: Meningkat
4). Tekanan darah
: Menurun
5. Pengkajian 11 Fungsional Gordon :
1) Pola persepsi kesehatan manajemen kesehatan
Tanyakan pada klien bagaimana pandangannya tentang penyakit yang
dideritanya dan pentingnya kesehatan bagi klien? Bagaimana pandangan klien
tentang penyakitnya setelah pembedahan? Apakah klien merasa lebih baik setelah
pembedahan?
2) Pola nutrisi metabolik
Untuk mempercepat proses penyembuhan dan pemulihan kondisi pasien
setelah operasi, maka klien perlu dianjurkan:
a. Makan makanan bergizi
b. Konsumsi makanan (lauk pauk) berprotein tinggi, seperti : daging, telur, ayam,
ikan.
c. Minum sedikitnya 8-10 gelas sehari
Namun pasien tidak mau makan telur atau ikan karena takut lukanya
gatal dan lama sembuh. Maka perawat perlu memberitahukan kepada klien
tentang pentingnya konsumsi protein seperti telur dan ikan untuk penyembuhan
luka pasca operasi.
3) Pola eliminasi
Kontrol eliminasi urin klien pasca operasi, baik warna, bau, frekuensi.
Lihat apakah klien kesulitan dalam BAB maupun BAK. Perawat juga harus
memperhatikan pemakaian drain redonm. Drain rendom harus tetap vakum dan
diukur jumlah cairan yang tertampung dalam botol drain tiap pagi, bila drain
buntu, misalnya terjadi bekuan darah, bilain drain dengan PZ 5-10 cc supaya tetap
lancar. Pada mastektomi radikal atau radikal modifikasi, drain umumnya dicabut
setelah jumlah cairan dalam 24 jam tidak melebihi 20-30 cc, pada eksisi tumor
mamma tidak melebihi 5 cc.
4) Pola aktivas latihan
13
Pada pasien pasca mastektomi perlu adanya latihan-latihan untuk
mencegah atropi otot-otot kekakuan dan kontraktur sendi bahu, untuk mencegah
kelainan bentuk (diformity) lainnya, maka latihan harus seimbang dengan
menggunakan secara bersamaan.
5) Pola istirahat tidur
Kaji perubahan pola tidur klien selama sehat dan sakit, berapa lama klien
tidur dalam sehari? Biasanya pasien mengalami gangguan tidur karena nyeri pasca
operasi.
6) Pola kognitif persepsi
Kaji tingkat kesadaran klien, Kaji apakah ada komplikasi pada kognitif,
sensorik, maupun motorik setelah pembedahan.
7) Pola persepsi diri dan konsep diri
Payudara merupakan alat vital seseorang ibu dan wanita, kelainan atau
kehilangan akibat operasi payudara sangat terasa oleh klien. Klien akan merasa
kehilangan haknya sebagai wanita normal, ada rasa kehilangan tentang
hubungannya dengan ssuami, dan hilangnya daya tarik serta serta pengaruh
terhadap anak dari segi menyusui.
8) Pola peran hubungan
Klien merasa malu dalam berhubungan dengan orang lain karena
kondisinya saat ini, Klien kawatir setelah pulang nanti dia akan dijauhi oleh orang
lain dan apakah suaminya masih menyayangi dan mau menerimanya.
9) Pola reproduksi dan seksualitas
Setelah operasi, akan adanya gangguan pada seksualitas pasien. Hal ini
dapat terjadi karena klien merasa rendah diri ketika berhubungan dengan
suaminya karena kondisinya saat ini.
10) Pola koping dan toleransi stres
Kaji apa yang biasa dilakukan klien saat ada masalah? Apakah klien
menggunakan obat-obatan untuk menghilangkan stres? Diperlukan dukungan
keluarga dan orang sekitar termasuk perawat untuk menghilangkan kecemasan
dan rasa rendah diri klien terhadap keadaan dirinya.
11) Pola nilai dan kepercayaan
14
Kaji bagaimana pengaruh agama terhadap klien menghadapi penyakitnya?
Apakah ada pantangan agama dalam proses penyembuhan klien? Diperlukan
pendekatan agama supaya klien dapat menerima kondisinya dengan lapang dada.
2.2.2. Diagnosa Keperawatan
1. Nyeri akut berhubungan dengan prosedur pembedahan ,trauma jaringan , interupsi
saraf, diseksi otot.
2. Resiko infeksi berhubungan dengan pembedahan, prosedur invasif dan truma
jaringan.
3. Kurang pengetahuan tentang kondisi, prognosis ,dan kebutuhan pengobatan
berhubungan dengan kurang terpajan/ mengingat, salah interpretasi/
informasi
2.2.3. Intervensi Keperawatan
1. Nyeri akut berhubungan dengan prosedur pembedahan ,trauma jaringan ,
interupsi saraf, diseksi otot.
Tujuan : Setelah dilakukan tindakan keperawatan 2x7 jam diharapkan nyeri klien
hilang atau terkontrol.
Kriteria Hasil :
1. Klien tampak tenang
2. Nyeri hilang atau terkontrol
3. TTV dalam batas normal (TD ; 120/80, N : 90 x/menit, RR : 20 x/menit,
36,6 oC).
Intervensi :
1) Kaji skala nyeri
R/ untuk mengetahui skala nyeri.
2) Kaji Tanda-tanda vital
R/ Untuk mengetahui keadaan umum klien.
3) Atur posisi pasien senyaman mungkin
R/ Untuk mengurangi ketegangan otot dan rasa nyeri.
4) Ajarkan teknik relaksasi napas dalam
R/ Untuk mengurangi rasa nyeri.
5) Kolaborasi pemberian analgetik
R/ Untuk mengurangi rasa nyeri.
2. Resiko infeksi berhubungan dengan pembedahan, prosedur invasif dan truma
jaringan.
Tujuan : Setelah dilakukan tindakan keperawatan 2x7 jam diharapkan tidak
terjadinya infeksi.
Kriteria Hasil :
1. Klien tampak tenang
2. Tidak ada tanda-tanda infeksi
S:
15
3. TTV dalam batas normal (TD ; 120/80, N : 90 x/menit, RR : 20 x/menit,
S:
36,6 oC).
Intervensi :
1) Kaji karakteristik luka klien, liat apakah ada tanda-tanda infeksi
R/ untuk mengetahui besar luka dan melihat apakah ada tanda-tanda infeksi.
2) Kaji tanda-tanda vital klien.
R/ Untuk mengetahui keadaan umum klien.
3) Lakukan tindakan perawatan luka dengan prinsif steril.
R/ untuk menghindari terkontaminasinya luka.
4) Anjurkan klien untuk menjaga kebersihan, terutama di daerah sekitar luka.
R/ untuk menghindari terkontaminasinya luka.
5) Kolaborasi pemberian obat.
R/ untuk meningkatkan kesehatan klien dan mengatasi infeksi.
3. Kurang pengetahuan tentang kondisi, prognosis ,dan kebutuhan pengobatan
berhubungan dengan kurang terpajan / mengingat, salah interpretasi / informasi.
Tujuan : Setelah diberikan pendidikan kesehatan 1x7 jam diharapkan pengetahuan
klien/keluarga tentang penyakit bertambah.
Kriteria Hasil :
1. Klien Mengerti/paham tentang penyakitnya.
Intervensi :
1) Berikan pendidikan kesehatan tentang penyakit yang diderita klien.
R/ Untuk meningkatkan pengetahuan klien tentang penyakit yang dideritanya.
2) Sediakan informasi sesuai dengan kondisi pasien.
R/ Untuk mempermudah klien dan keluarga memahami penjelasan yang
diberikan.
3) Diskusikan perubahan gaya hidup yang dibutuhkan.
R/ Untuk mencegah komplikasi lebih lanjut atau kontrol dari proses penyakit.
4) Diskusikan pilihan terapi/pengobatan.
R/ Untuk memberikan terapi/pengobatan terbaik menurut keinginan klien dan
keluarga
2.2.4. Implementasi Keperawatan
Dalam tahap pelaksanaan secara garis besar tindakan yang dilakukan dapat
berjalan dengan baik sesuai dengan rencana, karena adanya kerjasama yang baik
antara perawat, tenaga kesehatan lainnya dan keluarga namun penyusun masih
sedikit mengalami hambatan dalam melakukan tindakan keperawatan dikarenakan
pada saat melakukan perawatan luka dan ingin mengganti perban elastis yang
kelihatan kotor, ada beberapa alat-alat yang tidak tersedia sehingga mengharuskan
untuk membelinya demi kelengkapa alat yang kurang (Donges Marilynn, E.
1993).
2.2.5. Evaluasi
16
Hasil yang diharapkan pada pasien dengan gastroenteritis akut setelah
dilakukan tindakan keperawatan adalah sebagai berikut :
1. Diagnosa I
: Pasien mengatakan nyeri hilang atau terkontrol.
2. Diagnosa II : Tidak terjadi infeksi.
3. Diagnosa III : Pengetahuan klien tentang penyakit bertambah.
Anda mungkin juga menyukai
- 3, LP MastektomiDokumen19 halaman3, LP MastektomiMuhammad PanduBelum ada peringkat
- Breast ExamDokumen7 halamanBreast ExamMuhammad FakhruriBelum ada peringkat
- Referat Breast CancerDokumen22 halamanReferat Breast CancerArihta Wulan GintingBelum ada peringkat
- Referat Tumor Payudara CindyDokumen37 halamanReferat Tumor Payudara CindyCindy Julia AmandaBelum ada peringkat
- Referrat BEDAH Benjolan Di PayudaraDokumen37 halamanReferrat BEDAH Benjolan Di PayudaraAlce EverdienBelum ada peringkat
- Resume MaternitasDokumen12 halamanResume MaternitasNERS'19 A PKJ 3Belum ada peringkat
- CA MammaeDokumen67 halamanCA MammaeannisazafiraBelum ada peringkat
- Breast Sharing Case ReportDokumen16 halamanBreast Sharing Case ReportSiti HandayaniBelum ada peringkat
- GALACTOCELEDokumen13 halamanGALACTOCELEEeLsaa FanariszkiiydebiitaBelum ada peringkat
- Kelainan PayudaraDokumen27 halamanKelainan PayudaraAwaliyah WahdahBelum ada peringkat
- PATOLOGI ANATOMI - PayudaraDokumen45 halamanPATOLOGI ANATOMI - Payudarad-fbuser-135899981Belum ada peringkat
- Asuhan Keperawatan Dengan Mastektomy Atau Kanker PayudaraDokumen18 halamanAsuhan Keperawatan Dengan Mastektomy Atau Kanker PayudaraHakiki Magfiroh AffandiBelum ada peringkat
- LP MRM BaruDokumen9 halamanLP MRM BaruRa' Sllucintadansynkkediraslmanya IIBelum ada peringkat
- Apa Itu HisterektomiDokumen11 halamanApa Itu Histerektomiharniati bangiBelum ada peringkat
- Referat Tumor Mamae NanangDokumen33 halamanReferat Tumor Mamae NanangJunaedi SusantoBelum ada peringkat
- REFERAT Tumor MammaeDokumen19 halamanREFERAT Tumor MammaeRafika AnindaBelum ada peringkat
- MastectomyDokumen5 halamanMastectomyEly YaNha ImayBelum ada peringkat
- MRM FixDokumen13 halamanMRM Fixeva hariatiBelum ada peringkat
- Bab I SkripsiDokumen8 halamanBab I SkripsiD3 TRRBelum ada peringkat
- Macam Mastektomi (Mastectomy)Dokumen7 halamanMacam Mastektomi (Mastectomy)Muhammad Zaniar RamadhaniBelum ada peringkat
- Tugas - HisterektomiDokumen10 halamanTugas - HisterektomiIhsanur RidhaBelum ada peringkat
- Referat USG MammaeDokumen29 halamanReferat USG MammaeStephanie WoodBelum ada peringkat
- Laporan Pendahuluan Dan Laporan Instek Instrumentasi Instek MastektomiDokumen27 halamanLaporan Pendahuluan Dan Laporan Instek Instrumentasi Instek MastektomiwindriBelum ada peringkat
- Modul MRM SilDokumen60 halamanModul MRM SilVes Kris TaoBelum ada peringkat
- Materi Bimbingan Onkologi Moh. Afif NashrullahDokumen8 halamanMateri Bimbingan Onkologi Moh. Afif NashrullahNurdiyana SalimBelum ada peringkat
- Anfis PayudaraDokumen6 halamanAnfis PayudaraROSA FEBRIANTI ROSA FEBRIANTIBelum ada peringkat
- Benjolan Pada PayudaraDokumen22 halamanBenjolan Pada PayudaraChintya Tunggal ManuainBelum ada peringkat
- Referat DR - Nurhayati SP - Rad (K)Dokumen38 halamanReferat DR - Nurhayati SP - Rad (K)Zuly Vita AulyaBelum ada peringkat
- LP MastektomiDokumen14 halamanLP MastektomiDhian Tyara SariBelum ada peringkat
- Anatomi Dan Fisiologi PayudaraDokumen13 halamanAnatomi Dan Fisiologi Payudaragrady_christian_9720Belum ada peringkat
- BAB I - V MammografiDokumen25 halamanBAB I - V Mammografi1234 56Belum ada peringkat
- Referat Management TNBCDokumen78 halamanReferat Management TNBCnimasBelum ada peringkat
- Makalah AnestesiDokumen29 halamanMakalah AnestesiWyverie AzulaBelum ada peringkat
- Makalah Kel 3 Bu MusiDokumen22 halamanMakalah Kel 3 Bu MusiMulyawan AnsoriBelum ada peringkat
- Materi BreastDokumen28 halamanMateri BreastOktavia PrahmonoBelum ada peringkat
- Tumor PayudaraDokumen28 halamanTumor PayudaraNovi Agustina100% (1)
- Maternitas Sesi 12Dokumen25 halamanMaternitas Sesi 12Febri Juferta TelaumbanuaBelum ada peringkat
- Definisi HisterektomiDokumen5 halamanDefinisi HisterektomiDifa NetBelum ada peringkat
- Referat Tumor PayudaraDokumen28 halamanReferat Tumor PayudaraIrma Darmayanti100% (1)
- Kanker Payudara Diagnosa Dan PenangananDokumen17 halamanKanker Payudara Diagnosa Dan PenanganankgumantiBelum ada peringkat
- GalaktokelDokumen5 halamanGalaktokelDede KusmawanBelum ada peringkat
- Laporan Pendahuluan CA Mamae (Kanker Payudara)Dokumen25 halamanLaporan Pendahuluan CA Mamae (Kanker Payudara)fitria permataBelum ada peringkat
- HisterektomiDokumen9 halamanHisterektomiBaiez Supersub0% (1)
- Anatomi MammaeDokumen7 halamanAnatomi MammaeRengga YusfikanaBelum ada peringkat
- Referat MammaeDokumen34 halamanReferat Mammaenimbuz872770Belum ada peringkat
- LP MastektomiDokumen16 halamanLP MastektomiInnani Wildania Husna100% (2)
- Lapsus Tumor FiloidesDokumen31 halamanLapsus Tumor FiloidesIyzzha AlyzaBelum ada peringkat
- Makalah HisterektomiDokumen21 halamanMakalah Histerektomidika olivian67% (3)
- HisterektomiDokumen33 halamanHisterektomiRistiana El-MuammaryBelum ada peringkat
- Long Case Tumor PayudaraDokumen38 halamanLong Case Tumor PayudaraDio AlexanderBelum ada peringkat
- Laporan Kelompok 10 Benjolan PayudaraDokumen29 halamanLaporan Kelompok 10 Benjolan PayudaraMahdiahAndiniBelum ada peringkat
- Mastektomi Adalah Operasi PengangkatanDokumen6 halamanMastektomi Adalah Operasi PengangkatanTheQueensafa90Belum ada peringkat
- Tumor Filodes Aisyah AzaniDokumen19 halamanTumor Filodes Aisyah AzaniAisyah AzaniBelum ada peringkat
- Makalah AnestesiDokumen29 halamanMakalah AnestesiAstri AnggreiniBelum ada peringkat
- LP MastektomyDokumen12 halamanLP Mastektomyanggi dwi mustofaBelum ada peringkat
- Manfaat Gerakan Wudhu Untuk Kesehatan Tubuh ManusiaDari EverandManfaat Gerakan Wudhu Untuk Kesehatan Tubuh ManusiaPenilaian: 5 dari 5 bintang5/5 (3)
- Program Pencegahan dan Penyembuhan Skoliosis Untuk AndaDari EverandProgram Pencegahan dan Penyembuhan Skoliosis Untuk AndaPenilaian: 4 dari 5 bintang4/5 (9)
- Panduan Esensial untuk Skoliosis dan Kesehatan KehamilanDari EverandPanduan Esensial untuk Skoliosis dan Kesehatan KehamilanPenilaian: 4.5 dari 5 bintang4.5/5 (4)
- Laporan Pendahuluan MastektomiDokumen26 halamanLaporan Pendahuluan MastektomiRahmat FahrezaBelum ada peringkat
- Anfis GGKDokumen2 halamanAnfis GGKRahmat FahrezaBelum ada peringkat
- Satuan Acara PenyuluhanDokumen2 halamanSatuan Acara PenyuluhanRahmat FahrezaBelum ada peringkat
- Asuhan Keperawatan Dengan Post Apendiktomy BabDokumen12 halamanAsuhan Keperawatan Dengan Post Apendiktomy BabRahmat FahrezaBelum ada peringkat
- Kekurangan Kalori ProteinDokumen6 halamanKekurangan Kalori ProteinRahmat FahrezaBelum ada peringkat
- Leaflet Bell'S PalsyDokumen2 halamanLeaflet Bell'S PalsyRahmat FahrezaBelum ada peringkat
- Transient Ischaemic Attack TIADokumen3 halamanTransient Ischaemic Attack TIARahmat FahrezaBelum ada peringkat
- WOC LeukemiaDokumen1 halamanWOC LeukemiaRuri Andrie Rusen75% (4)
- WOC - Hipertensi-SyefrianiDokumen1 halamanWOC - Hipertensi-SyefrianiRahmat FahrezaBelum ada peringkat
- WOC - Intenkontinensia UrinDokumen1 halamanWOC - Intenkontinensia UrinRuri Andrie RusenBelum ada peringkat