Enterohepatik
Diunggah oleh
anitahsp0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
114 tayangan3 halamanSiklus
Hak Cipta
© © All Rights Reserved
Format Tersedia
DOCX, PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniSiklus
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
114 tayangan3 halamanEnterohepatik
Diunggah oleh
anitahspSiklus
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 3
1.1.
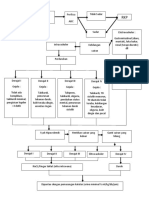
1 Definisi Proses Sirkulasi Enterohepatik
Sirkulasi enterohepatik (EHC) didefinisikan sebagai sebuah proses yang
terdiri dari rangkaian beberapa tahap, termasuk : metabolisme hepatik, sekresi
biliar, metabolisme usus, dan reabsorbsi dari usus kembali ke sirkulasi sistemik.
Sebagai tambahan, dapat terjadi eliminasi fekal fraksi zat-zat yang disekresikan
oleh empedu, dimana fraksi tersebut berbeda antara satu zat dengan zat lainnya.
Setelah transfer dari sirkulasi sistemik ke hepar, obat yang mengalami
EHC biasanya dimetabolisme menjadi sisa metabolik, dimana metabolit tersebut
kemudian diekskresikan kedalam empedu. Pada contoh lain, obat itu sendiri dapat
disekresikan kedalam empedu tanpa mengalami metabolisme. Namun yang jelas,
zat-zat tersebut ditransfer keluar dari hepar melalui sistem biliar, yang kemudian
akan disimpan di kantung empedu atau dialirkan langsung ke duodenum. Saat
melihat, mencium, atau mengonsumsi makanan, mayoritas isi kantung empedu
akan dilepaskan kedalam duodenum. Di usus, metabolit tersebut akan dikonversi
kembali oleh flora usus menjadi obat awal, yang kemudian akan direabsorbsi
kedalam sirkulasi portal. Semua (atau sebagain) obat yang terdapat dalam usus
akan kembali ke hepar untuk mengulangi rangkaian EHC. Sisa dari obat yang
terdapat di usus akan menjalani eliminasi fekal.
Beberapa obat mengalami proses EHC. Sebuah review artikel terbaru
menilai 45 obat yang menjalani EHC. Contoh dari obat-obatan tersebut adalah
warfarin, morfin, eritromisin, doxycycline, ceftriaxone, dan asam mycofenol.
Selain obat-obatan, proses EHC juga terjadi untuk zat-zat endogen. Asam empedu
merupakan zat endogen utama yang menjalani proses EHC. Zat endogen lainnya
yang juga menjalani proses EHC adalah: hormon seperti estrogen dan thyroxine
(T4) serta triiodothyronine (T3); vitamin seperti vitamin D, dan folat; serta faktor
pertumbuhan seperti insulin-like growth factors (IGF).
1.1.2 Sirkulasi enterohepatik dibanding Ekskresi biliar
Terdapat kesalahpahaman mengenai perbedaan antara ekskresi biliar
dengan proses EHC yang ada dalam literatur. Seperti yang telah dijelaskan
sebelumnya, proses EHC mencakup ekskresi biliar obat (atau metabolit) kedalam
usus, dilanjutkan dengan transfer reversibel fraksi obat dari usus ke daerah
pengukuran kadar obat (sirkulasi sistemik). Dalam literatur, ekskresi biliar sebagai
sebuah proses yang berdiri sendiri, biasanya didefinisikan sebagai hilangnya obat
(atau metabolit) irreversibel dalam feses melalui daerah pengukuran melalui rute
biliar. Oleh karena itu, terlihat bahwa proses EHC dengan ekskresi biliar memiliki
latar belakang fisiologis yang sama. Hal ini dapat menyebabkan terjadinya
kesalahpahaman mengenai perbedaan antara ekskresi biliar dengan proses EHC.
Namun penting untuk membedakan kedua proses tersebut, khususnya dalam hal
model farmakokinetik. Perbedaan farmakokinetik tersebut terjadi karena adanya
perbedaan efek keseimbangan massa dari kedua proses. Ekskresi biliar melibatkan
hilangnya massa yang bersifat irreversibel sehingga dapat dianggap sebagai
sebuah proses eliminasi. Sedangkan pada proses EHC, sebagian obat menjalani
eliminasi fekal; namun sisa obat direabsorbsi kembali dari usus. Oleh karena itu,
proses EHC melibatkan komponen distributif, bukan eliminasi saja. Jika kita
mempertimbangkan asam empedu, hanya 3%-5% asam empedu dalam sirkulasi
enterohepatik yang diekskresikan kedalam feses dan tidak direabsorbsi. Untuk
lebih memudahkan, dengan asumsi tidak ada eliminasi fekal obat, maka proses
EHC menjadi murni distributif. Pada kasus tersebut, maka lebih rasional untuk
menganggap EHC sebagai sebuah proses distribusi, bukannya fraksi eliminasi.
1.2 Anatomi EHC
Penting untuk mengetahui aspek anatomis proses EHC. Hal ini untuk
memastikan agar kita mengerti dengan jelas kinetik serta kemungkinan interaksi
obat ketika terjadi EHC. Proses EHC melibatkan beberapa organ dan duktus
termasuk hepar, vena porta, arteri hepatik, vena hepatik, sistem biliar, serta
kantung empedu.
1.6 Faktor yang mempengaruhi proses EHC
Terdapat beberapa faktor yang dapat mempengaruhi proses EHC obat dan
metabolitnya. Faktor-faktor tersebut umumnya dikategorikan menjadi faktor
fisiologis seperti pengosongan lambung dan pH lumen; fisiokimia seperti berat
molekul, pKa, dan kelarutan obat; genetik; interaksi antar obat; dan terakhir faktor
lingkungan termasuk makanan, komposisi mikroflora usus serta efek penyakit.
Obat-obat yang menjalani EHC memiliki karakteristik fisiokimia yang
hampir sama, dan sebagai aturan umum pada manusia diperlukan berat molekul
minimal 500 hingga 600 Da untuk ambang batas ekskresi biliar. Untuk ekskresi
renal diperlukan berat molekul kurang dari 600 Da.
Variasi genetik transporter dapat mengakibatkan proses EHC atipikal.
Dalam sebuah penelitian yang dilakukan terhadap tikus MRP2-deficient, disposisi
paracetamol hepatobiliar diketahui mengalami gangguan dibanding dengan tikus
normal.
Keadaan sakit berat juga dihubungkan dengan perubahan proses EHC.
Misalnya, cholestasis akan mengakibatkan penurunan uptake hepatik dan oleh
karena itu akan menurunkan metabolisme obat. Keadaan lain seperti sirosis akan
mengakibatkan penurunan aliran darah dan fungsi hepatik, sehingga menghambat
uptake hepatik obat.
Puasa merupakan faktor lain yang dapat mengakibatkan perubahan EHC.
Dalam sebuah penelitian yang dilakukan terhadap tikus, puasa menyebabkan
penurunan sintesis, aliran, serta resirkulasi empedu. Dalam penelitian lain,
pemberian sarapan kepada pasien akan mengakibatkan peningkatan aliran empedu
yang signifikan. Penelitian lain menunjukkan bahwa kebanyakan asam empedu
dalam serum orang sehat akan mengalami peningkatan signifikan dalam waktu 30
menit hingga 2 jam setelah makan.
Anda mungkin juga menyukai
- Struktur & Organisasi SelDokumen25 halamanStruktur & Organisasi SelIWayanSuparthanayaBelum ada peringkat
- GWD Bab 1Dokumen17 halamanGWD Bab 1Bagus SetyaBelum ada peringkat
- IBD - Modul 8 Anatomi Fisiologi Sistem Hematologi Dan ImunologiDokumen27 halamanIBD - Modul 8 Anatomi Fisiologi Sistem Hematologi Dan ImunologiWahyu Ismail SiagianBelum ada peringkat
- Sistem Saraf OtonomDokumen20 halamanSistem Saraf OtonomraiBelum ada peringkat
- METABOLISMEDokumen19 halamanMETABOLISMEjendy rumraBelum ada peringkat
- Diare Dan Konstipasi Diare Dan Konstipasi Diare Dan KonstipasiDokumen16 halamanDiare Dan Konstipasi Diare Dan Konstipasi Diare Dan KonstipasiIndah Amelia Lestari100% (1)
- Makalah Patofisiologi KLP 6 FixxDokumen33 halamanMakalah Patofisiologi KLP 6 Fixx9046 Namayanti Ida Ayu MadeBelum ada peringkat
- Resume Sistem Otot - Hani Dan RahmaDokumen8 halamanResume Sistem Otot - Hani Dan RahmaRahmaaBelum ada peringkat
- Fisiologi Proses Pengaturan Suhu TubuhDokumen27 halamanFisiologi Proses Pengaturan Suhu Tubuhashry909Belum ada peringkat
- Otot JantungDokumen15 halamanOtot JantungAlfi SyahrinBelum ada peringkat
- PANCA INDERADokumen68 halamanPANCA INDERAyanuarika ananda putri100% (1)
- Neurofisiologi Motorik Dan IntegratifDokumen46 halamanNeurofisiologi Motorik Dan IntegratifEfedi BagussavezBelum ada peringkat
- Penyakit DegeneratifDokumen21 halamanPenyakit DegeneratifPolkes Jakarta TimurBelum ada peringkat
- Makna ParagrafDokumen14 halamanMakna Paragrafresta sariBelum ada peringkat
- Paradigma Baru AsmaDokumen11 halamanParadigma Baru Asmadicky wahyudiBelum ada peringkat
- Makalah Farmakologi Molekuler Kafein AdenosinDokumen18 halamanMakalah Farmakologi Molekuler Kafein AdenosinasmanBelum ada peringkat
- Laporan PBL Kegemukan Kelompok IV BLOK ENDOKRINDokumen51 halamanLaporan PBL Kegemukan Kelompok IV BLOK ENDOKRINGisniLuthviatul0% (1)
- Pengayaan 1 Biokimia Karbohidrat Kelompok 2b.6Dokumen32 halamanPengayaan 1 Biokimia Karbohidrat Kelompok 2b.6ArXvierBelum ada peringkat
- Biokimia Geh Kelompok 2.a2Dokumen75 halamanBiokimia Geh Kelompok 2.a2dila cantikaBelum ada peringkat
- KALSITONIN DAN PARATIROIDDokumen18 halamanKALSITONIN DAN PARATIROIDrikoBelum ada peringkat
- Prinsip Farmakokinetik Obat InhalasiDokumen2 halamanPrinsip Farmakokinetik Obat InhalasiSilvester LeoBelum ada peringkat
- Anfisman Kelenjar PinealDokumen40 halamanAnfisman Kelenjar PinealRaesa Tartilla100% (1)
- Makalah Sistem ImunDokumen13 halamanMakalah Sistem ImunArjun FerryBelum ada peringkat
- Fungsi Bagian Organ PencernaanDokumen6 halamanFungsi Bagian Organ PencernaanM Khoirun NasirBelum ada peringkat
- Sistem Digesti dan AbsorpsiDokumen14 halamanSistem Digesti dan AbsorpsiAri MertaBelum ada peringkat
- Jejas Dan Kematian SelDokumen10 halamanJejas Dan Kematian SelFajri AlkarimBelum ada peringkat
- Histologi Sistem RespirasiDokumen25 halamanHistologi Sistem RespirasiWahyu AdriansyahBelum ada peringkat
- 3 Konsep FarmakologiDokumen36 halaman3 Konsep FarmakologisasmikaBelum ada peringkat
- Pendidikan Komunikasi Untuk Calon DokterDokumen3 halamanPendidikan Komunikasi Untuk Calon Dokter6bitsBelum ada peringkat
- Antihiperlipidemia Kelompok 1Dokumen22 halamanAntihiperlipidemia Kelompok 1Siti Nur FhadilaBelum ada peringkat
- Sel MerokrinDokumen6 halamanSel MerokrinSahib BroBelum ada peringkat
- Biosintesis Kolesterol dalam TubuhDokumen16 halamanBiosintesis Kolesterol dalam TubuhbarneuzBelum ada peringkat
- Adelia Anastasya 19-21 PDFDokumen3 halamanAdelia Anastasya 19-21 PDFardheantaBelum ada peringkat
- IMUNOPATOLOGIDokumen4 halamanIMUNOPATOLOGIRizka Kartikasari100% (1)
- ANATOMI DAN FISIOLOGIDokumen12 halamanANATOMI DAN FISIOLOGIKinanti DaraBelum ada peringkat
- Makalah Kel.2 - Kasus 2 - K. Dewasa Endokrin REVDokumen34 halamanMakalah Kel.2 - Kasus 2 - K. Dewasa Endokrin REVEfa FathurohmiBelum ada peringkat
- Makalah Neuroprotektor Bedah SarafDokumen18 halamanMakalah Neuroprotektor Bedah SarafSamuel Pola Karta SembiringBelum ada peringkat
- Bab IDokumen8 halamanBab IJerry JerryBelum ada peringkat
- Hormon PituitariDokumen20 halamanHormon PituitariFina RepitiyanaBelum ada peringkat
- Essay PPD Pak DekanDokumen12 halamanEssay PPD Pak DekanLintang CalisthaBelum ada peringkat
- Absorbsi Toksikan-1Dokumen35 halamanAbsorbsi Toksikan-1AinunAlfatmaBelum ada peringkat
- Naskah PublikasiDokumen24 halamanNaskah PublikasiNesya WijayaBelum ada peringkat
- Makalah Bioetika StemcellDokumen15 halamanMakalah Bioetika StemcellVina IreneBelum ada peringkat
- SGD Skenario 1 GEA Isi FixDokumen44 halamanSGD Skenario 1 GEA Isi FixDekyaBelum ada peringkat
- Makalah Kelompok 3 (Ulkus Peptikum)Dokumen18 halamanMakalah Kelompok 3 (Ulkus Peptikum)Amaliah100% (1)
- Lapsus Rheumatoid ArthritisDokumen29 halamanLapsus Rheumatoid ArthritisFakhihacioBelum ada peringkat
- Angiotensin Converting EnzymeDokumen4 halamanAngiotensin Converting EnzymeAnna Katria100% (1)
- Materi Hubungan Struktur Labetalol Dengan Aktivitas BiologisnyaDokumen12 halamanMateri Hubungan Struktur Labetalol Dengan Aktivitas BiologisnyaRaja Rola WinandaBelum ada peringkat
- CNS Control SystemDokumen76 halamanCNS Control SystemSiti Aliyah Hani SunaryaBelum ada peringkat
- HormonDokumen68 halamanHormonandi kartiniBelum ada peringkat
- Anatomi Fisiologi DasarDokumen62 halamanAnatomi Fisiologi DasarIlvkz Kylv AltzethBelum ada peringkat
- Makalah Tukak LambungDokumen13 halamanMakalah Tukak LambungAnthy ModjoBelum ada peringkat
- STUDI KASUS KERACUNAN ARSENIKDokumen9 halamanSTUDI KASUS KERACUNAN ARSENIKHerlina AiBelum ada peringkat
- MOTILITASDokumen60 halamanMOTILITASFur HevyFlowBelum ada peringkat
- Landasan Teori DMDokumen19 halamanLandasan Teori DMAnis FitriahBelum ada peringkat
- Makalah HiperlipidemiaDokumen100 halamanMakalah HiperlipidemiaLamdas Bria KlauBelum ada peringkat
- Mutiara Cantik (Proses Eliminasi Obat)Dokumen12 halamanMutiara Cantik (Proses Eliminasi Obat)Mutiara NatasyaBelum ada peringkat
- ELIMINASI DAN METABOLISMEDokumen30 halamanELIMINASI DAN METABOLISMESUHARNIAYANTI far2018Belum ada peringkat
- EKSKRESI OBATDokumen15 halamanEKSKRESI OBATipankBelum ada peringkat
- Metabolisme Hepatik Dan Ekstra HepatikDokumen9 halamanMetabolisme Hepatik Dan Ekstra HepatikCloud ViiBelum ada peringkat
- Korpus Siliaris - HMDDokumen28 halamanKorpus Siliaris - HMDanitahspBelum ada peringkat
- SIKLUS ENTEROHEPATIKDokumen1 halamanSIKLUS ENTEROHEPATIKDea50% (4)
- OBAT FARMAKOKINETIKDokumen5 halamanOBAT FARMAKOKINETIKEky Qyu Federova100% (1)
- TabelDokumen1 halamanTabelanitahspBelum ada peringkat
- Skoring TBDokumen1 halamanSkoring TBanitahspBelum ada peringkat
- Bagan SyokDokumen1 halamanBagan SyokanitahspBelum ada peringkat
- POLTEKKESSBY Books 702 LayoutBukuAjarImunisasi06102015smallDokumen180 halamanPOLTEKKESSBY Books 702 LayoutBukuAjarImunisasi06102015smallZaky IbadurrahmanBelum ada peringkat