Layanan Pelanggan Kesehatan
Diunggah oleh
ade melly septiana0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
14 tayangan2 halamanDokumen tersebut menjelaskan alur kerja proses layanan pelanggan, otorisasi, manajemen utilisasi, pengajuan klaim, dan pembayaran klaim untuk asuransi kesehatan. Dimulai dari pelanggan atau rumah sakit yang menghubungi layanan pelanggan, dilanjutkan dengan tinjauan kasus oleh manajer kasus dan spesialis, pengajuan klaim oleh provider, peninjauan klaim, dan diakhiri dengan pembayaran klaim kep
Deskripsi Asli:
Judul Asli
Medical Workflow - Provider
Hak Cipta
© © All Rights Reserved
Format Tersedia
PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniDokumen tersebut menjelaskan alur kerja proses layanan pelanggan, otorisasi, manajemen utilisasi, pengajuan klaim, dan pembayaran klaim untuk asuransi kesehatan. Dimulai dari pelanggan atau rumah sakit yang menghubungi layanan pelanggan, dilanjutkan dengan tinjauan kasus oleh manajer kasus dan spesialis, pengajuan klaim oleh provider, peninjauan klaim, dan diakhiri dengan pembayaran klaim kep
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
14 tayangan2 halamanLayanan Pelanggan Kesehatan
Diunggah oleh
ade melly septianaDokumen tersebut menjelaskan alur kerja proses layanan pelanggan, otorisasi, manajemen utilisasi, pengajuan klaim, dan pembayaran klaim untuk asuransi kesehatan. Dimulai dari pelanggan atau rumah sakit yang menghubungi layanan pelanggan, dilanjutkan dengan tinjauan kasus oleh manajer kasus dan spesialis, pengajuan klaim oleh provider, peninjauan klaim, dan diakhiri dengan pembayaran klaim kep
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 2
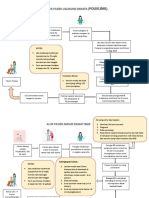
Customer Service / Pertanyaan Penerimaan / Otorisasi Utilization Management Departemen Klaim Departemen Klaim / Provider
Umum Relations / Keuangan
Peserta / Rumah Sakit Peninjauan Pengajuan Klaim Dokumen yang tidak
dilakukan secara
menelpon untuk lengkap dikembalikan ke
bersamaan
memberitahukan Provider / member untuk
Provider / Peserta dilengkapi dan dikirim
permintaan perawatan
menyerahkan dokumen kembali dalam waktu 30
Formulir otorisasi untuk R & B klaim kepada departemen hari.
dilampirkan dalam Customer Service klaim
Customer Service Representative Module (CSM) dan kasus diserahkan ke
meminta informasi terkait UM Case Manager (kasus akan tetap Klaim reimbursement
tertanggung dari penelpon (mis. terbuka). peserta; pada umumnya
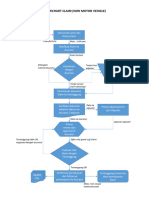
Proses Pendaftaran: Klaim diterima
Nama lengkap, Nomor disebabkan karena klaim yang
dan didaftarkan. Pada saat
Keanggotaan Pasien / Nomor terjadi di luar jaringan
pendaftaran, tim klaim akan
Karyawan, tanggal lahir) provider, yang ditemukan
UM Case Manager memberikan tinjauan memisahkan klaim yang tidak
pertama kali pada saat
kasus kepada UM Specialist dalam Care memiliki kelengkapan dokumen.
Management Module (CMM) dan harus pendaftaran.
Peserta memverifikasi kelayakan menutup kasus dalam CSM. UM
Specialist menghubungi provider untuk Setelah pendaftaran, klaim
melalui modul pendaftaran
mengumpulkan informasi tentang TIDAK diteruskan ke Claim Manager
manajemen pasien. Dokumen dan diserahkan ke UM
Lengkap? specialists untuk dilakukan
Disetujui / Disetujui dengan
YA tinjauan retrospektif.
Polis berlaku Pengecualian
Melalui InterQual, UM Specialist YA * Tinjauan retrospektif
Bagian otorisasi akan melakukan tinjauan secara bersamaan dilakukan melalui InterQual
memproses permintaan berdasarkan kriteria untuk
TIDAK Klaim dipindai dan diberi kode dalam dan didokumentasikan dalam
melalui Professional menentukan kelayakan / kebutuhan Professional Claims Capture Module
CSR akan mengkonfirmasi dengan CMM
Authorization Capture Module medis dari pelayanan yang diajukan. (PCCM) dan diproses dalam Claim
pihak penjamin / SDM (untuk klien / Authorization Determination Ringkasan tinjauan pada InterQual Adjudication Module (CAM). Klaim yang telah ditentukan
self insured). Module dan menghasilkan LOA disimpan, diekspor dan dilampirkan ke
CMM disertai dengan dokumentasi disahkan oleh Claims
untuk cakupan R & B Manager untuk diberi kode
Jika pasien tidak memenuhi syarat: kasus lain terkait yang dikumpulkan
berdasarkan kelayakan peserta melalui pemantauan (kasus di CMM Klaim dengan pengecualian di bawah dan diberikan putusan.
CSR melampirkan konfirmasi yang dan kebutuhan medis dari akan tetap terbuka sampai saat pasien CAM dilakukan evaluasi lebih lanjut
diterima dari klien dan mengirim permintaan masuk. keluar). oleh Claim Manager untuk Persetujuan
* Ulasan bersamaan dilakukan setiap atau Penolakan. Setelah Bagian
email / faks ke peserta atau rumah
Keuangan melakukan
sakit pembayaran, melalui
Pada saat pasien keluar, cek atau EFT,
provider menelpon Inova Claims Manager mengirimkan laporan
penjelasan akan
Perwakilan klien harus Kasus OPD mungkin / mungkin Care untuk meminta Surat kepada bagian keuangan untuk disampaikan kepada
memberikan tanggapan dalam tidak dipra-otorisasi. Jaminan dan mengirimkan reimbursement, selain itu juga Provider melalui email,
rentang waktu yang telah tagihan akhir beserta menyediakan Laporan Harian / Mingguan / faks, atau telepon (jika
disepakati. CSR akan segera Kasus gigi dipra-otorisasi Bulanan kepada Klien tergantung pada dua yang pertama tidak
rekam medis
kembali kepada anggota / rumah melalui layanan concierge. SLA. tersedia) terkait Rincian
Klaim.
sakit mengenai hasilnya.
CSR mengkonfirmasi penerimaan
tagihan akhir dan rekam medis;
membuat lampiran pada CSM dan
menugaskan Case Manager untuk kasus
tersebut.
Case Manager melakukan peninjauan
akhir melalui catatan kasus di CMM dan
meninjau ringkasan dari InterQual
versus rekam medis dan tagihan akhir
yang diajukan oleh provider.
Case Manager mengacu pada
InterQual untuk mengkonfirmasi
stabilitas dan kesiapan pasien untuk
keluar dari rumah sakit. Ringkasan
tinjauan akhir dari InterQual diekspor
dan dilampirkan ke CMM, bersama an
dengan tagihan akhir dan rekam
medis.
Case Manager menutup kasus di CSM,
CMM dan InterQual, dan mengeluarkan
Surat Jaminan dengan penentuan
layanan perawatan yang telah disetujui
dan ditolak. Case Manager kemudian
mengirimkan GL kepada provider
bersamaan dengan syarat yang spesifik
dari Discharge Planning checklist pada
InterQual.
Penyerahan Klaim
Anda mungkin juga menyukai
- PENGAJUAN DANA DAN PERTANGGUNGJAWABANNYADokumen4 halamanPENGAJUAN DANA DAN PERTANGGUNGJAWABANNYASyarif AlfathBelum ada peringkat
- MANAJEMEN KLAIM SECARA EFEKTIFDokumen15 halamanMANAJEMEN KLAIM SECARA EFEKTIFYasmin Rizki D100% (1)
- Order Management Used MotorcycleDokumen2 halamanOrder Management Used MotorcycleWirawan SigitBelum ada peringkat
- SPO Pendaftaran Dan Pembayaran Pasien Rawat Jalan (OPD)Dokumen4 halamanSPO Pendaftaran Dan Pembayaran Pasien Rawat Jalan (OPD)Mina Henrietty AnindiaBelum ada peringkat
- Asuransi Kecelakaan Diri Untuk MahasiswaDokumen9 halamanAsuransi Kecelakaan Diri Untuk MahasiswaSanto Cebex'sBelum ada peringkat
- Sop Pelayanan Kesehatan KaryawanDokumen2 halamanSop Pelayanan Kesehatan KaryawanHRD FDBBelum ada peringkat
- Slide Presentasi Layanan AdMedika FIXXDokumen22 halamanSlide Presentasi Layanan AdMedika FIXXlab rsijombangBelum ada peringkat
- Admedika Provider Service - Network Layanan Peserta Admedika 2023Dokumen26 halamanAdmedika Provider Service - Network Layanan Peserta Admedika 2023Titin AndrianiBelum ada peringkat
- LeafletDokumen2 halamanLeafletAndi KurniawanBelum ada peringkat
- Pendaftaran Pasien Denda PelayananDokumen2 halamanPendaftaran Pasien Denda PelayananfindaBelum ada peringkat
- SPO Pendaftaran Dan Pembayaran Pasien Emergency Department (ED)Dokumen5 halamanSPO Pendaftaran Dan Pembayaran Pasien Emergency Department (ED)Mina Henrietty AnindiaBelum ada peringkat
- KLAIM GARANSIDokumen9 halamanKLAIM GARANSIandyaniBelum ada peringkat
- Order Management Used CarDokumen2 halamanOrder Management Used CarWirawan SigitBelum ada peringkat
- Pembatalan PembayaranDokumen2 halamanPembatalan Pembayaranrahmadi100% (1)
- 1.1.2.d SOP PENANGANAN KELUHAN PENGGUNA LAYANANDokumen3 halaman1.1.2.d SOP PENANGANAN KELUHAN PENGGUNA LAYANANSiska FebrinaBelum ada peringkat
- Sop Penanganan KeluhanDokumen2 halamanSop Penanganan KeluhanrifanBelum ada peringkat
- OK SOP Konfirmasi Biaya TindakanDokumen2 halamanOK SOP Konfirmasi Biaya TindakanLia Ardhie NandhitaBelum ada peringkat
- KLAM-ECLAIMDokumen4 halamanKLAM-ECLAIMAsridaBelum ada peringkat
- 8 Spo Penanganan Keluhan PelangganDokumen3 halaman8 Spo Penanganan Keluhan Pelangganwandamahara244Belum ada peringkat
- HK - Draft Rumusan KPI Dan Form Pengukuran Klaim Updated 19-06-22 - PP - BAPDokumen4 halamanHK - Draft Rumusan KPI Dan Form Pengukuran Klaim Updated 19-06-22 - PP - BAPHarry SaputraBelum ada peringkat
- Alur Flow Layanan MC - COB TASPEN FeedbackDokumen8 halamanAlur Flow Layanan MC - COB TASPEN Feedback32Belum ada peringkat
- Sop Pengaduan PelangganDokumen4 halamanSop Pengaduan PelangganPuskesmas CiaterBelum ada peringkat
- 1.1.2.d.SOP PENANGANAN KELUHAN PELANGGANDokumen3 halaman1.1.2.d.SOP PENANGANAN KELUHAN PELANGGANAdam TambunanBelum ada peringkat
- LEAFLET PANDUAN PENANGANAN 30pcsDokumen3 halamanLEAFLET PANDUAN PENANGANAN 30pcsVava SasaBelum ada peringkat
- MUK IIIDokumen29 halamanMUK IIIAinunBelum ada peringkat
- Penanganan AduanDokumen3 halamanPenanganan Aduananhar hadamuBelum ada peringkat
- Kelengkapan Administrasi Dan Penjelasan Tarif Kamar Rawat Inap (R)Dokumen3 halamanKelengkapan Administrasi Dan Penjelasan Tarif Kamar Rawat Inap (R)Rekam Medis RSUPBelum ada peringkat
- Sop Pengaduan PelangganDokumen4 halamanSop Pengaduan PelangganKarenina MariaaBelum ada peringkat
- MENANGANI KOMPLEN PELANGGANDokumen27 halamanMENANGANI KOMPLEN PELANGGANUmmiBelum ada peringkat
- 1.1.2 SOP Pengelolaan Keluhan PelangganDokumen4 halaman1.1.2 SOP Pengelolaan Keluhan Pelangganisnaini saidahBelum ada peringkat
- Spo Penanganan KeluhanDokumen2 halamanSpo Penanganan Keluhanratu nurinBelum ada peringkat
- Administrasi KlaimDokumen20 halamanAdministrasi KlaimHanitaBelum ada peringkat
- Sop Pengolahan PiutangDokumen3 halamanSop Pengolahan PiutangyuliaBelum ada peringkat
- Evaluasi Manajemen Lean 2502022Dokumen20 halamanEvaluasi Manajemen Lean 2502022bifi TVBelum ada peringkat
- Customer Care - Materi MIC Complaint Handling - Juni 2021Dokumen22 halamanCustomer Care - Materi MIC Complaint Handling - Juni 2021RidwanBelum ada peringkat
- 06 15 2021 - Slide Presentasi Layanan AdMedikaDokumen27 halaman06 15 2021 - Slide Presentasi Layanan AdMedikaTaufik HidayatBelum ada peringkat
- Protap Penanganan Keluhan Kosmetik + Flowchart - RevDokumen4 halamanProtap Penanganan Keluhan Kosmetik + Flowchart - Revbcmall apriyadi100% (1)
- Standar PelayananDokumen2 halamanStandar PelayananFirman IbrahimBelum ada peringkat
- 006 1.2.6.1 Sop Penerimaan Dan Penanganan Keluhan Dan Umpan Balik Dari Masyarakat Pengguna LayananDokumen3 halaman006 1.2.6.1 Sop Penerimaan Dan Penanganan Keluhan Dan Umpan Balik Dari Masyarakat Pengguna LayananIna YulianaBelum ada peringkat
- KELUHAN PASIENDokumen5 halamanKELUHAN PASIENYamilia mendrofaBelum ada peringkat
- AdMedika Layanan Kesehatan 2021Dokumen27 halamanAdMedika Layanan Kesehatan 2021Ani Maharani AmirullahBelum ada peringkat
- Pengaduan Pasien KlinikDokumen2 halamanPengaduan Pasien KlinikDavid WijayaBelum ada peringkat
- Spo Penanganan PengaduanDokumen3 halamanSpo Penanganan Pengaduanabu rokhim100% (1)
- Pembinaan Guru UKS/Dokter Kecil dan Kader Kesehatan RemajaDokumen5 halamanPembinaan Guru UKS/Dokter Kecil dan Kader Kesehatan RemajaERNI100% (1)
- Pengaduan PasienDokumen8 halamanPengaduan PasienBelinda PratitisBelum ada peringkat
- 1.1.2.4 Sop Penanganan Keluhan Pengguna LayananDokumen3 halaman1.1.2.4 Sop Penanganan Keluhan Pengguna LayanananasthasyaBelum ada peringkat
- 1 SOP Pendataan Sasaran LansiaDokumen4 halaman1 SOP Pendataan Sasaran LansiariskaBelum ada peringkat
- Sop Penanganan KeluhanDokumen5 halamanSop Penanganan Keluhanwira.lase.setiaBelum ada peringkat
- Sop JKN Baru FC EditDokumen1 halamanSop JKN Baru FC EditNur RahmanBelum ada peringkat
- Alur Pasien SwastaDokumen3 halamanAlur Pasien SwastafithriislamiyahBelum ada peringkat
- FLOWCHART Bab 5. PiutangDokumen10 halamanFLOWCHART Bab 5. Piutangatsaruddin atsaruddinBelum ada peringkat
- Alur Layanan Manage Care Karyawan AdmedikaDokumen10 halamanAlur Layanan Manage Care Karyawan AdmedikaAnis setiawanBelum ada peringkat
- 4. Monitoring Dan Evaluasi Pihak Ketiga Badan Penyelenggara Jaminan Sosial KetenagakerjaanDokumen1 halaman4. Monitoring Dan Evaluasi Pihak Ketiga Badan Penyelenggara Jaminan Sosial Ketenagakerjaankianoharbi85Belum ada peringkat
- 001.penanganan Komplain Keluhan PelangganDokumen3 halaman001.penanganan Komplain Keluhan PelangganAgoesBelum ada peringkat
- Form Indikator Ruangan UKPDokumen2 halamanForm Indikator Ruangan UKPpoligigi.pkmsukaramiBelum ada peringkat
- Contoh SOP Penanganan Produk KembalianDokumen3 halamanContoh SOP Penanganan Produk KembalianiFAD FADLlBelum ada peringkat
- Flow Chart Klaim Asuransi GeneralDokumen1 halamanFlow Chart Klaim Asuransi GeneralredhoBelum ada peringkat
- 25.10.2021 PSU Handling ComplaintDokumen35 halaman25.10.2021 PSU Handling ComplaintmukhtarBelum ada peringkat
- Product Katalog Telkom Solution 2016Dokumen194 halamanProduct Katalog Telkom Solution 2016Ulfah FauziyyahBelum ada peringkat
- Inventaris RuangannDokumen34 halamanInventaris Ruangannade melly septianaBelum ada peringkat
- Form Kotak SaranDokumen1 halamanForm Kotak Saranade melly septianaBelum ada peringkat
- Laporan Bulanan 11 Nov-10 Des 2021Dokumen15 halamanLaporan Bulanan 11 Nov-10 Des 2021ade melly septianaBelum ada peringkat
- Cleaning Service ChecklistDokumen1 halamanCleaning Service Checklistade melly septianaBelum ada peringkat
- Surat Pernyataan BpjsDokumen1 halamanSurat Pernyataan Bpjsade melly septianaBelum ada peringkat
- Mutiara Kharisma - Analis KesehatanDokumen10 halamanMutiara Kharisma - Analis Kesehatanade melly septianaBelum ada peringkat
- Kartu PasienDokumen1 halamanKartu Pasienade melly septianaBelum ada peringkat
- Undangan Rapat Seluruh Karyawan-DikonversiDokumen1 halamanUndangan Rapat Seluruh Karyawan-Dikonversiade melly septianaBelum ada peringkat
- URAIAN TUGAS Karu IgdDokumen3 halamanURAIAN TUGAS Karu Igdade melly septianaBelum ada peringkat
- Surat Ijin Observasi Ke SekolahDokumen1 halamanSurat Ijin Observasi Ke Sekolahade melly septianaBelum ada peringkat
- Blank Absen KrywnDokumen10 halamanBlank Absen Krywnade melly septianaBelum ada peringkat
- PROFIL KLINIK Revisi - BPJSDokumen24 halamanPROFIL KLINIK Revisi - BPJSade melly septiana100% (2)
- Tarif Rumah Sakit TerbaruDokumen12 halamanTarif Rumah Sakit Terbaruade melly septianaBelum ada peringkat
- Data PersyaratanDokumen12 halamanData Persyaratanade melly septianaBelum ada peringkat
- Gmail - (INFO WORKFLOW KERJASAMA BPJS KESEHATAN)Dokumen1 halamanGmail - (INFO WORKFLOW KERJASAMA BPJS KESEHATAN)ade melly septianaBelum ada peringkat
- Data PersyaratanDokumen12 halamanData Persyaratanade melly septianaBelum ada peringkat
- Absen UmumDokumen8 halamanAbsen Umumade melly septianaBelum ada peringkat
- Surat Lamaran NafisDokumen1 halamanSurat Lamaran Nafisade melly septianaBelum ada peringkat
- Lap Bulanan Unit Rajal Des 21 - Jan 22Dokumen13 halamanLap Bulanan Unit Rajal Des 21 - Jan 22ade melly septianaBelum ada peringkat
- Surat Ijin Observasi Ke SekolahDokumen1 halamanSurat Ijin Observasi Ke Sekolahade melly septianaBelum ada peringkat
- Absen UmumDokumen8 halamanAbsen Umumade melly septianaBelum ada peringkat
- Cleaning Service ChecklistDokumen1 halamanCleaning Service Checklistade melly septianaBelum ada peringkat
- Surat Rujukan BidanDokumen2 halamanSurat Rujukan Bidanade melly septianaBelum ada peringkat
- Contoh Surat Perjanjian Kerjasama Dalam Bidang Bisnis FH UIIDokumen8 halamanContoh Surat Perjanjian Kerjasama Dalam Bidang Bisnis FH UIILilik C. MafulaBelum ada peringkat
- Pengumuman Hasil SKD CPNS BrebesDokumen697 halamanPengumuman Hasil SKD CPNS BrebesRizki Nur AprilianiBelum ada peringkat
- Daftar Hadir Rapat Dan PelatihanDokumen5 halamanDaftar Hadir Rapat Dan Pelatihanade melly septianaBelum ada peringkat
- PROFIL KLINIK Revisi - BPJSDokumen24 halamanPROFIL KLINIK Revisi - BPJSade melly septiana100% (2)
- Laporan Bulanan 11 Nov-10 Des 2021Dokumen15 halamanLaporan Bulanan 11 Nov-10 Des 2021ade melly septianaBelum ada peringkat
- SRT Marketing Revisi NewDokumen4 halamanSRT Marketing Revisi Newade melly septianaBelum ada peringkat
- Lomba MedsosDokumen1 halamanLomba Medsosade melly septianaBelum ada peringkat