DIFTERI
Diunggah oleh
Beatrice Cynthia WalterJudul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
DIFTERI
Diunggah oleh
Beatrice Cynthia WalterHak Cipta:
Format Tersedia
CONTINUING MEDICAL EDUCATION
Akreditasi PB IDI–2 SKP
Diagnosis dan Tatalaksana Difteri
Ricky Saunders, I Kadek Suarca
SMF Ilmu Kesehatan Anak RSUD Wangaya, Denpasar, Bali
ABSTRAK
Sejak tahun 2011-2015, Indonesia menjadi negara dengan insidens difteri tertinggi kedua di dunia. Penyakit difteri juga menjadi kejadian luar
biasa (KLB) di 30 provinsi di Indonesia selama tahun 2017. Difteri adalah penyakit infeksi akut yang disebabkan oleh Corynebacterium diphteriae.
Strain toksigenik C. diphteriae dapat menghasilkan toksin dan mengakibatkan berbagai komplikasi berat. Transmisi difteri melalui kontak droplet
ataupun kontak fisik langsung. Terapi diberikan untuk menetralisir toksin bebas dan eradikasi penyebab. Selain imunisasi dasar, pemerintah
melaksanakan program outbreak response immunization sebagai upaya pengendalian kejadian luar biasa difteri di Indonesia.
Kata kunci: Difteri, imunisasi
ABSTRACT
During 2011-2015, Indonesia has the world’s second highest incidence of diphteria; an outbreak occured in 30 provinces during 2017. Diphteria
is an acute infectious disease caused by Corynebacterium diphteriae. Toxigenic strain can produce toxin and caused many severe complications.
The disease spread through droplet or physical contact. Therapy is given to neutralize free toxin and eradicate the etiology. In addition to
primary immunization, Indonesia performs outbreak response immunization to control outbreak. Ricky Saunders, I Kadek Suarca. Diagnosis
and Management of Diphtheria
Keywords: Diphteria, immunization
PENDAHULUAN saat berbicara. Manusia merupakan karier ETIOLOGI
Difteri merupakan penyakit infeksi akut yang asimptomatik dan berperan sebagai reservoir Corynebacterium diphteriae merupakan bakteri
disebabkan oleh bakteri basil gram positif C. diphteriae. Transmisi melalui kontak dengan basil gram positif anaerob. Produksi toksin
Corynebacterium diphteriae. Strain non- lesi kulit individu terinfeksi jarang terjadi.1 terjadi hanya jika bakteri terinfeksi (mengalami
toksigenik juga dapat menyebabkan penyakit, Difteri umumnya menyerang anak-anak usia lisogenisasi) oleh virus spesifik (bakteriofage)
tetapi tidak seberat akibat strain toksigenik.1 1-10 tahun.5 yang membawa informasi genetik untuk
Difteri menjadi salah satu penyakit infeksi toksin (gen tox). Hanya strain toksigenik yang
yang paling ditakuti karena dapat menjadi Menurut WHO, Asia Tenggara merupakan dapat menyebabkan penyakit berat. Masa
epidemik dengan case fatality rate (CFR) tinggi, wilayah dengan insidens tertinggi di dunia inkubasi bakteri ini biasanya 2-5 hari (1-10
terutama pada anak-anak.2 Sejak tahun 2011- khususnya pada tahun 2005.6 Indonesia hari).3
2015, Indonesia telah menjadi negara dengan menempati urutan kasus difteri terbanyak
insidens difteri tertinggi kedua di dunia, yaitu kedua setelah India, yaitu 3203 kasus.2 C. diphteriae dapat diklasifikasikan menjadi
sebanyak 3203 kasus.2 Menurut data Profil Kesehatan Indonesia beberapa biotipe, yaitu intermedius, gravis,
tahun 2016, jumlah kasus difteri sebanyak mitis, dan belfanti. Semua biotipe ini telah
EPIDEMIOLOGI 415 kasus dengan kasus meninggal 24 kasus, ditemukan dalam bentuk toksigenik.1
Penyakit difteri terdapat di seluruh dunia, sehingga CFR difteri mencapai 5,8%. Kasus
khususnya di negara-negara tropis dengan terbanyak di Jawa Timur (209 kasus) dan PATOGENESIS
penduduk padat dan cakupan imunisasi Jawa Barat (133 kasus). Dari seluruh kasus Difteri diawali oleh masuknya C. diphtheriae
rendah.3,4 Penularan melalui kontak dengan difteri, sebanyak 51% pasien tidak mendapat ke dalam hidung atau mulut dan terlokalisasi
karier atau individu terinfeksi.3 Bakteri vaksinasi sebelumnya. Pada tahun 2016, 59% pada permukaan mukosa saluran pernapasan
ditularkan melalui kontak droplet seperti kasus difteri terjadi pada kelompok umur 5-9 atas (mata dan genitalia juga dapat
batuk, bersin, ataupun kontak langsung tahun dan 1-4 tahun.5 menjadi tempat lokalisasi bakteri). Setelah
Alamat Korespondensi email: saunders250792@gmail.com, kadeksuarca@yahoo.com
98 CDK-273/ vol. 46 no. 2 th. 2019
CONTINUING MEDICAL EDUCATION
periode inkubasi 2-4 hari, strain difteri yang 1. Difteri Hidung telinga (otitis eksterna), mata (konjungtivitis
terinfeksi (mengalami lisogenisasi) dapat Awitan difteri hidung sulit dibedakan dari purulen dan ulseratif) dan traktus genitalis
menghasilkan toksin. Toksin awalnya diserap common cold, biasanya ditandai oleh sekret (vulvovaginitis purulen dan ulseratif).
ke dalam membran sel target melalui hidung mukopurulen (mukus dan pus) yang Tanda klinis terdapat ulserasi; membran
ikatan reseptor pada permukaan sel dan dapat disertai bercak darah. Pseudomembran dan perdarahan submukosa membantu
mengalami endositosis. Toksin ini terdiri atas putih biasanya terbentuk di septum nasi. membedakan difteria dari penyebab bakteri
2 komponen, yaitu subunit A dan subunit Penyakit ini biasanya ringan karena absorpsi lain atau virus. Difteria mata dengan lesi
B. Subunit B berperan dalam pengikatan sistemik toksin di lokasi ini buruk dan dapat konjungtiva berupa kemerahan, edema, dan
reseptor sedangkan subunit A merupakan diterminasi dengan cepat oleh terapi anti- membran pada konjungtiva palpebra. Di
komponen toksin yang enzimatik aktif. toksin difteri dan antibiotik.3 telinga berupa otitis eksterna dengan sekret
Setelah mengalami endositosis, subunit A purulen dan berbau.7
akan menghambat sintesis protein sel. Selain 2. Difteri Tonsil dan Faring
itu, dengan adanya kalsium dan magnesium, Lokasi paling sering infeksi difteri adalah DIAGNOSIS
toksin difteri dapat menyebabkan fragmentasi faring dan tonsil. Infeksi di lokasi ini biasanya Diagnosis berdasarkan anamnesis (latar
DNA melalui mekanisme nuclease-like activity. berhubungan dengan absorpsi sistemik belakang ekonomi, epidemiologi, terutama
Akibatnya, terjadi sitolisis.1 sejumlah besar toksin. Gejala awal berupa riwayat imunisasi) dan penemuan klinis.1,4
malaise, nyeri tenggorokan, anoreksia, dan Penundaan terapi akan meningkatkan risiko
Nekrosis luas terjadi pada jaringan tempat demam low-grade (<101°F). Dalam 2-3 komplikasi. Konfirmasi diagnosis dapat dengan
kolonisasi kuman difteri dan akan memicu hari, terbentuk membran putih-kebiruan kultur; oleh karena itu, penting mendapatkan
respons inflamasi lokal. Respons inflamasi dan meluas dengan ukuran bervariasi. apusan faring, khususnya dari area perubahan
bersama jaringan nekrosis membentuk eksudat Pseudomembran berwarna hijau-keabuan warna, ulkus, dan kripta tonsil. Jika basil difteri
pseudomembran. Eksudat ini awalnya dapat atau hitam jika telah terjadi perdarahan. dapat diisolasi, sebaiknya dilanjutkan dengan
diangkat, tetapi seiring berjalannya infeksi, Mukosa sekitar pseudomembran tampak pemeriksaan toksigenitas (pemeriksaan Elek).3
terjadi peningkatan produksi toksin sehingga eritema.
terbentuk eksudat dengan komponen fibrin. Pseudomembran yang luas dapat berakibat Diagnosis Banding
Pseudomembran awalnya berwarna putih, obstruksi saluran napas. Pasien dengan 1. Difteri Hidung
akan menjadi abu-abu gelap disertai bintik penyakit berat dapat mengalami edema di Bentuk ringan difteri hidung pada individu
hijau atau hitam yang menunjukkan area area submandibular dan leher bagian anterior dengan imunitas parsial dapat menyerupai
nekrosis. Perdarahan hebat dapat terjadi jika sepanjang area limfadenopati, sehingga common cold. Beberapa penyakit/keadaan
pseudomembran berusaha diangkat. Jaringan menunjukkan gambaran ”bullneck”. Jika toksin lain yang menyerupai difteri hidung adalah
edema dan pseudomembran difteri dapat yang diserap tubuh cukup banyak, pasien benda asing di hidung, sinusitis, adenoiditis,
menutup saluran napas. Pseudomembran sangat lemah, pucat, takikardi, stupor, koma, atau sifilis kongenital.1 Pemeriksaan hidung
ini akan meluruh spontan selama masa dan bahkan meninggal dalam 6-10 hari.3 yang cermat menggunakan spekulum nasal,
penyembuhan.1 radiografi sinus, dan pemeriksaan serologi
3. Difteri Laring sifilis dapat membantu menyingkirkan
Toksin yang dihasilkan di lokasi Dapat terjadi akibat penyebaran dari faring diagnosis sifilis.1
pseudomembran akan didistribusikan ke atau infeksi langsung. Gejala meliputi demam,
seluruh tubuh melalui aliran darah dan suara serak, dan batuk rejan. Pseudomembran 2. Difteri Faring dan Tonsil
limfatik. Distribusi dimulai saat faring dan tonsil dapat menyebabkan obstruksi saluran napas, Difteri faring atau tonsil harus dibedakan dari
tertutup pseudomembran difteri. Organ dan koma, dan kematian.3 faringitis streptokokal. Faringitis streptokokal
jaringan di seluruh tubuh dapat mengalami umumnya berhubungan dengan nyeri
kerusakan akibat toksin ini. Lesi sistem saraf, 4. Difteri Kulit menelan lebih berat, demam tinggi, dan
jantung, serta ginjal merupakan komplikasi Infeksi kulit cukup banyak terjadi di daerah membran yang tidak melekat erat dan terbatas
berat; manifestasi klinis miokarditis tampak tropis dan mungkin berhubungan dengan pada tonsil.1 Diagnosis banding lain antara
setelah periode laten 10-14 hari, sistem saraf, tingginya imunitas alami di populasi. Infeksi lain: infeksi mononukleosis (limfadenopati,
misalnya neuritis perifer, terjadi pada 3-7 kulit dapat bermanifestasi sebagai ruam pembesaran limpa, dan limfosit atipikal
minggu.1 Strain non-toksigenik juga dapat berskuama atau ulkus dengan tepi tegas sering ditemukan), tonsillitis membranosa
menyebabkan faringitis ringan hingga sedang, disertai membran. Pada umumnya, organisme non-bakterial, tonsilitis herpetika primer,
tetapi tidak terbentuk pseudomembran.3 yang diisolasi dari kasus di Amerika Serikat Vincent angina, thrush, dan kondisi pasca-
merupakan strain non-toksigenik. Derajat lesi tonsilektomi.1
KLINIS kulit yang disebabkan strain toksigenik lebih
Infeksi difteri dapat melibatkan berbagai lokasi ringan dibandingkan di lokasi lain di tubuh.3 3. Difteri Laring
membran mukosa. Untuk kepentingan klinis, Difteri laring harus dibedakan dari croup
difteri dapat diklasifikasikan menurut lokasi 5. Difteri Tempat Lain baik spasmodik maupun non-spasmodik,
anatomis penyakit, yaitu :3 C. diphtheriae dapat menyebabkan infeksi epiglottitis akut, laringotrakeobronkitis, aspirasi
mukokutaneus di tempat lain, seperti benda asing, abses peri-dan retrofaringeal,
CDK-273/ vol. 46 no. 2 th. 2019 99
CONTINUING MEDICAL EDUCATION
hemangioma, serta limfangioma. Anamnesis harus diberikan secara intravena sesegera napas disertai gelisah. Alternatif lain adalah
cermat serta visualisasi klinis yang baik dapat mungkin untuk menetralisir toksin bebas.1 intubasi orotrakeal, tetapi bisa menyebabkan
membantu akurasi diagnosis.1 Uji sensitivitas serum kuda (antitoksin difteri) terlepasnya membran, sehingga gagal
harus dilakukan sebelum pemberian; secara mengurangi obstruksi.9
Komplikasi intradermal 0,02-0,1 mL serum antitoksin Pemeriksaan elektrokardiogram (EKG) serial
Sebagian besar komplikasi, termasuk diencerkan dengan NaCl 0,9% 1:100. Hasil sebaiknya 2 atau 3 kali seminggu selama
kematian, berhubungan dengan efek toksin.3 positif bila dalam 10-30 menit terjadi 4-6 minggu untuk deteksi miokarditis sedini
Derajat penyakit dan komplikasi umumnya pembengkakan. Apabila tidak terjadi reaksi, mungkin. Pada penyakit berat, dapat diberikan
berhubungan dengan penyebaran infeksi serum antitoksin dapat diberikan sekaligus prednison 1-1,5 mg/kg/hari selama 2 minggu
lokal. Toksin, jika diabsorpsi, dapat menyerang secara intravena.8 Pemberian ADS intravena untuk mencegah miokarditis.1,4
organ dan jaringan; paling sering adalah dalam larutan garam fisiologis atau 100 mL Status hidrasi harus dijaga dan berikan diet
miokarditis dan neuritis. Miokarditis dapat glukosa 5% dalam 1-2 jam. Kemungkinan lunak atau cair tinggi kalori. Sekret harus
bermanifestasi sebagai irama jantung efek samping obat/reaksi diamati selama dibersihkan dengan cara pengisapan untuk
abnormal pada awal perjalanan penyakit pemberian antitoksin dan 2 jam berikutnya. mencegah aspirasi. Pemeriksaan kualitas suara
atau beberapa minggu kemudian, dan dapat Juga perlu dipantau terjadinya reaksi dan refleks batuk harus dilakukan berkala
menyebabkan gagal jantung. Jika miokarditis hipersensitivitas lambat (serum sickness).7 untuk mengetahui progresivitas penyakit.
terjadi pada awal perjalanan penyakit, sering Bila ada riwayat alergi, harus diputuskan apakah Difteri laring mungkin membutuhkan
fatal.3 serum hewan tetap akan diberikan. Apabila trakeostomi untuk mengatasi obstruksi.1
harus tetap diberikan, dapat digunakan cara
Neuritis sering mengenai saraf motorik dan desensitisasi; sediakan epinefrin 1:1000 siap Penanganan Kontak
biasanya sembuh total. Paralisis palatum pakai di dalam semprit untuk antisipasi reaksi Kerabat/keluarga serumah dengan pasien
molle paling sering terjadi pada minggu ke- anafilaksis.8 harus mendapat imunisasi booster difteri,
3. Paralisis otot mata, tungkai, dan diafragma antibiotik, dan menjalani pemeriksaan kultur
dapat terjadi setelah minggu ke-5. Pneumonia 2. Antibiotik apusan hidung dan tenggorokan.3 Antibiotik
sekunder dan gagal napas dapat terjadi akibat Penisilin G prokain diberikan secara IM sekali untuk kelompok ini yaitu benzatin penisilin G
paralisis diafragma. Komplikasi lain meliputi sehari (300.000 Unit/hari untuk berat badan dosis tunggal secara intramuskular (600.000
otitis media dan insufisiensi pernapasan akibat 10 kg dan 600.000 Unit/hari untuk berat unit untuk usia < 6 tahun dan 1,2 juta unit
obstruksi, khususnya pada bayi.3 badan >10 kg) selama 14 hari atau eritromisin untuk usia >6 tahun) atau eritromisin (40 mg/
oral atau injeksi (40 mg/kg/hari dosis terbagi kg/hari untuk anak dan 1 gram/hari untuk
TATALAKSANA setiap 6 jam PO atau IV, maksimum 2 gram/ dewasa secara oral selama 7-10 hari).1,3
Tatalaksana difteri bertujuan untuk hari) selama 14 hari.
menetralisir toksin bebas dan eradikasi C. Penyakit ini biasanya tidak menular 48 jam PENCEGAHAN
diphteriae menggunakan antibiotik.1 Setelah setelah pemberian antibiotik. Eliminasi kuman Pencegahan difteri berbasis komunitas paling
diagnosis klinis, harus diambil spesimen untuk dibuktikan dengan dua kali kultur dengan efektif melalui imunisasi aktif.1 Imunisasi primer
kultur dan pasien diisolasi ketat. Pasien yang hasil negatif 24 jam setelah terapi antibiotik difteri diberikan bersama toksoid tetanus dan
dicurigai difteri harus diberi antitoksin dan selesai dan keadaan memungkinkan.3,4,7 vaksin pertusis dalam bentuk vaksin DTP
antibiotik dengan dosis adekuat. Tatalaksana sebanyak tiga kali dengan interval 4-6 minggu.
suportif pernapasan dan jalan napas harus 3. Tatalaksana Suportif Imunisasi dasar DTP (DTP-1, DTP-2, dan DTP-3)
diberikan jika dibutuhkan.4 Pasien harus tirah baring total dan makanan diberikan 3 kali sejak usia 2 bulan (tidak boleh
disesuaikan keadaan pasien. Evaluasi terutama sebelum usia 6 minggu) dengan interval 4-8
1. Serum Antitoksin Difteri (ADS) status respiratorik sedikitnya setiap 3 jam oleh minggu. Imunisasi ulangan booster DTP (DTP-
Pemberian antitoksin sebaiknya didasarkan perawat dan 2 kali/hari oleh dokter. Pasien 4) diberikan satu tahun setelah DTP-3 (usia
pada lokasi dan ukuran membran, derajat harus ditempatkan dekat perawat, agar 18-24 bulan) dan DTP-5 saat masuk sekolah
toksisitas, dan durasi penyakit (Tabel).8 obstruksi jalan napas dapat dideteksi sesegera usia 5 tahun. Apabila pada usia 5 tahun belum
Tatalaksana segera penting untuk membatasi mungkin.3,9 Intubasi atau trakeostomi diberi DTP-5, vaksinasi booster diberi Td sesuai
kerusakan jaringan. Dosis antitoksin adekuat dilakukan jika terjadi tanda obstruksi jalan program Bulan Imunisasi Anak Sekolah (BIAS,
SD kelas 1, usia 7 tahun). Vaksinasi booster Td
diberikan 2 kali pada program BIAS (SD kelas
Tabel. Dosis ADS menurut lokasi membran dan lama sakit8
2 dan 3). Dosis vaksinasi DTP (DTWP, DTaP,
Tipe Difteri Dosis DS (IU) Cara Pemberian
DT, atau Td) adalah 0,5 mL intramuskular baik
Difteri hidung 20.000 Intramuskular
untuk imunisasi dasar maupun ulangan.10
Difteri tonsil 40.000 Intramuskular atau intravena
Difteri faring 40.000 Intramuskular atau intravena
Difteri laring 40.000 Intramuskular atau intravena Outbreak Response Immunization
Kombinasi lokasi di atas 80.000 Intravena Selama tahun 2017, KLB difteri terjadi di 170
Difteri + penyulit, bullneck 80.000-100.000 Intravena kabupaten/kota dan di 30 provinsi, sebanyak
Terlambat berobat (>72 jam), lokasi dimana saja 80.000-100.000 intravena 954 kasus, dengan kematian 44 kasus. Pada
100 CDK-273/ vol. 46 no. 2 th. 2019
CONTINUING MEDICAL EDUCATION
tahun 2018 (hingga 9 Januari 2018), terdapat kali untuk membentuk kekebalan tubuh Difteri merupakan penyakit infeksi akut yang
14 laporan kasus dari 11 kab/kota di 4 dari bakteri C. diphteriae (anak usia 1 tahun disebabkan oleh bakteri basil gram positif
provinsi (DKI Jakarta, Banten, Jawa Barat, dan hingga <19 tahun tanpa memandang riwayat Corynebacterium diphteriae. C. diphteriae yang
Lampung).11 imunisasi). Skema ORI dilakukan pada bulan termasuk strain toksigenik menyebabkan
ke-0, 1, dan 6 (dosis 0,5 mL intramuskular di penyakit yang lebih berat daripada strain non-
Outbreak Response Immnunization (ORI) adalah area deltoid). Berikut adalah jenis vaksin yang toksigenik. Diagnosis berdasarkan anamnesis
imunisasi yang dilaksanakan untuk menekan diberikan:11,13 dan penemuan klinis. Konfirmasi diagnosis
transmisi suatu penyakit yang sedang dapat dilakukan dengan kultur. Terapi yang
mewabah.12 ORI dilakukan di sarana kesehatan Imunisasi DPT-HB-Hib untuk anak usia <5 diberikan antara lain antitoksin dan antibiotik.
pemerintah (posyandu, puskesmas, dan tahun Kerabat/keluarga serumah dengan penderita
rumah sakit pemerintah) dan sekolah. Sarana Imunisasi DT untuk anak usia 5-7 tahun juga harus diperiksa, menjalani pemeriksaan
kesehatan non-pemerintah dapat melakukan Imunisasi Td untuk anak usia >7 tahun apusan hidung dan tenggorokan, dan diberi
ORI berkoordinasi dengan dinas kesehatan imunisasi booster difteri serta antibiotik.
setempat. ORI difteri perlu dilakukan tiga RINGKASAN
DAFTAR PUSTAKA
1. Feigin RD, Stechenberg BW, Nag PK. Chapter 101 diphteria. In: Feigin. Textbook of pediatric infectious diseases. 6th ed. Philadelphia: Saunders Elsevier; 2009. p.
1393–402.
2. World Health Organization. Summary of key points WHO position paper on vaccines against diphteria [Internet]. 2017 [cited 2018 Aug 8]. Available from: http://
www.who.int/immunization/policy/position_papers/diphtheria_presentation.pdf?ua=1
3. Centers for Disease Control and Prevention. Diphteria. In: Epidemiology and prevention of vaccine-preventable diseases. 13th ed. Centers for Disease Control and
Prevention; 2015. p. 107–18.
4. SMF Ilmu Kesehatan Anak FK UNUD/RSUP Sanglah. Difteria. In: Pedoman pelayanan medis ilmu kesehatan anak. Denpasar: SMF Ilmu Kesehatan Anak FK UNUD/
RSUP Sanglah; 2010.
5. Kementerian Kesehatan RI. Bab VI pengendalian penyakit. In: Profil Kesehatan Indonesia tahun 2016. Jakarta: Kementerian Kesehatan Republik Indonesia; 2017. p.
174–5.
6. Clarke KEN. Review of the epidemiology of diphteria 2000-2016 [Internet]. 2016. Available from: https://www.who.int/immunization/sage/meetings/2017/april/1_
Final_report_Clarke_april3.pdf
7. Hartoyo E. Difteri pada anak. Sari Pediatri. 2018;19(5):300–6.
8. Hendarto TW, Indarso F, Pusponegoro TJ. Bab VI imunisasi pasif. In: Ranuh IN, Suyitno H, Hadinegoro, Sri Rezeki S, Kartasasmita, Cissy B, Ismoedjianto, Soedjatmiko,
editors. Pedoman imunisasi di Indonesia. 5th ed. Jakarta: Badan Penerbit Ikatan Dokter Anak Indonesia; 2014. p. 195–210.
9. World Health Organization. Bab 4 batuk dan atau kesulitan bernapas. In: Pelayanan kesehatan anak di rumah sakit. Jakarta: World Health Organization; 2009. p.
106–7.
10. Hadinegoro SRS. Bab II Jadwal imunisasi. In: Ranuh IN, Suyitno H, Kartasasmita CB, Ismoedjianto, Soedjatmiko, editors. Pedoman imunisasi di Indonesia. 5th ed.
Jakarta: Badan Penerbit Ikatan Dokter Anak Indonesia; 2014. p. 275–7.
11. Pemerintah optimis KLB difteri bisa teratasi. Kementerian Kesehatan Republik Indonesia [Internet]. 2018 [cited 2018 Jun 9]. Available from: http://www.depkes.
go.id/pdf.php?id=18011500004
12. Bab XI Glossary. In: Pedoman imunisasi di Indonesia. 5th ed. Jakarta: Badan Penerbit Ikatan Dokter Anak Indonesia; 2014. p. 415.
13. FAQ seputar kegiatan outbreak response immunization (ORI) difteri. IDAI [Internet]. 2017 [cited 2018 Jun 9]. Available from: http://www.idai.or.id/about-idai/idai-
statement/faq-seputar-kegiatan-outbreak-response-immunization-ori-difteri
CDK-273/ vol. 46 no. 2 th. 2019 101
Anda mungkin juga menyukai
- Rapid Cell DivisionDokumen5 halamanRapid Cell DivisionHeru Maranata NababanBelum ada peringkat
- Fistula PreaurikularDokumen17 halamanFistula PreaurikularLeny Christy TahunBelum ada peringkat
- Laporan Kasus Koas AnestesiDokumen32 halamanLaporan Kasus Koas AnestesiAudrey IsabelaBelum ada peringkat
- PENATALAKSANAAN MATADokumen8 halamanPENATALAKSANAAN MATANurul Ridha MuttaqiinBelum ada peringkat
- Psoriasis: Manifestasi Klinis dan JenisnyaDokumen7 halamanPsoriasis: Manifestasi Klinis dan JenisnyaOnageBelum ada peringkat
- SK 3 Fisiologi HeparDokumen5 halamanSK 3 Fisiologi HeparYuyun AnissaBelum ada peringkat
- Pemeriksaan IRISDokumen6 halamanPemeriksaan IRISBennyBelum ada peringkat
- Pemeriksaan Foto Polos AbdomenDokumen8 halamanPemeriksaan Foto Polos Abdomenellyn fajriahBelum ada peringkat
- Phantom MataDokumen9 halamanPhantom MataJel JelitaaaBelum ada peringkat
- Referat DislokasiDokumen9 halamanReferat Dislokasiwenny1186Belum ada peringkat
- Modul KK SirkumsisiDokumen8 halamanModul KK SirkumsisiADELIA YUNIKA UTAMIBelum ada peringkat
- AnatomiDokumen6 halamanAnatomiHerlina TambunanBelum ada peringkat
- Gastroenteritis AkutDokumen20 halamanGastroenteritis AkutAditya PrayudiBelum ada peringkat
- ABSES LIVER] Abses Hati: Etiologi, Patofisiologi, Diagnosis dan PenatalaksanaanDokumen19 halamanABSES LIVER] Abses Hati: Etiologi, Patofisiologi, Diagnosis dan PenatalaksanaanZsa Zsa OllyviaBelum ada peringkat
- Pemeriksaan FundusDokumen26 halamanPemeriksaan FundusYana BasriBelum ada peringkat
- APENDIKSDokumen15 halamanAPENDIKS'Ema Surya PertiwiBelum ada peringkat
- BAB II InvaginasiDokumen10 halamanBAB II InvaginasiIlham riandaBelum ada peringkat
- Tipe Tipe DemamDokumen3 halamanTipe Tipe DemamNadira TasyaBelum ada peringkat
- Acute Scrotal SwellingDokumen20 halamanAcute Scrotal SwellingPatrico Rillah SetiawanBelum ada peringkat
- KESULITAN INTUBASIDokumen3 halamanKESULITAN INTUBASIAndika Anjani AgustinBelum ada peringkat
- Terapi Dan Edukasi Impetigo BulosaDokumen6 halamanTerapi Dan Edukasi Impetigo Bulosamonica ratnasariBelum ada peringkat
- Anatomi ThoraxDokumen7 halamanAnatomi ThoraxMydheli RajandranBelum ada peringkat
- Interpretasi Foto Polos, USG Abdomen, &Dokumen15 halamanInterpretasi Foto Polos, USG Abdomen, &dhia adhi perwirawatiBelum ada peringkat
- Blok 28-Intoksikasi SolventDokumen11 halamanBlok 28-Intoksikasi SolventAfiqahRahmanBelum ada peringkat
- Agia Katarak KomplikataDokumen19 halamanAgia Katarak KomplikataAgia_Omink_Nug_5666Belum ada peringkat
- ABSES SKROTUMDokumen12 halamanABSES SKROTUMagathaaveonitaBelum ada peringkat
- Penilaian Look, Feel, Move Pada SendiDokumen6 halamanPenilaian Look, Feel, Move Pada SendiCaryn AnasthasyaBelum ada peringkat
- Ruptur Traktus UrinariusDokumen27 halamanRuptur Traktus UrinariusYan JosuaBelum ada peringkat
- Laporan Kasus Bedah Anak - Megakolon KongenitalDokumen45 halamanLaporan Kasus Bedah Anak - Megakolon KongenitalTeresia MaharaniBelum ada peringkat
- Klasifikasi AstigmatismaDokumen2 halamanKlasifikasi Astigmatismamaydita amalinaBelum ada peringkat
- NERVUS FASIALISDokumen17 halamanNERVUS FASIALISAnggun Permata Sari SuknaBelum ada peringkat
- Askep Pemasangan WSDDokumen27 halamanAskep Pemasangan WSDTsaniya DutysBelum ada peringkat
- Batu Saluran KemihDokumen28 halamanBatu Saluran KemihJordan Sugiarto100% (1)
- Presus Ileus Ec Hernia FemoralisDokumen32 halamanPresus Ileus Ec Hernia FemoralisRheza TuszakkaBelum ada peringkat
- Corpal TelingaDokumen20 halamanCorpal TelingamonickmandaBelum ada peringkat
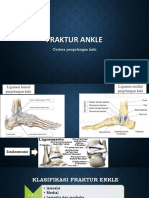
- ANKLE INJURIESDokumen30 halamanANKLE INJURIESJuliatikaBelum ada peringkat
- Limfoma MalignaDokumen41 halamanLimfoma MalignaRachell Natasha AmeliaBelum ada peringkat
- Stage of Wound HealingDokumen5 halamanStage of Wound HealinglydiaanisaaBelum ada peringkat
- Case Lithiasis NovindraDokumen16 halamanCase Lithiasis NovindraNovy LewowerangBelum ada peringkat
- DIAGNOSIS DAN PENANGANAN INVERTED PAPILLOMADokumen2 halamanDIAGNOSIS DAN PENANGANAN INVERTED PAPILLOMAM Octa PernadiBelum ada peringkat
- TB PeritonitisDokumen18 halamanTB PeritonitisBillieBelum ada peringkat
- KDK 1 - Dr. Laras (Pengantar Manajemen Kesehatan Keluarga)Dokumen62 halamanKDK 1 - Dr. Laras (Pengantar Manajemen Kesehatan Keluarga)Riza ZaharaBelum ada peringkat
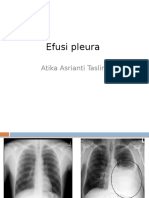
- EfusiDokumen40 halamanEfusilwgwBelum ada peringkat
- Enteritis Penjelasan Singkat Tentang Peradangan UsusDokumen3 halamanEnteritis Penjelasan Singkat Tentang Peradangan Ususilma aulia zahraBelum ada peringkat
- Soal UKDI K3 (GHAZI)Dokumen12 halamanSoal UKDI K3 (GHAZI)Muhammed GhaziBelum ada peringkat
- ROSC ICUDokumen45 halamanROSC ICUIndah KhairunnisaBelum ada peringkat
- DD Atresia AniDokumen3 halamanDD Atresia AniEolia EffendiBelum ada peringkat
- DEVIASI SEPTUMDokumen11 halamanDEVIASI SEPTUMChandra FranataBelum ada peringkat
- Peritonitis GeneralisataDokumen22 halamanPeritonitis GeneralisatadhianmegakartikaBelum ada peringkat
- Uji Apung Paru - faarFIXDokumen7 halamanUji Apung Paru - faarFIXLaras Zoesfa FariadiBelum ada peringkat
- Gagal Jantung Kronik LanjutanDokumen9 halamanGagal Jantung Kronik LanjutanvianBelum ada peringkat
- Appendisitis AkutDokumen17 halamanAppendisitis AkutMuhammad Diko PrakosoBelum ada peringkat
- Test Provokasi Dilakukan Pada Psien Dengan Nyeri ServikalDokumen6 halamanTest Provokasi Dilakukan Pada Psien Dengan Nyeri Servikalrichie_ciandraBelum ada peringkat
- PyonephrosisDokumen14 halamanPyonephrosisAriawan SubagyoBelum ada peringkat
- ObgynDokumen3 halamanObgynirenediahjBelum ada peringkat
- Responsi Skizofrenia Hebefrenik Remisi Tak SempurnaDokumen23 halamanResponsi Skizofrenia Hebefrenik Remisi Tak SempurnaJessica Permatasari ErnestBelum ada peringkat
- PENGANTAR DIFTERIDokumen16 halamanPENGANTAR DIFTERIAdelina SBelum ada peringkat
- Difteri Pada AnakDokumen7 halamanDifteri Pada AnakNayla FurqonBelum ada peringkat
- GEJALA DIFTERIDokumen17 halamanGEJALA DIFTERIVAnila NunutBelum ada peringkat
- Referat Bab 1 DifteriDokumen17 halamanReferat Bab 1 DifteriTrisya AksaraBelum ada peringkat
- Refrat Anemia AplastikDokumen20 halamanRefrat Anemia AplastikBeatrice Cynthia WalterBelum ada peringkat
- Plant SurveyDokumen63 halamanPlant SurveyBeatrice Cynthia Walter100% (1)
- Kesehatan Kerja di PT Bina BusanaDokumen28 halamanKesehatan Kerja di PT Bina BusanaBeatrice Cynthia WalterBelum ada peringkat
- Analgesia SpinalDokumen12 halamanAnalgesia SpinalBeatrice Cynthia WalterBelum ada peringkat
- AKUTABDOMENDokumen1 halamanAKUTABDOMENBeatrice Cynthia WalterBelum ada peringkat
- Refrat Anemia AplastikDokumen20 halamanRefrat Anemia AplastikBeatrice Cynthia WalterBelum ada peringkat
- Revisi - Paper Carpal Tunnel SyndromeDokumen19 halamanRevisi - Paper Carpal Tunnel SyndromeBeatrice Cynthia WalterBelum ada peringkat
- Paper Carpal Tunnel SyndromeDokumen23 halamanPaper Carpal Tunnel SyndromeBeatrice Cynthia Walter100% (1)
- Analgesia SpinalDokumen12 halamanAnalgesia SpinalBeatrice Cynthia WalterBelum ada peringkat
- Preskas DRDokumen20 halamanPreskas DRBeatrice Cynthia WalterBelum ada peringkat












![ABSES LIVER] Abses Hati: Etiologi, Patofisiologi, Diagnosis dan Penatalaksanaan](https://imgv2-1-f.scribdassets.com/img/document/501721072/149x198/7a47491ae2/1710566156?v=1)