0% menganggap dokumen ini bermanfaat (0 suara)
376 tayangan20 halamanAsuhan Keperawatan Antenatal di Buleleng
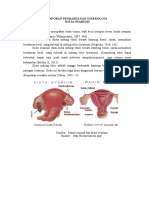
Laporan ini membahas asuhan keperawatan pada pasien dengan diagnosis antenatal care di RS Kertha Usadha Kabupaten Buleleng. Dokumen ini menjelaskan konsep dasar antenatal care meliputi definisi, epidemiologi, etiologi, patofisiologi, klasifikasi, tanda dan gejala kehamilan.
Diunggah oleh
Ni Wayan WiatnyaniHak Cipta
© © All Rights Reserved
Kami menangani hak cipta konten dengan serius. Jika Anda merasa konten ini milik Anda, ajukan klaim di sini.
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online di Scribd
0% menganggap dokumen ini bermanfaat (0 suara)
376 tayangan20 halamanAsuhan Keperawatan Antenatal di Buleleng
Laporan ini membahas asuhan keperawatan pada pasien dengan diagnosis antenatal care di RS Kertha Usadha Kabupaten Buleleng. Dokumen ini menjelaskan konsep dasar antenatal care meliputi definisi, epidemiologi, etiologi, patofisiologi, klasifikasi, tanda dan gejala kehamilan.
Diunggah oleh
Ni Wayan WiatnyaniHak Cipta
© © All Rights Reserved
Kami menangani hak cipta konten dengan serius. Jika Anda merasa konten ini milik Anda, ajukan klaim di sini.
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online di Scribd