Kasus SLE
Diunggah oleh
nor redha riskiHak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Kasus SLE
Diunggah oleh
nor redha riskiHak Cipta:
Format Tersedia
Kelompok 1-6
Pasien Tn P usia 64 tahun Oncall Ambulance RS “X” pada tanggal 24 Oktober sekitar jam
05.00, dengan keluhan paska jatuh dari tempat tidur setingi +- 40 CM pukul 02.30, setelah
jatuh pasien bisa kembali ke tempat tidur dengan bantuan anaknya, pasien tidak menyadari
bahwa dia jatuh dan tidak ingat bahwa dia telah jatuh. Beberapa hari terakhir aktifitas
seperti biasa, tidak ada keluhan sesak, mudah capek atau kelelahan. Demam dan batuk baru
dirasakan paska jatuh tadi pagi. Pemeriksaan fisik awal yaitu TD 100/60; HR 120x/menit; RR
30; Suhu 38,4; Spo2 90% spontan (kemudian diganti FM 6 lpm 98%); GCS 456.
Saat tiba di IGD RS “X” sekitar jam 07.00, pemeriksaan fisik yaitu TD 76-90/40-60 mmHg, HR
105-112x/menit, RR 18-20; SaO2 98-99% dengan FM 6 Lpm dan urin 75 ml dalam 3 jam
berwarna kuning pekat. Karena penurunan tekanan darah, pasien mendapatkan loading
cairan NaCl 0,9% 250 ml/1 jam sebanyak 3 x.
Diketahui pasien memiliki riwayat SLE, dan obat yang diminum terakhir adalah Plaquenil 1 x
200 mg, Medixon 16 mg 1-0-0, Nexium 1 x 40 mg, Furosemid 1 x 40 mg dan Spironolakton 1
x 25 mg. Pasien mengkonsumsi furosemide dan spironolakton karena kedua kaki sering
bengkak, dan pasien pernah dilakukan pemeriksaan Echocardiografi dikatakan fungsi pompa
jantung baik.
Pasien dilakukan pemeriksaan radiologi dan laboratorium sebagai berikut:
Thorax (tgl 24/10): Pneumonia bilateral, dominan di suprahiler kanan
Thorax (tgl 28/10): Pneumonia bilateral, dominan di suprahiler kanan. Densitas sisi kiri
berkurang
CT Kepala tanpa kontras (tgl 24/10) :
Chronic lacunar infarction di corona radiata kanan kiri.
Tak tampak contussional hemorrhage. EDH/SDH/SAH/IVH (-)
Mild cerebral atrophy.
Tak tampak fraktur dinding sinus maupun hematosinus.
Tak tampak fraktur calvaria.
Pemeriksaan Laboratorium:
Pemeriksaan Nilai Tanggal
Normal
24/10 25/10 27/10 28/10
Hb 12,1-15,1 12,6 11,9 12,3
g/dl
Leukosit 4-10x 11700 15100 8500
103/mm3
Trombosit 140-440 x 148.000 132.000 131000
103
Creatinin 0,6-1,1 1,1
mg/dl
Natrium 135-145 137 135 135 137
mEq/L
Kalium 3,3-4,9 2,93 3,94 3,89 3,78
mEq/L
Albumin 3,5-5,0 3,6 107
g/dl
PCT < 0,5 17,6
Pemeriksaan Fisik
Pemeriksaan Tgl
24/10 25/10 26/10 27/10 28/10
(tiba
di
IMC)
TD 98/66 106- 126- 122- 110-
134/68 131/64- 142/76 139/75-
-99 80 -82 100
HR 108 107- 104- 96-100 90-100
114 112
RR 20 20-24 19-22 18-20 20-21
Suhu 36,8 36,8 36,8 36,4 36,8
Oksigenasi FM NC 4 NC 4 NC 4 NC 2
6Lpm Lpm Lpm Lpm Lpm
SaO2 100% 100% 97- 97-99% 97-98%
100%
Terapi Obat
Nama Obat Signa Tgl
24/10 25/10 26/10 27/10 28/10
KCl 50 mEq - √ STOP
dalam PZ
500 ml/24
jam cabang
infus PZ 500
ml/24 jam
Asering 500 ml/24 √ √ √ √
jam iv
Vascon 150 √ 75 25 STOP
ng/kg/min ng/kg/min ng/kg/min
iv
Pantoprazole 2 x 40 mg √ √ √ √ 1x √
iv
Paracetamol 1-3 x 1 g √ 1x - - - -
prn iv
Levofloxacin 1 x 750 mg √ √ √ √ √
iv
Ceftazidim 3 x 1 gram √ √
Plaquenil 1 x 200 mg √ √ √ √ √
po
Medixon 16 mg - 0 - √ √ √ √ √
0, po
N-Ace 3 x 200 √ √ STOP
mg, po
Vestein 3 x 300 √ √ √
mg, po
Codein 3 x 10 mg, √ √ √
po
Pulmicort 1:1, 3 x , √ √ √ √ √
0,5 + nebule
Farbivent
Kelompok 1-3:
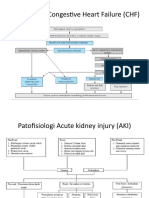
1. Definisi, Patofisiologi, dan Tanda-Gejala SLE
2. Rekomedasi Terapi SLE, termasuk monitoring terapi
Kelompok 4-6:
1. Lakukan assessment (analisa DRP) dan plan (rekomendasi dan rencana monitoring)
pada kasus ini?
Anda mungkin juga menyukai
- soal UAS pelayanan kefarmasian jan 2016Dokumen3 halamansoal UAS pelayanan kefarmasian jan 2016elly puspita SariBelum ada peringkat
- PTO JantungDokumen16 halamanPTO JantungRisfiani WulandariBelum ada peringkat
- KRS NSTEMIDokumen63 halamanKRS NSTEMImeldiana 93Belum ada peringkat
- STUDI KASUS FarmakoterapiDokumen6 halamanSTUDI KASUS FarmakoterapiAgatha Natalia PrihapsariBelum ada peringkat
- Study Kasus Rsud A M ParikesitDokumen26 halamanStudy Kasus Rsud A M ParikesitElsa EditaBelum ada peringkat
- Presentasi KasusDokumen38 halamanPresentasi KasusNavisa NoorBelum ada peringkat
- Kasus A2 & B2Dokumen6 halamanKasus A2 & B2Ria Junita AyuBelum ada peringkat
- Ptoo - Kel 2 - Farter Kasus 3Dokumen13 halamanPtoo - Kel 2 - Farter Kasus 3Daniatul UmayahBelum ada peringkat
- Kasus Terapan 3 & 4Dokumen6 halamanKasus Terapan 3 & 4Herdyana Rizki AnggrainiBelum ada peringkat
- OPTIMASI PENYAKIT JANTUNGDokumen16 halamanOPTIMASI PENYAKIT JANTUNGRahimah rhBelum ada peringkat
- Gangguan GinjalDokumen67 halamanGangguan GinjalFathur Rahman AzmiBelum ada peringkat
- Farmakoterapi PPT 1Dokumen27 halamanFarmakoterapi PPT 1DwiyBelum ada peringkat
- Farter Umm 2-1Dokumen3 halamanFarter Umm 2-1Septiani AyuBelum ada peringkat
- Farter Soal Dan JawabanDokumen6 halamanFarter Soal Dan JawabanFebby RizkyBelum ada peringkat
- Kasus DMNDV+DCFC III+HT 1Dokumen6 halamanKasus DMNDV+DCFC III+HT 1septiBelum ada peringkat
- PHARMACEUTICALDokumen18 halamanPHARMACEUTICALLintangNAnggraeniBelum ada peringkat
- Kasus StrokeDokumen7 halamanKasus StrokeMaria EllicyafaniBelum ada peringkat
- PJK STEMI dan TAVBDokumen10 halamanPJK STEMI dan TAVBAlunaficha Melody KiraniaBelum ada peringkat
- Kelompok 4.1a - Laporan Farmakologi Blok 6.3Dokumen44 halamanKelompok 4.1a - Laporan Farmakologi Blok 6.3Syaffira SalsabilaBelum ada peringkat
- Mengoptimalkan Terapi Demam pada Pasien AMLDokumen13 halamanMengoptimalkan Terapi Demam pada Pasien AMLVaradilaFahmaBelum ada peringkat
- PTO Covid-19Dokumen3 halamanPTO Covid-19nidaBelum ada peringkat
- Kasus Kelompok A7Dokumen3 halamanKasus Kelompok A7Irma NusanmBelum ada peringkat
- Kasus StrokeDokumen9 halamanKasus StrokeAlunaficha Melody KiraniaBelum ada peringkat
- KASUS 1 Analisa DRP PCNEDokumen6 halamanKASUS 1 Analisa DRP PCNEAgnes SilabanBelum ada peringkat
- Bakteri, Virus, Jamur BronkusDokumen14 halamanBakteri, Virus, Jamur BronkusNadiaRABelum ada peringkat
- CKD STAGE VDokumen16 halamanCKD STAGE Vcyntia bella anggrainiBelum ada peringkat
- PHARMACEUTICAL CARE Kasus JantungDokumen4 halamanPHARMACEUTICAL CARE Kasus JantungRidzal Ade PutraBelum ada peringkat
- Kasus HNP (Hernia Nukleus Pulposus)Dokumen7 halamanKasus HNP (Hernia Nukleus Pulposus)RomandaniBelum ada peringkat
- Laprak Farter Tutor p3Dokumen46 halamanLaprak Farter Tutor p3Shafira PermatasariBelum ada peringkat
- KasusDokumen12 halamanKasusLidia RahmahnadiaBelum ada peringkat
- Soap Jantung CCDokumen9 halamanSoap Jantung CCciciBelum ada peringkat
- Soap 1Dokumen7 halamanSoap 1Rifdah AuliaBelum ada peringkat
- DEMOGRAFI PASIENDokumen8 halamanDEMOGRAFI PASIENDianlenģariBelum ada peringkat
- LAPORAN FARMAKOTERAPIDokumen15 halamanLAPORAN FARMAKOTERAPIIndah GitaBelum ada peringkat
- Studi Kasus CvaDokumen24 halamanStudi Kasus CvaPuspita Budi AnggraeniBelum ada peringkat
- Kasus PK PresentDokumen14 halamanKasus PK PresentCinta JelitaBelum ada peringkat
- BP Berat Studi KasusDokumen20 halamanBP Berat Studi KasusFarmasi B16Belum ada peringkat
- PPOK Exacerbasi AkutDokumen4 halamanPPOK Exacerbasi AkutAgnes SilabanBelum ada peringkat
- Studi Kasus Di ICU 3 RSKD Edited-2Dokumen39 halamanStudi Kasus Di ICU 3 RSKD Edited-2Khoirul Wahyu UtamaBelum ada peringkat
- Laporan Kasus Acute Lung OedemaDokumen39 halamanLaporan Kasus Acute Lung OedemaHildaBelum ada peringkat
- Pemantauan terapi obat dan monitoring efek samping (MICDokumen21 halamanPemantauan terapi obat dan monitoring efek samping (MICRini Daud SupuBelum ada peringkat
- Contoh Kasus Rawat InapDokumen5 halamanContoh Kasus Rawat InapNindaBelum ada peringkat
- Kelompok 3A TifoidDokumen7 halamanKelompok 3A Tifoidutami9233Belum ada peringkat
- Epilepsi Post StrokeDokumen21 halamanEpilepsi Post StrokeLisa SofitrianaBelum ada peringkat
- Studi Kasus 2 Kel. 8Dokumen11 halamanStudi Kasus 2 Kel. 8Reza Rahman 15Belum ada peringkat
- Kelompok 1 Kasus Gangguan GinjalDokumen89 halamanKelompok 1 Kasus Gangguan GinjalElsa EditaBelum ada peringkat
- Nurul Arlin HidayatiDokumen20 halamanNurul Arlin HidayatiSiti MunawarohBelum ada peringkat
- CAD 3 VD AI APS CCS II, DSE (+), DMDokumen34 halamanCAD 3 VD AI APS CCS II, DSE (+), DMNur AiidaBelum ada peringkat
- Kasus CA Servix.2017Dokumen2 halamanKasus CA Servix.2017widyaBelum ada peringkat
- 4 Studi Kasus Kanker ServiksDokumen2 halaman4 Studi Kasus Kanker Servikscitra lestariBelum ada peringkat
- Kasus 40 AMS FARTER Final LuthfiDokumen17 halamanKasus 40 AMS FARTER Final LuthfidwiluthfiBelum ada peringkat
- 18 - Puspa Ayu PS - 069Dokumen22 halaman18 - Puspa Ayu PS - 069puspasalindraBelum ada peringkat
- DMDokumen16 halamanDMPamelaBelum ada peringkat
- Kasus 2 JawabDokumen36 halamanKasus 2 JawabfirstcaBelum ada peringkat
- Kasus HivDokumen3 halamanKasus HivFitri Ayu WahyuniBelum ada peringkat
- Analisis Kefarmasian Pada Pasien Symptomatic Cholelithiasis (Revisi) FixDokumen29 halamanAnalisis Kefarmasian Pada Pasien Symptomatic Cholelithiasis (Revisi) FixMelani NauritaBelum ada peringkat
- Kasus 13Dokumen4 halamanKasus 13Riani LetelayBelum ada peringkat
- Departemen Farmasi Klinis Fakultas Farmasi Universitas Airlangga Program PKP Rumah SakitDokumen6 halamanDepartemen Farmasi Klinis Fakultas Farmasi Universitas Airlangga Program PKP Rumah Sakitviecke dwisBelum ada peringkat
- Kasus EklampsiaDokumen27 halamanKasus Eklampsiaagung kurniaBelum ada peringkat
- 2 AdmeDokumen34 halaman2 Admenor redha riskiBelum ada peringkat
- Bab IiiDokumen2 halamanBab Iiinor redha riskiBelum ada peringkat
- OPTIMASI PERAN DOSENDokumen4 halamanOPTIMASI PERAN DOSENnor redha riskiBelum ada peringkat
- Kasus Asma Dan PPOK (KEL 4) - 1Dokumen13 halamanKasus Asma Dan PPOK (KEL 4) - 1nor redha riskiBelum ada peringkat
- KANKER PENYAKITDokumen4 halamanKANKER PENYAKITnor redha riskiBelum ada peringkat
- Laporan Praktik Kerja Profesi Apoteker PuskesmasDokumen75 halamanLaporan Praktik Kerja Profesi Apoteker Puskesmasnor redha riskiBelum ada peringkat
- Jurnal - Templet - Mengenal Faktor Resiko Asma Serta Pencegahan Dan PenanganannyaDokumen9 halamanJurnal - Templet - Mengenal Faktor Resiko Asma Serta Pencegahan Dan Penanganannyanor redha riskiBelum ada peringkat
- OPTIMALKAN PKPA DI RSDokumen18 halamanOPTIMALKAN PKPA DI RSnor redha riskiBelum ada peringkat
- Permenkes 246Dokumen16 halamanPermenkes 246Githa 'gigit' DestrianBelum ada peringkat
- Permenkes 72-2016 Standar Pelayanan Kefarmasian Di Rumah Sakit - 2 PDFDokumen63 halamanPermenkes 72-2016 Standar Pelayanan Kefarmasian Di Rumah Sakit - 2 PDFDewi Sulthoniyah100% (1)
- CAPA untuk ketidaksesuaian warna tablet paracetamolDokumen6 halamanCAPA untuk ketidaksesuaian warna tablet paracetamolnor redha riskiBelum ada peringkat
- PKPA PBF Sapta Sari Tama BanjarmasinDokumen63 halamanPKPA PBF Sapta Sari Tama Banjarmasinnor redha riskiBelum ada peringkat
- HIV AIDS RangkumanDokumen8 halamanHIV AIDS Rangkumannor redha riskiBelum ada peringkat
- HIV AIDS RangkumanDokumen8 halamanHIV AIDS Rangkumannor redha riskiBelum ada peringkat