ACUTE LUNG OEDEMA (ALO) Risyaf
Diunggah oleh
arbi brawijaya0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
61 tayangan28 halamanJudul Asli
ACUTE LUNG OEDEMA (ALO) risyaf.pptx (1)
Hak Cipta
© © All Rights Reserved
Format Tersedia
PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
61 tayangan28 halamanACUTE LUNG OEDEMA (ALO) Risyaf
Diunggah oleh
arbi brawijayaHak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 28
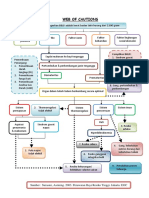
penumpukan cairan serosa secara berlebihan
dalam ruang interstisial dan alveolus paru-
paru secara mendadak yang terjadi karena
adanya tekanan hidrostatik kapiler
meningkat dan penurunan tekanan koloid
osmotik serta terjadinya kerusakan dinding
kapiler, sehingga menyebabkan kebocoran di
kapiler ke ruang interstisial dan menjadi
edema alveolar
Edema paru kardiogenik
Edema paru non kardiogenik
Yaitu edema paru yang disebabkan karena
gangguan pada jantung atau sistem
kardiovaskuler
1. Penyakit pada arteri koronaria
2. Kardiomiopati
3. Gangguan katup jantung
4. Hipertensi
Arteri yang bertugas menyuplai darah untuk
jantung dapat menyempit karena adanya
penimbunan lemak (plaques). Serangan
jantung terjadi jika terbentuknya gumpalan
darah pada arteri dan menghambat aliran
darah serta merusak otot jantung yang
disuplai oleh arteri tersebut
Menurut beberapa ahli diyakini penyebab
terbanyak terjadinya kardiomiopati dapat
disebabkan oleh terjadinya infeksi pada miokard
jantung (miokarditis), pemakaian dan
penyalahgunaan alkohol dan efek racun dari
obat-obatan seperti kokain dan obat
kemoterapi. Kardiomiopati menyebabkan
ventrikel kiri menjadi lemah sehingga tidak
mampu berkontraksi secara baik yang
menyebabkan suatu keadaan dimana kebutuhan
jantung memompa darah lebih berat karena
berada pada keadaan infeksi
Pada kasus gangguan katup mitral atau
aorta, katup yang berfungsi untuk mengatur
aliran darah tidak mampu membuka secara
adekuat (stenosis) atau tidak mampu
menutup dengan sempurna (insufisiensi). Hal
ini menyebabkan darah mengalir kembali
melalui katup menuju paru-paru
Hipertensi tidak terkontrol dapat
menyebabkan terjadinya penebalan pada
otot ventrikel kiri dan dapat disertai dengan
penyakit arteri koronaria.
Yaitu edema paru yang terjadi bukan
disebabkan karena kelainan pada jantung
tetapi paru itu sendiri. Pada non-kardiogenik,
ALO dapat disebabkan oleh :
1. Infeksi pada paru
2. Lung injury, seperti emboli paru, smoke
inhalation dan infark paru.
3. Paparan toxic
4. Acute respiratory distress syndrome (ards)
Tahap pertama : akumulasi cairan berlebih
dikompensasi oleh aliran limfatik yang bekerja
lebih keras guna membebaskan jaringan
interstisial dari cairan. Di tahap ini, cairan
belum tertimbun karena peran pembuluh
limfatik.
Tahap kedua : aliran limfatik sudah tidak bisa
mengkompensasi cairan berlebih sehingga
timbul edema pada perihiler paru, mengelilingi
bagian bronkiolus dan pembuluh darah besar
paru, sehingga menimbulkan gambaran khas
garis kerley B dan peribronchial cuffing.
Tahap ketiga terbagi menjadi 2.
Pada tahap 3A: akumulasi cairan bertambah banyak
hingga menimbulkan terkumpulnya cairan di
interstisial dinding alveolus di daerah perifer paru.
pada tahap 3B: akumulasi cairan di dinding alveolus
tidak dapat terbendung lagi dan akhirnya mulai masuk
‘membanjiri’ ruang alveolus yang seharusnya terisi
udara, sehingga memunculkan pola gambaran
patognomonik berupa konsolidasi berbentuk ground
glass opacification atau bat-wing
appearance pada rontgen thorak. Pada tahap ini,
pertukaran gas sudah mulai terganggu dan perlu
segera dilakukan evakuasi cairan dari paru
PEMERIKSAAN FISIK
RADIOLOGIS
LABORATORIUM
EKG
Dapat ditemukan frekuensi napas yang
meningkat, dilatasi alae nasi, akan terlihat
retraksi inspirasi pada sela interkostal dan fossa
supraklavikula yang menunjukkan tekanan
negative intrapleural yang besar dibutuhkan
pada saat inspirasi. Pemeriksaan pada paru akan
terdengar ronki basah kasar setengah lapangan
paru atau lebih, sering disertai wheezing.
Pemeriksaan jantung dapat ditemukan
protodiastolik gallop, bunyi jantung II pulmonal
mengeras, dan tekanan darah dapat meningkat
Pada foto thorax menunjukkan hilus yang
melebar dan densitas meningkat disertai
tanda bendungan paru, akibat edema
interstitial atau alveolar.
- Analisis gas darah pO2 rendah, pCO2 mula-
mula rendah, kemudian hiperkapnia.
- Enzim kardiospesifik meningkat jika
penyebabnya infark miokard.
- Darah rutin, ureum, kreatinin, elektrolit,
urinalisis, enzim jantung (CKCKMB, Troponin
T) diperiksa.
Pemeriksaan EKG bias normal atau seringkali
didapatkan tanda-tanda iskemia atau infark
pada infark miokard akut dengan edema paru.
Pasien dengan krisis hipertensi gambaran
elektrokardiografi biasanya menunjukkan
gambaran hipertrofi ventrikel kiri. Pasien
dengan edema paru kardiogenik tetapi yang
noniskemik biasanya menunjukkan gambaran
gelombang T negative yang lebar dengan QT
memanjang yang khas, dimana akan membaik
dalam 24 jam setelah klinis stabil dan
menghilang dalam 1 minggu
ARDS (ACUTE RESPIRATORY
DISTRESS SYNDROME)
GAGAL NAFAS AKUT
KEMATIAN
MEDIS
KEPERAWATAN
1. Pemberian oksigen tambahan
2. Farmakoterapi
- DIURETIK SEPERTI FUROSEMIDE,
BUMETAMIDE DAN DIURIL (SEBAGAI
PENGGANTI FUROSEMIDE)
- DIGITALIS SEPERTI DIGOKSIN,
NITROGLISERIN, NITROPRUSID
- AMINOFILIN
3. Pemasangan Indelwing catheter atau folley
catheter
4. Intubasi endotrakeal dan ventilasi mekanik
5. Trombolitik atau revaskularisasi pada pasien
infark miokard
6. Operasi pada komplikasi akut infark miokard,
seperti regurgitasi, VSD dan ruptur dinding
ventrikel
7. Pemantauan hemodinamika invasif
8. Pemantauan hemodinamika
1) Berikan dukungan psikologis a) Menemani pasien b) Berikan
informasi yang sering, jelaskan tentang apa yang sedang
dilakukan untuk mengatasi kondisi dan apa makna respons
terhadap pengobatan
2) Atur posisi pasien. Pasien diposisikan dalam posisi tegak,
dengan tungkai dan kaki dibawah, sebaiknya kaki
menggantung disisi tempat tidur, untuk membantu arus balik
vena ke jantung. Posisi penderita didudukkan 60-90 untuk
memperbaiki ventilasi walaupun terdapat hipotensi (posisi 1/2
duduk)
3) Auskultasi paru
4) Observasi hemodinamik non invasive/ tanda-tanda vital
(tekanan darah, nadi, frekuensi napas, tekanan vena jugularis)
5) Pembatasan asupan cairan pada klien.
6) Monitor intake dan output cairan tubuh klien
PENGKAJIAN
Identitas : Nama, umur, jenis kelamin,
pekerjaan,pendidikan,agama
dan alamat.
Keluhan Utama: Sesak nafas
Riwayat Penyakit Sekarang: nyeri dada, sesak.
Riwayat Penyakit Dahulu: Predileksi
penyakit sistemik
Riwayat Penyakit Keluarga: keluarga yang
mengalami penyakit yang sama, penyakit
jantung, lainnya dan DM.
Tingkat Pengetahuan Pasien dan Keluarga :
Ditanya tentang seberapa jauh pengetahuan
pasien dan keluarga tentang penyakitnya.
Faktor Resiko : Apakah penderita merokok
atau minum – minuman keras, kebiasaan makan
- makanan berlemak atau sering mengkonsumsi
daging.
Riwayat Sosial Ekonomi : Tanyakan
tentang profesi pasien dan usaha pertolongan
bila ada keluarga yang sakit
Riwayat spiritual: Tanyakan tentang
kepercayaan yang dianut
Riwayat alergi: Tanyakan apakah anda alergi
makanan, obat ,hal ini berhubungan dengan diit
dan obat-obatan.
a. Bersihan jalan nafas tidak efektif berhubungan dengan
batuk berbuih
b. Pola napas tidak efektif berhubungan dengan dyspnea
c. Penurunan curah jantung berhubungan dengan O2
menurun pada pembuluh darah
d. Gangguan pertukaran gas berhubungan dengan
akumulasi cairan pada alveoli
e. Risiko ketidakseimbangan cairan berhubungan dengan
peningkatan tekanan kapiler
f. Hipertermi berhubungan dengan peradangan pada
bronkus
g. Intoleransi aktivitas berhubungan dengan hipoksemia
dan hiperkapnia
TERIMA KASIH
Anda mungkin juga menyukai
- Laporan Pendahuluan Dan Konsep Asuhan KeperwatanDokumen35 halamanLaporan Pendahuluan Dan Konsep Asuhan KeperwatanHapusBelum ada peringkat
- Lapkas Bronkiektasis - HafidzDokumen27 halamanLapkas Bronkiektasis - Hafidzhafidz qadriBelum ada peringkat
- Presentasi UR Casemix-GP Februari 22Dokumen43 halamanPresentasi UR Casemix-GP Februari 22Roy Sandy PermanaBelum ada peringkat
- OK ANALISA SINTESA Relaksasi Nafas Dalam Nyeri PADA CA SERVIKS REVISIDokumen5 halamanOK ANALISA SINTESA Relaksasi Nafas Dalam Nyeri PADA CA SERVIKS REVISIRizkaBelum ada peringkat
- Tuberculosis ParuDokumen3 halamanTuberculosis ParuRitma WindartiBelum ada peringkat
- ASKEPDokumen1 halamanASKEPDenisa Hanesti PratamaBelum ada peringkat
- AloDokumen10 halamanAloVida WahyuniBelum ada peringkat
- LP SepsisDokumen32 halamanLP SepsisAlpi Anor100% (1)
- Leaflet Batuk Efektif-WiwinDokumen2 halamanLeaflet Batuk Efektif-WiwinWiwin SuwartiniBelum ada peringkat
- Lampiran, Klasifikasi Pasien Berdasarkan Derajat Ketergantungan (Manajemen Keperawatan)Dokumen8 halamanLampiran, Klasifikasi Pasien Berdasarkan Derajat Ketergantungan (Manajemen Keperawatan)Anonymous 4IaxCFBelum ada peringkat
- Sak SepsisDokumen6 halamanSak SepsisSyamsul PutraBelum ada peringkat
- Acute Lung Oedema (ALO)Dokumen15 halamanAcute Lung Oedema (ALO)Devi Ypratiwi22Belum ada peringkat
- Leaflet PDFDokumen2 halamanLeaflet PDFwahyu adindaBelum ada peringkat
- LP Anak BPDokumen51 halamanLP Anak BPtetyBelum ada peringkat
- Sak BPHDokumen23 halamanSak BPHNhur Aini100% (1)
- Leaflet AnakDokumen3 halamanLeaflet AnakEvita Sari CahayaniBelum ada peringkat
- Patmek DiareDokumen2 halamanPatmek DiareAgli AdhityaBelum ada peringkat
- Laporan Pendahuluan HipertensiDokumen21 halamanLaporan Pendahuluan HipertensiFitri HervianaBelum ada peringkat
- Interpretasi AGDA (2022)Dokumen28 halamanInterpretasi AGDA (2022)amanda fairuzBelum ada peringkat
- Akut Miokard InfarkDokumen22 halamanAkut Miokard InfarkragilastitiBelum ada peringkat
- Initial Assessment Dan PengelolaannyaDokumen8 halamanInitial Assessment Dan PengelolaannyanovialbarBelum ada peringkat
- LP BSN (Dispnea)Dokumen9 halamanLP BSN (Dispnea)rickyBelum ada peringkat
- Hepatitis BDokumen15 halamanHepatitis BAgape AnggaraBelum ada peringkat
- Luh Nita Noviantari - LP CAPDokumen22 halamanLuh Nita Noviantari - LP CAPSintya Melinika DewiBelum ada peringkat
- TBC - AgungDokumen53 halamanTBC - AgungAgung Firmansyah SumantriBelum ada peringkat
- Refka 8Dokumen22 halamanRefka 8Haifa AzzahraBelum ada peringkat
- Gagal JantungDokumen94 halamanGagal JantungagungBelum ada peringkat
- Edema Paru AkutDokumen21 halamanEdema Paru AkutManayu WidaswariBelum ada peringkat
- Woc BBLRDokumen1 halamanWoc BBLRElly KinasihBelum ada peringkat
- LP Stemi+fibrinolitikDokumen26 halamanLP Stemi+fibrinolitikKiki DwilestariBelum ada peringkat
- Tinjauan Pustaka Pneumonia 4Dokumen19 halamanTinjauan Pustaka Pneumonia 4Ahmad FauziBelum ada peringkat
- Deteksi HipoksemiaDokumen5 halamanDeteksi Hipoksemiaagla3ryBelum ada peringkat
- LP Gagal Jantung Umi Kulsum FikDokumen31 halamanLP Gagal Jantung Umi Kulsum FikRizqie JayantikaBelum ada peringkat
- Abses ParuDokumen5 halamanAbses ParukoplakmanBelum ada peringkat
- Sak HydrocephalusDokumen7 halamanSak HydrocephalusYuda PrasetyaBelum ada peringkat
- Laporan Kasus Paru - CAPDokumen56 halamanLaporan Kasus Paru - CAPLiqqa Muqita SupriadiBelum ada peringkat
- Gagal NafasDokumen33 halamanGagal NafasEvi maryatiBelum ada peringkat
- LP Edema Paru & CAPDokumen33 halamanLP Edema Paru & CAPMahfuz AzianoorBelum ada peringkat
- Makalah Kabin Bertekanan PespurDokumen9 halamanMakalah Kabin Bertekanan PespurFajar ShodiqBelum ada peringkat
- LP Kista EndometriumDokumen21 halamanLP Kista EndometriumPers DenkesBelum ada peringkat
- BST Limfadenopati ColiDokumen8 halamanBST Limfadenopati ColiEzra AyrtonBelum ada peringkat
- Hipotesis SesakDokumen2 halamanHipotesis SesakIvana Putri OktaviaBelum ada peringkat
- LP Ulfa PneumoniaDokumen10 halamanLP Ulfa PneumoniaUlfa RahmiBelum ada peringkat
- Askep Pneumonia Pada AnakDokumen4 halamanAskep Pneumonia Pada AnakTajulFudhariBelum ada peringkat
- Algoritma Syok AnafilaktikDokumen2 halamanAlgoritma Syok AnafilaktikTriPuspitaNirmalaIriantoBelum ada peringkat
- Patofisiologi ALODokumen24 halamanPatofisiologi ALOClaudia Eunike LangiBelum ada peringkat
- Askep KMB - AppDokumen51 halamanAskep KMB - AppSofia Agus SudarmantoBelum ada peringkat
- Abortus LeafletDokumen2 halamanAbortus LeafletIra SeptianaBelum ada peringkat
- LP Ventilator PitraDokumen19 halamanLP Ventilator Pitrabunga nurcahayBelum ada peringkat
- LP Hipertensi Sdki CompressDokumen20 halamanLP Hipertensi Sdki CompressIda MariyanaBelum ada peringkat
- Modul Bronkitis AkutDokumen5 halamanModul Bronkitis AkutBelajar PintarBelum ada peringkat
- Komplikasi SirosisDokumen3 halamanKomplikasi Sirosisflorensia larumpaaBelum ada peringkat
- Soal Pre Dan Post Test GastroenteritisDokumen6 halamanSoal Pre Dan Post Test Gastroenteritislinda putriBelum ada peringkat
- Perdarahan Saluran Cerna AtasDokumen30 halamanPerdarahan Saluran Cerna AtasDwi GunawanBelum ada peringkat
- Stiker InfusDokumen1 halamanStiker InfusNoviBelum ada peringkat
- Critical Appraisal IndividuDokumen16 halamanCritical Appraisal IndividuDanik Juga SyekherBelum ada peringkat
- AGDDokumen9 halamanAGDYovan PrakosaBelum ada peringkat
- LP EdemaDokumen16 halamanLP EdemaGust TamanBelum ada peringkat
- LP AloDokumen8 halamanLP Alowinda yunitaBelum ada peringkat
- LP Alo IcuDokumen22 halamanLP Alo IcuDwi UtamiBelum ada peringkat
- PTKP KaryawanDokumen11 halamanPTKP Karyawanarbi brawijayaBelum ada peringkat
- Kompetensi HR Menghadapi Masa DepanDokumen2 halamanKompetensi HR Menghadapi Masa Depanarbi brawijayaBelum ada peringkat
- Bahan Sosialisasi THR 2022 - Dir. Bina RiksaDokumen20 halamanBahan Sosialisasi THR 2022 - Dir. Bina Riksaarbi brawijayaBelum ada peringkat
- Od - Organization DevelopmentDokumen22 halamanOd - Organization Developmentarbi brawijayaBelum ada peringkat
- Talenta - Ebook - Panduan Mudah Menghitung GajiDokumen36 halamanTalenta - Ebook - Panduan Mudah Menghitung Gajiarbi brawijayaBelum ada peringkat
- Proposal TDI HypnotherapyDokumen7 halamanProposal TDI Hypnotherapyarbi brawijayaBelum ada peringkat
- Job Offer - AFSANTI SETIYANINGSIHDokumen3 halamanJob Offer - AFSANTI SETIYANINGSIHarbi brawijayaBelum ada peringkat
- Preview Marketing StrategyDokumen38 halamanPreview Marketing Strategyarbi brawijayaBelum ada peringkat
- Rundown Acara Event Akre 1Dokumen3 halamanRundown Acara Event Akre 1arbi brawijayaBelum ada peringkat
- EKG ACS 22 BrawijayaDokumen26 halamanEKG ACS 22 Brawijayaarbi brawijayaBelum ada peringkat
- Materi Acls Brawijaya - Dr. MutiaraDokumen24 halamanMateri Acls Brawijaya - Dr. Mutiaraarbi brawijayaBelum ada peringkat
- Penyelesaian IrDokumen14 halamanPenyelesaian Irarbi brawijayaBelum ada peringkat
- Dasar EKG 22 BrawijayaDokumen54 halamanDasar EKG 22 Brawijayaarbi brawijayaBelum ada peringkat
- Cardiac Arrest & Post Cardiac Arrest Management - Ns. AwaludinDokumen56 halamanCardiac Arrest & Post Cardiac Arrest Management - Ns. Awaludinarbi brawijayaBelum ada peringkat
- Tess A 11 02 2022Dokumen1 halamanTess A 11 02 2022arbi brawijayaBelum ada peringkat
- Form 3 BPJS KESDokumen1 halamanForm 3 BPJS KESarbi brawijayaBelum ada peringkat