Referat Tumor Jinak Pada Kulit
Diunggah oleh
missbasooniesHak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Referat Tumor Jinak Pada Kulit
Diunggah oleh
missbasooniesHak Cipta:
Format Tersedia
TUMOR JINAK PADA KULIT
PENDAHULUAN DEFINISI Tumor adalah sebutan atau istilah umum untuk lesi solid yang ditandai dengan pertumbuhan abnormal sel maupun jaringan yang terlihat sebagai pembengkakan.1 Tumor berbeda dengan kanker. Tumor dapat berupa tumor jinak, dan maligna (ganas), dimana kanker merupakan definisi dari sebuah maligna atau keganasan. 1 Tumor jinak kulit merupakan benjolan pada kulit yang bersifat jinak, tidak berhubungan dengan keganasan kulit yang berdiferensiasi normal, pertumbuhannya lambat dan ekspansif dengan mendesak jaringan normal disekitarnya. Tumor kulit dapat berkembang dari struktur histologis yang menyusun kulit seperti epidermis, jaringan ikat, kelenjar, otot, dan elemen-elemen saraf. 2 Tumor ini sering ditemukan, diantara tumor-tumor yang biasa didapatkan pada manusia. Oleh karena perkembangan tumor kulit dapat dilihat dan diraba sejak permulaan, tumor jinak yang berkembang di kulit ini jarang menyebabkan gangguan fungsi, karena sebagian besar diangkat dengan alasan estetik dan menghindari terjadinya keganasan. 2 Tumor jinak di muka yang paling sering ditemukan ialah nevus pigmentosus (tahi lalat). Tahi lalat yang memerlukan perhatian untuk dianjurkan lebih cepat pengangkatannya ialah bila ditemukan di mukosa (bibir, mata) dan daerah-daerah tertentu misalnya ujung hidung, lipatan nasolabial atau batas antara kulit dan mukosa. 2 Tumor jinak yang lain ialah xantelasma, siringoma, adenoma sebaseum, trikoepitelioma, keratosis seboroik, skin tag, kista, limfangioma, keratoakantoma, dermatofibroma, keloid, granuloma piogenikum dan hemangioma. Tumor jinak ini umumnya dengan tindakan bedah skalpel akan menghasilkan sikatriks yang secara kosmetik memuaskan.2,3
ETIOLOGI Tumor kulit dapat terjadi karena: 1. Faktor eksternal
Sering terpapar sinar matahari Terpapar sinar X-ray dan radionuklir dalam waktu lama Pemakaian bahan-bahan kimia seperti arsen, berilium, cadmium, merkuri, plumbum, dan berbagai logam berat lainya
Adanya jaringan parut yang luas dan lama. Misalnya jaringan parut akibat luka bakar.4
2. Faktor internal
Imunitas rendah Genetik Hormonal Ras, banyak terjadi pada kulit putih. 4
PERTUMBUHAN SEL TUMOR Neoplasma jinak tumbuh hanya lokal saja terbatas pada organ tempat asal timbul, tidak mengadakan metastasis. Tumbuh secara ekspansif, dengan mendesak jaringan normal disekitarnya. Sel-sel jaringan sekitarnya yang terdesak itu menjadi pipih dan membentuk kapsul yang membungkus tumor. Batas antara tumor dan jaringan sekitarnya tegas. Pertumbuhan umumnya pelan dalam waktu tahunan dan tidak mengalami regresi atau pengecilan. 4 Tumor disebabkan oleh mutasi DNA di dalam sel. Akumulasi dari mutasimutasi tersebut menyebabkan munculnya tumor. Sebenarnya sel memiliki mekanisme perbaikan DNA (DNA repair) dan mekanisme lainnya yang menyebabkan sel merusak dirinya dengan apoptosis jika kerusakan DNA berat. Apoptosis adalah proses aktif kematian sel yang ditandai dengan pembelahan DNA kromosom,
kondensasi kromatin, serta fragmentasi nucleus dan sel itu sendiri. Mutasi yang menekan gen untuk mekanisme tersebut biasanya dapat memicu terjadinya kanker. 4 Penuaan menyebabkan lebih banyak mutasi DNA. Ini berarti angka kejadian tumor meningkat kuat sejalan dengan penuaan. Hal ini bermakna orang tua yang menderita tumor, kebanyakan tumor ini merupakan tumor ganas. 4
GEJALA KLINIS Tumor jinak yang sangat beragam, dan mungkin tanpa gejala atau dapat menyebabkan gejala tertentu, tergantung pada lokasi anatomi atau jenis jaringan. 4 Gejala atau efek patologis dari beberapa tumor jinak meliputi:
Perdarahan atau kehilangan darah menyebabkan anemia Tekanan atau desakan tumor menyebabkan sakit atau disfungsi Perubahan kosmetik Gatal Gangguan hormon Obstruksi saluran tubuh Kompresi dari pembuluh darah atau organ vital. 4 Tumor jinak jarang mengganggu keadaan umum pasien dan jarang
menimbulkan kematian kecuali tumor itu sendiri timbul pada organ vital atau endokrin. 4 Keadaan umum dan penampilan penderita tumor jinak kulit pada umumnya baik. Ciri-ciri fisik tumor jinak pada kulit secara umum menunjukkan gambaran sebagai berikut: Bentuk teratur, meliputi: bulat, oval, polipoid Batas tegas Tidak ada infiltrasi atau melekat dengan organ atau jaringan sekitarnya Tumbuh terbatas lokal saja, tidak menyebar Vaskularisasi normal. 4
Pada referat ini, adapun jenis tumor jinak yang akan dibahas terbatas pada : nevus pigmentosus, xanthelasma, siringoma, keratosis seboroik, skin tag, limfangioma, hemangioma, keloid, granuloma piogenikum, fibroma molle dan neurofibromatosis.
JENIS TUMOR JINAK KULIT 1. NEVUS PIGMENTOSUS Sinonim : Nevus sebasea, nevus sebaseus linearis, hyperplasia kelenjar sebasea congenital, hamartoma kelenjar sebasea, adenoma sebasea sirkumskripta, pilo syringe sebaseus nevi, nevus organois dan nevus epiteliomatosus sebaseus kapitis.
Definisi : Nevus pigmentosus merupakan tumor jinak yang tersusun dan sel-sel nevus.4 Kelainan kulit yang disertai dengan pigmentasi merupakan masalah yang banyak ditemukan di klinik, salah satunya adalah nevus pigmentosus. Hampir setiap orang mempunyai nevus, sedangkan nevus yang mengalami perubahan mempunyai risiko 400 kali lebih tinggi untuk menjadi ganas. 5
Etiologi : Sel-sel nevus kulit berasal dari neural crest, sel-sel ini membentuk sarang-sarang kecil pada lapisan sel basal epidermis dan pada zona taut dermoepidermal. Sel-sel ini membelah dan masuk dermis dan membentuk sarang-sarang pada dermis. 4
Manifestasi Klinik : Nevus pigmentosus dapat terjadi di semua bagian kulit tubuh, termasuk membrana mukosa dekat permukaan tubuh. Lesi dapat datar, papuler. atau papilomatosa, biasanya berukuran 24 mm. namun dapat bervariasi dari sebesar peniti sampai sebesar telapak tangan. Pigmentasinya juga bervariasi dari warna kulit sampai coklat kehitaman. 4
Nevus pigmentosus kongenital merupakan nevus yang terdapat sejak lahir atau timbul beberapa bulan setelah kelahiran. Menurut ukurannya dapat dibagi menjadi 3 kelompok : lesi kecil bila diameter nevus lebih kecil dari 1,5 cm sampai dengan 20 cm, dan lesi luas (giant) bila bergaris tengah lebih dari 20 cm. 4
Gambar 1. Nevus Pigmentosus (gambar diambil dari dermis.org)
SINDROM NEVUS EPIDERMAL Sindrom nevus epidermal (SNE) atau disebut juga organois nevus phakomatosis, Schimmelpenning, sindrom Feuerstein dan Mini serta sindrom Solomon merupakan suatu sindrom kongenital didapat yang diturunkan secara autosomal dominan. Penyakit ini ditandai adanya kelainan kulit berupa nevus epidermal yang berhubungan dengan berbagai kelainan pada sistem organ lain yaitu susunan saraf pusat, skeletal, kardiovaskular, mata dan urogenital. 4 Penyebab SNE belum diketahui dengan pasti, namun diduga karena adanya kesalahan migrasi dan perkembangan jaringan embrionik atau terjadinya kesalahan pada proses pemisahan ektoderin dari neural tube. 4 Penyakit ini lebih sering disertai dengan kelainan skeletal, saraf dan mata. Kelainan skeletal ditemukan pada 15-70% pasien, kelainan neurologik ditemukan pada 15-50% pasien dan kelainan mata ditemukan pada 9-30% pasien. Sindrom nevus epidermal merupakan suatu kasus yang jarang ditemukan. Angka
kejadiannya hanya 16% dari seluruh kasus nevus epidermal. Penyakit ini dapat ditemukan sejak lahir hingga usia 40 tahun dengan perbandingan yang sama antara laki-laki dan perempuan. 4 Secara histopatologi dikenal nevus junctional, nevus compound dan nevus dermal. Seperempat sampai sepertiga kasus melanoma maligna dikatakan berasal dari nevus pigmentosus. Tipe nevus penting diketahui untuk menentukan prognosis. Dari ketiga tipe nevus, dikatakan bahwa nevus junctional lebih mempunyai potensi untuk menjadi ganas. 4
Gambar 2 dan 3. Nevus junctional dan nevus compound (gambar diambil dari dermaamin.com dan dermpedia.org) Pemeriksaan histopatologi selain memerlukan waktu, juga tidak semua pasien setuju untuk dibiopsi. Pada keadaan biopsi tidak dapat dilaksanakan, diperlukan suatu cara untuk lebih mendekati diagnosis histopatologi berdasarkan hal tersebut maka dikembangkan alat yang disebut surface microscopy dengan menggunakan tehnik mikroskop epiluminesen. Tehnik ini non invasive yang memungkinkan untuk melihat secara in vivo gambar histomorfologi kulit dan memberikan harapan bagi para klinis untuk membuat diagnosis kelainan pigmentasi kulit secara lebih akurat. Apabila gambaran klinis nevus bisa dipertajam dengan tehnik epiluminesen, maka banyak manfaat yang akan didapat.4
Gambar 4. Gambaran histopatologis nevus pigmentosus
Diagnosis Banding : Melanoma maligma, nevus biru, nevus sel epiteloid dan atau nevus spindel. KSB berpigmen, Histiositoma, Keratosis seboroik berpigmen. 2,4
Pengobatan : Pada umumnya tidak diperlukan pengobatan. Namun bila menimbulkan masalah secara kosmetik, atau sering terjadi iritasi karena gesekan pakaian, dapat dilakukan bedah eksisi. Bila ada kecurigaan ke arah keganasan dapat dilakukan eksisi dengan pemeriksaan histopatologi. 2,4
Prognosis: Pada umumnya baik. Tetapi pada nevus junctional dan nevus compound harus mendapat perhatian karena ada kemungkinan berubah menjadi ganas. 2,4
2. XANTHELASMA Bentuk ini adalah bentuk yang paling sering ditemukan diantara xantoma, terdapat pada kelopak mata, khas dengan papula/plak yang lunak memanjang berwarna kuning-oranye, biasanya pada kantus bagian dalam. Khas juga, panjang lesi 2-3 cm dan biasanya simetris, yang condong menetap, berlanjut, multiple dan bersatu. Seringkali xantelasma disertai dengan tipe xantoma yang
lain, tetapi umumnya berdiri sendiri. 6,7 Kelainan ini terlihat pada umur pertengahan. Biasa ditemukan pada wanita yang menderita penyakit hati dan bilier. Xantelasma juga dapat terlihat pada bermacam hiperlipoproteinemia familier, teristimewa pada hiperkolesterolemia. Juga biasa ditemukan pada xantoma planum generalisata, penyakit obstruksi hepar miksedema, diabetes fitosterolemia. 6,7
Gambar 5 dan 6. Xanthelasma (gambar diambil dari dermatlas.med.jhmi.edu)
Diagnosis : Diagnosis klinik xantoma primer sangat khas. Pada pemeriksaan ditemukan makula, papula, plak atau nodula yang berwarna kekuning-kuningan dan pada anamnesa ditemukan adanya anggota keluarga menderita penyakit yang sama atau familier. 6,7 Disamping tanda dan gejala klinis yang khas, untuk pengobatan perlu dilakukan pemeriksaan laboratorium seperti pemeriksaan total kolesterol, trigliserida, HDL dan LDL kolesterol dan total lipid untuk menetapkan diagnosis berdasarkan pembagian Frederickson dan Parker. 6,7
Pengobatan : Pengobatan yang berhasil pada xantelasma hanya pembedahan. Pengobatan juga berhasil dengan fulgurasi, kauter dengan asam triklorasetik, laser CO2 dan cara lainnya. Semua pengobatan ini tidak menjamin bahwa tidak akan timbulnya lesi
yang baru. Pada xantoma yang lain dapat diobati secara simptomatis, jika xantomanya terlalu besar dan mengganggu dapat dilakukan operasi ekstirpasi.6 Terapi obat dan makanan juga dilakukan, untuk menjaga agar penyakit jangan sampai berlanjut ke tingkat yang lebih parah atau fatal. Terapi yang ideal adalah terapi genetik. Terapi makanan dan obat disesuaikan dengan klasifikasi hiperlipoproteinemia yang dikemukakan oleh Frederickson dan Parker yaitu : Pada tipe I Frederickson, makanan yang diberikan rendah lemak dan obat asam nikotinar. Tipe 2a dan 2b dan tipe 3, makanan yang diberikan harus rendah kalori, rendah karbohidrat, rendah alkohol, rendah kolesterol, lemak tidak jenuh dan rendah lemak jenuh. Obat yang diberikan klofibrat, kholestiramin, kolestipol, klofibrat, gemfibrosil. Pada tipe 4 dan 5 makanan yang diberikan rendah kalori, rendah karbohidrat, rendah lemak dan rendah alkohol. Obat yang diberikan gemfibrosil dan klofibrat. Pada tipe campunan dianjurkan makanan rendah kolesterol, lemak tak jenuh, rendah kalori. Obat yang tersebut di atas dapat diberikan. 6
3. SIRINGOMA Siringoma adalah tumor jinak adenoma duktus kelenjar ekrin intraepidermis dan digolongkan dalam less mature tumors. Terdapat 2 bentuk klinis, namun ada sumber lain yang membaginya menjadi 3 kelompok yaitu : Siringoma periorbital (Periorbital Syrigoma) Siringoma eruptif (Eruptive syringoma, Eruptive hidradenoma, Disseminated syringoma) Varian lain : bentuk linear unilateral atau distribusi nevoid, terbatas linear, terbatas pada scalp, terbatas pada vulva, terbatas pada ekstremitas distal, lichen-planus like, tipe milia (milia like). 2,8
Gejala Klinis : Bentuk klinis tersering atau pada umumnya ialah bentuk periorbital, dan tempat predileksi tersering timbul di periorbita inferior, kelopak mata bagian bawah. Lebih banyak dijumpai pada wanita dibanding pria, dengan awitan usia tersering ialah pubertas, namun pendapat lain menyebutkan dapat timbul pada kelompok usia manapun dan dekade 2 dan 3 adalah kelompok usia yang paling umum dijumpai. Gambaran klinis lesi adalah papul-paul datar lunak/padat lunak, diameter 1-2mm/2-3mm, dengan warna umumnya seperti warna kulit (skin colored) atau sedikit kekuningan tapi dapat pula agak merah muda atau bahkan kecoklatan, yang tersebar khususnya didaerah kelopak mata, leher, serta dapat pula dalam bentuk generalisata yaitu pada dada, daerah epigastrik atau abdomen dan bahkan pula di daerah penis, vulva serta jari-jari tangan. 2,7,8,9
Gambar 7. Siringoma (diambil dari mrcophth.com)
Diagnosis Banding : Diagnosis banding klinis yang tersering ialah milia, kemudian dapat juga angiofibroma atau hyperplasia sebasea, xanthoma eruptif, hidrostoma dan akne vulgaris. 2,8
Histopatologi : Gambaran histopatologis siringoma ialah ditemukannya sejumlah besar duktus kecil dalam stroma fibrosa dengan dinding terdiri dari 2 baris sel epitel yang pada banyak kasus sel-sel tersebut pipih atau gepeng, Kadang-kadang sel-sel epitel pada baris dalam tampak berongga (vacuolated). Lumen duktus mengandung debris amorfik. Juga ditemukan adanya epitel strand yang solid dan basofilik diluar duktus. Kadang-kadang dekat epidermis dijumpai kista duktus yang didalam luminanya dipenuhi dengan keratin dan dibatasi dengan sel-sel yang mengandung granula keratohialin. Kista keratin ini menyerupai milia dan terkadang mengalami ruptur sehingga menimbulkan reaksi benda asing. Dalam keadaan jarang, sel-sel tumor tampak seperti clear cells sebagai akibat akumulasi glikogen. Untuk memastikan asal tumor yaitu diferensiasi ekrin dapat dibuktikan dengan pemeriksaan imunohistokimiawi.2,8
Gambar 8. Histopatologi siringoma (diambil dari Dermnet.com)
Pengobatan : Pengobatan pilihan adalah destruksi tumor, antara lain dengan cara kuretase, dapat pula dilakukan kauterisasi kimiawi, elektrodesikasi dan laser CO2 defocused beam. Beberapa teknik pengobatan siringoma belakangan ini banyak dikembangkan antara lain elektrodesikasi dengan menggunakan short burst high frequency low voltage intralesional dengan memakai elektroda jarum halus atau jarum epilasi, atau scanned CO2 laser dan kombinasi laser CO2 vaporisasi
dengan aplikasi asam trikloroasetat 50 memberikan hasil yang cukup memuaskan, tanpa jaringan parut dan bebas lesi 24 bulan hingga 4 tahun. Yang utama dalam pengobatan siringoma ini adalah memberi keyakinan pada penderita bahwa kelainan ini tidak membahayakan sehingga tidak diperlukan tindakan agresif bila kelainannya masih sedikit. 8
4. KERATOSIS SEBOROIKA Keratosis seboroika adalah tumor jinak kulit yang berasal dari proliferasi epidermis dan keratin yang menumpuk di atas permukaan kulit sehingga memberikan gambaran yang menempel dan sering dijumpai pada orang tua berusia 40-50 tahun keatas, terutama yang berkulit putih. 2,4
Etiologi : Etiologi tidak diketahui pasti, diduga ada kecenderungan familial dan diturunkan secara autosomal dominan. Beberapa pendapat mengklasifikasikannya seperti nevus epidermal stadium lanjut karena memiliki gambaran klinis dan histologist yang sama. Keratosis seboroika dapat merupakan komponen dari sindroma LeserTrelat yang banyak dan cepat berkembang, disertai gatal, keganasan pada saluran cerna, leukemia dan limfoma. 4,9
Gejala Klinis : Keratosis seboroika biasanya dimulai dengan lesi datar berwarna coklat muda sampai tua, berbatas tegas dengan permukaan licin seperti lilin atau hiperkeratotik dan bisa mengelupas berulangkali. Diameter lesi bervariasi biasanya antara beberapa millimeter sampai 3 cm. lama kelamaan lesi akan menebal dan member gambaran yang khas yaitu menempel (stuck on) pada permukaan kulit. Lesi yang telah berkembang penuh sering tampak mengalami pigmentasi yang gelap dan tertutup oleh skuama berminyak. Bentuk klinis yang lain berupa nodul soliter berwarna coklat kehitaman dengan tumpukan keratin. Bentuk seperti papul kecil
bertangkai biasanya pada leher dan daerah aksila. Predileksi pada daerah seboroika yaitu dada, punggung, perut, wajah dan leher. 4,9 Makna klinis dari penyakit ini adalah bersifat kosmetik (gangguan penampilan) dan juga mungkin mengacaukan dengan lesi yang mungkin membahayakan / keganasan. 4,9
Histopatologis : Epidermis mengalami hiperkeratosis, akantosis dan papilomatosis dengan batas bawah tumor terletak segaris dengan epidermis normal. Epidermis yang mengalami akantosis memperlihatkan pola seluler yang terorganisasi dengan baik, terutama proliferasi sel basal dengan keratin. Pada lembaran akantotik juga dijumpai peningkatan melanosit dan pigmen yang bervariasi. 4,9
Gambar 9 dan 10. Keratosis Seboroik dan histopatologisnya (diambil dari fromyourdoctor.com dan biomedcentral.com)
Diagnosis Banding : Melanoma maligna, epitelioma sel basal berpigmen dan nevus pigmentosus. Gambaran pembeda utama adalah bahwa keratosis seboroika hampir selalu ditutupi oleh suatu penutup keratin yang dapat dilepaskan dengan kuku tangan. 4,9
Pengobatan : Karena letaknya yang superfisial, keratosis seboroika mudah dihilangkan dengan kuretase, elektrodesikasi, eksisi, dermabrasi, bedah beku dengan nitrogen selama 15-25 detik dan laser. 4,9 Prognosis : umumnya baik, lesi tidak pernah berubah menjadi ganas. 4
5. SKIN TAG Sinonim : acrochordon, cutaneous papilloma, soft warts, fibroma durum, fibroma molle, cutis pendula, fibroepitelial polip, fibroma pendularis, soft fibroma. 4 Diantara sekian banyak tumor jinak kulit, salah satu tumor jinak kulit yang sering ditemukan adalah skin tag. Skin tag adalah tumor jinak kulit yang berasal dari jaringan ikat. Banyak didapatkan pada usia pertengahan dan orang tua, umumnya pada wanita. Faktor penyebab yang pasti dari kelainan ini belum diketahui. Factor predisposisi antara lain obesitas dan kehamilan. Kelainan ini sering pada daerah intertriginosa (aksila, inframammae, lipat paha) tetapi pada umumnya di daerah leher. 4
Gambar 11. Skin Tag (diambil dari medicinenet.com)
Gejala Klinis : Pada gambaran klinis didapatkan bentuk lesi bulat/oval, bertangkai, biasanya melekat pada dasar kulit, lunak tidak elastis dengan ukuran <1,0mm sampai >10mm, berwarna kuning kecoklatan atau merah daging. 4
Histopatologi : Ditemukan epidermis tipis, lapisan sel basal rata dan kadang mengalami hiperpigmentasi. 4
Diagnosis Banding : Keratosis seboroik, nevus melanosit, moluskum kontagiosum, colored dermal nevocyric nevi. 4
Pengobatan : Pengobatan yang paling mudah dan tanpa anestesi adalah dengan scissor snip excision. Lesi kecil dapat diterapi dengan elektrodesikasi atau cryotherapy. Untuk lesi yang >. 2cm, harus dieksisi. Kadang-kadang dapat terjadi resolusi spontan, tetapi biasanya menetap dalam waktu lama kecuali jika mendapat pengobatan. 4
6. LIMFANGIOMA Definisi : Limfangioma merupakan maltransformasi pembuluh limfatik yang biasanya terjadi setelah lahir, secara klinis dan histopatologi diklasifikasikan menjadi 3 bentuk : Limfangioma sirkumskripta lokalisata (limfangioma simpleks) Limfangioma sirkumskripta (tipe klasik) Limfangioma kavernosa10
Epidemiologi : Penyakit ini tersebar di seluruh dunia. Tidak dijumpai adanya predileksi jenis kelamin. Biasanya berhubungan dengan kelainan kongenital lainnya. Kebanyakan lesi timbul saat lahir atau dalam tahun pertama kehidupan, namun awitannya dapat juga lambat. 10
Etiologi : Penyebab yang pasti tidak diketahui, dianggap sebagai kelainan perkembangan. 10
LIMFANGIOMA SIRKUMSKRIPTA LOKALISATA Manifestasi Klinik : Lesi timbul saat bayi, berupa bercak soliter, kecil dengan diameter kurang dari 1cm, terdiri dari vesikel-vesikel berdinding tebal, berisi cairan limfa, dan menyerupai telur katak. Bila tercampur darah, lesi dapat berwarna keunguan. 10
Gambar 12. Limfangioma Sirkumskripta Lokalisata dan histopatologinya (diambil dari dermpedia.org)
Histopatologi : Tampak adanya dilatasi kistik dari pembuluh limfe yang dindingnya dibatasi oleh selapis endotel yang terdapat pada dermis bagian atas. Ketebalan epidermis
bervariasi, pada beberapa kista limfe, epidermisnya menipis, sedangkan yang lain dapat menunjukkan akantosis, papilomatosis, hiperkeratosis, dan pertumbuhan ke bawah yang ireguler. 10
LIMFANGIOMA SIRKUMSKRIPTA (TIPE KLASIK) Manifestasi Klinik : Lesi timbul saat lahir atau pada awal kehidupan, ditandai oleh satu atau beberapa bercak besar dengan vesikel-vesikel jernih, dapat dalam jumlah yang sangat banyak. Dinding vesikel tampak lebih tipis dan sering disertai edema difus pada jaringan subkutis dibawahnya, bahkan kadang-kadang edema seluruh ekstremitas yang terkena. Lokasi lesi sering pada daerah aksila, lengan, dada lateral, sekitar mulut dan lidah. Beberapa vesikel dapat berisi darah dan kadang-kadang permukaan lesi dapat verukosa. 10
Histopatologis : Tampak gambaran yang mirip dengan limfangioma sirkumskripta lokalisata. Hanya derajat hiperkeratosis dan papilomatosisnya lebih nyata, juga dilatasi pembuluh limfenya lebih luas sampai dermis bagian bawah dan lemak subkutan. Pembuluh limfe pada lemak subkutan sering berukuran besar dan dindingnya dilapisi otot. 10
LIMFANGIOMA KAVERNOSA Manifestasi Klinik : Lesi berupa suatu pembengkakan jaringan subkutan yang sirkumskripta atau difus, dengan konsistensi lunak seperti lipoma atau kista. Paling sering dijumpai di sekitar dan di dalam mulut. Limfangioma kavernosa sering terdapat bersamasama dengan limfangioma sirkumskripta. Bila mengenai pipi, lidah biasanya murni merupakan limfangioma kavernosa, tapi bila terletak pada leher, aksila, dasar mulut, mediastinum biasanya kombinasi dan disebut higroma kistik. 10
Gambar 13 dan 14. Limfangioma Kavernosa dan histopatologinya (diambil dari dermatlas.org)
Histopatologis : Ditandai dengan adanya kista-kista yang besar dengan bentuk ireguler, dindingnya terdiri atas selapis sel endotel dan terletak pada jaringan subkuran. Periendotel jaringan konektif dapat tersusun oleh stroma yang longgar, atau padat, bahkan dapat fibrosa. 10
Diagnosa Banding: Limfangioma simpleks : erupsi herpetik, nevus verukosa linier. Limfangioma sirkumskripta : hipertrofi congenital Higroma kistik : kista brachiogenik, lipoma, kista duktus tiroglossus. 10
Pengobatan : Pengobatan pilihan adalah secara pembedahan. Pada limfangioma simpleks dan kistik dapat dieksisi dengan mudah, sedangkan pada limfangioma sirkumskripta sering rekuren, karena adanya kecenderungan batasnya yang tidak tegas serta adanya abnormalitas sistem limfatik di bawah lesi. 10 Prognosis : Jarang terjadi involusi spontan. 10
7. KELOID Sinonim : Cheloid
Definisi : Keloid merupakan pertumbuhan berlebihan dari jaringan fibrosa, padat, biasanya terbentuk setelah penyembuhan luka kulit. Jaringan ini meluas melampaui batasbatas luka asli, tidak mengalami regresi spontan, dan cenderung tumbuh kembali sesudah eksisi. 8,11
Epidemiologi : Terutama terjadi pada anak-anak dan dewasa muda, puncaknya antara usia 10-30 tahun. Mengenai pria dan wanita dengan perbandingan yang sama. Lebih sering terjadi pada individu berkulit hitam. 8,11
Etiologi : Masih diperdebatkan, namun diduga trauma dan proses peradangan pada dermis merupakan faktor terpenting yang berperan pada timbulnya keloid. Beberapa faktor lain yang diketahui berpengaruh pada timbulnya keloid adalah : Herediter dan ras. Pada bangsa Negro dan ras berkulit gelap, keloid lebih sering terjadi dibandingkan bangsa berkulit putih. Umur dan faktor endokrin. Keloid sering timbul pada usia muda dan sering pada kaum wanita. Jenis luka. Keloid lebih sering terjadi setelah adanya luka trauma karena panas atau bahan kimia, misalnya terbakar, juga proses peradangan yang lama sembuhnya. Lokasi trauma. Luka dan peradangan yang terjadi pada daerah presternal, kepala, leher, bahu dan tungkai bawah lebih mudah terkena keloid. Diperkirakan karena besarnya regangan kulit. 11
Manifestasi Klinik : Lesi berupa papul, nodul, tumor keras, tidak teratur, berbatas tegas, menebal, padat, berwarna coklat, merah muda dan merah. Lesi yang masih awal biasanya kenyal, permukaannya licin, seperti karet dan sering disertai rasa gatal. Sedangkan pada lesi yang lanjut biasanya sudah mengeras, hiperpigmentasi, dan asimptomatik. 11
Gambar 15. Keloid (diambil dari hellenicdematlas.com)
Histopatologis : Menunjukkan adanya hialinisasi serabut kolagen yang tersusun melingkar. 11
Diagnosis Banding : Parut hipertrofi, dermatofibroma, dermatofibrosarkoma protuberans. 11
Pengobatan : Ada beberapa cara yang dapat digunakan pada pengobatan keloid antara lain : Kortikosteroid intralesi. Dosis 10mg/ml dengan interval 4 minggu, bila tidak berespon dapat diberikan 40mg/ml. Bedah eksisi. Angka rekurensi yang ditimbulkan dengan bedah eksisi saja cukup tinggi. Namun bila bedah eksisi diikuti dengan perban tekan dan kombinasi kortikosteroid intralesi akan memberikan hasil yang lebih baik.
Tekanan. Bermacam-macam tekanan dapat digunakan, termasuk pakaian yang mempunyai gradasi tekan, yang penting ringan dan berpori, dipakai selama 12-24 jam sehari selama 12-24 bulan, atau sampai jaringan parut tidak merah lagi.
Bedah beku. Bedah beku dengan nitrogen cair saja tidak efektif, namun bila dikombinasi dengan kortikosteroid intralesi dapat sangat efektif.11
Prognosis : Keloid tidak dapat mengalami resolusi spontan, tetapi dengan pengobatan yang sesuai, progresinya dapat dihambat. 11
8. HEMANGIOMA Hemangioma adalah tumor jinak pembuluh darah yang terdiri dari proliferasi selsel endotel, yang dapat terjadi pada kulit membrane mukosa, dan organ-organ lain. 2,12
Histopatologis : Secara histopatologi dapat dibedakan menjadi hemangioma kapiler, hemangioma kavernosa dan campuran. Hemangioma kapiler terdiri dari pembuluh darah kecil dan superficial, lunak serta hilang pada penekanan. Termasuk dalam kategori ini adalah nevus flameus, hemangioma strawberry. Sedangkan hemangioma kavernosa mengenai pembuluh darah yang lebih besar dan lebih dalam, serta warnanya lebih gelap dibandingkan hemangioma kapiler. 12
HEMANGIOMA STRAWBERRY Definisi : Hemangioma strawberi merupakan tumor vaskuler jinak yang terdiri dari kapilerkapiler dengan proliferasi endotel yang membatasi ruang vaskuler. 12
Epidemiologi : Insiden pada bayi kulit putih sebesar 8-12%. Wanita lebih banyak daripada pria. 12
Etiologi : Penyebab yang pasti tidak diketahui. Malformasi vaskulernya diduga berasal dari sisa-sisa mesodermal jaringan vasoformatif yang tidak berhasil membentuk hubungan normal dengan system vaskuler. 12
Manifestasi Klinik : Hemangioma strawberi dapat timbul saat lahir, tetapi lebih sering timbul dalam 2 minggu pertama kehidupan, sebagai makula merah muda yang dikelilingi oleh halo berwarna putih. Dapat terjadi pada semua tempat, tetapi paling sering mengenai kepala dan leher, kadang-kadang dapat terjadi pada membrane mukosa. Lesi biasanya tunggal, namun pada 15-20% bayi terjadi lesi multipel. Lesi awalnya berupa papula sebesar ujung jarum, yang tumbuh cepat selama 3-6 bulan, kemudian stabil atau pertumbuhannya melambat. Papula berkembang menjadi bentuk lobuler, berbatas tegas, berwarna merah muda cerah dengan konsistensi lunak. Involusi spontan biasanya mulai terjadi pada usia 12-18 bulan, dengan ditandai adanya bintik atau garis putih keabuan pada bagian tengah, warna memudar, lesi makin melunak dan mendatar. Biasanya terjadi regresi spontan pada usia 5-7 tahun, secara sempurna atau meninggalkan parut, pengerutan kulit atau distorsi jaringan. 12
Gambar 16. Hemangioma strawberry (diambil dari mayoclinic.com)
Histopatologis : Pada fase pertumbuhan tampak dilatasi kapiler yang berkelok-kelok pada dermis atas, dengan banyak proliferasi sel-sel endotel. Pada fase involusi tampak penyempitan dan oklusi lumen kapiler, yang kemudian diikuti involusi kapiler dan terjadi peningkatan stroma jaringan ikat. 12
Pengobatan : Observasi yang cermat dan jaminan pada keluarga penderita oleh dokter merupakan bagian yang terpenting dari pengobatan, karena regresi alamiah terjadi pada sebagian besar hemangioma jenis ini. Sedapatnya terapi aktif dihindari, karena resolusi spontan memberikan hasil kosmetik yang terbaik. Terapi aktif baru diberikan bila melibatkan organ-organ vital, pertumbuhan cepat yang tidak lazim, dan disertai destruktif yang fisiologis dan kosmetik, perdarahan dengan atau tanpa trombositopenia, infeksi dan ancaman gagal jantung. Terapi aktif dapat berupa : Intervensi bedah : gelombang kontinu/pulse dry laser, bedah beku, bedah eksisi, skleroterapi. Intervensi medis : kortikosteroid sistemik dengan dosis 2-4mg/kg/hari (4 minggu), kemudian, dilanjutkan dengan selang sehari selama 4-6 minggu, dan kemudian diturunkan secara bertahap, kortikosteroid intralesi 1-3mg/kg 2-3 kali dengan interval 3 minggu. Bila terjadi ulserasi dan infeksi dapat diberikan kompres basah dan antibiotic topikal. 12
HEMANGIOMA KAVERNOSA Sinonim : polip vaskuler.
Definisi : Hemangioma kavernosa merupakan tumor jinak vaskuler yang terutama terdiri dari pembuluh darah vena yang melebar pada dermis dalam dan jaringan subkutan. 12
Epidemiologi : Mengenai 1-2% bayi, wanita lebih banyak daripada pria. 12
Etiologi : Sama seperti pada hemangioma strawberi. 12
Manifestasi Klinis : Sebagian besar lesi tidak timbul saat lahir, namun cenderung timbul beberapa saat kemudian. Lesi dapat berupa plak, nodul, atau tumor dengan tepi berbatas tidak jelas, ukurannya bervariasi. Pada palpasi akan mengempis bila ditekan dan mengembung kembali bila tekanan dilepas. Warna dan konfigurasi lesi tergantung pada letak kedalamannya. Lesi yang superfisial berwarna merah tua dengan permukaan ireguler, sedangkan lesi yang lebih dalam berwarna kebiruan dengan permukaan lebih halus. 12
Histopatologis : Tampak lumen pembuluh darah yang lebar dan berdinding tipis, bentuknya ireguler, dan terletak pada dermis bagian bawah dan subkutis, dibatasi oleh selapis endotel, serta dikelilingi oleh jaringan fibrosa yang tebal. 12
Gambar 17 dan 18. Hemangioma Kavernosa dan histopatologinya (diambil dari doctorhangout.com)
Pengobatan : Tidak ada yang memuaskan, tapi walaupun demikian perlu dilakukan usaha yang aktif untuk hemangioma kavernosa karena kemungkinan untuk regresi adalah kecil. Kortikosteroid parenteral merupakan pengobatan pilihan selama periode pertumbuhan yang cepat. Tehnik embolisasi dan kompresi dapat mempercepat resolusi. Eksisi bedah terutama untuk lesi di daerah periorbital dan ekstremitas. 12
9. NEUROFIBROMATOSIS Definisi : Neurofibromatosis (NF) adalah kelainan neurologis genetik autosomal dominan yang dapat mempengaruhi otak, sumsum tulang belakang, saraf dan kulit. Tumor, atau neurofibroma, tumbuh sepanjang saraf tubuh atau pada atau di bawah kulit. Ada 3 tipe neurofibromatosis : Tipe 1 (NF1) / von Recklinghausen neurofibromatosis / neurofibromatosis perifer menyebabkan perubahan kulit dan deformasi pada tulang dan biasanya muncul saat lahir. Tipe 2 (NF2) / neurofibromatosis sentral menyebabkan tuli, telinga berdenging dan gangguan keseimbangan. Biasanya muncul saat usia remaja.
Schwannomatosis menyebabkan nyeri yang hebat. Ini adalah tipe yang paling langka. 13
Pada referat ini yang akan dibahas hanya NF1 karena memiliki manifestasi ke kulit.
Manifestasi Klinik : Gejala untuk neurofibromatosis tipe 1 meliputi : Adanya bintik-bintik coklat muda (caf-au-lait) pada kulit. Munculnya dua atau lebih neurofibroma (ukuran sebesar kacang) yang dapat tumbuh baik pada satu jaringan saraf, dibawah kulit maupun pada banyak jaringan saraf. Adanya freckles di bawah ketiak atau pada daerah betis. Tumor sepanjang nervus optikus pada mata (optic glioma). Kelengkungan tulang belakang (skoliosis) yang parah Pembesaran / malformasi pada tulang-tulang lain pada sistem skeletal. 13
Gejala pada NF1 bervariasi pada setiap individu. Gejala-gejala yang berkaitan denga kulit sering timbul saat lahir, selama bayi dan saat berumur 10 tahun. Dari umur 10-15 tahun, neurofibroma menjadi lebih jelas. Gejala-gejala seperti bercak caf-au-lait, freckles, dan nodul Lisch tampak minimal atau tidak menimbulkan gangguan. Walaupun neurofibroma secara umum merupakan masalah kosmetik pada penderita NF1, neurofibroma dapat juga timbul akibat stres psikologis. Neurofibroma dapat tumbuh didalam tubuh dan dapat mempengaruhi system organ. Perubahan hormone pada masa pubertas atau pada saat hamil dapat meningkatkan ukuran neurofibroma. Hampir 50% anak-anak dengan NF1 memiliki masalah berbicara, belajar, kejang dan hiperaktivitas. Kurang dari 1% penderita dengan NF1 dapat memiliki tumor ganas dan membutuhkan terapi. 13
Bercak Caf-au-lait Kebanyakan penderita neurofibromatosis memiliki enam atau lebih bercak cafau-lait berdiameter 1,5cm atau lebih. Pada anak-anak, lima atau lebih makula caf-au-lait berdiameter lebih besar dari 0,5cm dicurigai merupakan neurofibromatosis.13
Gambar 19. Makula caf-au-lait Freckles pada ketiak Freckles pada ketiak dikenal sebagai tanda Crowe, adalah gambaran neurofibromatosis yang khas yang dapat membantu menegakkan diagnosis. Freckles pada ketiak dan inguinal sering timbul saat pubertas. Pertumbuhan freckles sering diikuti dengan pertumbuhan makula caf-au-lait, namun mendahului pertumbuhan neurofibroma. 80% pasien NF1 memiliki freckles pada ketiak. 13
Gambar 20. Freckles pada ketiak
Neurofibroma Neurofibroma adalah tumor jinak paling umum pada neurofibromatosis tipe 1. Tumor ini terdiri dari sel-sel Schwann, fibroblas, sel mast, dan komponen vaskuler. Tumor ini dapat tumbuh sepanjang saraf. Ada tiga subtipe neurofibroma yang sudah diketahui : cutaneus, subkutaneus, dan pleksiformis. Lesi kutaneus dan subkutaneus sirkumskripta dan tidak spesifik untuk NF1. Nodul-nodul dapat kecoklatan, pink atau sesuai warna kulit. Tumor ini dapat lunak atau keras pada perabaan, dan dapat memiliki invaginasi lubang kancing yang patognomonik ketika ditekan dengan jari. 13
Gambar 21 dan 22 . Neurofibroma Histopatologis : Ditemukan adanya sel spindle pada dermis dengan pewarnaan hematoksilin eosin.13
Gambar 23. Gambaran histopatologi neurofibromatosis
Diagnosis : Neurofibromatosis didiagnosis dari beberapa temuan. Untuk anak-anak, NF1 didiagnosis bila ada minimal dua dari gejala-gejala yang berkaitan dengan NF1. Bercak caf-au-lait dapat ditemukan pada saat pemeriksaan kulit dengan bantuan lampu khusus. Selain itu, dapat juga dilakukan pemeriksaan darah untuk menemukan adanya defek pada gen NF1. 13
Pengobatan : Tidak dapat sembuh. Pengobatan hanya ditujukan untuk mengendalikan gejalagejala yang timbul. Tindakan bedah mungkin berguna untuk membuang tumor, walaupun ada risiko tumor akan tumbuh kembali. Untuk optic glioma, pengobatan meliputi bedah dan radiasi. Untuk skoliosis, pengobatan meliputi bedah atau penguatan tulang belakang. 13
10. GRANULOMA PIOGENIKUM Definisi : Granuloma piogenik (GP) atau biasa juga disebut hemangioma kapiler lobular (lobular capillary hemangioma) atau granuloma telangiektatik (granuloma telangiectaticum) adalah lesi vaskuler yang berkembang dengan cepat atau merupakan suatu hemangioma tipe kapiler yang berhubungan dengan trauma sebelumnya. Penggunaan istilah granuloma piogenik sebenarnya tidak tepat karena tidak terdapat proses piogenik dan tidak mempunyai tanda karakteristik dari suatu granuloma.12
Epidemiologi Dapat terjadi pada semua umur, tetapi sering terjadi pada umur rata-rata 6.7 tahun dan dewasa muda. Sering mengenai muka, jari, gingiva dan daerah lain yang mudah terkena trauma. 12
Etiologi Penyebab pasti GP sampai sekarang belum diketahui, tetapi biasanya timbul didahului oleh trauma. 12
Manifestasi Klinis Granuloma piogenik berupa papul atau nodul vaskuler, lunak, warna kemerahan, terlihat seperti daging mentah, mudah berdarah jika kena trauma ringan. Permukaan lesi awalnya tipis/halus dengan epidermis yang utuh, tidak ada pulsasi, tidak sakit dan keluhan utama penderita adalah perdarahan yang berulang. Pada keadaan lanjut, jika terjadi perdarahan, permukaan lesi ulserasi superfisial dan krusta. 12
Gambar 24 dan 25. Granuloma piogenikum dan histopatologisnya (diambil dari medicastore.com dan anagen.ucdavis.edu)
Histopatologis Pemeriksaan histopatologis menunjukkan adanya tumor yang memanjang, eksofilik, tererosi dan pedunkulasi yang terdiri dari pembuluh darah kecil yang berproliferasi didalam stroma yang edematosa. 12
Pengobatan Bila tidak ditangani maka lesi GP cenderung menetap. Pada GP yang kecil dan superfisial dapat terjadi regresi spontan. Penanganan GP meliputi bedah eksisi, kauterisasi dan kuretase, laser. 12
RINGKASAN
Tumor jinak kulit merupakan benjolan pada kulit yang bersifat jinak, tidak berhubungan dengan keganasan kulit yang berdiferensiasi normal,
pertumbuhannya lambat dan ekspansif dengan mendesak jaringan normal disekitarnya. Tumor jinak di muka yang paling sering ditemukan ialah nevus pigmentosus (tahi lalat). Pada referat ini hanya dibahas 10 jenis tumor jinak yang paling sering ditemukan. Sebenarnya masih banyak jenis tumor jinak yang lain. Secara umum, tumor jinak tidaklah berbahaya namun ada beberapa jenis yang dapat berkembang menjadi tumor ganas. Bila seseorang memiliki tumor jinak yang ukurannya semakin bertambah, haruslah dicurigai bahwa ada kemungkinan akan berkembang menjadi tumor ganas. Bila berbicara tentang penyebab tumor jinak, dapat dibagi menjadi faktor eksternal dan internal. Secara umum, ciri-ciri tumor jinak adalah berbatas tegas, vaskularisasi normal, tidak ada infiltrasi, bentuk teratur dan tumbuh lokal saja. Pengobatan tumor jinak terutama adalah pembedahan. Namun ada juga jenis pengobatan lainnya.
DAFTAR PUSTAKA
1. Budimulja U. Morfologi dan Cara Membuat Diagnosis. Dalam : Djuanda A, Hamzah M, Aisah S. 2007. Ilmu Penyakit Kulit dan Kelamin. Edisi ke-5. Jakarta: Balai Penerbit FKUI. Hal 34-42. 2. Rata IGAK. Tumor Kulit. Dalam : Djuanda A, Hamzah M, Aisah S. 2007. Ilmu Penyakit Kulit dan Kelamin. Edisi ke-5. Jakarta: Balai Penerbit FKUI. Hal 229-241. 3. Grichnik JM, Rhodes AR, Sober AJ. Benign Neoplasias and Hyperplasias of Melanocytes. In : Wolff K, Goldsmith LA, Katz SI, Gilchrest BA, Paller AS, Leffell DJ. 2008. Fitzpatricks Dermatology in General Medicine. 7th Edition. New York: McGraw Hill. p 10991121. 4. Thomas VD, Swanson NA, Lee KK. Benign Epithelial Tumors, Hamartomas, and Hyperplasias. In : Wolff K, Goldsmith LA, Katz SI, Gilchrest BA, Paller AS, Leffell DJ. 2008. Fitzpatricks Dermatology in General Medicine. 7th Edition. New York: McGraw Hill. p 1054-67. 5. Casson P, Colen S. 1993. Dysplastic and Congenital Nevi Clinics in Plastic Surgery. New York: McGraw Hill. p 105-11. 6. White LE. Xanthomatoses and Lipoprotein Disorders. In : Wolff K, Goldsmith LA, Katz SI, Gilchrest BA, Paller AS, Leffell DJ. 2008. Fitzpatricks Dermatology in General Medicine. 7th Edition. New York: McGraw Hill. p 1272-81. 7. Benign Neoplasms and Hyperplasias. In : Wolff K, Johnson RA. 2009. Fitzpatricks Color Atlas and Synopsis of Clinical Dermatology. 6th Edition. New York: McGraw Hill. p 178-231. 8. Taylor RS, Perone JB, Kaddu S, Kerl H. Appendage Tumors and Hamartomas of The Skin. In : Wolff K, Goldsmith LA, Katz SI,
Gilchrest BA, Paller AS, Leffell DJ. 2008. Fitzpatricks Dermatology in General Medicine. 7th Edition. New York: McGraw Hill. p 1076-77. 9. Skin Tumors. In : Hunter J, Savin J, Dahl M. 2003. Clinical Dermatology. 3rd Edition. Massachusets, USA: Blackwell Science. p 253-282. 10. Boon LM, Vikkula M. Vascular Malformations. In : Wolff K, Goldsmith LA, Katz SI, Gilchrest BA, Paller AS, Leffell DJ. 2008. Fitzpatricks Dermatology in General Medicine. 7th Edition. New York: McGraw Hill. p 1661-63. 11. Harting M, Hicks MJ, Levy ML. Dermal Hypertrophies. In : Wolff K, Goldsmith LA, Katz SI, Gilchrest BA, Paller AS, Leffell DJ. 2008. Fitzpatricks Dermatology in General Medicine. 7th Edition. New York: McGraw Hill. p 553-4. 12. Miller T, Frieden IJ. Vascular Tumors. In : Wolff K, Goldsmith LA, Katz SI, Gilchrest BA, Paller AS, Leffell DJ. 2008. Fitzpatricks Dermatology in General Medicine. 7th Edition. New York: McGraw Hill. p 1164-72. 13. Listernick R, Charrow J. The Neurofibromatoses. In : Wolff K, Goldsmith LA, Katz SI, Gilchrest BA, Paller AS, Leffell DJ. 2008. Fitzpatricks Dermatology in General Medicine. 7th Edition. New York: McGraw Hill. p 1331-9.
Anda mungkin juga menyukai
- Laporan Kasus RadiologiDokumen49 halamanLaporan Kasus RadiologiHafich ErnandaBelum ada peringkat
- PTT Dermatitis Seboroik (CSS)Dokumen24 halamanPTT Dermatitis Seboroik (CSS)putri umepalBelum ada peringkat
- SK 4Dokumen50 halamanSK 4Dhody SetiamalBelum ada peringkat
- Laporan Kasus Dermatitis Seboroik Dan Prurigo NodularisDokumen16 halamanLaporan Kasus Dermatitis Seboroik Dan Prurigo Nodularisyayaya_Belum ada peringkat
- Refrat Eritema NodosumDokumen15 halamanRefrat Eritema NodosumHuda KamalBelum ada peringkat
- Exanthematous Drug EruptionDokumen12 halamanExanthematous Drug EruptionMuhammad Rizal AdriyansyahBelum ada peringkat
- TB Kutis PDFDokumen12 halamanTB Kutis PDFayurizkiawatyBelum ada peringkat
- Pityriasis VersicolorDokumen17 halamanPityriasis VersicolorTitin HidayatinBelum ada peringkat
- Lapkas Psoriasis GutataDokumen26 halamanLapkas Psoriasis GutatafrisnamarianaBelum ada peringkat
- Penatalaksanaan EritrodermaDokumen4 halamanPenatalaksanaan EritrodermaLeonardoJoeNiagaraBelum ada peringkat
- Presus Kulit Harlequin IchtyosisDokumen16 halamanPresus Kulit Harlequin IchtyosisAditya PratamaBelum ada peringkat
- Anamnesis Dermatitis SeboroikDokumen6 halamanAnamnesis Dermatitis SeboroikJoshuaRobertoPratamaBelum ada peringkat
- EFLORESENSIDokumen37 halamanEFLORESENSIBrandon HumphreyBelum ada peringkat
- Pleno Nyeri Buah Zakar 11032020Dokumen65 halamanPleno Nyeri Buah Zakar 11032020Andi Dian HajrianaBelum ada peringkat
- Efloresensi KulitDokumen12 halamanEfloresensi KulitDini YulidarBelum ada peringkat
- Ulkus KorneaDokumen44 halamanUlkus KorneaTeguh Oky FachrozyBelum ada peringkat
- Laporan Kasus SSJDokumen18 halamanLaporan Kasus SSJAudra Firthi Dea NoorafiattyBelum ada peringkat
- Lapsus Pemfigoid BulosaDokumen33 halamanLapsus Pemfigoid BulosaRIta KameliaBelum ada peringkat
- Dermatosis Vesikobulosa KronisDokumen57 halamanDermatosis Vesikobulosa KronisRivan SoeBelum ada peringkat
- Jamur SuperficialDokumen22 halamanJamur SuperficialRahmawan Sakup MapiantoBelum ada peringkat
- Lapsus Melanoma MalignaDokumen23 halamanLapsus Melanoma MalignaBastomi Edwin RBelum ada peringkat
- Laporan Kasus SkabiesDokumen32 halamanLaporan Kasus SkabiesLaras Asri FatahaniBelum ada peringkat
- Luka Memar Intravital Dan PostmortemDokumen13 halamanLuka Memar Intravital Dan PostmortemJuliarwon PutraBelum ada peringkat
- PrurigoDokumen4 halamanPrurigoZeeii ZieZie'100% (1)
- Pengantar EffloresensiDokumen35 halamanPengantar EffloresensiAngela OktavianiBelum ada peringkat
- PterygiumDokumen40 halamanPterygiumMuhar Reizky0% (1)
- Lapsus Eritrasma RSUD ISIDokumen22 halamanLapsus Eritrasma RSUD ISINasrul An NafiqBelum ada peringkat
- Dermatitis NumularisDokumen20 halamanDermatitis NumularisBlessi92Belum ada peringkat
- Diagnosis Banding Tinea KrurisDokumen2 halamanDiagnosis Banding Tinea KrurisPeriskha Bunda Syafiie0% (1)
- Uji SeidelDokumen7 halamanUji SeidelEisa Mayestika SupraptoBelum ada peringkat
- Laporan Kasus VitiligoDokumen25 halamanLaporan Kasus VitiligoMuhammida FahrianaBelum ada peringkat
- PRURIGODokumen3 halamanPRURIGOSurya Nirmala DewiBelum ada peringkat
- Laporan Kasus Liken SimpleksDokumen20 halamanLaporan Kasus Liken SimpleksamarBelum ada peringkat
- HifemaDokumen27 halamanHifemaLena Wahyu SetianingsihBelum ada peringkat
- Iqbal PPT Referat Ulkus KorneaDokumen39 halamanIqbal PPT Referat Ulkus KorneaBaleBelum ada peringkat
- Laporan Kasus Liken AmiloidosisDokumen33 halamanLaporan Kasus Liken AmiloidosisMariane DeviBelum ada peringkat
- Refleksi Kasus UrtikariaDokumen47 halamanRefleksi Kasus Urtikariasyawal zulfitriBelum ada peringkat
- Veruka Vulgaris & Moluskum ContagiosumDokumen31 halamanVeruka Vulgaris & Moluskum ContagiosumChikita Artia SariBelum ada peringkat
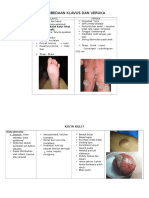
- Perbedaan Klavus Dan VerukaDokumen4 halamanPerbedaan Klavus Dan VerukaRaja Della Marta50% (2)
- Eritroderma Akibat Penyakit Sistemik Ec TB ParuDokumen47 halamanEritroderma Akibat Penyakit Sistemik Ec TB ParuRizkyRBelum ada peringkat
- Efloresensi Dermatitis SeboroikDokumen1 halamanEfloresensi Dermatitis Seboroikcheeca1Belum ada peringkat
- Laporan Kasus Dermatitis Kontak Iritan 5Dokumen9 halamanLaporan Kasus Dermatitis Kontak Iritan 5Okto Sofyan HasanBelum ada peringkat
- Lapsus Selulitis FixDokumen30 halamanLapsus Selulitis Fixeka oktaviana hirdaBelum ada peringkat
- Diagnosis Dan Tatalaksana Uveitis PosteriorDokumen3 halamanDiagnosis Dan Tatalaksana Uveitis PosteriorKrisnhalianiBelum ada peringkat
- Laporan Kasus KondilomaDokumen24 halamanLaporan Kasus KondilomaRiqo AlalaBelum ada peringkat
- Efloresensi Dan Status KulitDokumen34 halamanEfloresensi Dan Status KulitNublah Permata LestariBelum ada peringkat
- Morfologi Lesi KulitDokumen14 halamanMorfologi Lesi KulitRahmah AmranBelum ada peringkat
- Presentasi DKA E. Karet Sandal JepitDokumen25 halamanPresentasi DKA E. Karet Sandal JepitnadyajondriBelum ada peringkat
- Referat Pityriasis VersicolorDokumen10 halamanReferat Pityriasis VersicolorAnnisaFildzaHashfiBelum ada peringkat
- Pemeriksaan Fisik KulitDokumen62 halamanPemeriksaan Fisik KulittittaniaBelum ada peringkat
- CRS KeratitisDokumen14 halamanCRS KeratitisAisyah JalaluddinBelum ada peringkat
- Tumor JinakDokumen9 halamanTumor JinakfateeeBelum ada peringkat
- PBL Benjolan Kulit HendraDokumen7 halamanPBL Benjolan Kulit Hendrapasukan5jariBelum ada peringkat
- TumorDokumen25 halamanTumorAyu AndrianBelum ada peringkat
- Tumor Jinak EpitelDokumen14 halamanTumor Jinak EpitelDessy Anggraini DianathaBelum ada peringkat
- Referat Karsinoma Sel BasalDokumen11 halamanReferat Karsinoma Sel BasalAnisa Aulia ReffidaBelum ada peringkat
- LP BasaliomaDokumen15 halamanLP BasaliomaMardha D'ClipSo BandBelum ada peringkat
- Tumor JinakDokumen19 halamanTumor Jinakayrahma29Belum ada peringkat
- Tumor Jinak KulitDokumen16 halamanTumor Jinak KulitJamil SennaBelum ada peringkat
- Tumor KulitDokumen30 halamanTumor KulitpuspaferdaBelum ada peringkat
- Proposal PenelitianDokumen40 halamanProposal PenelitianmissbasooniesBelum ada peringkat
- 40 Hadis Nawawi - Modul Baru 2009Dokumen64 halaman40 Hadis Nawawi - Modul Baru 2009ArkibTarbiahBelum ada peringkat
- Herpes ZosterDokumen18 halamanHerpes ZosterTeuku Arie HidayatBelum ada peringkat
- APN Fisiologi Kala 3Dokumen9 halamanAPN Fisiologi Kala 3missbasooniesBelum ada peringkat
- Proposal Penelitian I MampangDokumen23 halamanProposal Penelitian I MampangmissbasooniesBelum ada peringkat
- Original PenelitianDokumen4 halamanOriginal PenelitianmissbasooniesBelum ada peringkat
- Puerperium Normal Dan PengawasannyaDokumen5 halamanPuerperium Normal Dan PengawasannyaNur SakinahBelum ada peringkat
- Lapsus Urtikaria AkutDokumen63 halamanLapsus Urtikaria AkutmissbasooniesBelum ada peringkat
- TugasanDokumen7 halamanTugasanmissbasooniesBelum ada peringkat
- Laporan JagaDokumen3 halamanLaporan JagamissbasooniesBelum ada peringkat
- Mioma UteriDokumen39 halamanMioma UterimissbasooniesBelum ada peringkat
- LAPORAN KASUS Kondiloma AkuminataDokumen12 halamanLAPORAN KASUS Kondiloma Akuminatamissbasoonies100% (2)
- Partus LamaDokumen62 halamanPartus LamaDessy Aprilia Ineko100% (2)
- Puerperium Normal Dan PengawasannyaDokumen5 halamanPuerperium Normal Dan PengawasannyaNur SakinahBelum ada peringkat
- PuerperiumDokumen2 halamanPuerperiumHadi D'sky KidsBelum ada peringkat
- TINJAUAN PUSTAKA HSPDokumen9 halamanTINJAUAN PUSTAKA HSPmissbasooniesBelum ada peringkat
- Laporan Kasus TineaDokumen13 halamanLaporan Kasus Tineacarlosjinungjuan100% (2)
- Referat Herpes SimplekDokumen11 halamanReferat Herpes SimplekNik Mohd AzharuddinBelum ada peringkat
- Plasenta Previa PDFDokumen15 halamanPlasenta Previa PDFCendri DianaBelum ada peringkat
- CASE Denggi Anak2Dokumen15 halamanCASE Denggi Anak2missbasooniesBelum ada peringkat
- Demam DengueDokumen12 halamanDemam DenguemissbasooniesBelum ada peringkat
- Lapsus Plasenta Previa GressssDokumen29 halamanLapsus Plasenta Previa GressssmissbasooniesBelum ada peringkat