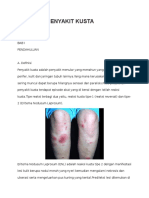
BAB II Kusta
Diunggah oleh
Mia San MiaHak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
BAB II Kusta
Diunggah oleh
Mia San MiaHak Cipta:
Format Tersedia
BAB II TINJAUAN PUSTAKA
2.1. DEFINISI Kusta merupakan penyakit infeksi yang kronik, dan penyebabnya ialah Mycobacterium leprae yang bersifat intraselular obligat. Saraf perifer sebagai afinitas pertama, lalu kulit dan mukosa traktus respiratorius bagian atas, kemudian dapat ke organ lain kecuali susunan saraf pusat. (1)
2.2. ETIOLOGI Kuman penyebab adalah Mycobacterium leprae yang ditemukan oleh G.A Hansen pada tahun 1874 di Norwegia. M.leprae berbentuk basil engan ukuran 3-8 Um x 0,5 Um, tahan asam dan alcohol serta Gram-positif.(1)
2.3. EPIDEMIOLOGI Penderita kusta tersebar diseluruh dunia dengan jumlah yang tercatat pada tahun 2000 berdasarkan WHO untuk kasus baru yang dilaporkan sebanyak 738.284 kasus. Sesuai data Departemen Kesehatan Indonesia pada akhir April 1999, jumlah penderita kusta yang terdaftar di Sulawesi Selatan sebesar 1.787 penderita yang terdiri penderita pausibasiler (PB) sebanyak 271 penderita dan MB sebanyak 1.516 penderita. Prevalensi kustayang terdaftar sebesar 2,2/10.000 penduduk.(5) Di Kotamadya Makassar, data yang diperoleh dari Dinas Kesehatan Tingkat II sampai April 1999 tercatat jumlah penderita kusta sebesar 74 penderita yang terdiri dari PB sebanyak 16 penderita dan MB sebanyak 58 penderita. Penderita baru selang tahun tersebut sebanyak 64
penderita yang terdiri dari PB sebanyak 20 dan MB sebanyak 44 penderita. Di Poliklinik Kulit dan Kelamin RSUP Dr. Wahidin Sudirohusodo Makassar antara April 1998 April 1999 terdapat 144 penderita yang terdiri dari PB sebanyak 55 penderita dan MB sebanyak 89 penderita.(5) Penyakit kusta dapat menyerang semua orang, pria lebih banyak terkena dibanding wanita dengan perbandingan 2:1, walaupun ada beberapa daerah yang menunjukkan insidens ini hampir sama bahkan ada daerah yang menunjukkan penderita wanita lebih banyak.(5) Penyakit ini dapat mengenai semua umur, namun demikian jarang dijumpai pada umur yang sangat muda. Serangan untuk pertama kalinya diatas 70 tahun sangat jarang. Frekuensi terbanyak adalah 15-29 tahun walaupun pernah didapatkan di pulau Nauru pada keadaan epidemik penyebaran hampir sama pada semua umur.(5) Beberapa faktor yang dapat berperan dalam kejadian kusta antara lain selain iklim, status gizi, status sosial ekonomi dan genetik. Pada observasi menyatakan bahwa ada hubungan antara kondisi sanitasi yang jelek dengan faktor risiko terjadinya kusta seperti yang dilaporkan dari Malawi dan Punjab. (5, 7) Nampaknya prevalensi dan insidens penyakit kusta bervariasi dari satu negara ke negara lain dan bahkan satu wilayah dengan wilayah lain walaupun dalam satu negara sekalipun. (5)
2.4. PATOGENESIS Sebenarnya M.leprae mempunyai patogenitas dan daya invasi yang rendah, sebab penderita yang mengandung kuman lebih banyak belum tentu memberikan gejala yang lebih berat, bahkan dapat sebaliknya. Ketidakseimbangan antara derajat infeksi dengan derajat penyakit, tidak lain disebabkan oleh respon imun yang berbeda. Banyak pasien terlihat kebal,
tapi menunjukkan kejadian imunologi tanpa pajanan utama dengan aktivasi limfosit ketika terpapar antigen lepra. Pasien yang terinfeksi, penyembuhan sendiri terjadi pada tuberkuloid polar.(8-10) Bila basil M.leprae masuk kedalam tubuh seseorang, dapat timbul gejala klinis sesuai dengan kerentanan orang tersebut. Bentuk tipe klinis bergantung pada sistem imunitas selular (SIS) penderita. SIS baik akan tampak gambaran klinis ke arah tuberkuloid.(5) Patogenesis dan gambaran klinis merefleksikan 4 sebab utama kerusakan jaringan. Pertama derajat dimana imunitas mediasi sel diekspresikan. Lepra lepromatous
merepresentasikan kegagalan imun mediasi sel terhadap M.leprae dengan multipikasi bakteri, penyebaran dan akumulasi antigen pada jaringan terinfeksi. Ketidakadaan limfosit yang
teraktivasi dan makrofag berarti kerusakan saraf berlangsung lambat dan gradual. Pada lepra tuberkuloid, imun mediasi sel terekspresi secara kuat. Jadi infeksi direstrisikan pada satu atau beberapa daerah kulit dan saraf tepi. Infiltrasi limfosit secara cepat menyebabkan kerusakan saraf. Diantara 2 polar, ada bentuk borderline penyakit, dengan tingkat penyakit merefleksikan keseimbangan imun mediasi sel dan beban basil.(9) Kedua, tingkat penyebaran basil dan multipikasi. Dalam lepra lepromatous, penyebaran basil melalui darah terjadi pada bagian superficial, termasuk mata, mukosa respiratori atas, testis, otot kecil, tulang tangan, kaki, dan wajah, sebagaimana penyebaran pada saraf dan kulit. Pada lepra tuberkuloid, multipikasi bakteri terbatas pada tempat tertentu dan basil tidak ditemukan pada pembacaan. (9) Ketiga, kehadiran komplikasi imunologi kerusakan jaringan : reaksi lepra Lepromatous, BL) secara imunologis tidak stabil dan berisiko mengembangkan reaksi mediasi imunologi, Reaksi tipe I (reversal) adalah reaksi hipersensitivitas delayed disebabkan peningkatan
munculnya M.leprae di kulit dan saraf. Reaksi tipe 2, eritema nodusum leprosum (ENL) karena sebagian kompleks imun mengendap, dan terjadi pada pasien BL dan LL, yang memproduksi antibodi dan punya beban antigen yang besar. (9) Keempat, perkembangan kerusakan saraf dan komplikasinya. Kerusakan saraf terjadi dalam 2 pengaturan, pada lesi kulit dan batang saraf tepi. Pada lesi kulit, serabut saraf otonom dan sensoridermal yang mensuplai dermis dan subkutan rusak, mengakibatkan kehilangan sensori lokal, dan tidak dapat berkeringat pada lesi kulit.(9) Kelima, batang saraf tepi rentan terkena dimana mereka terletak superficial dan dalam terowongan fibrosa. Pada tahap ini, peningkatan diameter saraf menyebabkan naiknya tekanan intraneural, dengan konsekuensi kompresi saraf dan iskemik. Kerusakan pada batang saraf perifer menghasilkan karakteristik kehilangan sensori dermatomal dan disfungsi otot disuplai sarat tersebut.(9) 2.5. GAMBARAN KLINIS Manifestasi klinis penyakit kusta biasanya menunjukkan gambaran yang jelas pada stadium yang lanjut, dan diagnosis cukup ditegakkan dengan pemeriksaan fisis saja. Suatu penderita kusta adalah seseorang yang menunjukkan gejala klinis kusta dengan atau tanpa pemeriksaan bakteriologis dan memerlukan suatu pengobatan.(5) Gejala dan keluhan penyakit tergantung pada :(5, 11) a. Multipikasi dan diseminata kuman M.leprae b. Respon imun penderita terhadap kuman M.Leprae c. Komplikasi yang diakibatkan oleh kerusakan saraf perifer Ada 3 tanda cardinal yang kalau salah satunya ada sudah cukup untuk menetapkan diagnosis dari penyakit kusta yakni :(5) yang
1. Lesi kulit yang anastesi 2. Penebalan saraf perifer 3. Ditemukannya M.leprae 1). Lesi kulit yang anastesi Makula atau plakat atau lebih jarang pada papul atau nodul dengan hilangnya rasa raba, rasa sakit dan suhu yang jelas. Kelainan lain pada kulit yang spesifik berupa perubahan warna dan tekstur kulit serta kelainan pertumbuhan rambut.(5)
2). Penebalan saraf perifer Penebalan saraf perifer sangat jarang ditemukan kecuali pada penyakit kusta. Pada daerah endemik kusta penemuan adanya penebalan saraf perifer dapat dipakai utntuk menegakkan diagnosis.(5)
3). Adanya M.leprae Mycobacterium leprae terutama terdapat pada kulit, mukosa hidung dan saraf perifer yang superfisial dan dapat ditunjukkan dengan apusan sayatan kulit atau kerokan mukosa hidung.(5) Kelainan kulit dapat berupa makula hipopigmentsi, eritema, infiltrate atau nodul. Jumlah lesi bisa satu, beberapa atau hampir mengenai seluruh tubuh, dapat simetris atau asimetris. Bisa ditemukan gangguan pembentukkan keringat dan kerontokan rambut akibat gangguan saraf otonom.(5)
2.6. KLASIFIKASI 2.6.1. Klasifikasi penyakit kusta Penyakit kusta adalah suatu penyakit infeksi menahun yang disebabkan oleh M.leprae. Mula-mula kuman ini menyerang kulit, mukosa, saluran napas, sistem retikuloendotelial, mata, otot, tulang dan testis.(5) Terdapat berbagai klasifikasi penyakit kusta sesuai dengan perkembangan ilmu pengetahuan. Sampai saat ini untuk klasifikasi yang dipakai pada penelitian terbanyak adalah klasifikasi Ridley & Jopling. Klasifikasi ini berdasarkan gambaran klinis, bakteriologis, histopatologis dan mempunyai korelasi dengan tingkat imunologis, yaitu membagi penyakit kusta dalam 5 tipe yaitu :(5) 1. Tipe Tuberkuloid (TT) 2. Tipe Borderline Tuberkuloid (BT) 3. Tipe Borderline (BB) 4. Tipe Borderline Lepromatous (BL) 5. Tipe Lepromatous Leprosy (LL) WHO mengelompokkan penyakit kusta atas dua kelompok :(5) 1. Tipe pausibasiler (PB) terdiri atas : a. Tipe Intermediate (I) b. Tipe Tuberkuloid (TT) c. Tipe Borderline Tuberkuloid (BT) 2. Tipe multibasiler (MB) terdiri atas : a. Tipe Borderline (BB) b. Tipe Borderline lepromatous (BL)
c. Tipe Lepromatous Leprosy (LL)
Gambar 2.1. Borderline Leprosy (8)
Gambar 2.2 Borderline Lepromatous Leprosy(12)
Gambar 2.3 Lepromatous Leprosy (13)
Gambar 2.4. Indeterminate Leprosy(13)
Gambar 2.4. Tuberculoid Leprosy (12) Gambar 2.5. Borderline Tuberculoid Leprosy (13)
Tabel 2.1. Gambaran Klinik Bakteriologik, dan Imunologik Kusta Multibasilar (MB)(1) Sifat Lepromatosa (LL) Borderline Lepromatosa (BL) Lesi Bentuk Makula Infiltrat difus Papul Nodus Jumlah Tidak terhitung, Sukar Makula Plakat Papul Plakat Dome-shaped (kubah) Punch out dihitung, Dapat kulit ada dihitung, sehat jelas Mid Borderline (BB)
Praktis tidak ada masih ada kulit yang sehat Simetris BTA Lesi kulit Banyak (ada Banyak Distribusi Permukaan Halus berkilat Tidak jelas Hampir simetris Halus berkilat
Asimetris Agak kasar, agak berkilat
Batas Anastesia
Biasanya jelas
tak Agak jelas Tak jelas
Agak jelas Lebih jelas
Agak banyak
globus) Sekret hidung Tes lepromin Sumber : WHO Banyak globus) Negatif Negatif Biasanya negatif (ada Biasanya negatif Negatif
Tabel 2.2. Gambaran Klinik Bakteriologik, dan Imunologik Kusta Pausibasiler (PB)(1) Sifat Tuberkuloid (TT) Borderline Tuberkuloid (BT) Lesi Bentuk Makula saja; macula dibatasi infiltrat Jumlah Satu, dapat beberapa Makula dibatasi infiltrate; infiltrate saja Beberapa, atau satu dengan satelit BTA Lesi kulit Hampir selalu negatif Tes lepromin Positif kuat (3+) Negatif atau hanya 1+ Positif lemah Dapat positif lemah atau negatif Biasanya negatif Batas Jelas Jelas Distribusi Permukaan Asimetris Kering bersisik Masih asimetris Kering bersisik Variasi Halus, agak berkilat Dapat jelas atau dapat tidak jelas Anastesia Jelas Jelas Tak ada sampai tidak jelas Satu atau beberapa Hanya infiltrat Indeterminate (I)
Sumber : WHO
2.6.2. Klasifikasi kerusakan saraf Terdapat beracam-macam klasifikasi kerusakan saraf yang didasarkan atas hal berikut:(5) 1. Perlangsungan klinis Gejala yang muncul yaitu : a. Neuropati akut : terjadi nyeri spontan b. Neuropati subakut : tmbulnya nyeri bila dirangsang/palpasi c. Neuropati kronis : tidak memberikan keluhan nyeri 2. Gangguan fungsi Gejala-gejala pada periode iritatif sebagai berikut : a. Sensoris : disestesi, parestesi, hiperalgesi b. Motoris : fibrilasi otot, kramp Gejala-gejala pada periode defisif sebagai berikut : a. Sensoris : hipestesi, anestesi b. Motoris : paresis, paralisis c. Autonom : tidak adanya keringat karena paralisis 3. Anatomi Pada penyakit kusta terdapat predileksi khusus dari saraf-saraf yang diserang yaitu: a. Nervus ulnaris b. Nervus medianus
c. Nervus radialis d. Nervus peroneus komunis e. Nervus tibialis posterior f. Nervus fasialis
Gambar 2.6. Claw hand pada kelumpuhan nervus ulnaris dan nervus medianus (11)
Gambar 2.7. Wrist Drop(11)
2.7. REAKSI KUSTA Reaksi kusta adalah interupsi dengan episode akut pada perjalanan penyakit yang sebenarnya sangat kronik. (1) a. E.N.L (Eritema nodusum leprosum) E.N.L. terutama timbul pada lepromatosa polar dan dapat pula pada BL, berarti makin tinggi multibasilarnya makin besar kemungkinan timbulnya E.N.L. Pada kulit akan timbul gejala klinis yang berupa nodus eritema, dan nyeri dengan tempat predileksi di lengan dan tungkai.(1) b. Reaksi reversal atau reaksi upgrading Terjadi perpindahan tipe ke arah TT dengan disertai peningkatan SIS, hanya bedanya dengan cara mendadak dan cepat. Gejala klinis ialah umumnya sebagian atau seluruh lesi yang telah ada bertambah aktif dan atau timbul lesi baru dalam waktu relatif singkat. Artinya
lesi hipopigmentasi menjadi eritema, lesi eritema menjadi makin eritematosa, lesi makula menjadi infiltrat, lesi infiltrate makin infiltrat dan lesi lama menjadi bertambah luas.(1) 2.8. KECACATAN KUSTA a. Cacat Primer Cacat primer disebabkan langsung oleh aktivitas penyakitnya sendiri yang meliputi kerusakan akibat respons jaringan terhadap kuman penyebab. Kecacatan primer ini secara langsung dapat mengenai kulit, tulang rawan, tulang dan kelenjar.(5) b. Cacat Sekunder Cacat sekunder adalah cacat yang tidak langsung disebabkan oleh penyakitnya sendiri, tetapi diakibatkan oleh adanya anestesi dan paralise dari motoris. Keadaan ini pada akhirnya dapat berakibat timbulnya berbagai bentuk luka, meliputi luka bakar, luka iris, luka memar, distorsi sendi, dan sebagainya.(5) Faktor faktor yang mempengaruhi terjadinya kecacatan dan perjalanannya antara lain berhubungan dengan penderitanya sendiri, dengan penyakitnya, dan faktor lain adalah sebagai berikut. (5) 1. Faktor yang berhubungan dengan penderitanya sendiri a. Umur Anak dan dewasa muda, lebih jarang daripada orang tua b. Jenis kelamin Pria lebih sering dari wanita
2. Faktor yang berhubungan dengan penyakitnya sendiri a. Lamanya menderita sakit
b. Tipe penyakitnya c. Saraf perifer yang diserang 3. Faktor lain a. Pengobatan b. Pekerjaan c. Intelegensi
Tabel 2.3. Klasifikasi kecacatan menurut WHO, 1979 Derajat I Tangan Anestesi superfisial II Ulkus dalam sampai Kaki Mata Lain-lain Menyerang laring Kollaps pada
ulkus Anestesi ulkus Konjungtivitis superfisial yang Ulkus yang Lagopthalmus,
(belum dalam (belum iritis tulang) sampai
atau hidung
keratitis, mata claw kabur
claw hand yang tulang) masih mobil toes
Absorbsi ringan Absorpsi (sendi interfalang masih ada) Ulkus yang Ulkus yang Mata yang kabur Paralisis berat fasialis ringan Out Drop
dalam (mengenai dalam tulang) sendi tak (mengenai dapat digerakkan tulang), kecacatan otot III Kontraktur Absorpsi (sendi interfalang hilang) Sumber : WHO
(jarak pandang 1 m)
Absorpsi berat Kebutaan berat (kurang 75 % penyangga BB tersedia) yang
2.9. DIAGNOSIS Diagnosis penyakit kusta biasanya dibuat dengan pemeriksaan klinik dibantu dengan pemeriksaan bakteriologik, histopatologik, imunologi dan lain-lain. Tanda-tanda cardinal kusta adalah anestesi, penebalan saraf di daerah yang terkena, adanya lesi-lesi kulit, ditemukan BTA.(5) Diagnosis penyakit kusta dapat ditegakkan jika dijumpai paling sedikit dua dari tanda cardinal yang pertama.(5) Pemeriksaan laboratorium penyakit kusta meliputi:(5) 1. Pemeriksaan bakteriologik Pemeriksaan bakteriologik bertujuan untuk membantu menentukan diagnosis, membantu menentukan klasifikasi, menilai hasil pengobatan, mencurigai resistensi terhadap obat. Pemeriksaan bakteriologik terdiri dari : a. Pemeriksaan apusan kulit b. Kerokan hidung c. Biopsi kulit atau saraf 2. Pemeriksaan histopatologik Pemeriksaan histopatologik dapat membantu menegakkan diagnosis suatu penyakit kusta apabila manifestasi klinik dan bakteriologik tidak jelas. 3. Pemeriksaan imunologik Pemeriksaan imunologik ini dilakukan tidak untuk menegakkan diagnosis, tetapi hanya untuk membantu dalam menentukan klasifikasi dan perjalanan penyakit kusta.
Pemeriksaan imunologik terdiri atas : 1. Tes Lepromin
2. Tes Histamin 2.10. DIAGNOSIS BANDING Hipopigmentasi atau plak eritematosa merupakan tanda klinis yang sering dijumpai pada pasien yang baru didiagnosis sebagai kusta. Karena banyak kondisi lain menghasilkan lesi yang serupa. Selain itu harus disertai dengan kehilangan sensori yang pasti untuk mendiagnosis sebagai kusta. (14) Telah terlihat bahwa beberapa hipestesi lesi kadang-kadang terlihat pada kondisi selain kusta seperti dermatitis kronis dengan lesi kulit yang terjadi likenifikasi. Sedangkan lesi kulit tanpa kehilangan sensori dapat juga dibingungkan dengan beberapa umum dermatosis sehingga menghasilkan salah diagnosa. Di lapangan, kondisi lesi plak eritematosa kusta dapat sebagai tinea, psoriasis, lupus vulgaris dan bercak hipopigmentasi sering dibingungkan dengan pityriasis alba, pityriasis versicolor, dan vitiligo.(14) Kelainan kulit yang menyerupai kusta :(5) 1. Makula hipopigmentasi a. Pitiriasis alba Merupakan macula berbentuk bulat, warna putih, lokalisasi pada muka. Lesi dapat tunggal atau multiple dan banyak pada pipi. Biasanya menghilang setelah anak dewasa. Tidak didapatkan penebalan saraf dan tes histamin normal.
b. Pitiriasis versikolor Biasanya hipopigmentasi yang asimptomatik, multiple, jarang pada muka, banyak pada badan da lengan. Diagnose dapat ditegakkan dengan pemeriksaan KOH 10%, didapatkan spora, hifa pada kerokan kulit.
c. Dermatitis seboroik Hipopigmentasi pada dada dan muka yang mirip dengan kusta. Adanya gatal, skuama dan ketombe kulit kepala menunjukkan suatu dermatitis seboroik. d. Tinea corporis Bila perada pada aerah intertriginosa, lesi dapat hipopigmentasi. Kadangkadang tidak gatal, tetapi tidak anastesi. e. Psoriasis Lesi kulit yang khas berupa erupsi skuama berlapis seperti mika dengan dasar yag eritematosa, lesi yang bervariasi banyak, dan dapat menyerang kulit kepala, daerah fleksor, dan jari-jari.
2.11. PENGOBATAN Pada tahun 1981, Organisasi Kesehatan Dunia (WHO) merekomendasikan penggunaan Multy Drug Treatment (MDT) untuk penderita kusta multibasiler (MB-MDT), menggunakan dapson, rifampisin dan clofazimine untuk jangka waktu 24 bulan. Selanjutnya, ahli WHO pada komite kusta (1998) merekomendasikan pemendekan MB-MDT sampai 12 bulan. Pengenalan rejimen oleh WHO tahun 1981 MDT bertujuan untuk mengontrol terjadinya resistensi primer dan sekunder terhadap pengobatan monoterapi, untuk mencegah resistensi lebih lanjut dari Mycobacterium leprae terhadap antibiotik lainnya dan juga untuk mencegah terjadinya relaps. MDT diperkenalkan dengan manfaat tambahan seperti pemantauan intens pasien, cakupan populasi yang terkena dampak, peningkatan kedekatan antara penderita kusta dengan tenaga medis. (15) Obat tersebut diantaranya adalah rifampisin adalah obat anti kusta yang paling penting dan merupakan dalam rejimen untuk tipe kusta pausibasiler (PB) dan multibasiler, (MB).
Meskipun WHO telah menyatakan bahwa tidak ada efek toxic yang dilaporkan obat ini pada laporan bulanan, banyak penulis telah melaporkan rifampisin sebagai penyebab erupsi kulit, thrombocytopenic purpura, hepatitis, sindrom seperti flu, anemia hemolitik, shock, insufisiensi pernapasan dan gagal ginjal akut. Clofazimine paling aktif bila diberikan setiap hari, ditoleransi dengan baik dan hampir tidak beracun, sedangkan Dapson biasa sangat aman dalam dosis yang digunakan dalam MDT, dan menurut WHO efek samping yang jarang. efek samping utama adalah reaksi alergi kulit, namun anemia hemolitik, methaemoglobinemia, ikterus,
agranulositosis, reaksi psikotik, dan 'sindrom dapson' juga telah dilaporkan.(15) Pengobatan penderita kusta ditujukan untuk membunuh kuman M.leprae sehingga tidak berdaya merusak jaringan tubuh dan tanda-tanda penyakit menjadi berkurang.(5)
Rejimen Pengobatan sebagai berikut : (5) 1. Tipe PB dengan lesi tunggal Diberikan dosis tunggal rifampicine-ofloxacine-minocycline (ROM). Pada dewasa(50-70 kg) diberikan Rifampisin 600 mg, Ofloxacin 400 mg, Minocycline 100 mg. Pada anak (5-14 tahun). Diberikan Rifampisin 300 mg, Ofloxacin 200 mg, Minocycline 50 mg. Pemberian pengobatan sekali saja dan langsung release from treatment (RFT). Obat ditelan didepan petugas. Anak < 5 tahun dan ibu hami tidak diberikan ROM. ROM merupakan bakterisidal baru yang diharapkan lebih diberikan sebagai dosis tunggal.
2. Monoterapi Dapson = DDS, Diamino Diphenyl Sulfon. Bersifat bakteriostatik yaitu menghalangi/menghambat pertumbuhan kuman kusta. Dosis : a. b. Dewasa : 100mg/hari, secaraterus menerus Anak-anak : 1-2 mg/kgBB/hari
Lama pengobatan, tergantung dari tipe penyakitnya. Tipe T : 3 tahun Tipe I : 6 tahun Tipe B/L : 10 15 tahun bahkan lebih
3. Multi Drug Treatment (MDT) Sejak timbulnya masalah resistensi terhadap DDS, telah diambil suatu kebijaksanaan untuk mengadakan perubahan dari pengobatan tunggal DDS menjadi pengonbatan kombinasi. Tujuan pengobatan kombinasi adalah mencegah resistensi terhadap obat hususnya DDS, mengobati resistensi yang telah ada, memperpendek waktu pengobatan, pemutusan mata rantai penularan menjadi lebih cepat. Rejimen pengobatan kombinasi sebagai berikut : a. Pausibasiler : Dapson 100 mg/hari, makan dirumah Rifampisin 600 mg/bulan, makan dimuka petugas
Lamanya pengobatan 6 bulan, maksimal 9 bulan (6 dosis rifampisin). Penderita yang tidak cocok dengan dapson, dapat diganti dengan klofasimin. Penderita yang telah mendapat 6 dosis MDT dalam 6 bulan atau maksimal 9 bulan dapat langsung dinyatakan RFT, asal tidak timbul lesi baru atau lesi semula melebar. b. Multibasiler : Dapson 100 mg/hari, minum dirumah Rifampisin 600 mg/bulan, minum dimuka petugas Klofasimin (Lampren) 50 mg/hari, diminum di rumah dan 300 mg/bulan, diminum dimuka petugas. Lamanya pengobatan : 12 bulan, maksimal 18 bulan (12 dosis Rifampisin). Bila ada kontraindikasi dapat diberikan kombinasi 600 mg rifampisin, 400 mg ofloksasin dan 100 mg minosiklin selama 24 bulan. 4. Obat Antikusta Lain a. Golongan Fluorokuinolon Dari beberapa penelitian golongan kuinolon yang aktif terhadap M.leprae adalah pefloksasin, ofloksasin dan sparfloksasin. Ofloksasin merupakan turunan fluorokuinlon yang paling aktif terhadap M.Leprae in vitro. Dosis optimal harian adalah 400 mg. dosis tunggal yang diberikan dalam 22 dosis akan membunuh kuman M.Leprae hidup sebesar 99,9%. Efek sampingnya adalah mual, diare, dan gangguan saluran cerna lainnya, berbagai gangguan susunan saraf pusat termasuk insomnia, nyeri kepala, dizziness, nervousness dan halusinasi. Penggunaan pada anak, remaja, wanita hamil dan menyusui harus hati-hati.(1, 5)
b. Etionamid / protionamid Merupakan obat yang bersifat bakterisid terhadap M.leprae tetapi kurang kuat dibandingkan rifampisin. Dosis yang digunakam 250-500 mg/hari untuk dewasa dan 4-5 mg/kgBB/hari untuk anak-anak. Untuk Indonesia obat ini tidak atau jarang dipakai. (1, 5) c. Golongan tiourea Yang termasuk golongan ini adalah tiasetazon dan tiambutozin.
d. Minoksilin dan klaritromisin Minosiklin termasuk dalam kelompok tetrasiklin. Kurang bakterisidal dibandingkan dengan rifampisin tetapi lebih efektif jika dibandingkan dengan dapson dan klofasimin. Dosis standar harian 100 mg. Klaritromisin merupakan kelompok antibiotic makrolid dan mempunyai aktivitas bakterisidal terhadap M.Leprae pada tikus dan manusia. Pada penderita kusta lepromatosa, dosis harian 500 mg dapat membunuh 99% kuman hidup dalam 28 hari dan lebih dari 99,9% dalam 56 hari.(1, 5) Pada reaksi kusta ENL obat yang sering digunakan adalah tablet kortikosteroid, antara lain prednison. Dosisnya bergantung dari berat ringannya penyakit, biasanya prednisone 15-30 mg sehari, kadang- kadang lebih. Ada lagi obat yang dianggap sebagai obat pilihan pertama yaitu thalidomide, tetapi harus berhati-hati karena memiliki efek teratogenik. Klofazimin keuali sebagai obat antikusta dapat juga sebagai anti-reaksi ENL.(1)
Pada pengobatan reaksi reversal bila ada neuritis akut obat pilihan pertama adalah kortikosteroid yang dosisnya disesuaikan dengan berat ringannya neuritis. Biasanya diberikan prednisone 40-60 mg sehari kemudian diturunkan perlahan-lahan.(1) 2.12. PROGNOSIS Beberapa tahun pertama setelah di terapi, masalah yang paling sulit adalah pengelolaan sekunder terhadap perubahan defisit neurologis dan kontraktur pada tangan dan kaki. Amyloidosis sekunder dengan gagal ginjal dapat mempersulit lamanya penyakit kusta. Reaksi kusta tipe 1, dapat terjadi dalam 2-4 bulan pada individu dengan BT dan sampai 9 bulan pada individu dengan BL. Reaksi kusta tipe 2 (ENL) terjadi pada 50% individu dengan LL dan 25% dari mereka dengan BL dalam 2 tahun pertama pengobatan. ENL dapat dapat menyebabkan komplikasi seperti uveitis, dacryocytitis, artritis, neuritis, limfadenitis, myositis, orkitis. (16) 2.13. PENCEGAHAN Pencegahan khusus penyakit kusta belum ada. Salah satu upaya dalam pemberantasan penyakit menular ini adalah dengan melakukan vaksinasi. Dalam upaya pengembangan vaksin ada dua pendekatan yaitu :(5) a. Imunoprofilaksis yang merupakan upaya untuk mendapatkan kekebalan pada orang yang sehat yang mempunyai risiko untuk tertular kusta (prophylactic vaccine) b. Imunoterapi bertujuan untuk memperbaki sistem imunitas seluler pada penderita kusta lepromatosa di daerah enemik kusta yang tinggi (therapeutic vaccine). Sampai saat ini berbagai penelitian vaksin untuk penyakit kusta, salah satu diantaranya adalah dengan vaksin BCG, baik itu menggunakan BCG saja maupun dengan menggunakan campuran BCG dan kuman M.leprae.
Meskipun vaksin BCG telah dirasionalisasi untuk digunakan dalam tuberkulosis, perannya dalam pencegahan kusta dihipotesiskan pada awal 1939. Observasi ini kemudian dikonfirmasi oleh beberapa peneliti dan menyebabkan serangkaian studi untuk mengevaluasi efektivitas pelindung dari BCG terhadap lepra. Kisaran perlindungan diamati dalam penelitian adalah sangat luas, yaitu 20-90%. Variasi efek perlindungan telah dikaitkan dengan beberapa faktor yaitu strain, dosis dan jadwal vaksinasi BCG, karakteristik genetik dan fisiologis penduduk, lingkungan mikobakteri dan bentuk penyakit dalam spektrum penyakit kusta.(17) Adapun cara terbaik untuk melakukan pencegahan cacat atau prevention disabilities (POD) adalah dengan melaksanakan diagnosis dini kusta, pemberian pengobatan MDT yang cepat dan tepat. Selanjutnya dengan mengenali gejala dan tanda reaksi kusta yang disertai gangguan saraf serta memulai pengobatan dengan kortikosteroid sesegera mungkin.(1)
Anda mungkin juga menyukai
- Referat Peran Sinar Ultraviolet Pada Karsinogenesis Kanker Kulit 31NDokumen13 halamanReferat Peran Sinar Ultraviolet Pada Karsinogenesis Kanker Kulit 31Nnurul ulyaBelum ada peringkat
- Fitzpatrick Chapter 1Dokumen35 halamanFitzpatrick Chapter 1TeresaBelum ada peringkat
- Soal SkinDokumen17 halamanSoal SkinnyomanbudohBelum ada peringkat
- Revisi Penyakit Kulit GeriatriDokumen37 halamanRevisi Penyakit Kulit GeriatriAnggi PurnamasariBelum ada peringkat
- Mikosis Sistemik KRN TraumaDokumen49 halamanMikosis Sistemik KRN TraumaPutri Amelia Nutiana100% (1)
- Alopesia Areata 2019-1Dokumen17 halamanAlopesia Areata 2019-1Anisa SapitiaBelum ada peringkat
- Bullous Disease of Skin (Penyakit Kulit Bullosa Kronik)Dokumen50 halamanBullous Disease of Skin (Penyakit Kulit Bullosa Kronik)CelineBelum ada peringkat
- Pemfigus FoliaseusDokumen23 halamanPemfigus FoliaseusFindiamelia PutriBelum ada peringkat
- Dermato Terapi NewDokumen33 halamanDermato Terapi Newim flying to the moonBelum ada peringkat
- Anatomi, Fisiologi, Dan Efloresensi Kulit - 2Dokumen22 halamanAnatomi, Fisiologi, Dan Efloresensi Kulit - 2Gresilva SevyantiBelum ada peringkat
- Kurikulum PSDokumen51 halamanKurikulum PSDesi RaraBelum ada peringkat
- Case MelasmaDokumen25 halamanCase MelasmaBramantya WuBelum ada peringkat
- Referat Kusta EditDokumen22 halamanReferat Kusta EditMahendra SatriaBelum ada peringkat
- ReferatDokumen23 halamanReferatYusuf Wahyu100% (1)
- EFLORESENSI FitzpatrickDokumen24 halamanEFLORESENSI FitzpatrickagisagitaBelum ada peringkat
- Tumor Ganas KulitDokumen22 halamanTumor Ganas KulitAidarnaWanSariBelum ada peringkat
- Case Report SyringomaDokumen19 halamanCase Report SyringomaDian Anggun Cesasmi100% (1)
- ONIKOMIKOSISDokumen8 halamanONIKOMIKOSISAkk Slalu SetiabrsamamueBelum ada peringkat
- Reaksi Lepra NewDokumen55 halamanReaksi Lepra NewAulia Suri AgungBelum ada peringkat
- Unhas To Soal Baru 58Dokumen58 halamanUnhas To Soal Baru 58DEEVA SKINCAREBelum ada peringkat
- Edy PurwantoDokumen78 halamanEdy PurwantoKenny NajoanBelum ada peringkat
- XANTHELASMADokumen24 halamanXANTHELASMAimuthandchaBelum ada peringkat
- Tugas Ringkasan Ricco Fitzpatrick's Dermatology 9th EditionDokumen35 halamanTugas Ringkasan Ricco Fitzpatrick's Dermatology 9th EditionnajibBelum ada peringkat
- RESUME KKR FORENSIK DAY 1 Dan 2 PDFDokumen22 halamanRESUME KKR FORENSIK DAY 1 Dan 2 PDFVania LannisaBelum ada peringkat
- Laporan Kasus Subdivisi Dermatologi Umum IIDokumen13 halamanLaporan Kasus Subdivisi Dermatologi Umum IIAndy Anggi ManggabaraniBelum ada peringkat
- Laporan Kasus MorfeaDokumen18 halamanLaporan Kasus MorfeaIvan Daniel BanjarnahorBelum ada peringkat
- Kulit AnakDokumen33 halamanKulit AnakhilminatoBelum ada peringkat
- Infeksi Menular SeksualDokumen52 halamanInfeksi Menular SeksualxylomiteBelum ada peringkat
- Homo Sacer 1965 Perampasan Hak Dan Pelam PDFDokumen397 halamanHomo Sacer 1965 Perampasan Hak Dan Pelam PDFFerri Agustian SukarnoBelum ada peringkat
- Soal Osce Stase KulitDokumen1 halamanSoal Osce Stase KulitEga Gumilang SugiartoBelum ada peringkat
- Dt-Infeksi Menular SeksualDokumen50 halamanDt-Infeksi Menular SeksualGustiAngriAngalanBelum ada peringkat
- Prinsip Pengobatan Penyakit-Penyakit ImsDokumen48 halamanPrinsip Pengobatan Penyakit-Penyakit ImsKerin ArdyBelum ada peringkat
- Prurigo NodularisDokumen5 halamanPrurigo NodularisSalman Al FadlahBelum ada peringkat
- Translated Bab 219 FitzpatrickDokumen19 halamanTranslated Bab 219 FitzpatrickbeartothebooBelum ada peringkat
- Perbandingan Efektivitas Antara ROM Dan MDTDokumen6 halamanPerbandingan Efektivitas Antara ROM Dan MDTFausiah Ulva MBelum ada peringkat
- ERITROPAPULOSKUAMOSADokumen19 halamanERITROPAPULOSKUAMOSAGunawan Cahyo SBelum ada peringkat
- Kuliah Pengecatan ZNDokumen20 halamanKuliah Pengecatan ZNElsa Fitri BuabesBelum ada peringkat
- PBL 15 Kista AteromaDokumen14 halamanPBL 15 Kista AteromaDemar BerkamBelum ada peringkat
- OSCE P.Fis Bercak Putih+ SLIT SKIN SMEARDokumen6 halamanOSCE P.Fis Bercak Putih+ SLIT SKIN SMEARNorman DelVanoBelum ada peringkat
- EFFLORESENSIDokumen39 halamanEFFLORESENSIAdrian HaningBelum ada peringkat
- Laporan Kasus I (Melanoma Maligna)Dokumen28 halamanLaporan Kasus I (Melanoma Maligna)mumunooBelum ada peringkat
- GftyftfuyDokumen4 halamanGftyftfuydzivahBelum ada peringkat
- Porokeratosis FixDokumen10 halamanPorokeratosis FixAnonymous vcoWS7w100% (1)
- LBM 1 Dermatitis AtopikDokumen14 halamanLBM 1 Dermatitis Atopikfahryzal_noteBelum ada peringkat
- Referat Erupsi Obat IvanDokumen23 halamanReferat Erupsi Obat IvanSelviana EphinkBelum ada peringkat
- Laporan Kasus PilomatricomaDokumen26 halamanLaporan Kasus PilomatricomaVENI ROSITA DEWIBelum ada peringkat
- Makalah Penyakit KustaDokumen19 halamanMakalah Penyakit KustaNaufal AlfarezelBelum ada peringkat
- Dermatomikosis SuperfisialisDokumen21 halamanDermatomikosis Superfisialisizzariris50% (2)
- Referat GenodermatosisDokumen30 halamanReferat Genodermatosisyuli triretnoBelum ada peringkat
- KolesistitisDokumen18 halamanKolesistitisshavira nuzulaBelum ada peringkat
- Reaksi Id Pada KandidaDokumen3 halamanReaksi Id Pada KandidaHandi SuntamaBelum ada peringkat
- Nevus OtaDokumen22 halamanNevus Otagayuh rizkyBelum ada peringkat
- Pertanyaan Referat KLP 7Dokumen5 halamanPertanyaan Referat KLP 7alfabet 99Belum ada peringkat
- REFERAT TB KutisDokumen30 halamanREFERAT TB KutisLaila MayangsariBelum ada peringkat
- Ulkus MoleDokumen12 halamanUlkus MoleRenita Siwi M WBelum ada peringkat
- Lapsus MelasmaDokumen27 halamanLapsus MelasmaIka Niswatul ChamidahBelum ada peringkat
- Lesi EritoskuamosaDokumen4 halamanLesi EritoskuamosaGusty BahyBelum ada peringkat
- Makalah Morbus HansenDokumen25 halamanMakalah Morbus HansenYudiBelum ada peringkat
- Referat Morbus HansenDokumen25 halamanReferat Morbus Hansenletitiabellavesta24100% (2)
- LeprosyDokumen8 halamanLeprosyMuhamad Zubair Muhamad NohBelum ada peringkat
- Sop Pem VisusDokumen1 halamanSop Pem VisusMia San MiaBelum ada peringkat
- Pembinaan Uks PowerpointDokumen17 halamanPembinaan Uks PowerpointMia San MiaBelum ada peringkat
- Sop Buta WarnaDokumen1 halamanSop Buta WarnaMia San MiaBelum ada peringkat
- Resep BaruDokumen2 halamanResep BaruMia San MiaBelum ada peringkat
- 5Dokumen3 halaman5Mia San MiaBelum ada peringkat
- 6.1.2.2 Indikator Penilaian Kinerja Dan Hasil-HasilnyaDokumen2 halaman6.1.2.2 Indikator Penilaian Kinerja Dan Hasil-HasilnyaMia San MiaBelum ada peringkat
- SOP Transfer PasienDokumen1 halamanSOP Transfer PasienMia San MiaBelum ada peringkat
- Spo KosongDokumen4 halamanSpo KosongRirin Mini PurwasiBelum ada peringkat
- Form PenolakanDokumen1 halamanForm PenolakanMia San MiaBelum ada peringkat
- Inventaris Poli UmumDokumen2 halamanInventaris Poli UmumMia San MiaBelum ada peringkat
- Check List Bab IXDokumen7 halamanCheck List Bab IXMia San MiaBelum ada peringkat
- Check List Bab VIIDokumen9 halamanCheck List Bab VIIMia San MiaBelum ada peringkat
- Peta Dokumen Bab 7 PDFDokumen7 halamanPeta Dokumen Bab 7 PDFPuskesmas Kondoran100% (7)
- 7 Bab VII AkredDokumen29 halaman7 Bab VII AkredlinggarBelum ada peringkat
- Materi UKSDokumen9 halamanMateri UKSMia San MiaBelum ada peringkat
- Spo Pemeriksaan TB ParuDokumen2 halamanSpo Pemeriksaan TB ParuMia San MiaBelum ada peringkat
- UU No 25 THN 2009 TTG Pelayanan PublikDokumen77 halamanUU No 25 THN 2009 TTG Pelayanan PublikMheymi YantiBelum ada peringkat
- Pengertian UksDokumen10 halamanPengertian UksMia San MiaBelum ada peringkat
- Undang-Undang No.: 36 Tahun 2009 Tentang KesehatanDokumen111 halamanUndang-Undang No.: 36 Tahun 2009 Tentang Kesehatanabd. hadi kadarusnoBelum ada peringkat
- UU No 25 THN 2009 TTG Pelayanan PublikDokumen77 halamanUU No 25 THN 2009 TTG Pelayanan PublikMheymi YantiBelum ada peringkat
- Indikator Penilaian Kenirja UkmDokumen2 halamanIndikator Penilaian Kenirja UkmMia San MiaBelum ada peringkat
- Brosur Pelayanan LabDokumen1 halamanBrosur Pelayanan LabMia San MiaBelum ada peringkat
- SK Pendokumentasian KinerjaDokumen2 halamanSK Pendokumentasian KinerjaMia San MiaBelum ada peringkat
- Hasil Monitoring Perbaikan Kinerja Kaji BandingDokumen1 halamanHasil Monitoring Perbaikan Kinerja Kaji BandingMia San MiaBelum ada peringkat
- Caver PropilDokumen4 halamanCaver PropilNovi OphieBelum ada peringkat
- Laporan Kaji Banding CoverDokumen14 halamanLaporan Kaji Banding CoverMia San MiaBelum ada peringkat
- 5Dokumen3 halaman5Mia San MiaBelum ada peringkat
- 6.1.1.1 Ep 1Dokumen4 halaman6.1.1.1 Ep 1Mia San MiaBelum ada peringkat
- Laporan KegiatanDokumen7 halamanLaporan KegiatanMia San MiaBelum ada peringkat
- Sop KosongDokumen1 halamanSop KosongNovi OphieBelum ada peringkat