Hepatitis B Virus
Diunggah oleh
Lia WieDeskripsi Asli:
Judul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Hepatitis B Virus
Diunggah oleh
Lia WieHak Cipta:
Format Tersedia
Tugas Stase Imunologi 3 Lia Wie
TUGAS STASE IMUNOLOGI 3 (Jumat 05 Oktober 2018)
Nama : Emelia Wijayanti
Pembimbing : Dr. dr. I. Edward K. S. L., M.M., M.H.Kes., Sp.PK., M.Si.Med.
1. Anti HBc + artinya window period
2. HbeAg + artinya infeksius
3. HBv dna aktif/ tidak untuk terapi
4. HbsAg sakit/ tidak
5. Pasien curiga hepatitis akut HbsAg, Anti HBC bagaimana hasilnya
6. Metode Pemeriksaan ELISA & ICT!
7. Pelajari Klinis dan Laboratorium HAV, HBV, HCV!
FAKTOR A B C D E G
Emelia Wijayanti Page 1
Tugas Stase Imunologi 3 Lia Wie
Type RNA DNA RNA PARTIAL RNA RNA
Incubation 15-50 days 30-150 15-160 30-150 20-40 ?
Transmission:
Fecal-oral yes no min no yes No
Household yes min min yes yes No
Vertical no yes min yes no Yes
Blood rare yes yes yes ? Yes
Sexual no yes min yes ? Yes
Diagnosis Anti HBsAg, PCR, Anti Anti HDV Anti Anti
HAV,IgM Anti HBc IgM HCV, HEV HGV
PCR
Carrier state No yes yes yes yes Yes
Chronic hptts no 10% 80% yes no No
Liver – ca No yes yes no no No
Prevention
Vaccine yes yes no Yes* no No
Ig yes yes no Yes* no No
Interferon ? 50% 20- yes ? yes
45%
Emelia Wijayanti Page 2
Tugas Stase Imunologi 3 Lia Wie
Hepatitis B
Definisi – Etiologi – Cara Penularan
Penyakit yang disebabkan Hepatitis B Virus (HBV), menyebabkan inflamasi hepar
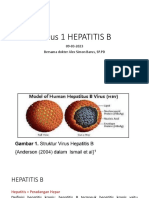
Struktur Virus
HBV merupakan hepadnavirus: hepa dari hepatotropik & dna berupa virus DNA
Virus DNA berselubung ganda, 42 nm , lapisan permukaan dan bagian inti
Virus rusak bila terpajan cairan empedu / detergen, tidak terdapat dalam tinja,
menyebabkan penyakit hati kronik, dan viremia persisten.
Inti HBV menggandung, double stranded DNA partial (3,2 kb) dan:
Protein polymerase DNA dengan aktivasi reverse transcriptase
Antigen B core (HbcAg), merupakan protein struktural
Antigen hepatitis B e (HbeAg), protein non-struktural yang berkorelasi secara
tidak sempurna dengan replikasi aktif
Selubung lipoprotein HBV menggandung:
Ag permukaan (HbsAg), dengan 3 selubung protein: utama, besar dan
menengah
Lipid minor dan komponen karbohidrat
HbsAg dalam bentuk partikel non infeksius dengan bentuk sferis 22 nm/
tubular
HBV terdiri atas 6 genotipe (A-H), satu serotipe utama dengan banyak subtipe
berdasarkan keanekaragaman protein HbsAg.
Emelia Wijayanti Page 3
Tugas Stase Imunologi 3 Lia Wie
Patofisiologi Gejala
The virus does not directly kill hepatocytes. The host's immune response to viral antigens is
thought to be the cause of the liver injury in HBV infection. The cellular immune response,
rather than the humoral immune response, seems to be primarily involved in disease
pathogenesis. Induction of antigen-specific T-lymphocyte response is thought to occur when
host T lymphocytes are presented with viral epitopes by antigen-presenting cells in lymphoid
organs. These antigen-specific T cells mature and expand and then migrate to the liver. In
acute HBV infection, most HBV DNA is cleared from hepatocytes through non-cytocidal
effects of inflammatory byproducts of CD8+ T lymphocytes, stimulated by CD4+ T
lymphocytes, notably interferon-gamma and tumour necrosis factor-alfa. These cause down-
regulation of viral replication, and trigger direct lysis of infected hepatocytes by HBV-
specific CD8+ cytotoxic T cells. In contrast, people with chronic HBV infection display
weak, infrequent, and narrowly focused HBV-specific T-cell responses, and the majority of
mononuclear cells in livers of chronic HBV-infected people are non-antigen-specific.
Life cycle of HBVFrom Ganem D, Prince AM. Hepatitis B virus infection - natural history
and clinical consequences. N Engl J Med. 2004; 350:1118-1129; used with permission
Due to the presence of HBV in extrahepatic sites, as well as the presence of covalently closed
circular DNA (cccDNA) within hepatocytes, eradication of the virus is an unrealistic goal
Emelia Wijayanti Page 4
Tugas Stase Imunologi 3 Lia Wie
based on the currently available drugs. Covalently closed circular DNA serves as a template
for transcription of pregenomic messenger RNA, a vital initial step in HBV replication. The
continued presence of cccDNA within hepatocytes is considered as a marker of viral
persistence. Unfortunately, current therapies have not been effective in eradicating cccDNA
and are only able to decrease levels. Persistence of even low levels of cccDNA in the
hepatocyte nucleus has been shown to correlate with viral rebound after discontinuation of
therapy. In addition, the integration of HBV DNA to the hepatocyte nucleus during
replication process could explain increased risk for hepatocellular carcinoma. Furthermore,
co-infection with hepatitis C virus (HCV) can synergistically increase the rate of fibrosis,
cirrhosis, and hepatocellular cancer, because both HBV and HCV occupy the same
hepatocyte independently.
The natural history of HBV infection has been classified into 4 phases, which are influenced
by age of infection, host genetic factors, presence of other viruses, HBV mutations, and level
of immunosuppression.
In neonates with immature immune systems, 95% of those infected become
asymptomatic chronic HBV carriers, compared with 30% of children infected over the
age of 6 years.
Most (70%) of primary infections with HBV in adults are asymptomatic and self-
limiting, with clearance of virus from the blood and liver, and lasting immunity to re-
infection.
However, about 30% of adults with acute HBV may have symptomatic icteric
hepatitis.
Patients who develop chronic HBV have a 10% to 30% risk of developing cirrhosis,
particularly older patients with high levels of HBV DNA, or patients with hepatitis C,
hepatitis D, or HIV co-infection.
Cara utama penularan HBV adalah melalui parenteral dan menembus membran mukosa,
terutama melalui hubungan seksual. Masa inkubasi rata-rata sekitar 60-90 hari.
Penanda serologis pertama yang dipakai untuk identifikasi HBV adalah antigen
permukaan (HBsAg), positif kira-kira 2 minggu sebelum timbulnya gejala klinis dan biasanya
menghilang pada masa konvalesen dini,tetapi dapat pula bertahan 4-6 bulan. Penderita
dengan HBsAg yang menetap selama lebih dari 6 bulan disebut carrier HBV. Adanya
HBsAg menandakan bahwa penderita dapat menularkan HBV ke orang lain. HBs Ag dapat
ditemukan pada hampir semua cairan tubuh orang yang terinfeksi : darah, semen, saliva, air
mata, cairan asites, air susu ibu, urin, bahkan feses.
Penanda yang muncul berikutnya biasanya adalah antibodi terhadap antigen ini (anti-
HBc) yang terdeteksi segera setelah timbul gambaran klinis hepatitis dan menetap untuk
seterusnya, antibodi ini merupakan penanda kekebalan paling jelas dari infejsi HBV.IgM
anti-HBc terlihat pada awal infeksi dan bertahaln lebih dari 6 bulan.Adanya predominasi
antibodi IgG anti-HBc menunjukan kesembuhan dari HBV di masa lampau atau infeksi HBV
kronis.Cara terbaik untuk menentukan kekebalan yang dihasilkan oleh infeksi spontan adalah
dengan mengukur anti-HBc. Antibodi yang muncul berikutnya adalah antibodi terhadap
antigen permukaan (anti-HBs) yang timbul setelah infeksi membaik dan berguna untuk
memberikan kekebalan jangka panjang.
Antigen e (HBeAg) merupakan bagian dari HBV yang larut dan timbul bersamaan
atau segera setelah HBsAg menghilang. HBeAg selalu ditemukan pada semua infeksi akut
dan hal ini menunjukan adanya replikasi virus dan penderita dalam keadaan sangat menular.
HBeAg yang menetap mungkin menunjukkan infeksi replikatif yang kronis. Antibodi
terhadap HBeAg (anti-HBe) muncul pada hampir semua infeksi HBV dan berkaitan dengan
hilangnya virus-virus yang bereplikasi dan menurunnya daya tular.
Emelia Wijayanti Page 5
Tugas Stase Imunologi 3 Lia Wie
Carrier HBV merupakan individu yang hasil pemeriksaan HBsAg nya positif pada
sedikitnya 2 kali pemeriksaan yang berjarak 6 bulan atau hasil pemeriksaan HBsAg nya
positif tetapi IgM anti-HBc nya negatif dari 1 spesimen tunggal.
GEJALA KLINIS
Infeksi akut HBV diawali dengan gejala nonspesifik, misalnya hilang nafsu makan,
mual, muntah, nyeri badan, demam ringan, urin gelap, dan selanjutnya berkembang menjadi
ikterus. Bilirubin yang meningkat dalam tubuh menyebabkan pruritus atau gatal pada
kulit.Gejala seperti ini bertahan selama beberapa minggu dan secara bertahap makin
membaik pada sebagian besar orang.Sebagian penderita dapat menderita sakit yg lebih berat
berupa gagal hati fulminan, yang menyebabkan kematian.Infeksi dapat asimtomatik.
Infeksi kronik HBV dapat asimtomatik atau berupa inflamasi hepar kronik, yang
kemudian dapat berkembang menjadi sirosis hepatis dalam beberapa tahun.Infeksi kronik
juga dapat menyebabkan karsinoma hepatoselular.Carrier kronik dianjurkan untuk
menghindari konsumsi alkohol karena dapat meningkatkan resiko sirosis hepatis dan kanker
hepar.
Gejala klinik hepatitis dibagi menjadi 3 stadium berdasarkan gejala ikterus:
A. Pre ikterus / prodromal (1-21 hari)
Panas badan ringan : tidak enak badan dan mudah lelah
Gejala saluran pernapasan : terdapat gejala seperti flu dan faringitis
Gejala saluran pencernaan :abdominal discomfort / perut begah, mual, muntah, dan
anoreksia berhubungan dengan perubahan penghidu dan rasa kecap
Gejala konstitusional : arthralgia, mialgia, dan sakit kepala
Nyeri abdomen : biasanya ringan dan menetap di kuadran kanan atas atau epigastrium
Warna urin bertambah coklat gelap karena peningkatan bilirubin
Warna tinja menjadi pucat karena sterkobilin menurun.
B. Ikterus (1-4 minggu)
Jaundice pada sklera dan kulit, karena bilirubin berdifusi ke dalam jaringan.
Pruritus
Demam
Penurunan berat badan
Gejala saluran pernapasan, pencernaan, dan konstitusional berkurang sampai hilang.
Hepar membesar, dipalpasi - pinggiran yang lunak dan nyeri tekan pada 70 % pasien
Urin berwarna gelap, seperti air teh pekat
Feses berwarna dempul
C. Post ikterus (2-4 bulan)
Jaundice dan gejala lain mulai berkurang
Malaise
Hepatomegali dan abnormalitas fungsi hati masih ada
Warna air seni mulai lebih muda lagi
Biasanya akan makin membaik dalam 2-3 minggu
Emelia Wijayanti Page 6
Tugas Stase Imunologi 3 Lia Wie
Pemeriksaan Laboratorium dan Serologi
A. Tes Serologis
Hepatitis B didiagnosis dari hasil-hasil tes-tes darah spesifik virus hepatitis B (serologi)
yang mencerminkan beragam komponen-komponen virus hepatitis B.
1. HBsAg
Diagnosis infeksi hepatitis B terutama dengan mendeteksi hepatitis B surface antigen
(HBsAg) dalam darah. Kehadiran HBsAg berarti bahwa ada infeksi virus hepatitis B aktif.
Menyusul suatu paparan pada virus hepatitis B, HBsAg menjadi terdeteksi dalam darah
dalam waktu empat minggu.Pada individu-individu yang sembuh dari infeksi virus hepatitis
B akut, eliminasi atau pembersihan dari HBsAg terjadi dalam waktu empat bulan setelah
timbulnya gejala-gejala. Infeksi virus hepatitis B kronis didefinisikan sebagai HBsAg yang
menetap lebih dari 6 bulan.
2. Anti-HBs
Setelah HBsAg dieliminasi dari tubuh, antibodi-antibodi terhadap HBsAg (anti-HBs)
biasanya timbul.Anti-HBs ini menyediakan kekebalan pada infeksi virus hepatitis B yang
berikutnya.Sama seperti individu-individu yang telah berhasil divaksinasi terhadap virus
hepatitis B mempunyai anti-HBs yang dapat diukur dalam darah.
3. Anti-HBc
HBc hanya dapat ditemukan dalam hati dan tidak dapat terdeteksi dalam darah.Kehadiran
dari jumlah-jumlah yang besar dari hepatitis B core antigen dalam hati mengindikasikan
suatu reproduksi virus yang sedang berlangsung.Ini berarti bahwa virusnya aktif. Antibodi
terhadap hepatitis B core antigen, dikenal sebagai antibodi hepatitis B core (anti-HBc),
bagaimanapun, terdeteksi dalam darah. Sebagai suatu kenyataan, dua tipe dari antibodi-
antibodi anti-HBc (IgM dan IgG) dihasilkan.
IgM anti-HBc adalah suatu penanda/indikator (marker/indicator) spesifik untuk mendiagnosis
suatu infeksi virus hepatitis B akut.IgM anti-HBc ditemukan dalam darah selama infeksi akut
dan berlangsung sampai enam bulan setelah timbulnya gejala-gejala.
IgG anti-HBc berkembang selama perjalanan infeksi virus hepatitis B akut dan menetap
seumur hidup, tidak perduli apakah individunya sembuh atau mengembangkan infeksi kronis.
4. HBeAg, anti-HBe
HBeAg dan antibodi-antibodinya, anti-HBe, adalah penanda-penanda (markers) yang
bermanfaat untuk menentukan kemungkinan penularan virus oleh seseorang yang menderita
infeksi virus hepatitis B kronis. Mendeteksi keduanya HBeAg dan anti-HBe dalam darah
biasanya adalah eksklusif satu sama lain.
Sesuai dengan itu, kehadiran HBeAg berarti aktivitas virus yang sedang berlangsung dan
kemampuan menularkan pada yang lainnya, sedangkan kehadiran anti-HBe menandakan
suatu keadaan yang lebih tidak aktif dari virus dan risiko penularan yang lebih kecil.
5. HBV-DNA
Penanda yang paling spesifik dari reproduksi/replikasi dan aktivitas virus hepatitis B adalah
pengukuran dari hepatitis B virus DNA dalam darah. Metode yang dipakai ialah
Emelia Wijayanti Page 7
Tugas Stase Imunologi 3 Lia Wie
5a. PCR (polymerase chain reaction)
Metode (assay) yang paling sensitif untuk menentukan tingkat hepatitis B virus DNA. Ini
berarti bahwa PCR adalah metode yang terbaik untuk mendeteksi jumlah-jumlah yang sangat
kecil dari penanda virus hepatitis B. Metode ini bekerja dengan memperbesar material yang
sedang diukur sampai semilyar kali untuk mendeteksinya. Metode PCR, oleh karenanya,
dapat mengukur sekecil 50 sampai 100 kopi (partikel-partikel) dari virus hepatitis B per
mililiter darah.
Tujuan mengukur hepatitis B virus DNA biasanya adalah untuk menentukan apakah infeksi
virus hepatitis B aktif atau tidak aktif (diam).Perbedaan ini dapat dibuat berdasarkan jumlah
hepatitis B virus DNA dalam darah.Tingkat-tngkat yang tinggi dari DNA mengindikasikan
suatu infeksi yang aktif, dimana tingkat-tingkat yang rendah mengindikasikan suatu infeksi
yang tidak aktif (tidur).Jadi, pasien-pasien dengan penyakit yang tidur (tidak aktif)
mempunyai kira-kira satu juta partikel-partikel virus per mililiter darah, sedangkan pasien-
pasien dengan penyakit yang aktif mempunyai beberapa milyar partikel-partikel per mililiter.
Oleh karenanya, siapa saja yang HBsAg positif, bahkan jika infeksi virus hepatitis B tidak
aktif, akan mempunyai tingkat-tingkat hepatitis B virus DNA yang dapat terdeteksi dengan
metode PCR karena ia begitu sensitif.
5b. Metode hybridization
Suatu tes yang kurang sensitif daripada PCR.Tidak seperti metode PCR, metode
hybridization mengukur material virus tanpa pembesaran.Sesuai dengan itu, tes ini dapat
mendeteksi hepatitis B virus DNA hanya ketika banyak partikel-partikel virus hadir dalam
darah, berarti bahwa infeksinya aktif. Dengan kata lain, dari sudut pandang yang praktis, jika
hepatitis B virus DNA terdeteksi dengan suatu metode hybridization, ini berarti bahwa
infeksi virus hepatitis B adalah aktif.
MARKER SIGNIFICANCE
HBsAg Indicates infection with HBV
HBcAg Non detectable in serum, only on liver tissue
HBeAg Indicates active HBV infection, HBV replication
Anti HBs Indicates clinical recovery from HBV infection
Anti HBc Indicates active HBV infection (acut and chronic)
IgM anti HBc Early index of acute HBV infection
Anti HBe Seroconvertion indicates resolution in most case
HBV DNA Indicates HBV replication
HBsAg Anti- Anti-Hbc Anti-HBc HBeAg Anti- HBV Interpretasi
HBs (total) IgM HBe DNA
+ - + + + + + Tahap awal infeksi akut
- - + + - + - Tahap Kemudian infeksi akut
- + + - - - - Kesembuhan dengan kekebalan
- + - - - - - Vaksinasi yang sukses
+ - + - + - + Infeksi kronis dengan reproduksi
aktif
+ - + - - + - Infeksi kronis dalam tahap tidak
aktif
+ - + - - + + Infeksi kronis dengan reproduksi
aktif
- - + - - + /- - Kesembuhan, Hasil positif palsu,
atau infeksi kronis
HBs Ag IgM anti HAV IgM anti HBc Interpretasi Diagnostik
( Dienstag& Isselbacher, 1994 )
+ - + Hepatitis akut B
Emelia Wijayanti Page 8
Tugas Stase Imunologi 3 Lia Wie
+ - - Hepatitis kronis B
+ + - Hepatitis akut A superimposed on
hepatitis kronis B
+ + + Hepatitis akut A dan B
- + - Hepatitis akut A
- + + Hepatitis akut A dan B (HBs Ag dibawah
ambang)
- - + Hepatitis akut B ( HBs Ag dibawah
ambang )
B. Tes Fungsi hati
SGOT, SGPT sangat meningkat mulai dari masa prodromal dan puncaknya saat ikterus
enzim aminotransferase, AF, & gama GT serum meningkat
hiperbilirubinemia (bilirubin total, direk, dan indirek semuanya meningkat)
C. Tes Darah
Protrombin Time (PT) memanjang gangguan sintesis berat, nekrosis hepatoseluler,
dan prognosis buruk
hiperglobulinemia
Albumin serum menurun
Neutropenia dan limfopenia ringan disertai limfositosis relatif
D. Pemerikasaan urin: bilirubinuria & urobilinuria urin
E. Pemeriksaan tinja : Tinja akholis karena sterkobilin menurun.
F. USG : Hepatomegali
G. Virus Marker
Imunodifusi radial (Ouchterlony)
Counterimmunoelectrophoresis (CIEP)
Passive hemagglutination (PHA)
Reverse passive hemaglutination (RPHA)
Enzyme immunoassay (EIA / ELISA)
Radio immuno assay (RIA)
H. Biopsi Hati pada Hepatitis B Kronis
Sayangnya, tes darah tidak dapat memberikan semua informasi tentang keadaan hati
seseorang.Biopsi hati untuk menentukan apakah ada kerusakan, tingkat kerusakan.misalnya
Peradangan dan luka parut (fibrosis) pada hepatitis kronis atau sirosis. Biopsi hati hanya
diusulkan untuk pasien dengan viral load HBV yang tinggi (di atas 100.000 kopi) dan tingkat
enzim hati yang tinggi.
Emelia Wijayanti Page 9
Tugas Stase Imunologi 3 Lia Wie
Emelia Wijayanti Page 10
Tugas Stase Imunologi 3 Lia Wie
Pengobatan
Suportif
a. Pada periode akut dan dalam keadaan lemah diharuskan cukup istirahat. Aktivitas
fisis yang berlebihan dan berkepanjangan harus dihindari.
b. Rawat jalan pasien, kecuali pasien dengan mual atau anoreksia berat yang akan
menyebabkan dehidrasi.
Dietetik
a. Tidak ada rekomendasi diet khusus.
b. Selama fase akut cukup mempertahankan asupan kalori dan cairan yang adekuat.
c. Jika pasien mual, tidak nafsu makan atau mual-muntah, sebaiknya diberikan infus.
Medikamentosa
Hepatitis B akut biasanya tidak membutuhkan perawatan karena sebagian besar
sembuh spontan.Pengobatan antivirus hanya diperlukan pada infeksi agresif (hepatitis
fulminan) atau penderita yang immunocompromised.
Emelia Wijayanti Page 11
Tugas Stase Imunologi 3 Lia Wie
Pengobatan infeksi kronik diperlukan untuk menurunkan resiko sirosis dan kanker
hepar. Penderita HBV kronik dengan peningkatan alanin aminotransferase serum (penanda
kerusakan hepar) dan peningkatan DNA HBV secara persisten harus diterapi.
KOMPLIKASI
Karsinoma hepatoseluler
Gagal hati
Anemia aplastik
Sirosis hepatis
Hepatitis berat
Nekrosis hepatik masif
Status carrier ( infeksi virus persisten tanpa gejala )
Penyakit hati kronik
PROGNOSIS
Infeksi HBV dapat terjadi akut (self-limiting) atau kronik (long-standing).Penderita
HBV akut dapat sembuh spontan dalam beberapa minggu atau bulan. Lebih dari 95%
penderita dapat sembuh total dan memiliki imunitas yang melindungi tubuh dari virus. Pada
neonatus, hanya 5% dari yang tertular HBV ketika dilahirkan dapat sembuh dari
infeksi.Neonatus yang terkena memiliki resiko kematian akibat sirosis atau karsinoma
hepatoseluler sebesar 40%. Pada anak yang terinfeksi ketika berumur 1 sampai 6 tahun,
sekitar 70% dapat sembuh. Dengan berkembangnya alternatif pengobatan, maka diharapkan
prognosis hepatitis B menjadi lebih baik.
PENCEGAHAN
Infeksi HBV dapat dicegah dengan vaksinasi. Bayi yang lahir dari ibu penderita
hepatitis B dapat diterapi dengan antibodi HBV (HBIg). Jika vaksin diberikan dalam waktu
12 jam setelah lahir, resiko terkena hepatitis B menurun sampai 95%. Terapi ini membuat ibu
dapat menyusui anaknya dengan aman.
Emelia Wijayanti Page 12
Tugas Stase Imunologi 3 Lia Wie
Hepatitis A
Definisi – Etiologi – Cara Penularan
Hepatitis A adalah infeksi sistemik akut yang mempengaruhi organ hati disebabkan oleh
virus hepatitis A (HAV). Hepatitis A merupakan suatu penyakit self-limitting dengan
kekebalan seumur hidup. Pada anak, infeksi HAV yang memberi gejala klinis (simtomatis)
hanya 30% sedangkan 70% lainnya dalam bentuk sub-klinis (asimtomatis). Virus ini dapat
ditemukan dalam tinja penderita hepatitis A. Hepatitis A ditularkan bila seseorang menaruh
atau memakan sesuatu yang terkontaminasi oleh tinja penderita hepatitis A. Masa
inkubasinya adalah 15-50 hari, rata-rata adalah 30 hari. Hepititis A merupakan penyakit non
kronik. Penularan: Fekal – Oral; Inkubasi: 14-28 HaRI
Struktur Virus
Hepatitis A disebabkan oleh Hepatitis A Virus ( HAV ), yang memiliki ciri-ciri :
digolongkan dalam picornavirus, subklasifikasi sebagai hepatovirus
Diameter 27-28 nm dengan bentuk kubus simetrik
Untai tunggal (single stranded), molekul RNA linier : 7,5 kb
Pada manusia terdiri atas 1 serotipe, ≥ 3 genotipe
Mengandung lokasi netralisasi imunodominan tunggal
Mengandung 3/4 polipeptida virion di kapsomer
Replikasi di sitoplasma hepatosit yang terinfeksi, tidak terdapat bukti yang nyata adanya
replikasi di usus.
Menyebar pada primata non manusia dan galur sel manusia.
Tahan terhadap panas pada suhu 60C selama 1 jam
Penularannya secara enterik mempunyai ciri : Virus tanpa selubung ,Tahan terhadap
cairan empedu, Ditemukan di tinja, Tidak dihubungkan dengan penyakit hati kronik,
Tidak terjadi viremia yang berkepanjangan atau kondisi karier intestinal.
HAV dapat diinaktifasi dengan : Sinar Ultraviolet, Formalin 1 : 4000 selama 3 hari pada
suhu 37C, Klorine 1-15 ppm selama 30 menit, Sodium hipoklorit 0,5% selama 15
menit, Pemanasan kering selama 1 jam, Otoklaf
Patofisiologi Gejala
Emelia Wijayanti Page 13
Tugas Stase Imunologi 3 Lia Wie
Perjalaran virus ini dimulai pada saat menelan makanan atau minuman yang
mengandung HAV. Kemudian virus akan memasuki aliran darah melalui epitel di orofaring
atau usus. Darah yang membawa virus, akan masuk ke hati, yang merupakan target utama
dan akan merusak hepatosit dan sel Kupffer, yang merupakan makrofag dari hati.
Perkembangan penelitian terakhir menyimpulkan adanya ikatan IgA-HAV untuk
memfasilitasi masuknya virus ke dalam hepatosit melalui reseptor asialoglikoprotein
(AGPR). Mekanisme kerusakan sel hati pada infeksi bukan karena sifat sitopatik HAV tetapi
oleh karena proses imuno-patogenik. Jadi diperkirakan terdapat reaksi sitotoksik sel-T
melawan antigen virus khusus atau antigen membran sel yang diubah oleh virus untuk
merusak sel-sel hati, sehinga hepatosit yang diselimuti antibodi mungkin dihancurkan oleh
daya sitotoksik sel dari reaksi imunologi.Eliminasi virus dilakukan melalui sistem imun
humoral dan seluler.
Virus hepatitis A dapat dideteksi di dalam feses pada akhir masa inkubasi dan fase
preikterik.Sewaktu timbul ikterik, antibodi terhadap HAV (anti-HAV) telah dapat diukur di
dalam serum. Awalnya kadar antibodi IgM anti-HAV meningkat tajam, sehingga
memudahkan untuk mendiagnosis secara tepat adanya suatu infeksi HAV. Setelah masa akut,
antibodi IgG anti-HAV menjadi dominan dan bertahan seterusnya sehingga keadaan ini
menunjukkan bahwa penderita pernah mengalami infeksi HAV di masa lampau dan memiliki
imunitas. Keadaan karier pada hepatitis A tidak pernah ditemukan.
menelan makanan/ minuman mengandung HAV epitel orofaring/ usus aliran darah
hati (target utama): merusak MAKROFAG HATI (hepatosit & sel Kupffer)
Emelia Wijayanti Page 14
Tugas Stase Imunologi 3 Lia Wie
ikatan IgA-HAV memfasilitasi masuknya virus ke dalam hepatosit melalui reseptor
asialoglikoprotein (AGPR)
Mekanisme kerusakan sel hati pada infeksi bukan karena sifat sitopatik HAV tetapi oleh
karena proses imuno-patogenik
reaksi sitotoksik sel-T melawan Ag virus khusus/ Ag membran sel yang diubah oleh virus
untuk merusak sel-sel hati hepatosit yang diselimuti Ab mungkin dihancurkan oleh daya
sitotoksik sel dari reaksi imunologi
Eliminasi virus dilakukan melalui sistem imun humoral dan seluler.
Virus hepatitis A dapat dideteksi di dalam feses pada akhir masa inkubasi dan fase
preikterik. Sewaktu timbul ikterik, Ab HAV (anti-HAV) dapat diukur di dalam serum.
Awalnya kadar antibodi IgM anti-HAV meningkat tajam, sehingga memudahkan untuk
mendiagnosis secara tepat adanya suatu infeksi HAV. Setelah masa akut, antibodi IgG anti-
HAV menjadi dominan dan bertahan seterusnya sehingga keadaan ini menunjukkan bahwa
penderita pernah mengalami infeksi HAV di masa lampau dan memiliki imunitas. Keadaan
karier pada hepatitis A tidak pernah ditemukan.
After oral inoculation the virus is transported across the intestinal epithelium by a poorly
understood transport mechanism. After travelling through the mesenteric veins to the liver,
the virus enters hepatocytes, where replication of hepatitis A virus (HAV) occurs exclusively
within the cytoplasm via RNA-dependent polymerase. Exact mechanism of injury is not
proven, but there is evidence suggesting the role of a cell-mediated immune response, as
shown to be mediated by HLA-restricted, HAV-specific CD8+ T lymphocytes, and natural
killer cells. [20] [21] [22] The role of interferon gamma in promoting clearance of infected
hepatocytes has been described. [20] An excessive host response (observable clinically by a
marked degree of reduction of HAV RNA during acute infection) is associated with severe
hepatitis. [23] HAV is then shed from the hepatocyte to the sinusoids and bile canaliculi, and
then to the intestines through bile, whereby faecal excretion occurs.
Gejala: demam, malaise, tidak nafsu makan, diare, mual, dispepsia, ikterik, urin kuning
Gejala awal infeksi hepatitis A mirip dengan gejala influenza, tetapi pada beberapa
kasus, terutama anak-anak, penyakit ini dapat tidak menimbulkan gejala sama sekali
(asimtomatis). Gejala biasanya muncul 2 sampai 6 minggu setelah awal infeksi.
Pada hepatitis A ini dibedakan menjadi 4 stadium, yaitu :
1. Masa inkubasi: Masa inkubasi dapat berlangsung selama 18-50 hari, rata-rata 28 hari.
2. Fase prodromal
Masa prodromal terjadi selama 4 hari sampai ≥1 minggu. Pada fase ini timbul gejala
berupa fatigue, malaise, nafsu makan berkurang, mual, muntah, rasa tidak nyaman
didaerah kanan atas, demam (biasanya <39°C), merasa dingin, sakit kepala, gejala seperti
flu, nasal discharge, sakit tenggorok, dan batuk. Dapat ditemukan pula penurunan badan
ringan, artralgia, atau mononeuritis cranial namun jarang. Tanda yang ditemukan
biasanya hepatomegali ringan dengan nyeri tekan (70%), manifestasi ekstrahepatik lain
dapat ditemukan pada kulit, sendi, atau splenomegali (5-20%).
3. Fase ikterik
Fase ini dimulai dengan urin yang berwarna kuning tua, seperti teh atau gelap, diikuti
oleh feses yang berwarna seperti dempul (clay-coloured faeces) kemudian warna sklera
dan kulit perlahan-lahan menjadi kuning. Gejala anoreksia, lesu, lelah, mual, dan muntah
bertambah berat untuk sementara waktu. Dengan bertambah berat ikterus gejala
prodromal umunya berkuran. Pruritus mungkin timbulnya bersamaan dengan ikterus atau
hanya beberapa hari sesudahnya. Didapatkan pula manifestasi ekstrahepatik seperti
viskulitis kutaneus dan arthritis.
4. Fase penyembuhan
Emelia Wijayanti Page 15
Tugas Stase Imunologi 3 Lia Wie
Ikterik menghilang dan warna feses kembali normal dalam 4 minggu setelah onset.
Komplikasi yang sering terjadi pada sebagian kecil pasien adalah hepatitis yang fulminan
(<1%) atau kolestasis yang memanjang (prolonged acute cholestasis),
Pemeriksaan Laboratorium dan Serologi
Diagnosis: Deteksi IgG Ab HAV + reverse transkiptase PCR
Ig M antibodi HAV
Mulai terdeteksi pada 1-2 minggu setelah infeksi bertahan selama 14 minggu Bila POSITIF
dan diikuti oleh peningkatan SGPT & SGOT Maka diagnosa Hepatitis A dapat ditegakkan
Ig G antibodi HAV
Bermakna bahwa kondisi akut telah berlalu dan orang tersebut telah mempunyai antibodi
sehingga terlindung dari infeksi selanjutnya
Pemeriksaan Laboratorium
Pemeriksaan laboratorium merupakan pemeriksaan sejumlah parameter zat-zat kimia maupun
enzim yang dihasilkan jaringan hati (liver).Dari tes biokimia hati inilah dapat diketahui
derajat keparahan atau kerusakan sel dan selanjutnya fungsi organ hati dapat dinilai.
Tes serologi / darah adalah pemeriksaan kadar antigen maupun antibodi terhadap virus
penyebab hepatitis. Tes ini bertujuan untuk mengetahui jenis virus penyebab hepatitis. Tes
serologi untuk mengetahui adanya immunoglobulin M (IgM) terhadap virus hepatitis A
digunakan untuk mendiagnosa hepatitis A akut. IgM antivirus hepatitis A bernilai positif
pada awal gejala. Keadaan ini biasanya disertai dengan peningkatan kadar serum alanin
amintransferase (ALT/SGPT). Jika pasien telah sembuh, antibodi IgM akan menghilang dan
sebaliknya antibodi IgG akan muncul. Adanya antibodi IgG menunjukan bahwa penderita
pernah terkena hepatitis A.
Beberapa jenis parameter biokimia yang diperiksa juga adalah AST (aspartat
aminotransferase), ALT (alanin aminotransferase), alkalin fosfate, bilirubin, albumin dan
Emelia Wijayanti Page 16
Tugas Stase Imunologi 3 Lia Wie
waktu protrombin. Pemeriksaan ini biasa dilakukan secara berkala untuk mengevaluasi
perkembangan penyakit maupun perbaikan sel dan jaringan hati.
Salah satu jenis pemeriksaan yang sering dilakukan untuk mengetahui adanya
kerusakan pada hati adalah pemeriksaan enzimatik. Enzim adalah protein yang dihasilkan
oleh sel hidup dan umumnya terdapat di dalam sel. Dalam keadaan normal terdapat
keseimbangan antara pembentukan enzim dengan penghancurannya. Apabila terjadi
kerusakan sel atau peningkatan permeabilitas membran sel, enzim akan banyak keluar ke
ruang ekstra sel dan ke dalam aliran darah sehingga dapat digunakan sebagai sarana untuk
membantu diagnostik penyakit tertentu. Pemeriksaan enzim yang biasa dilakukan untuk
diagnosa hepatitis antara lain:
1. Enzim yang berhubungan dengan kerusakan sel hati: SGOT, SGPT, GLDH, dan
LDH.
2. Enzim yang berhubungan dengan penanda adanya sumbatan pada kantung
empedu (kolestasis) seperti gamma GT dan fosfatase alkali.
3. Enzim yang berhubungan dengan kapasitas pembentukan (sintesis) hati -
kolinestrase.
Hasil pemerikaan serologis pada seseorang terkena hepatitis A :
Serum IgM anti-HAV positif
Tes fungsi hati : SGPT dan SGOT yang meningkat pada penderita hepatitis pada saat
prodromal dan mencapai puncaknya saat timbul ikterus
Bilirubin direk dan indirek meningkat
Hitung leukosit normal atau rendah
Protein serum umumnya normal tetapi terjadi peningkatan fraksi gamma globulin
(terutama IgG) menyatakan prognosis yang kurang baik
Protrombin time (PT) mungkin memanjang dan ini menunjukan keparahan dan perluasan
nekrosis hati, biopsi hati jarang dilakukan.
Serum alkali fosfatase menaik tapi biasanya terdapat di bawah 30 KA unit per-100 ml
Kadar besi yang meningkat
Urin: Secara makroskopik berwarna seperi teh tua dan apabila dikocok memperlihatkan busa
berwarna kuning kehijauan, Bilirubinuria, Urobilinuria
Feses: Tinja akholis, ditemukan virus dalam tinja dengan mikroskop elektron
Uji Serologis Terhadap Serum Pasien Konklusi
IgM anti
Hbs Ag HAV IgM anti HBC
+ - + (>600) Hepatitis B akut aktif
+ (>6bulan) - - (titer rendah) Hepatitis B kronik
+ (>6bulan) - - (titer rendah) Hepatitis A akut pada hepatitis B kronik
+ + + Hepatitis A dan B akut
- + - Hepatitis A akut
- + + Hepatitis A dan B akut
- - + Hepatitis B akut
- - - Hepatitis non A dan non B
Pemeriksaan Penunjang Lainnya
Pemeriksaan penunjang lainnya yang dapat dilakukan untuk membantu menegakkan
diagnosis hepatitis A adalah virus marker seperti Imunodifusi radial (Ouchterlony),
Emelia Wijayanti Page 17
Tugas Stase Imunologi 3 Lia Wie
Counterimmunoelectrophoresis (CIEP), Passive hemagglutination (PHA), Reverse passive
hemaglutination (RPHA), Enzyme immunoassay (EIA / ELISA), Radio immuno assay (RIA)
;USG(ultrasonografi) yaitu alat yang digunakan untuk mengetahui adanya kelainan pada
organ dalam. USG hati (liver) dilakukan jika pemeriksaan fisik kurang mendukung diagnosis,
sedangkan keluhan klinis pasien dan pemeriksaan laboratorium menunjukkan hal sebaliknya.
Jadi pemeriksan USG dilakukan untuk memastikan diagnosis kelainan hati (liver). USG
hanya dapat melihat kelainan pada hepatitis kronis atau sirosis. Pada hepatitis akut atau pada
proses awal penyakit yang belum mengakibatkan kerusakan jaringan, pemeriksaan USG tidak
akurat, sehingga pada hepatitis A USG jarang digunakan.untuk melihat ada tidaknya
pembesaran hati ; atau biopsi hati.
Pengobatan
Perawatan Suportif
Pada periode akut dan dalam keadaan lemah diharuskan cukup istirahat. Aktivitas fisik yang berlebihan
dan berkepanjangan harus dihindari.
Manajemen khusus untuk hati dapat dapat diberikan sistem dukungan untuk mempertahankan fungsi
fisiologi seperti hemodialisis, transfusi tukar, extracorporealliverperfusion, dan charcoalhemoperfusion.
Rawat jalan pasien, kecuali pasien dengan mual atau anoreksia berat yang akan menyebabkan dehidrasi
sebaiknya diinfus.
Dietetik
Tidak ada rekomendasi diet khusus.
Selama fase akut diberikan asupan kalori dan cairan yang adekuat. Bila diperlukan dilakukan pemberian
cairan dan elektrolit intravena.
Menghindari obat-obatan yang di metabolisme di hati, konsumsi alkohol, makan-makanan yang dapat
menimbulkan gangguan pencernaan, seperti makanan yang berlemak
Medikamentosa
Tidak ada pengobatan spesifik untuk hepatitis A.
Obat-obatan diberikan hanya untuk mengurangi gejala-gejala yang ditimbulkan, yaitu bila
diperlukan diberikan obat-obatan yang bersifat melindungi hati, antiemetik golongan fenotiazin pada mual
dan muntah yang berat, serta vitamin K pada kasus yang kecenderungan untuk perdarahan.
PencegahanHepatitis A
Upaya Preventif umum
Upaya preventif umum ini mencakup upaya perbaikan sanitasi yang tampak sederhana, tetapi sering terlupakan.
Namun demikian, upaya ini memberikan dampak epidemiologis yang positif karena terbukti sangat efektif
dalam memotong rantai penularan hepatitis A.
a. Perbaikan hygiene makanan-minuman. Upaya ini mencakup memasak air dan makanan sampai
mendidih selama minimal 10 menit, mencuci dan mengupas kulit makanan terutama yang tidak dimasak,
serta meminum air dalam kemasan (kaleng / botol) bila kualitas air minum non kemasan tidak meyakinkan.
b. Perbaikan hygiene-sanitasi lingkungan-pribadi. Berlandaskan pada peran transmisi fekal-oral HAV.
Faktor hygiene-sanitasi lingkungan yang berperan adalah perumahan, kepadatan, kualitas air minum,
sistem limbah tinja, dan semua aspek higien lingkungan secara keseluruhan. Mencuci tangan dengan bersih
(sesudah defekasi, sebelum makan, sesudah memegang popok-celana), ini semua sangat berperan dalam
mencegah transmisi VHA.
c. Isolasi pasien. Mengacu pada peran transmisi kontrak antar individu. Pasien diisolasi segera setelah
dinyatakan terinfeksi HAV. Anak dilarang datang ke sekolah atau ke tempat penitipan anak, sampai
dengan dua minggu sesudah timbul gejala. Namun demikian, upaya ini sering tidak banyak menolong
karena virus sudah menyebar jauh sebelum yang bersangkutan jatuh sakit.
Upaya Preventif Khusus
Upaya preventif khusus terhadap HVA mencakup upaya imunisasi pasien secara pasif dan aktif. Upaya
preventif khusus ini dipengaruhi oleh faktor umur anak, tingkat sosial ekonomi yang bersangkutan, dan angka
prevalensi setempat.
Imunisasi pasif
Normal Human Immune Globulin (NHIG) diberikan pada keadaan pra dan pasca paparan (pre-post
exposure). Pada kondisi pra-pasca paparan tersebut NHIG dapat diberikan dengan atau tanpa vaksin HVA. Baik
pada pra-maupun pasca paparan, kadar tertinggi antibodi akan dicapai dalam waktu 48 - 72 jam sesudah
Emelia Wijayanti Page 18
Tugas Stase Imunologi 3 Lia Wie
pemberian NHIG. Upaya profilaksis pasca paparan adalah upaya preventif (NHIG +/- vaksin HVA), terhadap
individu kontak serumah, kontak seksual, staf institusi penitipan anak, pada epidemi.
Mekanisme kerja NHIG mengacu pada mekanisme netralisasi virus pada pemberian HBIg disebabkan
beberapa faktor berikut. Pertama, neutralizing antibody akan mencegah perlekatan virus (attachment) di reseptor
spesifik di permukaan hepatosit. Kedua, kompleks NHIG dengan virus akan menyebabkan agregasi virus dan
berkurangnya derajat infektivitas virus. Ketiga, antibodi yang berkaitan dengan kapsid, akan mencegah proses
pelepasan (uncoating) selubung virus, yang merupakan tahap awal proses invasi dan replikasi virus, satu atau
lebih dari mekanisme tersebut akan berperan terhadap efektivitas NHIG dalam mencegah infeksi HVA pada
kondisi pra paparan.
Pada pasca paparan, mekanisme kerja NHIG tidak begitu jelas, meskipun tidak senantiasa berhasil
mencegah infeksi, NHIG terbukti efektif dalam memo-difikasi penyakit sehingga menjadi lebih ringan /
asimtomatis. Diperkirakan, NHIG akan mencegah viremia sekunder dan mengurangi kemungkinan infeksi hati
sekunder. NHIG hanya efektif bila diberikan dalam waktu < 2 minggu setelah terpapar. Sesudah 2 minggu,
efektivitas NHIG akan sangat berkurang karena sudah terjadi viremia.
Imunisasi Aktif
Vaksin HAV yang saat ini beredar di Indonesia adalah vaksin inaktivasi dengan nama dagang Havrix.
Tujuan dari imunisasi aktif adalah melindungi anak terhadap infeksi HAV dan terhadap kemungkinan timbulnya
komplikasi HAV (fulminant, relapsing, prolong hepatitis) dan komplikasi gastro-intestinal yang berat. Upaya ini
juga berdampak positif terhadap lingkungan akibat berkurangnya kemungkinan penyebaran infeksi terhadap
penyebaran infeksi terhadap anak besar, orang dewasa, serta populasi yang rentan HAV. Pada penderita
penyakit hati kronik, imunisasi hepatitis A memberikan proteksi terhadap timbulnya hepatitis yang berat atau
fulminan.
Sasaran imunisasi adalah kelompok resiko tinggi dan anak merupakan prioritas utama, yaitu :
a. Sasaran utama kelompok resiko tinggi adalah anak dan idealnya diberikan pada usia > 2 tahun. Bagi yang
belum pernah memperoleh imunisasi di usia tersebut dapat diberikan pada usia pra sekolah atau pada usia
pra pubertas
b. Sasaran kedua adalah kelompok resiko tinggi selain anak termasuk penderita penyakit hati kronik
c. Sasaran lainnya adalah kelompok rentan yaitu kelompok sosial ekonomi tinggi dengan tingkat
seroprevalens HVA yang rendah.
Komplikasi Hepatitis A
Berkembang menjadi penyakit fulminans ( jarang )
Gagal hati akut (resiko meningkat pada > 40 tahun, riwayat penyakit hati sebelumnya)
Tidak pernah kronik atau karier virus yang berkepanjangan
Prognosis Hepatitis A
The United States Centers for Disease Control and Prevention (CDC) pada tahun 1991 melaporkan
bahwa tingkat kematian yang disebabkan oleh hepatitis A masih rendah, yakni dari 4 per 1000 kasus kematian
untuk penduduk umumnya, namun lebih tinggi dari 17,5 per 1000, bagi mereka yang berusia di atas 50 tahun.
Kematian biasanya terjadi jika pasien kontrak Hepatitis A sedangkan sudah menderita Hepatitis bentuk lain,
seperti Hepatitis B atau Hepatitis C atau AIDS.
Emelia Wijayanti Page 19
Tugas Stase Imunologi 3 Lia Wie
Hepatitis C
Definisi – Etiologi – Cara Penularan
Hepatitis C adalah peradangan pada hati yang disebabkan oleh virus hepatitis C (VHC).
Infeksi virus ini dapat menyebabkan peradangan hati yang bersifat asimptomatik (tidak
bergejala), apabila infeksi berlanjut akan menyebabkan sirosis hati dan kanker hati. Masa
inkubasi virus hepatitis C selama 14-182 hari, rata-rata 42-49 hari. Virus hepatitis C
menyebar melalui kontak darah ke darah dari darah orang yang terinfeksi. Walaupun sudah
ditemukan vaksin pada hepatitis A dan B, tidak ada vaksin yang dibuat untuk hepatitis C.
Hepatitis C adalah penyakit yang diderita oleh 20% dari penderita hepatitis virus dan
selebihnya pada kasus transfusi darah.
CARA PENULARAN
1. Penularan horizontal
Penularan HCV terutama terjadi melalui parenteral, yaitu transfusi darah atau komponen
produk darah, hemodialisa, penyuntikan obat melalui intravena, dan dapat juga akibat
terpapar alat suntik yang terkontaminasi HCV.
Penularan secara seksual bisa terjadi, tetapi dianggap tidak efektif. Hal ini dikarenakan
rendahnya titer virus dalam sebagian besar darah penderita dan virus sangat jarang
ditemukan dalam sekret ataupun cairan tubuh.
2. Penularan vertikal
Penularan vertikal adalah penularan dari seorang ibu pengidap atau penderita hepatitis C
kepada bayinya sebelum persalinan, pada saat persalinan atau beberapa saat setelah
persalinan. Penularan vertikal dari ibu ke bayi dianggap tidak umum terjadi, kecuali jika
ibu mengandung kadar viremia yang tinggi atau terdapat ko-infeksi dengan HIV.
Struktur Virus
Emelia Wijayanti Page 20
Tugas Stase Imunologi 3 Lia Wie
VHC (Virus Hepatitis C) adalah virus RNA yang digolongkan dalam Flavivirus
dimana umumnya virus ini masuk ke darah melalui transfusi atau kegiatan-kegiatan yang
memungkinkan virus ini langsung terpapar ke sirkulasi darah. Target utama VHC adalah sel-
sel hati dan mungkin juga sel limfosit B melalui reseptor yang mungkin sekali serupa dengan
CD81 yang terdapat di sel-sel hati maupun limfosit sel B atau reseptor LDL (LDLR).
Struktur gen VHC adalah sebuah RNA untai tunggal, polaritas positif dan berdiameter
30-60 nm. Panjang genom berkisar 10.000 pasang basa dengan daerah open reading frame
(ORF) diapit oleh susunan nukleotida yang tidak ditranslasikan (untranslated region atau
UTR) pada masing-masing ujung 5’ dan 3’. Kedua ujung gen VHC yang tidak ditranslasikan
ini diketahui sangat terpelihara (conserved) sehingga saat ini dipakai untuk identifikasi
adanya infeksi VHC, terutamapada ujung 5’.
Daerah ORF akan menghasilkan satu poliprotein yang terdiri dari 3011 asam amino.
Asam-asam amino akan diproses oleh peptidase sel-sel hati untuk protein-protein struktural
VHC (3 macam protein struktural yang dikenal yakni core, envelope region 1 (E1) dan
envelope region 2 (E2)) dan protease-protease yang dikode oleh VHC untuk protein-protein
regulator dari regio non-struktural (NS region) yang saat ini telah dikenal 7 protein non-
struktural yaitu : NS2, NS3, p7, NS4a, NS4b, NS5a, dan NS5b.
Virus ini bereplikasi sangat cepat (melebihi HIV maupun VHB) melalui RNA-
dependent RNA polymerase yang menghasilkan salinan RNA virus tanpa mekanisme proof-
reading (mekanisme yang akan menghancurkan salinan nukleotida yang tidak persis sama
dengan asliya). Kondisi ini akan menyebabkan timbulnya banyak salinan-salinan RNA VHC
yang sedikit berbeda namun masih berhubungan satu sama lain pada seorang pasien yang
disebut sebagai quasispesies. Perbedaan nukleotida diantara quasispesies tidak lebih dari 10%
namun menimbulkan masalah pada pengenalan sistem imunologik pasien terhadap virus ini
karena perbedaan struktur antigen yang diekspresikan oleh VHC.
Susunan gen-gen yang berbeda pada regio 5’UTR, core maupun NS5b diketahui dapat
menggolongkan VHC dalam beberapa genotipe dan subtipe. Saat ini telah diidentifikasi 6
genotipedan lebih dari 50 subtipenya. Hal ini merupakan alasan mengapa tubuh tidak dapat
melawan virus dengan efektif dan penelitian belum dapat membuat vaksin melawan virus
Hepatitis C. Lebih dari 60% diantara genotipe yang berhasil diidentifikasi pada beberapa
studi di Indonesia merupakan genotipe 1a dan 1b.
Genotipe tidak menentukan seberapa parah dan seberapa cepat perkembangan
penyakit Hepatitis C, akan tetapi genotipe tertentu mungkin tidak merespon sebaik yang lain
dalam pengobatan (terapi dengan interferon).
Patofisiologi Gejala
Kerusakan sel hati akibat VHC atau paertikel virus secara langsung masih belum
jelas. Namun beberapa bukti menunjukkan adanya mekanisme imunologis yang
menyebabkan kerusakan sel hati.
Reaksi cytotoxic T-cell (CTL) spesifik yang kuat diperlukan untuk terjadinya
eliminasi menyeluruh VHC pada infeksi akut. Pada infeksi kronik, reaksi CTL yang relative
lemah masih mampu merusak sel-sel hati dan melibatkan respon inflamasi di hati tetapi tidak
bias menghilangkan virus sehingga kerusakan sel hati berjalan terus menerus.
Reaksi inflamasi yang dilibatkan melalui sitokin-sitokin pro-inflamasi seperti TNF-α,
TGF-β1, akan menyebabkan rekrutmen sel-sel infalmasi lainnya dan menyebabkan aktivasi
sel-sel stelata di ruang disse hati. Sel-sel ini akan berproliferasi dan menjadi aktif menjadi
sel-sel miofibroblas yang dapat menghasilkan matriks kolagen sehingga terjadi fibrosis dan
berperan aktif dalam menghasilkan sitokin-sitokin pro-inflamasi. Mekanisme ini berlangsung
terus menerus sehingga fibrosis semakin meluas dan menimbulkan kerusakan sel hati lanjut
hingga terjadi sirosis.
Emelia Wijayanti Page 21
Tugas Stase Imunologi 3 Lia Wie
Following acute infection, up to 45% of young, healthy patients may develop a vigorous
antibody and cell-mediated immune response, which leads to the spontaneous eradication of
the virus and lifelong immunity. [12] However, the majority of infected patients fail to clear
the virus. This results in chronic infection and progressive liver damage.
Persistent viraemia is accompanied by variable degrees of hepatic inflammation and fibrosis
over time. Recent studies suggest that 50% or more of hepatocytes may be infected with
hepatitis C virus (HCV). [13] Persistent infection appears to be due to weak CD4+ and CD8+
T-cell responses during acute infection, which fail to control viral replication. [13] Acute
HCV infection is characterised by co-infection with multiple viral subtypes representing
highly diverse intra-patient genetic variability. [14]
When chronic infection is established, HCV may not be cytopathic. Liver damage probably
results from locally driven immune responses, which are mainly non-specific. Local
inflammation triggers fibrogenesis, in which hepatic stellate cells play a major role. Cirrhosis
is facilitated by factors such as chronic alcohol consumption, non-alcoholic steatohepatitis,
and coincidental viral infections. [13]
MANIFESTASI KLINIS
Emelia Wijayanti Page 22
Tugas Stase Imunologi 3 Lia Wie
Gejala yang timbul dapat berat atau asimtomatik dan tidak terduga. Infeksi HVC akut
cenderung menjadi hepatitis kronis. Hepatitis C kronis dapat ringan, asimtomatik selama
berpuluh-puluh tahun dan tidak progresif, sehingga dapat tidak terdeteksi kecuali dilakukan
pemeriksaan penyaring terhadap hepatitis C, dapat pula terjadi infeksi persisten seumur hidup
yang menjadi hepatitis kronis aktif, sirosis, hipertensi porta, dan karsinoma hepatoseluler.
Manifestasi klinis Hepatitis C tidak berbeda dari infeksi hepatitis virus lainnya,
biasanya subklinis. Hanya 25% pasien yang mengalami ikterik. Gejala pertama kali mungkin
timbul berpuluh-puluh tahun kemudian dengan sekuele seperti sirosis atau karsinoma
hepatoseluler. Bila penyakit ini timbul, onsetnya perlahan (insidious) dengan gejala yang
tidak spesifik atau tanpa gejala. Malaise, anoreksta, mual, dan kadang-kadang nyeri di
kuadran kanan atas perut dapat terjadi. Ikterik dapat berlangsung beberapa hari sampai
beberapa bulan. Dapat pula timbul pruritus, steatore, dan penurunan berat badan ringan (2-
5kg). Tanda fisik hepatitis C akut juga tidak jelas. Hanya pada sebagian kecil pasien dapat
ditemukan hepatomegali dan splenomegali.
Pada pasien hepatitis C kronis yang simtomatik, fatigue merupakan keluhan yang
paling sering. Banyak pasien yang tidak memiliki riwayat hepatitis akut atau ikterus. Pada
keadaan yang berat, dapat ditemukan spider angiomata dan hepatosplenomegali. Kurang
lebih 20% pasien hepatitis C kronis akan menjadi sirosis dalam 10 tahun.
Pemeriksaan Laboratorium dan Serologi
1. SGOT (Serum Glutamic Oxaloacetic Transaminase) = AST (Aspartate amino transferase)
dan SGPT (Serum Glutamic Pyruvic Transaminase) = ALT (Alanine amino transferase)
Nilai normal SGOT : 5 -17 U/L (pria), 5 -15 U/L (wanita)
Emelia Wijayanti Page 23
Tugas Stase Imunologi 3 Lia Wie
SGPT : 5 – 23 U/L (pria), 5 – 19 U/L (wanita)
Namun pada pasien yang dicurigai hepatitis didapatkan SGOT meningkat (≤ 1000 U/L)
dan SGPT juga meningkat (≤ 1000 U/L) mulai pada masa prodormal dan mencapai
puncaknya pada saat timbul ikterus. Pada hepatitis akut tanpa komplikasi sudah menurun
pada minggu ke-2 atau ke-3 setelah timbal ikterus. Aktivitas enzim SGOT dan SGPT
akan diikuti penurunan bilirubin.
2. Enzim AF (Alfa Fetoprotein)
Nilai normal neonatus : 50 ng/ml
dewasa : 10 – 30 ng/ml.
Pada pasien yang dicurigai hepatitis didapatkan enzim ini meningkat.
3. GGT (Gama Glutamyl Transferase)
Nilai normal : 6 – 28 U/L (pria), 5 – 21 U/L (wanita)
Nilai GGT juga didapatkan meninggi.
4. LDH (Lactic acid dehydrogenase) meningkat.
5. ALP (Alkaline Phosphatase) meningkat.
6. Bilirubin total meningkat, asam empedu.
7. Bilirubinuria dan bilirubinemia
Bilirubinuria menjadi negatif sebelum bilirubin darah normal.
8. Neutropenia dan limfopenia ringan disertai limfositosis relatif.
9. Urobilinogen urin positif dan bervariasi dari tinggi yaitu pada masa prodormal, lalu
menurun pada saat ikterus mencapai puncaknya, dan akan meningkat lagi pada saat
penyembuhan.
10. Protrombin Time (PT) memanjang menunjukkan adanya gangguan sintesis berat, nekrosis
hepatoseluler, dan prognosis buruk.
11. Protein total, kadar albumin turun akibat gangguan sintesis albumin.
12. Virus marker hepatitis C : anti HCV (total/IgM), HCV RNA
Deteksi antibodi terhadap anti HCV
Infeksi oleh HCV dapat diidentifikasi dengan pemeriksaan serologi untuk
memeriksa antibodi yang dibentuk tubuh terhadap HCV. Antibodi ini akan bertahan lama
setelah infeksi terjadi dan tidak mempunyai arti protektif, melainkan hanya merupakan
indikasi bahwa terjadi pemaparan HCV pada pasien. Walaupun infeksi akut HCV telah
hilang, antibodi terhadap HCV masih terus bertahan bertahun-tahun (18-20 tahun).
Deteksi antibodi terhadap HCV dilakukan umumnnya dengan teknik enzyme immuno
assay (EIA). Antibodi terhadap HCV dapat dideteksi pada minggu ke 4 – 10 dengan
sensitivitas mencapai 99% dan spesifisitas lebih dari 90%.
EIA tidak dapat menentukan apakan infeksi HCV tersebut akut, kronik atau dalam
masa penyembuhan karena antibodi terhadap HCV berada di dalam darah pada ketiga
fase tersebut. Negatif palsu dapat terjadi pada pasien dengan defisiensi sistem kekebalan
tubuh seperti pada pasien HIV, gagal ginjal, kanker, sedang mendapat kemoterapi, dan
krioglobulinemia. Selain untuk pemeriksaan pada pasien, penentuan adanya infeksi HCV
dilakukan pada penapisan darah (screening test) untuk transfusi darah. Umumnya unit-
unit transfusi darah menggunakan deteksi anti-HCV dengan EIA maupun dengan cara
imunokromatografi, namun masih terdapat kasus-kasus pasien yang terinfeksi oleh HCV
walaupun deteksi anti-HCV sudah dinyatakan negatif.
Dapat juga dilakukan teknik RIBA (recombinant assay) selain EIA untuk
mendeteksi anti-HCV yang positif.
Deteksi RNA HCV
Selain deteksi antibodi terhadap HCV, dilakukan juga pemeriksaan molekuler
dengan mendeteksi RNA HCV untuk mengetahui adanya virus ini dalam tubuh pasien
Emelia Wijayanti Page 24
Tugas Stase Imunologi 3 Lia Wie
terutama dalam serum, sehingga memberikan gambaran infeksi sebenarnya. RNA HCV
Merupakan petanda paling awal muncul pada infeksi akut hepatitis C. RNA HCV
terdeteksi dalam serum dari 1-3 minggu peningkatan transaminase. Pemeriksaan ini
terdiri dari tes kualitatif dan kuantitatif. Tes kualitatif dapat menentukan adanya HCV dan
juga menilai respon terapi sedangkan tes kuantitatif berguna untuk menentukan jumlah
virus dalam serum dan juga menilai derajat perkembangan penyakit.
Jumlah HCV dalam serum maupun hati relatif sangat kecil sehingga diperlukan
teknik amplifikasi agar dapat terdeteksi. Teknik polymerase chain reaction (PCR) adalah
teknik menggandakan gen HCV oleh enzim polimerase, yang digunakan sebagai tes
kualitatif maupun kuantitatif, serta dapat juga untuk menentukan genotipe HCV. Teknik
lain yaitu dengan menggandakan signal yang didapat dari gen HCV yang terikat pada
probe RNA merupakan tes kuantitatif. Untuk menentukan genotipe HCV selain dengan
teknik PCR, juga digunakan teknik hibridisasi atau dengan melakukan sequencing gen
HCV.
Deteksi nukleotida lebih sensitif daripada deteksi anti-HCV, sehingga saat ini
telah dikembangkan teknik real time PCR yang dapat mendeteksi RNA HCV dalam
jumlah yang sangat kecil (< 50 kopi/ml). Selain itu, teknologi transcription-mediated
amplification (TMA) juga telah dikembangkan untuk meningkatkan sensitivitas deteksi
HCV.
Deteksi RNA HCV mahal, sehingga hanya untuk yang dicurigai adanya infeksi
hepatitis C dengan anti HCV yang negatif.
Pemeriksaan penunjang
Biopsi hati
Peningkatan ALT biasanya merupakan tanda terjadiya inflamasi yang serius. Namun,
ALT yang rendah atau normal mungkin juga terjadi pada kerusakan hati yang kronik. Untuk
itu, biopsi hati diperlukan untuk mengetahui derajat dan tipe kerusakan sel-sel hati. Dengan
anestesi lokal, sebuah jarum kecil dimasukkan ke perut kanan atas untuk mengambil sampel
jaringan hati, lalu jaringan tersebut diperiksa di bawah mikroskop. Biopsi hati dapat
menunjukkan telah berkembangnya penyakit hepatitis C ini menjadi sirosis dan seberapa jauh
sirosis ini telah berkembang. Sekitar 20% pasien hepatitis C kronik akan menjadi sirosis dan
sebagian kecil akan berkembang menjadi kanker hati.
Pengobatan
Pengobatan Hepatitis C sedini mungkin sangatlah penting. Meskipun tubuh telah
melakukan perlawanan terhadap infeksi, tetapi hanya 20% yang berhasil, pengobatan tetap
diperlukan untuk mencegah Hepatitis C kronis dan membantu mengurangi kemungkinan hati
menjadi rusak.
Senyawa-senyawa yang digunakan dalam pengobatan Hepatitis C adalah:
1. Interferon alfa
Adalah suatu protein yang dibuat secara alami oleh tubuh manusia untuk meningkatkan
sistem daya tahan tubuh/imunitas dan mengatur fungsi sel lainnya. Obat yang
direkomendasikan untuk penyakit Hepatitis C kronis adalah dari inteferon alfa bisa dalam
bentuk alami ataupun sintetisnya.
2. Pegylated interferon alfa
Dibuat dengan menggabungkan molekul yang larut air yang disebut "polyethylene glycol
(PEG)" dengan molekul interferon alfa. Modifikasi interferon alfa ini lebih lama ada
dalam tubuh, dan penelitian menunjukkan lebih efektif dalam membuat respon bertahan
terhadap virus dari pasien Hepatitis C kronis dibandingkan interferon alfa biasa.
Ada dua macam pegylated interferon alfa yang tersedia:
Peginterferon alfa-2a
Emelia Wijayanti Page 25
Tugas Stase Imunologi 3 Lia Wie
Peginterferon alfa-2b.
Meskipun kedua senyawa ini efektif dalam pengobatan Hepatitis C kronis, ada perbedaan
dalam ukurannya, tipe pegylasi, waktu paruh, rute penbersihan dari tubuh dan dosis dari
kedua pegylated interferon. Karena metode pegylasi dan tipe molekul PEG yang
digunakan dalam proses dapat mempengaruhi kerja obat dan pembersihannya dalam
tubuh.
Perbedaan besar antar dua pegylated interferon adalah dosisnya. Dosis dari pegylated
interferon alfa-2a adalah sama untuk semua pasien, tidak mempertimbangkan berat dan
ukuran pasien. Sedangkan dosis pegylated interferon alfa-2b disesuaikan dengan berat
tubuh pasien secara individu.
3. Ribavirin
Adalah obat anti virus yang digunakan bersama interferon alfa untuk pengobatan
Hepatitis C kronis. Ribavirin kalau dipakai tunggal tidak efektif melawan virus Hepatitis
C, tetapi dengan kombinasi interferon alfa, lebih efektif daripada inteferon alfa sendiri.
Efek samping penggunaan interferon adalah demam dan gejala-gejala menyerupai flu (nyeri
otot, malaise, tidak napsu makan dan sejenisnya), depresi dan gangguan emosi, kerontokan
rambut lebih dari normal, depresi sumsum tulang, hiperuresemia, kadang-kadang timbul
tiroiditis. Ribavirin dapat menyebabkan penurunan Hb. Untuk mengatasi efek samping
tersebut, pemantauan pasien mutlak perlu dilakukan.
Indikasi terapi
Didapatkan peningkatan nilai ALT lebih dari batas atas nilai normal. Pada pasien yang tidak
terjadi fibrosis hati atau hanya fibrosis hati ringan tidak perlu diberikan terapi karena mereka
biasanya tidak berkembang menjadi sirosis hati setelah 20 tahun menderita infeksi VHC.
Pengobatan pada hepatitis C
Akut, keberhasilan terapi dengan interferon lebih baik dari pada pasien Hepatitis C
kronik hingga mencapai 100%. Interferon dapat digunakan secara monoterepi tanpa
ribavirin dan lama terapi hanya 3 bulan. Namun sulit untuk menentukan menentukan
infeksi akut VHC karena tidak adanya gejala akibat virus ini sehingga umumnya tidak
diketahui waktu yang pasti adanya infeksi.
Kronik adalah dengan menggunakan interferon alfa dan ribavirin. Umumnya disepakati
bila genotif I dan IV, maka terapi diberikan 48 minggu dan bila genotip II dan III, terapi
cukup diberikan 24 minggu.
Kontraindikasi terapi
Adalah berkaitan berkaitan dengan penggunaan interferon dan ribavirin, yaitu:
- Pasien yang berusia lebih dari 60 tahun
- Hb<10g/dL, leukosit darah <2500/uL, trombosit <100.000/uL
- Adanya gangguan jiwa yang berat
- Adanya hipertiroid
- Pasien dengan gangguan ginjal
Untuk interferon alfa yang konvensional, diberikan setiap 2 hari atau 3 kali seminggu
dengan dosis 3 juta unit subkutan setiap kali pemberian. Interferon yang telah diikat dengan
poly-ethylen glycol (PEG) atau dikenal dengan Peg-Interferon, diberikan setiap minggu
dengan dosis 1,5 ug/kgBB/kali ( untuk Peg-Interferon 12 KD ) atau 180 ug ( untuk Peg-
Interferon 40 KD ).
Pemberian interferon diikuti dengan pemberian ribavirin dengan dosis pada pasien
dengan berat badan <50 kg 800 mg setiap hari, 50-70 kg 1000 mg setiap hari dan >70 kg
1200 mg setiap hari dibagi dalam 2 kali pemberian.
Emelia Wijayanti Page 26
Tugas Stase Imunologi 3 Lia Wie
Pada akhir terapi dengan interferon dan ribavirin perlu dilakukan pemeriksaan RNA
VHC secara kualitatif untuk mengetahui apakah VHC resisten. Keberhasilan terapi dinilai 6
bulan setelah pengobatan dilakukan dengan memeriksa RNA VHC kualitatif. Bila :
- RNA VHC tetap (-) : pasien dianggap mempunyai respon virulogik yang menetap
(sustained virulogical response atau SVR)
- RNA VHC kembali (+) : pasien dianggap relapser
Pasien yang tergolong kambuh dapat kembali diberikan interferon dan ribavirin
nantinya dengan dosis yang lebih besar atau bila sebelumnya menggunakan interferon
konvensional, Peg-Interferon mungkin akan bermanfaat.
Pada ko-infeksi HCV-HIV, terapi dengan interferon dan ribavirin dapat diberikan bila
jumlah CD4 pasien ini > 200 sel/mL. Bila CD4 kurang dari nilai tersebut, respon terapi
sangat kurang memuaskan.
Untuk pasien dengan ko-infeksi VHC-VHB, dosis pemberian interferon untuk VHC
sudah sekaligus mencukupi untuk terapi VHB sehingga kedua virus dapat diterapi bersama-
sama sehingga tidak diperlukan nukleosida analog yang khusus untuk VHB.
KOMPLIKASI
Pada hepatitis kronis yang terus berlanjut dapat terjadi komplikasi:
- Sirosis
- Ca hepatoselular
PROGNOSIS
Hampir 90 % penderita hepatitis C tidak menunjukkan gejala apa pun, sehingga penderita tidak
menyadari bahwa tubuhnya terinfeksi HCV. Sebagian besar baru sadar setelah memasuki stadium akut. Sekitar
20 % memang dapat dibersihkan oleh tubuh secara otomatis, namun 80 % sisanya harus mendapatkan
penanganan khusus. Bila tidak, maka pada 15-20 tahun ke depan akan berkembang menjadi sirosis atau kanker
hati.
Terobosan baru dalam penatalaksanaan hepatitis C menunjukkan bahwa kesempatan pasien untuk
sembuh saat ini meningkat. Data menyebutkan, 60 % pasien yang menjalani terapi mengalami kesembuhan,
bahkan untuk genotipe tertentu tingkat keberhasilannya lebih tinggi lagi. Kesembuhan penderita hepatitis C
ditentukan oleh beberapa faktor, antara lain:
- Genotip virus (virus tipe 1 relatif lebih sulit sembuh dibanding tipe 2 dan 3)
- Usia pasien
- Kondisi penyakit
- Waktu mulai pengobatan
- Kepatuhan menjalani pengobatan
Pasien hepatitis C bisa sembuh total bila diterapi sejak dini. Oleh sebab itu, diagnosis dini sangat
penting dilakukan. Terapi hepatitis C kronik sejak dini dapat mencegah progresi ke arah sirosis dan kanker hati.
Bahkan, penelitian di Jepang menyebutkan bahwa risiko berkembangnya hepatitis C menjadi kanker hati akan
berkurang hingga dua kali lipat bila ditangani sejak dini.
PENCEGAHAN
Tidak ada vaksin untuk Hepatitis C. Cara mencegah adalah dengan mengurangi resiko
paparan dengan virus Hepatitis C baik secara langsung dengan pencegahan kontak fisik paparan
terhadap HCV maupun tidak langsung dengan melakukan skrining terhadap darah dan donor organ.
a. Hepatitis D
b. Hepatitis E
PRINSIP DAN MACAM ELISA
1. Teknik ELISA kompetitif
Teknik ELISA kompetitif yang menggunakan konjugat antigen-enzim atau konjugat
antibodi-enzim.
Prinsip dasar dari teknik ini adalah :
Emelia Wijayanti Page 27
Tugas Stase Imunologi 3 Lia Wie
dengan menambahkan suatu kompetitor ke dalam lubang microtiter. Teknik ELISA
kompetitif ini dapat diaplikasikan untuk mendeteksi keberadaan antigen maupun antibodi.
Pada pendeteksian antigen, pertama microtiter diisi antibodi spesifik yang dapat berinteraksi
dengan antigen yang diinginkan maupun antigen spesifik tertaut enzim signal, sehingga
antibodi spesifik tersebut dapat menempel pada bagian dinding-dinding lubang microtiter,
kemudian microtiter dibilas untuk membuang antibodi spesifik yang tidak menempel pada
dinding lubang microtiter. Lalu larutan yang mengandung antigen spesifik yang telah
ditautkan dengan enzim signal dan larutan sampel yang mengandung antigen yang
diinginkan dimasukkan ke dalam lubang-lubang microtiter sehingga terjadi kompetisi antara
antigen spesifik tertaut enzim signal dengan antigen yang diinginkan untuk dapat
berinteraksi dengan antibodi spesifik, yang dilanjutkan dengan membilas microtiter untuk
membuang antigen spesifik tertaut enzim signal atau antigen yang tidak berinteraksi dengan
antibodi spesifik. Lalu, kedalam lubang-lubang microtiter tersebut ditambahkan substrat
yang dapat bereaksi dengan enzim signal yang tertaut pada antigen spesifik, sehingga enzim
yang tertaut dengan antigen yang telah berinteraksi dengan antibodi spesifik akan bereaksi
dengan substrat dan menimbulkan signal yang dapat dideteksi. Pada proses pendeteksian ini,
pendeteksian positif ditandai oleh tidak adanya signal yang ditimbulkan, yang berarti bahwa
antigen yang diinginkan telah menang berkompetisi dengan antigen spesifik tertaut enzim
signal dan berinteraksi dengan antibodi spesifik. Sedangkan, pada pendeteksian antibodi,
pertama microtiter diisi antigen spesifik yang dapat berinteraksi dengan antibodi yang
diinginkan maupun antibodi spesifik tertaut enzim signal, sehingga antigen spesifik tersebut
dapat menempel pada bagian dinding-dinding lubang microtiter, kemudian microtiter dibilas
untuk membuang antigen spesifik yang tidak menempel pada dinding lubang microtiter. Lalu
larutan yang mengandung antibodi spesifik yang telah ditautkan dengan enzim signal dan
larutan sampel yang mengandung antibodi yang diinginkan dimasukkan ke dalam lubang-
lubang microtiter, sehingga terjadi kompetisi antara antibodi spesifik tertaut enzim signal
dengan antibodi yang diinginkan untuk dapat berinteraksi dengan antigen spesifik, yang
dilanjutkan dengan membilas microtiter untuk membuang antibodi spesifik tertaut enzim
signal atau antibodi yang tidak berinteraksi dengan antigen spesifik. Lalu, kedalam lubang-
lubang microtiter tersebut ditambahkan substrat yang dapat bereaksi dengan enzim signal
yang tertaut pada antibodi spesifik, sehingga enzim yang tertaut dengan antibodi yang telah
berinteraksi dengan antigen spesifik akan bereaksi dengan substrat dan menimbulkan signal
yang dapat dideteksi. Pada proses pendeteksian ini, pendeteksian positif juga ditandai oleh
tidak adanya signal yang ditimbulkan, yang berarti bahwa antibodi yang diinginkan telah
menang berkompetisi dengan antibodi spesifik tertaut enzim signal dan berinteraksi dengan
antigen spesifik
Kelebihan dari teknik ELISA kompetitif ini adalah tidak diperlukannya purifikasi
terhadap larutan sampel yang mengandung antibodi atau antigen yang diinginkan, tapi
hasil yang diperoleh tetap memiliki tingkat sensitivitas tinggi akibat sifat spesifisitas dari
antibodi dan antigen
2. Teknik ELISA nonkompetitif / ELISA Sandwich
Teknik ELISA nonkompetitif yaitu yang menggunakan dua antibodi (primer dan sekunder).
Pada teknik ELISA nonkompetitif, antibodi kedua (sekunder) akan dikonjugasikan dengan
enzim yang berfungsi sebagai signal. Teknik ELISA nonkompetitif ini seringkali disebut
sebagai teknik ELISA sandwich.
Pada dasarnya, prinsip kerja dari ELISA sandwich mirip dengan ELISA direct, hanya
saja pada ELISA sandwich, larutan antigen yang diinginkan tidak perlu dipurifikasi.
Namun, karena antigen yang diinginkan tersebut harus dapat berinteraksi dengan
antibodi primer spesifik dan antibodi sekunder spesifik tertaut enzim signal, maka teknik
ELISA sandwich ini cenderung dikhususkan pada antigen memiliki minimal 2 sisi
Emelia Wijayanti Page 28
Tugas Stase Imunologi 3 Lia Wie
antigenic (sisi interaksi dengan antibodi) atau antigen yang bersifat multivalent seperti
polisakarida atau protein. Pada ELISA sandwich, antibodi primer seringkali disebut
sebagai antibodi penangkap, sedangkan antibodi sekunder seringkali disebut sebagai
antibodi deteksi.
Dalam pengaplikasiannya, ELISA sandwich lebih banyak dimanfaatkan untuk
mendeteksi keberadaan antigen multivalent yang kadarnya sangat rendah pada suatu
larutan dengan tingkat kontaminasi tinggi. Hal ini disebabkan ELISA sandwich memiliki
tingkat sensitivitas tinggi terhadap antigen yang diinginkan akibat keharusan dari antigen
tersebut untuk berinteraksi dengan kedua antibodi. Pada ELISA sandwich, pertama
microtiter diisi dengan larutan yang mengandung antibodi penangkap, sehingga antibodi
penangkap tersebut dapat menempel pada bagian dinding lubang microtiter. Selanjutnya
microtiter dibilas untuk membuang antibodi penangkap yang tidak menempel pada
dinding lubang microtiter. Kemudian larutan sampel yang mengandung antigen yang
diinginkan dimasukkan ke dalam lubang-lubang microtiter, sehingga terjadi interaksi
antara antibodi penangkap dengan antigen yang diinginkan. Selanjutnya, microtiter
kembali dibilas untuk membuang antigen yang tidak berinteraksi dengan antibodi
penangkap. Lalu, kedalam lubang microtiter dimasukkan larutan yang berisi antibodi
detektor, sehingga pada lubang microtiter tersebut terjadi interaksi antara antigen yang
diinginkan dengan antibodi detektor. Selanjutnya microtiter dibilas lagi untuk membuang
antibodi detektor yang tidak berinteraksi dengan antibodi spesifik. Kemudian pada tahap
akhir ELISA indirect, ditambahkan substrat yang dapat bereaksi dengan enzim signal,
lalu enzim yang tertaut pada antibodi detektor yang telah berinteraksi dengan antigen
yang diinginkan akan bereaksi dengan substrat dan menimbulkan signal yang dapat
dideteksi
Dalam ELISA sandwich, terdapat beberapa faktor yang mempengaruhi tingkat
sensitivitas dari hasil pengujian, antara lain: Banyak molekul antibodi penangkap yang
berhasil menempel pada dinding lubang microtiter dan Afinitas dari antibodi penangkap
dan antibodi detektor terhadap antigen Sebenarnya, teknik ELISA sandwich ini
merupakan pengembangan dari teknik ELISA terdahulu, yaitu ELISA direct.
Kelebihan teknik ELISA sandwich: ini pada dasarnya berada pada tingkat
spesitifitasnya yang relatif lebih tinggi karena antigen yang diinginkan harus dapat
berinteraksi dengan 2 jenis antibodi, yaitu antibodi penangkap dan antibodi detektor.
Namun demikian, teknik ELISA sandwich ini juga memiliki kelemahan, yaitu teknik ini
hanya dapat diaplikasikan untuk mendeteksi antigen yang bersifat multivalent serta
sulitnya mencari dua jenis antibodi yang dapat berinteraksi antigen yang sama pada sisi
antigenic yang berbeda (epitopnya harus berbeda).
3. ELISA Direct
Teknik ELISA ini merupakan teknik ELISA yang paling sederhana. Teknik ini seringkali
digunakan untuk mendeteksi dan mengukur konsentrasi antigen pada sampel. ELISA direct
menggunakan suatu antibodi spesifik (monoklonal) untuk mendeteksi keberadaan antigen
yang diinginkan pada sampel yang diuji.
Prinsip kerja Pada ELISA direct, pertama microtiter diisi dengan sampel yang
mengandung antigen yang diinginkan, sehingga antigen tersebut dapat menempel pada
bagian dinding-dinding lubang microtiter, kemudian microtiter dibilas untuk membuang
antigen yang tidak menempel pada dinding lubang microtiter. Lalu antibodi yang telah
ditautkan dengan enzim signal dimasukkan ke dalam lubang- lubang microtiter sehingga
antibodi dapat berinteraksi dengan antigen yang diinginkan, yang dilanjutkan dengan
membilas microtiter untuk membuang antibodi tertaut enzim signal yang tidak
berinteraksi dengan antigen. Lalu, ke dalam lubang-lubang microtiter tersebut
ditambahkan substrat yang dapat bereaksi dengan enzim signal, sehingga enzim yang
Emelia Wijayanti Page 29
Tugas Stase Imunologi 3 Lia Wie
tertaut dengan antibodi yang telah berinteraksi dengan antigen yang diinginkan akan
bereaksi dengan substrat dan menimbulkan signal yang dapat dideteksi. Pendeteksian
interaksi antara antibodi dengan antigen tersebut selanjutnya dapat dihitung dengan
menggunakan kolorimetri, chemiluminescent, atau fluorescent end-point.
ELISA direct memiliki beberapa kelemahan, antara lain :
1. Immunoreaktivitas antibodi kemungkinan akan berkurang akibat bertaut dengan
enzim.
2. Penautan enzim signal ke setiap antibodi menghabiskan waktu dan mahal.
3. Tidak memiliki fleksibilitas dalam pemilihan tautan enzim (label) dari antibodi pada
percobaan yang berbeda.
4. Amplifikasi signal hanya sedikit.
5. Larutan yang mengandung antigen yang diinginkan harus dimurnikan sebelum
digunakan untuk uji ELISA direct
Sedangkan kelebihan dari ELISA direct antara lain:
1. Metodologi yang cepat karena hanya menggunakan 1 jenis antibodi
2. Kemungkinan terjadinya kegagalan dalam uji ELISA akibat reaksi silang dengan
antibodi lain (antibodi sekunder) dapat diminimalisasi
4. ELISA Indirect
Teknik ELISA indirect ini pada dasarnya juga merupakan teknik ELISA yang paling
sederhana, hanya saja dalam teknik ELISA indirect yang dideteksi dan diukur
konsentrasinya merupakan antibodi. ELISA indirect menggunakan suatu antigen spesifik
(monoklonal) serta antibodi sekunder spesifik tertaut enzim signal untuk mendeteksi
keberadaan antibodi yang diinginkan pada sampel yang diuji.
Prinsip Kerja :
Pada ELISA indirect, pertama microtiter diisi dengan larutan yang mengandung antigen
spesifik, sehingga antigen spesifik tersebut dapat menempel pada bagian dinding lubang
microtiter. Selanjutnya microtiter dibilas untuk membuang antigen yang tidak menempel
pada dinding lubang microtiter. Kemudian larutan sampel yang mengandung antibodi yang
diinginkan dimasukkan ke dalam lubang-lubang microtiter, sehingga terjadi interaksi antara
antigen spesifik dengan antibodi yang diinginkan. Selanjutnya, microtiter kembali dibilas
untuk membuang antibodi yang tidak berinteraksi dengan antigen spesifik. Lalu, ke dalam
lubang microtiter dimasukkan larutan yang berisi antibodi sekunder spesifik tertaut enzim
signal, sehingga pada lubang microtiter tersebut terjadi interaksi antara antibodi yang
diinginkan dengan antibodi sekunder spesifik tertaut enzim signal. Selanjutnya microtiter
dibilas lagi untuk membuang antibodi sekunder tertaut enzim signal yang tidak berinteraksi
dengan antibodi spesifik. Kemudian pada tahap akhir ELISA indirect, ditambahkan substrat
yang dapat bereaksi dengan enzim signal, lalu enzim yang tertaut dengan antibodi sekunder
spesifik yang telah berinteraksi dengan antibodi yang diinginkan akan bereaksi dengan
substrat dan menimbulkan signal yang dapat dideteksi.
ELISA indirect memiliki beberapa kelemahan, antara lain:
Membutuhkan waktu pengujian yang relatif lebih lama daripada ELISA direct karena pada
ELISA indirect membutuhkan 2 kali waktu inkubasi yaitu pada saat terjadi interaksi antara
antigen spesifik dengan antibodi yang diinginkan dan antara antibodi yang diinginkan dengan
antibodi sekunder tertaut enzim signal, sedangkan pada ELISA direct hanya membutuhkan 1
kali waktu inkubasi yaitu pada saat terjadi interaksi antara antigen yang diinginkan dengan
antibodi spesifik tertaut enzim signal.
Sedangkan kelebihan dari ELISA indirect antara lain:
1.Terdapat berbagai macam variasi antibodi sekunder yang terjual bebas.
Emelia Wijayanti Page 30
Tugas Stase Imunologi 3 Lia Wie
1. Immunoreaktivitas dari antibodi yang diinginkan (target) tidak terpengaruh oleh
penautan enzim signal ke antibodi sekunder karena penautan dilakukan pada wadah
berbeda.
2. Tingkat sensitivitas meningkat karena setiap antibodi yang diinginkan memiliki
beberapa epitop yang bisa berinteraksi dengan antibodi sekunder
Competitive ELISA: Basic Principles
The central event of competitive ELISA is a competitive binding process executed by
original antigen (sample antigen) and add-in antigen. The procedures of competitive ELISA
are different in some respects compared with Indirect ELISA, Sandwich ELISA and Direct
ELISA. A simplized procedure list is as follow:
1. Primary antibody (unlabeled) is incubated with sample antigen.
2. Antibody-antigen complexes are then added to 96-well plates which are pre-coated
with the same antigen.
3. Unbound antibody is removed by washing the plate. (The more antigen in the sample,
the less antibody will be able to bind to the antigen in the well, hence "competition.")
4. The secondary antibody that is specific to the primary antibody and conjugated with
an enzyme is added.
5. A substrate is added, and remaining enzymes elicit a chromogenic or fluorescent
signal.
Emelia Wijayanti Page 31
Tugas Stase Imunologi 3 Lia Wie
For competitive ELISA, the higher the sample antigen concentration, the weaker the eventual
signal. The major advantage of a competitive ELISA is the ability to use crude or impure
samples and still selectively bind any antigen that may be present.
(Note that some competitive ELISA kits include enzyme-linked antigen rather than enzyme-
linked antibody. The labeled antigen competes for primary antibody binding sites with your
sample antigen (unlabeled). The more antigen in the sample the less labeled antigen is
retained in the well and the weaker the signal).
It is common that the antigen is not first positioned in the well.
Competitive ELISA advantages:
High specificity, since two antibodies are used the antigen/analyte is specifically
captured and detected
Suitable for complex samples, since the antigen does not require purification prior to
measurement
Flexibility and sensitivity, since both direct and indirect detection methods can be
used
Emelia Wijayanti Page 32
Tugas Stase Imunologi 3 Lia Wie
Imunokromatografik atau disebut juga uji aliran samping (Lateral Flow Test) atau dengan singkat disebut uji
strip tergolong dalam kelompok imunoasai berlabel seperti imunofluoresens dan imunoasai enzim.
Kelebihan :
-tidak membutuhkan alat canggih untuk membacanya cukup hanya dengan melihat adanya perubahan
warna sehingga jauh lebih praktis
-tidak membutuhkan substrat sehingga dapat memperpendek waktu inkubasi
-penggunaan label seperti colloidal gold yang amat sensitif dapat memperpendek waktu inkubasinya
sehingga menjadi 90 detik sampai 15 menit saja
Prinsip dasar ada 2 cara pendekatan utama yang paling sering dipakai :
Reaksi langsung (Double Antibody Sandwich) / Asai Imunometrik
Asai ini dipakai untuk melacak analit yang besar dan memiliki lebih dari satu epitop misalnya LH, hCG dan
HIV. Dalam asai imunometrik ini, suatu legan yang spesifik terhadap analit yang akan dilacak diimobilisasi
pada suatu membran (biasanya kertas nitroselulose) yaitu pada capture (Ab) line. (GBR 99)
Reagen pelacak yaitu suatu antibodi (spesifik terhadap analit dalam sampel) diikatkan pada partikel lateks atau
colloidal metal (konjugat/antibodi pertama(, diendapkan (tetapi tetap tak terikat) pada bantalan konjugat
(conjugate pad).
Bila sampel (urine, plasma, serum atau darah) ditambahkan pada bantalan sampel (sample pad), maka sampel
tersebut secara cepat membasahi dan melewati bantalan onjugat serta melarutkan konjugat/reagen pelacak
tersebut. Bila dalam sampel terdapat analit yang akan dilacak, maka analit tersebut akan diikat oleh antibodi
spesifik yang terikat pada reagen pelacak (konjugat)gbr 100. Selanjutnya reagen pelacak akan bergerak
mengikuti aliran lateral dari sampel sepanjang strip membran, sampai mencapai zona pada mana diimobilisasi
reagen pengikat (capture reagent pada capture line).
Pada garis ini, kompleks analit-reagen pelacak aan terperangkap dan warna akan terbentuk dengan derajat yang
sesuai dengan kadar analit yang terdapat dalam sampel.
Kontrol selalu positif pada pemeriksaan ICT karena kontrol berisi anti-imunoglobulin antibodi yang spesifik
terhadap antibodi konjugat pada mikrosfere.
One step HBsAg colloidal gold enhanced immunoassay that detects
Hepatitis B surface antigen in serum or plasma. The sample initially reacts
with monoclonal antibody colloidal gold conjugate on sample pad. This
mixture migrates across the membrane by the capillary action and reacts
with anti HBsAg in test region. If sample contains HBsAg a line will form
on the membrane at this point indicate positive result. If antigen is not
present no line will form indicating negative result. This mixture continue
to flow on control area of membrane should exhibit a color band of
immunocomplex of goat anti mouse antibody (igG)
Emelia Wijayanti Page 33
Anda mungkin juga menyukai
- Mikrobiologi Medis I: Patogen dan Mikrobioma ManusiaDari EverandMikrobiologi Medis I: Patogen dan Mikrobioma ManusiaPenilaian: 4 dari 5 bintang4/5 (11)
- Mikrobiologi Perubatan I: Patogen dan Mikrobiologi ManusiaDari EverandMikrobiologi Perubatan I: Patogen dan Mikrobiologi ManusiaPenilaian: 2.5 dari 5 bintang2.5/5 (2)
- Mekanisme Sistem Imun THD Hep-BDokumen48 halamanMekanisme Sistem Imun THD Hep-Btiffani lorenzaBelum ada peringkat
- HEPATITIS B DAN KOMPLIKASINYADokumen28 halamanHEPATITIS B DAN KOMPLIKASINYAIndah KaDeBelum ada peringkat
- HEPATITIS B DAN CDokumen7 halamanHEPATITIS B DAN CyusianaBelum ada peringkat
- HEPATITIS B VIRUSDokumen17 halamanHEPATITIS B VIRUSRaja Friska YulandaBelum ada peringkat
- Hepatitis - B: Pengampu:dr. Sahat SP - PDDokumen27 halamanHepatitis - B: Pengampu:dr. Sahat SP - PDYugi Tri HutomoBelum ada peringkat
- HBV - PLTHN Hiv PTDokumen28 halamanHBV - PLTHN Hiv PTimeldaBelum ada peringkat
- Hepatitis KronikDokumen29 halamanHepatitis KronikDovi Pratama100% (1)
- HBV DNADokumen5 halamanHBV DNAGery SoemaraBelum ada peringkat
- Hepatitis BDokumen28 halamanHepatitis BAditya PrambudhiBelum ada peringkat
- LP Asuhan Keperawatan Pada Pasien HepatitisDokumen18 halamanLP Asuhan Keperawatan Pada Pasien HepatitisIndah WulandariBelum ada peringkat
- Referat Hepatitis BDokumen50 halamanReferat Hepatitis BsulvitaBelum ada peringkat
- HepatitisDokumen15 halamanHepatitisNaufal HasanBelum ada peringkat
- Hepatitis B Dan CDokumen32 halamanHepatitis B Dan CMarvell Christopher eddianoBelum ada peringkat
- HepatitisDokumen39 halamanHepatitisDek KoasBelum ada peringkat
- HepatitisDokumen39 halamanHepatitispatimahhyenBelum ada peringkat
- HEPATITIS B KRONIKDokumen27 halamanHEPATITIS B KRONIKAyu TrisyaBelum ada peringkat
- HEPATITIS B TIPE AKUT DAN KRONISDokumen3 halamanHEPATITIS B TIPE AKUT DAN KRONISDevit DolkenBelum ada peringkat
- Referat Hepatitis B Akut Dan KronisDokumen20 halamanReferat Hepatitis B Akut Dan KronisignaBelum ada peringkat
- Penatalaksanaan Hepatitis B KronisDokumen38 halamanPenatalaksanaan Hepatitis B KronisRyanBelum ada peringkat
- PEMERIKSAAN HBSAg DENGAN ENTEBE RPHA CELLDokumen5 halamanPEMERIKSAAN HBSAg DENGAN ENTEBE RPHA CELLnurifahBelum ada peringkat
- Hepatitis BDokumen33 halamanHepatitis BDewi YusantiBelum ada peringkat
- HepatitisDokumen4 halamanHepatitismellviBelum ada peringkat
- Hepatitis Viral Pada AnakDokumen66 halamanHepatitis Viral Pada AnakdimasmdBelum ada peringkat
- Tugas Divisi ImunoserologiDokumen21 halamanTugas Divisi ImunoserologinissaBelum ada peringkat
- Hepatitis B Kronis NewDokumen8 halamanHepatitis B Kronis NewSyaRiadagoettiBelum ada peringkat
- Manifestasi KlinisDokumen6 halamanManifestasi KlinisNindiTyaraBelum ada peringkat
- Hepatitis BDokumen21 halamanHepatitis Bkezivana10Belum ada peringkat
- HEPATITIS VIRUSDokumen69 halamanHEPATITIS VIRUSAndiBelum ada peringkat
- HepatitisDokumen65 halamanHepatitisYULIANIBelum ada peringkat
- SIROSIS HEPATISDokumen24 halamanSIROSIS HEPATISristaputrisBelum ada peringkat
- Interpretasi Serologi Hepatitis Virus (Arief Darmawan)Dokumen6 halamanInterpretasi Serologi Hepatitis Virus (Arief Darmawan)Kedokteran ShopBelum ada peringkat
- Hepatitis BDokumen11 halamanHepatitis BCassandra S.Belum ada peringkat
- Hepatitis A, BDokumen36 halamanHepatitis A, BYeny ElfiyantiBelum ada peringkat
- 6. Kuliah Hepatitis 2024Dokumen42 halaman6. Kuliah Hepatitis 2024Fahmi AhmadBelum ada peringkat
- Hep B KronikDokumen8 halamanHep B KronikFranky ZepplinBelum ada peringkat
- HepatitisDokumen96 halamanHepatitisSarrah Kusuma DewiBelum ada peringkat
- Hepatitis BDokumen16 halamanHepatitis BWindy MarezkaaBelum ada peringkat
- HEPATITIS BDokumen5 halamanHEPATITIS BWendy Desrullah PradaBelum ada peringkat
- Pemeriksaan Penunjang Serologi HepatisDokumen17 halamanPemeriksaan Penunjang Serologi HepatisMaarif PutraBelum ada peringkat
- Hepatitis BDokumen15 halamanHepatitis BisalinBelum ada peringkat
- Hepatitis RevisiDokumen35 halamanHepatitis RevisiMomokuBelum ada peringkat
- Hepatitis B Karier AsimptomatikDokumen13 halamanHepatitis B Karier AsimptomatikUrutoraman TigitBelum ada peringkat
- Hepatitis MarkerDokumen48 halamanHepatitis MarkerMariainungBelum ada peringkat
- Diagnosis Dan Tatalaksana Hepatitis B Kronik DR Dr. Irsan Hasan, SP - PD-KGEH, FINASIMDokumen63 halamanDiagnosis Dan Tatalaksana Hepatitis B Kronik DR Dr. Irsan Hasan, SP - PD-KGEH, FINASIMSesilia Yacinta EkaBelum ada peringkat
- Hepatitis B G1A220125-3Dokumen45 halamanHepatitis B G1A220125-3YestiParamitaBelum ada peringkat
- (PPT) Kelompok-2 - Lapkas Hepatitis B FinalDokumen97 halaman(PPT) Kelompok-2 - Lapkas Hepatitis B FinalNicolas SimangunsongBelum ada peringkat
- Hepatitis PPT 5652094f5b07fDokumen32 halamanHepatitis PPT 5652094f5b07fMarvell Christopher eddianoBelum ada peringkat
- HepatitisBDokumen12 halamanHepatitisByayanBelum ada peringkat
- Askep Hepatitis Aplikasi Nanda Nic NocDokumen99 halamanAskep Hepatitis Aplikasi Nanda Nic NocEka Prayitno100% (1)
- HepatitisDokumen41 halamanHepatitisSamuelRexyBelum ada peringkat
- LP Hepatitis, Tugas Bu LestariDokumen20 halamanLP Hepatitis, Tugas Bu LestariPuthut WkcBelum ada peringkat
- HEPATITISDokumen26 halamanHEPATITIStaritresnaBelum ada peringkat
- LP - BBL DGN IBU HBsAg+ - Heny HDokumen17 halamanLP - BBL DGN IBU HBsAg+ - Heny HAnggraini PrathamaBelum ada peringkat
- Sejarah Rumah SakitDokumen21 halamanSejarah Rumah SakitLia WieBelum ada peringkat
- SEMINAR KOMITE MEDIKDokumen33 halamanSEMINAR KOMITE MEDIKLia WieBelum ada peringkat
- SEMINAR KOMITE MEDIKDokumen33 halamanSEMINAR KOMITE MEDIKLia WieBelum ada peringkat
- LAPORAN KASUS 3Dokumen12 halamanLAPORAN KASUS 3Lia WieBelum ada peringkat
- HASIL OD Monica JOGLO REV2Dokumen3 halamanHASIL OD Monica JOGLO REV2Lia WieBelum ada peringkat
- Dr. Victor (Proposal Tesis) Hubungan Rasio NAA (Cho+Cr), NAACho, NAACr, ChoCr Pada Magnetic Resonance SpectrosDokumen45 halamanDr. Victor (Proposal Tesis) Hubungan Rasio NAA (Cho+Cr), NAACho, NAACr, ChoCr Pada Magnetic Resonance SpectrosLia WieBelum ada peringkat
- HUBUNGAN MRS-EEGDokumen49 halamanHUBUNGAN MRS-EEGLia WieBelum ada peringkat
- HASIL OD Monica JOGLO REV1Dokumen3 halamanHASIL OD Monica JOGLO REV1Lia WieBelum ada peringkat
- Penurunan Kolesterol Serum Lipoprotein Densitas Tinggi Yang Berhubungan Dengan Keparahan Infeksi COVID-19Dokumen15 halamanPenurunan Kolesterol Serum Lipoprotein Densitas Tinggi Yang Berhubungan Dengan Keparahan Infeksi COVID-19Lia WieBelum ada peringkat
- Paper & Abstract Guidelines - Seminar Hukes XXXII & XXXIIIDokumen4 halamanPaper & Abstract Guidelines - Seminar Hukes XXXII & XXXIIILia WieBelum ada peringkat
- Revisi Vita Abstrak 1Dokumen2 halamanRevisi Vita Abstrak 1Lia WieBelum ada peringkat
- DETEKSI BAKTERI PADA TROMBOSITDokumen5 halamanDETEKSI BAKTERI PADA TROMBOSITLia WieBelum ada peringkat
- Dr. Victor (Proposal Tesis) Hubungan Rasio NAA (Cho+Cr), NAACho, NAACr, ChoCr Pada Magnetic Resonance SpectrosDokumen45 halamanDr. Victor (Proposal Tesis) Hubungan Rasio NAA (Cho+Cr), NAACho, NAACr, ChoCr Pada Magnetic Resonance SpectrosLia WieBelum ada peringkat
- MKDKI PembuktianDokumen39 halamanMKDKI PembuktianLia WieBelum ada peringkat
- Pedoman Kerja Tugas HK Pembuktian-Genap 2021Dokumen5 halamanPedoman Kerja Tugas HK Pembuktian-Genap 2021Lia WieBelum ada peringkat
- Rev 1 Paper Hukum Pembuktian Dalam Pelayanan KesehatanDokumen24 halamanRev 1 Paper Hukum Pembuktian Dalam Pelayanan KesehatanLia WieBelum ada peringkat
- Penurunan Kolesterol Serum Lipoprotein Densitas Tinggi Yang Berhubungan Dengan Keparahan Infeksi COVID-19Dokumen15 halamanPenurunan Kolesterol Serum Lipoprotein Densitas Tinggi Yang Berhubungan Dengan Keparahan Infeksi COVID-19Lia WieBelum ada peringkat
- Dewi2016 RX TranfusiDokumen3 halamanDewi2016 RX TranfusiLia WieBelum ada peringkat
- Paper & Abstract Guidelines - Seminar Hukes XXXII & XXXIIIDokumen4 halamanPaper & Abstract Guidelines - Seminar Hukes XXXII & XXXIIILia WieBelum ada peringkat
- Dr. Victor (Proposal Tesis) Hubungan Rasio NAA (Cho+Cr), NAACho, NAACr, ChoCr Pada Magnetic Resonance SpectrosDokumen45 halamanDr. Victor (Proposal Tesis) Hubungan Rasio NAA (Cho+Cr), NAACho, NAACr, ChoCr Pada Magnetic Resonance SpectrosLia WieBelum ada peringkat
- Chen2020 Pro-Inflammatory Effects After Platelet Transfusion A Review-TranslateDokumen13 halamanChen2020 Pro-Inflammatory Effects After Platelet Transfusion A Review-TranslateLia WieBelum ada peringkat
- Shafira2020 Faktor Risiko Reaksi Tranfusi Akut-UnlockedDokumen20 halamanShafira2020 Faktor Risiko Reaksi Tranfusi Akut-UnlockedLia WieBelum ada peringkat
- Penurunan Kolesterol Serum Lipoprotein Densitas Tinggi Yang Berhubungan Dengan Keparahan Infeksi COVID-19Dokumen15 halamanPenurunan Kolesterol Serum Lipoprotein Densitas Tinggi Yang Berhubungan Dengan Keparahan Infeksi COVID-19Lia WieBelum ada peringkat
- Paper & Abstract Guidelines - Seminar Hukes XXXII & XXXIIIDokumen4 halamanPaper & Abstract Guidelines - Seminar Hukes XXXII & XXXIIILia WieBelum ada peringkat
- Zahra2020 QC TCDokumen23 halamanZahra2020 QC TCLia WieBelum ada peringkat
- FDA2019 Guideline BackgroundDokumen5 halamanFDA2019 Guideline BackgroundLia WieBelum ada peringkat
- Horth2018 Fatal Sepsis Associated With Bacterial Contamination of PlateletsDokumen7 halamanHorth2018 Fatal Sepsis Associated With Bacterial Contamination of PlateletsLia WieBelum ada peringkat
- Maerz2019 Epidemiologi BCPTDokumen1 halamanMaerz2019 Epidemiologi BCPTLia WieBelum ada peringkat
- 448 2654 2 PBDokumen7 halaman448 2654 2 PBAdi TriBelum ada peringkat
- Jones2019 Sepsis Attributed To Bacterial Contamination of Platelets AssociatedDokumen6 halamanJones2019 Sepsis Attributed To Bacterial Contamination of Platelets AssociatedLia WieBelum ada peringkat