RDS
Diunggah oleh
Andro KTech0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
13 tayangan14 halamanok
Judul Asli
LP RDS NICU REVISI-dikonversi
Hak Cipta
© © All Rights Reserved
Format Tersedia
PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen Iniok
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
13 tayangan14 halamanRDS
Diunggah oleh
Andro KTechok
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 14
LAPORAN PENDAHULUAN KEPERAWATAN ANAK
DENGAN MASALAH KESEHATAN RDS
DI RUANGAN NICU RSUD Prof. dr W.Z. JOHANNES KUPANG
OLEH
Foni Ana Marsalina Nenobais
PO. 5303211211533
Pembimbing Klinik Pembimbing Intitusi
POLITEKNIK KESEHATAN KEMENKES KUPANG
JURUSAN KEPERAWATAN
PRODI ROFESI NERS
2022
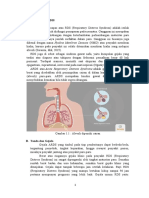
A. Konsep Penyakit RDS
1. Pengertian
Respiratory distress syndrome (RDS) merupakan kumpulan gejala yang terdiri
dari dispnea dan hipernea dengan frekuensi pernapasan lebih dari 60 kali per menit,
sianosis merintih waktu ekspirasi dan retraksi di daerah epigastrium, suprasternal,
interkostal pada saat inspirasi (Tikai, 2020).
Sindroma gagal nafas (respiratory distress sindrom, RDS) adalah istilah yang
digunakan untuk disfungsi pernafasan pada neonatus. Gangguan ini merupakan
penyakit yang berhubungan dengan keterlambatan perkembangan maturitas paru atau
tidak adekuatnya jumlah surfaktan dalam paru (Marmi & Rahardjo,2012).
2. Penyebab
RDS merupakan penyebab utama kematian bayi prematur. Sindrom ini dapat
terjadi karena ada kelainan di dalam atau diluar paru, sehingga tindakan disesuaikan
dengan penyebab sindrom ini. Kelainan dalam paru yang menunjukan sindrom ini
adalah pneumothoraks/ pneumomediastinum, penyakit membran hialin (PMH),
pneumonia, aspirasi. Faktor-faktornya antara lain (Latief, 2018) :
a. Faktor ibu
Faktor ibu meliputi hipoksia pada ibu, gravida empat atau lebih, sosial ekonomi
rendah maupun penyakit pembuluh darah ibu yang mengganggu pertukaran gas janin
seperti hipertensi, penyakit diabetes mellitus, dan lain-lain.
b. Faktor plasenta
Faktor plasenta meliputi sulosio plasenta, pendarahan plasenta, plasenta kecil,
plasenta tipis, plasenta tidak menempel pada tempatnya.
c. Faktor janin
Faktor janin atau neonatus meliputi tali pusat menumbung, tali pusat melilit leher,
kompresi tali pusat antara janin dan jalan lahir, kelainan kongenital pada neonaatus
dan lain-lain.
d. Faktor persalinan
Faktor persalinan meliputi partus lama, partus dengan tindakan dan lain-lain.
e. Bayi kurang bulan atau bayi premature
Pada bayi kurang bulan, paru bayi secara biokimiawi masih imatur dengan
kekurangan surfaktan uang melapisi rongga paru.
f. Kegawatan neonatal
Seperti kehilangan darah dalam periode perinatal, aspirasi mekonium, pnemotoraks
akibat tinadakan resusitasi, dan hipertensi pulmonal
3. Patofiologi
Bayi prematur lahir dengan kondisi paru yang belum siap sepenuhnya untuk
berfungsi sebagai organ pertukaran gas yang efektif. Hal ini merupakan faktor kritis
dalam terjadinya RDS. Ketidaksiapan paru menjalankan fungsinya tersebut terutama
disebabkan oleh kekurangan atau tidak adanya surfaktan. Surfaktan adalah substansi
yang merendahkan tegangan permukaan alveolus sehingga tidak terjadi kolaps pada
akhir ekspirasi dan mampu memohon sisa udara fungsional (kapasitas residu
fungsional ) (Ilmu Kesehatan Anak, 1985). Surfaktan juga menyebabkan ekspansi
yang merata dan jarang ekspansi paru pada tekanan intraalveolar yang rendah.
Kekurangan atau ketidakmatangan fungsi sufaktan menimbulkan ketidakseimbangan
inflasi saat inspirasi dan kolaps alveoli saat ekspirasi tanpa surfaktan, janin tidak
dapat menjaga parunya tetap mengembang. Oleh karena itu, perlu usaha yang keras
untuk mengembangkan parunya pada setiap hembusan napas (ekspirasi), sehingga
untuk bernapas berikutnya dibutuhkan tekanan negatif intratoraks yang lebih besar
dengan disertai usaha inspirasi yang lebih kuat. Akibatnya, setiap kali perapasan
menjadi sukar seperti saat pertama kali pernapasan (saat kelahiran). Sebagai
akibatnya, janin lebih banyak menghabiskan oksigen untuk menghasilkan energi ini
daripada ia terima dan ini menyebabkan bayi kelelahan. Dengan meningkatnya
kekelahan, bayi akan semakin sedikit membuka alveolinya, ketidakmampuan
mempertahankan pengembangan paru ini dapat menyebabkan atelektasis.
Tidak adanya stabilitas dan atelektasis akan meningkatkan pulmonary vaskular
resistem (PVR) yang nilainya menurun pada ekspansi paru normal. Akibatnya, terjadi
hipoperfusi jaringan paru dan selanjutnya menurunkan aliran darah pulmonal. Di
samping itu, peningkatan PVR juga menyebabkan pembalikan parsial sirkulasi, darah
janin dengan arah aliran dari kanan ke kiri melalui duktus arteriosus dan foramen
ovale.
Kolaps paru (atelektasis) akan menyebabkan gangguan vektilisasi pulmonal
yang menimbulkan hipoksia. Akibat dari hipoksia adalah kontraksi vaskularisasi
pulmonal yang menimbulkan penurunan oksigenasi jaringan dan selanjutnya
menyebabkan metabolisme anaerobik. Metabolisme anaerobik menghasilkan
timbunan asam laktat sehingga terjadi asidosis metabolik pada bayi dan penurunan
curah jantung yang menurunkan perfusi ke organ vital. Akibat lain adalah kerusakan
endotel kapiler dan epitel duktus alveolus yang menyebabkan terjadinya transudasi ke
dalam alveoli dan terbentuknya fibrin. Fibrin bersama-sama dengan jaringan epitel
yang nekrotik membentuk suatu lapisan yang disebut membran hialin. Membran
hialin ini melapisi alveoli dan menghambat pertukaran gas.
Atelektasis menyebabkan paru tidak mampu mengeluarkan karbon dioksida
dari sisa pernapasan sehingga terjadi asidosis respiratorik. Penurunan Ph
menyebabkan vasokonstriksi yang semakin berat. Dengan penurunan sirkulasi paru
dan perfusi alveolar, PaO2 akan menurun tajam, pH juga akan menurun tajam, serta
materi yang diperlukan untuk produksi surfaktan tidak mengalir ke dalam alveoli.
Sintesis surfaktan dipengaruhi sebagian oleh pH, suhu dan perfusi normal, asfiksia,
hipoksemia dan iskemia paru terutama dalam hubungannya dengan hipovolemia,
hipotensi dan stress dingin dapat menekan sintesis surfaktan. Lapisan epitel paru
dapat juga terkena trauma akibat kadar oksigen yang tinggi dan pengaruh
penatalaksanaan pernapasan yang mengakibatkan penurunan surfaktan lebih lanjut
(Tikai, 2020).
4. Manifestasi Klinis
Tanda dan gejala Respiratory distress syndrome (RDS) yaitu (Tikai, 2020).:
a. Sesak nafas atau pernafasan cepat
b. Frekuensi nafas > 60 x/menit
c. Pernafasan cepat dan dangkal timbul setelah 6-8 jam setelah lahir
d. Retraksi interkostal, epigastrium, atau suprasternal pada inspirasi
e. Sianosis dan pernafasan cuping hidung
f. Grunting pada ekspirasi (terdengan seperti suara rintihan saat ekspirasi)
g. Takikardi (170 x/menit)
5. Penatalaksanaan
Penatalaksanaan medis menurut Cecily & Sowden (2009) dalam Maria Yosefa (2019)
1) penatalaksanaan medis pada bayi RDS (Respiratory Distress Syndrom) yaitu:
a. Perbaiki oksigenasi dan pertahankan volume paru optimal
• Penggantian surfaktan melalui selang endotrakeal
• Tekanan jalan napas positif secara kontinu melalui kanul nasal untuk
mencegah kehilangan volume selama ekspirasi
• Pemantauan transkutan dan oksimetri nadi
• Fisioterapi dadaTindakan kardiorespirasi tambahan
b. Pertahankan kestabilan suhu
c. Berikan asupan cairan, elektrolit, dan nutrisi yang tepat
d. Pantau nilai gas darah arteri, Hb dan Ht serta bilirubin
e. Lakukankan transfusi darah seperlunya
f. Hematokrit guna mengoptimalkan oksigenasi
g. Pertahankan jalur arteri untuk memantau PaO₂ dan pengambilan sampel darah
h. Berikan obat yang diperlukan
2) Penatalaksanaan Keperawatan
Menurut Surasmi (2003) dalam Maria Yosefa (2019) penatalaksanan
keperawatan terhadap RDS meliputi tindakan pendukung yang sama dalam
pengobatan pada bayi prematur dengan tujuan mengoreksi ketidakseimbangan.
Pemberian minum per oral tidak diperbolehkan selama fase akut penyakit ini
karena dapat menyebabkan aspirasi. Pemberian minum dapat diberikan
melalui perenteral.
6. Pemeriksaan Penunjang
a) Tes Biokimia
Paru janin berhubungan dengan cairan amnion, maka jumlah fosfolipid dalam
cairan amnion dapat untuk menilai produksi surfaktan, sebagai tolok ukur
kematangan paru.
b) Test Biofisika
Tes biokimia dilakukan dengan shake test dengan cara mengocok cairan
amnion yang dicampur ethanol akan terjadi hambatan pembentukan
gelembung oleh unsur yang lain dari cairan amnion seperti protein, garam
empedu dan asam lemak bebas. Bila didapatkan ring yang utuh dengan
pengenceran lebih dari 2 kali ( cairan amnion : ethanol ) merupakan indikasi
maturitas paru janin. Pada kehamilan normal, mempunyai nilai prediksi
positip yang tepat dengan resiko yang kecil untuk terjadinya neonatal RDS.
c) Analisis Gas Darah
Gas darah menunjukkan asidosis metabolik dan respiratorik bersamaan dengan
hipoksia. Asidosis muncul karena atelektasis alveolus atau over distensi jalan
napas terminal.
d) Radiografi Thoraks
Pada bayi dengan RDS menunjukkan retikular granular atau gambaran
groundglass bilateral, difus, air bronchograms, dan ekspansi paru yang jelek.
Gambaran air bronchograms yang mencolok menunjukkan bronkiolus yang
terisi udara didepan alveoli yang kolap. Bayangan jantung bisa normal atau
membesar. Kardiomegali mungkin dihasilkan oleh asfiksi prenatal, diabetes
maternal , patent ductus arteriosus (PDA), kemungkinan kelainan jantung
bawaan. Temuan ini mungkin berubah dengan terapi surfaktan dini dan
ventilasi mekanik yang adekuat (Tikai, 2020) .
7. Komplikasi
1. Komplikasi jangka pendek dapat terjadi :
a) Kebocoran alveoli
Apabila dicurigai terjadi kebocoran udara seperti pneumothorak,
pneumomediastinum, pneumopericardium, emfisema intersisiel, pada bayi
dengan RDS yang tiba-tiba memburuk dengan gejala klinikal hipotensi, apnea,
atau bradikardi atau adanya asidosis yang
menetap.
b) Jangkitan penyakit karena keadaan penderita yang memburuk dan adanya
perubahan jumlah leukosit dan thrombositopeni. Infeksi dapat timbul kerana
tindakan invasif seperti pemasangan jarum vena, kateter, dan alat-alat
respirasi.
c) Perdarahan intrakranial
Perdarahan intraventrikuler terjadi pada 20-40% bayi prematur dengan
frekuensi terbanyak pada bayi RDS dengan ventilasi mekanik.
Komplikasi jangka panjang
Dapat disebabkan oleh keracunan oksigen, tekanan yang tinggi dalam paru,
memberatkan penyakit dan kekurangan oksigen yang menuju ke otak dan organ lain.
2. Komplikasi jangka panjang yang sering terjadi :
a) Bronchopulmonary Dysplasia (BPD)
b) Retinopathy prematur
Tabel Down Score (Suryanah, 2011)
Kriteria 0 1 2
Pernapasan 60x/menit 60-80x/menit >80x/menit
Retraksi Tidak ada Retraksi ringan Retraksi berat
Sianosis Tidak ada Hilang dengan Menetap walaupun di
pemberian O2 beri O2
Air Entry Udara masuk Penurunan ringan Tidak ada udara
bilateral baik udara masuk masuk
Merintih Tidak merintih Dapat didengar Dapat didengar tanpa
dengan stetoskop alat bantu
Interprestasi :
1-3 : Tidak ada gawat napas
4-6 : Gawat napas
> 7 : Ancaman gagal napas
B. Konsep Asuhan Keperawatan RDS
1. Pengkajian
Pengkajian adalah proses pengumpulan data untuk mendapatkan berbagai informasi
yang berkaitan dengan masalah yang dialami klien. Pengkajian dilakukan dengan
berbagai cara yaitu anamnesa, observasi, pemeriksaan fisik, pemeriksaan diagnostik
yang dilakukan dilaboratorium (Surasmi dkk,2013) dalam Maria Yosefa (2019). Data
yang dicari dalam riwayat keperawatan adalah :
a) Kaji riwayat kehamilan sekarang (apakah selama hamil ibu menderita
hipotensi atau perdarahan )
b) Kaji riwayat neonatus (lahir afiksia akibat hipoksia akut, terpajan pada
keadaan hipotermia)
c) Kaji riwayat keluarga (koping keluarga positif
d) Kaji nilai apgar rendah (bila rendah di lakukkan tindakan resustasi pada bayi).
Pada pemeriksaan fisik akan ditemukan tanda dan gejala RDS. Seperti:
takipnea (>60x/menit), pernapasan mendengkur, retraksi dinding dada,
pernapasan cuping hidung, pucat, sianosis, apnea.
2. Diagnosa Keperawatan
1) Pola napas tidak efektif b.d sindrom hipoventilasi dibuktikan dengan dispnea,
penggunaan otot bantu, frekuensi napas meningkat dan kedalaman napas (D.0005)
2) Penurunan curah jantung b.d perubahan afterload dibuktikan dengan tekanan darah
menurun, CRT menurun, palpitasi menurun, distensi vena jungularis menurun,
gambaran EKG aritmia menurundan kelelah (D.0008)
3) Gangguan ventilasi spontan b.d kelemahan otot pernapasan dibuktikan dengan
Dispnea, penggunaan otot bantu napas, gelisah, PCO2 menurun dan takikardi
(D.0004)
4) Defisit nutrisi b.d ketidakmampuan menelan makanan dibuktikan dengan
Kekuatan otot pengunyah menurun,Kekuatan otot menelan menurun, nafsu
makan menurun, berat badan menurun, dan indeks masa tubuh (IMT) menurun
(D. 0019)
5) Risiko ketidakseimbangan cairan (D.0036)
6) Intoleransi aktivitas b.d ketidakeimbangan antara suplai dan kebutuhan
oksigen dibuktikan dengan dispnea, tekanan darah meningkat dan frekuensi
napas meningkat (D.0056)
3. Intervensi Keperawatan
Diagnosa Keperawatan Kriteria Hasil Intervensi Keperawatan
(SDKI) (SLKI) (SIKI)
Pola napas tidak efektif b.d Pola napas (L.01004) Pemantauan Respirasi (I. 01014)
sindrom hipoventilasi Setelah dilakukan tindakan Observasi :
dibuktikan dengan dispnea, keperawatan selama 1x24 jam 1. Monitor pola napas
penggunaan otot bantu, diharapkan inspirasi dan ekspirasi 2.Monitor frekuensi, irama, kedalaman
frekuensi napas meningkat membaik dengan kriteria hasil : dan upaya napas.
dan kedalaman napas
1. Dispnea meningkat 3.Monitor spo2
(D.0005)
2. Penggunaan otot bantu membaik 4. Monitor adanya sumbatan jalan napas
3. Frekuensi napas membaik Terapeutik :
4. Kedalaman napas membaik 5.Atur interval pemantauan respirasi
sesuai kondisi pasien
Edukasi :
6.Jelaskan tujuan dan prosedur
pemantauan
7.Infomasikan hasil pemantaua, jika perlu
Terapi oksigen :
Observasi
8.Monitor kecepatan aliran oksigen
9.Monitor posisi alat terapi oksigen
10.Monitor tanda-tanda hipoventilasi
11.Monitor integritas mukosa hidung
akibat pemasangan O2
Terapeutik :
12.Bersihkan sekret pada mulut, hidung
dan trakea, jika perlu
13.Pertahankan kepatenan jalan napas
14. Bersihkan jalan napas, jika perlu
Edukasi :
15.Ajarkan keluarga menggunakan O2 di
rumah
Penurunan curah jantung b.d Curah Jantung (L.02008) Perawatan Jantung (I.02075)
perubahan afterload Setelah dilakukan tindakan Observasi :
dibuktikan dengan tekanan keperawatan 1x24 jam diharapkan 1.Identifikasi tanda/gejala primer
darah menurun, CRT ketidakadekuatan jantung penurunan curah jantung
menurun, palpitasi memompa darah meningkat dengan 2.Identifikasi tandagejala sekunder
menurun, distensi vena kriteria hasil : penurunan curah jantung
jungularis menurun, 1.Tekanan darah menurun 3.Monitor tekanan darah
gambaran EKG aritmia 2.CRT menurun 4.Monitor intake dan output cairan
menurundan kelelah 3.Palpitasi menurun 5.Monitor Spo2
(D.0008) 4.Distensi vena jungularis menurun 6.Monitor keluhan nyeri dada
5.Gambaran EKG aritmia menurun 7.Monitor EKG 12 sadapan
6.Lelah menurun Terapeutik :
8.Posisikan pasien semi fowler atau
fowler
9.Berikan diet jantung yang sesuai
10.Berikan terapi relaksasi untuk
mengurangi stres, jika perlu
11.Berikan oksigen untuk
mempertahankan saturasi oksigen 94%
Edukasi :
12.Anjurkan beraktivitas fisik sesuai
toleransi
13.Anjurkan aktivitas secara bertahap
14.Anjurkan berhenti merokok
Gangguan ventilasi spontan
Ventilasi spontan (L.01007) Dukungan ventilasi (I. 01002)
b.d kelemahan otot
Setelah dilakukan Tindakan Observasi :
pernapasan dibuktikan
keperawatan dalam 1x24 jam 1.Identifikasi adanya kelelahan otot bantu
dengan Dispnea,
diharapkan ventilasi spontan napas
penggunaan otot bantu meningkat dengan Kriteria hasil : 2. Identifikasi efek perubahan posisi
napas, gelisah, PCO2 1. Dispnea menurun terhadap status pernapasan
menurun dan takikardi 2. Penggunaan otot bantu napas 3. Monitor status respirasi dan oksigenasi
(D.0004) menurun (mis, frekuensi dan kedalaman napas,
3. Gelisah menurun penggunaan otot banatu napas, bunyi
4. PCO2 membaik napas tambahan, saturasi oksigen)
5. Takikardi membaik Terpeutik
6. PO2 membaik 4. Pertahankan kepatenan jalan napas
5. Berikan oksigenasi sesuai kebutuhan
(mis, nasal kanul, masker wajah masker
rebreathing atau non- reabreathing)
6. Gunakan bag- valve mask, jika perlu
Edukasi :
7. Ajarkan teknik relaksasi napas dalam
8. Ajarkan mengubah posisi secara
mandiri
9. Ajarkan batk efektif
Kolaborasi :
10. Kolaborasi pemberian bronkhodilator
Defisit nutrisi b.d Status nutrisi (L.03030) Promosi berat badan (I.03136)
ketidakmampuan menelan Setelah dilakukan Tindakan Observasi :
makanan dibuktikan keperawatan dalam 1x30 menit 1. Identifikasi kemungkinan penyebab
dengan Kekuatan otot diharapkan mampu meningkatkan BB kurang
pengunyah asupan nutrisi yang adekuat dengan 2. Identifikasi porsi makan yang
menurun,Kekuatan otot Kriteria hasil : dihabiskan dalam satu hari
menelan menurun, nafsu 1. Kekuatan otot pengunyah Terapeutik :
makan menurun, berat meningkat 3. Berikan pujian kepada
badan menurun, dan 2. Kekuatan otot menelan pasien/keluarga untuk peningkatan
indeks masa tubuh (IMT) meningkat yang telah dicapai
menurun (D. 0019) 3. Nafsu makan pasien membaik Eduksi :
4. Berat badan membaik 4. Jelaskan makanan yang bergizi tinggi
5.Indeks masa tubuh (IMT) namun tetap terjangkau
membaik 5. Jelaskan peningkatan asupan iodin
yang dibutuhkan
6. Anjurkan tidak berbicara pada saat
makan
Risiko ketidakseimbangan Keseimbangan cairan (L.05020) Manajemen cairan (I. 03098)
cairan (D.0036) Setelah dilakukan tindakan Observasi :
keperawatan selama 1x 24 jam 1.Monitor status hidrasi (mis, frekuensi
diharapkan keseimbangan cairan nadi, kekuatan nadi, akral pengisian
meningkat dengan kriteria hasil : kapiler, kelembapan mukosa, turgor kulit,
1.Asupan cairan meningkat tekanan darah)
2. Keluaran urin meningkat 2.Monitor berat badan
3. Kelembapan membran mukosa 3.Monitor hasil pemeriksaan
meningkat laboratorium (mis, hematokrit, Na, K,CI,
4. Edema menurun Berat jenis urin)
5. Asites menurun 4.Monitor status hemodinamik (MAP,
6. Denyut nadi radial membaik CVP, PAP, PCWP jika tersedia)
7. Membran mukosa membaik Terapeutik
8. Mata cekung membaik 5.Catat intake-output dan hitung balans
9. Turgor kulit membaik cairan 24 jam
6.Berikan asupan cairan sesuai kebutuhan
7.Berikan cairan intravena
Kolaborasi
8.Kolaborasi pemberian diuretik, jika
perlu
Intoleransi aktivitas b.d Toleransi Aktivitas (L.05047) Manajemen Energi (I.05178)
ketidakeimbangan antara Setelah dilakukan tindakan Observasi :
suplai dan kebutuhan keperawatan selama 1x24 jam 1.Identifikasi gangguan fungsi tubuh
oksigen dibuktikan dengan diharapkan toleransi aktivitas yang mengakibatkan kelelahan
dispnea, tekanan darah meningkat dengan kriteria hasil : 2.Monitor kelelahan fisik dan emosional
meningkat dan frekuensi 1.Kemudahan dalam melakukan 3.Monitor pola dan jam tidur
napas meningkat (D.0056) aktivitas sehari-hari meningkat 4.Monitor lokasi dan ketidaknyamanan
2.Keluhan lelah menurun selama melakukan aktivitas
3.Dispnea saat beraktivitas Terapeutik :
menurun 6.Sediakan lingkungan yang nyaman dan
4.Tekanan darah membaik rendah stimulus (cahaya,suara dan
5. Frekuensi napas membaik kunjungan)
6. EKG iskemia membaik 7.Lakukan latihan rentang gerak pasif/
aktif
8.Berikan aktivitas distraksi yang
menenangkan
Edukasi
9.Anjurkan tirah baring
10.Anjurkan melakukan aktivitas secara
bertahap
11.Anjurkan menghubungi perawat jika
tanda dan gejala kelelahan tidak
berkurang
12.Ajarkan strategi koping untuk
mengurangi kelelahan
Kolaborasi :
13.Kolaborasi dengan ahli gizi tentang
cara meningkatkan asupan makanan
4. Implementasi Keperawatan
Implementasi keperawatan adalah serangkaian kegiatan yang dilakukan oleh
perawat untuk membantu klien dari masalah status kesehatan yang dihadapi kestatus
kesehatan yang baik yang menggambarkan kriteria hasil yang diharapkan (Potter &
Perry, 2011). Implementasi merupakan tahap keempat dari proses keperawatan
dimana rencana keperawatan dilaksanakan melaksanakan intervensi/aktivitas yang
telah ditentukan, pada tahap ini perawat siap untuk melaksanakan intervensi dan
aktivitas yang telah dicatat dalam rencana perawatan klien. Agar implementasi
perencanaan dapat tepat waktu dan efektif terhadap biaya, pertama-tama harus
mengidentifikasi prioritas perawatan klien, kemudian bila perawatan telah
dilaksanakan, memantau dan mencatat respons pasien terhadap setiap intervensi dan
mengkomunikasikan informasi ini kepada penyedia perawatan kesehatan lainnya.
Kemudian, dengan menggunakan data, dapat mengevaluasi dan merevisi rencana
perawatan dalam tahap proses keperawatan berikutnya Komponen tahap implementasi
antara lain:
1. Tindakan keperawatan mandiri.
2. Tindakan keperawatan edukatif
3. Tindakan keperawatan kolaboratif.
4. Dokumentasi tindakan keperawatan dan respon klien terhadap asuhan keperawatan.
5. Evaluasi Keperawatan
Evaluasi Keperawatan Menurut setiadi (2012) dalam buku konsep dan
penulisan asuhan keperawatan tahapan penilaian atau evaluasi adalah perbandingan
yang sistematis dan terencana tentang kesehatan klien dengan tujuan yang telah
ditetapkan, dilakukan dengan cara berkesinambungan dengan melibatkan klien,
keluarga dan tenaga kesehatan lainnya. Terdapa dua jenis evaluasi:
1) Evaluasi Formatif (Proses) Evaluasi formatif berfokus pada aktivitas proses
keperawatan dan hasil tindakan keperawatan. Evaluasi formatif ini dilakukan
segera setelah perawat mengimplementasikan rencana keperawatan guna menilai
keefektifan tindakan keperawatan yang telah dilaksanakan. Perumusan evaluasi
formatif ini meliputi 4 komponen yang dikenal dengan istilah SOAP, yakni
subjektif, objektif, analisis data dan perencanaan.
S (subjektif) : Data subjektif dari hasil keluhan klien, kecuali pada klien yang
afasia
O (objektif) : Data objektif dari hasi observasi yang dilakukan oleh perawat.
A (analisis) : Masalah dan diagnosis keperawatan klien yang dianalisis atau dikaji
dari data subjektif dan data objektif.
P (perencanaan) : Perencanaan kembali tentang pengembangan tindakan
keperawatan, baik yang sekarang maupun yang akan datang dengan tujuan
memperbaiki keadaan kesehatan klien.
2). Evaluasi Sumatif (Hasil) Evaluasi sumatif adalah evaluasi yang dilakukan setelah
semua aktivitas proses keperawatan selesi dilakukan. Evaluasi sumatif ini
bertujuan menilai dan memonitor kualitas asuhan keperawatan yang telah
diberikan. Ada 3 kemungkinan evaluasi yang terkait dengan pencapaian tujuan
keperawatan , yaitu:
1) Tujuan tercapai atau masalah teratasi jika klien menunjukan perubahan sesuai
dengan standar yang telah ditentukan.
2) Tujuan tercapai sebagian atau masalah teratasi sebagian atau klien masih dalam
proses pencapaian tujuan jika klien menunjukkan perubahan pada sebagian
kriteria yang telah ditetapkan.
3) Tujuan tidak tercapai atau masih belum teratasi jika klien hanya menunjukkan
sedikit perubahan dan tidak ada kemajuan sama sekali
DAFTAR PUSTAKA
Cecily & Sowden (2009). Buku Saku Keperawatan Pedriatik. Edisi 5. Jakarta: EGC
Latief, F. (2018). Asuhan Keperawatan Maternitas Bayi Lahir Dengan Gawat Napas.
PPNI, T. P. (2018). Standar Intervensi Keperawatan Indonesia Definisi dan Tindakan
Keperawatan edisi 1 cetakan II. Jakarat: DPP PPNI.
PPNI, T. P. (2018). Standar Diagnosis Keperawatan Indonesia edisi 1 cetakan III. Jakarat:
DPP PPNI.
PPNI, T. P. (2018). Standar Luaran Keperawatan Indonesia edisi 1 cetakan II. Jakarat:
DPP PPNI.
Surasmi,Asrining.2003.Perawatan Bayi Resiko Tinggi.Jakarta: EGC
Tikai, Y. (2020). Laporan Asuhan keperawatan Pada Bayi Dengan Diagnosa Medis
RDS Di Ruang Mawar RSUD dr Doris Sylvanus.
Anda mungkin juga menyukai
- Manfaat Gerakan Wudhu Untuk Kesehatan Tubuh ManusiaDari EverandManfaat Gerakan Wudhu Untuk Kesehatan Tubuh ManusiaPenilaian: 5 dari 5 bintang5/5 (3)
- Form Check List Inspeksi Cutting WheelDokumen1 halamanForm Check List Inspeksi Cutting Wheelhendrik subagioBelum ada peringkat
- Laporan Pendahuluan RdsDokumen10 halamanLaporan Pendahuluan RdsMohammad Picky Zaenul BaharBelum ada peringkat
- Form Check List Inspeksi Dump TruckDokumen2 halamanForm Check List Inspeksi Dump TruckMario NahakBelum ada peringkat
- Form Check List Inspeksi GensetDokumen2 halamanForm Check List Inspeksi GensetNino Alfaizy RabbaniBelum ada peringkat
- LP RDS Fix (Ruang Bayi)Dokumen14 halamanLP RDS Fix (Ruang Bayi)Norsida LailiBelum ada peringkat
- Manual Sistem Manajemen K3Dokumen4 halamanManual Sistem Manajemen K3Andro KTechBelum ada peringkat
- Form Check List Inspeksi Sling (Wire Rope)Dokumen1 halamanForm Check List Inspeksi Sling (Wire Rope)Andro KTechBelum ada peringkat
- Makalah Radiologi RdsDokumen19 halamanMakalah Radiologi RdsFahrizal Akbar HerbhaktiBelum ada peringkat
- Form Check List Inspeksi Passenger Lift (Alimax)Dokumen2 halamanForm Check List Inspeksi Passenger Lift (Alimax)Topiksarip05100% (1)
- PPK RDS] Definisi, Etiologi, Faktor Risiko, Patofisiologi dan Manifestasi Klinis PPK RDSDokumen4 halamanPPK RDS] Definisi, Etiologi, Faktor Risiko, Patofisiologi dan Manifestasi Klinis PPK RDSfaatihBelum ada peringkat
- Laporan Pendahuluan HMDDokumen18 halamanLaporan Pendahuluan HMDAprilia Eka PuspitaBelum ada peringkat
- Laporan Pendahuluan RdsDokumen15 halamanLaporan Pendahuluan RdsNurliaBelum ada peringkat
- Form Check List Inspeksi UnicraneDokumen2 halamanForm Check List Inspeksi UnicraneAndro KTechBelum ada peringkat
- Asuhan Keperawatan Pada Bayi Dengan RDSDokumen14 halamanAsuhan Keperawatan Pada Bayi Dengan RDSmeitaeka fransiska malauBelum ada peringkat
- Askep IrdsDokumen19 halamanAskep IrdsisbetamandaBelum ada peringkat
- Kelompok 1 Keperawatan AnakDokumen14 halamanKelompok 1 Keperawatan AnakAhdawati sindoloBelum ada peringkat
- RDS-PatofisiologiDokumen32 halamanRDS-Patofisiologialfiyatur rohmaniyahBelum ada peringkat
- LAPORAN PENDAHULUAN SGNNDokumen27 halamanLAPORAN PENDAHULUAN SGNNBayu Acong100% (1)
- LP RDSDokumen9 halamanLP RDSNurul QomariyahBelum ada peringkat
- HMD LaporanDokumen13 halamanHMD LaporannindaBelum ada peringkat
- LP RdsDokumen12 halamanLP RdshumairaBelum ada peringkat
- Laporan Pendahuluan RDS RisyeDokumen24 halamanLaporan Pendahuluan RDS RisyeYuni FaqothBelum ada peringkat
- Laporan Pendahuluan Respiratory Distress SyndromeDokumen12 halamanLaporan Pendahuluan Respiratory Distress SyndromeIntan NilasariBelum ada peringkat
- LP Anak RDSDokumen8 halamanLP Anak RDSNP Eka LisnayantiBelum ada peringkat
- Hyalin Membrane DiseaseDokumen5 halamanHyalin Membrane DiseasePurwanti ChanBelum ada peringkat
- Laporan Pendahuluan Respiratory DistressDokumen6 halamanLaporan Pendahuluan Respiratory DistressrahmayantiBelum ada peringkat
- RDS Bayi PrematurDokumen17 halamanRDS Bayi Prematurmarcella nataBelum ada peringkat
- Asuhan Keperawatan Pada Bayi Dengan RDSDokumen14 halamanAsuhan Keperawatan Pada Bayi Dengan RDSAdeBelum ada peringkat
- LP RDS FATRIADokumen13 halamanLP RDS FATRIA201901001Belum ada peringkat
- LP RDS Kasus 1 Nisa Ghaniyah FixDokumen15 halamanLP RDS Kasus 1 Nisa Ghaniyah FixNisa GhaniyahBelum ada peringkat
- SINDROM GAWAT NAFAS PADA NEONATUSDokumen15 halamanSINDROM GAWAT NAFAS PADA NEONATUSHeni Sri WulandariBelum ada peringkat
- LP SGNNDokumen9 halamanLP SGNNZibda UlyaBelum ada peringkat
- LP RDSDokumen8 halamanLP RDShanifa nur afifahBelum ada peringkat
- LP Anak RDSDokumen12 halamanLP Anak RDSIda PatimahBelum ada peringkat
- RDNDokumen19 halamanRDNRitha AmranBelum ada peringkat
- Laporan Pendahuluan RDSDokumen19 halamanLaporan Pendahuluan RDSDewi Sunyi SnyApBelum ada peringkat
- RDS TEORIDokumen30 halamanRDS TEORInyomanBelum ada peringkat
- Laporan Pendahuluan Respiratory Distress of The Newborn (RDN) I. Laporan Teori 1. DefenisiDokumen14 halamanLaporan Pendahuluan Respiratory Distress of The Newborn (RDN) I. Laporan Teori 1. Defenisinur fadilaBelum ada peringkat
- RDS Bab 1Dokumen19 halamanRDS Bab 1Rizki Zuhrizal AkliBelum ada peringkat
- Askep Bayi Resti RDS Asfiksia-1Dokumen23 halamanAskep Bayi Resti RDS Asfiksia-1Sonia Putri Sihaloho 2011166737Belum ada peringkat
- RDS NeonatusDokumen15 halamanRDS NeonatusFirliany TriamandaBelum ada peringkat
- Respiratory Distress Syndrome (RDS) pada Bayi PrematurDokumen13 halamanRespiratory Distress Syndrome (RDS) pada Bayi Prematurim zerosevenBelum ada peringkat
- 20 - LP Rds - Nicu - Nisa Ghaniyah - Gelombang 1rsudDokumen15 halaman20 - LP Rds - Nicu - Nisa Ghaniyah - Gelombang 1rsudNisa GhaniyahBelum ada peringkat
- Asuhan Keperawatan Pada Bayi Dengan RDSDokumen15 halamanAsuhan Keperawatan Pada Bayi Dengan RDSIyar Yadra0% (1)
- Makalah Keperawatan Anak Asuhan Keperawatan Pada IrdsDokumen35 halamanMakalah Keperawatan Anak Asuhan Keperawatan Pada IrdsjilfBelum ada peringkat
- Asuhan Keperawatan Syndrom Distress PernafasanDokumen6 halamanAsuhan Keperawatan Syndrom Distress Pernafasandwi pamungkasBelum ada peringkat
- OPTIMALKAN PENGKAJIAN PADA PASIEN RDSDokumen11 halamanOPTIMALKAN PENGKAJIAN PADA PASIEN RDSHolina LestariBelum ada peringkat
- LP AdrsDokumen21 halamanLP AdrsRianita EfriantiBelum ada peringkat
- Laporan Pendahuluan KGDDokumen10 halamanLaporan Pendahuluan KGDtry ramada sariBelum ada peringkat
- Laporan Pendahuluan Sindrom Gawat NafasDokumen10 halamanLaporan Pendahuluan Sindrom Gawat NafasMiftahul Husna50% (2)
- LP Askep HMD Pada Bayi IBDADokumen20 halamanLP Askep HMD Pada Bayi IBDAGeri Pebriansyah 18Belum ada peringkat
- BRONKIOLITISDokumen12 halamanBRONKIOLITISRusida LiyaniBelum ada peringkat
- LAPORAN PENDAHULUAN GAWAT NAPASDokumen18 halamanLAPORAN PENDAHULUAN GAWAT NAPASYopi BieberBelum ada peringkat
- Lp-Ards-Ravy HWDokumen14 halamanLp-Ards-Ravy HWNia afiniBelum ada peringkat
- Respiratory Distress SyndromeDokumen19 halamanRespiratory Distress SyndromeTheofany SiraitBelum ada peringkat
- LP RDNDokumen16 halamanLP RDNqkr cksduffBelum ada peringkat
- ASUHAN BAYI HMDDokumen12 halamanASUHAN BAYI HMDriyanti takatelideBelum ada peringkat
- RDS BayiDokumen19 halamanRDS Bayiandre irwantoBelum ada peringkat
- 2020 11 05 LP HMDDokumen16 halaman2020 11 05 LP HMDGioni ArthurBelum ada peringkat
- LP RDSDokumen19 halamanLP RDSSiti AisahBelum ada peringkat
- Hasbunal LP + Askep NeonatusDokumen25 halamanHasbunal LP + Askep NeonatusHasbunal NalarsyahBelum ada peringkat
- RDS BAB 1Dokumen11 halamanRDS BAB 1Vela MarquisBelum ada peringkat
- Hyalin - Membrane - Disease - Fitri Handayani - Laporan PendahuluanDokumen13 halamanHyalin - Membrane - Disease - Fitri Handayani - Laporan PendahuluanIimnagmamonkzelakantiezarap CmagcynkmadieaBelum ada peringkat
- Dokumen (2) RdsDokumen9 halamanDokumen (2) RdsKiki SanrillaBelum ada peringkat
- Form Check List Inspeksi Wheel LoaderDokumen2 halamanForm Check List Inspeksi Wheel Loaderhendrik subagioBelum ada peringkat
- Form Check List Inspeksi Sling (Nylon)Dokumen1 halamanForm Check List Inspeksi Sling (Nylon)GINDO SYOFYANBelum ada peringkat
- Formulir PenerapanDokumen7 halamanFormulir PenerapanWien Daniel SilaenBelum ada peringkat
- Form Check List Inspeksi K3-Lingkungan (General Inspection)Dokumen38 halamanForm Check List Inspeksi K3-Lingkungan (General Inspection)GINDO SYOFYANBelum ada peringkat
- Form Check List Inspeksi Gerinda TanganDokumen2 halamanForm Check List Inspeksi Gerinda TanganDEDDY SUSANTOBelum ada peringkat
- Form Check List Inspeksi Full Body HarnessDokumen1 halamanForm Check List Inspeksi Full Body HarnessAndro KTechBelum ada peringkat
- Form Check List Inspeksi GondolaDokumen1 halamanForm Check List Inspeksi GondolaGINDO SYOFYANBelum ada peringkat
- Form Check List Inspeksi Road RollerDokumen2 halamanForm Check List Inspeksi Road RollerAndro KTechBelum ada peringkat
- Form Check List Inspeksi Mesin PancangDokumen2 halamanForm Check List Inspeksi Mesin PancangAdmin VendorBelum ada peringkat
- Form Check List Inspeksi ExcavatorDokumen2 halamanForm Check List Inspeksi ExcavatorM AzharBelum ada peringkat
- Form Check List Inspeksi Hoist CraneDokumen1 halamanForm Check List Inspeksi Hoist CranelaskarhampaBelum ada peringkat
- Form Check List Inspeksi Material LiftDokumen2 halamanForm Check List Inspeksi Material LiftSwj OkeBelum ada peringkat
- Form Check List Inspeksi Concrete BreakerDokumen2 halamanForm Check List Inspeksi Concrete BreakerhermanBelum ada peringkat
- Form Check List Inspeksi Electric CompressorDokumen1 halamanForm Check List Inspeksi Electric CompressorasepBelum ada peringkat
- Form Check List Inspeksi Crawler CraneDokumen2 halamanForm Check List Inspeksi Crawler Cranehendrik subagioBelum ada peringkat
- Form Check List Inspeksi Bar CutterDokumen2 halamanForm Check List Inspeksi Bar Cutterhendrik subagioBelum ada peringkat
- Form Check List Inspeksi Blander Potong (Gas Cutting)Dokumen2 halamanForm Check List Inspeksi Blander Potong (Gas Cutting)hendrik subagioBelum ada peringkat
- Form Check List Inspeksi BulldozerDokumen2 halamanForm Check List Inspeksi BulldozerRUDISAID99Belum ada peringkat
- Form Check List Inspeksi Engine WeldingDokumen1 halamanForm Check List Inspeksi Engine Weldinghendrik subagioBelum ada peringkat
- Form Check List Inspeksi Baby RollerDokumen1 halamanForm Check List Inspeksi Baby Rollerhendrik subagioBelum ada peringkat
- Form Check List Inspeksi Trafo LasDokumen1 halamanForm Check List Inspeksi Trafo Lashendrik subagioBelum ada peringkat
- Form Check List Inspeksi Mesin GerindaDokumen1 halamanForm Check List Inspeksi Mesin GerindaGINDO SYOFYANBelum ada peringkat
- Form Check List Inspeksi AparDokumen1 halamanForm Check List Inspeksi Aparhendrik subagioBelum ada peringkat










![PPK RDS] Definisi, Etiologi, Faktor Risiko, Patofisiologi dan Manifestasi Klinis PPK RDS](https://imgv2-2-f.scribdassets.com/img/document/385646579/149x198/630d306202/1545453695?v=1)