Decompensated Cirrhosis English Report - En.id
Diunggah oleh
Sasmita Atika AriyantiJudul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Decompensated Cirrhosis English Report - En.id
Diunggah oleh
Sasmita Atika AriyantiHak Cipta:
Format Tersedia
Diterjemahkan dari bahasa Inggris ke bahasa Indonesia - www.onlinedoctranslator.
com
Pedoman Praktik Klinis JURNAL
HEPATOLOGI
Pedoman Praktik Klinis EASL untuk pengelolaan pasien dengan:
sirosis dekompensasiq
Asosiasi Eropa untuk Studi Hati⇑
Ringkasan tanda, yang paling sering adalah asites, perdarahan, ensefalopati,
Riwayat alami sirosis ditandai dengan fase kompensasi dan ikterus. Setelah kemunculan pertama dari semua ini, penyakit
asimtomatik diikuti oleh fase dekompensasi, ditandai dengan biasanya berkembang lebih cepat menuju kematian atau
perkembangan tanda-tanda klinis yang jelas, yang paling sering transplantasi hati (LT). Fase penyakit ini disebut "sirosis
adalah asites, perdarahan, ensefalopati, dan ikterus. Pedoman dekompensasi".2
Praktik Klinis (CPG) berikut ini mewakili CPG pertama dalam Perkembangan penyakit dekompensasi dapat lebih dipercepat
pengelolaan sirosis dekompensasi. Dalam konteks ini, panel ahli, oleh perkembangan komplikasi lain seperti perdarahan ulang,
setelah menekankan pentingnya memulai pengobatan etiologi cedera ginjal akut (AKI), dengan atau tanpa fitur HRS, sindrom
untuk setiap tingkat penyakit hati pada tahap sedini mungkin, hepato-paru (HPS), hipertensi portopulmoner (PPHT),
memperluas pekerjaannya ke semua komplikasi sirosis, yang kardiomiopati sirosis (CCM), dan infeksi bakteri. Memang,
belum tercakup oleh Asosiasi Eropa untuk Studi Pedoman Hati, perkembangan infeksi bakteri serta karsinoma hepatoseluler
yaitu: asites, asites refrakter, hiponatremia, perdarahan saluran dapat mempercepat perjalanan penyakit pada setiap tahap, tetapi
cerna, infeksi bakteri, cedera ginjal akut, sindrom hepatorenal, terutama pada sirosis dekompensasi.3Setelah menentukan bidang
gagal hati akut-kronis, kegagalan adrenal relatif, kardiomiopati tindakan yang potensial, dan telah menekankan pentingnya
sirosis, sindrom hepatopulmoner, dan hipertensi porto-pulmonal. memulai pengobatan etiologis untuk setiap tingkat penyakit hati
Panel ahli, menghasilkan GPG ini menggunakan bukti dari pada tahap sedini mungkin, panel memutuskan untuk
pencarian database PubMed dan Cochrane yang memberikan memperluas pekerjaan ke semua komplikasi sirosis yang belum
panduan terkini tentang pengelolaan sirosis dekompensasi tercakup oleh EASL pedoman, yaitu: perdarahan gastrointestinal
dengan satu-satunya tujuan untuk meningkatkan praktik klinis. (GI), infeksi bakteri selain SBP, gagal hati akut-kronis (ACLF), gagal
adrenal, HPS, PPHT dan CCM. Dalam melakukannya, kami harus
berurusan dengan rekomendasi yang secara teratur diajukan oleh
- Asosiasi Eropa 2018 untuk Studi Hati. Diterbitkan oleh Elsevier BV Hak kelompok ahli internasional yang sangat terkenal yang telah
cipta dilindungi undang-undang. bekerja di bidang perdarahan GI atau asites dan komplikasi terkait
asites selama bertahun-tahun. Mengingat kepentingan ekstrim
mereka dalam praktek klinis, hanya aspek spesifik dari
pengantar rekomendasi mereka yang dikembangkan lebih lanjut dalam
Ketika panel ahli yang dinominasikan oleh dewan pengatur upaya untuk memberikan pandangan yang lebih terintegrasi
Asosiasi Eropa untuk Studi Hati (EASL) mulai bekerja untuk tentang patofisiologi dan manajemen pasien dengan sirosis
memperbarui Pedoman Praktik Klinis (CPG) tentang asites, dekompensasi. Dengan demikian, dokumen ini tidak lagi dapat
peritonitis bakteri spontan (SBP), dan sindrom hepatorenal (HRS),1 dianggap sebagai pembaruan pedoman sebelumnya, melainkan
menjadi jelas bahwa semua komplikasi lain dari sirosis CPG pertama tentang pengelolaan sirosis dekompensasi dengan
dekompensasi harus ditanggung. Dalam kerangka ini, definisi tujuan tunggal untuk meningkatkan praktik klinis.
formal sirosis dekompensasi dicari. Riwayat alami sirosis ditandai
dengan perjalanan tanpa gejala, tanpa gejala sampai peningkatan
tekanan portal dan memburuknya fungsi hati menghasilkan Proses pengembangan pedoman
fenotipe klinis. Pada fase penyakit tanpa gejala, biasanya disebut Sebuah panel ahli hepatologi dengan minat besar pada sirosis
sebagai sirosis kompensasi, pasien mungkin memiliki kualitas dekompensasi, disetujui oleh Dewan Pengatur EASL, menulis dan
hidup yang baik, dan penyakit ini dapat berkembang tanpa membahas CPG ini antara Maret 2017 dan Februari 2018.
terdeteksi selama beberapa tahun. Dekompensasi ditandai Pedoman ini ditinjau sejawat secara independen, dan semua
dengan perkembangan gejala klinis yang nyata kontributor CPG mengungkapkan konflik kepentingan mereka
oleh sarana formulir pengungkapan yang disediakan oleh Kantor
EASL sebelum pekerjaan dimulai. Komite Etika EASL meninjau
qPanel Pedoman Praktik Klinis:Paolo Angeli (Ketua), Mauro Bernardi (perwakilan Dewan
komposisi panel untuk menghilangkan potensi bias yang nyata
Pengurus), CÁndid Villanueva, Claire Francoz, Rajeshwar P. Mookerjee, Jonel Trebicka,
Aleksander Krag, Wim Laleman, Pere Gines atau yang dirasakan. Konflik kepentingan panel CPG dinyatakan
⇑ Penulis yang sesuai. Alamat: Asosiasi Eropa untuk Studi Hati (EASL), Gedung EASL – dalam pengajuan ini. Pedoman ini telah dibuat menggunakan
Rumah Hepatologi, 7 rue Daubin, CH 1203 Jenewa, Swiss. Telp.: +41 (0) 22 807 03 60; bukti dari pencarian database PubMed dan Cochrane sebelum 27
faks: +41 (0) 22 328 07 24.
Alamat email:easloffice@easloffice.eu.
Maret 2018. Tabel yang menjelaskan
Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
Tabel 1. Tingkat Bukti dan Tingkat Rekomendasi.
Tingkat bukti
Saya Acak, uji coba terkontrol
II-1 Uji coba terkontrol tanpa pengacakan
II-2 Studi analitik kohort dan kasus-kontrol
II-3 Beberapa deret waktu, eksperimen tak terkendali yang dramatis
AKU AKU AKU Pendapat otoritas yang dihormati, epidemiologi deskriptif
Tingkat rekomendasi
1 Rekomendasi kuat:Faktor-faktor yang mempengaruhi kekuatan rekomendasi termasuk kualitas bukti, hasil yang dianggap penting bagi
pasien, dan biaya
2 Rekomendasi yang lebih lemah:Variabilitas dalam preferensi dan nilai, atau lebih banyak ketidakpastian: kemungkinan besar rekomendasi yang lemah
dibenarkan. Rekomendasi dibuat dengan kepastian yang kurang: biaya atau konsumsi sumber daya yang lebih tinggi
alasan di balik tingkat bukti dan rekomendasi disediakan (Tabel 1). hasil dari translokasi bakteri abnormal (BT). Perubahan
mikrobioma dan peningkatan permeabilitas usus menyebabkan
fenomena ini. Peran serupa kemungkinan dimainkan oleh molekul
lain, yang disebut pola molekul terkait bahaya (DAMPs), yang
Patofisiologi sirosis dekompensasi dilepaskan oleh hati yang sakit karena peradangan lokal dan
Transisi dari sirosis asimtomatik terkompensasi ke sirosis apoptosis serta nekrosis sel. Baik PAMPs dan DAMPs mengikat
dekompensasi terjadi pada tingkat sekitar 5% sampai 7% per reseptor pengenalan bawaan dari sel-sel kekebalan yang, setelah
tahun.4Setelah dekompensasi terjadi, sirosis menjadi penyakit diaktifkan, menghasilkan dan melepaskan molekul pro-inflamasi,
sistemik, dengan disfungsi multi-organ/sistem.5Pada tahap ini, bersama dengan oksigen reaktif dan spesies nitrogen. Rangkaian
pasien menjadi sangat rentan terhadap infeksi bakteri karena peristiwa ini berkontribusi pada perkembangan disfungsi
disfungsi imun terkait sirosis kompleks, yang melibatkan imunitas peredaran darah dan, bersamaan dengan itu, secara langsung
bawaan dan didapat.6Pada gilirannya, pasien dengan infeksi mendukung perkembangan disfungsi dan kegagalan multi-organ (
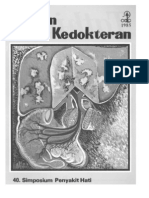
bakteri dibebani oleh morbiditas yang parah, hingga ACLF, dan Gambar 1).5Strategi saat ini untuk profilaksis dan pengobatan
mortalitas yang tinggi.6,7Karena kejadian-kejadian ini, dekompensasi dan kegagalan organ pada sirosis bergantung pada
dekompensasi merupakan titik balik prognostik, karena median tindakan yang bertujuan untuk mencegah atau meningkatkan
kelangsungan hidup turun dari lebih dari 12 tahun untuk sirosis hasil dari setiap komplikasi, yaitu retensi natrium ginjal yang
kompensasi menjadi sekitar dua tahun untuk sirosis mengarah pada pembentukan asites, produksi amonia pada
dekompensasi.4Selama beberapa dekade, manifestasi klinis dari ensefalopati hepatik, hipovolemia efektif setelah parasentesis
sirosis dekompensasi telah dilihat sebagai konsekuensi dari volume besar (LVP) atau selama HRS, disfungsi ginjal yang
gangguan hemodinamik, sindrom peredaran darah hiperdinamik, disebabkan oleh SBP, dan dysbiosis usus atau pertumbuhan
yang disebabkan oleh vasodilatasi arteri perifer yang terutama bakteri yang berlebihan pada pasien yang cenderung mengalami
terjadi di area peredaran darah splanknik. Tingkat vasodilatasi infeksi. Semua strategi ini akan dibahas dalam CPG ini. Namun,
tersebut membahayakan volemia efektif, yang pada akhirnya peningkatan pengetahuan tentang latar belakang patofisiologis
menyebabkan hipoperfusi organ perifer, ginjal yang paling dari sirosis dekompensasi sekarang menawarkan kesempatan
terpengaruh.8Memang, penurunan volemia efektif menyebabkan untuk pendekatan terapeutik dan profilaksis yang lebih
aktivasi vasokonstriktor dan mekanisme penahan air dan natrium, komprehensif untuk manajemen penyakit. Memang, selain
seperti renin-angiotensin-aldosteron (RAAS), sistem saraf simpatik mengobati faktor etiologi yang mendasarinya, bila
dan sekresi arginin-vasopresin. Ini menjelaskan beberapa ciri memungkinkan,
utama dari sirosis dekompensasi, seperti retensi natrium dan air
di ginjal yang menyebabkan pembentukan asites dan HRS.
Manifestasi lain yang disebabkan oleh kelainan hemodinamik
termasuk HPS, peningkatan kerentanan terhadap syok, dan
penurunan respons kardiovaskular terhadap rangsangan Penatalaksanaan sirosis dekompensasi
vasokonstriktor fisiologis dan farmakologis. Studi selanjutnya Idealnya, strategi manajemen pasien dengan sirosis
telah menyoroti bahwa disfungsi jantung, karena CCM,9 dekompensasi harus didasarkan pada pencegahan perkembangan
juga terlibat dalam patogenesis hipovolemia efektif.10 sirosis.yaitudekompensasi lebih lanjut) daripada mengobati
Hal ini terjadi terutama pada tahap dekompensasi yang paling komplikasi yang terjadi. Pengobatan utama untuk sirosis
lanjut, ketika kelainan tersebut mencegah peningkatan curah dekompensasi adalah pengobatan yang menargetkan terutama
jantung yang cukup untuk memenuhi kebutuhan sirkulasi perubahan patologis di dalam hati dengan tujuan memulihkan
sistemik. Meskipun mekanisme molekuler yang bertanggung integritas arsitektur hati dengan menekan peradangan,
jawab untuk vasodilatasi arteri, yang terdiri dari peningkatan menyebabkan regresi fibrosis, mengatur sirkulasi portal dan
produksi zat vasodilatasi endotel, seperti oksida nitrat, karbon arteri, dan menormalkan jumlah dan fungsi sel. Sayangnya,
monoksida, prostasiklin dan endocannabinoid telah dibuktikan perawatan seperti itu tidak ada saat ini. Beberapa obat antifibrotik
secara meyakinkan,11penyebab utama kelainan tersebut tetap atau antiinflamasi telah menunjukkan harapan dalam model
agak tidak jelas sampai menjadi jelas bahwa pasien dengan sirosis eksperimental penyakit hati kronis, tetapi belum ada pengobatan
lanjut menunjukkan keadaan peradangan kronis, seperti yang yang diterjemahkan ke dalam praktik klinis.13Sementara itu, tata
disaksikan oleh peningkatan kadar sitokin dan kemokin pro- laksana sirosis dekompensasi secara keseluruhan dapat diatasi
inflamasi yang bersirkulasi.12Hal ini kemungkinan disebabkan oleh dengan dua pendekatan. Pendekatan pertama adalah penekanan
penyebaran sistemik bakteri dan produk bakteri, yang disebut faktor etiologi yang menyebabkan peradangan hati dan
pola molekuler terkait patogen (PAMPs), sebagai a perkembangan sirosis, sedangkan yang kedua
2 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
HEPATOLOGI
Pendekatan ini didasarkan pada penargetan faktor kunci patogenesis dengan sirosis dan skor Child-Pugh 7-10. Selain itu, enoxaparin
dekompensasi dan perkembangan sirosis. tampaknya menunda terjadinya dekompensasi hati dan untuk
meningkatkan kelangsungan hidup menunjukkan bahwa baik PVT dan
dekompensasi mungkin terkait dengan memburuknya hipertensi
Efek penekanan faktor etiologi pada hasil sirosis portal dan akibat kerusakan progresif dari penghalang mukosa usus.26
dekompensasi Dari perspektif yang sama, dua strategi lain harus dipertimbangkan.
Penghapusan faktor etiologi (s) menyebabkan cedera hati merupakan Pada tahun 2010, ditunjukkan bahwa pengobatan pentoxifylline secara
landasan penting dalam pengelolaan sirosis. Pendekatan ini jelas signifikan mengurangi risiko komplikasi terkait hati dibandingkan
efektif dalam mencegah dekompensasi dan meningkatkan hasil pada dengan plasebo pada RCT pasien dengan sirosis lanjut. Pencegahan
pasien dengan sirosis kompensasi. Namun, hasil pada pasien dengan komplikasi ini, yang meliputi infeksi bakteri, gagal ginjal, dan
sirosis dekompensasi kurang manjur dan mungkin tergantung, di ensefalopati hepatik mungkin terkait dengan fakta bahwa
antara faktor-faktor lain, pada status sebenarnya dari penyakit hati pentoxifylline mencegah BT usus dan perkembangan akibat
pada saat menghilangkan faktor etiologi cedera hati. Misalnya, peradangan sistemik.27Akhirnya, beberapa penelitian telah
meskipun pada beberapa pasien dengan sirosis alkoholik menunjukkan bahwa pengobatan dengan propranolol tidak hanya
dekompensasi, penekanan konsumsi alkohol dikaitkan dengan efektif dalam mengurangi hipertensi portal dan konsekuensi risiko
"kompensasi ulang" sirosis yang progresif dan hasil jangka panjang perdarahan varises tetapi juga dalam mengurangi risiko komplikasi
yang sangat baik, pada pasien lain sirosis alkoholik berlanjut meskipun sirosis lain yang berhubungan dengan hipertensi portal, seperti asites,
asupan alkohol dihentikan.14,15Demikian juga, pada pasien dengan HRS, SBP, dan ensefalopati hepatik.28Efek ini terjadi secara khusus
sirosis karena infeksi virus hepatitis B (HBV), pengobatan dengan agen pada pasien yang berespon terhadap pengobatan propranolol dengan
antivirus dikaitkan dengan peningkatan hasil pada beberapa, tetapi menurunkan tekanan portal secara nyata, menekankan hubungan
tidak semua pasien.16Selain itu, pengobatan pasien dengan sirosis yang kuat antara tekanan dan komplikasi sirosis. Namun demikian,
dekompensasi akibat infeksi virus hepatitis C dengan agen antivirus dalam penelitian ini sebagian besar pasien memiliki sirosis
langsung dikaitkan dengan efek menguntungkan pada fungsi hati dan kompensasi. Oleh karena itu, penelitian harus dilakukan pada
hipertensi portal dan kemungkinan meningkatkan hasil, tetapi efek ini kelompok pasien dengan sirosis dekompensasi dengan tujuan menilai
sayangnya tidak dapat digeneralisasikan untuk semua pasien yang efek menguntungkan ini pada perkembangan sirosis.
diobati.17,18Efek menguntungkan dari menghilangkan faktor yang
bertanggung jawab dalam etiologi lain dari sirosis dekompensasi
kurang jelas, mungkin dengan pengecualian hepatitis autoimun. Rekomendasi
- Pada pasien dengan sirosis dekompensasi, faktor etiologi
harus dihilangkan, terutama konsumsi alkohol dan infeksi
Efek penargetan peristiwa patogen utama dalam
virus hepatitis B atau C karena strategi ini dikaitkan
pencegahan perkembangan sirosis dengan penurunan risiko dekompensasi dan peningkatan
Beberapa strategi telah dievaluasi untuk mencegah perkembangan
kelangsungan hidup.II-2,1).
penyakit pada pasien dengan sirosis dekompensasi, termasuk i)
menargetkan kelainan mikrobioma dan BT, untuk meningkatkan aksis - Strategi berdasarkan penargetan kelainan pada sumbu usus-
usus-hati; ii) memperbaiki fungsi peredaran darah yang terganggu; iii) hati dengan pemberian antibiotik (yaiturifaximin),
mengobati keadaan inflamasi; dan iv) menargetkan hipertensi portal. meningkatkan fungsi sirkulasi sistemik yang terganggu (yaitu
Pemberian rifaximin telah terbukti mengurangi risiko pemberian albumin jangka panjang), mengurangi keadaan
perkembangan beberapa komplikasi sirosis selain ensefalopati hepatik inflamasi (yaitustatin), dan mengurangi hipertensi portal (yaitu
dalam studi retrospektif dan rangkaian kasus kecil.19Meskipun beta-blocker) telah menunjukkan manfaat potensial untuk
demikian, data dari studi prospektif double-blind secara acak masih mengurangi perkembangan sirosis pada pasien dengan sirosis
kurang. Pada pasien dengan sirosis dekompensasi, pengobatan dekompensasi. Namun, penelitian klinis lebih lanjut diperlukan
dengan norfloksasin mengurangi risiko SBP dan HRS,20,21namun dengan strategi ini untuk memastikan keamanan dan manfaat
penggunaannya terhambat oleh kemungkinan peningkatan risiko potensialnya sebagai pendekatan terapeutik dengan tujuan
infeksi oleh bakteri yang resisten. Efektivitas potensial untuk mencegah perkembangan sirosis pada pasien dekompensasi.
meningkatkan fungsi peredaran darah dan ginjal dengan pemberian
albumin jangka panjang pada pasien dengan sirosis dekompensasi
telah dieksplorasi dalam dua uji coba terkontrol secara acak baru-baru
ini, keduanya diterbitkan dalam bentuk abstrak, dengan temuan yang Penatalaksanaan komplikasi spesifik sirosis
kontradiktif.22,23Temuan yang tidak sesuai mungkin terkait dengan dekompensasi
dosis berbeda dari albumin yang digunakan dan/atau heterogenitas asites
dalam populasi penelitian. Penelitian lebih lanjut diperlukan untuk Asites adalah penyebab paling umum dari insisirosis dekompensasi,
mengetahui apakah pemberian albumin jangka panjang efektif pada karena 5% sampai 10% pasien dengan sirosis kompensasi per tahun
sirosis dekompensasi. Menariknya, pengobatan dengan statin, melalui mengalami komplikasi ini.29Pembentukan asites yang utama adalah
efek pleotropiknya, telah terbukti mengurangi hipertensi portal dan retensi natrium ginjal karena aktivasi sistem penahan natrium, seperti
meningkatkan kelangsungan hidup pada pasien dengan sirosis lanjut. sistem renin-angiotensin-aldosteron (RAAS) dan sistem saraf simpatik.
24,25Efek luar biasa ini memerlukan validasi dalam studi masa depan. Keseimbangan cairan positif yang dihasilkan pada akhirnya mengarah
Strategi terapeutik lain yang potensial dalam pencegahan pada ekspansi volume cairan ekstraseluler. Pengurangan volemia
dekompensasi mungkin adalah antikoagulasi. Memang, dalam RCT efektif akibat vasodilatasi arteri splanknikus merupakan penentu
kecil, pemberian enoxaparin selama 12 bulan aman dan efektif dalam utama dari perubahan ini,8
mencegah trombosis vena portal (PVT) pada pasien. tetapi kelainan fungsi ginjal yang disebabkan oleh peradangan sistemik
Jurnal Hepatologi2018jilid xxxjxxx–xxx 3
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
Sirosis
Hipertensi portal Cedera hati
Translokasi bakteri Sel yang rusak
PAMP DAMP
Potensi lainnya Aktivasi jika pola bawaan
reseptor pengenalan
mekanisme
Pelepasan molekul pro-inflamasi
(ROS/RNS)
Vasodilatasi arteriol splanknikus
dandisfungsi kardiovaskular
++
adrenal DIA Ginjal HPS
penyelewengan fungsi penyelewengan fungsi
Gambar 1. Teori baru tentang perkembangan komplikasi dan kegagalan organ pada pasien sirosis (diadaptasi dari Ref.5).DAMP, kerusakan pola molekul terkait; HE,
ensefalopati hepatik; HPS, sindrom hepatopulmoner; PAMP, pola molekuler terkait patogen; RNS, spesies nitrogen reaktif; ROS, spesies oksigen reaktif.
juga berperan, terutama pada sirosis stadium lanjut.5Hipertensi inokulasi samping tempat tidur setidaknya 10 ml ke dalam botol
portal juga berkontribusi30dengan bertindak sebagai faktor kultur darah untuk meningkatkan sensitivitasnya.35Perhitungan
kompartementalisasi volume cairan ekstraseluler yang diperluas. serum-ascites albumin gradient (SAAG) mungkin berguna ketika
penyebab asites tidak segera terbukti, karena SAAG 1.1 g/dl
Terjadinya asites mengganggu kerja pasien dan kehidupan sosial, menunjukkan bahwa hipertensi portal terlibat dalam
sering menyebabkan rawat inap, memerlukan pengobatan kronis dan pembentukan asites dengan akurasi sekitar 97%.36Tes lain, seperti
merupakan penyebab langsung komplikasi lebih lanjut, seperti SBP, amilase, sitologi, atau kultur untuk mikobakteri harus dipandu
disfungsi ventilasi restriktif, atau hernia perut. Munculnya asites oleh presentasi klinis. Penentuan kolesterol asites diikuti oleh
menandakan prognosis yang buruk, karena kelangsungan hidup lima sitologi dan penentuan antigen karsinoembrionik (CEA) dalam
tahun turun dari sekitar 80% pada pasien kompensasi menjadi sekitar sampel di mana konsentrasi kolesterol melebihi 45 mg/dl
30% pada pasien dengan sirosis dekompensasi dan asites.4 tampaknya merupakan metode yang hemat biaya untuk diagnosis
banding antara asites terkait keganasan dan non-ganas.37
Asites tanpa komplikasi
Evaluasi pasien dengan asites
Sirosis adalah penyebab utama asites di dunia Barat, bertanggung Rekomendasi
jawab atas sekitar 80% kasus. Keganasan, gagal jantung, TBC,
penyakit pankreas, atau penyakit lain yang lebih jarang terjadi
- Parasentesis diagnostik direkomendasikan pada semua pasien dengan
pada kasus yang tersisa. Evaluasi awal pasien harus mencakup
asites tingkat 2 atau 3 onset baru, atau pada mereka yang dirawat di
riwayat, pemeriksaan fisik, USG perut, dan penilaian laboratorium
rumah sakit karena asites yang memburuk atau komplikasi sirosis
fungsi hati dan ginjal, elektrolit serum dan urin, serta analisis
lainnya.II-2;1).
cairan asites.
- Hitung neutrofil dan kultur kultur cairan asites (botol kultur
Diagnosis asites darah inokulasi samping tempat tidur dengan masing-masing
Asites dapat dinilai dari 1 hingga 3 sesuai dengan jumlah cairan di 10 ml cairan) harus dilakukan untuk menyingkirkan peritonitis
rongga perut31(Meja 2). Asites yang berulang setidaknya pada tiga bakterial. Jumlah neutrofil di atas 250 sel/akul diperlukan
kesempatan dalam periode 12 bulan meskipun pembatasan untuk mendiagnosis SBP (II-2;1).
natrium diet dan dosis diuretik yang memadai didefinisikan
- Konsentrasi protein total asites harus dilakukan untuk
sebagai residivan.32
mengidentifikasi pasien yang berisiko lebih tinggi terkena SBP
Parasentesis diagnostik diindikasikan pada semua pasien
(II-2;1).
dengan onset baru asites derajat 2 atau 3 dan pada mereka yang
dirawat di rumah sakit karena komplikasi sirosis.31,32Hitung - SAAG harus dihitung bila penyebab asites tidak segera
neutrofil manual atau otomatis, protein total dan konsentrasi terbukti, dan/atau bila diduga ada kondisi selain sirosis (
albumin, dan kultur harus selalu dinilai. Jumlah neutrofil di atas II-2;1).
250 sel/akul menunjukkan SBP.33Konsentrasi protein total <1,5 g/ - Sitologi harus dilakukan untuk membedakan asites terkait
dl umumnya dianggap sebagai faktor risiko SBP, meskipun ada keganasan dari non-ganas.II-2;1).
data yang bertentangan.33,34Kultur cairan asites membutuhkan
4 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
HEPATOLOGI
Prognosis pasien dengan asites
Perkembangan asites pada pasien dengan sirosis dikaitkan dengan Rekomendasi
prognosis yang buruk, karena mortalitas satu dan dua tahun mereka
masing-masing sekitar 40 dan 50%.1Dengan demikian, pasien dengan
- Pembatasan asupan natrium sedang (80-120 mmol/hari, setara
asites umumnya harus dipertimbangkan untuk rujukan untuk LT.
dengan 4,6-6,9 g garam) direkomendasikan pada pasien dengan
Hiponatremia, tekanan arteri rendah, laju filtrasi glomerulus (GFR) dan
asites sedang tanpa komplikasi (saya;1). Ini umumnya setara
ekskresi natrium ginjal yang rendah merupakan prediktor independen
dengan diet tanpa garam tambahan dengan menghindari
kematian pada sirosis dengan asites.38Karena parameter ini tidak
makanan yang sudah disiapkan sebelumnya. Edukasi nutrisi yang
termasuk dalam skor Child-Pugh, dan hanya kreatinin serum (SCr),
memadai pada pasien tentang bagaimana mengelola diet natrium
yang melebih-lebihkan GFR pada sirosis,39termasuk dalam model
juga dianjurkan (II-2;1).
untuk skor penyakit hati stadium akhir (MELD), skor prognostik yang
paling umum digunakan dapat meremehkan risiko kematian pada - Diet dengan kandungan natrium yang sangat rendah (<40 mmol/
pasien dengan asites. Modifikasi skor MELD, seperti skor MELD-Na dan hari) harus dihindari, karena mereka mendukung komplikasi yang
MELD-Ascites hanya sebagian mengatasi keterbatasan ini.40Dengan diinduksi diuretik dan dapat membahayakan status gizi pasien.
demikian, pasien dengan asites mungkin tidak menerima prioritas (II-2;1).
yang memadai dalam daftar transplantasi, dan metode yang lebih baik - Istirahat di tempat tidur yang lama tidak dapat direkomendasikan
untuk menilai prognosis pada pasien ini diperlukan. Skor prognostik karena tidak ada bukti yang cukup bahwa hal itu bermanfaat dalam
yang mampu mengidentifikasi pasien dengan skor MELD rendah (<18) pengobatan asites (III;1).
pada risiko tinggi hasil buruk 12 bulan baru-baru ini telah diusulkan,
tetapi masih memiliki aplikasi yang terbatas.41
Diuretik.Baik diuretik maupun LVP tidak dikaitkan dengan manfaat
kelangsungan hidup karena mereka bertindak di hilir kaskade
Rekomendasi patofisiologis, menjadi terapi simtomatik. Keseimbangan cairan negatif
yang diinduksi oleh diuretik tidak boleh menyebabkan penurunan
berat badan melebihi 0,5 kg/hari pada pasien tanpa edema perifer dan
- Karena perkembangan asites grade 2 atau 3 pada pasien dengan 1 kg/hari pada edema perifer untuk menghindari kontraksi volume
sirosis dikaitkan dengan penurunan kelangsungan hidup, LT harus plasma, yang pada akhirnya menyebabkan gagal ginjal dan
dipertimbangkan sebagai pilihan pengobatan yang potensial. hiponatremia.48Karena hiperaldosteronisme sekunder memainkan
(II-2;1). peran penting dalam retensi natrium ginjal pada pasien dengan
sirosis,49,50obat anti-mineralokortikoid (spironolakton, canrenone atau
K-canrenoate) merupakan andalan dalam perawatan medis asites.50
Penatalaksanaan asites tanpa komplikasi Empat ratus mg/hari mewakili dosis maksimal yang biasanya
Asites tidak rumit bila tidak terinfeksi, refrakter atau terkait direkomendasikan.31,32Temamekanisme kerja anti-mineralokortikoid
dengan HRS.31,32 menjelaskan efek lambatnya. Faktanya, jalur aldosteron yang
diaktifkan, yang melibatkan interaksi dengan reseptor sitosol dan,
kemudian, reseptor nuklir, perlu dihilangkan sebelum efek
Grade 1 atau asites ringan .Tidak ada data tentang evolusi asites
natriuretiknya muncul. Oleh karena itu, dosis obat ini tidak boleh
tingkat 1 yang tersedia, juga tidak diketahui apakah pengobatannya
ditingkatkan lebih awal dari 72 jam. Amiloride, suatu diuretik yang
mengubah riwayat alaminya.
bekerja pada duktus kolektivus, kurang efektif dibandingkan dengan
antimineralokortikoid, dan hanya boleh digunakan pada pasien yang
Tingkat 2 atau asites sedang .Pasien yang mengembangkan asites mengalami efek samping yang parah dengan antagonis aldosteron.51
tingkat 2 tidak memerlukan rawat inap, kecuali ada komplikasi lain. Reabsorpsi natrium tubulus proksimal meningkatkan retensi
Mereka memiliki keseimbangan natrium positif, yang dapat dikoreksi natrium ginjal melalui berbagai mekanisme, seperti peningkatan
dengan mengurangi asupan natrium makanan dan meningkatkan produksi angiotensin II, hiperaktivitas simpato-adrenergik, dan
ekskresi natrium ginjal dengan diuretik. Meskipun postur tegak penurunan perfusi ginjal.49Karena reabsorpsi natrium tubulus
mendukung reabsorpsi natrium ginjal42dan melemahkan respons proksimal dapat menjadi relatif lazim pada pasien dengan asites yang
terhadap diuretik,43tidak ada bukti bahwa mempertahankan posisi berlangsung lama,52,53diuretik loop diindikasikan dalam pengaturan
terlentang dalam waktu lama memudahkan pengobatan asites. ini. Namun, mereka harus dikombinasikan dengan tetapi tidak diganti
dengan anti-mineralokortikoid. Memang, terlepas dari aktivitasnya
Pembatasan natrium.Penggunaan profilaksis pembatasan garam pada yang kuat, efek natriuretik dari diuretik loop dapat sepenuhnya
pasien yang tidak pernah mengalami asites tidak didukung oleh bukti. ditumpulkan oleh hiperaldosteronisme yang tidak dilawan.54Apakah
Pembatasan natrium diet dapat menyebabkan resolusi asites pada pengobatan diuretik harus dimulai dengan anti-mineralokortikoid saja
sekitar 10% pasien,44terutama pada mereka dengan episode pertama atau harus juga termasuk diuretik loop telah lama diperdebatkan. Dua
asites. Keuntungan yang jelas dari penggunaan diet rendah sodium penelitian telah membahas masalah ini dengan memberikan hasil
yang terkait dengan diuretik belum muncul dari uji klinis yang yang tampaknya bertentangan karena perbedaan populasi pasien.55,56
membandingkan rejimen diet yang berbeda.44,45Pembatasan natrium Dalam kedua penelitian, efek rejimen diuretik yang awalnya terdiri dari
yang ekstrim mendukung perkembangan hiponatremia yang diinduksi spironolakton atau K-canrenoate saja meningkat secara bertahap.
diuretik dan gagal ginjal.46Selain itu, pembatasan natrium bahkan
moderat, bila tidak diresepkan dengan program pendidikan yang Tabel 2. Grading asites.
memadai, sering dikaitkan dengan asupan kalori yang berkurang,47dan Tingkat 1.Asites ringan: hanya dapat dideteksi dengan pemeriksaan ultrasonografi
dapat mengganggu status gizi. Pendapat saat ini adalah bahwa diet Kelas 2.Asites sedang: dimanifestasikan oleh simetris sedang
natrium hanya boleh dibatasi secara moderat (80-120 mmol/hari), distensi perut
Kelas 3.Asites besar atau kotor: memicu distensi abdomen yang nyata
terutama untuk menghindari asupan garam yang berlebihan.
Jurnal Hepatologi2018jilid xxxjxxx–xxx 5
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
dosis (dari 100/200 hingga 400 mg/hari), dengan penambahan
furosemide pada pasien yang tidak menanggapi, dibandingkan Rekomendasi
dengan kombinasi anti-mineralokortikoid dengan furosemide (dari 40
hingga 160 mg/hari) sejak awal pengobatan. Dalam satu studi,56
- Pasien dengan episode pertama asites grade 2 (sedang) harus
tingkat respons, kecepatan mobilisasi asites dan kejadian komplikasi yang
menerima obat anti-mineralokortikoid saja, mulai 100 mg/hari
diinduksi diuretik serupa di kedua rejimen. Namun, karena pengobatan ini
dengan peningkatan bertahap setiap 72 jam (dalam 100 mg
tidak memerlukan penyesuaian dosis, tampaknya lebih cocok untuk
bertahap) hingga maksimum 400 mg/hari jika ada tidak ada
mengobati asites secara rawat jalan. Dalam studi lain,55rejimen kombinasi
respon terhadap dosis yang lebih rendah (saya;1).
mencapai resolusi asites dalam waktu yang lebih singkat, dengan insiden
efek samping yang lebih rendah, terutama hiperkalemia. Hasil yang - Pada pasien yang tidak berespon terhadap anti-mineralokortikoid,
berbeda tersebut kemungkinan muncul dari perbedaan dalam populasi seperti yang didefinisikan oleh penurunan berat badan kurang dari
pasien. Dalam satu studi,56pasien dengan asites pada penampilan pertama 2 kg/minggu, atau pada pasien yang mengalami hiperkalemia,
dan fungsi ginjal yang terpelihara dengan baik, sementara, di sisi lain,55 furosemid harus ditambahkan dengan dosis bertahap yang
sebagian besar pasien mengalami asites berulang dan banyak yang meningkat dari 40 mg/hari hingga maksimum. 160 mg/hari (dalam
menunjukkan penurunan GFR yang substansial. Dengan demikian, pasien langkah 40 mg) (saya;1).
dengan asites pada kemunculan pertama dapat dengan percaya diri diobati - Pasien dengan asites lama atau berulang harus diobati
dengan antimineralokortikoid saja, karena kemungkinan mereka akan dengan kombinasi obat anti-mineralokortikoid dan
mengembangkan respons yang memuaskan dengan sedikit efek samping. furosemide, dosis yang harus ditingkatkan secara
Pasien dengan asites berulang yang berlangsung lama harus menerima berurutan sesuai dengan respon, seperti yang dijelaskan (
terapi kombinasi, yang kemungkinan mempersingkat waktu untuk saya;1).
mencapai natriuresis dan menurunkan insiden hiperkalemia.1Dalam uji
- Torasemide dapat diberikan pada pasien yang menunjukkan respon
coba crossover double-blind acak, torasemide menginduksi kumulatif 24
lemah terhadap furosemide (saya;2).
hdiuresis yang lebih besar daripada furosemide, menunjukkan bahwa
torasemide mungkin lebih menguntungkan pada pasien yang menunjukkan - Selama terapi diuretik, penurunan berat badan maksimum 0,5
respons lemah terhadap furosemide.57 kg/hari pada pasien tanpa edema dan 1 kg/hari pada pasien
Setelah mobilisasi asites, diuretik harus diturunkan ke dosis terendah dengan edema direkomendasikan.II-2;1).
yang dapat mempertahankan pasien dengan asites minimal atau tanpa - Setelah asites sebagian besar teratasi, dosis diuretik harus
asites, untuk meminimalkan efek samping. Bila memungkinkan, dikurangi ke dosis efektif terendah (III;1).
pengobatan etiologi dari sirosis yang mendasari harus dilakukan, karena
- Selama minggu-minggu pertama pengobatan pasien harus
hal ini memudahkan kontrol asites dalam banyak kasus. Komplikasi terapi
menjalani pemantauan klinis dan biokimia yang sering
diuretik.Status hemodinamik pasien dengan sirosis dan asites8membuat
terutama pada presentasi pertama (saya;1).
mereka sangat rentan terhadap pengurangan cepat dalam volume cairan
ekstraseluler, yang sebagian besar terjadi dengan diuretik loop. Dengan - Pada pasien dengan perdarahan GI, gangguan ginjal,
demikian, gagal ginjal sering terjadi dalam pengaturan ini,48seperti ensefalopati hepatik, hiponatremia, atau perubahan
ensefalopati hepatik, juga didukung oleh peningkatan produksi amonia konsentrasi kalium serum, kelainan ini harus dikoreksi
ginjal. Diuretik loop juga dapat menyebabkan penipisan kalium dan sebelum memulai terapi diuretik.III;1).Pada pasien ini,
magnesium. Hiponatremia adalah efek samping lain yang diinduksi diuretik inisiasi terapi diuretik yang hati-hati dan penilaian klinis
pada sirosis. Sebagian besar, tetapi tidak secara eksklusif, terjadi dengan dan biokimia yang sering harus dilakukan.III;1).Terapi
diuretik loop, karena menghambat transporter Na-K-Cl dan, oleh karena itu, diuretik umumnya tidak dianjurkan pada pasien dengan
menghasilkan air bebas zat terlarut. Kontraksi volume plasma juga dapat ensefalopati hepatik persisten.III;1).
meningkatkan pelepasan arginin-vasopresin. Dengan demikian,
hiponatremia juga dapat terjadi dengan pemberian anti-mineralokortikoid, - Diuretik harus dihentikan jika terjadi hiponatremia berat
meskipun jarang. Sebagian besar ahli sepakat untuk setidaknya (konsentrasi natrium serum <125 mmol/L), AKI,
menghentikan sementara diuretik ketika konsentrasi natrium serum ensefalopati hepatik yang memburuk, atau kram otot yang
menurun di bawah 120-125 mmol/L. Hiperkalemia, terutama pada pasien melumpuhkan.III;1).
dengan penurunan perfusi ginjal, dan ginekomastia yang menyakitkan
adalah efek samping paling umum yang disebabkan oleh anti-
- Furosemide harus dihentikan jika terjadi hipokalemia berat
mineralokortikoid.
(<3 mmol/L). Anti-mineralokortikoid harus dihentikan jika
terjadi hiperkalemia berat (>6 mmol/L) (III;1).
Kram otot dapat mengganggu kualitas hidup pada pasien yang
menerima diuretik. Infus albumin dapat meredakan kram,58serta - Infus albumin atau pemberian baclofen (10 mg/hari,
baclofen (10 mg/hari, dengan peningkatan mingguan 10 mg/hari dengan peningkatan mingguan 10 mg/hari hingga 30 mg/
hingga 30 mg/hari), yang aman digunakan dalam RCT baru-baru ini.59 hari) direkomendasikan pada pasien dengan kram otot (
Satu RCT menyelidiki penggunaan quinidine dengan dosis 400 mg/hari saya;1).
selama empat minggu pada pasien dengan sirosis dengan kram otot
yang menyakitkan. Meskipun lebih efektif daripada plasebo, quinidine
dikaitkan dengan diare pada sekitar sepertiga kasus yang memerlukan Grade 3 atau asites besar .Pengobatan pilihan untuk pengelolaan
penghentian pengobatan.60Karena frekuensi efek samping yang pasien dengan asites grade 3 diwakili oleh LVP. Parasentesis harus
diinduksi diuretik, terutama selama bulan pertama pengobatan,55 dilakukan dalam kondisi steril yang ketat dengan menggunakan
pengukuran serial SCr, natrium, dan kalium diperlukan. Penilaian bahan steril sekali pakai. Prosedur ini dikaitkan dengan risiko
ekskresi natrium urin dapat dibatasi untuk non-penanggap, untuk komplikasi lokal yang sangat rendah, terutama perdarahan61,62
mengungkap asupan natrium yang berlebihan. bahkan pada pasien dengan rasio normalisasi internasional
6 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
HEPATOLOGI
(INR)>1,5 dan jumlah trombosit <50.000/akul, perdarahan kecil dari Tabel 3. Kontraindikasi parasentesis.
tempat tusukan terjadi pada dua dari 142 parasentesis.61Dengan - Pasien tidak kooperatif
demikian, tidak ada data yang mendukung penggunaan profilaksis - Infeksi kulit perut di lokasi tusukan yang diusulkan
plasma beku segar dari trombosit yang dikumpulkan, meskipun ini - Kehamilan
- Koagulopati berat (fibrinolisis dipercepat atau koagulasi
digunakan di banyak pusat ketika aktivitas protrombin di bawah 40%
intravaskular diseminata)
dan jumlah trombosit <40.000/akul. LVP harus dihindari dengan - Distensi usus yang parah
adanya koagulasi intravaskular diseminata. Kontraindikasi lain untuk
LVP dilaporkan (Tabel 3).
Penghapusan volume besar cairan asites berpotensi terkait dengan Obat-obatan yang dikontraindikasikan pada pasien dengan asites
pengurangan lebih lanjut dari volume darah efektif, suatu kondisi yang Karena obat antiinflamasi nonsteroid menghambat sintesis prostaglandin
dikenal sebagai disfungsi peredaran darah pasca-parasentesis (PPCD). ginjal, obat tersebut tidak boleh digunakan pada pasien dengan sirosis.
63Manifestasi klinis PPCD adalah gagal ginjal, hiponatremia dilusi,
rhosis dan asites, di mana peningkatan sintesis prostaglandin
ensefalopati hepatik dan penurunan kelangsungan hidup.63Ekspansi vasodilatasi melawan vasokonstriktor ginjal
volume plasma harus dilakukan pada penyelesaian LVP untuk efek angiotensin II. Memang, administrasi mereka dapat menyebabkan
mencegah komplikasi ini. Ekspander plasma buatan, seperti gagal ginjal akut, hiponatremia, dan resistensi diuretik.71
dekstran-70 (8 g/L asites dihilangkan)64atau poligelin (150 ml/L),64 Tampaknya inhibitor selektif siklooksigenase-2 tidak mengganggu
larutan garam (170 ml/ L),65hanya menunjukkan kemanjuran yang fungsi ginjal dan respons terhadap diuretik pada pasien dengan
mirip dengan albumin 20% (8 g/L)64ketika kurang dari 5 L asites asites.72Namun, tidak diketahui apakah obat ini dapat digunakan
dihilangkan. Namun, poligelin tidak lagi digunakan di banyak negara dengan aman dalam praktik klinis saat analgesia diperlukan.
karena potensi risiko penularan prion dan dekstran membawa risiko Pasien dengan asites juga sangat sensitif terhadap efek
reaksi alergi parah dan gagal ginjal. Sebuah meta-analisis dari vasokonstriktor ginjal dari adenosin endogen, dan dipiridamol
percobaan acak menunjukkan bahwa albumin lebih unggul dari dapat menyebabkan penurunan perfusi ginjal yang nyata.73
ekspander plasma atau vasokonstriktor lainnya tidak hanya dalam Pemeliharaan tekanan arteri yang memadai pada sirosis
mencegah PPCD, tetapi juga konsekuensi klinisnya, seperti dengan asites dijamin oleh aktivasi vasokonstriksi endogen.
hiponatremia dan kematian.66Selain itu, infus albumin setelah LVP ketat sistem. Dengan demikian, pengubah angiotensin enzim
tampaknya lebih hemat biaya daripada ekspander volume plasma penghambat,74antagonis reseptor angiotensin II, dansebuah
yang lebih murah, seperti poligelin, karena jumlah komplikasi terkait Penghambat 1-adrenergik75harus dihindari, karena dapat
hati yang lebih rendah dan biaya rumah sakit untuk periode 30 hari.67 menyebabkan hipotensi arteri dan gangguan fungsi ginjal.
LVP dikombinasikan dengan infus albumin pada pasien dengan asites Aminoglikosida harus dihindari dalam pengobatan infeksi bakteri,
grade 3 lebih efektif dan lebih aman daripada diuretik.68,69Namun, LVP kecuali dalam kasus tertentu (dibahas nanti), karena dikaitkan dengan
tidak mengubah kelainan patofisiologi yang mendasari yang tingginya insiden nefrotoksisitas.76Meskipun sirosis dengan asites dan
mengarah pada pembentukan asites. Dengan demikian, pasien yang fungsi ginjal yang dipertahankan tampaknya tidak menjadi faktor
diobati dengan LVP memerlukan terapi diuretik untuk mencegah risiko gagal ginjal yang disebabkan oleh media kontras,77
akumulasi kembali asites.70 ini tidak dapat dikecualikan pada pasien dengan gangguan fungsi
ginjal. Dalam kasus ini, tindakan pencegahan seperti ekspansi volume
plasma dengan saline dapat digunakan.78
Rekomendasi
Rekomendasi
- LVP adalah terapi lini pertama pada pasien dengan asites
besar (ascites grade 3), yang harus dihilangkan seluruhnya
dalam satu sesi (saya;1). - Obat antiinflamasi nonsteroid tidak boleh digunakan pada
pasien dengan asites karena risiko tinggi mengembangkan
- LVP harus diikuti dengan ekspansi volume plasma untuk retensi natrium lebih lanjut, hiponatremia, dan AKI.II-2;1).
mencegah PPCD (saya;1).
- Pada pasien yang menjalani LVP lebih besar dari 5 L asites, - Angiotensin-converting-enyzme inhibitor, antagonis
ekspansi volume plasma harus dilakukan dengan infus angiotensin II, atausebuahPenghambat reseptor 1-adrenergik
albumin (8 g/L asites dihapus), karena lebih efektif umumnya tidak boleh digunakan pada pasien dengan asites
daripada ekspander plasma lainnya, yang tidak dianjurkan karena peningkatan risiko gangguan ginjal (II-2;1).
untuk pengaturan ini (saya;1).
- Penggunaan aminoglikosida tidak dianjurkan, karena dikaitkan
- Pada pasien yang menjalani LVP kurang dari 5 L asites, risiko dengan peningkatan risiko AKI. Penggunaannya harus
mengembangkan PPCD rendah. Namun, secara umum disediakan untuk pasien dengan infeksi bakteri parah yang
disepakati bahwa pasien ini tetap harus diobati dengan tidak dapat diobati dengan antibiotik lain (II-2;1).
albumin karena kekhawatiran tentang penggunaan plasma
ekspander alternatif (III;1). - Pada pasien dengan asites dan fungsi ginjal yang
dipertahankan, penggunaan media kontras tampaknya tidak
- Setelah LVP, pasien harus menerima dosis minimum diuretik yang berhubungan dengan peningkatan risiko gangguan ginjal (
diperlukan untuk mencegah akumulasi kembali asites (saya;1).
II-2).Ada data yang cukup pada pasien dengan gagal ginjal.
Namun demikian, penggunaan media kontras yang hati-hati
- Bila diperlukan, LVP juga harus dilakukan pada pasien dengan dan penggunaan tindakan pencegahan untuk gangguan ginjal
AKI atau SBP.III;1). direkomendasikan (III;1).
Jurnal Hepatologi2018jilid xxxjxxx–xxx 7
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
Asites refraktori asites refrakter akan dikembangkan di bagian yang didedikasikan untuk
Evaluasi pasien dengan asites refrakter perdarahan GI.
Menurut kriteria International Ascites Club, asites refrakter
didefinisikan sebagai '' asites yang tidak dapat dimobilisasi atau yang Pintasan portosistemik intrahepatik transjugular .Transjugular intrahepatik
kambuh lebih awal (yaitu,setelah LVP) tidak dapat dicegah secara portosystemic shunts (TIPS) mendekompresi sistem portal dengan
memuaskan dengan terapi medis”.31,32Kriteria diagnostik asites memasukkan cabang portal intrahepatik ke dalam vena hepatik.
refrakter ditunjukkan pada:Tabel 4. Refractoriness asites dikaitkan Penyisipannya menonjolkan vasodilatasi arteri perifer dalam jangka pendek.
dengan prognosis yang buruk, dengan kelangsungan hidup rata-rata Namun, dalam 4-6 minggu hasilnya adalah peningkatan volemia efektif dan
sekitar enam bulan.79Oleh karena itu, jika pasien dengan asites fungsi ginjal, yang pada akhirnya menyebabkan peningkatan ekskresi
refrakter belum dipertimbangkan untuk LT, ia harus segera dirujuk ke natrium ginjal.81–85Natriuresis yang diinduksi TIPS dapat tertunda pada usia
pusat transplantasi hati. Potensi meremehkan risiko kematian dengan lanjut dan penurunan GFR pra-TIPS,84dan dicegah oleh penyakit ginjal
skor prognostik yang umum digunakan, seperti yang dibahas intrinsik.86TIPS juga dapat memberikan efek menguntungkan pada
sebelumnya juga berlaku untuk pasien dengan asites refrakter.80 keseimbangan nitrogen dan nutrisi87dan kualitas hidup.88Komplikasi utama
setelah pemasangan TIPS menggunakan bare stent grafts adalah
berkembangnya ensefalopati hepatik, yang dapat terjadi pada 50% pasien.
Rekomendasi 89,90
Insiden komplikasi ini dapat dikurangi secara signifikan menjadi sekitar 18%
- Diagnosis asites refrakter bergantung pada penilaian dengan penggunaan cangkok stent berlapis polytetrafluoroethylene (PTFE)
respons asites terhadap terapi diuretik dan pembatasan 8 mm,91hasil dikonfirmasi oleh uji coba acak baru-baru ini yang
garam. Evaluasi seperti itu harus dilakukan pada pasien membandingkan cangkok stent 8 mm dan 10 mm.92
stabil tanpa komplikasi terkait, seperti perdarahan atau Khususnya, efek yang menguntungkan ini lebih baik dibandingkan dengan
infeksi, setelah memastikan kepatuhan pasien terhadap cangkok stent yang lebih besar dengan dilatasi hingga 8 mm. Memang,
pengobatan.III;1). telah ditunjukkan bahwa cangkok stent 10 mm yang terdilatasi secara pasif
meluas ke hampir diameter penuh dalam 1-6 minggu.93Harus digarisbawahi
- Pasien dengan asites refrakter harus dievaluasi untuk LT (
bahwa indikasi penyisipan TIPS dalam studi ini adalah pencegahan atau
III;1).
pengobatan perdarahan berulang, yang dapat membatasi relevansi hasil ini
pada pasien dengan asites refrakter. Disfungsi TIPS dengan cangkok stent
telanjang karena trombosis dan stenosis stent dapat berkembang hingga
Penatalaksanaan asites refrakter 80% kasus.89Komplikasi ini telah berkurang secara signifikan dengan
Parasentesis volume besar .Ada kesepakatan umum bahwa LVP adalah penggunaan stent berlapis PTFE.94
pengobatan yang efektif dan aman untuk asites refrakter,31,35
yang harus dikaitkan dengan pemberian albumin untuk mencegah Studi terkontrol dan meta-analisis.Efek klinis TIPS dengan stent
PPCD. telanjang pada pasien dengan asites refrakter atau berulang telah
dinilai dalam enam RCT prospektif,95–100yang fitur utamanya dilaporkan
Diuretik pada pasien dengan asites refrakter .Setelah refrakter (Tabel 5). Berdasarkan RCT ini, tujuh meta-analisis dilakukan.101–107
asites telah dipastikan, diuretik harus dihentikan. Hanya bila Pesan terakhir dapat diringkas sebagai berikut: i) asites terkontrol TIPS
ekskresi natrium ginjal pada diuretik melebihi 30 mmol/hari, lebih baik daripada LVP, dan ii) TIPS diikuti oleh insiden ensefalopati
pemeliharaan terapi diuretik dapat dipertimbangkan, bila hepatik yang lebih besar. Namun, hasil yang berbeda diperoleh
ditoleransi.31 sehubungan dengan kelangsungan hidup. Kelangsungan hidup yang
lebih baik dengan LVP, terutama karena efek merugikan dari TIPS pada
Beta-blocker non-selektif pada pasien dengan asites refrakter .Isu pasien Child-Pugh kelas C, dilaporkan oleh satu penelitian,96sementara
kontroversial tentang penggunaan non-selective beta-blocker (NSBBs) tidak ada perbedaan yang dilaporkan oleh dua.95.100Kelangsungan
pada pasien dengan asites dan, khususnya, pada mereka dengan hidup yang lebih baik dengan TIPS dilaporkan
Tabel 4. Definisi dan kriteria diagnostik untuk asites refrakter pada sirosis.
Definisi
Asites yang resisten diuretik Asites yang tidak dapat dimobilisasi atau kekambuhan dini yang tidak dapat dicegah karena kurangnya respons terhadap pembatasan
natrium dan pengobatan diuretik
Diuretik-keras Asites yang tidak dapat dimobilisasi atau kekambuhan dini yang tidak dapat dicegah karena perkembangan komplikasi yang diinduksi
asites diuretik yang menghalangi penggunaan dosis diuretik yang efektif
Kriteria diagnostik
Durasi pengobatan Pasien harus menjalani terapi diuretik intensif (spironolakton 400 mg/hari dan furosemid 160 mg/hari) selama minimal satu minggu dan diet
pembatasan garam kurang dari 90 mmol/hari
Kurangnya respon Rata-rata penurunan berat badan <0,8 kg selama empat hari dan keluaran natrium urin kurang dari asupan natrium
Kekambuhan asites dini Kemunculan kembali asites grade 2 atau 3 dalam waktu empat minggu setelah mobilisasi awal
Diinduksi diuretik Ensefalopati hepatik yang diinduksi diuretik adalah perkembangan ensefalopati tanpa adanya faktor pencetus lainnya. Gangguan ginjal yang
komplikasi diinduksi diuretik adalah peningkatan kreatinin serum sebesar >100% hingga nilai >2 mg/dl (177akumol/L) pada pasien dengan asites yang
merespons pengobatan
Hiponatremia yang diinduksi diuretik didefinisikan sebagai penurunan natrium serum >10 mmol/L menjadi natrium serum <125 mmol/L Hipo atau
hiperkalemia yang diinduksi diuretik didefinisikan sebagai perubahan kalium serum menjadi <3 mmol/L atau >6 mmol/L meskipun telah dilakukan tindakan
yang tepat
Membatalkan kram otot
8 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
HEPATOLOGI
Tabel 5. Karakteristik dan hasil dari enam uji coba terkontrol secara acak yang membandingkan TIPS dan LVP pada pasien dengan sirosis dan asites refrakter atau
residivan.
Referensi Tahan panas/ Kriteria pengecualian Terdaftar asites Ensefalopati Bertahan hidup
penerima pasien ditingkatkan (%) (%)
asites (%) (N) (%)
TIPS LVP TIPS LVP TIPS TIPS LVP LVP
Lebrecdkk. 100/0 Usia >70 tahun; penyakit ekstra-hepatik yang parah; HCC; hipertensi paru; 13 12 38 0* 15 6 29 60
1995 HE, infeksi bakteri; hepatitis alkoholik yang parah; obstruksi atau
trombosis vena portal atau hepatik; obstruksi saluran empedu; obstruksi
arteri hepatik; kreatinin serum >1,7 mg/dl
Rössledkk. 55/45 DIA kelas 2; bilirubin serum >5 mg/dl, kreatinin serum >3 mg/dl; trombosis vena 29 31 84 43* 23 13 58 32
2000 portal, hidrotoraks hati; kanker stadium lanjut; kegagalan LVP (asites bertahan
setelah LVP atau kebutuhan untuk LVP> sekali per minggu)
Ginesdkk. 100/0 Usia >18 atau >75 tahun; bilirubin serum >10 mg/dl; waktu protrombin 35 35 51 17* 60 34 26 30
200290 <40% (INR 2,5); jumlah trombosit < dari 40.000/mm3; kreatinin serum >3
mg/dl, HCC, trombosis vena portal lengkap; gagal jantung atau
pernapasan; gagal ginjal organik; infeksi bakteri; HE kronis
Sanyaldkk. 100/0 Penyebab asites selain sirosis; gagal hati lanjut (bilirubin serum >5 mg/dl, 52 57 58 16* 38 21 35 33
2003100 PT INR >2); kanker yang tidak dapat disembuhkan atau penyakit
nonhepatik yang mungkin membatasi harapan hidup hingga 1 tahun;
gagal jantung kongestif; gagal ginjal akut; penyakit ginjal parenkim;
trombosis vena portal; infeksi bakteri; DIA kelas II; hepatitis alkoholik
kemerahan, HCC; perdarahan gastrointestinal dalam 6 w pengacakan.
Salerno 68/32 Usia > 72 tahun; berulang HE grade 2; bilirubin serum >6 mg/dl; kreatinin 33 33 79 42* 61 39 59 29*
dkk.200499 serum >3 mg/dl; Skor Child-Pugh >11; trombosis vena portal lengkap;
HCC; perdarahan gastrointestinal dalam waktu 15 hari setelah
pengacakan; disfungsi jantung atau paru yang serius; infeksi bakteri;
Gradien SAAG <11 g/L.
Narahara 100/0 Usia >70 tahun, HE kronis, HCC dan keganasan lainnya, trombosis vena 30 30 87 30* 20 5 20 5*
dkk.201197 portal lengkap dengan transformasi kavernoma, infeksi bakteri, penyakit
jantung atau paru berat, penyakit ginjal organik.
HCC, karsinoma hepatoseluler; HE, ensefalopati hepatik; INR, rasio normalisasi internasional; LVP, parasentesis volume besar; PT, waktu protrombin; SAAG, gradien serumascites
albumin; TIPS, pirau portosistemik intrahepatik transjugular.
*
Jauh lebih rendah dari TIPS.
dalam dua studi lainnya,97,99sedangkan di sisanya,98 yang termasuk dalam kelas Child-Pugh C.96Kriteria eksklusi utama
meskipun keuntungan kelangsungan hidup tidak ditemukan, TIPS secara untuk penyisipan TIPS di tujuh RCT dilaporkan dalamTabel 5. Sistem
independen terkait dengan kelangsungan hidup bebas transplantasi pada skor berdasarkan SCr, INR, serum bilirubin dan etiologi sirosis telah
analisis multivariat. Dalam empat meta-analisis termasuk lima studi yang diusulkan untuk memprediksi kelangsungan hidup setelah
tersedia pada saat itu, tidak ada keuntungan bertahan hidup dengan TIPS pemasangan TIPS untuk asites refrakter.112Prediktor sederhana lain
yang muncul. Namun, tren penurunan kematian dengan TIPS terlihat104 dari kelangsungan hidup yang disarankan untuk pasien yang
setelah pengecualian percobaan outlier.96Yang terakhir juga dikecualikan menerima TIPS untuk asites refrakter terdiri dari kombinasi
dalam satu-satunya meta-analisis pada data pasien individu, dan konsentrasi bilirubin serum dan jumlah trombosit.113Faktor lain yang
peningkatan kelangsungan hidup bebas transplantasi ditemukan.107 tampaknya mempengaruhi kematian adalah jumlah prosedur TIPS
Akhirnya, dua meta-analisis yang mencakup semua enam percobaan102.103 yang dilakukan di pusat, karena risiko kematian rawat inap lebih
memberikan hasil yang kontras, karena peningkatan kelangsungan hidup bebas rendah di rumah sakit yang melakukan 20 TIPS per tahun.114
transplantasi ditemukan pada satu,107sementara keuntungan bertahan hidup
dengan TIPS terbatas pada pasien dengan asites berulang di tempat lain.102 Perawatan lainnya .Berdasarkan kriteria eksklusi yang dilaporkan (
Lebih sedikit penelitian yang menilai efek TIPS dengan cangkok Tabel 5), sebagian besar pasien dengan asites refrakter bukan
stent tertutup PTFE tersedia. Dua studi retrospektif108.109 kandidat untuk pemasangan TIPS. Dengan demikian, pencarian
melaporkan kontrol asites yang lebih baik dan satu tahun108atau dua tahun109 pengobatan alternatif dibenarkan.
kelangsungan hidup dengan cangkok stent tertutup daripada cangkok stent
telanjang pada pasien dengan asites refrakter. Manfaat bertahan hidup dari TIPS Perawatan medis.Terapi yang ditujukan untuk meningkatkan
vs. parasentesis serial pada pasien dengan asites refrakter telah dilaporkan dalam sirkulasi dan fungsi ginjal telah diusulkan. ItusebuahMidodrine
analisis skor kecenderungan kasus-kontrol pusat tunggal.110Dalam RCT baru-baru agonis 1-adrenergik telah terbukti meningkatkan hemodinamik
ini membandingkan TIPS yang tercakupvs.LVP pada pasien dengan asites sistemik dan ginjal pada pasien dengan sirosis dan asites tanpa
berulang, kelangsungan hidup bebas transplantasi selama satu tahun yang lebih komplikasi.115Dalam RCT kecil membandingkan penambahan
baik terlihat pada pasien yang diobati dengan stent tertutup, tanpa peningkatan midodrine (7,5 mg tid) untuk pengobatan diuretik dengan
yang signifikan dalam terjadinya ensefalopati hepatik.111Dengan demikian, data pengobatan diuretik saja pada pasien dengan asites refrakter atau
yang tersedia saat ini menunjukkan bahwa TIPS meningkatkan kelangsungan berulang selama enam bulan, hanya efek menguntungkan
hidup dibandingkan dengan LVP pada pasien dengan asites berulang, tetapi tidak sementara pada kontrol asites terlihat pada bulan ketiga.116
pada pasien dengan asites refrakter. Penggunaan terlipressin, analog dari vasopresin dengan efek
Pemilihan pasien yang cermat juga penting untuk memaksimalkan vasokonstriktor dominan di daerah peredaran darah splanknik
efek menguntungkan dari TIPS, karena TIPS bahkan dapat merugikan pada pasien dengan asites refrakter hanya dinilai dalam studi
pasien dengan sirosis stadium lanjut, seperti akut. Jadi satu,117pemberian terlipresin (1 sampai
Jurnal Hepatologi2018jilid xxxjxxx–xxx 9
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
2 mg intravena [iv], menurut berat badan) hanya meningkatkan membawa Alfapump-telah menunjukkan penurunan GFR yang
ekskresi natrium ginjal bila dikaitkan dengan faktor natriuretik signifikan dalam waktu enam bulan, yang dikaitkan dengan
atrium eksogen. Di lain,1182 mg terlipressin menyebabkan peningkatan yang nyata dalam aktivitas renin plasma dan konsentrasi
peningkatan GFR, aliran plasma ginjal dan ekskresi natrium ginjal. norepinefrin.127Hal ini kemungkinan mewakili latar belakang
Namun, dalam penelitian ini hanya delapan pasien dengan asites patofisiologi dari 18 episode AKI yang dialami oleh tujuh pasien.
refrakter yang dilibatkan. Apakah pengobatan jangka panjang
dengan terlipressin dapat menyebabkan peningkatan fungsi ginjal
yang relevan secara klinis dan ekskresi natrium pada asites
refrakter tidak diketahui. Rekomendasi
Itusebuah2-adrenoseptor agonis clonidine, obat simpatolitik,
yang menekan aktivitas RAAS dan meningkatkan respons
terhadap diuretik pada pasien dengan sirosis dan asites diuji
- LVP berulang ditambah albumin (8 g/L asites dihilangkan)
direkomendasikan sebagai pengobatan lini pertama untuk asites
dalam RCT prospektif besar. Ditunjukkan bahwa pemberian
refrakter (saya;1).
clonidine di atas diuretik selama tiga bulan menyebabkan respons
keseluruhan terhadap diuretik pada 60% kasus, sementara tidak - Diuretik harus dihentikan pada pasien dengan asites refrakter
ada respons yang terlihat dengan diuretik saja. Efek ini dikaitkan yang tidak mengekskresikan natrium >30 mmol/hari dalam
dengan pengurangan signifikan RAAS dan aktivitas sistem saraf pengobatan diuretik.III;1).
simpatik. Menariknya, efek menguntungkan dari clonidine
- Meskipun ada data kontroversial tentang penggunaan NSBB
diprediksi oleh varian genotipe protein G (GNB3 C825T) dan
pada asites refrakter, kehati-hatian harus dilakukan pada
reseptor adrenergik (ADRA2C Del 322–325) polimorfisme, dan
kasus asites berat atau refrakter. Dosis tinggi NSBB harus
tingkat dasar norepinefrin.119
dihindari (yaitupropranolol >80 mg/hari) (II-2;1).Penggunaan
Skala kecil atau studi percontohan mengevaluasi efek dari
carvedilol tidak dapat direkomendasikan saat ini (saya;2).
berbagai kombinasi midodrine dengan clonidine,120antagonis
tolvaptan reseptor vasopresin V2,121atau octreotide dan albumin122
pada pasien dengan asites refrakter dan berulang. Beberapa hasil - Pasien dengan asites refrakter atau berulang (saya;1),atau
yang menjanjikan diperoleh, tetapi mereka perlu dikonfirmasi oleh mereka yang paracentesis tidak efektif (misalnyakarena
RCT yang cukup bertenaga. RCT baru-baru ini123 adanya asites loculated) harus dievaluasi untuk penyisipan
membandingkan efek pemberian kombinasi midodrine (5 mg tid) dan TIPS (III;1).
rifaximin (550 mg bid) di atas diuretik selama 12 minggu dengan - Penyisipan TIPS direkomendasikan pada pasien dengan asites berulang (
diuretik saja. Setelah 12 minggu, 80% pasien dalam kelompok aktif saya;1)karena meningkatkan kelangsungan hidup (saya;1)dan pada
adalah penanggap lengkap dengan peningkatan yang signifikan dalam pasien dengan asites refrakter karena meningkatkan kontrol asites (
kelangsungan hidup di kelompok midodrine/rifaximin. Karena saya;1).
kelemahan dalam desain penelitian, hasil ini tidak definitif, tetapi
- Penggunaan stent tertutup PTFE berdiameter kecil pada
mereka pasti memerlukan penyelidikan lebih lanjut.
pasien dianjurkan untuk mengurangi risiko disfungsi TIPS
dan ensefalopati hepatik dengan risiko tinggi ensefalopati
Alfapump-.Pompa asites aliran rendah otomatis (Alfapump-) terdiri dari
hepatik direkomendasikan (saya;1).
pompa yang dapat diprogram bertenaga baterai yang ditanamkan secara
subkutan. Itu terhubung ke kateter yang mentransfer asites dari rongga - Diuretik dan pembatasan garam harus dilanjutkan setelah
peritoneum ke kandung kemih, dari mana ia dihilangkan dengan urin. insersi TIPS hingga resolusi asites (II-2;1),serta tindak lanjut
Perangkat ini memiliki sensor internal yang memantau fungsi pompa. klinis yang ketat (III,1).
Dalam dua studi keamanan dan kemanjuran multisenter,124.125Alfapump- - Pemilihan pasien yang cermat untuk pemasangan TIPS
memastikan pengurangan yang signifikan dari jumlah dan volume elektif sangat penting, seperti pengalaman pusat yang
parasentesis pada pasien dengan sirosis lanjut dan asites refrakter. Namun, melakukan prosedur ini. TIPS tidak dianjurkan pada pasien
efek samping yang terkait langsung dengan perangkat terjadi pada sekitar dengan bilirubin serum > 3 mg/dl dan jumlah trombosit
sepertiga124menjadi setengah125dari kasus. Dalam RCT multisenter pada lebih rendah dari 75 x 109/L, ensefalopati hepatik saat ini
pasien dengan asites refrakter, Alfapump-mengurangi jumlah rata-rata grade 2 atau ensefalopati hepatik kronis, infeksi aktif yang
parasentesis per bulan sebesar 85% sehubungan dengan LVP, dan secara menyertai, gagal ginjal progresif, disfungsi sistolik atau
signifikan meningkatkan kualitas hidup dan parameter nutrisi, sebagaimana diastolik berat, atau hipertensi pulmonal (III;1).
dinilai oleh kekuatan genggaman tangan dan indeks massa tubuh.
Alfapump-tidak memiliki efek pada kelangsungan hidup dan dikaitkan
dengan kejadian efek samping yang serius secara signifikan lebih tinggi
- Saat ini penambahan clonidine atau midodrine untuk
(85,2vs.45,2%), terutama diwakili oleh AKI.126Jadi, meskipun Alfapump-efektif
pengobatan diuretik tidak dapat direkomendasikan (III;1).
dalam mengurangi kebutuhan parasentesis pada pasien dengan asites - Alfapump-implantasi pada pasien dengan asites refrakter
refrakter, efek sampingnya yang sering memerlukan pemantauan ketat yang tidak dapat menerima pemasangan TIPS disarankan
terhadap pasien. Memang, selain efek samping terkait perangkat, perlu di pusat yang berpengalaman. Namun, pemantauan ketat
dicatat bahwa evaluasi fungsi ginjal dan peredaran darah pada 10 pasien pasien diperlukan karena risiko tinggi efek samping
dengan sirosis dan asites refrakter termasuk disfungsi ginjal dan kesulitan teknis (saya;2).
10 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
HEPATOLOGI
Hidrotoraks hati
Hidrotoraks hati menggambarkan akumulasi transudat di rongga Rekomendasi
pleura pasien dengan sirosis dekompensasi tanpa adanya
penyakit jantung, paru atau pleura. Pembentukannya sekunder
- Pasien dengan hidrotoraks harus dievaluasi untuk LT (III;1).
akibat defek diafragma kecil, lebih sering terletak di sisi kanan,
melalui mana asites bergerak ke dalam rongga pleura karena
tekanan intratoraks negatif yang diinduksi oleh inspirasi. - Penyakit jantung paru dan pleura primer harus
Hidrotoraks hepatik dapat menyebabkan gagal napas dan dapat disingkirkan sebelum mendiagnosis hidrotoraks hepatik.
dipersulit oleh infeksi bakteri spontan (empiema). Penampilannya III;1). Thoracentesis diagnostik harus dilakukan terutama
dikaitkan dengan prognosis yang buruk, karena kelangsungan ketika infeksi efusi pleura dicurigai (III;1).
hidup rata-rata pasien dengan hidrotoraks hati berkisar antara
8-12 bulan.128.129Khususnya, skor prognostik yang paling umum, - Diuretik dan thoracentesis direkomendasikan sebagai
seperti Child-Pugh dan MELD, tampaknya meremehkan hasil yang manajemen lini pertama hidrotoraks hati (III;1).
merugikan tersebut.128
- Torakosentesis terapeutik diindikasikan pada pasien
dengan dispnea (III;1).Pleura kronis sebaiknya tidak
Diagnosis hidrotoraks hepatik
dilakukan karena sering terjadinya komplikasi (II-2;1).
Setelah efusi pleura dipastikan, penyakit kardiopulmoner dan penyakit
pleura primer harus disingkirkan dengan pendekatan klinis standar.
Thoracentesis diagnostik diperlukan untuk menyingkirkan infeksi - Pada pasien tertentu, insersi TIPS untuk hidrotoraks
bakteri, yang diagnosisnya bergantung pada kriteria yang sama yang hepatik simptomatik rekuren direkomendasikan (II-2;1).
dijelaskan untuk asites. Kandungan protein efusi pleura pada - Pleurodesis dapat disarankan untuk pasien dengan hidrotoraks
hidrotoraks hepatik tanpa komplikasi rendah dan gradien albumin hati refrakter yang tidak dapat menerima penyisipan LT atau TIPS.
serum ke cairan pleura lebih besar dari 1,1 g/dl.128 Namun, seringnya terjadinya efek samping yang terkait dengan
Kehadiran dan luasnya defek diafragma dapat dinilai secara teknik ini membatasi penggunaannya pada pasien tertentu (
tidak langsung, dengan teknik radioisotop, atau secara langsung saya;2).
dengan pencitraan resonansi magnetik atau ultrasonografi
Doppler warna.130.131 - Perbaikan mesh defek diafragma disarankan untuk
pengelolaan hidrotoraks hepatik pada pasien tertentu.
Pengobatan hidrotoraks hati Hasil terbaik dapat dicapai pada pasien dengan sirosis
Penatalaksanaan lini pertama bergantung pada pengobatan asites non-lanjutan tanpa disfungsi ginjal (II-2;2).
dengan diuretik dan/atau LVP seperti yang telah dibahas sebelumnya.
Namun, tidak jarang efusi pleura bertahan meskipun pengobatan
asites berhasil (hidrotoraks refrakter). Torakosentesis terapeutik
diperlukan untuk meredakan dispnea. Kemanjurannya dalam Hiponatremia
hidrotoraks hati refrakter bersifat sementara dan diperlukan Definisi dan patofisiologi
torakosentesis berulang, yang meningkatkan risiko komplikasi seperti Hiponatremia sering terjadi pada pasien dengan sirosis lanjut, dan
pneumotoraks, infeksi pleura atau jaringan lunak, dan perdarahan.132 telah didefinisikan secara sewenang-wenang sebagai konsentrasi
Sering terjadinya komplikasi ini menghambat penggunaan natrium serum yang lebih rendah dari 130 mmol/L.141.142Namun,
drainase pleura kronis, yang juga dapat diikuti oleh disfungsi menurut pedoman hiponatremia pada populasi pasien umum,143
ginjal akibat kehilangan cairan.133 pengurangan di bawah 135 mmol/L juga harus dipertimbangkan.
Kapan pun diindikasikan dan memungkinkan, LT merupakan Pasien dengan hiponatremia memiliki prognosis yang buruk, karena
pilihan terbaik untuk pasien dengan hidrotoraks hati refrakter, dikaitkan dengan peningkatan mortalitas144.145dan morbiditas,
yang tampaknya tidak mempengaruhi hasil transplantasi.134.135 terutama komplikasi neurologis,146.147dan mengurangi kelangsungan
TIPS telah efektif digunakan sebagai pengobatan definitif atau hidup setelah LT.148Memasukkan konsentrasi natrium serum ke dalam
jembatan untuk transplantasi pada pasien dengan hidrotoraks skor MELD, skor baru (MELD-Na) dihasilkan yang memberikan prediksi
hati refrakter, yang hasil umumnya tampaknya terkait dengan kelangsungan hidup yang lebih akurat daripada MELD saja,149terutama
tingkat keparahan sirosis yang mendasarinya.136,137Hasil ini telah pada pasien dengan asites dan hiponatremia dengan nilai skor MELD
dikonfirmasi oleh meta-analisis yang lebih baru.138 menengah.150Baik hiponatremia hipovolemik dan hipervolemik dapat
Pleurodesis yang diinduksi oleh berbagai agen, seperti bedak, terjadi pada pasien dengan sirosis. Yang kedua, paling umum, ditandai
tetrasiklin, doksisiklin, bleomisin dan povidon-iodin, dapat dengan ekspansi volume cairan ekstraseluler, dengan asites dan
ditawarkan kepada pasien yang bukan kandidat untuk TIPS atau edema. Ini dapat terjadi secara spontan, atau karena cairan hipotonik
LT. Sebuah meta-analisis baru-baru ini menunjukkan bahwa yang berlebihan (yaitu,dekstrosa 5%), atau sekunder akibat komplikasi
tingkat gabungan respon lengkap setelah pleurodesis adalah 72%. sirosis yang menyebabkan perburukan volemia efektif secara tiba-tiba.
Namun, tingkat komplikasi yang terkait dengan prosedur ini Pemicu utamanya adalah hipersekresi vasopresin non-osmotik dan
mencapai 82%.139Akhirnya, perbaikan thoracoscopic dengan peningkatan reabsorpsi natrium nefron proksimal, yang mengganggu
mersilene mesh tampaknya efektif pada pasien dengan defek pembentukan air bebas dan keduanya disebabkan oleh hipovolemia
diafragma yang jelas.140Penyakit hati lanjut, seperti yang dinilai yang efektif. Berbeda dengan hiper-
dengan skor MELD, dan disfungsi ginjal pra operasi tampaknya
mempengaruhi kelangsungan hidup tiga bulan. Sayangnya, nilai hiponatremia volemik, hiponatremia hipovolemik ditandai dengan
batas yang jelas tidak dapat diambil dari penelitian itu. seringnya tidak adanya asites dan edema.
Jurnal Hepatologi2018jilid xxxjxxx–xxx 11
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
Hal ini disebabkan oleh keseimbangan natrium negatif yang berkepanjangan dengan oleh EMA untuk pengelolaan hiponatremia hipervolemik berat (<125
kehilangan cairan ekstraseluler yang nyata, seringkali karena terapi diuretik yang mmol/L). Indikasi unik yang diberikan untuk tolvaptan oleh EMA adalah
berlebihan. SIADH, sedangkan FDA juga memasukkan gagal jantung dan sirosis
hati. Namun, terjadinya cedera hati yang serius pada tiga pasien
Penatalaksanaan hiponatremia dengan penyakit ginjal polikistik dominan autosomal yang diobati
Secara umum dianggap bahwa hiponatremia harus diobati ketika dengan tolvaptan dalam uji coba terkontrol plasebo double-blind.160
natrium serum lebih rendah dari 130 mmol/L, meskipun tidak ada memimpin FDA untuk menyimpulkan bahwa obat ini tidak boleh
bukti yang baik mengenai tingkat natrium serum di mana digunakan pada pasien dengan penyakit hati yang mendasarinya.
pengobatan harus dimulai. Hiponatremia hipovolemik
membutuhkan ekspansi volume plasma dengan larutan garam
dan koreksi faktor penyebab. Penatalaksanaan hiponatremia
hipervolemik membutuhkan pencapaian keseimbangan air yang Rekomendasi
negatif. Pembatasan cairan non-osmotik sangat membantu dalam
mencegah penurunan lebih lanjut kadar natrium serum, tetapi - Perkembangan hiponatremia (konsentrasi natrium serum
jarang efektif dalam memperbaiki natremia. Pemberian natrium <130 mmol/L) pada pasien dengan sirosis membawa
klorida hipertonik pada pasien dengan sirosis dekompensasi prognosis yang buruk, karena dikaitkan dengan
dapat memperbaiki natremia tetapi meningkatkan kelebihan peningkatan mortalitas dan morbiditas. Pasien-pasien ini
volume dan memperburuk jumlah asites dan edema. Oleh karena harus dievaluasi untuk LT (II-2,1).
itu, harus dibatasi pada hiponatremia simtomatik berat, seperti
- Penghapusan penyebab dan pemberian salin normal
yang didefinisikan oleh manifestasi yang mengancam jiwa, distres
direkomendasikan dalam pengelolaan hiponatremia
kardio-pernapasan, somnolen abnormal dan dalam, kejang dan
hipovolemik (III;1).
koma, yang tidak sering terjadi pada pasien dengan sirosis.
Selanjutnya, pemberian natrium klorida hipertonik dapat - Pembatasan cairan hingga 1.000 ml/hari direkomendasikan
dipertimbangkan pada pasien dengan hiponatremia berat yang dalam pengelolaan hiponatremia hipervolemik karena dapat
diharapkan mendapatkan transplantasi hati dalam beberapa hari. mencegah penurunan kadar natrium serum lebih lanjut. (III;1).
Dalam kasus ini, hiponatremia tidak harus dikoreksi secara
lengkap dan cepat untuk menghindari risiko mielinolisis pons - Penggunaan salin hipertonik dalam pengelolaan
sentral yang meningkat pada sirosis lanjut.143Dalam praktiknya, hiponatremia hipervolemik harus dibatasi pada kasus yang
setelah koreksi cepat awal yang ditujukan untuk mengurangi jarang terjadi dengan komplikasi yang mengancam jiwa.
gejala klinis (5 mmol/L dalam satu jam pertama), konsentrasi Ini juga dapat dipertimbangkan pada pasien dengan
natrium serum tidak boleh meningkat lebih dari 8 mmol/L per hiponatremia berat yang diperkirakan akan mengalami LT
hari.143Infus albumin tampaknya meningkatkan konsentrasi dalam beberapa hari. Koreksi konsentrasi natrium serum,
natrium serum, tetapi informasi lebih lanjut diperlukan.151 setelah redaman gejala telah diperoleh, harus lambat (≤8
mmol/L per hari) untuk menghindari gejala sisa neurologis
Vaptan yang ireversibel, seperti demielinasi osmotik. (II-3;1).
Vaptan adalah antagonis selektif reseptor V2 dari arginin-
vasopresin di sel utama saluran pengumpul yang meningkatkan
- Pemberian albumin dapat disarankan pada hiponatremia
ekskresi air bebas zat terlarut.152Memang, obat ini efektif dalam
hipervolemik, tetapi data sangat terbatas untuk mendukung
meningkatkan konsentrasi natrium serum dalam kondisi yang
penggunaannya (II-3;2).
berhubungan dengan kadar vasopresin yang tinggi, seperti
sindrom sekresi hormon antidiuretik yang tidak tepat (SIADH) dan - Saat ini, penggunaan vaptan harus dibatasi pada studi
gagal jantung.152Efek pemberian vaptans pada pasien klinis terkontrol (III;1).
hiponatremia dengan sirosis dan asites telah dinilai dalam
beberapa penelitian. Yaitu, tolvaptan, satavaptan dan lixivaptan
menyebabkan peningkatan volume urin, ekskresi air bebas zat Perdarahan gastrointestinal
terlarut, dan peningkatan hiponatremia pada 45-82% kasus.153–155 Patofisiologi
Dalam studi lain, infus intravena jangka pendek conivaptan selama Perdarahan varises (VH) terjadi karena pecahnya dinding varises akibat
satu sampai empat hari pada pasien dengan penyakit hati stadium tegangan dinding yang berlebihan. Tegangan dinding varises adalah
akhir menunggu OLT juga efektif dalam meningkatkan sifat intrinsik dinding pembuluh darah yang melawan gaya ekspansif
konsentrasi natrium serum.156Namun, keamanan vaptans hanya yang ditentukan oleh tekanan transmural varises, yang bergantung
ditetapkan untuk perawatan jangka pendek yang berlangsung dari pada tekanan portal dan ukuran pembuluh darah. Dukungan jaringan
satu minggu hingga satu bulan. Ketika satavaptan digunakan di sekitar varises dapat melawan peningkatan tekanan dan ukuran
jangka panjang, selain diuretik, meskipun meningkatkan varises, melindungi dinding dari ruptur.161
konsentrasi natrium serum dan kontrol asites, tingkat kematian Setelah ruptur dinding varises terjadi, jumlah perdarahan
semua penyebab yang lebih tinggi, sebagian besar terkait dengan berhubungan dengan tekanan transmural (yang terutama
komplikasi sirosis yang diketahui, dilaporkan dibandingkan tergantung pada tekanan portal), area ruptur di dinding pembuluh
dengan perawatan medis standar.157.158Selain itu, penelitian darah dan viskositas darah dan/atau perubahan hemostasis.161
terbaru meragukan kemanjuran tolvaptan pada pasien dengan Semua faktor ini dapat dipengaruhi oleh terapi. Terapi obat dan
sirosis dan hiponatremia hipervolemik berat (natrium serum 125 prosedur derivatif portal-sistemik, mengurangi tekanan portal
mEq/L) dalam pengaturan kehidupan nyata.159Saat ini, baik (dan varises). Terapi endoskopi dan metode fisik lainnya, seperti
conivaptan dan tolvaptan telah disetujui di AS oleh FDA, tamponade balon atau prostesis yang dapat diperluas, bertindak
sementara hanya tolvaptan di Eropa yang telah disetujui hanya dengan mengganggu aliran darah ke dalam varix.
12 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
HEPATOLOGI
dan menutup dinding pembuluh darah. Tekanan portal merupakan
faktor kunci yang menentukan baik ruptur varises dan keparahan Rekomendasi
episode perdarahan.161Selama perdarahan akut, tekanan portal dapat
meningkat karena berbagai faktor seperti transfusi berlebihan atau
- Karena dianggap berisiko tinggi, pasien yang mengalami
penyerapan darah dari usus, yang mungkin berperan dalam kegagalan
dekompensasi harus dilakukan EGD untuk menyaring
mengontrol perdarahan dan/atau mempercepat perdarahan ulang.
varises gastro-esofagus, kecuali sebelumnya didiagnosis
Tekanan portal biasanya dinilai dengan gradien tekanan vena hepatik
dan diobati (II-2;1).
(HVPG).
- Jika EGD dilakukan, keberadaan, ukuran dan keberadaan
Riwayat alami varises gastro-esofagus dan perdarahan varises tanda wale merah harus dilaporkan (II-2;1).
- Pada pasien tanpa varises pada skrining EGD yang faktor
Perdarahan varises, penyebab 70% dari semua kejadian etiologinya menetap dan/atau keadaan dekompensasi
perdarahan GI atas pada pasien dengan hipertensi portal, tetap berlanjut, skrining EGD harus diulang setiap tahun. Pada
menjadi salah satu komplikasi yang paling parah dan mengancam pasien yang tersisa, skrining dapat diperpanjang, tetapi
jiwa pada pasien dengan sirosis dan merupakan kejadian interval pastinya tidak jelas dan diperlukan lebih banyak
dekompensasi paling sering kedua setelah asites.162.163 data (III;2).
Pasien dekompensasi memiliki 'hipertensi portal yang signifikan secara
klinis' (CSPH) per definisi dan, akibatnya, berisiko tinggi mengalami
varises gastro-esofagus. Faktanya, sementara hanya 42% pasien Anak
Pencegahan dan pengobatan perdarahan varises Mengingat
A yang memiliki varises gastro-esofagus, 72% pasien Anak B/C
tingginya risiko kematian ketika VH terjadi pada pasien dengan
mengalaminya.164Ketika dekompensasi berkembang, pasien tanpa
sirosis dekompensasi, penerapan strategi untuk mengobati VH
varises pada endoskopi sebelumnya harus dilakukan endoskopi
secara memadai dan untuk mencegah (kembali)perdarahan dan
berulang mengingat risiko mengembangkan varises karena
kematian harus dilakukan secara aktif pada pasien dengan sirosis
memburuknya hipertensi portal dan disfungsi hati. Pada mereka yang
dekompensasi. Perlu dicatat bahwa rekomendasi saat ini akan
tidak memiliki varises saat skrining, ''de novo” varises berkembang
berkonsentrasi pada pasien dekompensasi mengingat fokus CPG
pada tingkat 7-8% / tahun,165.166yang bisa lebih tinggi pada pasien
ini.
dekompensasi karena memburuknya hipertensi portal dan disfungsi
hati. Tingkat perkembangan dari varises kecil ke besar mencapai 22%
Profilaksis VH primer dan sekunder pada pasien
pada satu tahun dan 51% pada tiga tahun pada pasien dengan sirosis
dekompensasi
B/C Anak, terutama ketika alkoholik asal dan/atau ketika tanda wale
Baveno VI168dan Asosiasi Amerika untuk Studi Penyakit Hati (AASLD)169
merah hadir pada endoskopi pertama, dibandingkan menjadi 2% dan
pedoman terutama merekomendasikan NSBBs untuk profilaksis
16%, masing-masing, pada pasien kompensasi tanpa faktor risiko
primer VH pada pasien dengan sirosis yang memiliki varises berisiko
tersebut.165.166
tinggi dan juga, dikombinasikan dengan ligasi pita endoskopik (EBL),
Studi prospektif secara konsisten menunjukkan bahwa risiko VH,
untuk profilaksis sekunder VH. Baik NSBB dan EBL telah terbukti sama
diperkirakan secara keseluruhan sebesar 5-15% per tahun, terkait
efektifnya dalam mencegah perdarahan pertama pada pasien dengan
dengan ukuran varises.166-170Risiko ini semakin diperkuat oleh
varises berisiko tinggi. Pilihan antara pilihan tergantung pada faktor-
keparahan disfungsi hati (Anak B/C) dan/atau adanya tanda wale
faktor seperti preferensi pasien, kontraindikasi atau efek samping.
merah pada varises. Jadi, tidak hanya varises sedang/besar (yaitu
Meskipun secara numerik EBL menginduksi lebih sedikit efek samping,
varises yang tidak kolaps dengan insuflasi pada endoskopi), tetapi
namun telah dikaitkan dengan komplikasi yang lebih parah dan
juga varises kecil dengan tanda merah atau pada Anak C harus
berpotensi mengancam jiwa, akibat perdarahan ulkus EBL. Selain itu,
dipertimbangkan 'berisiko tinggi'varises. Meskipun perbaikan
EBL tidak berdampak pada hipertensi portal. Dengan demikian, tidak
dalam terapi, kematian secara keseluruhan dengan setiap episode
mengurangi/mencegah komplikasi lain dan endoskopi pengawasan
VH tetap sekitar 15% sampai 25% pada enam minggu. Risiko
diperlukan untuk mendeteksi kekambuhan varises, mendukung
tersebut jauh lebih tinggi pada pasien yang mengembangkan VH
preferensi utama keseluruhan untuk NSBB.174.175Untuk pencegahan
selain dekompensasi lainnya (lebih dari 80% pada lima tahun)
perdarahan ulang (profilaksis sekunder), terapi kombinasi dengan
dibandingkan dengan mereka yang mengalami VH sebagai
NSBBs plus EBL direkomendasikan karena terapi kombinasi secara
peristiwa dekompensasi terisolasi (20% pada lima tahun).170.171
signifikan mengurangi kemungkinan perdarahan ulang dibandingkan
Risiko kematian sangat tinggi ketika VH dikaitkan dengan AKI dan/
dengan monoterapi menggunakan EBL atau terapi obat. NSBB adalah
atau infeksi bakteri yang menyertainya.172Tanpa profilaksis
landasan terapi kombinasi karena meta-analisis menunjukkan
sekunder, perdarahan ulang terjadi pada sekitar 60% hingga 70%
peningkatan kelangsungan hidup dengan penambahan NSBB (± nitrat)
pasien, biasanya dalam satu hingga dua tahun setelah kejadian
ke EBL, sedangkan penambahan EBL ke NSBB (± nitrat) tidak
hemoragik indeks.173Meskipun peningkatan upaya dilakukan
berpengaruh pada kematian.176RCT terbaru menunjukkan bahwa
untuk menguji non-invasif untuk keberadaan varises gastro-
terapi pemandu menurut respons HVPG terhadap NSBB dapat
esofagus, upaya ini sebagian besar tetap terbatas pada sirosis
bermanfaat dalam pengaturan berisiko tinggi ini.91.177Terapi yang
kompensasi.167Mengingat tingginya prevalensi 'varises risiko
dipandu HVPG dapat meningkatkan hasil yang dicapai dengan terapi
tinggi' pada sirosis dekompensasi, esofago-gastroduodenoskopi
lini pertama saat ini yang menggabungkan NSBB dan EBL,91dan dapat
(EGD) harus dilakukan untuk mendeteksi keberadaan, ukuran
mencapai kelangsungan hidup yang sama seperti TIPS tercakup, yang
varises dan adanya tanda wale merah.168.169
merupakan terapi paling efektif dalam hal mencegah perdarahan.177
Jurnal Hepatologi2018jilid xxxjxxx–xxx 13
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
Oleh karena itu, terapi yang dipandu HVPG dapat digunakan jika efek depresi hemodinamik dan sebaiknya dihindari atau dipantau
tersedia. Namun, pendekatan ini memiliki kelemahan yang relevan secara ketat.185Ketiga, konsep titrasi NSBB ke target denyut jantung
seperti invasif dan ketersediaan terbatas dan, oleh karena itu, tidak 50-55 bpm mungkin ditantang pada pasien dekompensasi mengingat
dapat direkomendasikan secara luas. NSBB, seperti propranolol dan bahwa, sejalan dengan perkembangan penyakit hati, keadaan
nadolol, bekerja pada hipertensi portal karena blokade beta non- hiperdinamik berkembang sama, yang dapat menyebabkan
selektif mengurangi curah jantung dan aliran darah splanknik pengobatan yang paling pasien rentan secara paradoks dengan dosis
sementara efek reseptor adrenergik alfa-1 yang tidak dilawan yang lebih tinggi, dan berpotensi berbahaya. Oleh karena itu,
menyebabkan vasokonstriksi splanknik, sehingga mengurangi tekanan penggunaan NSBB harus didasarkan pada evaluasi risiko/manfaat
portal dan komplikasi konsekuensinya. Meskipun demikian, tingkat kritis pada pasien dengan asites refrakter dan tanda-tanda disfungsi
respons hemodinamik terhadap NSBB sederhana: sekitar 46% kasus sirkulasi sistemik.168,191Parameter seperti hiponatremia berat,191
menurut meta-analisis,178.179mendukung pencarian keseluruhan untuk tekanan arteri rata-rata rendah38atau curah jantung,192dan
pilihan terapi baru. Carvedilol, suatu NSBB dengan aktivitas reseptor meningkatkan SCr193mengidentifikasi pasien yang lebih rentan di
anti-alfa-1 intrinsik, telah dikaitkan dengan penurunan tekanan portal antara mereka dengan sirosis dekompensasi, di mana pengurangan
yang lebih besar daripada NSBB tradisional dan oleh karena itu dosis atau penghentian sementara pengobatan NSBB harus
menjadi alternatif yang berharga.180Tindakannya yang dipertimbangkan. Konsensus BAVENOVI baru-baru ini168mengusulkan
menguntungkan pada reseptor alfa-1 mengurangi resistensi porto- bahwa pada pasien dengan asites refrakter dan (i) tekanan darah
collateral dan intrahepatik, namun, hal ini menyebabkan efek yang sistolik <90 mmHg, atau (ii) SCr >1,5 mg/dl, atau (iii) hiponatremia <130
lebih besar pada tekanan arteri sistemik, terutama pada pasien mmol/L, dosis NSBB harus dikurangi atau bahkan dihentikan
dekompensasi. Masalah dengan semua rekomendasi yang disebutkan sementara. . Penghentian tiba-tiba beta-blocker selama rata-rata tiga
sejauh ini adalah bahwa rekomendasi tersebut didasarkan pada RCT sampai enam hari baru-baru ini ditemukan tidak terkait dengan
berkualitas tinggi yang biasanya mengecualikan pasien dengan sirosis peningkatan risiko perdarahan varises atau dengan rebound
lanjut, sementara kontroversi besar telah muncul dalam beberapa hemodinamik.194Jika saat pemberian kembali, terjadi intoleransi NSBB,
tahun terakhir mengenai penggunaan dan keamanan NSBB pada EBL harus dipertimbangkan sebagai profilaksis primer alternatif.168
pasien dengan penyakit lanjut, terutama di mereka dengan asites Dalam pengaturan asites refrakter dan profilaksis sekunder,
refrakter dan/atau SBP. Diskusi ini diprakarsai oleh grup Clichy,181yang penempatan TIPS tertutup dapat dipertimbangkan jika pasien adalah
melaporkan kelangsungan hidup yang buruk dan peningkatan risiko kandidat yang tepat.111.168
PPCD di antara pasien dengan asites refrakter pada terapi NSBB.
Mekanisme yang mendasari temuan ini dianggap berhubungan
dengan induksi lebih lanjut dari hipotensi arteri sistemik dan kelelahan Rekomendasi
cadangan jantung, mengingat sirkulasi hiperdinamik progresif yang
biasanya terkait dengan penyakit stadium akhir. Akibatnya, perfusi - Profilaksis primer harus dimulai setelah mendeteksi
organ akhir menjadi kritis dan memicu banyak komplikasi, seperti HRS. ''varises berisiko tinggi'' (yaituvarises kecil dengan tanda
Oleh karena itu, "hipotesis jendela" diusulkan yang menyarankan merah, varises sedang atau besar terlepas dari klasifikasi
asites refraktori sebagai titik kritis di mana efek perlindungan dari Child-Pugh atau varises kecil pada pasien Child-Pugh C)
NSBB dapat berhenti dan dampak yang merugikan dapat dimulai.182 karena peningkatan risiko VH (saya;1).
Namun, hipotesis ini ditantang oleh laporan yang berlawanan yang
- Pasien dengan varises kecil dengan tanda wale merah atau
menunjukkan efek perlindungan dengan NSBB bahkan pada pasien
Child-Pugh C harus diobati dengan NSBB (III;1).
yang tidak mendapat kompensasi.183–186Sebagai ilustrasi, baru-baru ini
pasca hocanalisis tiga RCT di mana vaptan dan NSBB diberikan - Pasien dengan varises sedang-besar harus diobati dengan
bersama kepada pasien dengan asites menunjukkan bahwa NSBB NSBB atau EBL (saya;1).Pilihan pengobatan dapat
tidak meningkatkan mortalitas.183Sebaliknya, selama masa tindak didasarkan pada sumber daya dan keahlian lokal,
lanjut, 29% pengguna NSBB awal berhenti memakai NSBB, preferensi pasien, kontraindikasi dan efek samping (III;2).
menyebabkan peningkatan mortalitas yang nyata dan bertepatan NSBB bisa lebih disukai karena selain menurunkan tekanan
dengan perdarahan varises, infeksi bakteri dan/atau perkembangan portal, mereka juga memberikan efek menguntungkan
SHR.183Efek non-hemodinamik dari NSBB, seperti pengurangan potensial lainnya (II-2;2).
permeabilitas usus, peradangan dan BT, dianggap berkontribusi pada
- Meskipun asites bukan merupakan kontraindikasi untuk NSBB,
efek yang menguntungkan, terutama pada stadium lanjut ini.187–189
kehati-hatian harus dilakukan pada kasus asites yang parah
Apakah NSBB merugikan pada beberapa pasien dengan sirosis lanjut
atau refrakter.saya;1).NSBB dosis tinggi harus dihindari (II-2;1).
harus diklarifikasi oleh penelitian selanjutnya (idealnya RCT), serta
Penggunaan carvedilol tidak dapat direkomendasikan saat ini (
jadwal obat yang optimal pada tahap tersebut. Sementara itu
saya;2).
beberapa pertimbangan dapat dibuat mengenai dosis, jenis NSBB dan
titrasi.168.184.185.190Pertama, dosis NSBB disarankan sebagai penentu - Pada pasien dengan hipotensi progresif (TD sistolik <90
potensial menurut penelitian Denmark di mana dosis propranolol mmHg), atau pada pasien yang mengalami kondisi
rendah (<160 mg/hari) dikaitkan dengan penurunan mortalitas setelah penyerta akut seperti perdarahan, sepsis, SBP atau AKI,
mengalami SBP dibandingkan dengan dosis yang lebih tinggi.184.190 NSBB harus dihentikan.III,1).Setelah pemulihan, pemulihan
Kedua, tidak semua NSBB terbukti sama. Carvedilol, yang NSBB dapat dicoba (III,2).Ketika intoleransi atau
menunjukkan aktivitas vasodilatasi anti-alfa-1-adrenergik tambahan, kontraindikasi NSBB bertahan, risiko perdarahan pasien
mungkin merusak pada pasien dekompensasi karena lebih mungkin harus dikelola dengan EBL yang cepat (III,1).
menyebabkan penyakit sistemik.
14 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
HEPATOLOGI
yang dianggap sebagai hasil pengobatan utama dengan konsensus.
Rekomendasi 168.199Restitusi volume darah harus dimulai segera untuk memulihkan
dan mempertahankan stabilitas hemodinamik untuk memastikan
perfusi jaringan dan pengiriman oksigen. Untuk memfasilitasi
- Terapi kombinasi NSBBs + EBL direkomendasikan karena
resusitasi setidaknya dua kateter harus ditempatkan, cukup besar
mengurangi risiko perdarahan ulang dibandingkan dengan
untuk memungkinkan ekspansi volume yang cepat, yang biasanya
monoterapi (saya,1).
dapat dilakukan dengan kristaloid.196Tidak ada manfaat yang telah
- Rekomendasi serupa untuk profilaksis primer dapat dibuat ditunjukkan dengan penggunaan koloid dibandingkan dengan
sehubungan dengan penggunaan NSBB pada pasien dengan kristaloid.200Sel darah merah digunakan untuk meningkatkan
asites atau mengembangkan kondisi akut antar saat ini. (III,2). pengiriman oksigen ke jaringan dalam kasus anemia berat. Strategi
transfusi restriktif cukup pada kebanyakan pasien dengan perdarahan
- Jika pasien terus tidak toleran terhadap NSBB, penempatan GI akut, dengan ambang hemoglobin untuk transfusi 7 g/dl dan
TIPS tertutup direkomendasikan asalkan tidak ada kisaran target setelah transfusi 7 sampai 9 g/dl.201Ambang untuk
kontraindikasi absolut (lihat kriteria di bagian asites) (III,1). transfusi mungkin lebih tinggi pada pasien dengan perdarahan masif
atau pada mereka dengan kondisi yang mendasari yang menghalangi
respon fisiologis yang memadai untuk anemia akut. Rekomendasi
mengenai pengelolaan koagulopati dan trombositopenia tidak dapat
dibuat berdasarkan data yang tersedia saat ini.168.169.199
Perdarahan varises
Seperti disebutkan di atas terapi obat vasoaktif harus dimulai
Perdarahan GI akut pada sirosis, baik karena varises gastro-
segera setelah AVH dicurigai. Memulai obat vasoaktif sebelum
esofagus atau lesi non-varises, merupakan keadaan darurat medis
endoskopi menurunkan insiden perdarahan aktif selama endoskopi
dengan insiden komplikasi yang tinggi dan kematian yang tinggi
dan memfasilitasi terapi endoskopi, meningkatkan kontrol perdarahan,
sehingga memerlukan perawatan intensif.Gambar 2.). Perdarahan
dan berpotensi bertahan hidup.197.198Baik terlipressin, somatostatin
varises akut (AVH) harus dicurigai pada setiap pasien sirosis
atau octreotide adalah obat yang diterima dengan kemanjuran yang
dengan perdarahan GI akut atas dan pengobatan harus dimulai
terbukti.202Semua obat ini memerlukan pemberian iv. Dosis terlipressin
segera setelah perdarahan dikonfirmasi secara klinis, terlepas dari
yang dianjurkan adalah 2 mg/4 jam selama 48 jam pertama, diikuti 1
kurangnya konfirmasi dengan endoskopi bagian atas.195Terapi
mg/4 jam setelahnya. Dosis somatostatin yang direkomendasikan
awal harus diarahkan untuk memulihkan volemia.196Terapi obat
adalah infus kontinu 250akug/h (yang dapat ditingkatkan hingga 500
vasoaktif197.198dan antibiotik profilaksis195.196harus dimulai segera
akug/h) dengan bolus awal 250akug. Dosis octreotide yang
setelah AVH dicurigai. Tujuan terapi pada AVH termasuk kontrol
direkomendasikan adalah infus kontinu 50akug/jam dengan bolus
perdarahan, serta pencegahan kekambuhan dini dan pencegahan
awal 50akug. Sebuah bolus somatostatin
kematian enam minggu,
Perdarahan gastrointestinal akut + hipertensi portal
SEBUAHirway
penilaian awal(anamnesis, pemeriksaan fisik & darah, kultur) Bbernafas
& resusitasi Csirkulasi
- Penggantian volume dengan kristaloid
(atau koloid)
Mulai segera terapi obat
- Transfusi restriktif
Tamponade balon atau stenting esofagus
(somatostatin/terlipresin) Ambang batas Hb 7 g/dl & target 7-9 g/dl
Profilaksis antibiotik
(seftriakson atau norfloksasin)
jika perdarahan masif
Endoskopi diagnostik dini (<12 jam)
ENDOSKOPI
ENDOSKOPI
Konfirmasi perdarahan varises
Terapi endoskopi(ligasi pita)
+
+ Pertahankan terapi obat vasoaktif 3-5 hari
dan antibiotik profilaksis (ceftriaxone atau norfloxacine)
Kontrol Perdarahan lebih lanjut
(~85% kasus) (~ 15% kasus)
Pertimbangkan TIPS awal Menyelamatkan dengan TIPS
berisiko tinggi
Gambar 2. Algoritma untuk pengelolaan perdarahan gastrointestinal akut pada pasien dengan sirosis (diadaptasi dari Ref.168).TIPS, pirau portosistemik transjugular.
Jurnal Hepatologi2018jilid xxxjxxx–xxx 15
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
atau octreotide dapat diberikan lagi jika perdarahan sedang antibiotik profilaksis, hingga 10-15% pasien dengan AVH mengalami
berlangsung. Setelah AVH dikonfirmasi, terapi obat vasoaktif harus perdarahan persisten atau perdarahan ulang dini.195.199Dalam kasus seperti
diberikan selama lima hari untuk menghindari perdarahan ulang dini. itu, TIPS harus dipertimbangkan sebagai terapi penyelamatan pilihan.168.169
168.169Pemberian obat vasoaktif yang lebih singkat (48-72 jam) dapat Ketika TIPS tidak memungkinkan atau dalam kasus perdarahan ulang
dipertimbangkan pada episode yang tidak terlalu parah meskipun sederhana, terapi endoskopi kedua dapat dicoba sementara obat vasoaktif
diperlukan lebih banyak data.203Setelah restitusi volume darah telah juga dapat dioptimalkan, dengan menggandakan dosis somatostatin dan/
dimulai dan stabilitas hemodinamik telah tercapai, endoskopi atas atau mengganti terlipressin jika tidak digunakan sebelumnya. Tamponade
harus dilakukan, sesegera mungkin dalam 12 jam pertama setelah balon harus digunakan dalam kasus perdarahan masif, sebagai "jembatan"
masuk, untuk memastikan penyebab perdarahan (sampai 30% dari sementara sampai pengobatan definitif dapat dilakukan dan untuk
pasien sirosis berdarah dari non- penyebab varises) dan untuk maksimum 24 jam, sebaiknya di bawah fasilitas perawatan intensif.168.169
memberikan terapi endoskopi jika diindikasikan.168.169Eritromisin harus Karena risiko tinggi pneumonia aspirasi, tamponade harus didahului
dipertimbangkan sebelum endoskopi darurat (250 mg iv, 30-120 menit dengan intubasi orotrakeal profilaksis pada pasien koma atau ensefalopati.
sebelumnya) untuk memfasilitasi prosedur dengan meningkatkan Stent esofagus yang dapat dilepas, tertutup, dan dapat mengembang
visibilitas, tanpa adanya kontraindikasi (perpanjangan QT).204Ketika sendiri merupakan alternatif dari tamponade balon, dan mungkin memiliki
AVH dikonfirmasi dengan endoskopi, EBL harus dilakukan dalam tingkat efek samping serius yang lebih rendah.213RCT menunjukkan bahwa
prosedur yang sama. EBL lebih efektif daripada skleroterapi untuk pada pasien berisiko tinggi, TIPS berlapis PTFE awal (preemptive) yang
mengontrol perdarahan, dengan efek samping yang lebih sedikit, dan ditempatkan dalam waktu 72 jam (idealnya dalam waktu kurang dari 24
bahkan dapat meningkatkan kelangsungan hidup.196Skleroterapi dapat jam) dapat menghasilkan kontrol perdarahan permanen yang lebih baik
digunakan ketika ligasi tidak memungkinkan. Kombinasi terapi dan dapat meningkatkan kelangsungan hidup.214.215Namun, studi ini
endoskopi dan obat vasoaktif lebih efektif daripada penggunaan memiliki kelemahan yang relevan seperti masuknya populasi yang sangat
terisolasi dari salah satu pilihan ini saja,205.206karena menggabungkan dipilih karena kriteria eksklusi yang ketat, sementara studi observasional
efek hemostatik lokal pada varises yang disebabkan oleh pengobatan belum mengkonfirmasi efek pada kelangsungan hidup.216.217Penggunaan
endoskopik dan efek hipotensi portal yang dicapai dengan obat- Child-Pugh kelas B ditambah perdarahan aktif pada endoskopi sebagai
obatan. Kombinasi ini saat ini dianggap sebagai standar perawatan di kriteria untuk memilih pasien berisiko tinggi juga telah dikritik.218
AVH.168.169Injeksi sianoakrilat dan EBL adalah pilihan yang diterima Juga telah disarankan bahwa skor MELD yang dikalibrasi ulang dapat
untuk terapi endoskopi pada pasien yang mengalami perdarahan dari mengidentifikasi pasien dengan risiko tinggi dengan lebih baik daripada
varises lambung (kardiofundal) karena kedua terapi sama-sama efektif. skor lainnya.219Saat ini, TIPS dini harus dipertimbangkan pada pasien
207Namun, EBL hanya boleh dilakukan pada varises lambung kecil di dengan Child-Pugh kelas C, dengan skor <14. Namun, penelitian masa
mana pembuluh darah lengkap dapat disedot ke perangkat ligasi. depan harus memperjelas kriteria mana yang lebih disukai untuk memilih
Terapi endoskopi lainnya, seperti insersi koil dan/atau cyanoacrylate pasien berisiko tinggi sebelum penerapan TIPS awal secara luas. Studi masa
yang dipandu ultrasound endoskopi, tersedia untuk varises fundus. depan juga harus mengklarifikasi apakah stratifikasi risiko yang memadai
Pencegahan komplikasi harus dijalankan secara bersamaan dengan pada pasien dengan AVH dapat mengoptimalkan terapi.
terapi hemostatik dari pasien dengan sirosis dan perdarahan GI akut
masuk. Komplikasi utama, apapun penyebab perdarahan, termasuk
infeksi bakteri (seperti pneumonia aspirasi atau SBP), ensefalopati Rekomendasi
hepatik dan penurunan fungsi ginjal. Infeksi bakteri diamati pada lebih
dari 50% pasien dan mungkin sudah ada pada saat perdarahan (20%) - Perdarahan GI akut, baik karena varises gastro-esofagus
bertindak sebagai peristiwa pencetus.196Selain itu, adanya infeksi atau lesi non-varises, membawa insiden komplikasi dan
bakteri merupakan prediktor independen dari kegagalan untuk kematian yang tinggi pada sirosis dekompensasi dan oleh
mengontrol perdarahan dan kematian.208Profilaksis antibiotik karena itu memerlukan pemantauan ketat. (II-2;1).
dianjurkan karena mengurangi kejadian infeksi dan meningkatkan
kontrol perdarahan dan kelangsungan hidup.199.208Ceftriaxone (1 g/24
jam) hingga tujuh hari, adalah pilihan pertama pada pasien dengan
- Penggantian volume harus dimulai segera untuk
sirosis lanjut, pada mereka yang menggunakan profilaksis kuinolon
memulihkan dan mempertahankan stabilitas hemodinamik
dan di rumah sakit dengan prevalensi tinggi infeksi bakteri resisten
(III;1). Baik koloid dan/atau kristaloid harus digunakan
kuinolon.209.210Kuinolon oral (norfloxacin 400 mg bid) dapat digunakan
(III;1).Pati tidak boleh digunakan untuk penggantian
pada pasien yang tersisa. Namun rekomendasi ini paling baik
volume (saya;1).
dievaluasi dan diperiksa silang dari perspektif pola resistensi lokal. - Strategi transfusi restriktif direkomendasikan pada
Fungsi ginjal harus dipertahankan dengan penggantian cairan dan kebanyakan pasien dengan ambang hemoglobin untuk
elektrolit yang adekuat.211Obat nefrotoksik (seperti aminoglikosida dan transfusi 7 g/dl dan kisaran target 7-9 g/dl.saya;1).
obat antiinflamasi nonsteroid [NSAID]) serta LVP, beta-blocker,
- Profilaksis antibiotik dianjurkan pada pasien sirosis dengan
vasodilator dan obat hipotensi lainnya harus dihindari selama AVH.
perdarahan GI akut karena mengurangi kejadian infeksi
Disakarida oral yang tidak dapat diserap dapat digunakan untuk
dan meningkatkan kontrol perdarahan dan kelangsungan
mencegah perkembangan ensefalopati hepatik,169meskipun lebih
hidup. Pengobatan harus dimulai pada presentasi
banyak studi diperlukan. Ketika ensefalopati berkembang, laktulosa
perdarahan dan dilanjutkan sampai tujuh hari (saya;1).
atau laktitol harus digunakan.168.169Inhibitor pompa proton (PPI) belum
Ceftriaxone (1 g/24 jam) adalah pilihan pertama pada
menunjukkan kemanjuran untuk pengelolaan AVH. Namun, terapi
pasien dengan sirosis dekompensasi, mereka yang sudah
jangka pendek dengan PPI setelah EBL dapat mengurangi ukuran
menggunakan profilaksis kuinolon, dan di rumah sakit
ulkus post-banding.212Meskipun terapi dengan obat vasoaktif
dengan prevalensi tinggi infeksi bakteri resisten kuinolon.
ditambah EBL dan
Kuinolon oral (norfloxacin 400 mg bid) harus digunakan
pada pasien yang tersisa (saya;1).
16 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
HEPATOLOGI
B atau C saat pendaftaran ditemukan untuk memprediksi kejadian
Rekomendasi PHG, yang mungkin berkisar antara 30 dan 45%.220,221Insiden dan
keparahan PHG dapat meningkat setelah pengobatan endoskopi
untuk varises esofagus.222Hipertensi portal harus dibedakan dari
- Terapi obat vasoaktif harus dimulai segera setelah perdarahan ektasia vaskular antral lambung (GAVE atau perut semangka),
varises akut dicurigai, dan sebelum endoskopi. Terlipressin,
yang memiliki patofisiologi yang berbeda dan implikasi terapeutik
somatostatin atau octreotide adalah pilihan yang dapat
yang berbeda. Diagnosis PHG dibuat dengan endoskopi dan
diterima. Pada pasien dengan perdarahan varises akut terapi
biasanya menunjukkan pola mosaik kulit ular (subtipe ringan),
obat harus diberikan selama tiga sampai lima hari.saya;1).
yang mungkin memiliki tanda merah yang tumpang tindih (PHG
parah) dan paling sering terletak di perut proksimal (fundus dan
- Gastroskopi harus dilakukan dalam 12 jam pertama tubuh) sedangkan GAVE ditandai dengan adanya bintik-bintik
setelah masuk setelah stabilitas hemodinamik tercapai, merah tanpa pola mosaik latar belakang, biasanya terletak di
untuk memastikan penyebab perdarahan dan untuk antrum lambung.170Lesi endoskopi serupa, seperti yang
memberikan terapi endoskopi.II-2;1). didokumentasikan dalam PHG, dapat diamati di area lain dari
saluran GI di mana mereka telah disebut duodenopati hipertensi
- Ketika perdarahan varises akut dikonfirmasi dengan
portal, enteropati hipertensi portal atau kolopati hipertensi portal
endoskopi, ligasi varises harus dilakukan dalam prosedur
tergantung pada lokasi lesi.223PHG dan setiap bentuk enteropati
yang sama (saya;1).
mungkin penting secara klinis karena mereka kadang-kadang
- Dengan tidak adanya kontraindikasi (perpanjangan QT) eritromisin bertanggung jawab atas kehilangan darah yang berbahaya
pra-endoskopi (250 mg iv, 30-120 menit sebelumnya) dapat (anemia defisiensi besi kronis) dan dalam kasus luar biasa bahkan
digunakan untuk memfasilitasi prosedur (saya;2). perdarahan akut yang nyata. Ketika PHG ditemukan sebagai
- Kombinasi obat vasoaktif dan ligasi direkomendasikan temuan asimtomatik insidental tanpa bersamaan dengan varises
sebagai pilihan terapi pertama pada perdarahan varises esofagus atau lambung, relevansinya tidak jelas dan tindak lanjut
akut.saya;1). endoskopi atau pengobatan profilaksis tidak dianjurkan.168Terapi
lini pertama untuk perdarahan kronis dari PHG adalah NSBB.
- TIPS tertutup pre-emptive awal (ditempatkan dalam 24-72 jam)
168.224.225Pertimbangan yang sama mengenai penggunaan NSBBs
dapat disarankan pada pasien berisiko tinggi tertentu, seperti
pada pasien dekompensasi harus dibuat untuk varises gastro-
mereka dengan kelas Anak C dengan skor <14 (saya;2).Namun,
esofagus, kecuali bahwa tidak ada alternatif, endoskopi, intervensi
kriteria untuk pasien berisiko tinggi, terutama Anak B dengan
standar yang tersedia untuk PHG. Selain itu, suplementasi zat besi
perdarahan aktif, masih diperdebatkan dan memerlukan penelitian
harus diberikan.168,226Pada pasien dengan PHG refrakter medis dan
lebih lanjut.
sirosis kompensasi, TIPS telah terbukti meningkatkan penampilan
endoskopi dan mengurangi kebutuhan transfusi.227
Rekomendasi Dalam kasus perdarahan PHG akut, meskipun jarang, penelitian kecil
dan tidak terkontrol telah menyarankan intervensi farmakologis
dengan analog somatostatin atau terlipressin karena efek hipotensi
- Hingga 10-15% pasien mengalami perdarahan persisten atau
portal dan pengurangan aliran darah lambung.226.228Selain itu,
perdarahan ulang dini meskipun pengobatan dengan obat
tindakan serupa harus diambil untuk AVH (profilaksis antibiotik,
vasoaktif ditambah ligasi varises, dan antibiotik profilaksis. TIPS
kebijakan transfusi restriktif). Untuk intestinopati hipertensi portal,
harus digunakan sebagai terapi penyelamatan pilihan dalam kasus
tidak ada standar pengobatan yang ditetapkan dan pendekatan analog
tersebut (saya;1).
dengan itu untuk PHG disarankan. Adapun komplikasi yang diberikan,
- Tamponade balon harus digunakan dalam kasus perdarahan LT harus dipertimbangkan sebagai bagian dari pengelolaan pasien
yang tidak terkontrol, tetapi dengan prasyarat keahlian dan dekompensasi.
sebagai "jembatan" sementara sampai pengobatan definitif
dapat dilakukan dan untuk maksimum 24 jam (III;1). Stent
esofagus yang dapat dilepas, tertutup, dan dapat Rekomendasi
mengembang sendiri dapat digunakan sebagai alternatif
tamponade balon (saya;2).
- NSBB dan suplementasi zat besi dan/atau transfusi darah, bila
- Dalam konteks perdarahan, di mana ensefalopati sering diindikasikan, direkomendasikan sebagai terapi lini pertama
dijumpai, laktulosa profilaksis dapat digunakan untuk untuk perdarahan kronis dari PHG adalah (saya;1).
mencegah ensefalopati, tetapi studi lebih lanjut
- Pada pasien dengan PHG yang bergantung pada transfusi di mana
diperlukan.saya;2).
NSBB gagal atau tidak dapat ditoleransi, penempatan TIPS tertutup
- Beta-blocker dan vasodilator harus dihindari selama dapat digunakan asalkan pasien tidak memiliki kontraindikasi
episode perdarahan akut (III,1). untuk TIPS (II-3;2).
- Perdarahan PHG akut dapat diobati dengan
somatostatinanalogues atau terlipressin tetapi data yang
Gastropati dan intestinopati hipertensi portal Gastropati mendukung terbatas.saya;2).
hipertensi portal (PHG) sering muncul pada pasien dekompensasi
karena riwayat alamiahnya secara signifikan dipengaruhi oleh Varises lambung
tingkat keparahan penyakit hati dan hipertensi portal. Kehadiran Klasifikasi Sarin paling sering digunakan untuk stratifikasi risiko
varises esofagus dan kelas Child-Pugh dan manajemen varises lambung.Tabel 6).229lambung
Jurnal Hepatologi2018jilid xxxjxxx–xxx 17
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
Tabel 6. Klasifikasi, Prevalensi dan Risiko Perdarahan Varises Lambung. percobaan acak tersedia membandingkan BRTO dengan terapi
Jenis Definisi Relatif Perdarahan keseluruhan lain. Beberapa variasi teknik ini tersedia, seperti pemusnahan
frekuensi risiko tanpa transvenous antegrade balon (BATO).236
perlakuan
Pemerintah 1 OV memanjang di bawah kardia ke 70% 28%
kelengkungan yang lebih rendah
GOV 2 OV memanjang di bawah 21% 55% Rekomendasi
kardia ke fundus
IGV 1 Varises terisolasi di 7% 78%
fundus - NSBB disarankan untuk pencegahan primer VH dari varises
IGV 2 Varises terisolasi lain di 2% 9% gastro-esofagus tipe 2 atau varises lambung terisolasi tipe
perut
1 (III;2).
GOV, varises gastro-esofagus; IGV, varises lambung terisolasi; OV, varises esofagus.
- Pencegahan primer untuk varises gastro-esofagus tipe 1
mengikuti rekomendasi varises esofagus (III;2).
varises hadir pada sekitar 20% pasien dengan sirosis. Varises gastro-
esofagus tipe 1, yang paling umum (75% dari varises lambung), adalah
- VH lambung akut harus ditangani secara medis, seperti VH
varises esofagus yang memanjang di bawah kardia ke kurvatura minor
esofagus (saya;1).Cyanoacrylate adalah pengobatan
dan, jika tidak ada penelitian khusus, biasanya ditangani dengan
hemostatik endoskopik yang direkomendasikan untuk varises
mengikuti panduan untuk varises esofagus.168Varises kardiofundal
kardiofundal (varises gastro-esofagus tipe 2 atau varises
(varises gastro-esofagus tipe 2 & varises lambung terisolasi tipe 1)
lambung terisolasi tipe 1) (saya;2).
lebih jarang berdarah. Namun, perdarahan dari varises kardiofundal
seringkali lebih parah, lebih sulit dikendalikan dan menunjukkan risiko - TIPS dengan potensi embolisasi secara efisien mengontrol
perdarahan berulang dan kematian yang lebih tinggi (hingga 45%) perdarahan dan mencegah perdarahan ulang pada VH fundus
dibandingkan dengan varises esofagus.229Varises kardiofundal lebih (varises gastroesofageal tipe 2 atau varises lambung terisolasi
sering terjadi pada pasien dengan trombosis vena splanknikus, yang tipe 1) dan harus dipertimbangkan pada kandidat yang tepat (
harus diselidiki dengan pencitraan. Bukti yang mendukung II-2;1).
rekomendasi untuk pengelolaan VH lambung jauh lebih kuat daripada - Embolisasi selektif (BRTO/BATO) juga dapat digunakan untuk mengobati
untuk varises esofagus. Mengenai profilaksis primer perdarahan dari perdarahan dari varises fundus yang berhubungan dengan kolateral
varises lambung, percobaan acak tunggal menyarankan bahwa injeksi gastro/splenorenal yang besar, meskipun diperlukan lebih banyak data.
cyanoacrylate mungkin lebih efektif daripada NSBBs dalam mencegah III;2).
perdarahan pertama pada pasien dengan varises cardiofundal besar,
meskipun kelangsungan hidup serupa.230Oleh karena itu, konsensus
BAVENO terakhir menyimpulkan bahwa studi lebih lanjut diperlukan
Infeksi bakteri
untuk mengevaluasi rasio risiko/manfaat menggunakan cyanoacrylate
Risiko infeksi bakteri pada sirosis disebabkan oleh beberapa faktor
dalam pengaturan ini sebelum rekomendasi formal dapat dibuat dan
yang meliputi disfungsi hati, pirau portosistemik, disbiosis usus,
sementara itu mengusulkan NSBB sebagai pendekatan utama.168VH
peningkatan BT, disfungsi imun terkait sirosis,237.238dan faktor genetik
lambung akut secara medis diperlakukan seperti perdarahan varises
Cacat kekebalan ini memfasilitasi BT, yang diinduksi oleh peningkatan
esofagus. Namun, terapi injeksi dengan cyanoacrylate ('lem') mungkin
permeabilitas usus dan pertumbuhan bakteri usus yang berlebihan
menjadi pilihan yang lebih baik untuk hemostasis endoskopi.231
yang diamati pada sirosis.239Cacat kekebalan genetik dapat
Meskipun sama efektifnya dengan EBL dalam hemostasis awal, tingkat
berkontribusi pada risiko tinggi infeksi bakteri pada sirosis, terutama
perdarahan ulang secara signifikan lebih rendah.232
SBP. Pasien sirosis membawaNOD2 varian yang terkait dengan
gangguan pengenalan produk bakteri muramyl dipeptide memiliki
TIPS, dengan atau tanpa embolisasi tambahan kolateral, sama efektifnya
risiko SBP yang lebih tinggi dan waktu kelangsungan hidup yang
pada VH lambung dan esofagus untuk mengontrol kejadian perdarahan
berkurang.240
akut dan pencegahan perdarahan ulang.233Dalam kasus perdarahan masif,
tamponade balon dengan tabung Linton-Nachlas dapat berfungsi sebagai
jembatan untuk perawatan lain. Mengenai profilaksis sekunder, dalam satu Peritonitis bakterial spontan Definisi
injeksi sianoakrilat berulang RCT lebih unggul daripada NSBB untuk
mencegah perdarahan ulang dari varises kardiofundal,232sedangkan Peritonitis bakterial spontan telah didefinisikan sebagai infeksi bakteri
penambahan NSBB ke cyanoacrylate tidak meningkatkan hasil yang dicapai pada cairan asites tanpa sumber infeksi yang dapat diobati melalui
dengan lem saja di RCT lain.234Percobaan lain yang membandingkan TIPS pembedahan intra-abdominal. SBP sangat umum pada pasien dengan
dengan injeksi lem menunjukkan bahwa TIPS terbukti lebih efektif dalam sirosis dan asites.241.242Ketika pertama kali dijelaskan, kematiannya
mencegah perdarahan ulang dari varises lambung, dengan kelangsungan melebihi 90% tetapi telah berkurang menjadi sekitar 20% dengan
hidup dan frekuensi komplikasi yang serupa.235Pilihan TIPS awal harus diagnosis dan pengobatan dini.243
sangat dipertimbangkan, terutama pada varises kardiofundal mengingat
tingkat perdarahan ulang yang tinggi, asalkan pasien adalah kandidat yang Diagnosa
tepat untuk prosedur tersebut. Atau, obliterasi transvenous retrograde Diagnosis SBP didasarkan pada parasentesis diagnostik.33.244
yang tersumbat balon (BRTO) dapat dipertimbangkan. Prosedur radiologi Semua pasien dengan sirosis dan asites berisiko mengalami SBP
intervensional ini memungkinkan pengobatan varises fundus yang terkait dan prevalensi SBP pada pasien rawat jalan adalah 1,5-3,5% dan
dengan kolateral gastro/splenorenal yang besar, yang memiliki keuntungan -10% pada pasien rawat inap.245Setengah dari episode SBP hadir
teoritis dibandingkan TIPS karena tidak mengalihkan aliran darah portal pada saat masuk rumah sakit sementara sisanya diperoleh selama
dari hati. Namun, tidak rawat inap.33Pasien dengan SBP mungkin memiliki salah satu dari
berikut ini:33i) gejala lokal dan/atau tanda peritonitis:
18 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
HEPATOLOGI
sakit perut, nyeri tekan perut, muntah, diare, ileus; ii) tanda-tanda positif pada 75% kasus.255Empiema pleura bakterial spontan
peradangan sistemik: hiper atau hipotermia, menggigil, dikaitkan dengan SBP pada -50% kasus.255
perubahan jumlah sel darah putih, takikardia, dan/atau takipnea;
iii) memburuknya fungsi hati; iv) ensefalopati hepatik; v) syok; vi)
Peritonitis bakterial sekunder
gagal ginjal; dan, vii) perdarahan GI. Namun, penting untuk
Sebagian kecil (-5%) pasien sirosis dapat mengalami peritonitis
menunjukkan bahwa SBP mungkin asimtomatik, terutama pada
karena perforasi atau inflamasi organ intraabdominal, suatu
pasien rawat jalan.245Dalam sebuah studi observasional pada 239
kondisi yang dikenal sebagai peritonitis bakterial sekunder.256
pasien dengan SBP, paracentesis diagnostik tertunda (>12 jam
Diferensiasi kondisi ini dari SBP adalah penting. Peritonitis
setelah masuk) dikaitkan dengan peningkatan kematian 2,7 kali
bakterial sekunder harus dicurigai pada pasien yang memiliki
lipat.246Infeksi peritoneum menyebabkan reaksi inflamasi yang
gejala atau tanda lokal abdomen, adanya organisme multipel pada
mengakibatkan peningkatan jumlah neutrofil dalam cairan asites.
kultur asites, jumlah neutrofil asites yang sangat tinggi dan/atau
Meskipun penggunaan metode sensitif, kultur asites negatif pada
konsentrasi protein asites yang tinggi, atau pada pasien dengan
sebanyak 60% pasien dengan manifestasi klinis sugestif SBP dan
respons yang tidak adekuat terhadap terapi.256Pasien dengan
peningkatan jumlah neutrofil asites.33
dugaan peritonitis bakterial sekunder harus menjalani pemindaian
Standar emas untuk jumlah neutrofil asites adalah mikroskop manual,
computed tomography (CT) segera dan pertimbangan awal untuk
tetapi padat karya dan terkait dengan variabilitas, waktu, dan biaya
pembedahan.
antar pengamat. Di sebagian besar tempat ini telah diganti dengan
penghitungan otomatis berdasarkan flow cytometry untuk
menghitung dan membedakan sel. Teknik ini telah didokumentasikan Rekomendasi
memiliki linearitas tinggi dengan mikroskop manual dan dengan
demikian sensitivitas dan spesifisitas mendekati 100%.247.248Sensitivitas
terbesar untuk diagnosis SBP dicapai dengan jumlah neutrofil cut-off - Parasentesis diagnostik harus dilakukan pada semua
250/mm3, meskipun spesifisitas terbesar dicapai dengan cut-off 500 pasien dengan sirosis dan asites tanpa penundaan saat
neutrofil/mm3.33 masuk rumah sakit untuk menyingkirkan SBP. Parasentesis
Penggunaan strip reagen tidak dapat direkomendasikan untuk diagnostik juga harus dilakukan pada pasien dengan
diagnosis cepat SBP.249Meskipun keberadaan DNA bakteri dalam perdarahan GI, syok, demam atau tanda-tanda inflamasi
plasma dan/atau asites berhubungan dengan gangguan fungsi sistemik lainnya, gejala GI, serta pada pasien dengan
sirkulasi,250tidak ada cukup data untuk mendukung penggunaannya perburukan fungsi hati dan/atau ginjal, dan ensefalopati
dalam praktik klinis.251Kultur asites sangat penting untuk memandu hepatik. (II-2;1).
terapi antibiotik. Pasien dengan jumlah neutrofil cairan asites 250 sel/ - Diagnosis SBP didasarkan pada jumlah neutrofil dalam cairan
mm3dan kultur negatif memiliki SBP kultur-negatif.252 asites >250/mm3(II-2;1).Jumlah neutrofil ditentukan dengan
Presentasi klinis mereka seperti pasien dengan SBP kultur positif mikroskop, tetapi dapat diganti dengan penghitungan
dan harus diperlakukan dengan cara yang sama. Beberapa pasien otomatis berbasis flow cytometry. Penggunaan strip reagen
memiliki 'bakterisit' dengan biakan positif tetapi jumlah neutrofil tidak memiliki bukti yang jelas untuk mendukungnya dalam
asites normal (<250/mm3).33Pada beberapa pasien, bakterasit praktik rutin (II-2;1).
merupakan hasil kolonisasi bakteri sekunder pada asites dari
- Meskipun hasil kultur cairan asites yang positif bukan
infeksi ekstraperitoneal. Pasien-pasien ini biasanya memiliki gejala
merupakan prasyarat untuk diagnosis SBP, kultur harus
umum dan tanda-tanda infeksi. Pada pasien lain, bakteriasit
dilakukan untuk memandu terapi antibiotik.II-2;1).
disebabkan oleh kolonisasi spontan asites, dan dapat tanpa gejala
secara klinis atau menyebabkan nyeri perut atau demam. - Kultur darah harus dilakukan pada semua pasien dengan
Sementara pada beberapa pasien, terutama pada mereka yang suspek SBP sebelum memulai pengobatan antibiotik.II-2;1).
tidak menunjukkan gejala, bakteriasit menunjukkan kolonisasi - Pasien dengan bakterasit (jumlah neutrofil kurang dari
asites yang bersifat sementara dan reversibel secara spontan, 250/mm3tetapi kultur bakteri positif) menunjukkan tanda-
pada pasien lain, terutama mereka yang bergejala, bakteriasit tanda peradangan sistemik atau infeksi harus diobati
dapat mewakili langkah pertama dalam perkembangan SBP.33 dengan antibiotik (II-2;1).Jika tidak, pasien harus menjalani
Peritonitis jamur spontan adalah komplikasi yang jarang, kurang parasentesis kedua. Jika hasil kultur kembali positif lagi,
dikenal dan dipelajari, terjadi pada <5% kasus, tetapi data terlepas dari jumlah neutrofil, pasien harus dirawat (III;1).
pengamatan menunjukkan prognosis yang lebih buruk.253
- Diagnosis empiema pleura bakterial spontan harus
Empiema pleura bakterial spontan
didasarkan pada kultur cairan pleura positif dan
Infeksi dari hidrotoraks yang sudah ada sebelumnya, yang dikenal sebagai
peningkatan jumlah neutrofil >250/mm3atau kultur cairan
empiema pleura bakterial spontan, jarang terjadi. Satu studi mengikuti
pleura negatif dan jumlah neutrofil >500/mm3tanpa
3.390 pasien dengan sirosis selama empat tahun dan mengamatinya di
adanya pneumonia (II-2;1).
2,4% dari keseluruhan populasi dan 16% pasien dengan hidrotoraks
yang sudah ada sebelumnya, dengan kematian terkait 38%.254 - Peritonitis bakterial sekunder harus dicurigai dalam kasus
Diagnosis didasarkan pada analisis cairan pleura yang diperoleh organisme multipel pada kultur asites, jumlah neutrofil asites
dengan torakosentesis diagnostik. Dalam studi observasional terbesar yang sangat tinggi dan/atau konsentrasi protein asites yang
yang dilaporkan sejauh ini, diagnosis empiema bakteri spontan tinggi, atau pada pasien dengan respons yang tidak memadai
ditegakkan ketika analisis cairan pleura menunjukkan kultur positif dan terhadap terapi. Pasien dengan dugaan peritonitis bakterial
lebih dari 250 neutrofil/mm3.3atau kultur negatif dan lebih dari 500 sekunder harus menjalani CT scan segera dan pertimbangan
neutrofil/mm3, tanpa adanya infeksi paru-paru.255Kultur cairan pleura awal untuk pembedahan.III,1).
dalam botol kultur darah adalah
Jurnal Hepatologi2018jilid xxxjxxx–xxx 19
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
Penatalaksanaan Peritonitis Bakterial Spontan SBP yang didapat dari SBP terkait perawatan kesehatan dan
Terapi antibiotik empiris .Terapi antibiotik empiris harus dimulai segera nosokomial6.266–268dan untuk mempertimbangkan tingkat keparahan
setelah diagnosis SBP.33Antibiotik yang berpotensi nefrotoksik (yaitu, infeksi dan profil resistensi lokal untuk memutuskan pengobatan
aminoglikosida) tidak boleh digunakan sebagai terapi empiris.76Pada tahun antibiotik empiris SBP. Piperacillin/tazobactam telah direkomendasikan
1990-an, sefotaksim, sefalosporin generasi ketiga, diselidiki secara ekstensif sebagai pendekatan utama untuk perawatan kesehatan dan SBP
pada pasien dengan SBP karena pada waktu itu mencakup sebagian besar nosokomial di daerah dengan prevalensi rendah dari infeksi yang
organisme penyebab dan karena konsentrasi cairan asites yang tinggi diderita oleh MDRO. Sebaliknya meropenem sendiri atau/dan
selama terapi.1,33Resolusi infeksi diperoleh pada 77 hingga 98% pasien. dikombinasikan dengan glikopeptida atau dengan daptomycin telah
Dosis 4 g/hari sama efektifnya dengan dosis 8 g/hari.257Terapi lima hari disarankan sebagai pendekatan utama untuk SBP terkait perawatan
sama efektifnya dengan pengobatan 10 hari.258Sebagai alternatif, kesehatan ketika parah, atau di daerah dengan prevalensi MDRO yang
amoksisilin/asam klavulanat, pertama diberikan iv kemudian oral, memiliki tinggi, dan untuk SBP nosokomial secara umum.6.266.268.269Mengenai
hasil yang sama sehubungan dengan resolusi SBP dan kematian sebagai tingkat keparahan infeksi, perlu digarisbawahi bahwa, baru-baru ini,
sefotaksim.259dan dengan biaya yang jauh lebih rendah. Namun, hanya ada kriteria baru untuk definisi sepsis, yaitu qSOFA dan Sepsis-3270
satu studi perbandingan dengan ukuran sampel yang kecil dan hasilnya telah divalidasi pada pasien dengan sirosis dan infeksi bakteri,
harus dikonfirmasi dalam uji coba yang lebih besar. Selain itu, ada beberapa membuktikan bahwa mereka lebih akurat daripada yang terkait
kekhawatiran mengenai amoksisilin/asam klavulanat karena dengan sindrom respon inflamasi sistemik dalam memprediksi
penggunaannya dikaitkan dengan tingginya tingkat drug induced liver kematian di rumah sakit.271Oleh karena itu, algoritma baru telah
injury (DILI).260Pemberian iv ciprofloxacin selama tujuh hari menghasilkan diusulkan untuk penerapan qSOFA dan Sepsis-3 dalam
tingkat resolusi SBP yang sama dan kelangsungan hidup di rumah sakit pengelolaan pasien sirosis (Gambar 3). Beberapa rekomendasi
seperti sefotaksim, tetapi dengan biaya yang jauh lebih tinggi.261Namun, yang lebih rinci tentang pengobatan antibiotik empiris SBP
beralih terapi (yaitu,penggunaan antibiotik iv pada awalnya, diikuti dengan berdasarkan tingkat keparahan dan lingkungan infeksi serta profil
pemberian bertahap secara oral) dengan ciprofloxacin lebih hemat biaya resistensi lokal disediakan (Gambar 4). Sebuah uji coba secara
daripada ceftazidime iv.262Ofloksasin oral telah menunjukkan hasil yang acak dengan 32 episode nosokomial SBP, ditemukan meropenem
sama seperti sefotaksim iv pada SBP tanpa komplikasi, tanpa gagal ginjal, ditambah daptomycin lebih efektif (86,7%) daripada ceftazidime
ensefalopati hepatik, perdarahan GI, ileus, atau syok.263Namun, penyebaran (25%) untuk mengelola SBP, didefinisikan sebagai
bakteri resisten di lingkungan perawatan kesehatan selama dua dekade > 25% penurunan jumlah neutrofil pada 48 jam dan menjadi <250/mm3
terakhir telah menyebabkan peningkatan yang mengkhawatirkan dalam pada hari ketujuh.243Jika jumlah neutrofil cairan asites gagal turun
jumlah infeksi yang disebabkan oleh organisme yang resistan terhadap menjadi kurang dari 25% dari nilai pretreatment setelah dua hari
multi-obat (MDROs).264yang didefinisikan oleh non-kerentanan yang didapat
untuk setidaknya satu agen dalam tiga atau lebih kategori antimikroba.265 SBP atau SBE
Pasien dengan sirosis lanjut sangat rentan terhadap perkembangan infeksi
yang disebabkan oleh MDRO, karena mereka memerlukan rawat inap
Diperoleh komunitas Terkait perawatan kesehatan nosokomial
berulang, sering menjalani prosedur invasif dan sering terpapar antibiotik, SBP atau SBE
SBP atau SBE SBP atau SBE
baik sebagai profilaksis atau sebagai pengobatan. Semua faktor ini
merupakan faktor risiko yang diketahui dengan baik untuk perkembangan 3rdgenerasi TERGANTUNG AREA: Carbapenem sendiri atau
infeksi yang disebabkan oleh MDRO.266Resistensi bakteri meningkatkan sefalosporin atau Seperti nosokomial + daptomycin,
empat kali lipat risiko kematian SBP.267Secara khusus, SBP nosokomial telah piperasilin-tazobaktam infeksi jika tinggi vankomisin atau
prevalensi MDROkan linezold#jika
dikaitkan dengan resistensi multi-obat dan hasil yang buruk.266Lanskap prevalensi MDR . tinggi
atau sepsis
resistensi bakteri terus berubah dan menantang rekomendasi untuk bakteri gram+ atau
antibiotik. Oleh karena itu, sangat penting untuk memisahkan komunitas sepsis
Gambar 4. Rekomendasi pengobatan antibiotik empiris SBP atau SBE (diadaptasi
dari Ref.6).SBE, empiema bakteri spontan; SBP, peritonitis bakteri spontan; MDRO,
organisme yang resisten terhadap banyak obat.
Jika skor SOFA dasar tersedia?
Tidak Ya
Terapkan kriteria sepsis-3 dan qSOFA Terapkan kriteria sepsis-3
Sepsis-3 dan Sepsis-3 dan
Positif Negatif
qSOFA negatif qSOFA positif
Sepsis -3 positif Hasil yang buruk
Hasil yang bagus Hasil yang bagus
dan qSOFA negatif Pasien con perlu transfer ke ICU
Zona abu-abu
Memantau SOFA
skor diperlukan
Gambar 3. Algoritma penerapan kriteria qSOFA dan Sepsis-3 pada pasien dengan sirosis dan infeksi bakteri (bentuk disesuaikan Ref.271).ICU, unit perawatan intensif.
20 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
HEPATOLOGI
pengobatan antibiotik, ada kemungkinan besar kegagalan untuk
menanggapi terapi.33Ini harus meningkatkan kecurigaan infeksi yang - Sefalosporin generasi ketiga direkomendasikan sebagai
disebabkan oleh bakteri yang resisten terhadap terapi antibiotik, yang pengobatan antibiotik lini pertama untuk SBP yang didapat dari
menunjukkan perlunya modifikasi pengobatan antibiotik sesuai komunitas di negara-negara dengan tingkat resistensi bakteri yang
dengan:in vitrosensitivitas atau secara empiris, atau adanya 'peritonitis rendah (saya;1).Di negara-negara dengan tingkat resistensi bakteri
sekunder'. Dalam konteks ini, harus disoroti bahwa peningkatan yang tinggi piperacillin/tazobactam atau carbapenem harus
progresif penggunaan karbapenem karena pandemik produksi dipertimbangkan (II-2;1).
betalaktamase spektrum luas (ESBL) di seluruh dunia.
- SBP terkait perawatan kesehatan dan nosokomial lebih mungkin
Enterobacteriaceaetelah mendorong munculnya carbapenem-resistant
untuk menyimpan resistensi terhadap antibiotik. Piperacillin/
Enterobacteriaceae.Ini menyiratkan potensi pergeseran dari bakteri
tazobactam harus diberikan di daerah dengan prevalensi resistensi
MDR menjadi bakteri yang resistan terhadap obat secara ekstensif
multi-obat yang rendah, sedangkan carbapenem harus digunakan
(XDR) yang didefinisikan oleh non-kerentanan terhadap setidaknya
di daerah dengan prevalensi produksi ESBL yang tinggi.
satu agen di semua kecuali dua atau lebih sedikit kategori antimikroba
Enterobacteriaceae.Caarbapenem harus dikombinasikan dengan
atau ke bakteri resistensi pandrug (PDR) yang didefinisikan oleh non-
glikopeptida atau daptomycin atau linezolid di daerah dengan
kerentanan terhadap semua agen di semua kategori antimikroba.265
prevalensi tinggi bakteri MDR gram positif (saya;1).
Pergeseran ini membutuhkan pengawasan aktif pada pasien yang
berisiko, untuk mengidentifikasi pasien yang dijajah atau terinfeksi - Infeksi berat yang diderita oleh bakteri XDR mungkin
oleh klon ini dan mencegah penyebarannya. Pergeseran ini juga dapat memerlukan penggunaan antibiotik yang diketahui sangat
secara serius mempengaruhi efektivitas pengobatan antibiotik empiris nefrotoksik pada pasien dengan sirosis, seperti vankomisin
spektrum terluas di antara yang sebelumnya direkomendasikan untuk atau aminoglikosida. Dalam kasus ini, kadar plasma pasien
SBP dan infeksi selain SBP. Penghasil karbapenemase dan penghasil harus dipantau sesuai dengan ambang batas kebijakan lokal
non-karbapenemase yang tahan karbapenemEnterobacteriaceaedapat (III;1).
diobati dengan tigecycline atau dengan kombinasi tigecycline pada
- De-eskalasi sesuai dengan kerentanan bakteri berdasarkan
dosis tinggi dan carbapenem dalam infus terus menerus. Penambahan
kultur positif dianjurkan untuk meminimalkan tekanan
iv colistin mungkin diperlukan pada infeksi berat. Infeksi berat yang
seleksi resistensi (II-2;1).
disebabkan olehPseudomonas aeuruginosaresisten terhadap
karbapenem dan kuinolon biasanya memerlukan kombinasi iv - Kemanjuran terapi antibiotik harus diperiksa dengan
amikasin/tobramisin atau kolistin ditambah karbapenem/seftazidim parasentesis kedua pada 48 jam dari mulai pengobatan.
(diperlukan sebagai antibiotik sinergis meskipun resistensi antibiotik). Kegagalan terapi antibiotik lini pertama harus dicurigai jika
Tahan vankomisinEnterokokusharus diobati dengan linezolid, ada perburukan tanda dan gejala klinis dan/atau
daptomycin atau tigecycline. Semua ini berarti memperkenalkan peningkatan atau tidak ada penurunan jumlah leukosit
kembali antibiotik ke dalam praktik klinis yang dikenal sangat (setidaknya 25%) dalam 48 jam (II-2;1).
nefrotoksik pada pasien dengan sirosis. Oleh karena itu, kadar serum - Durasi pengobatan harus setidaknya 5-7 hari (III;1).
aminoglikosida dan vankomisin harus dipantau secara ketat pada
pasien ini, untuk mengurangi risiko gagal ginjal. Pergeseran dari
- Empiema bakteri spontan harus dikelola mirip dengan SBP
bakteri MDR ke XDR kembali menekankan minat industri farmasi untuk
(II-2;2).
pengembangan antibiotik baru. Beberapa glikopeptida baru seperti
oritavancin, oksazolidinon baru seperti tedizolid fosfat, sefalosporin
baru, seperti ceftaroline dan ceftobiprole dan razupenem, carbapemen
baru, menunjukkan aktivitas yang diperpanjang terhadap bakteri gram Albumin intravena pada pasien dengan peri-bakteri spontan
positif termasuk resisten vankomisin.Enterokokus.Sebaliknya, radang amandel .SBP tanpa syok septik dapat memicu penurunan
beberapa antibiotik yang baru dikembangkan aktif melawan MDRO fungsi sirkulasi dengan gagal hati berat, ensefalopati hepatik, dan HRS
gram negatif. Temocillin, turunan dari ticarcillin, efektif melawan tipe 1 dan memiliki sekitar 20% kematian di rumah sakit meskipun
organisme yang memproduksi ESBL. Di antara kombinasi inhibitor infeksi telah sembuh.272Sebuah studi acak terkontrol pada pasien
sefalosporin-betalaktamase, ceftazidime/avibactam dan ceftolozane/ dengan SBP yang diobati dengan sefotaksim menunjukkan bahwa
tazobactam merupakan alternatif baru lebih lanjut untuk carbapenem albumin (1,5 g/kg berat badan saat diagnosis, diikuti oleh 1 g/kg pada
untuk pengobatan pasien dengan infeksi yang ditopang oleh produksi hari ketiga) secara signifikan menurunkan kejadian HRS tipe 1 (dari
ESBL, carbapenem-resistantEnterobacteriaceaedanPseudomonas 30% menjadi 10%). ) dan menurunkan angka kematian dari 29%
aeruginosa.Namun, saat ini tidak ada data mengenai penggunaan menjadi 10% dibandingkan dengan cefotaxime saja. Pengobatan
klinis obat ini pada sirosis.266 dengan albumin sangat efektif pada pasien dengan bilirubin serum
dasar 68 .akumol/L (4 mg/dl) atau SCr 88
akumol/L (1 mg/dl). Tidak jelas apakah albumin iv berguna pada
pasien dengan bilirubin dasar <68akumol/L dan kreatinin <88aku
mol/L, karena insiden HRS tipe 1 pada pasien yang memenuhi
Rekomendasi kriteria ini sangat rendah pada kedua kelompok perlakuan (7%
tanpa albumin dan 0% dengan albumin).272Penerapan jadwal
- Antibiotik empiris iv harus dimulai segera setelah pilihan terapi ini harus diimplementasikan dalam praktik klinis.273
diagnosis SBP (II-2;1). Studi non-acak pada pasien dengan SBP juga menunjukkan bahwa
insiden gagal ginjal dan kematian sangat rendah pada pasien
- Lingkungan (nosokomial)vs.didapat masyarakat), profil
dengan gagal hati sedang dan tanpa disfungsi ginjal saat
resistensi bakteri lokal dan tingkat keparahan infeksi harus
diagnosis SBP, jadi albumin mungkin tidak diperlukan.274
memandu pengobatan antibiotik empiris (saya;1).
Jurnal Hepatologi2018jilid xxxjxxx–xxx 21
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
Pasien dengan SBP . sebelumnya
Rekomendasi Pada pasien yang bertahan dari episode SBP, tingkat kekambuhan
kumulatif dalam satu tahun adalah sekitar 70%.33Probabilitas bertahan
- Pemberian albumin (1,5 g/kg saat diagnosis dan 1 g/kg pada hari hidup pada satu tahun setelah episode SBP adalah 30-50% dan turun
ke 3) direkomendasikan pada pasien dengan SBP (saya;1). menjadi 25-30% pada dua tahun. Oleh karena itu, pasien yang pulih
dari episode SBP harus dipertimbangkan untuk LT. Hanya ada satu uji
coba norfloksasin secara acak, tersamar ganda, terkontrol plasebo
(400 mg/hari per oral) pada pasien yang memiliki episode SBP
Profilaksis SBP
sebelumnya.281Pengobatan dengan norfloxacin mengurangi
Karena sebagian besar episode SBP dianggap sebagai akibat dari
kemungkinan kekambuhan SBP dari 68% menjadi 20%. Dalam
translokasi bakteri gram negatif enterik, agen profilaksis yang ideal
openlabel, studi acak yang membandingkan norfloxacin 400 mg/hari
harus aman, terjangkau, dan efektif untuk mengurangi jumlah
dengan rufloxacin 400 mg/minggu dalam pencegahan kekambuhan
organisme ini dari usus sambil mempertahankan flora anaerob
SBP, kemungkinan satu tahun kekambuhan SBP adalah masing-
pelindung (dekontaminasi usus selektif). ).267Mengingat biaya tinggi
masing 26% dan 36% (p =0,16).282Norfloxacin lebih efektif dalam
dan risiko tak terelakkan dari berkembangnya organisme resisten,
pencegahan kekambuhan SBP karenaEnterobacteriaceae (0% vs.22%,p
penggunaan antibiotik profilaksis harus dibatasi secara ketat pada
=0,01). Penggunaan siprofloksasin intermiten telah dikaitkan dengan
pasien dengan risiko tinggi SBP.267Tiga populasi pasien berisiko tinggi
tingkat organisme resisten kuinolon yang lebih tinggi dan harus
telah diidentifikasi: i) pasien dengan perdarahan GI akut; ii) pasien
dihindari.282.283Tidak pasti apakah profilaksis harus dilanjutkan tanpa
dengan kandungan protein total rendah dalam cairan asites dan tidak
gangguan sampai LT atau kematian pada semua pasien dengan SBP
ada riwayat SBP (profilaksis primer), dan iii) pasien dengan riwayat SBP
sebelumnya, atau jika pengobatan dapat dihentikan pada pasien yang
(profilaksis sekunder).275
menunjukkan perbaikan penyakit hati. Banyak pasien menerima
rifaximin untuk mencegah episode berulang HE.284Namun, rifaximin
Profilaksis primer pada pasien dengan kandungan protein total rendah
mungkin juga efektif melawan SBP berulang.285Tidak ada data untuk
dalam cairan asites tanpa riwayat SBP .Pasien sirosis dengan konsentrasi
memandu indikasi baru untuk profilaksis primer atau sekunder SBP di
protein cairan asites yang rendah (<10 g/l) dan/atau kadar bilirubin serum
antara pasien yang sudah menggunakan rifaximin. Lebih rinci, tidak
yang tinggi berisiko tinggi mengalami episode pertama SBP.267Beberapa
diketahui apakah profilaksis norfloksasin harus dimulai pada pasien
penelitian telah mengevaluasi profilaksis dengan norfloksasin pada pasien
yang diobati dengan rifaximin untuk pencegahan HE berulang.
tanpa riwayat SBP sebelumnya.267Fernandez dkk.mengacak 68 pasien
Demikian juga, tidak diketahui apakah profilaksis norfloksasin harus
dengan sirosis dan kadar protein asites rendah (<15 g/l) dengan gagal hati
dihentikan pada pasien yang membutuhkan rifaximin untuk mencegah
lanjut (skor Child-Pugh 9 poin dengan kadar bilirubin serum 3 mg/dl) atau
HE. Studi prospektif diperlukan untuk menyelidiki potensi manfaat dan
gangguan fungsi ginjal (kadar SCr 1,2 mg/ dl, kadar nitrogen urea darah 25
efek samping dari terapi kombinasi dengan norfloxacin dan rifaximin.
mg/dl, atau kadar natrium serum 130 mEq/L) untuk menerima norfloksasin
(400 mg/hari selama 12 bulan) atau plasebo.276Norfloxacin secara signifikan
meningkatkan kemungkinan bertahan hidup tiga bulan (94% vs.62%;p =
0,03) tetapi pada satu tahun perbedaan kelangsungan hidup tidak signifikan
Rekomendasi
(60%vs.48%;p =0,05). Pemberian norfloxacin secara signifikan mengurangi
kemungkinan satu tahun mengembangkan SBP (7%vs.61%) dan HRS (28%
vs.41%). Dalam uji coba terkontrol plasebo double-blind, 100 pasien dengan - Pemberian profilaksis Norfloxacin (400 mg/hari, per oral)
kadar protein total cairan asites <15 g/l diacak untuk ciprofloxacin (500 mg/ direkomendasikan pada pasien yang pulih dari episode
hari selama 12 bulan) atau plasebo.277Probabilitas kelangsungan hidup pada SBP (saya;1).
satu tahun lebih tinggi pada pasien yang menerima ciprofloxacin (86%vs.
- Meskipun beberapa bukti yang menjanjikan, saat ini, rifaximin tidak
66%; p <0,04). Meta-analisis dari semua percobaan bersama-sama atau
dapat direkomendasikan sebagai alternatif norfloxacin untuk
hanya termasuk profilaksis primer murni mendukung efek pencegahan
profilaksis sekunder SBP.saya;2).Jadi, saat ini, tidak ada
yang signifikan terhadap SBP (RR 0,2; 95% CI 0,07-0,52;p =0,001).278.279
rekomendasi yang dapat diberikan untuk memandu profilaksis SBP
Manfaat kelangsungan hidup paling menonjol pada tiga bulan (94%vs. 62%,
primer atau sekunder di antara pasien yang sudah menggunakan
p =0,003 dan tampaknya menurun dari waktu ke waktu dan mungkin hilang
rifaximin untuk pencegahan HE berulang.
setelah 12 bulan masa tindak lanjut (RR 0,65; 95% CI; 0,41-1,02).280
- Pasien yang pulih dari SBP memiliki kelangsungan hidup jangka panjang
yang buruk dan harus dipertimbangkan untuk LT (II-2,1).
- Karena telah disarankan bahwa PPI dapat meningkatkan
risiko pengembangan SBP, penggunaannya harus dibatasi
Rekomendasi
pada indikasi yang jelas (II-2,1).
- Profilaksis primer dengan norfloksasin (400 mg/hari) pada
pasien dengan skor Child-Pugh 9 dan kadar bilirubin serum 3 Obat bersamaan
mg/dl, dengan gangguan fungsi ginjal atau hiponatremia, dan Sangat sering PPI digunakan pada pasien dengan sirosis, yang
protein cairan asites yang direkomendasikan lebih rendah dari dapat meningkatkan risiko SBP. Indikasi untuk penggunaan
15 g/L (saya;1). jangka panjang harus dinilai dengan hati-hati dan PPI dihentikan
- Profilaksis norfloksasin harus dihentikan pada pasien bila memungkinkan.286.287NSBB dapat merugikan pada penyakit
dengan perbaikan jangka panjang dari kondisi klinis hati stadium akhir dengan gangguan hemodinamik, pasien harus
mereka dan hilangnya asites (III;1). dipantau secara ketat dan dosis disesuaikan atau obat dihentikan
jika terjadi kontraindikasi.168,190,288Probiotik telah dinilai sebagai
22 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
HEPATOLOGI
terapi kombinasi dengan norfloksasin dalam satu percobaan acak selulitis
pada kelompok campuran pasien pada pencegahan primer dan
sekunder SBP. Tidak ada manfaat tambahan yang ditunjukkan.289
Diperoleh komunitas Kesehatan- nosokomial
Infeksi selain SBP selulitis selulitis terkait selulitis
Prevalensi, diagnosis dan dampak pada prognosis
Infeksi non-SBP sering terjadi pada pasien dengan sirosis dan Piperasilin- TERGANTUNG AREA: 3rdgenerasi
tazobaktam Seperti nosokomial sefalosporin atau
muncul atau berkembang selama rawat inap pada 25-30% pasien.
atau 3rdsefalosporin infeksi jika tinggi meropmen + oksasilin
Infeksi yang paling sering terjadi selain SBP adalah: saluran kemih, generasi + prevalensi MDRO atau glikopeptida atau
pneumonia, infeksi kulit dan jaringan lunak, dan bakteremia.242.290 oksasilin atau jika sepsis daptomycin atau
linezolid*
Mereka merupakan kelompok heterogen mengenai perjalanan
klinis dan prognosis. Infeksi non-SBP meningkatkan rasio peluang
Gambar 5. Pengobatan antibiotik empiris yang direkomendasikan untuk infeksi jaringan lunak
kematian sebesar 3,75 dan dikaitkan dengan 30% kematian satu (diadaptasi dari Ref.6).MDRO, organisme yang resisten terhadap banyak obat.
bulan dan 63% dalam 12 bulan.291Endokarditis, peritonitis
sekunder, pneumonia, dan bakteremia memiliki prognosis yang
lebih buruk. Kombinasi data disfungsi hati dan ginjal serta jenis Radang paru-paru
infeksi memungkinkan identifikasi pasien dengan prognosis
buruk.290Secara khusus, infeksi non-SBP, serta SBP, dikenal Diperoleh komunitas Terkait perawatan kesehatan nosokomial
sebagai faktor pencetus umum untuk ACLF.3Diagnosis dini semua radang paru-paru radang paru-paru radang paru-paru
infeksi ini dan SBP merupakan langkah penting dalam
pengelolaan pasien dengan sirosis. Karena presentasi dan Piperacillin-tazobactam TERGANTUNG AREA: Ceftazidime atau
perjalanan awal dari setiap infeksi bakteri mungkin tidak kentara atau ceftriaxone + Seperti nosokomial meropemenkan+
makrolida atau infeksi jika tinggi levofloksasin ±
dan tidak terlalu spesifik, kecurigaan klinis penting. Memang, levofloxacin atau prevalensi MDROkan glikopeptida atau
semua pasien rawat inap dengan sirosis harus dianggap moksifloksasin atau jika sepsis linezolid#
berpotensi terinfeksi sampai terbukti sebaliknya. Oleh karena itu,
pemeriksaan lengkap harus dilakukan pada saat masuk dan setiap Gambar 6. Rekomendasi pengobatan antibiotik empiris pneumonia (diadaptasi dari Ref.
6).MDRO, organisme yang resisten terhadap banyak obat.
saat selama tinggal di rumah sakit ketika terjadi perburukan klinis.
6Selain itu, pengawasan mikrobiologis yang ketat diperlukan pada
pasien yang berisiko terkena infeksi yang disebabkan oleh ISK
organisme yang resisten methicillin. Protein reaktif C dan
prokalsitonin dapat digunakan untuk mendeteksi infeksi dan
Diperoleh komunitas Kesehatan- nosokomial
menentukan tingkat keparahan infeksi,6sementara ISK ISK terkait ISK
penggunaannya dalam pengelolaan pengobatan antibiotik layak
diselidiki lebih lanjut.292Untuk mengoptimalkan pengobatan TANPA KOMPLIKASI: TERGANTUNG AREA: TANPA KOMPLIKASI:
antibiotik empiris, sangat penting untuk membedakan antara ciprofloxacin atau Seperti nosokomial fosfomisin atau
infeksi yang didapat dari komunitas, terkait perawatan kesehatan kotrimoksazol infeksi jika tinggi nitrofurantoin
JIKA SEPSIS: 3rd prevalensi MDRkan JIKA SEPSIS:
dan infeksi nosokomial. Mortalitas untuk infeksi nosokomial lebih generasi cephalospo- atau jika sepsis meropomen +
tinggi (25-48%) dibandingkan dengan infeksi yang didapat dari rin atau piperasilin- teicoplanin atau
komunitas (7-21%) karena lebih sering ditopang oleh bakteri MDR. tazobaktam vankomisin#
6.266,268Seperti di SBP, ada peningkatan tantangan bakteri resisten
Gambar 7. Rekomendasi pengobatan antibiotik empiris ISK (diadaptasi dari Ref.6).
di antara infeksi non-SBP. Di antara 312 pasien dengan sirosis dan MDR, tahan multi-obat; ISK, infeksi saluran kemih.
infeksi aliran darah bakteri gram negatif, bakteri gram positif dan
Kandidatmerupakan penyebab episode infeksi aliran darah pada
53%, 47% dan 7% kasus, dan 31% infeksi disebabkan oleh bakteri itu tidak dapat direkomendasikan. Masalah manajemen infeksi
MDR.293 yang ditopang oleh bakteri XDR telah dikembangkan sebelumnya.
Penatalaksanaan infeksi selain SBP
Dalam uji coba secara acak 94 pasien dengan sirosis dan infeksi Rekomendasi
(paling umum adalah infeksi saluran kemih [46%], SBP [22%], dan
pneumonia [19%]) diacak untuk rejimen antibiotik spektrum luas - Infeksi selain SBP sering terjadi dan berhubungan dengan
atau rejimen standar. Mortalitas di rumah sakit secara signifikan peningkatan mortalitas. Pasien yang dirawat di rumah sakit
lebih tinggi pada standar dibandingkan pada kelompok spektrum dengan sirosis harus dinilai dan dipantau secara ketat untuk
luas (25%vs.6%;p =0,01).294Beberapa saran yang lebih spesifik mengetahui adanya infeksi untuk memungkinkan diagnosis
tentang pengobatan antibiotik empiris infeksi selain SBP dini dan pengobatan yang tepat.II-1;1).
berdasarkan jenis, tingkat keparahan dan lingkungan infeksi serta
profil resistensi lokal diberikan (Gambar. 5–7). Pada pasien yang - Terapi antibiotik empiris harus dimulai segera pada
gagal menanggapi pengobatan antibiotik spektrum luas, infeksi kecurigaan infeksi (II-1;1).
jamur, termasuk SBP fungal jamur295 - Pemilihan terapi antibiotik empiris harus didasarkan pada
harus dicurigai dan diselidiki.296 beberapa faktor antara lain: lingkungan (nosokomial,vs.
Akhirnya, dalam dua uji coba secara acak, albumin bersamaan dapat terkait perawatan kesehatan atau didapat dari komunitas),
melindungi terhadap penurunan fungsi ginjal dan peredaran darah.297.298Namun, profil resistensi lokal, tingkat keparahan dan jenis infeksi (
albumin tidak meningkatkan kelangsungan hidup dan dengan demikian saya;1).
Jurnal Hepatologi2018jilid xxxjxxx–xxx 23
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
glomerulopati),305namun prevalensi CKD pada populasi ini masih
- Dalam konteks resistensi bakteri yang tinggi terhadap belum diketahui. GGA adalah komplikasi umum pada pasien dengan
antibiotik, carbapenem sendiri atau dalam kombinasi dengan sirosis dekompensasi.306Secara historis, diagnosis didasarkan pada
antibiotik lain terbukti lebih unggul dari sefalosporin generasi peningkatan SCr 50% dari nilai awal hingga nilai akhir >1,5 mg/dl (133
ketiga pada infeksi terkait perawatan kesehatan selain SBP, akuperempuan jalang).1,32,307Baru-baru ini, istilah ARF diganti dengan
dan oleh karena itu, harus lebih disukai (saya;1). AKI,308–310terlepas dari jenisnya yang berbeda. AKI sekarang
didefinisikan, seperti yang diusulkan oleh kelompok Penyakit Ginjal
- Infeksi parah yang diderita oleh bakteri XDR dapat
Meningkatkan Hasil Global (KDIGO),310sebagai peningkatan absolut SCr
memerlukan penggunaan antibiotik yang diketahui sangat
lebih dari atau sama dengan 0,3 mg/dl (≥26,4akumol/L) dalam waktu
nefrotoksik pada pasien dengan sirosis seperti vankomisin
kurang dari 48 jam, atau dengan persentase peningkatan SCr lebih
atau aminoglikosida. Dalam kasus ini, kadar plasma pasien
atau sama dengan 50% (1,5 kali lipat dari baseline) dalam waktu
harus dipantau sesuai dengan ambang batas kebijakan lokal
kurang dari tujuh hari. Sistem staging baru juga diperkenalkan,
(III;1).
terutama berdasarkan persentase peningkatan SCr dari baseline (Tabel
- Penggunaan rutin albumin tidak dianjurkan pada infeksi 7), baik pada saat pemenuhan pertama kriteria KDIGO (tahap awal)
selain SBP (saya;1). atau pada nilai puncak SCr selama rawat inap jika terjadi AKI progresif
(tahap puncak).310Berdasarkan sistem stadium dan menurut hasil
Profilaksis infeksi selain SBP beberapa studi prospektif,311–317algoritma baru untuk pengelolaan AKI
Ada bukti awal bahwa pada pasien dengan Child-Pugh kelas C, pada pasien dengan sirosis telah diusulkan318(Gambar 8). Studi terbaru
pemberian norfloksasin dapat mengurangi risiko infeksi dan dapat menunjukkan bahwa pada pasien dengan sirosis, pada AKI stadium 1,
menurunkan angka kematian enam bulan. Namun, lebih banyak SCr <1,5 mg/dl dikaitkan dengan hasil yang lebih buruk daripada SCr
data diperlukan sebelum rekomendasi dapat dibuat.21 1,5 mg/dl.313.314.317Jadi, berbeda dengan sistem stadium KDIGO, telah
diusulkan untuk membedakan antara stadium 1A (SCr <1,5 mg/dl) dan
stadium 1B (SCr 1,5 mg/dl) dalam AKI stadium 1.313.314.317Perlu
Gangguan ginjal digarisbawahi bahwa kriteria KDIGO juga mencakup kriteria
Definisi dan diagnosis berdasarkan output urin dalam diagnosis AKI (Gambar 9).310Kriteria ini
Gangguan ginjal pada pasien dengan sirosis didefinisikan lebih tidak dipertimbangkan oleh konsensus International Club of Ascites
dari 30 tahun yang lalu dengan nilai SCr 1,5 mg/dl karena nilai ini (ICA) baru-baru ini karena (a) pasien ini sering mengalami oliguri
dianggap sebagai indeks GFR 40 ml/menit.32Penggunaan SCr dengan retensi natrium yang tinggi, meskipun GFR relatif normal, (b)
dalam evaluasi fungsi ginjal pada pasien dengan sirosis, memiliki mereka mungkin mengalami peningkatan keluaran urin karena
beberapa keterbatasan yang diketahui. Namun, diagnosis diuretik, dan (c) secara teratur
disfungsi ginjal pada penyakit hati masih didasarkan pada itu.32.299
Diagnosis harus didasarkan pada kategori diagnostik yang bangsal, pengumpulan urin sering tidak akurat dan selalu
berbeda termasuk penyakit ginjal kronis (CKD) dan gagal ginjal sebelum waktunya.318Namun, kriteria ini juga dapat diterapkan setiap
akut (ARF). Bila hanya berdasarkan penurunan GFR, diagnosis CKD kali pasien dengan sirosis membutuhkan kateter kandung kemih.
pada pasien sirosis masih menjadi tantangan, karena semua Definisi SCr dasar yang digunakan dalam kriteria KDIGO sangat
persamaan berbasis SCr yang telah diajukan melebih-lebihkan GFR penting karena telah diamati bahwa sekitar 25-30% episode AKI terjadi
pada pasien sirosis.300–304Dapat diasumsikan bahwa pasien dengan sebelum rawat inap, yang mewakili apa yang disebut "AKI yang
sirosis dekompensasi sering memiliki CKD yang disebabkan oleh didapat dari komunitas". Idealnya, "AKI yang didapat dari komunitas"
komorbiditas tertentu.yaitudiabetes, hipertensi arteri) dan/atau harus didiagnosis pada saat masuk rumah sakit, yang membutuhkan,
penyebab spesifik (yaituNefropati IgA, diinduksi virus menurut kriteria KDIGO, nilai SCr tertanggal dalam
Tabel 7. International Club of Ascites (ICA-AKI) definisi baru untuk diagnosis dan manajemen cedera ginjal akut pada pasien dengan sirosis.
Subjek Definisi
sCr . dasar Nilai sCr yang diperoleh dalam tiga bulan sebelumnya, jika tersedia, dapat digunakan sebagai sCr dasar. Pada pasien dengan lebih dari satu nilai dalam tiga bulan
sebelumnya, nilai yang paling dekat dengan waktu masuk ke rumah sakit harus digunakan
Pada pasien tanpa nilai sCr sebelumnya, sCr saat masuk harus digunakan sebagai dasar.
definisi dari - Peningkatan sCr 0,3 mg/dl (≥26,5akumol/L) dalam 48 jam; atau,
AKI - Persentase peningkatan sCr 50% yang diketahui, atau diduga, telah terjadi dalam tujuh hari sebelumnya
Pementasan dari - Tahap 1: peningkatan sCr 0,3 mg/dl (≥26,5akumol/L) atau peningkatan sCr 1,5 kali lipat menjadi 2 kali lipat dari nilai awal;
AKI - Tahap 2: peningkatan sCr >2 kali lipat menjadi 3 kali lipat dari baseline;
- Tahap 3: peningkatan sCr >3 kali lipat dari baseline atau sCr 4.0 mg/dl (353.6akumol/L) dengan peningkatan akut 0,3 mg/dl (≥26,5akumol/L) atau
inisiasi terapi pengganti ginjal
Kemajuan Kemajuan Regresi
dari AKI
Perkembangan AKI ke tahap yang lebih Regresi AKI ke tahap yang lebih rendah
tinggi dan/atau kebutuhan RRT
Menanggapi Tidak ada respon Respon parsial Tanggapan penuh
perlakuan
Tidak ada regresi AKI Regresi stadium AKI dengan penurunan sCr menjadi 0,3 Kembalinya sCr ke nilai dalam 0,3 mg/dl (
mg/dl (≥26,5akumol/L) di atas nilai dasar ≥26,5akumol/L) dari nilai dasar
AKI, cedera ginjal akut; sCr, kreatinin serum; RRT, terapi pengganti ginjal.
24 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
HEPATOLOGI
AKI awal#tahap 1a° AKI awal#tahap >1a°
Pemantauan ketat Penarikan diuretik (jika belum diterapkan) dan volume
Hilangkan faktor risiko (penghentian obat nefrotoksik, vasodilator, dan ekspansi dengan albumin (1 g/kg) selama 2 hari
NSAID, mengurangi/menghentikan diuretik dan -blocker, memperluas plasma
volume, obati infeksi* saat didiagnosis)
Tanggapan ?
Resolusi kegigihan Kemajuan YA TIDAK
Tutup tindak lanjut Apakah AKI memenuhi kriteria HRS?
Perawatan lebih lanjut dari
AKI memutuskan berdasarkan TIDAK YA
kasus per kasus
Spesifik
pengobatan untuk Vasokonstriktor
#
AKI pertama kali memenuhi kriteria KDIGO AKI lainnya dan albumin
fenotipe
Gambar 8. Algoritma tatalaksana AKI pada pasien sirosis (diadaptasi dari Ref.318).AKI, cedera ginjal akut; HRS, sindrom hepatorenal; NSAID, anti inflamasi nonsteroid.
Kriteria keluaran urin KDIGO = keluaran urin <0,5 ml/kg BB/jam/x 6-12 jam Tabel 8. Definisi penyakit ginjal.
Panggung Kriteria kreatinin serum Definisi Kriteria fungsional Struktural
1° Haluaran urin <0,5 ml/kg BB/hx 6-12 jam kriteria
AKI Peningkatan sCr 50% dalam tujuh hari, Tidak ada kriteria
2° Haluaran urin <0,5 ml/kg BB/hx 12 jam
atau
3° Haluaran urin <0,5 ml/kg BB/jam 24 jam atau anuria per 12 jam peningkatan sCr 0,3 mg/dl dalam dua hari
AKD GFR <60 ml/menit per 1,73 m2selama <3 bulan, atau Kerusakan ginjal
Gambar 9. Kriteria berdasarkan haluaran urin untuk diagnosis AKI (diadaptasi dari selama <3 bulan
Ref.310).AKI, cedera ginjal akut; BB, berat badan. penurunan GFR 35% selama <3 bulan, atau
peningkatan sCr 50% selama < 3 bulan
minggu terakhir sebelum masuk. Poin ini sangat penting untuk CKD GFR <60 ml/menit per 1,73 m2selama 3 bulan Kerusakan ginjal
penerapan kriteria KDIGO sehingga disarankan agar nilai SCr selama 3 bulan
dihitung bila tidak tersedia tujuh hari sebelum masuk. SCr dasar AKD, penyakit ginjal akut; AKI, cedera ginjal akut; CKD, penyakit ginjal kronis; GFR, laju
dapat dihitung dengan menerapkan rumus yang digunakan untuk filtrasi glomerulus; sCr, kreatinin serum.
menghitung estimasi GFR secara terbalik, dengan
mempertimbangkan nilai normal GFR 75 ml/menit.319
Sementara SCr diperhitungkan diterima dalam populasi umum,
tidak dapat digunakan pada pasien dengan sirosis.320Memang,
semua formula berbasis SCr melebih-lebihkan GFR sebenarnya Rekomendasi
pada pasien ini yang mengarah ke estimasi awal SCr yang terlalu
tinggi dan dengan demikian meremehkan prevalensi AKI saat - Pada pasien dengan penyakit hati, bahkan peningkatan ringan SCr
masuk.320Oleh karena itu, diusulkan agar tidak hanya nilai yang harus dipertimbangkan karena mungkin mendasari penurunan
diperoleh dalam tujuh hari terakhir, tetapi juga dalam tiga bulan GFR yang nyata.II-2;1).
terakhir dianggap sebagai nilai dasar SCr pada pasien dengan
- Langkah pertama yang harus ditangani dalam proses
sirosis (Tabel 7). Selain itu, nilai SCr yang diperoleh dalam tiga
diagnostik adalah menetapkan apakah pasien memiliki CKD,
bulan terakhir adalah acuan untuk mendefinisikan penyakit ginjal
AKD atau AKI serta tumpang tindih antara kategori diagnostik
akut (AKD), kategori gangguan ginjal ketiga, bersama dengan AKI
ini. (II-2;1).
dan CKD, yang baru-baru ini diusulkan dalam rekomendasi KDIGO.
AKD jelas merupakan kategori yang berbeda dengan hasil yang - Diagnosis CKD harus didasarkan pada GFR <60 ml/ menit/
berbeda, apakah itu terkait dengan AKI atau tidak. AKD 1,73 m2diperkirakan dengan formula berbasis SCr, dengan
didefinisikan oleh GFR <60 ml/menit/1,73 m2selama kurang dari atau tanpa, tanda-tanda kerusakan parenkim ginjal
tiga bulan, atau penurunan GFR 35% selama kurang dari tiga (kelainan proteinuria/haeamturia/ultrasonografi)
bulan, atau peningkatan SCr <50% dalam tiga bulan terakhir (Tabel setidaknya selama tiga bulan (II-2;1).
8). Namun, tidak ada data tentang dampak prognostik AKD, - Proses diagnostik harus diselesaikan dengan menentukan
dengan atau tanpa AKI, pada pasien dengan sirosis. Dengan stadium CKD, yang bergantung pada tingkat GFR, dan dengan
demikian, menunggu data ini, tampaknya lebih dibenarkan untuk menyelidiki penyebabnya. Harus disorot bahwa setiap formula
membuat diagnosis AKI pada pasien sirosis dengan peningkatan berbasis SCr melebih-lebihkan GFR pada pasien dengan sirosis
SCr 50% selama tiga bulan terakhir. Asumsi ini juga dapat (II-2, 1).
memfasilitasi diagnosis CKD tumpang tindih AKI.
Jurnal Hepatologi2018jilid xxxjxxx–xxx 25
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
- Pada pasien dengan sirosis, diagnosis AKI harus didasarkan - Penggantian volume harus digunakan sesuai dengan
pada kriteria KDIGO yang disesuaikan, dengan demikian, baik penyebab dan beratnya kehilangan cairan (II-2,1).
pada peningkatan SCr> 0,3 mg/dl dari baseline dalam 48 jam,
- Jika tidak ada penyebab yang jelas dari AKI, AKI stadium >1A atau
atau peningkatan 50% dari baseline dalam waktu tiga bulan (
AKI yang diinduksi infeksi, larutan albumin 20% harus digunakan
II-2,1).
dengan dosis 1 g albumin/kg berat badan (dengan maksimum 100
- Stadium AKI harus didasarkan pada sistem stadium KDIGO g albumin) untuk dua orang. Hari-hari yang berurutan (III,1).
yang disesuaikan, sehingga membedakan dalam AKI stadium
- Pada pasien dengan AKI dan asites tegang, parasentesis
1, antara AKI stadium 1A dan AKI stadium 1B menurut nilai SCr
terapeutik harus dikaitkan dengan infus albumin bahkan
<1,5 atau 1,5 mg/dl, masing-masing (II-2,1).
ketika volume cairan asketis yang rendah dikeluarkan (III,1).
Faktor pencetus
Infeksi, diuresis berlebihan yang diinduksi diuretik, perdarahan GI, Jenis AKI
parasentesis terapeutik tanpa ekspansi volume yang memadai, obat- Semua jenis AKI dapat terjadi pada pasien sirosis, yaitu AKI
obatan nefrotoksik, dan NSAID adalah faktor pencetus umum lainnya prerenal, HRS-AKI, AKI intrarenal atau intrinsik, dan AKI post-renal.
dari AKI pada pasien dengan sirosis.20.242.306Nefrotoksisitas agen Penyebab paling umum dari AKI pada pasien rawat inap dengan
kontras masih diperdebatkan pada pasien dengan sirosis321tetapi sirosis dekompensasi adalah pra-ginjal, terhitung sekitar 68% dari
pencitraan kontras harus dilakukan dengan hati-hati, terutama pada kasus.306.327.328Intrarenal-AKI terutama diwakili oleh nekrosis
sirosis dekompensasi atau pada pasien dengan CKD yang diketahui. tubular akut (ATN).306Akhirnya, AKI pasca-ginjal jarang terjadi pada
Akhirnya, peningkatan tekanan intra-abdomen terkait dengan asites sirosis dekompensasi.328
tegang dapat menyebabkan AKI, dengan meningkatkan tekanan vena Mempertimbangkan bahwa sebagian besar kasus AKI pra-ginjal
ginjal.322–324 diselesaikan dengan ekspansi volume dan bahwa AKI pasca-ginjal
jarang terjadi, poin kuncinya adalah untuk membedakan HRS-AKI dari
Pengelolaan ATN. Seperti yang dijelaskan dalam bagian "sindrom hepatorenal",
Penyebab AKI harus diselidiki sesegera mungkin, untuk mencegah konsep bahwa HRS hanya cedera fungsional telah ditentang selama
perkembangan AKI. Namun, meskipun tidak ada penyebab pasti dekade terakhir dan, dengan demikian, definisi HRS mungkin harus
AKI yang diketahui, manajemen harus segera dimulai sesuai direvisi. Selain itu, karena biopsi ginjal jarang dilakukan dalam
dengan tahap awal (Gambar 2.). Terlepas dari stadiumnya, diuretik pengaturan AKI dalam praktik klinis, perbedaan antara HRS-AKI dan
harus dihentikan. Demikian pula, bahkan jika ada data ATN sulit. Baru-baru ini, biomarker baru telah muncul dalam
kontroversial, beta-blocker harus dihentikan.168 pengaturan ini dan neutrofil gelatinase terkait lipocalin (NGAL) urin
Faktor pencetus lain dari AKI harus diidentifikasi dan diobati, adalah yang paling menjanjikan. Memang, beberapa penelitian telah
termasuk skrining dan pengobatan infeksi, ekspansi volume bila menunjukkan bahwa NGAL urin, penanda kerusakan tubulus, dapat
sesuai, dan penghentian semua obat nefrotoksik, seperti membantu menentukan jenis AKI.329–335
vasodilator atau NSAID.318Penggantian volume harus digunakan Namun, nilai cut-off sangat berbeda menurut seri, ada tumpang
sesuai dengan penyebab dan tingkat keparahan kehilangan tindih antara berbagai jenis AKI dan harus disorot bahwa tidak ada
cairan. Pasien dengan diare atau diuresis berlebihan harus diobati penelitian yang mengkonfirmasi diagnosis dengan referensi biopsi
dengan kristaloid, sedangkan pasien dengan perdarahan GI akut ginjal. Diagnosis berdasarkan kombinasi beberapa biomarker
harus diberikan sel darah merah untuk mempertahankan kadar mungkin menarik tetapi perlu lebih lanjut
hemoglobin antara 7-9 g/dl.325Pada pasien dengan AKI dan asites evaluasi.329.330.332–334
tegang, parasentesis terapeutik harus dikaitkan dengan infus
albumin karena meningkatkan fungsi ginjal.326Jika tidak ada
penyebab yang jelas dan stadium AKI >1A, larutan albumin 20% Rekomendasi
dengan dosis 1 g albumin/kg berat badan (dengan maksimum 100
g albumin) selama dua hari berturut-turut harus diberikan.307 - Semua jenis AKI dapat terjadi pada pasien sirosis, yaitu
Semua pilihan terapi lainnya, terutama terapi penggantian ginjal (renal pre-renal, HRS, intrinsik, khususnya ATN, dan post-renal.
replacement therapy/RRT) dan transplantasi ginjal akan dibahas pada Oleh karena itu, penting untuk membedakan di antara
bagian yang didedikasikan untuk pengelolaan HRS-AKI. mereka (II-2,1).
- Diagnosis HRS-AKI didasarkan pada kriteria ICA yang
direvisi. Karena biopsi ginjal jarang dilakukan dalam
Rekomendasi
pengaturan AKI, biomarker harus diterapkan Dalam
praktik klinis di antara berbagai biomarker hingga saat ini,
- Ketika diagnosis AKI dibuat, penyebabnya harus diselidiki NGAL urin dapat digunakan untuk membedakan antara
sesegera mungkin untuk mencegah perkembangan AKI. ATN dan HRS (II-2;2).
Bahkan jika tidak ada penyebab yang jelas, manajemen
harus segera dimulai. Perhatian maksimal dalam skrining
dan pengobatan infeksi harus dilakukan (II-2,1). Prognosa
Pada pasien dengan sirosis dekompensasi, AKI memiliki dampak negatif
- Diuretik dan/atau beta-blocker serta obat lain yang dapat pada kelangsungan hidup di rumah sakit baik pada tahap awal,314
dikaitkan dengan terjadinya AKI seperti vasodilator, NSAID atau tahap puncak.313.317Bahkan episode sementara AKI dikaitkan dengan
dan obat nefrotoksik harus segera dihentikan (II-2,1). dampak negatif pada kelangsungan hidup jangka menengah.315
Namun demikian, klasifikasi prognostik yang lebih komprehensif
26 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
HEPATOLOGI
juga mempertimbangkan kegagalan organ ekstra-ginjal jauh lebih mempromosikan kerusakan tubulus langsung terkait garam empedu.
akurat daripada kriteria KDIGO untuk prognosis pada pasien ini. 350,351Semua temuan ini menunjukkan bahwa patofisiologi AKI, dan
Akhirnya, melihat data pada populasi umum, harus disoroti bahwa khususnya HRS-AKI, pada pasien dengan sirosis dekompensasi
risiko mengembangkan CKD lebih tinggi pada pasien dengan tampaknya lebih kompleks daripada hipotesis sebelumnya,
episode AKI yang parah atau berulang.336Karena pasien dengan mendukung konsep bahwa AKI-HRS tidak murni fungsional.
sirosis dekompensasi cenderung sering mengalami episode AKI,
dapat diperkirakan bahwa mereka berisiko lebih tinggi terkena Pengelolaan
CKD. Penatalaksanaan AKI non-spesifik seperti yang telah dijelaskan
sebelumnya. Oleh karena itu, pada bagian ini akan dibahas terapi
Sindrom hepatorenal
obat, TIPS, RRT, LT dan transplantasi hati dan ginjal secara
Pengertian, Diagnosis dan Klasifikasi
simultan (SLK).
Untuk waktu yang lama, HRS telah didefinisikan sebagai "gagal ginjal
fungsional yang disebabkan oleh vasokonstriksi intrarenal yang terjadi
Terapi obat.Setelah diagnosis HRS-AKI dibuat, pasien harus segera
pada pasien dengan penyakit hati stadium akhir serta pada pasien
menerima obat vasokonstriksi, yang berhubungan dengan albumin.
dengan gagal hati akut atau hepatitis alkoholik".32,307Beberapa data
Rasional penggunaan vasokonstriktor adalah untuk melawan
menantang definisi HRS ini serta klasifikasi pada tipe 1 dan tipe 2.
vasodilatasi arteri splanknik, meningkatkan perfusi ginjal.352Terlipresin,
Pertama, seperti dijelaskan di bawah, patogenesis HRS mencakup
analog vasopresin, adalah yang paling umum digunakan. Kemanjuran
perubahan hemodinamik dan inflamasi. Kedua, tidak adanya
terlipressin plus albumin dalam pengobatan HRS telah dibuktikan
kerusakan parenkim ginjal, yang menentukan sifat fungsional, tidak
dalam banyak penelitian.353–360Dalam studi terbaru, tingkat respons
pernah dibuktikan dengan biopsi ginjal.337.338Tidak adanya proteinuria
(respon lengkap atau sebagian) terhadap pengobatan ini berkisar dari
dan/atau hematuria yang signifikan tidak mengesampingkan lesi
64 hingga 76%, dengan respons lengkap, dari 46 hingga 56%.358–360
ginjal, terutama lesi tubulus dan interstisial.307Selain itu, penelitian
Tingkat respons ini sekarang harus dievaluasi sesuai dengan definisi
yang menilai biomarker ginjal baru telah menunjukkan bahwa
baru respons dalam HRS-AKI yang baru-baru ini diusulkan oleh ICA (
kerusakan tubulus dapat terjadi pada pasien dengan HRS-AKI ketika
Tabel 7). Dalam dua meta-analisis terlipressin plus albumin terbukti
HRS didiagnosis menurut kriteria tradisional.328–330,332Akhirnya, perlu
meningkatkan tidak hanya fungsi ginjal tetapi juga kelangsungan
dicatat bahwa HRS-AKI dapat terjadi pada pasien dengan CKD yang
hidup jangka pendek pada pasien dengan HRS.361.362Terlipressin
mendasarinya. Tipe 1 dan tipe 2 secara historis ditentukan
awalnya diusulkan untuk diberikan melalui bolus iv dengan dosis awal
berdasarkan peningkatan kerangka waktu SCr.32,307Dalam klasifikasi
0,5-1 mg setiap 4-6 jam, secara progresif ditingkatkan hingga
yang direvisi baru-baru ini, HRS tipe 1 sekarang sesuai dengan HRS-
maksimum 2 mg setiap 4-6 jam dalam kasus penurunan SCr awal <
AKI.318Akibatnya, HRS tipe 2 sekarang harus mencakup gangguan
25%.353–358Menambahkan albumin ke terlipressin lebih efektif daripada
ginjal yang memenuhi kriteria HRS tetapi bukan AKI, yaitu HRS non-AKI
terlipressin saja.354Satu penjelasan yang mungkin adalah bahwa
(NAKI), dan hanya HRS-CKD seperti yang diusulkan sebelumnya.339
albumin, dengan meningkatkan volemia, dapat melawan penurunan
curah jantung yang berhubungan dengan HRS192tetapi juga oleh
terlipresin.363Selain itu, sifat antioksidan dan anti-inflamasi albumin
Patofisiologi mungkin memiliki efek menguntungkan.364Dosis albumin dalam
Menurut teori baru yang telah dikembangkan tentang patofisiologi pengobatan HRS belum ditetapkan dengan baik. Studi telah
sirosis dekompensasi,5pandangan tentang HRS telah berubah dalam menyarankan untuk menyesuaikan dosis sesuai dengan tingkat
beberapa tahun terakhir, bergerak dari gagasan bahwa itu hanya tekanan vena sentral (CVP), tetapi ada bukti bahwa CVP tidak akurat
terkait dengan hipoperfusi ginjal karena disfungsi makrosirkulasi (yaitu untuk mengelola ekspansi volume dan untuk menilai curah jantung
vasodilatasi arteri splanknik dan penurunan curah jantung).192,338Teori pada pasien dengan sirosis. Sebaliknya, CVP dapat membantu untuk
baru adalah bahwa peningkatan kadar sitokin dan kemokin pro- mencegah kelebihan beban sirkulasi. Albumin telah digunakan secara
inflamasi yang bersirkulasi340.341dapat menjalankan peran yang relevan intravena dengan dosis rata-rata 20-40 g/hari. Pengobatan harus
langsung dalam pengembangan HRS. Sitokin tersebut telah dikaitkan dipertahankan sampai respon lengkap (SCr di bawah 1,5 mg/dl) atau
dengan gangguan ginjal pada pasien dan pada model hewan sirosis maksimal 14 hari baik dalam kasus respon parsial (penurunan SCr 50
dengan infeksi.342–345Beranjak dari konsep bahwa AKI dan HRS-AKI dengan nilai akhir masih lebih tinggi dari 1,5 mg/dl) atau dalam kasus
sering dipicu oleh infeksi bakteri, hipotesis baru tentang patogenesis dari non-respon. Baru-baru ini, terus menerus
AKI yang diinduksi sepsis juga harus dipertimbangkan.346–348Teori ini
mengusulkan bahwa interaksi sinergis dari peradangan dan disfungsi iv infus terlipressin dengan dosis awal 2 mg/hari diusulkan,359.365
mikrovaskular bertanggung jawab atas amplifikasi sinyal yang menunjukkan tingkat respon yang sama tetapi efek samping yang
diberikan PAMP dan DAMP pada sel tubulus epitel proksimal. lebih rendah daripada pemberian obat dengan bolus iv.360Memang,
Pengenalan sinyal ini dan penyebaran selanjutnya ke semua sel epitel terlipresin, ketika diberikan melalui infus iv terus menerus, memiliki
tubulus proksimal lainnya menyebabkan penurunan regulasi efek penurunan yang lebih stabil pada tekanan portal, bahkan ketika
metabolik yang dimediasi mitokondria dan prioritas ulang fungsi sel digunakan pada dosis yang lebih rendah daripada yang diberikan oleh
untuk mendukung proses kelangsungan hidup di atas segalanya.349 bolus iv.360Efek samping terlipresin yang paling umum adalah diare,
Fungsi yang dikorbankan termasuk penyerapan di sisi lumen natrium sakit perut, kelebihan beban sirkulasi dan komplikasi iskemik
dan klorida. Peningkatan konsekuen pengiriman natrium klorida ke kardiovaskular yang telah dilaporkan pada hingga 45-46% pasien
makula densa memicu aktivasi intrarenal lebih lanjut dari RAAS dan ketika obat diberikan dengan bolus iv.360Tingkat penghentian karena
dengan demikian menurunkan GFR. Akhirnya, kolestasis parah efek samping, terutama kardiovaskular, adalah sekitar 20%.360Oleh
selanjutnya dapat merusak fungsi ginjal dengan memperburuk karena itu, skrining klinis yang cermat termasuk elektrokardiogram
peradangan dan/atau disfungsi makrosirkulasi, atau dengan dianjurkan pada semua pasien sebelum memulai pengobatan. Pasien
dapat dirawat di bangsal biasa tetapi keputusan untuk pindah ke
tingkat yang lebih tinggi
Jurnal Hepatologi2018jilid xxxjxxx–xxx 27
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
perawatan harus berdasarkan kasus. HRS berulang pada
responden, setelah akhir pengobatan, telah dilaporkan hingga - Larutan albumin (20%) harus digunakan dengan dosis 20–40 g/
20% kasus. Pengobatan ulang biasanya efektif, namun, dalam hari. Idealnya, selain secara rutin memantau pasien dengan
beberapa kasus, kekambuhan terus menerus terjadi, sehingga HRS-AKI, pengukuran CVP serial atau pengukuran lain untuk
pengobatan jangka panjang dengan terlipressin plus albumin dan menilai volume darah sentral, dapat membantu mencegah
rawat inap jangka panjang diperlukan.366Kemungkinan merawat kelebihan beban sirkulasi dengan mengoptimalkan
beberapa pasien ini di luar rumah sakit baru-baru ini telah keseimbangan cairan dan membantu mentitrasi dosis
diusulkan367tetapi bahkan jika menjanjikan, studi lebih lanjut albumin.II-2;1).
diperlukan. Obat vasokonstriksi lainnya termasuk noradrenalin iv
- Noradrenalin dapat menjadi alternatif terlipresin. Namun,
dan midodrine oral ditambah oktretid subkutan atau iv, keduanya
informasi yang tersedia terbatas (saya;2).
dalam kombinasi dengan albumin. Noradrenalin, yang diberikan
melalui infus iv kontinu dengan dosis 0,5–3 mg/jam, telah terbukti - Berbeda dengan terlipressin, penggunaan noradrenalin
sama efektifnya dengan terlipresin dalam hal peningkatan selalu membutuhkan jalur vena sentral dan, di beberapa
tekanan arteri rata-rata, pemulihan gangguan ginjal, dan negara, pemindahan pasien ke ICU. Midodrine plus
kelangsungan hidup satu bulan.368–371Namun, jumlah pasien yang octreotide dapat menjadi pilihan hanya ketika terlipressin
diobati dengan noradrenalin tetap terlalu kecil untuk memastikan atau noradrenalin tidak tersedia, tetapi kemanjurannya
kemanjurannya secara definitif. Selain itu, berbeda dengan jauh lebih rendah daripada terlipressin (saya;1).
terlipressin, penggunaan noradrenalin selalu membutuhkan jalur - Menurut definisi baru HRS-AKI, respons lengkap terhadap
vena sentral dan, di sebagian besar negara, pemindahan pasien ke pengobatan harus ditentukan oleh SCr akhir dalam 0,3
unit perawatan intensif (ICU). Kombinasi midodrine plus mg/dl (26,5akumol/L) dari nilai awal, sedangkan respons
octreotide, digunakan di negara-negara di mana terlipressin parsial harus ditentukan dengan regresi tahap AKI ke SCr
belum tersedia,372telah terbukti jauh kurang efektif daripada akhir 0,3 mg/dl (26,5
terlipressin dalam pengobatan tipe 1 HRS dalam RCT baru-baru akumol/L) dari nilai dasar (III;1).
ini.359Vasokonstriktor, khususnya terlipressin, dalam hubungannya
dengan albumin, juga telah diusulkan dalam pengobatan HRS tipe - Efek samping yang berhubungan dengan terlipressin atau
2. Perawatan telah terbukti efektif dalam banyak kasus, tetapi noradrenalin termasuk kejadian iskemik dan kardiovaskular. Oleh
sayangnya, kekambuhan setelah penghentian pengobatan adalah karena itu, pemeriksaan klinis yang cermat termasuk
hal yang biasa. Selain itu, ada data kontroversial tentang dampak elektrokardiogram dianjurkan sebelum memulai perawatan. Pasien
pengobatan ini pada hasil, terutama pada kandidat untuk LT.373.374 dapat dirawat di bangsal biasa, tetapi keputusan untuk pindah ke
Ini mungkin, setidaknya sebagian, karena definisi suboptimal HRS perawatan ketergantungan yang lebih tinggi harus berdasarkan
tipe 2, seperti yang dibahas sebelumnya. Faktor yang paling kasus. Untuk durasi pengobatan, penting untuk memantau pasien
relevan yang dapat mengganggu respon terhadap vasokonstriktor secara ketat. Menurut jenis dan tingkat keparahan efek samping,
adalah: a) nilai dasar SCr, b) derajat inflamasi dan c) derajat pengobatan harus diubah atau dihentikan (saya;1).
kolestasis.375–377Temuan bahwa semakin tinggi nilai dasar SCr, - Dalam kasus kekambuhan HRS-AKI setelah penghentian
semakin rendah tingkat respons terhadap terlipresin plus pengobatan, terapi berulang harus diberikan (saya;1).
albumin,375mungkin mencerminkan adanya kerusakan parenkim
- Terlipressin plus albumin juga efektif dalam pengobatan
ginjal337dan merupakan salah satu alasan utama di balik
SHR di luar kriteria AKI (HRS-NAKI), yang sebelumnya
penerapan kriteria KDIGO untuk definisi AKI pada pasien dengan
dikenal sebagai HRS tipe II. Sayangnya, kekambuhan
sirosis, dan pengenalan algoritma baru untuk pengelolaannya.
setelah penghentian pengobatan adalah norma, dan ada
Mengenai peradangan, baru-baru ini ditunjukkan bahwa, untuk
data kontroversial tentang dampak pengobatan pada hasil
nilai SCr awal yang sama, tingkat respons terkait dengan jumlah
klinis jangka panjang, terutama dari perspektif LT. Dengan
kegagalan organ ekstra-ginjal.376
demikian, vasokonstriktor dan albumin tidak
direkomendasikan dalam skenario klinis ini (saya;1).
Rekomendasi
Pintasan portosistemik intrahepatik transjugular .Penggunaan TIPS
- Vasokonstriktor dan albumin direkomendasikan pada semua dapat meningkatkan fungsi ginjal pada pasien dengan HRS tipe 1.378.379
pasien yang memenuhi definisi stadium AKI-HRS saat ini Namun, penerapan TIPS dalam pengaturan klinis ini biasanya sangat
> 1A, harus segera diobati dengan vasokonstriktor dan terbatas karena, pada kebanyakan pasien, TIPS dikontraindikasikan
albumin (III;1). karena tingkat gagal hati yang parah. TIPS telah dipelajari pada pasien
dengan HRS tipe 2380dan dalam pengelolaan asites refrakter, sering
- Terlipressin plus albumin harus dipertimbangkan sebagai dikaitkan dengan HRS tipe 2. Pada pasien ini, TIPS telah terbukti
pilihan terapi lini pertama untuk pengobatan HRS-AKI. meningkatkan fungsi ginjal.95.379
Telipressin dapat digunakan dengan bolus iv dengan dosis
awal 1 mg setiap 4-6 jam. Namun, pemberian terlipressin
Terapi pengganti ginjal .Terapi penggantian ginjal harus
melalui infus iv kontinu pada dosis awal 2 mg/hari
dipertimbangkan dalam pengelolaan AKI, apapun jenisnya. Sejauh
memungkinkan untuk mengurangi dosis harian global obat
HRS-AKI, itu harus dipertimbangkan pada non-responder terhadap
dan, dengan demikian, tingkat efek sampingnya. Dalam kasus
vasokonstriktor. RRT juga harus dipertimbangkan pada pasien dengan
non-respons (penurunan SCr <25% dari nilai puncak), setelah
penyakit ginjal stadium akhir. Indikasi RRT sama pada pasien dengan
dua hari, dosis terlipressin harus ditingkatkan secara bertahap
sirosis seperti pada populasi umum termasuk: ketidakseimbangan
hingga maksimum 12 mg / hari (saya;1).
elektrolit atau asam basa yang parah dan/atau refrakter,
28 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
HEPATOLOGI
kelebihan volume yang parah atau refrakter, dan/atau azotemia simtomatik. hampir 50%, diperlukan kebijakan alokasi prioritas khusus untuk
Namun, data yang dipublikasikan tentang RRT pada pasien dengan sirosis masih pasien ini. Ini dapat dilakukan dengan terus mempertimbangkan
sedikit, dengan efek kontroversial pada kelangsungan hidup.381.382 skor MELD dan/atau MELD-Na dasar394daripada selama atau
Telah disebutkan bahwa indikasi untuk RRT tergantung pada perspektif LT. setelah akhir pengobatan, atau dengan memberikan pengecualian
Telah dinyatakan bahwa RRT dapat dipertimbangkan pada pasien yang untuk skor MELD.395
merupakan kandidat untuk LT, sedangkan, sebaliknya, keputusan untuk
memulai RRT pada non-kandidat harus dilakukan secara individual untuk
menghindari kesia-siaan.20Namun, baru-baru ini diamati bahwa pasien Rekomendasi
sirosis hati yang sakit kritis yang membutuhkan RRT memiliki mortalitas
yang sangat tinggi terlepas dari pilihan LT. Dengan demikian, RRT dan - Tidak ada data yang cukup untuk mengadvokasi TIPS pada HRS-AKI
pengobatan di ICU tidak boleh terbatas pada kandidat LT tetapi harus tetapi dapat disarankan pada pasien tertentu dengan HRS-NAKI
didasarkan pada tingkat keparahan penyakit masing-masing.383Oleh karena (II-2;2).
itu, stratifikasi risiko berulang diperlukan selama pengobatan, dibantu oleh
- LT adalah pilihan terapi terbaik untuk pasien dengan HRS
skor prognostik selain penilaian klinis dan pasien.0harapan.383Waktu yang
terlepas dari respon terhadap terapi obat (saya;1).
ideal untuk memulai RRT belum ditentukan pada pasien dengan sirosis.
Namun, data AKI pada pasien dengan gagal hati akut serta pada pasien - Keputusan untuk memulai RRT harus didasarkan pada tingkat
sakit kritis tanpa penyakit hati menunjukkan bahwa RRT dini meningkatkan keparahan penyakit individu (saya;2).
kelangsungan hidup.384–386Baik hemodialisis atau terapi penggantian ginjal
- Indikasi untuk transplantasi hati-ginjal masih kontroversial.
terus menerus (Continuous Renal Replacement Therapy/CRRT), telah
Prosedur ini harus dipertimbangkan pada pasien dengan
digunakan pada pasien dengan sirosis. Meskipun bukti yang tersedia,387
CKD yang signifikan atau dengan AKI berkelanjutan
CRRT mungkin ditoleransi lebih baik, memberikan stabilitas kardiovaskular
termasuk HRS-AKI tanpa respon terhadap terapi obat.
yang lebih besar dan memungkinkan koreksi hiponatremia berat atau
(II-2;1).
refrakter yang lebih lambat daripada hemodialisis.
Pencegahan gejala hepatorenal
Sistem pendukung hati .Dalam dua studi terkontrol, baik yang
Pencegahan HRS-AKI, seperti halnya penyebab AKI lainnya, didasarkan
disebut sistem pendukung hati buatan, baik sistem resirkulasi
pada penggunaan albumin pada pasien yang mengembangkan SBP.272
adsorben molekuler (MARS-) atau Prometheus-, menunjukkan efek
dan pencegahan SBP menggunakan norfloxacin,276seperti yang
menguntungkan yang menjanjikan pada pasien dengan HRS tipe
dibahas sebelumnya. Selain itu, penggunaan pentoksifilin dapat
1, tetapi harus diselidiki lebih lanjut.388.389
menurunkan kejadian gagal ginjal pada pasien dengan sirosis27dan
HRS tipe 1 serta kematian pada pasien dengan hepatitis alkoholik
Transplantasi hati dan transplantasi hati-ginjal simultan .Pilihan
berat.396Namun, makalah terbaru tidak mengkonfirmasi ini
terapi terbaik pada pasien dengan HRS adalah LT.390
hasil397.398dan studi lebih lanjut diperlukan.
Namun, beberapa penelitian menunjukkan bahwa SCr setelah LT lebih
tinggi pada pasien yang ditransplantasikan dengan HRS, dibandingkan
dengan mereka yang tidak memiliki HRS pada saat LT. Selain itu, Rekomendasi
keberadaan HRS pada saat LT berdampak negatif terhadap
kelangsungan hidup setelah LT.391Pengobatan HRS tipe 2 sebelum LT
- Albumin (1,5 g/kg saat diagnosis dan 1 g/kg pada hari ketiga) harus
telah memberikan hasil yang bertentangan pada hasil klinis setelah LT
diberikan pada pasien dengan SBP untuk mencegah AKI (saya;1).
373.374dan dengan demikian, membutuhkan penyelidikan lebih lanjut.
SLK dapat diindikasikan pada pasien dengan sirosis dan PGK pada - Norfloxacin (400mg/hari) harus diberikan sebagai profilaksis SBP
kondisi berikut: a) GFR diperkirakan (menggunakan persamaan untuk mencegah HRS-AKI (saya;1).
MDRD6) 40 ml/menit atau GFR diukur dengan bersihan iotalamat 30
ml/menit, b) proteinuria 2 ga hari, c ) biopsi ginjal menunjukkan >30%
glomerulosklerosis global atau >30% fibrosis interstisial, atau d) Gagal hati akut-kronis
penyakit metabolik bawaan. SLK juga diindikasikan pada pasien Definisi dan patofisiologi
dengan sirosis dan AKI berkelanjutan terlepas dari jenisnya, termasuk Sejak studi CANONIC, studi observasional internasional besar pertama
HRS-AKI ketika refrakter terhadap terapi obat, dalam kondisi berikut: a) yang mencirikan sindrom ACLF,3sejumlah besar publikasi telah
AKI pada RRT selama 4 minggu atau b) perkiraan GFR 35 ml/menit atau menggambarkan hubungan sindrom ini dengan pendekatan klinis,
diukur GFR 25 ml/menit 4 minggu.392Di luar dua kondisi ini, pada diagnostik dan terapeutik yang berbeda. ACLF terjadi pada 30% pasien
kandidat dengan prioritas tinggi untuk LT karena skor MELD yang yang dirawat3.399dan pada 25% pasien rawat jalan,400dan merupakan
tinggi, opsi SLK dapat dipertimbangkan dengan adanya faktor risiko penyebab utama kematian pada sirosis, dengan angka kematian
untuk CKD yang tidak terdiagnosis (diabetes, hipertensi, pencitraan sekitar 50%.400Meskipun ada perdebatan yang sedang berlangsung
ginjal abnormal dan proteinuria> 2 g /hari).392Pengembangan mengenai definisi ACLF,401–405konsep pengembangan ACLF serupa di
biomarker baru fibrosis ginjal, ciri umum dan ireversibel CKD, juga berbagai benua dan sistem kesehatan. Ada kesepakatan bahwa ACLF
menjanjikan dalam konteks ini.393 bukan hanya dekompensasi sirosis hati, tetapi sindrom yang berbeda.
Mengenai alokasi prioritas pasien HRS-AKI ke dalam daftar tunggu, 406Alasannya adalah bahwa ACLF didefinisikan sebagai kegagalan
beberapa aturan harus diterapkan jika terjadi respons terhadap terapi obat. multi-organ dan memiliki mortalitas jangka pendek yang lebih tinggi
Faktanya, dengan menurunkan SCr dan meningkatkan konsentrasi natrium daripada "dekompensasi sederhana" pada sirosis.3.401.406Risiko
serum, pengobatan dapat secara signifikan menurunkan skor MELD dan berkembangnya ACLF lebih tinggi pada pasien rawat jalan dengan
MELD-Na, berpotensi menunda LT. Mempertimbangkan bahwa tingkat penyakit hati lanjut sesuai dengan adanya asites, arteri rata-rata
kelangsungan hidup pada responden pada tiga bulan rendah
Jurnal Hepatologi2018jilid xxxjxxx–xxx 29
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
Kotak 1. Skor Dekompensasi Akut CLIF-C (Ref.407). ing dengan definisi Asosiasi Asia Pasifik untuk Studi Hati (APASL).
402Namun, saat ini ada bukti bahwa infeksi bakteri terutama
Skor Dekompensasi Akut CLIF-C
terlibat dalam pengembangan kegagalan organ dan dengan
10 x [0,03 x Usia + 0,66 x Ln(Kreatinin) + 1,71 x Ln(INR) + demikian ACLF di Asia juga.415.416Di negara-negara Barat, infeksi
0,88 x Ln(WBC) 0,05 x Natrium + 8] bakteri merupakan kejadian pencetus pada sepertiga pasien yang
dirawat dengan ACLF dan pada dua pertiga pasien yang
Usia di tahun ini; kreatinin dalam mg/dl; WBC (jumlah darah putih) dalam 109sel/L; natrium dalam mmol/L
mengalami ACLF selama masa tindak lanjut.3.409.412.413Berdasarkan
data ini, intervensi terapeutik preventif dan dini untuk pengobatan
infeksi sangat penting untuk mencegah perkembangan ACLF.
tekanan darah tinggi atau anemia dan dengan skor MELD yang tinggi. Peran infeksi bakteri sebagai pemicu DA dan perkembangan
400ACLF berkembang dengan latar belakang dekompensasi akut (AD) kegagalan organ telah dibahas.
sirosis, tetapi sejumlah besar pasien (-40%) yang dirawat di rumah
sakit mengalami ACLF pada episode pertama AD penyakit hati mereka.
3Dengan demikian, adanya DA merupakan gambaran klinis yang
Asupan atau pesta alkohol aktif
penting untuk diagnosis ACLF.3.401.406Konsorsium EASL-CLIF telah
Penyakit hati alkoholik adalah yang paling umum pada pasien
mengusulkan dan memvalidasi skor prognostik (skor CLIF-C AD) untuk
dengan AD dan ACLF dalam studi CANONIC, serta dalam laporan
pasien dengan AD yang tidak berkembang menjadi ACLF407Skor CLIF-C
terbaru dari India.415–417Menariknya, alkoholisme aktif dan pesta
AD (Kotak 1) terbukti lebih akurat untuk memprediksi hasil pada pasien
alkohol tidak hanya merupakan pemicu utama pada pasien ini,
ini daripada skor MELD atau MELD-Na.407
tetapi menyebabkan sindrom yang lebih parah daripada pemicu
Setelah berkembang, ACLF ditandai dengan disfungsi dan/atau
lain pada pasien sirosis alkoholik tanpa alkoholisme aktif berat.3
kegagalan organ hati dan ekstrahepatik, inflamasi sistemik yang
Peran dan mekanisme alkoholisme aktif perlu diteliti lebih lanjut,
sangat aktif, dan mortalitas 28 hari yang tinggi.3,12Respon inflamasi
terutama mengenai pencegahan dan pengobatan.
yang luar biasa dan menghancurkan adalah mekanisme patogen
utama dalam perkembangan ACLF, mungkin menjelaskan mengapa
Reaktivasi dan hepatitis virus yang tumpang tindih
ACLF sering terjadi pada pasien yang lebih muda.3.401.406.408
Reaktivasi HBV pada pasien dengan sirosis adalah peristiwa
Pemicu ACLF dan respons inflamasi ini tidak dapat diidentifikasi
pencetus utama pada populasi Asia non-Kaukasia,413,415
pada 40-50% pasien dalam studi CANONIC,3
terjadi sebagian besar pada genotipe B dan D, dan pasien
yang mungkin berhubungan dengan predisposisi genetik,
hepatitis B antigen positif. Menariknya, HAV dan HEV yang
hipertensi portal berat atau faktor lain yang mempengaruhi
ditumpangkan juga dapat memicu ACLF pada 14-18%.414.416
pasien untuk berkembang menjadi AD dan ACLF.409Namun,
Menurut pengalaman Barat, ini adalah penyebab yang tidak biasa.
identifikasi kejadian pencetus AD sangat penting untuk mencegah
3,413Namun, peran HEV mungkin telah diabaikan, dan mungkin
dan mengelola ACLF.410.411
menjadi lebih penting sekarang karena kemajuan diagnostik dan
peningkatan kesadaran.3,418Pengenalan dan pengobatan yang
Peristiwa presipitasi
tepat waktu dari kejadian pencetus dapat mencegah ACLF dan
Peristiwa pencetus bervariasi antara populasi yang berbeda,
meningkatkan hasil pada pasien ini.
wilayah geografis dan etiologi. Sementara di negara-negara Barat
(Eropa, Amerika Utara dan Amerika Latin) infeksi bakteri, diikuti
Gambaran klinis dan diagnostik ACLF
oleh asupan alkohol aktif atau pesta makan adalah peristiwa
Seperti yang telah dibahas sebelumnya, kegagalan organ pada
pencetus utama,3.412.413di negara-negara Timur (Asia, wilayah
sirosis DA merupakan dasar diagnosis ACLF. Namun, dalam studi
Pasifik) eksaserbasi hepatitis B, diikuti oleh alkohol atau infeksi
CANONIC keberadaan dan penilaian ACLF didasarkan pada
bakteri adalah penyebab utama perkembangan AD dan ACLF.414–
kematian dan hubungan independen disfungsi/kegagalan organ
416Tetapi ada beberapa gangguan lain yang dapat menyebabkan
dengan kematian, yang dipilih menjadi 15% pada 28 hari.3
ACLF, seperti infeksi virus hepatotropik (terutama HAV, HEV), DILI,
Kegagalan organ didefinisikan berdasarkan skor penilaian
perdarahan GI, disfungsi peredaran darah pada situasi yang
kegagalan organ sekuensial (SOFA), yang disesuaikan dengan
berbeda (misalnyaoperasi, LVP tanpa albumin). Oleh karena itu,
pasien dengan sirosis, skor CLIF SOFA (Tabel 9). Namun, dua organ
secara umum faktor pencetus dapat dibedakan menjadi tiga
mendapat perhatian khusus, ginjal dan otak.3
kategori utama, cedera hepatotoksik (asupan alkohol aktif atau
Faktanya, telah diamati bahwa bahkan disfungsi ginjal atau otak ringan
pesta, DILI), gangguan imunologis (bakat hepatitis virus atau
dengan adanya kegagalan organ lain, dikaitkan dengan mortalitas
autoimun, infeksi bakteri, jamur dan virus, flu biasa, infeksi
jangka pendek yang signifikan dan oleh karena itu menentukan
subklinis,dll.) dan gangguan hemodinamik setelah prosedur
adanya ACLF. Dengan demikian, pasien dengan gagal ginjal, yang
(perdarahan, pembedahan, LVP).
didefinisikan sebagai kreatinin 2 mg/dl, diklasifikasikan sebagai ACLF
grade Ia sedangkan pasien dengan gagal organ non-ginjal dan non-
serebral dikombinasikan dengan disfungsi ginjal ringan (kreatinin
Infeksi bakteri antara 1,5 dan 1,9 mg/dl). ) dan/atau ensefalopati hepatik derajat I dan
Secara keseluruhan, faktor pencetus utama ACLF adalah infeksi II, serta mereka dengan gagal otak yang dikombinasikan dengan
bakteri yang mencakup 30-57% kasus.409.410Pentingnya infeksi disfungsi ginjal ringan diklasifikasikan sebagai ACLF derajat Ib (Tabel
bakteri untuk perkembangan kegagalan organ dan ACLF juga 10).3Setelah itu, pasien dengan dua kegagalan organ diklasifikasikan
digarisbawahi oleh penelitian North American Consortium for End- sebagai ACLF grade II, dan memiliki angka kematian 28 hari sebesar
stage Liver Disease (NACSELD), yang mendefinisikan ACLF dengan 32%. Pasien dengan tiga atau lebih kegagalan organ diklasifikasikan
perkembangan dua kegagalan organ dengan adanya infeksi sebagai ACLF grade III dan memiliki mortalitas rata-rata 28 hari
bakteri.412Sebaliknya, infeksi bakteri tidak dianggap sebagai sebesar 78% (Tabel 9). Menurut definisi ACLF EASL-CLIF ini, sekitar
kejadian pemicu ACLF sesuai seperempat pasien dirawat di rumah sakit
30 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
HEPATOLOGI
Tabel 9. Skor CLIF-Sequential Organ Failure Assessment (SOFA) (diadaptasi dari Ref. n3).
Skor CLIF-Sequential Organ Failure Assessment (SOFA)
Sistem organ 0 1 2 3 4
Hati (bilirubin mg/dl) <1.2 1.2–<2.0 2.0–<6.0 6.0–<12.0 ≥12.0
Ginjal (kreatinin, mg/dl) <1.2 1.2–<2.0 ≥2.0–<3.5 ≥3,5–<5,0 ≥5.0
Otak (kelas HE) Tidak DIA Kelas I Kelas II Kelas III Kelas IV
Koagulasi (jumlah INR dan PLT) <1.1 1.1–<1,25 1,25–<1,5 1,5–<2,5 ≥2.5 atau PLT≤ 20.000/mm3
Sirkulasi (MAP, mmHg dan vasopresor) 70 <70 dopamin≤5*atau Dopamin >5*atau Dopamin >15*
dobutamin atau E≤0.1*atau NE atau E > 0.1*atau NE
terlipresin ≤0.1* > 0.1*
Paru-paru
PaO2/FiO2, atau > 400 > 300–≤400 > 200–≤300 > 100–≤200 ≤100
SpO2/FiO2 > 512 > 357–512 > 214–≤357 > 89- 214 ≤89
E, epinefrin; FiO2, fraksi oksigen inspirasi; HE, ensefalopati hepatik; NE, norepinefrin; PaO2, tekanan parsial oksigen arteri; SpO2, saturasi oksimetri nadi. Teks tebal menunjukkan
kriteria diagnostik untuk kegagalan organ.
*
akug/kg/mnt.
Tabel 10. Klasifikasi dan kadar ACLF (diadaptasi dari Ref.3).
Tingkat karakteristik klinis ACLF Rekomendasi
Tanpa ACLF Tidak ada kegagalan organ, atau kegagalan organ non-ginjal tunggal, kreatinin <1,5
mg/dl, tidak ada HE - Diagnosis ACLF harus dibuat pada pasien dengan sirosis
ACLF Ia Gagal ginjal tunggal dan DA (didefinisikan sebagai perkembangan akut atau
ACLF Ib Kegagalan organ tunggal non-ginjal, kreatinin 1,5–1,9 mg/dl dan/atau perburukan asites, ensefalopati, perdarahan GI, ikterus
HE grade 1–2 non-obstruktif dan/atau infeksi bakteri), bila kegagalan
ACLF II Kegagalan dua organ
organ melibatkan kematian jangka pendek yang tinggi
ACLF III Tiga atau lebih kegagalan organ
berkembang (II-2;1).
ACLF, gagal hati akut-kronis; HE, ensefalopati hepatik.
- Diagnosis dan penilaian ACLF harus didasarkan pada
penilaian fungsi organ seperti yang didefinisikan oleh skor
untuk DA sirosis memiliki ACLF saat masuk atau berkembang
Kegagalan Organ CLIF-C (II-2,1).
selama rawat inap. Setelah menyederhanakan skor CLIF SOFA
menjadi skor CLIF Organ Failure (Tabel 11), Konsorsium EASL-CLIF - Faktor pencetus potensial, baik hati (yaitukonsumsi alkohol
merumuskan skor baru, skor CLIF-C ACLF, yang memungkinkan berat, hepatitis virus, DILI, hepatitis autoimun) dan/atau
prediksi kematian pada pasien dengan ACLF.419 ekstrahepatik (yaituinfeksi, gangguan hemodinamik
Skor CLIF-C ACLF (Kotak 2) telah divalidasi oleh serangkaian pasien setelah perdarahan, pembedahan) harus diselidiki. Namun,
independen yang berbeda.417.420.421Skor lain baru-baru ini pada sebagian besar pasien, faktor pencetus mungkin
diusulkan oleh APASL ACLF Research Consortium dan NACSELD, tidak dapat diidentifikasi (II-2,1).
tetapi tidak dibandingkan secara khusus dengan skor CLIF-C-ACLF.
422.423
Manajemen ACLF
Kotak 2. Skor CLIF-C Gagal Hati Akut (ACLF) (Ref.419).
Manajemen umum
Skor CLIF-C ACLF Sayangnya, tidak ada pengobatan khusus yang efektif untuk ACLF.424
Oleh karena itu, pengobatan saat ini didasarkan pada dukungan organ
10 x [0,033 x Clif OFs + 0,04 x Umur + 0,63 x Ln(WBC) 2] dan pengelolaan komplikasi terkait. Penyebab cedera hati hanya dapat
Usia di tahun ini; CLIF OF skor seperti pada Tabel 10; natrium dalam mmol/L diobati secara khusus dalam situasi tertentu seperti pada ACLF
sekunder akibat infeksi HBV, seperti yang dijelaskan
Tabel 11. Gagal Hati Kronis – Sistem skor Kegagalan Organ (diadaptasi dari Ref.419).
Sistem organ 1 poin 2 poin 3 poin
Hati Bilirubin <6 mg/dl 6 Bilirubin <12 mg/dl Bilirubin≥12 mg/dl
Ginjal Kreatinin <2 mg/dl 2 Kreatinin <3,5 mg/dl kreatinin≥3,5 mg/dl atau pengganti ginjal
Brain/HE (kriteria West Haven) Kelas 0 Kelas 1-2 Kelas 3-4sebuah
Pembekuan IDR <2,0 2,0 INR <2,5 IDR≥2.5
Sirkulasi PETA 70 mmHg PETA <70 mmHg Penggunaan vasopresor
Paru-paru PaO2/FiO2>300, PaO2/FiO2300–>200, PaO2/FiO2≤200b
atau atau atau
SpO2/FiO2>357 SpO2/FiO2>214–≤357 SpO2/FiO2≤214b
Catatan:Teks tebal menunjukkan kriteria untuk mendiagnosis kegagalan organ.
FIO2, fraksi oksigen inspirasi; HE, ensefalopati hepatik; INR, rasio normalisasi internasional; MAP, tekanan arteri rata-rata; PaO2, tekanan parsial oksigen arteri; SpO2, saturasi
oksimetri nadi.
Pasien yang diberikan ventilasi mekanis karena HE dan bukan karena gagal napas dianggap mengalami kegagalan serebral (skor serebral = 3). Pasien lain yang
sebuah
b
terdaftar dalam penelitian dengan ventilasi mekanis dianggap mengalami kegagalan pernapasan (skor pernapasan = 3).
Jurnal Hepatologi2018jilid xxxjxxx–xxx 31
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
nanti. Pasien dengan ACLF idealnya harus dirawat di unit perawatan dan 13 diobati dengan plasebo, dan menunjukkan perbedaan yang
intensif atau unit perawatan menengah, namun keputusan ini harus signifikan dalam kelangsungan hidup tiga bulan (57%vs.15%, masing-
disesuaikan secara individual berdasarkan faktor-faktor tertentu, masing).426Oleh karena itu, tampak jelas bahwa adanya infeksi HBV
terutama usia pasien dan komorbiditas terkait. Selain itu, pasien yang harus diselidiki pada semua pasien dengan ACLF dan terapi antivirus
cocok untuk LT harus dirujuk ke pusat transplantasi di awal perjalanan harus dimulai sesegera mungkin.
ACLF. Rujukan yang terlambat dapat membuat transplantasi menjadi
tidak mungkin karena evolusi ACLF yang cepat pada kebanyakan
Terapi lainnya .Sejumlah terapi telah dinilai pada pasien dengan
pasien.425Pada pasien yang ACLF dikaitkan dengan faktor pencetus,
ACLF, termasuk deksametason, pertukaran plasma, herbal cina,
seperti infeksi bakteri, perdarahan GI, atau toksisitas obat, identifikasi
inhibitor caspase, transplantasi sel induk mesenchymal, dan
dini dan pengelolaan kondisi ini sangat penting untuk kelangsungan
pemberian granulocyte-colony stimulating factor (G-CSF).430–432
hidup pasien. Meskipun demikian, harus ditekankan bahwa
Dalam kebanyakan kasus, informasinya masih sangat awal dan
pengobatan dini terhadap faktor pencetus ini mungkin tidak
tidak ada rekomendasi yang dapat dibuat mengenai potensi
mencegah perkembangan ACLF pada semua pasien. Sementara itu,
penggunaannya dalam praktik klinis. Namun, catatan tentang G-
seperti yang telah disebutkan, pada sekitar setengah dari pasien
CSF tampaknya relevan karena pendekatan ini telah dinilai dalam
dengan ACLF, faktor pencetus tidak dapat diidentifikasi.3Dukungan
RCT.432Alasan di balik perawatan ini tampaknya adalah mobilisasi
organ sangat penting dalam pengelolaan pasien dengan ACLF.424
sel punca dari sumsum tulang dan pemasangannya di dalam hati,
Fungsi hemodinamik harus dipantau dan terapi vasopresor diberikan
meskipun efek menguntungkan lainnya juga dapat terjadi. Satu-
jika terjadi hipotensi arteri yang nyata. Ensefalopati hepatik harus
satunya RCT yang mengevaluasi terapi ini termasuk 47 pasien
diobati dini dengan terapi standar. Perhatian khusus harus diberikan
dengan ACLF, seperti yang didefinisikan oleh kriteria APASL, 23
untuk menjaga patensi jalan napas untuk mencegah pneumonia
diobati dengan G-CSF (12 dosis 5akug/kg subkutan) dan 24
aspirasi. Pada pasien dengan kegagalan koagulasi, baik karena
diobati dengan plasebo secara double-blind. Temuan utama
gangguan faktor koagulasi atau jumlah trombosit yang rendah, terapi
adalah peningkatan kelangsungan hidup 60 hari pada kelompok
substitusi harus diberikan hanya jika ada perdarahan yang signifikan
G-CSFvs.kelompok plasebo (66%vs.26%, masing-masing;p =0,001)
secara klinis. Jika terjadi gagal napas, pasien harus diberikan terapi
bersama dengan penurunan skor Child-Pugh, SOFA, dan MELD
oksigen dan ventilasi, jika diperlukan. Akhirnya, jika ada gagal ginjal
dan penurunan terjadinya HRS, ensefalopati hepatik, dan sepsis
penyebabnya harus diidentifikasi dan dikelola dengan tepat. Ekspansi
pada pasien yang diobati dengan G-CSF. Meskipun hasil ini
volume harus diberikan pada pasien dengan kehilangan cairan atau
menjanjikan, studi tambahan pada jumlah pasien yang lebih besar
dalam pengaturan SBP. Ekspansi volume yang berlebihan harus
diperlukan.
dihindari. Pasien yang memenuhi kriteria AKI-HRS harus diobati
dengan terlipresin dan albumin atau norepinefrin, jika terlipresin tidak
tersedia. Pasien dengan dugaan ATN harus diobati dengan RRT jika Transplantasi hati.Transplantasi hati secara teoritis merupakan
mereka memenuhi kriteria untuk perawatan ini.392 pengobatan definitif untuk ACLF karena memungkinkan
penyembuhan sindrom ACLF serta penyakit hati yang
mendasarinya.425Namun, beberapa isu penting mengenai LT untuk
Terapi khusus ACLF layak mendapat komentar, khususnya aksesibilitas pasien ke
Sistem pendukung hati .Sistem pendukung hati ekstrakorporeal, LT, evaluasi calon subyek, hasil LT pada kelangsungan hidup, dan
khususnya dialisis albumin (sistem MARS) dan pemisahan dan kesia-siaan. Aksesibilitas pasien dengan ALCF ke LT mungkin
adsorpsi plasma fraksinasi (sistem Prometheus) telah dievaluasi menurun dibandingkan dengan pasien dengan indikasi lain untuk
sebagai terapi untuk ACLF. Sistem ini menghilangkan zat terikat LT, karena pasien dengan ACLF memiliki angka kematian yang
albumin dan zat lain yang terakumulasi dalam konteks ACLF dan tinggi setelah diagnosis kondisi tersebut. Oleh karena itu, rujukan
mungkin memiliki efek merusak pada fungsi organ yang berbeda. awal ke pusat transplantasi sangat penting. Kemudian, karena
Kedua metode telah dievaluasi dalam RCT besar pada pasien ACLF adalah sindrom yang berkembang pesat, calon pasien perlu
dengan ACLF dan tidak ada efek signifikan pada kelangsungan menjalani evaluasi klinis "jalur cepat" dari fungsi organ dan
hidup yang dapat ditunjukkan.388.389Namun harus ditekankan, komorbiditas potensial yang dapat menjadi kontraindikasi LT. Data
bahwa definisi ACLF di kedua percobaan berbeda dari definisi tentang hasil pasien dengan ACLF yang diobati dengan LT hati
ACLF saat ini berdasarkan studi CANONIC.3Selain itu, sub-analisis langka tetapi tetap saja, kelangsungan hidup pasien pada tiga
studi Prometheus menunjukkan efek menguntungkan pada bulan setelah LT adalah sekitar 80%,425.433.434Hampir semua pasien
kelangsungan hidup pada pasien dengan skor MELD lebih tinggi dengan ACLF-3 mengalami komplikasi setelah LT, terutama paru,
dari 30.389Temuan ini layak diselidiki lebih lanjut. Meskipun ginjal dan infeksi, dibandingkan dengan pasien tanpa ACLF, atau
demikian, berdasarkan hasil RCT yang tersedia, sistem pendukung ACLF-1 dan -2. Ini menekankan perlunya manajemen khusus saat
hati ekstrakorporeal tidak meningkatkan kelangsungan hidup mentransplantasikan pasien dengan ACLF-3, dengan skrining
pasien dengan ACLF dan tidak direkomendasikan dalam indikasi sistematis berulang untuk infeksi dan pemantauan yang cermat
ini. terhadap parameter ginjal dan pernapasan.434Hal lain adalah
bahwa beberapa pasien dengan ACLF berpotensi terlalu sakit
Terapi antivirus untuk hepatitis B kronis .Reaktivasi hepatitis B adalah untuk LT. Dalam konteks kelangkaan hati donor, potensi manfaat
penyebab ACLF yang sangat umum di beberapa wilayah di dunia, LT untuk pasien ACLF harus diimbangi dengan penjatahannya.
terutama di Asia barat daya.414Sejumlah penelitian non-acak dan RCT Dengan demikian, lebih banyak data diperlukan untuk
telah menunjukkan bahwa pengobatan dengan lamivudine, tenofovir menentukan kesia-siaan medis pada pasien dengan ALCF.425.434
atau entecavir dikaitkan dengan penghambatan replikasi HBV, Namun, jika LT dikontraindikasikan atau tidak tersedia untuk
peningkatan fungsi hati, dan kelangsungan hidup yang lebih tinggi pasien dengan kegagalan organ 4 atau CLIF-C ACLFs >64 pada hari
pada pasien dengan ACLF sekunder akibat infeksi hepatitis B.426–429 3-7 setelah diagnosis ACLF-3, dukungan organ intensif harus
Satu-satunya RCT termasuk 24 pasien, 14 diobati dengan tenofovir dihentikan karena kesia-siaan.425
32 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
HEPATOLOGI
setelah stimulasi dengan dosis standar atau dosis rendah, tes
Rekomendasi Synacthen dapat digunakan.447Pernyataan konsensus dari
American College of Critical Care Medicine merekomendasikan
mengacu pada total serum kortisol delta <250 nmol/L (9akug/dl)
- Saat ini, tidak ada terapi khusus untuk ACLF selain terapi
setelah pemberian hormon adrenokortikotrofik atau total kortisol
antivirus pada pasien ACLF karena reaktivasi infeksi HBV.
acak <276 nmol/L (10akug/dl) pada pasien sakit kritis.436
Pengobatan ACLF harus didasarkan pada dukungan organ
Tidak ada alasan untuk tidak menggunakan indikasi ini pada pasien
dan pengelolaan pencetus (lihat poin di bawah) dan
dengan sirosis. Namun, diagnosis RAI berdasarkan konsentrasi total
komplikasi terkait. Pasien harus dirawat di perawatan
kortisol serum, yang diukur dengan uji standar, mungkin salah dengan
menengah atau pengaturan perawatan intensif. Fungsi
penurunan kadar globulin pengikat kortisol (CBG) dan albumin serum
organ, khususnya hati, ginjal, otak, paru-paru, koagulasi,
yang sering terlihat pada pasien dengan sirosis. Hal ini dapat
dan sirkulasi harus sering dipantau dan hati-hati selama
menyebabkan perkiraan RAI yang berlebihan, karena lebih dari 90%
rawat inap, karena ACLF adalah kondisi yang dinamis.
kortisol yang bersirkulasi terikat pada protein ini.448Penilaian
Namun, pemantauan dan manajemen harus dilakukan
konsentrasi kortisol bebas serum akan mengatasi keterbatasan ini.
secara individual sesuai dengan keadaan tertentu,
Kadar kortisol bebas serum <50 nmol/L pada awal, atau <86 nmol/L (9
terutama usia pasien dan penyakit penyerta (III, 1).
akug/dl) setelah hormon adrenokortikotropik menunjukkan adanya
RAI pada pasien yang sakit kritis.449Dengan membandingkan diagnosis
- Identifikasi dini dan pengobatan faktor pencetus ACLF, RAI pada pasien sirosis yang stabil secara klinis berdasarkan kortisol
terutama infeksi bakteri, direkomendasikan. Namun, pada plasma total atau bebas, muncul perbedaan yang jelas, karena
beberapa pasien ACLF berkembang meskipun pengobatan prevalensi RAI adalah 58% menggunakan kriteria kortisol total dan
faktor pencetus (III;1). 12% menggunakan kortisol bebas dengan kadar plasma puncak <33
- Pemberian analog nukleosida (tenofovir, entecavir) harus nmol. / setelah stimulasi.450Sayangnya, metode untuk menentukan
diberikan sedini mungkin pada pasien dengan ACLF karena kortisol bebas rumit dan mahal, sehingga tidak digunakan dalam
infeksi HBV (saya;1). praktik klinis rutin. Metode pengganti yang telah diusulkan untuk
perhitungan kortisol bebas plasma451.452tampaknya tidak sepenuhnya
- Rujukan awal pasien dengan ACLF ke pusat transplantasi
dapat diandalkan pada pasien dengan sirosis.450Untuk alasan ini,
hati untuk evaluasi segera dianjurkan (II-3;1).
kortisol saliva telah mendapat perhatian, karena berkorelasi dengan
- Penarikan dukungan perawatan intensif yang sedang berlangsung kadar kortisol bebas terlepas dari konsentrasi protein pengikat.453,454
dapat disarankan pada pasien, yang bukan kandidat untuk LT,
dengan empat atau lebih kegagalan organ setelah satu minggu Kortisol saliva dasar <1,8 ng/ml (<0,18akug/dl) atau peningkatan
perawatan intensif yang memadai (II-2, 2). <3 ng/ml (0,3akug/dl)453mengikuti tes Synacthen dosis standar
- Meskipun hasil yang menjanjikan, pemberian G-CSF tidak yang singkat menunjukkan RAI. Namun, bahkan evaluasi kortisol
dapat direkomendasikan saat ini (1;2). saliva bukan tanpa kekurangan.454
Insufisiensi adrenal relatif Rekomendasi
Definisi dan patofisiologi
Insufisiensi adrenal relatif (RAI) adalah kondisi respons kortisol yang
tidak memadai terhadap stres dalam pengaturan penyakit kritis,435juga - Diagnosis RAI harus didasarkan pada kortisol total serum
disebut sebagai "Insufisiensi Kortikosteroid Terkait Penyakit delta setelah 250akug injeksi kortikotropin <248 nmol/L (9
Kritis" (CIRCI).436RAI juga telah dijelaskan pada pasien dengan sirosis akug/dl) atau total kortisol acak <276 nmol/L (<10akug/dl)
dan, meskipun terutama hadir pada pasien sakit kritis dengan sepsis (II-2,1).Karena konsentrasi kortisol bebas serum dapat
atau syok septik (68,9%), itu juga mempengaruhi pasien sirosis non- dipengaruhi oleh penurunan kadar serum CBG dan
kritis (41,8%), termasuk mereka dengan sirosis kompensasi.437–442 albumin yang sering terlihat pada pasien dengan sirosis,
Patofisiologi RAI pada sirosis tidak didefinisikan dengan baik. penentuan kortisol saliva dapat lebih disukai. (II-2;2).
Penekanan aktivitas aksis hipotalamus-hipofisis adrenal, penurunan
volemia efektif, yang dapat mengganggu perfusi adrenal, dan
gangguan sintesis kolesterol dan peningkatan produksi sitokin pro-
inflamasi kemungkinan berkontribusi untuk mengganggu Pengobatan insufisiensi adrenal relatif
steroidogenesis adrenal.443,444Disfungsi adrenal menumpulkan efek Tidak diketahui apakah suplementasi kortisol secara klinis
vaskular dari angiotensin II, norepinefrin dan vasopresin, yang sirosis stabil dengan RAI adalah nilai apapun. Dua studi telah mengevaluasi
menyebabkan aktivitas sistem saraf simpatik lebih lanjut.445Efek ini uated efek mengobati RAI pada pasien sakit kritis dengan sirosis.
akan memperburuk disfungsi kardio-sirkulasi pada sirosis lanjut, dan Dalam satu penelitian 17 pasien dengan sirosis dan sepsis, di mana RAI
mendukung pertumbuhan bakteri usus yang berlebihan, dan didiagnosis, menerima hidrokortison iv (50 mg/6 jam), dan
karenanya BT, dengan mengganggu motilitas usus.445Ini menjelaskan dibandingkan dengan 50 pasien berturut-turut dengan sirosis dan
mengapa RAI pada sirosis dekompensasi dikaitkan dengan syok septik yang sebelumnya dirawat di ICU yang sama tetapi tidak
kemungkinan yang lebih tinggi dari sepsis berat dan HRS tipe-1, dan menerima steroid. Tingkat resolusi syok yang lebih tinggi,
mortalitas jangka pendek yang lebih tinggi.437.446 kelangsungan hidup di ICU dan kelangsungan hidup di rumah sakit
terlihat pada pasien yang diobati dengan hidrokortison.455Dalam studi
kedua, 57 pasien dengan sirosis, syok septik dan RAI diacak untuk
Diagnosa menerima hidrokortison iv 50 mg atau salin normal setiap 6 jam
Diagnosis RAI dipengaruhi oleh metode yang digunakan, seperti sampai stabilitas hemodinamik tercapai, diikuti dengan pengurangan
pengukuran total kortisol serum, baik pada awal atau steroid selama delapan hari. Vasopresor yang lebih rendah
Jurnal Hepatologi2018jilid xxxjxxx–xxx 33
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
dosis dan tingkat yang lebih tinggi dari shock reversal terlihat fungsi sistolik dan memfasilitasi penilaian disfungsi sistolik saat
pada pasien yang menerima hidrokortison. Namun, kematian 28 istirahat,468.469serta memiliki kepentingan prognostik pada gagal
hari tidak berbeda antara kedua kelompok. Selain itu, syok jantung.470Studi pencitraan regangan pada sirosis telah menunjukkan
kambuh dan perdarahan GI lebih sering terjadi pada kelompok hasil yang bervariasi; beberapa menunjukkan gangguan regangan
hidrokortison.456 sistolik pada pasien dibandingkan dengan kontrol yang sehat,
meskipun tidak ada korelasi dengan skor Child-Pugh.471.472Lainnya
menunjukkan ketegangan sistolik dalam kisaran normal dan tidak
dipengaruhi oleh adanya asites.473,474Namun, yang menarik, ketika
Rekomendasi pasien menjalani LT, ketegangan sistolik membaik.471
- Saat ini, pengobatan hidrokortison (dengan dosis 50 mg/6 Karakterisasi disfungsi diastolik pada kardiomiopati
jam) RAI tidak dapat direkomendasikan (saya-2). sirosis
Banyak kriteria ekokardiografi bersama dengan evaluasi
transmitral Doppler telah digunakan untuk mengkarakterisasi
disfungsi diastolik termasuk, rasio pengisian diastolik/atrium awal
Komplikasi kardiopulmonal
(E/A), pengisian diastolik awal/kecepatan annular mitral (E/e') dan
Kardiomiopati sirosis Definisi
kecepatan jet sistolik trikuspid. Pengukuran tersebut dipengaruhi
dan patofisiologi
oleh perubahan sebelum dan sesudah beban dari hipertensi
Kardiomiopati sirosis (CCM) mengacu pada disfungsi jantung
portal. Pedoman American Society of Echocardiography (ASE) dan
kronis pada pasien dengan sirosis, ditandai dengan respons
European Association of Cardiovascular Imaging terbaru untuk
kontraktil tumpul terhadap stres (farmakologis/bedah atau
evaluasi disfungsi diastolik merekomendasikan kriteria berikut
inflamasi) dan relaksasi diastolik yang berubah, sering dikaitkan
berdasarkan LVEF normal (sering terjadi pada sirosis):475
dengan kelainan elektrofisiologis seperti pemanjangan interval
QTc. . Fenomena ini terjadi tanpa adanya penyakit jantung lainnya.
saya. Rata-rata E/e'>14
457Peradangan sistemik dianggap sebagai kunci dalam
ii. Kecepatan septal e' <7 cm/s ATAU Kecepatan e' lateral <10 cm/s
menginduksi disfungsi miokard yang terkait dengan gangguan
aku aku aku. Kecepatan trikuspid >2,8 m/s
relaksasi diastolik dan penurunan fraksi ejeksi ventrikel kiri,
iv. Indeks volume atrium kiri (LAVI) >34 ml/m2
namun, ada beberapa penelitian terkontrol.193.458.459Tegangan
geser yang dihasilkan oleh hipertensi portal yang menunjukkan
kekuatan mekanik pada serat miokard, mungkin juga berperan.460 Disfungsi diastolik berarti gangguan relaksasi ventrikel kiri,
CCM sebagian besar subklinis tetapi keberadaannya pengisian atrium kiri yang abnormal, dan volume atrium kiri yang lebih
mempengaruhi prognosis pada penyakit lanjut,461dan tentunya tinggi. Memang, peningkatan LAVI telah dikaitkan dengan risiko gagal
berdampak pada jalannya intervensi seperti TIPS dan LT.462 jantung yang lebih besar pada penyakit jantung iskemik.476
Berdasarkan pedoman ini, disfungsi diastolik diklasifikasikan sebagai:
grade I jika salah satu dari tiga kriteria prinsip (1,3 dan 4 di atas)
Diagnosa
Karakterisasi disfungsi sistolik pada kardiomiopati terpenuhi; dan grade II jika dua atau lebih kriteria terpenuhi.
sirosis Namun, ada heterogenitas dalam deskripsi prevalensi disfungsi
Disfungsi sistolik mengacu pada gangguan respons kontraktil ventrikel kiri diastolik pada sirosis, sebagian mencerminkan teknik echo yang
terhadap stres pada gema, yang diterjemahkan menjadi fraksi ejeksi berbeda dan/atau kriteria diagnostik yang diterapkan, dan
ventrikel kiri (LVEF) istirahat <55%. Untuk sebagian besar pasien dengan pengaruh agen vasoaktif seperti beta-blocker dan terlipressin.
sirosis, fungsi sistolik istirahat normal atau bahkan meningkat, karena
sirkulasi hiperdinamik dan penurunan afterload untuk mempertahankan Beberapa penelitian yang menggunakan rasio E/A kriteria 1 telah
curah jantung. Untuk menyelidiki disfungsi sistolik pada sirosis, perlu untuk menunjukkan pembesaran atrium kiri pada pasien dengan asites dan penyakit
menginduksi stres sirkulasi baik secara farmakologis atau melalui olahraga. lanjut.464.477Parasentesis terapeutik meningkatkan rasio E/A dan yang terpenting,
Disfungsi sistolik kemudian bermanifestasi sebagai kurangnya respons dalam semua penelitian, tidak ada hubungan dengan etiologi.478Pada pasien yang
kontraktil ventrikel kiri yang sesuai terhadap stres yang diberikan. Sebagai diobati dengan TIPS tidak ada hubungan dengan etiologi, tetapi disfungsi
kemajuan penyakit, penurunan progresif resistensi pembuluh darah perifer diastolik menunjukkan korelasi positif dengan skor MELD yang lebih tinggi.462.479
membuka kedok disfungsi sistolik. Studi awal menggunakan tes stres Sebuah studi lebih lanjut menggunakan rasio E/e' untuk menentukan disfungsi
olahraga untuk menunjukkan kurangnya peningkatan curah jantung atau diastolik pada pasien dengan asites dan peningkatan renin plasma, menunjukkan
LVEF463,464dan ini bahkan ditunjukkan ketika kadar noradrenalin meningkat, bahwa peningkatan E/e' merupakan prediktor independen perkembangan HRS
menunjukkan hilangnya respons simpatik.465Studi yang lebih baru tipe 1 dan mortalitas satu tahun.480Sebaliknya, penelitian lain gagal menunjukkan
menggunakan gema stres farmakologis untuk menunjukkan respons yang hubungan yang jelas dengan tingkat keparahan penyakit atau kelangsungan
tumpul.466Namun, penelitian lain yang menggunakan MRI jantung, telah hidup,460.472.481meskipun dalam dua studi kriteria gema tidak ditentukan.460.472
menunjukkan respons kronotropik dan inotropik normal yang menunjukkan Studi yang menggunakan kriteria LAVI menunjukkan hubungan yang lebih erat
bahwa teknik yang digunakan dapat menimbulkan variabilitas.467 antara pembesaran atrium kiri dan penyakit Child-Pugh C.482
Teknik yang lebih baru seperti MRI jantung dengan 'pemetaan T1' dan
peningkatan Late Gadolinium sedang digunakan untuk menilai apakah
Pencitraan regangan miokard untuk menilai disfungsi sistolik
fibrosis atau edema memodulasi fungsi miokard dalam kondisi seperti
Pencitraan regangan miokard adalah teknik ekokardiografi yang lebih
penyakit amiloid dan Fabry.483Literatur tentang penggunaan teknik seperti
baru yang mengevaluasi tingkat pemendekan serat otot miokard
itu pada penyakit hati sangat terbatas. Sebuah studi baru-baru ini pada
('regangan') yang memengaruhi gerakan dinding jantung. Pengukuran
regangan sistolik global longitudinal ventrikel kiri (GLS) diyakini pasien dengan hepatitis C kronis tidak menunjukkan perbedaan yang
sebagai penanda sensitif dari ventrikel kiri. signifikan dalam parameter gema untuk kontrol, tetapi menunjukkan
34 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
HEPATOLOGI
waktu T1 miokard pasca-kontras yang lebih rendah dan koefisien stres fisiologis LT pada pasien dengan disfungsi jantung yang sudah ada
partisi yang lebih tinggi, menunjukkan fibrosis miokard difus.484 sebelumnya adalah heterogen, sebagian besar karena kriteria gema yang
berbeda dan ambang batas yang diterapkan.
Sejarah alam Satu studi pada 173 penerima transplantasi menilai disfungsi sistolik
Dampak stres fisiologis terkait penyakit: sepsis, (fraksi ejeksi istirahat <55%) dan diastolik (rasio E/A <1 atau waktu deselerasi
dekompensasi dan/atau perdarahan GI >200 ms) dan melaporkannya terjadi pada masing-masing 2% dan 43%
Ada studi terbatas penilaian jantung selama dekompensasi sirosis akut pasien. Sementara pasien dengan disfungsi diastolik lebih tua, menariknya,
dan ketidakstabilan hemodinamik terkait. Dalam studi mani hasil tidak dipengaruhi oleh adanya disfungsi diastolik.494Sebaliknya,
dekompensasi sirosis akut dengan SBP, subkelompok dengan HRS penelitian lain menggunakan tingkat echo dan brain natriuretic peptide
terbukti memiliki curah jantung yang lebih rendah saat diagnosis dan (BNP) untuk menilai tingkat keparahan disfungsi jantung. Pasien dengan
ini berkorelasi terbalik dengan indeks inflamasi yang tinggi.193Sebuah tingkat BNP yang lebih tinggi (>391) pada hari pertama cenderung memiliki
studi lanjutan oleh kelompok yang sama mengidentifikasi bahwa mortalitas yang lebih tinggi dan kebutuhan dialisis yang lebih lama setelah
pasien dengan HRS memiliki curah jantung yang lebih rendah pada transplantasi. Dari jumlah tersebut, subset dengan tingkat BNP> 567
tindak lanjut, dibandingkan dengan pasien yang tidak memiliki fraksi ejeksi <50%, dan beberapa di antaranya meninggal karena
mengembangkan HRS setelah SBP, dan pasien ini memiliki syok kardiogenik dalam 72 jam pasca transplantasi. Otopsi pada pasien ini
noradrenalin dan renin plasma yang lebih tinggi.485Studi lain menunjukkan fibrosis miokard difus. Secara umum, kadar BNP cenderung
merekapitulasi ini dengan demonstrasi penurunan aliran darah ginjal menurun menuju nilai normal selama seminggu.495
dan yang penting, menyarankan mereka dengan indeks jantung
rendah, juga mengalami peningkatan kematian.192.485 Sebuah studi lebih lanjut melakukan penilaian gema rinci, termasuk
Sehubungan dengan peradangan sistemik dan sepsis, satu penilaian regangan miokard dengan pelacakan bintik, pada pasien
penelitian menunjukkan tingkat protein pengikat lipopolisakarida (LBP) yang menjalani LT dibandingkan dengan pasien non-transplantasi
(pengganti untuk BT dan lipopolisakarida) pada pasien dengan asites selama rata-rata tindak lanjut dari 18 bulan. Sementara pasien pra-
terkait dengan disfungsi diastolik yang signifikan dan pembesaran transplantasi telah meningkatkan massa ventrikel kiri dan disfungsi
atrium kiri. Rasio E/e' pada pasien ini berkorelasi dengan tingkat LBP. diastolik, setelah transplantasi, ada peningkatan yang signifikan dalam
Data ini mendukung temuan dari studi eksperimental, yang telah ketegangan sistolik dan pengurangan massa ventrikel kiri. Sebaliknya,
menunjukkan peran peradangan, memberi sinyal melalui aktivasi pasien sirosis yang tidak ditransplantasikan mengalami peningkatan
inflammasome dan makrofag, sebagai proses patologis utama yang massa ventrikel kiri, meskipun regangan sistolik tidak berubah secara
terkait dengan disfungsi miokard.486–488 signifikan.471Ini menyiratkan bahwa beberapa perubahan
Perdarahan GI akut pada sirosis dapat dimengerti terkait dengan patofisiologis pada CCM, seperti peningkatan massa dan ukuran
gangguan hemodinamik yang signifikan dan belum dipelajari secara ventrikel kiri, bersifat reversibel dengan resolusi penyakit. Namun,
sistematis dalam kaitannya dengan fungsi jantung. Data yang menilai penelitian dengan karakterisasi komprehensif fungsi jantung pasca
fungsi kronotropik menunjukkan bahwa interval QTc meningkat pada transplantasi terbatas.
pasien sirosis selama episode perdarahan akut dibandingkan dengan
pasien non-sirosis, dan ini terkait dengan skor MELD yang lebih tinggi Prognosis kardiomiopati sirosis
dan secara independen memprediksi kelangsungan hidup.489Ini Data yang berhubungan dengan disfungsi jantung (terutama disfungsi
kontras dengan penelitian yang lebih baru yang gagal menunjukkan diastolik) dengan kelangsungan hidup adalah variabel. Beberapa studi
hubungan yang jelas antara perpanjangan QTc dan kematian.490 prospektif, meskipun evaluasi pasien secara rinci, termasuk mereka dengan
Kemungkinan alasan untuk heterogenitas hasil ini adalah sifat variabel asites dan menggunakan pelacakan bintik, tidak menunjukkan hubungan
dari agen vasoaktif dan dosis masing-masing yang diperlukan untuk antara disfungsi jantung dan kelangsungan hidup, bahkan di antara pasien
mengontrol perdarahan dalam penelitian ini. Sebagai contoh, satu yang lebih dekompensasi.473,496Banyak pasien dalam penelitian ini memiliki
penelitian menunjukkan terlirpessin menurunkan curah jantung bukti disfungsi diastolik dan beberapa bahkan dengan disfungsi diastolik
sebesar 17% dan pengurangan gerakan dinding setelah terlipresin tingkat II meskipun nilai GLS dalam penelitian ini berada dalam kisaran
berkorelasi dengan skor Child-Pugh.491 normal.
Sebaliknya, penelitian lain menunjukkan hubungan antara adanya
Dampak intervensi pada kardiomiopati sirosis disfungsi diastolik dan kematian dua tahun yang lebih tinggi, dengan
TIPS .Cadangan jantung merupakan pertimbangan klinis utama untuk disfungsi diastolik berkisar antara 38-67%, terutama pada pasien
penempatan TIPS elektif dan gema 2D untuk menilai LVEF adalah praktik dengan asites berat.461.497Memang, dalam satu penelitian tersebut,
standar. Meskipun demikian, beberapa pasien mengalami dekompensasi analisis multivariat menunjukkan disfungsi diastolik ventrikel kiri
jantung pasca pemasangan TIPS. Beberapa penelitian menunjukkan adalah prediktor independen kematian.461Studi lain mengikuti 80
hubungan antara adanya disfungsi diastolik pada saat TIPS dan pasien untuk menilai kematian satu tahun, menemukan 46% memiliki
kelangsungan hidup yang buruk.462.479Sebaliknya, yang lain tidak disfungsi diastolik pada kriteria echo dan sekitar setengahnya memiliki
menunjukkan perbedaan dalam kelangsungan hidup antara pasien dengan disfungsi tingkat II, di antaranya tekanan darah arteri rata-rata lebih
dan tanpa disfungsi diastolik pada saat TIPS.492Namun, secara seragam, rendah dan skor MELD lebih tinggi daripada pasien tingkat I.
penelitian menunjukkan peningkatan volume ventrikel kiri dan atrium dari Kehadiran disfungsi diastolik dikaitkan dengan tingkat asites dan kadar
waktu ke waktu, menyiratkan bahwa pasien tersebut mungkin berisiko lebih renin plasma yang lebih tinggi dan 38% dari pasien ini
besar untuk gagal jantung di masa depan, berdasarkan literatur untuk mengembangkan kriteria HRS tipe I. Kelangsungan hidup adalah 95%
penyakit jantung iskemik dan kardiomiopati dilatasi.476.493 pada mereka yang tidak mengalami disfungsi diastolik, dibandingkan
dengan 79% pada mereka dengan disfungsi derajat I. dan 39% dengan
Transplantasi hati .Sama seperti data tentang efek komplikasi disfungsi diastolik derajat II. Rasio E/e' adalah prediktor independen
sirosis pada fungsi jantung yang bervariasi, data tentang dampak untuk kelangsungan hidup.480
Jurnal Hepatologi2018jilid xxxjxxx–xxx 35
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
komplikasi dapat terjadi pada pasien dengan penyakit hati kronis:
Rekomendasi pneumonia, hidrotoraks hati, HPS dan PPHT. HPS didefinisikan
sebagai gangguan oksigenasi paru, yang disebabkan oleh
vasodilatasi intrapulmonal dan, lebih jarang, oleh komunikasi
- Evaluasi pasien sirosis dengan ekokardiografi harus
arteriovenosa pleura dan paru yang terjadi dalam pengaturan
dilakukan dengan uji stres dinamis baik secara
klinis hipertensi portal.498.499Hal ini paling sering didiagnosis pada
farmakologis, atau melalui olahraga, mengingat disfungsi
pasien dengan sirosis498.499dan hipertensi portal500tetapi, itu juga
sistolik dapat ditutupi oleh sirkulasi hiperdinamik dan
telah dijelaskan pada pasien dengan hipertensi portal pra-hepatik,
penurunan afterload. Kegagalan untuk meningkatkan
501dengan obstruksi vena tetapi tanpa sirosis, dan bahkan pada
curah jantung setelah stres fisiologis / farmakologis (dan
pasien dengan hepatitis akut atau kronis500
tanpa adanya pengaruh beta-blokade) menunjukkan
(Tabel 12). Gangguan fungsi hati yang parah dan etiologi spesifik
disfungsi sistolik (II-1;1).
penyakit hati tidak diperlukan untuk perkembangan HPS,498
- Pencitraan regangan miokard dan penilaian GLS dapat berdasarkan profil pasien yang diteliti. Dalam hal prevalensi, HPS
berfungsi sebagai penanda sensitif fungsi sistolik ventrikel telah dilaporkan pada 10% pasien dengan hepatitis virus kronis
kiri dan memfasilitasi penilaiannya saat istirahat dan pada pada 15-23% pasien dengan sirosis dan pada 28% pasien dengan
pasien dekompensasi.II-2;2).MRI jantung juga dapat sindrom Budd-Chiari.502–504Namun, prevalensi HPS yang dilaporkan
mengidentifikasi perubahan struktural. Namun, dengan pada pasien dengan sirosis yang menjalani evaluasi LT berkisar
semua teknik ini, ada kebutuhan untuk studi yang lebih antara 5-32%,504–508sedangkan dilatasi vaskular intrapulmoner
terkontrol dan korelasi dengan titik akhir klinis.III;2). (IPVD) dapat dideteksi dengan ekokardiografi pada 50-60% pasien
- Disfungsi diastolik dapat terjadi sebagai tanda awal sirosis yang menjalani evaluasi LT. Tampaknya tidak ada
kardiomiopati dalam pengaturan fungsi sistolik normal, hubungan antara HPS dan CCM.504Manifestasi klinis HPS pada
dan harus didiagnosis dengan menggunakan pedoman pasien dengan penyakit hati kronis terutama melibatkan dyspnoea
ASE terbaru, yaitu: Average E/e'>14; Kecepatan trikuspid dan platypnoea.498.502.506Dispnea adalah keluhan pernapasan yang
>2,8 m/s dan LAVI >34 ml/m2(II-1;1). paling umum pada pasien dengan HPS, tetapi tidak spesifik.
Onsetnya berbahaya, biasanya terjadi saat aktivitas. Platypnoea,
- Pada pasien dengan sirosis DA, penurunan curah jantung
yang merupakan sesak napas yang diperburuk dengan duduk dan
(sebagai manifestasi CCM) adalah prognostik yang
membaik dengan berbaring telentang, adalah temuan yang
signifikan karena dikaitkan dengan perkembangan AKI
kurang sensitif tetapi lebih spesifik pada pasien ini. Hipoksemia
(khususnya disfungsi hepatorenal) setelah infeksi seperti
dengan aktivitas atau saat istirahat sering terjadi dan diperburuk
SBP (II-1;1).
dalam posisi tegak (ortodeoksia). Tidak ada tanda atau ciri HPS
- Pemanjangan interval QTc sering terjadi pada sirosis dan pada pemeriksaan fisik. Namun, takipnea dan polipnea, jari tabuh
dapat dievaluasi karena dapat menunjukkan hasil yang buruk. dan/atau sianosis pada pasien dengan tanda penyakit hati kronis
Agen yang dapat memperpanjang interval QT harus digunakan menunjukkan adanya HPS.498.502.506
dengan hati-hati (II-2;2).
- Karakterisasi jantung fungsional yang terperinci harus menjadi
Patofisiologi
bagian dari penilaian untuk penyisipan TIPS (II-2;2)atau LT
Patofisiologi HPS ditandai dengan IPVD yang terjadi dalam
(II-1;1).
sirkulasi arteri pulmonal. Abnormalitas vaskular ini terdiri dari
- Kriteria standar dan protokol untuk penilaian fungsi sistolik dilatasi kapiler paru abnormal difus atau terlokalisasi dan, lebih
dan diastolik pada sirosis diperlukan (II-2;2). jarang, komunikasi arteriovenosa pleura dan paru,509yang
mengakibatkan gangguan oksigenasi darah vena saat melewati
sirkulasi paru. IPVD merusak rasio ventilasi/perfusi (V/Q) dan
dapat menyebabkan pirau anatomis dan fungsional yang
menyebabkan hipoksemia.Gambar 10). Pada pasien dengan
Sindrom hepato-paru sirosis hati lanjut, hal ini menyebabkan sedikit peningkatan pirau
Definisi dan Manifestasi Klinis darah intrapulmoner, yang lebih jelas pada pasien dengan HPS.
Hubungan penyakit hati kronis dengan gejala pernapasan dan Peningkatan konsekuen dari shunting dan ketidakcocokan V/Q di
hipoksia telah diketahui dengan baik. Empat paru utama
Tabel 12. Kriteria diagnostik sindrom hepatopulmoner.
Hipoksia dengan tekanan parsial oksigen <80 mmHg atau gradien oksigen alveolar-arterial≥15 mmHg di udara ambien (≥20 mmHg pada pasien yang lebih tua dari 65
tahun).
Defek vaskular paru dengan temuan positif pada ekokardiografi yang ditingkatkan kontras atau pengambilan abnormal di otak (>6%) dengan pemindaian perfusi
paru radioaktif
Umumnya dengan adanya hipertensi portal, dan khususnya:
- hipertensi portal hepatik dengan sirosis yang mendasarinya
- hipertensi portal pra-hepatik atau hepatik pada pasien tanpa sirosis yang mendasarinya
Kurang umum di hadapan:
- gagal hati akut, hepatitis kronis
Semua kriteria ditentukan dengan menggunakan ekokardiografi dengan kontras positif (yaitu,microbubble opacification dari ruang jantung kiri tiga sampai enam siklus setelah
bagian atrium kanan). Rumus yang disingkat untuk gradien alveolar-arteri adalah sebagai berikut: PaO2 PaO2= (FIO2[Patm–PH2O] [PaCO2/0.8]) PaO2, dimana PaO2menunjukkan
tekanan parsial oksigen alveolar, PaO2tekanan parsial oksigen arteri, FIO2fraksi oksigen inspirasi, tekanan atmosfer Patm, PH2O tekanan parsial uap air pada suhu tubuh, dan PaCO2
tekanan parsial karbon dioksida arteri (0,8 sesuai dengan rasio pertukaran gas standar pernapasan saat istirahat); kisaran normal adalah 4 sampai 8 mmHg.
36 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
HEPATOLOGI
CX3CL1 dan faktor pertumbuhan endotel vaskular (VEGF) A,
Normal HPS
diproduksi oleh monosit yang bersirkulasi, juga berkontribusi
pada angiogenesis, yang baru-baru ini dikenal sebagai faktor
patogenetik lebih lanjut dari IPVD paru pada HPS eksperimental.
520–522Penurunan regulasi miRNA-199 a-5p baru-baru ini
HAI
2 alveolus HAI digambarkan sebagai mekanisme kontribusi proliferasi sel endotel
2
mikrovaskular paru dan dengan demikian patogenesis HPS.523
Polimorfisme pada gen yang terlibat dalam regulasi angiogenesis
juga telah dikaitkan dengan risiko HPS pada pasien dengan sirosis.
Kapiler 524(Gambar 11). Akhirnya, baru-baru ini diamati bahwa
8
rosuvastatin, dengan menurunkan ekspresi protein dari faktor
nuklir kappa B dan VEGF-1,2 dan Rho-associated A kinase, dapat
500 meningkatkan angiogenesis intrapulmoner dan gradien tekanan
oksigen alveolar-arteri dalam empedu umum. tikus ligasi saluran.
Gambar 10. Patofisiologi sindrom hepatopulmoner (diadaptasi dari Ref.498).HPS,
525
sindrom hepatopulmoner.
Diagnosa
posisi tegak adalah penyebab ortodeoksia.510Patogenesis IPVD
Pada pasien dengan hipertensi portal dan kecurigaan klinis tekanan
mungkin multifaktorial (Gambar 11). Pelepasan oksida nitrat, yang
parsial oksigen HPS (PaO2) dalam gas darah arteri (ABG) harus dinilai.
merupakan vasodilator kuat, memainkan peran penting dalam
Sebuah PaO2lebih rendah dari 80 mmHg dan atau gradien oksigen
pengembangan HPS. Peningkatan pelepasan oksida nitrat dalam
alveolar-arteri (P[Aa]O2) 15 mmHg saat menghirup udara ambien di
sirkulasi paru terkait dengan peningkatan ekspresi dan aktivitas
permukaan laut harus mengarah pada penyelidikan lebih lanjut (Tabel
dua isoform dari nitric oxide synthase (NOS), NOS endotel (eNOS)
12). Untuk orang dewasa 65 tahun a P[Aa]O220 mmHg cut-off
dan NOS yang dapat diinduksi (iNOS).511–516Sementara itu, BT dan
digunakan.526Namun, harus digarisbawahi bahwa meskipun kriteria ini
endotoksemia terkait BT dan respons pro-inflamasi juga
ditetapkan dengan baik, memungkinkan seseorang untuk menyatukan
berkontribusi pada akumulasi makrofag di mikrovaskular paru.517
metode diagnostik dan dengan demikian untuk lebih memahami
penyakitnya, kriteria tersebut didasarkan pada konsensus para ahli.
Aktivasi endotel fraktalkin (CX3CL1), kemokin, di paru-paru dapat
Oksimetri nadi secara tidak langsung mengukur saturasi oksigen (SpO2
mendukung perlekatan monosit dalam mikrosirkulasi paru.518
), ini non-invasif dan mungkin berguna dalam diagnosis HPS pada
Monosit mengekspresikan iNOS dan menghasilkan heme
orang dewasa sejak SpO2<96% ditemukan sangat sensitif (100%) dan
oksigenase-1, yang menyebabkan peningkatan produksi karbon
spesifik (88%) untuk mendeteksi HPS pada pasien dengan PaO2<70
monoksida, yang selanjutnya meningkatkan vasodilatasi.519
• Pirau portosistemik
• Cedera/kegagalan hati
• Sirkulasi hiperdinamik
• Hipertensi portal
• Translokasi bakteri
Peningkatan pelepasan sistemik
ET -1 peradangan
Kapiler pulmonal
ET B
reseptor
Aktivasi endotel dari CX3CL1 Rekrutmen
CX3CL1 makrofag
Sel endotel Sel endotel di paru-paru
Meningkatnya kepatuhan
makrofag/monosit ke Makrofag
Peningkatan ekspresi dan sel endotel
aktivitas eNOS
Faktor genetik Rilis VFG-A
Sel endotel
Peningkatan pelepasan Sel endotel Peningkatan ekspresi dan
TIDAK proliferasi aktivitas iNOS dan HO
ANGIOGENESIS Peningkatan pelepasan
NO dan CO
VASODILASI HEPATOPULMONER VASODILASI
SINDROMA
Gambar 11. Patogenesis sindrom hepatopulmoner.ET, endotelin; eNOS, sintase oksida nitrat endotel; iNOS, sintase oksida nitrat yang dapat diinduksi; TIDAK, oksida
nitrat; H2O, Heme oksigenase-1; CO, karbon monoksida; CX3CL1, fraktalkin; VGF-A, faktor pertumbuhan endotel vaskular A.
Jurnal Hepatologi2018jilid xxxjxxx–xxx 37
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
mmHg, membatasi pengujian ABG hanya pada 14% pasien.527 kardiografi maupun pemindaian MAA dapat membedakan
Validitas pendekatan non-invasif ini tidak dikonfirmasi, baru-baru komunikasi arteriovenosa yang terpisah dari dilatasi prakapiler
ini, pada pasien anak dengan HPS.528Serial SpO2pengukuran dan kapiler difus atau pirau intrakardiak. Perbedaan sebelumnya
mungkin berguna untuk memantau gangguan oksigenasi dari dapat dibuat dengan cara angiografi paru. Perbedaan terakhir
waktu ke waktu pada pasien dengan HPS. ABG sangat penting dapat dibuat dengan menggunakan ekokardiografi dengan
untuk staging keparahan HPS. HPS dapat dikategorikan sebagai kontras transesofageal yang secara langsung mengungkapkan
ringan (PaO280 mmHg), sedang (PaO260–79 mmHg), berat (PaO2 septum intra-atrium. Angiografi paru tidak boleh dilakukan pada
50–59 mmHg), dan sangat parah (PaO2<50mmHg).498.500.501.503 semua pasien dengan dugaan HPS, tetapi hanya pada: a) pasien
Baru-baru ini, telah diamati bahwa HPS dikaitkan dengan dengan hipoksemia berat (PaO2).2<60 mmHg) kurang responsif
peningkatan tingkat antigen faktor von Willenbrand (vWF-Ag). terhadap pemberian oksigen 100%, dan b) pasien yang diduga
Dengan demikian, vWF-Ag telah diusulkan sebagai alat skrining kuat (melalui CT scan dada) memiliki komunikasi arteriovenosa
yang berpotensi berguna untuk deteksi dini HPS, tetapi studi lebih yang dapat menerima embolisasi.
lanjut diperlukan untuk memvalidasinya.529Rontgen dada biasanya
tidak spesifik, namun dapat digunakan untuk menyingkirkan
Rekomendasi
penyakit paru penyerta lainnya secara efektif karena hanya pola
interstisial ringan di bagian bawah paru yang dapat ditemukan,
karena vasodilatasi paru.498.500.501.503Penurunan kapasitas difusi - Dengan adanya takipnea dan polipnea, jari tabuh dan/atau
satu-nafas untuk karbon monoksida adalah satu-satunya sianosis pada pasien dengan tanda penyakit hati kronis,
perubahan dari tes fungsi paru rutin yang sering dan secara HPS harus dicurigai dan diselidiki (II-2,1).
konsisten abnormal pada pasien dengan HPS. Namun, ini tidak
spesifik dan mungkin tidak normal setelah LT.498.500.501.503Semua tes - Oksimetri nadi adalah alat skrining untuk HPS pada pasien
fungsi pernapasan lainnya tidak spesifik, menunjukkan kapasitas dewasa, tetapi tidak pada pasien anak. Untuk pasien dengan
vital paksa yang normal atau berkurang atau volume ekspirasi SpO2<96%, analisis ABG harus dilakukan. Sebuah PaO2
paksa maksimum selama detik pertama (FEV1). Dengan demikian, lebih rendah dari 80 mmHg dan atau gradien oksigen alveolar-
mereka hanya dapat digunakan untuk menyingkirkan penyakit arteri (P[Aa]O2) 15 mmHg saat menghirup udara ambien, harus
paru lainnya yang menyertai. CT scan toraks juga telah diusulkan mengarah pada penyelidikan lebih lanjut. Untuk orang dewasa 65
sebagai teknik pelengkap untuk menyingkirkan patologi paru lain tahun a P[Aa]O220 mmHg cut-off harus digunakan (II-2,1).
yang mendasari,498.499meskipun ada sedikit informasi mengenai
- Penggunaan ekokardiografi kontras (microbubble) untuk
peran spesifik mereka dalam diagnosis HPS. Telah disarankan
mengkarakterisasi HPS dianjurkan (II-2;1).
bahwa CT scan toraks dapat berguna untuk mengukur kaliber
arteri perifer dan hubungan bronkial/arteri.530.531 - Ekokardiografi dengan kontras trans-esofageal dapat
Selanjutnya, CT scan memungkinkan untuk menentukan pola dilakukan untuk menyingkirkan pirau intra-jantung secara
vaskular HPS dengan cara yang mirip dengan arteriografi dengan definitif, meskipun teknik ini bukannya tanpa risiko. (II-2;2).
mendeteksi komunikasi arteriovenosa pleura dan paru.
Ekokardiografi transtorakal yang ditingkatkan kontras dengan
- Pemindaian MAA harus dilakukan sebagai alat pelengkap
saline (diguncang untuk menghasilkan gelembung mikro> 10aku
untuk mengukur derajat pirau pada pasien dengan
m) adalah metode yang paling berguna untuk mendeteksi dilatasi
hipoksemia berat dan penyakit paru intrinsik yang menyertai,
pembuluh darah paru. Setelah pemberian agitasi saline dalam
atau untuk menilai prognosis pada pasien dengan HPS dan
vena perifer, opasifikasi gelembung mikro atrium kiri dalam tiga
hipoksemia sangat berat (PaO2).2<50 mmHg) (II-2;1).
sampai enam siklus jantung setelah opasifikasi atrium kanan
menunjukkan bagian gelembung mikro melalui dasar pembuluh - Baik ekokardiografi kontras maupun pemindaian MAA
darah yang melebar secara abnormal, karena gelembung mikro tidak dapat secara pasti membedakan komunikasi
tidak melewati kapiler normal.532Injeksi technetium-99 m-labeled arteriovenosa diskrit dari dilatasi prakapiler dan kapiler
macro-aggregated albumin (MAA) di vena perifer untuk difus atau pirau jantung. Angiografi paru harus dilakukan
pemindaian paru (MAA scan) adalah prosedur diagnostik alternatif hanya pada pasien dengan hipoksemia berat (PaO2)2<60
yang potensial meskipun lebih invasif dan kurang sensitif. Partikel, mmHg), kurang responsif terhadap pemberian oksigen
dengan 20–50akum, keluar melalui kapiler paru abnormal dan 100%, dan di antara mereka ada kecurigaan kuat adanya
tetap berada di dasar kapiler hilir yang disuplai oleh arteri komunikasi arteriovenosa yang dapat dilakukan embolisasi
sistemik, seperti otak, ginjal, dan limpa. Pencitraan kuantitatif (II-2;1).
pemindaian MAA di otak dan paru-paru memungkinkan
penghitungan derajat shunting.533.534Pengukuran shunting dengan Sejarah alam
scan MAA mungkin berguna sebagai alat diagnostik pelengkap Sejarah alami IPVD serta HPS masih belum jelas. Sebagian besar
pada pasien dengan HPS dalam dua situasi klinis. Pertama, pada pasien dengan IPVD mempertahankan pertukaran gas normal dari
pasien dengan hipoksemia berat dan HPS yang menyertai serta waktu ke waktu, dan tidak jelas alasan mengapa sebagian pasien
penyakit paru intrinsik sejak pirau >6% pada pemindaian MAA dengan IPVD mengembangkan HPS.537Diagnosis HPS dikaitkan dengan
membuktikan kontribusi utama HPS terhadap hipoksemia. Kedua, hasil yang buruk dalam hal kelangsungan hidup dan kualitas hidup.
pada pasien dengan HPS dan hipoksemia sangat parah (PaO2<50 505.507.508Mengenai kelangsungan hidup, harus digarisbawahi bahwa
mmHg), karena adanya shunting >20% dikaitkan dengan hasil pada pasien yang menjalani evaluasi untuk LT, angka kematian hampir
yang buruk setelah LT.535Terlepas dari peran potensial skintigrafi dua kali lipat pada pasien dengan HPS dibandingkan dengan pasien
perfusi paru untuk penggunaan prognostik pada pasien dengan dengan sirosis tanpa HPS, terlepas dari prediktor potensial kematian
sirosis dan IPVD, akurasi diagnostiknya untuk HPS masih harus lainnya seperti usia, skor MELD dan komorbiditas.505Pada pasien
ditetapkan.536Akhirnya, tidak ada yang membedakan lingkungan dengan sirosis dan HPS, yang tidak
38 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
HEPATOLOGI
dievaluasi untuk LT, tingkat kelangsungan hidup lima tahun adalah dikaitkan dengan shunting besar pada pemindaian MAA, ditemukan
23% sementara itu 63% pada pasien dengan sirosis tanpa HPS yang menjadi prediktor kematian yang sangat kuat setelah LT.535Pada tahun
dicocokkan dengan etiologi dan tingkat keparahan sirosis menurut 2007, lima tahun setelah pengenalan MELD di AS, United Network for
klasifikasi Child-Pugh, usia, dan skor MELD.503Kelangsungan hidup Organ Sharing (UNOS) merekomendasikan pemberian skor MELD 22
secara signifikan lebih buruk di antara pasien dengan HPS dan PaO2 untuk aplikasi awal pasien dengan HPS berat (PaO2).2<60 mmHg),
kurang dari 50 mmHg pada saat diagnosis.506.507 dengan peningkatan lebih lanjut setiap tiga bulan, untuk
menyeimbangkan hasil sebelum dan sesudah LT antara kandidat HPS
Pengelolaan dan non-HPS.545Dalam studi retrospektif terbesar yang
Perawatan medis membandingkan hasil LT antara era pra-MELD dan era MELD pada
Resolusi spontan HPS jarang terjadi. Tidak ada terapi medis mapan pasien dengan HPS, tingkat kelangsungan hidup lima tahun setelah LT
yang saat ini tersedia untuk HPS. Beberapa obat telah diterapkan ditemukan meningkat dari 67% selama era pra-MELD menjadi 88%
untuk pengobatan HPS dengan hasil yang bertentangan. Namun, tidak pada zaman MELD.546Data lain menunjukkan bahwa di era pasca-
ada uji coba acak besar yang telah dilakukan, mungkin karena jumlah MELD, tidak ada hubungan antara oksigenasi pra-LT dan kelangsungan
pasien yang rendah. Data dari beberapa studi klinis yang tidak hidup daftar tunggu pada pasien dengan HPS. Temuan ini tidak hanya
terkontrol dan bukti anekdotal menunjukkan bahwa pengobatan mencerminkan hasil pengenalan HPS sebagai pengecualian MELD,
dengan beta-blocker, inhibitor siklooksigenase, glukokortikoid sistemik tetapi juga peningkatan manajemen perioperatif pada pasien dengan
dan siklofosfamid, almitrine bismesylate, oksida nitrat inhalasi, HPS. Penilaian reguler keparahan hipoksemia dapat memfasilitasi LT
inhibitor oksida nitrat, dan agen antimikroba secara seragam tidak sebelum terjadinya hipoksemia yang sangat parah. Faktanya,
berhasil.505Pentoxifylline juga telah dicoba dalam pengobatan HPS hipoksemia dapat memburuk pada pasien dengan HPS yang termasuk
pada orang dewasa dan anak-anak dalam dua studi percontohan kecil dalam daftar transplantasi aktif, dengan penurunan rata-rata pO2.2
dengan hasil yang bertentangan dalam hal peningkatan oksigenasi sebesar 5,2 mmHg per tahun,508dan baru-baru ini telah dikonfirmasi
dan efek samping GI yang sering.538.539Administrasi bawang putih bahwa PaO ruang-udara pra-LT2
ditemukan terkait dengan peningkatan PaO2dalam sebuah studi acak 44,0 mmHg masih terkait dengan peningkatan mortalitas pasca-LT.547
kecil.540Namun, kasus hepatotoksisitas sedang yang terkait dengan Oleh karena itu, disarankan agar analisis ABG dilakukan setiap enam
terapi bawang putihin dosis tinggi jangka pendek pada penerima LT bulan, tetapi tidak ada penelitian yang menjelaskan metode mana
dengan HPS persisten baru-baru ini dilaporkan.541Penggunaan TIPS yang terbaik untuk melakukan ini (analisis ABGvs. oksimetri nadi) atau
telah diusulkan untuk mengurangi tekanan portal pada pasien dengan seberapa sering harus dilakukan. Meskipun tingkat kelangsungan
HPS. Namun, data tidak cukup bahkan ketika tinjauan analisis sistemik hidup meningkat pada pasien dengan HPS setelah LT di era MELD,
dipertimbangkan.542Selain itu, ada beberapa kekhawatiran bahwa TIPS baru-baru ini diamati bahwa pasien pengecualian HPS MELD memiliki
dapat meningkatkan vasodilatasi paru dengan memperburuk sirkulasi mortalitas keseluruhan yang lebih rendah dibandingkan dengan orang
hiperkinetik. Dengan demikian, tidak ada rekomendasi penggunaan lain yang menunggu LT, menunjukkan bahwa kesesuaian kebijakan
TIPS untuk mengobati HPS.498.505 pengecualian HPS MELD harus dinilai ulang.548Ada sangat sedikit dan
Akhirnya, embolisasi koil (emboloterapi) telah terbukti meningkatkan penelitian kecil tentang dampak HPS pada prosedur anestesi, serta
oksigenasi arteri sementara dalam konteks komunikasi arteriovenosa dalam manajemen pasca-LT di ICU.
angiografik.531.543Antagonis reseptor endotelin-1 atau penghambat Namun demikian, tampaknya oksida nitrat yang dihirup, metilen biru,
angiogenesis belum diuji sampai sekarang pada pasien dengan HPS. oksigenasi membran ekstrakorporeal dan ventilasi non-invasif
Dengan demikian, terapi oksigen jangka panjang tetap menjadi terapi dapat meningkatkan oksigenasi segera setelah LT.549–551
yang paling sering direkomendasikan untuk gejala pada pasien
dengan hipoksemia berat. Namun, beberapa aspek pengobatan ini
seperti kemanjuran, biaya, dan kepatuhan, masih harus dievaluasi. Rekomendasi
- Pasien dengan HPS dan PaO2<60 mmHg harus dievaluasi
untuk LT karena ini adalah satu-satunya pengobatan untuk
Rekomendasi
HPS yang telah terbukti efektif sampai saat ini (II-2;1).
- Sejak hipoksemia berat (PaO2<45-50 mmHg) dikaitkan
- Terapi oksigen jangka panjang direkomendasikan pada pasien dengan peningkatan kematian pasca-LT, analisis ABG
dengan HPS dan hipoksemia berat. Namun demikian, tidak
harus dilakukan setiap enam bulan untuk memfasilitasi
ada data yang tersedia mengenai efektivitas, toleransi,
prioritas LT (II-2;1).
efektivitas biaya, kepatuhan dan efek pada tingkat
kelangsungan hidup terapi ini (II-2;1).
- Tidak ada rekomendasi yang dapat diajukan mengenai Hipertensi portopulmonal
penggunaan obat atau penempatan TIPS untuk pengobatan Definisi dan diagnosis
HPS (saya;1). Diagnosis PPHT harus dipertimbangkan pada pasien dengan
hipertensi portal tanpa adanya penyebab lain dari arteri
pulmonalis atau hipertensi vena. yaitu: tromboemboli kronis,
Transplantasi hati penyakit paru kronis/hipoksia; penyakit jantung kiri kronis.
Pengobatan yang paling umum dan satu-satunya yang berhasil untuk
HPS adalah LT. LT menghasilkan pembalikan total atau peningkatan Pasien mungkin asimtomatik tetapi sering datang dengan dispnea saat
HPS yang signifikan pada lebih dari 85% pasien dengan hipoksemia beraktivitas dan mereka mungkin memiliki tanda klinis gagal jantung kanan
berat.544Dalam studi klinis prospektif yang dilakukan di era pra-MELD, ketika penyakit sedang hingga berat berkembang.552Klasifikasi keparahan
hipoksemia berat pra-LT, khususnya ketika didasarkan pada tekanan arteri pulmonal rata-rata
Jurnal Hepatologi2018jilid xxxjxxx–xxx 39
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
(mPAP) dan mengasumsikan ada resistensi pembuluh darah paru hipertensi portal mungkin sedang dalam pengobatan dengan beta-blocker,
(PVR) yang tinggi. PPHT dinilai ringan (mPAP 25 dan <35 mmHg); penghentian terapi beta-blocker dapat membantu meningkatkan curah jantung
sedang (mPAP 35 dan <45 mmHg), dan berat (mPAP 45 mmHg).498 dan dengan demikian membantu dyspnoea saat beraktivitas, pada pasien dengan
Diagnosis juga mensyaratkan adanya tekanan oklusi paru normal, PPHT lanjut.568
untuk menyingkirkan peningkatan tekanan paru akibat
peningkatan tekanan pengisian ventrikel kiri. Ekokardiografi Antagonis reseptor endotelin .Bosentan telah terbukti
Doppler Transthoracic (TDE) adalah alat skrining utama untuk meningkatkan hemodinamik arteri pulmonalis dan toleransi
mengevaluasi keberadaan PPHT saat skrining pasien berisiko latihan pada pasien PPHT, terlepas dari tingkat keparahan
tinggi, seperti yang sedang dipertimbangkan untuk TIPS atau LT. penyakit hati.569–572Satu studi retrospektif melaporkan tingkat
553–555Sebagai tes skrining, beberapa penelitian menunjukkan kelangsungan hidup hingga 89% dalam tiga tahun.573Lainnya telah
tekanan sistolik arteri pulmonalis >30 mmHg pada TDE memiliki menunjukkan peningkatan indeks jantung hingga 39%, meskipun
nilai prediksi negatif 100%, tetapi nilai prediksi positif hanya 59%. pada sejumlah kecil pasien, tetapi peningkatan aminotransferase,
554Namun, ketika menilai pasien untuk LT, ambang batas untuk yang merespon pengurangan dosis atau penghentian.571FDA
kateterisasi jantung kanan kurang jelas, dengan tekanan sistolik memberikan peringatan pada kelas obat ini pada pasien dengan
ventrikel kanan >50 mmHg dan/atau hipertrofi ventrikel kanan disfungsi hati lanjut. Ada data terbatas tentang penggunaan
yang signifikan dilihat sebagai pemicu pemeriksaan ini untuk anggota lain dalam keluarga agen ini, termasuk ambrisentan dan
menyingkirkan PPHT yang signifikan.555 macitentan, untuk PPHT.574.575
Penghambat fosfodiesterase subtipe-5 .Blokade penghambat
Patofisiologi
fosfodiesterase-5 memfasilitasi efek vasodilatasi oksida nitrat,
Pada pasien dengan hipertensi portal, PPHT diperkirakan timbul
melalui penurunan metabolisme cGMP. Seri kasus kecil
dari aliran darah yang terbatas pada sirkulasi arteri pulmonal
menunjukkan bahwa sildenafil meningkatkan kapasitas fungsional
karena vasokonstriksi. Banyak faktor yang dianggap bertanggung
dan meningkatkan curah jantung.576–578Perlu dicatat bahwa
jawab untuk ini termasuk: Perubahan vasoregulator endogen;
sildenafil dapat memicu perdarahan varises dan oleh karena itu,
peningkatan endotelin 1 dan penurunan prostasiklin sintase dari
harus berhati-hati.579
sel endotel paru; proliferasi sel otot polos/aktivasi endotel dan
agregasi trombosit.
Analog prostasiklin .Analog prostasiklin memiliki banyak manfaat
potensial termasuk vasodilatasi, pengurangan proliferasi otot polos
Sejarah alam dan prognosis
Dari penelitian pada pasien yang dievaluasi untuk LT, kejadiannya pembuluh darah dan antitrombotik. Seri kasus menunjukkan
diperkirakan antara 3-10% berdasarkan kriteria hemodinamik. peningkatan hemodinamik paru dengan epoprostenol iv dan potensi
Selanjutnya, jenis kelamin perempuan dan penyakit hati autoimun peningkatan kelangsungan hidup lima tahun dibandingkan dengan
yang sudah ada sebelumnya dianggap sebagai faktor risiko data registri pada hipertensi arteri pulmonal (70vs. 40%).580–583Namun,
independen.556Variasi genetik dalam kadar estradiol dapat dosis yang lebih rendah daripada yang digunakan pada hipertensi
meningkatkan predisposisi vasokonstriksi arteri pulmonalis. pulmonal idiopatik disarankan untuk mengurangi perkembangan
Memang, wanita berisiko tiga kali lebih besar daripada pria.557Ada trombositopenia dan splenomegali. Penelitian lain juga melihat
juga hubungan antara pasien yang memiliki PPHT sedang sampai penggunaan iloprost inhalasi dan melaporkan manfaat hemodinamik
berat dan adanya pirau portosistemik yang besar.558Namun, tidak jangka pendek.584
ada hubungan yang jelas antara keparahan penyakit hati atau
Dampak Penatalaksanaan Komplikasi Sirosis Lainnya Perhatian harus
hipertensi portal dan perkembangan PPHT berat.556,559
dilakukan ketika mempertimbangkan penempatan TIPS untuk
Studi mengutip tingkat kelangsungan hidup pada satu tahun antara 35-46%
pengobatan komplikasi sirosis lainnya pada pasien dengan PPHT yang
tanpa pengobatan khusus.560.561Kematian sering dikaitkan dengan
terbukti. Peningkatan yang diantisipasi pada tekanan pengisian
komplikasi penyakit hati lainnya seperti kanker hepatoseluler, sepsis dan
ventrikel kanan dan curah jantung dapat memicu peningkatan PVR
perdarahan GI dan gagal ventrikel kanan. Peningkatan angka kematian
yang nyata dan kelebihan tekanan sisi kanan.585,586
berhubungan dengan tekanan atrium kanan yang lebih tinggi dan indeks
PPHT sedang (mPAP >35 dan <45 mmHg) merupakan kontraindikasi
jantung yang lebih rendah.559.562Dalam studi registri multisenter, pasien
relatif untuk penempatan TIPS, dan PPHT berat merupakan
dengan PPHT terbukti memiliki hasil yang lebih buruk daripada pasien
kontraindikasi absolut.586
dengan hipertensi pulmonal idiopatik, dengan kelangsungan hidup lima
tahun sebesar 40%.vs.64%.563Namun, penelitian retrospektif Perancis
menantang hal ini, sementara melaporkan peningkatan mortalitas pada Rekomendasi
mereka dengan indeks jantung yang lebih rendah, kemungkinan
mencerminkan kompensasi yang gagal untuk peningkatan disfungsi
ventrikel kanan, dan pasien dengan penyakit hati yang lebih lanjut.564
- Skrining untuk PPHT harus melalui TDE pada pasien yang
dianggap sebagai calon penerima TIPS atau LT; pada mereka
Perawatan medis dengan tes skrining positif, kateterisasi jantung kanan harus
Basis bukti untuk terapi farmakologis pada PPHT terbatas dengan sebagian dilakukan (II-1;1).
besar data yang diekstrapolasi dari penelitian pada hipertensi arteri - Pada pasien dengan PPHT yang terdaftar untuk
pulmonal yang tidak terkait dengan penyakit hati.565,566Obat-obatan untuk transplantasi, ekokardiografi harus diulang pada daftar
meningkatkan vasodilatasi akut selama penilaian kateterisasi jantung tunggu, meskipun interval spesifik tidak jelas (III;1).
kanan, secara teoritis dapat merusak karena berisiko menurunkan indeks
jantung lebih lanjut. Ada kekurangan data untuk memperjelas hal ini.567
- Beta-blocker harus dihentikan dan varises dikelola dengan
Sebaliknya, sementara pasien dengan stadium lanjut
terapi endoskopi dalam kasus PPHT terbukti (II-3;1).
40 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
HEPATOLOGI
- Terapi yang telah disetujui untuk hipertensi arteri Rekomendasi
pulmonal primer mungkin bermanfaat dalam PPHT untuk
meningkatkan toleransi latihan dan hemodinamik. Namun, - Jika mPAP <35 mmHg dan fungsi ventrikel kanan
antagonis endotelin harus digunakan dengan hati-hati dipertahankan, LT harus dipertimbangkan (II-2,1).Sebuah
karena kekhawatiran akan gangguan hati.II-2;1). mPAP dari 45 mmHg harus dianggap sebagai kontraindikasi
- TIPS tidak boleh digunakan pada pasien dengan PPHT (II-3;1). absolut untuk LT terlepas dari terapi yang diterapkan (III,1).
- Terapi untuk menurunkan mPAP dan memperbaiki fungsi
ventrikel kanan harus dimulai pada pasien dengan mPAP
Transplantasi hati
35 mmHg. Fungsi ventrikel kanan harus dievaluasi secara
Secara historis, PPHT berat telah menjadi kontraindikasi relatif
berkala (II-2,1).
untuk LT karena hasil yang sangat buruk. Namun, dengan
munculnya peningkatan kontrol hemodinamik dengan agen - Pengecualian MELD dapat dipertimbangkan pada pasien dengan
seperti prostasiklin iv, ada rangkaian kasus yang menunjukkan PPHT terbukti yang terapi targetnya gagal menurunkan mPAP <35
hemodinamik paru normal hampir dua tahun pasca LT.587.588 mmHg tetapi memfasilitasi normalisasi PVR hingga <240 dyne/s cm
5dan fungsi ventrikel kanan (II-3;2).
Stratifikasi risiko untuk LT .Pada pasien dengan mPAP 45-50 mmHg, - Pengecualian MELD harus dianjurkan pada pasien dengan PPHT
sebagian besar pusat akan menganggap ini sebagai kontraindikasi mutlak terbukti dengan tingkat keparahan sedang (penilaian mPAP 35
untuk transplantasi terlepas dari terapi yang diterapkan.562.587.589 mmHg) di mana pengobatan yang ditargetkan menurunkan mPAP
Pasien dengan mPAP >35 memiliki peningkatan risiko pasca LT, terkait <35 mmHg dan PVR <400 dyne/s cm5(II-2;1).
dengan peningkatan rawat inap dan kebutuhan ventilator yang lebih
lama.562.590.591Jika LT dipertimbangkan pada pasien tersebut, disarankan Kesimpulan
agar PPHT mereka diobati secara agresif untuk menurunkan mPAP Pedoman pengelolaan pasien dengan sirosis dekompensasi ini
dan memperbaiki fungsi ventrikel kanan.588.592.593 dikembangkan berdasarkan latar belakang patofisiologis baru yang
Untuk memfasilitasi akses ke LT sebelum ada perkembangan PPHT menawarkan kesempatan untuk pendekatan terapeutik atau
lebih lanjut ke titik di mana risiko transplantasi dianggap terlalu tinggi, profilaksis yang lebih komprehensif untuk mengelola penyakit.
pengecualian MELD (MELD 22 poin) telah diberikan kepada pasien Pengetahuan tentang mekanisme patofisiologi kunci memungkinkan
dengan PPHT (mPAP >25 mmHg dan PVR >240 dynes/s per cm5) saat ini untuk melawan perkembangan sirosis dan untuk mencegah
dengan setidaknya tingkat keparahan penyakit sedang (mPAP awal komplikasinya. Ini merupakan langkah maju, mengubah pendekatan
>35 mmHg).594Pasien dianggap kandidat bedah jika, setelah terapi kami dari mengobati komplikasi sirosis dekompensasi menjadi
yang ditargetkan untuk menurunkan PAP, mereka telah meningkatkan mencegah terjadinya. Namun, untuk memungkinkan hal ini, sangat
mPAP (<35 mmHg) dan PVR (<400 dyne/s per cm5) dan/atau penting untuk memikirkan model baru perawatan spesialis untuk
menormalkan PVR mereka. Menerapkan pengecualian ini telah dicatat pasien dengan sirosis. Program koordinasi perawatan, telah terbukti
untuk mengurangi kematian daftar tunggu.595 meningkatkan kelangsungan hidup dan mengurangi rawat inap
kembali ke rumah sakit pada pasien ini.604Koordinator perawatan
Pertimbangan per-operasi .Semua pasien harus dipantau dengan dapat memfasilitasi pengembangan program pendidikan untuk pasien
kateter arteri pulmonalis. Terapi untuk menurunkan mPAP harus dan perawat yang mengoptimalkan kepatuhan mereka terhadap
dilanjutkan selama periode operasi, mengingat sering terjadi rekomendasi pedoman. Selain itu, mereka dapat merencanakan
peningkatan curah jantung pasca re-perfusi dan ini dapat menambah prosedur invasif di rumah sakit sehari, memungkinkan transfer
lebih banyak tekanan pada gangguan fungsi ventrikel kanan yang informasi real-time ke dokter perawatan primer untuk meningkatkan
sudah ada sebelumnya.595–597Memang, dalam beberapa kasus, kualitas dan koordinasi perawatan. Dengan demikian, adalah mungkin
peningkatan akut yang parah pada PAP dapat menyebabkan untuk mencegah kunjungan yang tidak perlu ke unit gawat darurat
kegagalan cangkok karena kongesti hepatik melalui ventrikel kanan dan/atau penerimaan kembali darurat ke rumah sakit. Langkah-
yang gagal. Penatalaksanaan hemodinamik yang merugikan tersebut, langkah ini secara progresif akan mengurangi beban sirosis.
selain prostasiklin iv atau oksida nitrat inhalasi termasuk penggunaan
terapi oksigen membran ekstrakorporeal (ECMO).598.599
Konflik kepentingan
Pertimbangan pasca operasi .Pemantauan respons PAP terhadap terapi Paolo Angeli: Biaya konsultasi dari Sequana Medical AG, Gilead Italy
adalah melalui gema transtoraks serial dengan Doppler jaringan pada dan Biovie; Penemu paten dari Biovie; Hibah penelitian dari Gilead;
interval 4-6 bulan dan pertimbangan terapi target arteri pulmonalis yang Biaya pembicara dari Bhering, Kedrion 2016. Mauro Bernardi: Biaya
meruncing, meskipun tidak ada data terkontrol untuk memberikan konsultasi dari CLS Behring GmbH, Baxter Healthcare SA, Grifols SA;
panduan tentang hal ini.581.600.601Laporan kasus dan seri menunjukkan Biaya pembicara dari CLS Behring GmbH, Baxter Healthcare SA, PPTA
bahwa 29-64% pasien dengan PPHT sedang sampai berat di bawah tindak Europe, Octapharma AG, Gilead Sciences, AbbVie Italia. Wim Laleman:
lanjut jangka panjang pasca transplantasi telah mampu menghentikan Biaya pembicara untuk Gore, Norgine, 4C, Abbvie, Sirtex; Biaya
terapi dari waktu ke waktu.599–602Memang, beberapa menyarankan konsultasi untuk AbbVie, Gilead, MSD, Intercept; Hibah penelitian dari
kembalinya fungsi ventrikel kanan normal setelah terapi PPHT pada periode Gilead. Jonel Trebicka: Biaya pembicara atau biaya Konsultasi dari Gore
pra-transplantasi dan kemudian setelah operasi transplantasi.581,601Pasien & associates (TIPS), Sequana medical (alpha-pump), Alexion (PNH),
dengan pengecualian PPHT MELD memiliki mortalitas satu tahun yang lebih Versantis (liposom). Alexander Krag: Tidak ada. Claire Francoz: Tidak
buruk atau kegagalan cangkok dibandingkan pasien tanpa PPHT.603 ada. Pere Gines: Biaya Penasihat/Konsultasi untuk Sequana Grifols,
Mallinck-
Jurnal Hepatologi2018jilid xxxjxxx–xxx 41
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
rodt, Ferring Pharmaceuticals; Pendanaan Penelitian dari Sequana, sirosis terkait virus hepatitis C. Gastroenterologi 2017;153: 1273-1283.
Grifols, Ferring Pharmaceuticals.
[19]Kang SH, Lee YB, Lee JH, Nam JY, Chang Y, Cho H, dkk. Pengobatan Rifaximin
Silakan merujuk ke formulir pengungkapan ICMJE terlampir untuk
dikaitkan dengan penurunan risiko komplikasi sirosis dan kelangsungan hidup
perincian lebih lanjut. secara keseluruhan yang berkepanjangan pada pasien yang mengalami
ensefalopati hepatik. Aliment Pharmacol Ada 2017;46:845–855.
[20]Ginès P, Schrier RW. Gagal ginjal pada sirosis. N Engl J Med 2009;361:1279–
ucapan terima kasih
1290.
Kami ingin mengucapkan terima kasih kepada Alessandra Brocca Dr, Marta Tonon MD,
[21]Moreau R, Elkrief L, Biro C, Pararnau JM, Thavenot T, Saliba F, dkk. Percobaan
Husain-Syed Faeq MD untuk pekerjaan editorial yang luar biasa. Kami mengucapkan acak terapi norfloxacin 6 bulan pada pasien dengan sirosis kelas C Child-
terima kasih kepada ICREA atas ACADEMIA AWARD yang diberikan kepada Pere Ginès. Pugh. J Hepatol 2017;66:S1.
Kami ingin mengucapkan terima kasih kepada para peninjau Pedoman Praktik Klinis ini [22]Caraceni P, Riggio O, Angeli P, Alessandria C, Neri S, Foschi FG, dkk.
atas waktu dan tinjauan kritis mereka: Dewan Pengurus EASL, Alexander Gerbes, Thierry Pemberian albumin jangka panjang pada sirosis dekompensasi: uji coba
acak label terbuka. Lancet 2018, [Dalam pers].
Gustot, Guadalupe Garcia-Tsao.
[23]Sola E, Sola C, Simon-Talero M, Martin-Llahi M, Castellote J, Garcia-Martinez
R, dkk. Midodrine dan albumin untuk pencegahan komplikasi sirosis pada
Referensi pasien dalam daftar tunggu transplantasi hati.
[1]Pedoman praktek klinis EASL pada pengelolaan asites, peritonitis bakteri Percobaan acak, multicenter, double-blind, terkontrol plasebo. J Hepatol
spontan, dan sindrom hepatorenal pada sirosis. J Hepatol 2010;53:397–417. 2017;66:S11.
[24]Abraldes JG, Albillos A, Banares R, Turnes J, Gonzalez R, Garcia-Pagan JC, dkk.
[2]D'Amico G. Perjalanan klinis sirosis. Studi berbasis populasi dan kebutuhan Simvastatin menurunkan tekanan portal pada pasien dengan sirosis dan
obat yang dipersonalisasi. J Hepatol 2014;60:241–242. hipertensi portal: uji coba terkontrol secara acak. Gastroenterologi
[3]Moreau R, Jalan R, Gines P, Pavesi M, Angeli P, Cordoba J, dkk. Gagal hati 2009;136:1651–1658.
akut-onkronik adalah sindrom berbeda yang berkembang pada pasien [25]Abraldes JG, Villanueva C, Aracil C, Turnes J, Hernandez-Guerra M, Genesca J,
dengan DA sirosis. Gastroenterologi 2013;144:1426–1437. dkk. Penambahan simvastatin ke terapi standar untuk pencegahan
[4]D'Amico G, Garcia-Tsao G, Pagliaro L. Sejarah alam dan indikator prognostik perdarahan ulang varises tidak mengurangi perdarahan ulang tetapi
kelangsungan hidup pada sirosis: tinjauan sistematis dari 118 penelitian. J meningkatkan kelangsungan hidup pada pasien dengan sirosis.
Hepatol 2006;44:217–231. Gastroenterologi 2016;150:1160–1170.
[5]Bernardi M, Moreau R, Angeli P, Schnabl B, Arroyo V. Mekanisme [26]Villa E, Cammà C, Marietta M, Luongo M, Critelli R, Colopi S, dkk. Enoxaparin
dekompensasi dan kegagalan organ pada sirosis: Dari vasodilatasi arteri mencegah trombosis vena portal dan dekompensasi hati pada pasien
perifer hingga hipotesis peradangan sistemik. J Hepatol 2015;63:1272–1284 dengan sirosis lanjut. Gastroenterologi 2012;143: 1253–12609.
.
[6]Jalan R, Fernandez J, Wiest R, Schnabl B, Moreau R, Angeli P, dkk. Infeksi [27]Lebrec D, Thabut D, Oberti F, Perarnau JM, Condat B, Barraud H, dkk.
bakteri pada sirosis: pernyataan posisi berdasarkan Konferensi Khusus Pentoxifylline tidak menurunkan mortalitas jangka pendek tetapi
EASL. J Hepatol 2013;60:1310–1324. mengurangi komplikasi pada pasien dengan sirosis lanjut.
[7]Arvaniti V, D'Amico G, Fede G, Manousou P, Tsochatzis E, Pleguezuelo Gastroenterologi 2010;138:1755-1762.
M, dkk. Infeksi pada pasien dengan sirosis meningkatkan kematian empat kali [28]Abraldes JG, Tarantino saya, Turnes J, Garcia-Pagan JC, Rodes J, Bosch J.
lipat dan harus digunakan dalam menentukan prognosis. Gastroenterologi Respon hemodinamik untuk pengobatan farmakologis hipertensi portal
2010;139:1246–1256. dan prognosis jangka panjang dari sirosis. Hepatologi 2003; 37: 902–908.
[8]Schrier RW, Arroyo V, Bernardi M, Epstein M, Henriksen JH, Rodes J. Hipotesis
vasodilatasi arteri perifer: proposal untuk inisiasi retensi natrium dan air [29]Gines P, Quintero E, Arroyo V, Teres J, Bruguera M, Rimola A, dkk. Sirosis
ginjal pada sirosis. Hepatologi 1988;8:1151–1157. kompensasi: riwayat alam dan faktor prognostik. Hepatologi 1987;7:122–
128.
[9]Wiese S, Hove JD, Bendtsen F, Moller S. Kardiomiopati sirosis: patogenesis [30]Ripoll C, Groszmann R, Garcia-Tsao G, Grace N, Burroughs A, Planas R, dkk.
dan relevansi klinis. Nat Rev Gastroenterol Hepatol 2014;11:177–186. Gradien tekanan vena hepatik memprediksi dekompensasi klinis pada
pasien dengan sirosis kompensasi. Gastroenterologi 2007;133:481–488.
[10]Arroyo V, Terra C, Gines P. Kemajuan dalam patogenesis dan pengobatan
sindrom hepatorenal tipe-1 dan tipe-2. J Hepatol 2007; 46: 935–946. [31]Moore KP, Wong F, Gines P, Bernardi M, Ochs A, Salerno F, dkk. Manajemen
asites pada sirosis: laporan pada konferensi konsensus Klub Asites
[11]Iwakiri Y, Groszmann RJ. Sirkulasi hiperdinamik penyakit hati kronis: dari Internasional. Hepatologi 2003;38:258–266.
pasien ke molekul. Hepatologi 2006;43: S121–S131. [32]Arroyo V, Gines P, Gerbes AL, Dudley FJ, Gentilini P, Laffi G, dkk. Definisi dan
kriteria diagnostik asites refrakter dan sindrom hepatorenal pada sirosis.
[12]Claria J, Stauber RE, Coenraad MJ, Moreau R, Jalan R, Pavesi M, dkk. Klub Asites Internasional. Hepatologi 1996;23:164–176.
Peradangan sistemik pada sirosis dekompensasi: Karakterisasi dan peran
dalam gagal hati akut-kronis. Hepatologi 2016; 64: 1249–1264. [33]Rimola A, Garcia-Tsao G, Navasa M, Piddock LJ, Planas R, Bernard B, dkk.
Diagnosis, pengobatan dan profilaksis peritonitis bakteri spontan:
[13]Trautwein C, Friedman SL, Schuppan D, Pinzani M. Fibrosis hati: Konsep dokumen konsensus. Klub Asites Internasional. J Hepatol 2000; 32: 142-153.
pengobatan. J Hepatol 2015;62:S15–S24.
[14]Alvarez MA, Cirera I, Sola R, Bargallo A, Morillas RM, Planas R. Perjalanan [34]Bruns T, Lutz P, Stallmach A. Nischalke HD Protein cairan asites rendah tidak
klinis jangka panjang dari sirosis alkoholik dekompensasi: studi prospektif menunjukkan peningkatan risiko peritonitis bakteri spontan pada kohort
dari 165 pasien. J Clin Gastroenterol 2011; 45: 906–911. saat ini. J Hepatol 2015;63:527–528.
[35]Runyon BA, Canawati HN, Akriviadis EA. Optimalisasi teknik kultur cairan
[15]Powell Jr WJ, Klatskin G. Durasi kelangsungan hidup pada pasien dengan asites. Gastroenterologi 1988; 95:1351–1355.
sirosis Laennec. Pengaruh penarikan alkohol, dan kemungkinan efek dari [36]Runyon BA, Montano AA, Akriviadis EA, Antillon MR, Irving MA, McHutchison
perubahan terbaru dalam manajemen umum penyakit. Am J Med JG. Gradien albumin serum-asites lebih unggul dari konsep eksudat-
1968;44:406–420. transudat dalam diagnosis banding asites.
[16]Shim JH, Lee HC, Kim KM, Lim YS, Chung YH, Lee YS, dkk. Kemanjuran entecavir Ann Intern Med 1992;117:215–220.
pada pasien yang belum pernah menggunakan pengobatan dengan sirosis [37]Gerbes AL, Jüngst D, Xie YN, Permanetter W, Paumgartner G. Analisis cairan
dekompensasi terkait virus hepatitis B. J Hepatol 2010;52:176–182. asites untuk diferensiasi asites terkait keganasan dan nonmalignant.
[17]Cheung MC, Walker AJ, Hudson BE, Verma S, McLauchlan J, Mutimer DJ, dkk. Usulan urutan diagnostik. Kanker 1991; 68: 1808–1814.
Hasil setelah terapi antivirus kerja langsung yang berhasil untuk pasien
dengan hepatitis C kronis dan sirosis dekompensasi. J Hepatol 2016;65:741– [38]Llach J, Gines P, Arroyo V, Rimola A, Tito L, Badalamenti S, dkk. Nilai
747. prognostik tekanan arteri, sistem vasoaktif endogen, dan fungsi ginjal pada
[18]Lensa S, Alvarado E, Mariño Z, dkk. Efek terapi antivirus semua-oral pada pasien sirosis yang dirawat di rumah sakit untuk pengobatan asites.
HVPG dan hemodinamik sistemik pada pasien dengan Gastroenterologi 1988; 94:482–487.
42 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
OF HEPATOLOGY
[39] Caregaro L, Menon F, Angeli P, Amodio P, Merkel C, Bortoluzzi A, et al. [61]Lin CH, Shih TA, Ma MH, Chiang WC, Yang CW, Ko PC. Haruskah
Limitations of serum creatinine level and creatinine clearance as filtration kecenderungan perdarahan menghalangi parasentesis perut? Dig Liver Dis
markers in cirrhosis. Arch Intern Med 1994;154:201–205. 2005; 37: 946–951.
[40] Bernardi M, Gitto S, Biselli M. The MELD score in patients awaiting liver [62]Pache I, Bilodeau M. Perdarahan parah setelah parasentesis perut untuk
transplant: strengths and weaknesses. J Hepatol 2011;54:1297–1306. asites pada pasien dengan penyakit hati. Aliment Pharmacol There
[41] Biselli M, Dall’Agata M, Gramenzi A, Gitto S, Liberati C, Brodosi L, et al. A new 2005;21:525–529.
prognostic model to predict dropout from the waiting list in cirrhotic [63]Gines P, Tito L, Arroyo V, Planas R, Panes J, Viver J, dkk. Studi perbandingan
candidates for liver transplantation with MELD score <18. Liver Int acak dari parasentesis terapeutik dengan dan tanpa albumin intravena
2015;35:184–191. pada sirosis. Gastroenterologi 1988; 94: 1493–1502.
[42] Bernardi M, Santini C, Trevisani F, Baraldini M, Ligabue A, Gasbarrini G.
Renal function impairment induced by change in posture in patients with [64]Gines A, Fernandez-Esparrach G, Monescillo A, Vila C, Domenech E, Abecasis
cirrhosis and ascites. Gut 1985;26:629–635. R, dkk. Percobaan acak membandingkan albumin, dekstran 70, dan
[43] Ring-Larsen H, Henriksen JH, Wilken C, Clausen J, Pals H, Christensen NJ. poligelin pada pasien sirosis dengan asites yang diobati dengan
Pengobatan diuretik pada sirosis dekompensasi dan gagal jantung parasentesis. Gastroenterologi 1996;111:1002–1010.
kongestif: efek postur. Br Med J 1986;292:1351–1353. [65]Sola-Vera J, Minana J, Ricart E, Planella M, Gonzalez B, Torras X, dkk.
[44]Bernardi M, Laffi G, Salvagnini M, Azzena G, Bonato S, Marra F, dkk. Khasiat Percobaan acak membandingkan albumin dan saline dalam pencegahan
dan keamanan langkah perawatan medis asites pada sirosis hati: uji klinis disfungsi sirkulasi yang diinduksi parasentesis pada pasien sirosis dengan
terkontrol secara acak yang membandingkan dua diet dengan kandungan asites. Hepatologi 2003; 37:1147–1153.
natrium yang berbeda. Hati 1993; 13:156-162. [66]Bernardi M, Caraceni P, Navickis RJ, Wilkes MM. Infus albumin pada pasien
[45]Gauthier A, Levy VG, Quinton A, Michel H, Rueff B, Descos L, dkk. Garam atau yang menjalani parasentesis volume besar: meta-analisis dari uji coba
tanpa garam dalam pengobatan asites sirosis: studi acak. Gut 1986; secara acak. Hepatologi 2012;55:1172–1181.
27:705–709. [67]Moreau R, Valla DC, Durand-Zaleski I, Bronowicki JP, Durand F, Chaput JC,
[46]Reynolds TB, Lieberman FL, Goodman AR. Keuntungan pengobatan asites dkk. Perbandingan hasil pada pasien dengan sirosis dan asites setelah
tanpa pembatasan natrium dan tanpa penghapusan lengkap kelebihan pengobatan dengan albumin atau koloid sintetis: uji coba terkontrol secara
cairan. Gut 1978;19:549–553. acak. Liver Int 2006;26:46–54.
[47]Morando F, Rosi S, Gola E, Nardi M, Piano S, Fasolato S, dkk. Kepatuhan terhadap [68]Gines P, Arroyo V, Quintero E, Planas R, Bory F, Cabrera J, dkk. Perbandingan
diet pembatasan natrium moderat pada pasien rawat jalan dengan sirosis dan parasentesis dan diuretik dalam pengobatan sirosis dengan asites tegang.
asites: studi cross-sectional kehidupan nyata. Liver Int 2015;35:1508–1515. Hasil penelitian secara acak. Gastroenterologi 1987; 93:234–241.
[48]Pockros PJ, Reynolds TB. Diuresis cepat pada pasien dengan asites dari
penyakit hati kronis: pentingnya edema perifer. Gastroenterologi 1986; [69]Salerno F, Badalamenti S, Incerti P, Tempini S, Restelli B, Bruno S, dkk.
90:1827–1833. Parasentesis berulang dan infus albumin iv untuk mengobati asites
[49]Bernardi M, Trevisani F, Gasbarrini A, Gasbarrini G. Gangguan hepatorenal: 'tegang' pada pasien sirosis. Terapi alternatif yang aman. J Hepatol
peran sistem renin-angiotensin-aldosteron. Semin Liver Dis 1994;14:23–34. 1987;5:102–108.
[70]Fernandez-Esparrach G, Guevara M, Urutkan P, Pardo A, Jimenez W, Gines P,
[50]Bernardi M, Servadei D, Trevisani F, Rusticali AG, Gasbarrini G. Pentingnya dkk. Persyaratan diuretik setelah parasentesis terapeutik pada pasien
konsentrasi aldosteron plasma pada efek natriuretik spironolakton pada nonazotemik dengan sirosis. Percobaan double-blind acak dari
pasien dengan sirosis hati dan asites. Pencernaan 1985;31:189–193. spironolactonevs.plasebo. J Hepatol 1997;26:614–620.
[71]Elia C, Graupera I, Barreto R, Solà E, Moreira R, Huelin P, dkk. Cedera ginjal
[51]Angeli P, Dalla Pria M, De Bei E, Albino G, Caregaro L, Merkel C, dkk. Studi akut parah yang terkait dengan obat antiinflamasi nonsteroid pada sirosis:
klinis acak dari kemanjuran amiloride dan potasium canrenoate pada studi kasus-kontrol. J Hepatol 2015;63:593–600.
pasien sirosis nonazotemik dengan asites. Hepatologi 1994;19:72–79. [72]Claria J, Kent JD, Lopez-Parra M, Escolar G, Ruiz-Del-Arbol L, Gines P, dkk. Efek
celecoxib dan naproxen pada fungsi ginjal pada pasien nonazotemic
[52]Angeli P, Gatta A, Caregaro L, Menon F, Sacerdoti D, Merkel C, dkk. Situs dengan sirosis dan asites. Hepatologi 2005;41:579–587.
tubular retensi natrium ginjal pada sirosis hati asites dievaluasi oleh
pembersihan lithium. Eur J Clin Invest 1990;20:111–117. [73]Llach J, Gines P, Arroyo V, Salmeron JM, Gines A, Jimenez W, dkk. Pengaruh
[53]Gatta A, Angeli P, Caregaro L, Menon F, Sacerdoti D, Merkel C. Sebuah dipyridamole pada fungsi ginjal pada sirosis. Hepatologi 1993; 17:59–64.
interpretasi patofisiologi tidak responsif terhadap spironolactone dalam
pendekatan langkah-perawatan untuk pengobatan diuretik asites pada [74]Pariente EA, Bataille C, Bercoff E, Lebrec D. Efek akut kaptopril pada
pasien sirosis nonazotemic. Hepatologi 1991; 14:231–236. hemodinamik sistemik dan ginjal dan fungsi ginjal pada pasien sirosis
[54]Perez-Ayuso RM, Arroyo V, Planas R, Gaya J, Bory F, Rimola A, dkk. Studi dengan asites. Gastroenterologi 1985; 88:1255–1259.
komparatif acak tentang kemanjuran furosemidevs.spironolactone pada [75]Albillos A, Lledo JL, Rossi I, Perez-Paramo M, Tabuenca MJ, Banares R, dkk.
sirosis nonazotemik dengan asites. Hubungan antara respon diuretik dan Pemberian prazosin terus menerus pada pasien sirosis: efek pada
aktivitas sistem renin-aldosteron. Gastroenterologi 1983; 84:961–968. hemodinamik portal dan fungsi hati dan ginjal. Gastroenterologi
1995;109:1257–1265.
[55]Angeli P, Fasolato S, Mazza E, Okolicsanyi L, Maresio G, Velo E, dkk. [76]Cabrera J, Arroyo V, Ballesta AM, Rimola A, Gual J, Elena M, dkk.
Gabunganvs.pengobatan diuretik berurutan asites pada pasien non- Nefrotoksisitas aminoglikosida pada sirosis. Nilai beta 2- mikroglobulin urin
azotaemic dengan sirosis: hasil uji klinis acak terbuka. Gut 2010;59:98-104. untuk membedakan gagal ginjal fungsional dari kerusakan tubular akut.
Gastroenterologi 1982; 82:97–105.
[56]Santos J, Planas R, Pardo A, Durandez R, Cabre E, Morillas RM, dkk. [77]Guevara M, Fernández-Esparrach G, Alessandria C, Torre A, Terra C, Montañà
Spironolakton sendiri atau dalam kombinasi dengan furosemide dalam X, dkk. Efek media kontras pada fungsi ginjal pada pasien dengan sirosis:
pengobatan asites sedang pada sirosis nonazotemik. Sebuah studi studi prospektif. Hepatologi 2004;40:646–651.
komparatif acak efikasi dan keamanan. J Hepatol 2003;39:187–192. [78]Solomon R, Werner C, Mann D, D'Elia J, Silva P. Perbandingan saline, manitol,
[57]Gerbes AL, Bertheau-Reitha U, Falkner C, Jüngst D, Paumgartner G. dan furosemide untuk mencegah penurunan akut fungsi ginjal yang
Keuntungan dari torasemide diuretik loop baru dibandingkan furosemide disebabkan oleh agen radiokontras. N Engl J Med 1994;331: 1416-1420.
pada pasien dengan sirosis dan asites. Sebuah acak, percobaan crossover
buta ganda. J Hepatol 1993;17:353–358. [79]Salerno F, Borroni G, Moser P, Badalamenti S, Cassara L, Maggi A, dkk.
[58]Angeli P, Albino G, Carraro P, Dalla Pria M, Merkel C, Caregaro L, dkk. Sirosis Kelangsungan hidup dan faktor prognostik pasien sirosis dengan asites: sebuah
dan kram otot: bukti hubungan sebab akibat. Hepatologi 1996;23:264–273. penelitian terhadap 134 pasien rawat jalan. Am J Gastroenterol 1993;88:514–519.
[80]Guardiola J, Baliellas C, Xiol X, Fernandez Esparrach G, Gines P, Ventura
[59]Elfert AA, Abo Ali L, Soliman S, Zakaria S, Shehab El-Din I, Elkhalawany P, dkk. Validasi eksternal model prognostik untuk memprediksi
W, dkk. Studi terkontrol plasebo acak dari baclofen dalam pengobatan kelangsungan hidup pasien sirosis dengan asites refrakter. Am J
kram otot pada pasien dengan sirosis hati. Eur J Gastroenterol Hepatol Gastroenterol 2002;97:2374–2378.
2016;28:1280–1284. [81]Huonker M, Schumacher YO, Ochs A, Sorichter S, Keul J, Rossle M. Fungsi
[60]Lee FY, Lee SD, Tsai YT, dkk. Sebuah uji coba terkontrol secara acak dari jantung dan hemodinamik pada sirosis alkoholik dan efek stent
quinidine dalam pengobatan pasien sirosis dengan kram otot. J Hepatol portosistemik intrahepatik transjugular. Gut 1999;44:743–748.
1991; 12:236–240.
Jurnal Hepatologi2018jilid xxxjxxx–xxx 43
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
[82]Sanyal AJ, Freedman AM, Luketic VA, Purdum 3rd PP, Shiffman ML, DeMeo J, [101]Albillos A, Banares R, Gonzalez M, Catalina MV, Molinero LM. Sebuah
dkk. Riwayat alami hipertensi portal setelah pirau portosistemik metaanalisis dari transjugular intrahepatik portosystemic shuntvs.
intrahepatik transjugular. Gastroenterologi 1997;112:889–898. parasentesis untuk asites refrakter. J Hepatol 2005;43:990–996.
[102]Bai M, Qi XS, Yang ZP, Yang M, Fan DM, Han GH. TIPS meningkatkan
[83]Wong F, Sniderman K, Liu P, Allidina Y, Sherman M, Blendis L. Transjugular kelangsungan hidup bebas transplantasi hati pada pasien sirosis dengan
intrahepatik portosystemic stent shunt: efek pada hemodinamik dan asites refrakter: meta-analisis yang diperbarui. World J Gastroenterol 2014;
homeostasis natrium pada sirosis dan asites refrakter. 20:2704–2714.
Ann Intern Med 1995;122:816–822. [103]Chen RP, Zhu Ge XJ, Huang ZM, Ye XH, Hu CY, Lu GR, dkk. Penggunaan
[84]Wong F, Sniderman K, Liu P, Blendis L. Mekanisme natriuresis awal setelah profilaksis shunt portosistemik intrahepatik transjugular membantu dalam
shunt portosistemik intrahepatik transjugular. Gastroenterologi 1997; pengobatan asites refrakter: metaregresi dan uji coba meta-analisis
112:899–907. sekuensial. J Clin Gastroenterol 2014;48:290–299.
[85]Gerbes AL, Gülberg V, Waggershauser T, Holl J, Reiser M. Efek ginjal shunt [104]D'Amico G, Luca A, Morabito A, Miraglia R, D'Amico M. Terungkap shunt
portosistemik intrahepatik transjugular pada sirosis: perbandingan pasien portosistemik intrahepatik transjugular untuk asites refraktori: meta-
dengan asites, dengan asites refrakter, atau tanpa asites. Hepatologi 1998; analisis. Gastroenterologi 2005;129:1282–1293.
28:683–688. [105]Deltenre P, Mathurin P, Dharancy S, Moreau R, Bulois P, Henrion J, dkk.
[86]Ochs A, Rossle M, Haag K, Hauenstein KH, Deibert P, Siegerstetter V, dkk. Transjugular intrahepatik portosystemic shunt di asites refrakter: meta-
Prosedur stent-shunt portosistemik intrahepatik transjugular untuk asites analisis. Liver Int 2005;25:349–356.
refrakter. N Engl J Med 1995;332:1192–1197. [106]Saab S, Nieto JM, Lewis SK, Runyon BA. TIPSvs.paracentesis untuk pasien
[87]Plauth M, Schutz T, Buckendahl DP, Kreymann G, Pirlich M, Grungreiff S, dkk. sirosis dengan asites refrakter. Sistem Basis Data Cochrane Rev 2006:
Penambahan berat badan setelah transjugular intrahepatik portosystemic CD004889.
shunt dikaitkan dengan perbaikan komposisi tubuh pada pasien malnutrisi [107]Salerno F, Camma C, Enea M, Rossle M, Wong F. Transjugular intrahepatik
dengan sirosis dan hipermetabolisme. J Hepatol 2004; 40: 228–233. portosystemic shunt untuk asites refraktori: meta-analisis data pasien
individu. Gastroenterologi 2007;133:825–834.
[88]Gulberg V, Liss I, Bilzer M, Waggershauser T, Reiser M, Gerbes AL. [108]Maleux G, Perez-Gutierrez NA, Evrard S, Mroue A, Le Moine O, Laleman
Peningkatan kualitas hidup pada pasien dengan asites refrakter atau W, dkk. Stent tertutup lebih baik daripada stent terbuka untuk shunt
residivan setelah pemasangan pirau portosistemik intrahepatik portosistemik intrahepatik transjugular pada pasien sirosis dengan asites
transjugular. Pencernaan 2002;66:127-130. refrakter: studi kohort retrospektif. Acta Gastroenterol Belg 2010;73:336–
[89]Casado M, Bosch J, Garcia-Pagan JC, Bru C, Banares R, Bandi JC, dkk. Kejadian 341.
klinis setelah pirau portosistemik intrahepatik transjugular: korelasi [109]Tan HK, James PD, Sniderman KW, Wong F. Hasil klinis jangka panjang dari
dengan temuan hemodinamik. Gastroenterologi 1998;114:1296-1303. pasien dengan sirosis dan asites refrakter yang diobati dengan penyisipan
shunt portosistemik intrahepatik transjugular. J Gastroenterol Hepatol
[90]Riggio O, Angeloni S, Salvatori FM, De Santis A, Cerini F, Farcomeni A, dkk. 2015;30:389–395.
Insiden, riwayat alami, dan faktor risiko ensefalopati hepatik setelah shunt [110]Gaba RC, Parvinian A, Casadaban LC, Couture PM, Zivin SP, Lakhoo J, dkk.
portosistemik intrahepatik transjugular dengan cangkok stent yang dilapisi Manfaat bertahan hidup dari TIPSvs.parasentesis serial pada pasien
polytetrafluoroethylene. Am J Gastroenterol 2008;103:2738–2746. dengan asites refrakter: analisis skor kecenderungan kasus-kontrol
institusi tunggal. Clin Radiol 2015;70:e51–e57.
[91]Sauerbruch T, Mengel M, Dollinger M, Zipprich A, Rossle M, Panther E, dkk. [111]Biro C, Thabut D, Oberti F, Dharancy S, Carbonell N, Bouvier A, dkk. Pintasan
Pencegahan perdarahan ulang dari varises esofagus pada pasien dengan portosistemik intrahepatik transjugular dengan stent tertutup
sirosis yang menerima stent berdiameter kecilvs.terapi medis yang meningkatkan kelangsungan hidup bebas transplantasi pasien dengan
dikontrol secara hemodinamik. Gastroenterologi 2015;149:660–668. sirosis dan asites berulang. Gastroenterologi 2017;152:157–163.
[92]Wang Q, Lv Y, Bai M, Wang Z, Liu H, He C, dkk. TIPS tertutup delapan [112]Malinchoc M, Kamath PS, Gordon FD, Peine CJ, Rank J, ter Borg PC. Sebuah model untuk
milimeter tidak mengganggu fungsi shunt tetapi mengurangi ensefalopati memprediksi kelangsungan hidup yang buruk pada pasien yang menjalani pirau
hepatik dalam mencegah perdarahan ulang varises. J Hepatol 2017;67: portosistemik intrahepatik transjugular. Hepatologi 2000; 31:864–871.
508–516. [113]Biro C, Metivier S, D'Amico M, Peron JM, Otal P, Pagan JC, dkk. Bilirubin serum dan
[93]Pieper CC, Jansen C, Meyer C, Nadal J, Lehmann J, Schild HH, dkk. Evaluasi jumlah trombosit: model prediktif sederhana untuk kelangsungan hidup pada
prospektif ekspansi pasif dari cangkok stent portosystemic shunt pasien dengan asites refrakter yang diobati dengan TIPS. J Hepatol 2011;54:901–
transjugular intrahepatik yang melebar sebagian-studi sonografi tiga 907.
dimensi. J Vasc Interv Radiol 2017;28:117–125. [114]Sarwar A, Zhou L, Novack V, Tapper EB, Curry M, Malik R, dkk. Volume rumah
[94]Biro C, Garcia-Pagan JC, Otal P, Pomier-Layrargues G, Chabbert V, Cortez C, sakit dan kematian setelah pembuatan pirau portosistemik intrahepatik
dkk. Peningkatan hasil klinis menggunakan stent berlapis trans-jugularis di Amerika Serikat. Hepatologi 2017.
polytetrafluoroethylene untuk TIPS: hasil studi acak. Gastroenterologi [115]Angeli P, Volpin R, Piovan D, Bortoluzzi A, Craighero R, Bottaro S, dkk. Efek
2004;126:469–475. akut dari pemberian oral midodrine, agonis alfaadrenergik, pada
[95]Gines P, Uriz J, Calahorra B, Garcia-Tsao G, Kamath PS, Del Arbol LR, dkk. hemodinamik ginjal dan fungsi ginjal pada pasien sirosis dengan asites.
Transjugular intrahepatik portosystemic shuntingvs.paracentesis plus Hepatologi 1998; 28:937–943.
albumin untuk asites refrakter pada sirosis. Gastroenterologi [116]Singh V, Dhungana SP, Singh B, Vijayverghia R, Nain CK, Sharma N, dkk.
2002;123:1839–1847. Midodrine pada pasien dengan sirosis dan asites refrakter atau berulang:
[96]Lebrec D, Giuly N, Hadengue A, Vilgrain V, Moreau R, Poynard T, dkk. sebuah studi percontohan acak. J Hepatol 2012;56:348–354.
Transjugular intrahepatik portosystemic shunt: perbandingan dengan [117]Gadano A, Moreau R, Vachiery F, Soupison T, Yang S, Cailmail S, dkk. Respon
parasentesis pada pasien dengan sirosis dan asites refrakter: uji coba natriuretik terhadap kombinasi peptida natriuretik atrium dan terlipresin
secara acak. Kelompok Dokter Prancis dan Kelompok Ahli Biologi. pada pasien dengan sirosis dan asites refrakter. J Hepatol 1997;26:1229–
J Hepatol 1996;25:135-144. 1234.
[97]Narahara Y, Kanazawa H, Fukuda T, Matsushita Y, Harimoto H, Kidokoro [118]Krag A, Moller S, Henriksen JH, Holstein-Rathlou NH, Larsen FS, Bendtsen F.
H, dkk. Pintasan portosistemik intrahepatik transjugularvs.paracentesis Terlipressin meningkatkan fungsi ginjal pada pasien dengan sirosis dan
plus albumin pada pasien dengan asites refrakter yang memiliki fungsi hati asites tanpa sindrom hepatorenal. Hepatologi 2007; 46:1863–1871.
dan ginjal yang baik: percobaan acak prospektif. J Gastroenterol
2011;46:78–85. [119]Lenaerts A, Codden T, Meunier JC, Henry JP, Ligny G. Efek clonidine pada
[98]Rossle M, Ochs A, Gulberg V, Siegerstetter V, Holl J, Deibert P, dkk. respon diuretik pada pasien asites dengan sirosis dan aktivasi sistem saraf
Perbandingan parasentesis dan pirau portosistemik intrahepatik simpatik. Hepatologi 2006;44:844–849.
transjugular pada pasien dengan asites. N Engl J Med 2000;342: 1701–1707. [120]Singh V, Singh A, Singh B, Vijayvergiya R, Sharma N, Ghai A, dkk. Midodrine
dan clonidine pada pasien dengan sirosis dan asites refrakter atau
[99]Salerno F, Merli M, Riggio O, Cazzaniga M, Valeriano V, Pozzi M, dkk. Studi berulang: studi percontohan acak. Am J Gastroenterol 2013;108:560–567.
terkontrol acak dari TIPSvs.paracentesis plus albumin pada sirosis dengan
asites berat. Hepatologi 2004;40:629–635. [121]Rai N, Singh B, Singh A, Vijayvergiya R, Sharma N, Bhalla A, dkk. Midodrine
[100]Sanyal AJ, Genning C, Reddy KR, Wong F, Kowdley KV, Benner K, dkk. Studi dan tolvaptan pada pasien dengan sirosis dan asites refrakter atau
Amerika Utara untuk pengobatan asites refraktori. Gastroenterologi berulang: studi percontohan acak. Liver Int 2017;37: 406–414.
2003;124:634–641.
44 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
HEPATOLOGI
[122]Tandon P, Tsuyuki RT, Mitchell L, Hoskinson M, Ma MM, Wong WW, dkk. Efek Intern Med 2002;162:323–328;
terapi 1 bulan dengan midodrine, octreotide-LAR dan albumin pada asites Cordoba J, Garcia-Martinez R, Simon-Talero M. Hiponatremia dan
refrakter: studi percontohan. Liver Int 2009;29: 169-174. ensefalopati hepatik: persamaan, perbedaan, dan koeksistensi. Metab
Brain Dis 2010;25:73–80.
[123]Hanafy AS, Hassanin AM. Rifaximin dan midodrine meningkatkan hasil klinis pada asites [146]Cordoba J, Garcia-Martinez R, Simon-Talero M. Hiponatremia dan
refrakter termasuk fungsi ginjal, penurunan berat badan, dan kelangsungan hidup ensefalopati hepatik: persamaan, perbedaan, dan koeksistensi. Metab
jangka pendek. Eur J Gastroenterol Hepatol 2016; 28:1455–1461. Brain Dis 2010;25:73–80.
[124]Bellot P, Welker MW, Soriano G, von Schaewen M, Appenrodt B, Wiest [147]Amodio P, Del Piccolo F, Petteno E, Mapelli D, Angeli P, Iemmolo R, dkk.
R, dkk. Sistem pompa aliran rendah otomatis untuk pengobatan asites Prevalensi dan nilai prognostik dari quantified electroencephalogram (EEG)
refraktori: studi keamanan dan kemanjuran multi-pusat. J Hepatol perubahan pada pasien sirosis. J Hepatol 2001;35:37–45.
2013;58:922–927. [148]Londono MC, Guevara M, Rimola A, Navasa M, Taura P, Mas A, dkk.
[125]Stirnimann G, Berg T, Spahr L, Zeuzem S, McPherson S, Lammert F, dkk. Hiponatremia mengganggu hasil awal pasca transplantasi pada pasien
Pengobatan asites refraktori dengan pompa asites aliran rendah otomatis dengan sirosis yang menjalani transplantasi hati. Gastroenterologi
pada pasien dengan sirosis. Aliment Pharmacol Ada 2017; 46:981–991. 2006;130:1135–1143.
[149]Biggins SW, Kim WR, Terrault NA, Saab S, Balan V, Schiano T, dkk.
[126]Biro C, Adebayo D, Chalret de Rieu M, Elkrief L, Valla D, dkk. Alfapump-sistem Penggabungan konsentrasi natrium serum berbasis bukti ke dalam MELD.
vs.parasentesis volume besar untuk asites refraktori: Sebuah studi Gastroenterologi 2006;130:1652-1660.
terkontrol acak multisenter. J Hepatol 2017;67:940–949. [150]Kim WR, Biggins SW, Kremers WK, Wiesner RH, Kamath PS, Benson JT,
dkk. Hiponatremia dan kematian di antara pasien dalam daftar tunggu
[127]Sola E, Sanchez-Cabus S, Rodriguez E, Elia C, Cela R, Moreira R, dkk. Efek transplantasi hati. N Engl J Med 2008;359:1018–1026.
sistem alfapump pada ginjal dan fungsi peredaran darah pada pasien [151]McCormick PA, Mistry P, Kaye G, Burroughs AK, McIntyre N. Infus albumin
dengan sirosis dan asites refrakter. Transpl Hati 2017;23:583–593. intravena adalah terapi yang efektif untuk hiponatremia pada pasien
sirosis dengan asites. Gut 1990;31:204–207.
[128]Badillo R, Rockey DC. Hidrotoraks hepatik. Gambaran klinis, manajemen, dan [152]Quittnat F, Gross P. Vaptans dan pengobatan gangguan penahan air. Semin
hasil pada 77 pasien dan tinjauan literatur. Kedokteran 2014;93:135-142. Nephrol 2006;26:234–243.
[153]Cardenas A, Gines P, Marotta P, Czerwiec F, Oyuang J, Guevara M, dkk.
[129]Garbuzenko DV, Arefyev NO. Hidrotoraks hati: Pembaruan dan tinjauan Tolvaptan, antagonis vasopresin oral, dalam pengobatan hiponatremia
literatur. World J Hepatol 2017:1197–1204. pada sirosis. J Hepatol 2012;56:571–578.
[130]Zenda T, Miyamoto S, Murata S, Mabuchi H. Deteksi defek diafragma sebagai [154]Gerbes AL, Gulberg V, Gines P, Decaux G, Gross P, Gandjini H, dkk. Terapi
penyebab hidrotoraks hati yang parah dengan pencitraan resonansi hiponatremia pada sirosis dengan antagonis reseptor vasopresin: uji coba
magnetik. Am J Gastroenterol 1998;9:2288–2289. multicenter double-blind acak. Gastroenterologi 2003;124:933–939.
[131]Hewett LJ, Bradshaw ML, Gordon LL, Rockey DC. Diagnosis hidrotoraks
hepatik terisolasi menggunakan skintigrafi peritoneal. Hepatologi [155]Gines P, Wong F, Watson H, Milutinovic S, del Arbol LR, Olteanu D. Efek
2016;64:1364–1366. satavaptan, antagonis reseptor vasopresin V(2) selektif, pada asites dan
[132]Alonso JC. Efusi pleura pada penyakit hati. Semin Respir Crit Care Med natrium serum pada sirosis dengan hiponatremia: uji coba secara acak.
2010;31:698–705. Hepatologi 2008;48:204–213.
[133]Orman ES, Lok AS. Hasil dari pasien dengan penyisipan tabung dada untuk [156]O'Leary JG, Davis GL. Conivaptan meningkatkan natrium serum pada pasien
hidrotoraks hati. Hepatol Int 2009;3:582–586. hiponatremia dengan penyakit hati stadium akhir. Transpl Hati
[134]Xiol X, Tremosa G, Castellote J, Gornals J, Lama C, dkk. Transplantasi hati 2009;15:1325–1329.
pada pasien dengan hidrotoraks hati. Transpl Int 2005;18:672–675. [157]Wong F, Gines P, Watson H, Horsmans Y, Angeli P, Gow P, dkk. Efek
antagonis reseptor vasopresin V2 selektif, satavaptan, pada kekambuhan
[135]Sersté T, Moreno C, Francoz C, Razek WA, Paugham C, dkk. Dampak asites setelah parasentesis pada pasien dengan sirosis. J Hepatol
hidrotoraks hati pra operasi pada hasil transplantasi hati orang dewasa. 2010;53:283–290.
Eur J Gastroenterol Hepatol 2010; 22:207–212. [158]Wong F, Watson H, Gerbes A, Vilstrup H, Badalamenti S, Bernardi M, dkk.
[136]Gordon FD, Anastopoulos HT, Crenshaw W, Gilchrist B, McEniff N, Falchuk KR, Satavaptan untuk pengelolaan asites pada sirosis: kemanjuran dan
dkk. Keberhasilan pengobatan gejala, hidrotoraks hati refrakter dengan keamanan di seluruh spektrum keparahan asites. Gut 2012;61:108–116.
pirau portosistemik intrahepatik transjugular. Hepatologi 1997;25:1366–
1369. [159]Pose E, Sola E, Piano S, Gola E, Graupera I, Guevara M, dkk. Kemanjuran
[137]Siegerstetter V, Deibert P, Ochs A, Olschewski M, Blum HE, Rossle M. terbatas tolvaptan pada pasien dengan sirosis dan hiponatremia berat:
Pengobatan hidrotoraks hati refrakter dengan pirau portosistemik pengalaman kehidupan nyata. Am J Med 2017;130:372–375.
intrahepatik transjugular: hasil jangka panjang pada 40 pasien. Eur J [160]Torres VE, Chapman AB, Devuyst O, Gansevoort RT, Grantham JJ, Higashihara
Gastroenterol Hepatol 2001; 13:529–534. E, dkk. Tolvaptan pada pasien dengan penyakit ginjal polikistik autosomal
[138]Ditah IC, Al Bawardy BF, Saberi B, Ditah C, Kamath PS. Transjugular dominan. N Engl J Med 2012;367:2407–2418.
intrahepatik portosystemic shunt shunt untuk hidrotoraks hati refrakter [161]Bosch J, Groszmann RJ, Shah VH. Evolusi dalam pemahaman dasar
medis: Tinjauan sistematis dan meta-analisis kumulatif. World J Hepatol patofisiologi hipertensi portal: Bagaimana perubahan paradigma
2015; 7:1797–1806. mengarah pada pengobatan baru yang sukses. J Hepatol 2015;62:S121–
[139]Hou F, Qi X, Guo X. Efektivitas dan keamanan pleurodesis untuk hidrotoraks S130.
hati: Tinjauan sistematis dan meta-analisis. Dig Dis Sci 2016;61:3321–3334. [162]D'Amico G, De Franchis R. Pendarahan pencernaan bagian atas pada sirosis.
Hasil pasca terapi dan indikator prognostik. Hepatologi 2003;38:599–612.
[140]Huang PM, Kuo SW, Chen JS, Lee JM. Perbaikan mesh torakoskopi dari defek
diafragma pada hidrotoraks hepatik: Pengalaman 10 tahun. [163]Jepsen P, Ott P, Andersen PK, Sorensen HT, Vilstrup H. Perjalanan klinis
Ann Thorac Surg 2016;101:1921–1927. sirosis hati alkoholik: studi kohort berbasis populasi Denmark. Hepatologi
[141]Angeli P, Wong F, Watson H. Gines P, dan para peserta CAPPS. Hiponatremia 2010;51:1675–1682.
pada sirosis: hasil survei. Hepatologi 2006;44:1535–1542. [164]Kovalak M, Lake J, Mattek N, Eisen G, Lieberman D, Zaman A. Skrining
endoskopi untuk varises pada pasien sirosis: data dari database endoskopi
[142]Gines P, Berl T, Bernardi M, Bichet DG, Hamon G, Jimenez W, dkk. nasional. Endosc Gastrointest 2007;65:82–88.
Hiponatremia pada sirosis: dari patogenesis hingga pengobatan. [165]Merli M, Nicolini G, Angeloni S, Rinaldi V, De Santis A, Merkel C, dkk. Insiden
Hepatologi 1998; 28:851–864. dan riwayat alami varises esofagus kecil pada pasien sirosis. J Hepatol
[143]Spasovski G, Vanholder R, Allolio B, Annane D, Ball S, Bichet D, dkk. Pedoman 2003;38:266–272.
praktik klinis tentang diagnosis dan pengobatan hiponatremia. Perawatan [166]Groszmann RJ, Garcia-Tsao G, Bosch J, Grace ND, Burroughs AK, Planas
Intensif Med 2014;40:320–331. R, dkk. Beta-blocker untuk mencegah varises gastroesofageal pada pasien
[144]Biggins SW, Rodriguez HJ, Bacchetti P, Bass NM, Roberts JP, Terrault NA. Natrium dengan sirosis. N Engl J Med 2005;353:2254–2261.
serum memprediksi kematian pada pasien yang terdaftar untuk transplantasi [167]Abraldes JG, Biro C, Stefanescu H, Augustin S, Ney M, Blasco H, dkk. Alat non-
hati. Hepatologi 2005;41:32–39. invasif dan risiko hipertensi portal yang signifikan secara klinis dan varises
[145]Porcel A, Diaz F, Rendon P, Macias M, Martin-Herrera L, Giron-Gonzalez JA. pada sirosis kompensasi: studi ''ANTICIPATE''. Hepatologi 2016;64:2173–
Hiponatremia pengenceran pada pasien dengan sirosis dan asites. Lengkungan 2184.
Jurnal Hepatologi2018jilid xxxjxxx–xxx 45
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
[168]De Franchis RBaveno fakultas VI. Memperluas konsensus dalam hipertensi [189]Mookerjee RP, Pavesi M, Thomsen KL, Mehta G, Macnaughtan J, Bendtsen F,
portal: laporan Lokakarya Konsensus BAVENO VI: Risiko stratifikasi dan dkk. Pengobatan dengan beta blocker non-selektif dikaitkan dengan
perawatan individual untuk hipertensi portal. J Hepatol 2015;63:743–752. penurunan keparahan peradangan sistemik dan peningkatan
kelangsungan hidup pasien dengan gagal hati akut-kronis. J Hepatol
[169]Garcia-Tsao G, Sanyal AJ, Grace ND, Carey WPractice Guidelines Committee 2016;64:574–582.
of the American Association for the Study of Liver DiseasesPractice [190]Madsen BS, Nielsen KF, Fialla AD, Krag A. Jauhkan orang sakit dari bahaya
Parameters Committee of the American College of Gastroenterology. peritonitis bakteri spontan: Dosis beta blocker penting. J Hepatol
Pencegahan dan pengelolaan varises gastroesofageal dan perdarahan 2016;64:1455–1456.
varises pada sirosis. Hepatologi 2007; 46:922–938. [191]Serste T, Gustot T, Rautou PE, Francoz C, Njimi H, Durand F, dkk. Berat
hiponatremia adalah prediktor kematian yang lebih baik daripada MELDNa
[170]Klub Endoskopi Italia Utara untuk Studi dan Pengobatan Varises Esofagus. pada pasien dengan sirosis dan asites refrakter. J Hepatol 2012;57: 274–280
Prediksi perdarahan varises pertama pada pasien dengan sirosis hati dan .
varises esofagus. Sebuah studi multicenter prospektif. N Engl J Med [192]Krag A, Bendtsen F, Henriksen JH, Moller S. Curah jantung yang rendah
1988;319:983–989. memprediksi perkembangan sindrom hepatorenal dan kelangsungan hidup pada
[171]D'Amico G, Pasta L, Morabito A, dkk. Risiko bersaing dan tahap prognostik pasien dengan sirosis dan asites. Gut 2010;59:105–110.
sirosis: studi kohort awal 25 tahun dari 494 pasien. Aliment Pharmacol [193]Ruiz-del-Arbol L, Urman J, Fernandez J, Gonzalez M, Navasa M, Monescillo A,
There 2014;39:1180-1193. dkk. Gangguan hemodinamik sistemik, ginjal, dan hati pada pasien sirosis
[172]Augustin S, Muntaner L, Altamirano JT, Gonzalez A, Saperas E, Dot J, dkk. dengan peritonitis bakteri spontan. Hepatologi 2003;38:1210–1218.
Memprediksi kematian dini setelah perdarahan varises akut berdasarkan
klasifikasi dan analisis pohon regresi. Clin Gastroenterol Hepatol [194]Pembayaran A, Bissonnette J, Roux O, Elkrief L, Gault N, Francoz C, dkk.
2009;7:1347–1354. Kurangnya rebound klinis atau hemodinamik setelah penghentian tiba-tiba
[173]Bosch J, Garcia-Pagan JC. Pencegahan perdarahan ulang varises. Lancet betablocker pada pasien dengan sirosis. Aliment Pharmacol There
2003;361:952–954. 2016;43:966–973.
[174]Garcia-Pagan JC, De Gottardi A, Bosch J. Review artikel: manajemen modern [195]Garcia-Tsao G, Bosch J. Manajemen varises dan perdarahan varises pada
hipertensi portal-profilaksis primer dan sekunder perdarahan varises pada sirosis. N Engl J Med 2010;362:823–832.
pasien sirosis. Aliment Pharmacol There 2008;28:178–186. [196]Villanueva C, Escorsell A. Mengoptimalkan manajemen umum perdarahan
varises akut pada sirosis. Curr Hepatol Rep 2014; 13:198–207.
[175]Hernandez-Gea V, Aracil C, Colomo A, Garupera I, Poca M, Torras X, dkk. [197]Avgerinos A, Nevens F, Raptis S, Demam J. Pemberian awal somatostatin dan
Perkembangan asites pada sirosis kompensasi dengan hipertensi portal kemanjuran skleroterapi pada perdarahan varises esofagus akut:
berat yang diobati dengan beta-blocker. Am J Gastroenterol 2012;107:418– percobaan acak European Acute Bleeding Oesophageal Variceal Episodes
427. (ABOVE). Lancet 1997;350: 1495–1499.
[176]Puente A, Hernandez-Gea V, Graupera I, Roque M, Colomo A, Poca M, dkk. Obat
plus ligasi untuk mencegah perdarahan ulang pada sirosis: tinjauan sistematis [198]Levacher S, Letoumelin P, Pateron D, Blaise M, Lapandry C, Pourriat JL.
yang diperbarui. Liver Int 2014;34:823–833. Pemberian awal terlipresin plus gliseril trinitrat untuk mengontrol
[177]Villanueva C, Graupera I, Aracil C, Alvarado E, Minana J, Puente A, dkk. Percobaan acak perdarahan saluran cerna bagian atas yang aktif pada pasien sirosis.
untuk menilai apakah terapi yang dipandu tekanan portal untuk mencegah perdarahan Lancet 1995;346:865–868.
ulang varises meningkatkan kelangsungan hidup pada sirosis. Hepatologi 2017;65:1693– [199]Garcia-Tsao G, Abraldes JG, Berzigotti A, Bosch J. Pendarahan hipertensi
1707. portal pada sirosis: Stratifikasi risiko, diagnosis, dan manajemen: panduan
[178]D'Amico G, Pagliaro L, Bosch J. Pengobatan farmakologis hipertensi portal: praktik 2016 oleh American Association untuk studi penyakit hati.
pendekatan berbasis bukti. Semin Liver Dis 1999;19:475–505. Hepatologi 2017;65:310–335.
[200]Myburgh JA. Resusitasi cairan pada penyakit akut-waktu untuk menilai kembali
[179]Albillos A, Banares R, Gonzalez M, Ripoll C, Gonzalez R, Catalina MV, dkk. Nilai dasar-dasarnya. N Engl J Med 2011;364:2543–2544.
gradien tekanan vena hepatik untuk memantau terapi obat untuk [201]Villanueva C, Colomo A, Bosch A, Concepcion M, Hernandez-Gea V, Aracil C,
hipertensi portal: meta-analisis. Am J Gastroenterol 2007;102:1116–1126. dkk. Strategi transfusi untuk perdarahan saluran cerna bagian atas akut. N
Engl J Med 2013;368:11–21.
[180]Li T, Ke W, Sun P, Chen X, Belgaumkar A, Huang Y, dkk. Carvedilol untuk [202]Seo YS, Park SY, Kim MY, Kim JH, Park JY, Yim HJ, dkk. Kurangnya perbedaan
hipertensi portal pada sirosis: tinjauan sistematis dengan meta-analisis. antara terlipressin, somatostatin, dan octreotide dalam pengendalian
BMJ Terbuka 2016;6:e010902. perdarahan varises gastroesofageal akut. Hepatologi 2014; 60: 954–963.
[181]Serste T, Melot C, Francoz C, Durand F, Rautou PE, Valla D, dkk. Efek merusak
beta-blocker pada kelangsungan hidup pada pasien dengan sirosis dan [203]Azam Z, Hamid S, Jafri W, Salih M, Abbas Z, Abid S, dkk. Terlipressin ajuvan
asites refrakter. Hepatologi 2010;52:1017–1022. jangka pendek pada perdarahan varises akut: uji coba terkontrol dummy
[182]Wiest R, Albillos A, Gluud LL. Hipotesis jendela: efek hemodinamik dan non- buta ganda acak. J Hepatol 2012;56:819–824.
hemodinamik dari beta-blocker meningkatkan kelangsungan hidup pasien [204]Altraif I, Handoo FA, Aljumah A, Alalwan A, Dafalla M, Saeed AM, dkk.
dengan sirosis selama jendela penyakit. Gut 2012;61:967–969. Pengaruh eritromisin sebelum endoskopi pada pasien dengan perdarahan
varises: percobaan prospektif, acak, double-blind, terkontrol plasebo.
[183]Bossen L, Krag A, Vilstrup H, Watson H, Jepsen P. Betablocker non-selektif Endosc Gastrointest 2011;73:245–250.
tidak mempengaruhi kematian pada pasien sirosis dengan asites: Analisis [205]Banares R, Albillos A, Rincon D, Alonso S, Gonzalez M, Ruiz-del-Arbol L, dkk.
post hoc dari tiga RCT dengan 1198 pasien. Hepatologi 2016;63:1968–1976. Perawatan endoskopivs.endoskopi ditambah pengobatan farmakologis
untuk perdarahan varises akut: meta-analisis. Hepatologi 2002;35:609–615.
[184]Bang UC, Benfield T, Hyldstrup L, Jensen JE, Bendtsen F. Pengaruh
propranolol pada kelangsungan hidup pada pasien dengan sirosis [206]Villanueva C, Piqueras M, Aracil C, Gomez C, Lopez-Balaguer JM, Gonzalez B, dkk.
dekompensasi: studi nasional berdasarkan register pasien Denmark. Liver Sebuah uji coba terkontrol secara acak membandingkan ligasi dan skleroterapi
Int 2016;36:1304–1312. sebagai pengobatan endoskopi darurat yang ditambahkan ke somatostatin pada
[185]Reiberger T, Mandorfer M. Beta blokade adrenergik dan sirosis perdarahan varises akut. J Hepatol 2006;45:560–567.
dekompensasi. J Hepatol 2017;66:849–859. [207]Rios Castellanos E, Seron P, Gisbert JP, Bonfill Cosp X. Injeksi endoskopi lem
[186]Leithead JA, Rajoriya N, Tehami N, Hodson J, Gunson BK, Tripathi D, dkk. Non- cyanoacrylatevs.prosedur endoskopi lainnya untuk perdarahan akut
selektifb-blocker dikaitkan dengan peningkatan kelangsungan hidup pada pasien varises lambung pada orang dengan hipertensi portal. Cochrane Database
dengan asites yang terdaftar untuk transplantasi hati. Gut 2015;64: 1111–1119. Syst Rev 2015;5:CD010180.
[208]Bernard B, Grange JD, Khac EN, Amiot X, Opolon P, Poynard T. Antibiotik
[187]Senzolo M, Cholongitas E, Burra P, Leandro G, Thalheimer U, Patch D, dkk. profilaksis untuk pencegahan infeksi bakteri pada pasien sirosis dengan
Beta-blocker melindungi terhadap peritonitis bakteri spontan pada pasien perdarahan gastrointestinal: meta-analisis. Hepatologi 1999;29:1655–1661.
sirosis: meta-analisis. Liver Int 2009;29:1189-1193.
[188]Reiberger T, Ferlitsch A, Pembayar BA, Mandorfer M, Heinisch BB, Hayden H, [209]Fernandez J, Ruiz del Arbol L, Gomez C, Durandez R, Serradilla R, Guarner C,
dkk. Terapi beta-blocker non-selektif menurunkan permeabilitas usus dan dkk. Norfloxacin vs ceftriaxone dalam profilaksis infeksi pada pasien
kadar serum LBP dan IL-6 pada pasien dengan sirosis. J Hepatol dengan sirosis dan perdarahan lanjut. Gastroenterologi 2006;131:1049–
2013;58:911–921. 1056.
46 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
HEPATOLOGI
[210]Tandon P, Abraldes JG, Keough A, Bastiampillai R, Jayakumar S, Carbonneau perdarahan varises lambung: uji coba terkontrol secara acak. Gut
M, dkk. Risiko infeksi bakteri pada pasien dengan sirosis dan perdarahan 2010;59:729–735.
varises akut, berdasarkan kelas anak-pugh, dan efek antibiotik. Clin [233]Chau TN, Patch D, Chan YW, Nagral A, Dick R, Burroughs AK. Pintasan
Gastroenterol Hepatol 2015; 13:1189–1196. portosistemik intrahepatik transjugular "penyelamatan": fundus lambung
[211]Cardenas A, Gines P, Uriz J, Bessa X, Salmeron JM, Mas A, dkk. Gagal ginjal dibandingkan dengan perdarahan varises esofagus. Gastroenterologi
setelah perdarahan saluran cerna bagian atas pada sirosis: kejadian, 1998;114:981–998.
perjalanan klinis, faktor prediktif, dan prognosis jangka pendek. Hepatologi [234]Hung HH, Chang CJ, Hou MC, Liao WC, Chan CC, Huang HC, dkk. Khasiat
2001; 34:671–676. beta-blocker non-selektif sebagai tambahan untuk pengobatan profilaksis
[212]Shaheen NJ, Stuart E, Schmitz SM, Mitchell KL, Fried MW, Zacks S, dkk. endoskopi untuk perdarahan varises lambung: uji coba terkontrol secara
Pantoprazole mengurangi ukuran ulkus postbanding setelah ligasi pita acak. J Hepatol 2012;56:1025–1032.
varises: uji coba terkontrol secara acak. Hepatologi 2005;41:588–594. [235]Lo GH, Liang HL, Chen WC, Chen MH, Lai KH, Hsu PI, dkk. Sebuah prospektif,
(213]Escorsell A, Pavel O, Cardenas A, Morillas R, Llop E, Villanueva C, dkk. uji coba terkontrol secara acak dari shunt portosistemik intrahepatik
Tamponade balon esofagusvs.stent esofagus dalam mengendalikan transjugularvs.injeksi cyanoacrylate dalam pencegahan perdarahan ulang
perdarahan varises refrakter akut: Uji coba terkontrol acak multisenter. varises lambung. Endoskopi 2007;39:679–685.
Hepatologi 2016;63:1957–1996. [236]Saad KAMI. Manajemen endovaskular varises lambung. Clin Liver Dis
[214]Monescillo A, Martínez-Lagares F, Ruiz-del-Arbol L, dkk. Pengaruh hipertensi 2014;18:829–885.
portal dan dekompresi dini dengan penempatan TIPS pada hasil [237]Mookerjee RP, Stadlbauer V, Lidder S, Wright GA, Hodges SJ, Davies NA, dkk.
perdarahan varises. Hepatologi 2004; 40:793–801. Disfungsi neutrofil pada hepatitis alkoholik yang ditumpangkan pada
[215]García-Pagán JC, Caca K, Bureau C, dkk. Penggunaan awal TIPS pada pasien sirosis bersifat reversibel dan memprediksi hasil. Hepatologi 2007;46:831–
dengan sirosis dan perdarahan varises. N Engl J Med 2010;362: 2370–2379. 840.
[238]Wasmuth HE, Kunz D, Yagmur E, Timmer-Stranghoner A, Vidacek D, Siewert
[216]Garcia-Pagan JC, Di Pascoli M, Caca K, Laleman W, Bureau C, Appenrodt E, dkk. Pasien dengan gagal hati kronis menunjukkan kelumpuhan imun
B, dkk. Penggunaan TIPS dini untuk perdarahan varises berisiko tinggi: "seperti sepsis". J Hepatol 2005;42:195–201.
hasil studi surveilans pasca-RCT. J Hepatol 2013;58:45–50. [239]Wiest R, Garcia-Tsao G. Translokasi bakteri (BT) pada sirosis. Hepatologi
[217]Rudler M, Cluzel P, Corvec TL, Benosman H, Rousseau G, Poynard T, dkk. Penempatan TIPSS 2005;41:422–433.
dini mencegah perdarahan ulang pada pasien berisiko tinggi dengan perdarahan [240]Appenrodt B, Grunhage F, Gentemann MG, Thyssen L, Sauerbruch T,
varises, tanpa meningkatkan kelangsungan hidup. Aliment Pharmacol Lammert F. Domain oligomerisasi pengikat nukleotida yang mengandung
Ada 2014;40:1074–1080. 2 varian (NOD2) adalah faktor risiko genetik untuk kematian dan peritonitis
[218]Augustin S, Altamirano J, Gonzalez A, Dot J, Abu-Suboh M, Armengol JR, dkk. bakteri spontan pada sirosis hati. Hepatologi 2010;51: 1327–1333.
Efektivitas kombinasi terapi farmakologis dan ligasi pada pasien risiko
tinggi dengan perdarahan varises esofagus akut. Am J Gastroenterol [241]Fernandez J, Navasa M, Gomez J, dkk. Infeksi bakteri pada sirosis: perubahan
2011;106:1787–1795. epidemiologis dengan prosedur invasif dan profilaksis norfloksasin.
[219]Reverter E, Tandon P, Augustin S, Turon F, Casu S, Bastiampillai R, dkk. Model Hepatologi 2002;35:140–148.
berbasis MELD untuk menentukan risiko kematian di antara pasien dengan [242]Fasolato S, Angeli P, Dallagnese L, dkk. Gagal ginjal dan infeksi bakteri pada
perdarahan varises akut. Gastroenterologi 2014;146:412–419. pasien dengan sirosis: epidemiologi dan gambaran klinis. Hepatologi
[220]Merli M, Nicolini G, Angeloni S, Gentili F, Attili AF, Riggio O. Sejarah alami 2007;45:223–229.
gastropati hipertensi portal pada pasien dengan sirosis hati dan hipertensi [243]Piano S, Fasolato S, Salinas F, Romano A, Tonon M, Morando F, dkk.
portal ringan. Am J Gastroenterol 2004;99:1959–1965. Pengobatan antibiotik empiris peritonitis bakteri spontan nosokomial: Hasil
uji klinis acak terkontrol. Hepatologi 2016;63:1299–1309.
[221]Thuluvath PJ, Yoo HY. Gastropati hipertensi portal. Am J Gastroenterol
2002;97:2973–2978. [244]Runyon BA. Evolusi analisis cairan asites dalam diagnosis peritonitis bakteri
[222]Yoshikawa I, Murata I, Nakano S, Otsuki M. Pengaruh ligasi varises spontan. Runyon BA. Am J Gastroenterol 2003;98:1675–1677.
endoskopik pada gastropati hipertensi portal dan aliran darah mukosa
lambung. Am J Gastroenterol 1998; 93:71–74. [245]Evans LT, Kim WR, Poterucha JJ, Kamath PS. Peritonitis bakterial spontan
[223]Urrunaga NH, Rockey DC. Gastropati dan kolopati hipertensi portal. Clin Liver pada pasien rawat jalan tanpa gejala dengan asites sirosis. Hepatologi
Dis 2014;18:389–406. 2003;37:897–901.
[224]Hosking SW, Kennedy HJ, Seddon I, Triger DR. Peran propranolol dalam [246]Kim JJ, Tsukamoto MM, Mathur AK, Ghomri YM, Hou LA, Sheibani S, dkk.
gastropati kongestif hipertensi portal. Hepatologi 1987; 7:437–441. Parasentesis tertunda dikaitkan dengan peningkatan mortalitas di rumah
sakit pada pasien dengan peritonitis bakteri spontan. Am J Gastroenterol
[225]Perez-Ayuso RM, Pique JM, Bosch J, Panes J, Gonzalez A, Perez R, dkk. 2014;109:1436–1442.
Propranolol dalam pencegahan perdarahan berulang dari gastropati [247]Van de Geijn GM, van Gent M, van Pul-Bom N, Beunis MH, van Tilburg AJ, Njo
hipertensi portal berat pada sirosis. Lancet 1991;337:1431–1434. TL. Metode aliran sitometrik baru untuk penghitungan sel diferensial
[226]Ripoll C, Garcia-Tsao G. Pengobatan gastropati dan ektasia vaskular antral dalam cairan asites. Sitometri B Clin Cytom 2016;90:506–511.
lambung pada pasien dengan hipertensi portal. Pilihan Perawatan Saat Ini [248]Fleming C, Brouwer R, van Alphen A, Lindemans J, de Jonge R. UF-1000i:
Gastroenterol 2007;10:483–494. validasi mode cairan tubuh untuk menghitung sel dalam cairan tubuh. Clin
[227]Kamath P, Lacerda M, Ahlquist D, McKusick MA, Andrews JC, Nagorney DA. Chem Lab Med 2014;52:1781–1790.
Respon mukosa lambung terhadap pirau portosistemik intrahepatik pada [249]Gülberg V, Gerbes AL, Sauerbruch T, Appenrodt B. Sensitivitas strip reagen
pasien dengan sirosis. Gastroenterologi 2000;118:905–911. yang tidak memadai untuk peritonitis bakteri spontan. Hepatologi
[228]Zhou Y, Qiao L, Wu J, Hu H, Xu C. Perbandingan kemanjuran octreotide, 2007;46:1669.
vasopressin, dan omeprazole dalam kontrol perdarahan akut pada pasien [250]Bellot P, García-Pagán JC, Francés R, Abraldes JG, Navasa M, Pérez-Mateo M,
dengan gastropati hipertensi portal: studi terkontrol. J Gastroenterol dkk. Translokasi DNA bakteri dikaitkan dengan kelainan sirkulasi sistemik
Hepatol 2002; 17:973–979. dan disfungsi endotel intrahepatik pada pasien dengan sirosis. Hepatologi
[229]Sarin SK, Lahoti D, Saxena SP, Murthy NS, Makwana UK. Prevalensi, klasifikasi 2010;52:2044–2052.
dan riwayat alami varises lambung: studi tindak lanjut jangka panjang pada [251]Bruns T, Reuken PA, Stengel S, Gerber L, Appenrodt B, Schade JH, dkk.
568 pasien hipertensi portal. Hepatologi 1992; 16:1343–1349. Signifikansi prognostik DNA bakteri pada pasien dengan sirosis
dekompensasi dan dugaan infeksi. Liver Int 2016;36: 1133–1142.
[230]Mishra SR, Sharma BC, Kumar A, Sarin SK. Profilaksis primer perdarahan
varises lambung membandingkan injeksi cyanoacrylate dan betablocker: [252]Runyon BA, Hoefs JC. Asites neutrositik kultur-negatif: varian dari peritonitis
uji coba terkontrol secara acak. J Hepatol 2011;54:1161–1167. bakteri spontan. Hepatologi 1984;4:1209–1211.
[231]Rios CE, Seron P, Gisbert JP, Bonfill CX. Injeksi endoskopi lem cyanoacrylate [253]Gravito-Soares M, Gravito-Soares E, Lopes S, Ribeiro G, Figueiredo P.
vs.prosedur endoskopi lainnya untuk perdarahan akut varises lambung Peritonitis jamur spontan: komplikasi sirosis hati yang jarang namun
pada orang dengan hipertensi portal. Cochrane Database Syst Rev parah. Eur J Gastroenterol Hepatol 2017;29:1010–1016.
2015;5:CD010180. [254]Chen CH, Shih CM, Chou JW, Liu YH, Hang LW, Hsia TC, dkk. Prediktor hasil
[232]Mishra SR, Chander Sharma B, Kumar A, Sarin SK. Injeksi cyanoacrylate pasien sirosis dengan empiema bakteri spontan.
endoskopikvs.beta-blocker untuk profilaksis sekunder Liver Int 2011;31:417–424.
Jurnal Hepatologi2018jilid xxxjxxx–xxx 47
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
[255]Xiol X, Castellvi JM, Guardiola J, Sese E, Castellote J, Perello A, dkk. Empiema sindrom torenal dan meningkatkan kelangsungan hidup pada sirosis. Gastroenterologi
bakteri spontan pada pasien sirosis: studi prospektif. Hepatologi 1996; 2007;133:818–824.
23:719–723. [277]Terg R, Fassio E, Guevara M, Cartier M, Longo C, Lucero R, dkk. Ciprofloxacin
[256]Soriano G, Castellote J, Alvarez C, Girbau A, Gordillo J, Baliellas C, dkk. dalam profilaksis primer peritonitis bakteri spontan: Sebuah studi acak,
Peritonitis bakteri sekunder pada sirosis: studi retrospektif karakteristik terkontrol plasebo. J Hepatol 2008;48:774–779.
klinis dan analitis, diagnosis dan manajemen. J Hepatol 2010;52:39–44.
[278]Loomba R, Wesley R, Bain A, dkk. Peran fluoroquinolones dalam profilaksis
[257]Rimola A, Salmeron JM, Clemente G, Rodrigo L, Obrador A, Miranda ML, dkk. primer peritonitis bakteri spontan: meta-analisis. Clin Gastroenterol
Dua dosis yang berbeda dari sefotaksim dalam pengobatan peritonitis Hepatol 2009; 7:487–493.
bakteri spontan pada sirosis: hasil studi prospektif, acak, multisenter. [279]Saab S, Hernandez JC, Chi AC, dkk. Profilaksis antibiotik oral mengurangi terjadinya
Hepatologi 1995; 21:674–679. peritonitis bakteri spontan dan meningkatkan kelangsungan hidup jangka
[258]Runyon Runyon BA, McHutchison JG, Antillon MR, Akriviadis EA, Montano AA. pendek pada sirosis: sebuah meta-analisis. Am J Gastroenterol 2009; 104: 993–
Kursus pendekvs.pengobatan antibiotik jangka panjang peritonitis bakteri 1001.
spontan. Sebuah studi terkontrol secara acak dari 100 pasien. [280]Krag A, Wiest R, Gluud LL. Fluoroquinolones dalam profilaksis primer
Gastroenterologi 1991;100:1737–1742. peritonitis bakteri spontan. Am J Gastroenterol 2010;105:1444–1445.
[259]Ricart E, Soriano G, Novella MT, Ortiz J, Sabat M, Kolle L, dkk. Amoksisilin-
asam klavulanatvs.sefotaksim dalam terapi infeksi bakteri pada pasien [281]Gines P, Rimola A, Planas R, Vargas V, Marco F, Almela M, dkk. Norfloxacin
sirosis. J Hepatol 2000;32:596–602. mencegah kekambuhan peritonitis bakteri spontan pada sirosis: hasil uji
[260]deLemos AS, Ghabril M, Rockey DC, Gu J, Barnhart HX, Fontana RJ, dkk. coba double-blind, terkontrol plasebo. Hepatologi 1990; 12:716–724.
Jaringan cedera hati yang diinduksi obat (DILIN). Cedera hati yang diinduksi
amoksisilin-klavulanat. Dig Dis Sci 2016;61:2406–2416. [282]Bauer TM, Follo A, Navasa M, Vila J, Planas R, Clemente G, dkk. Norfloxacin
[261]Terg R, Cobas S, Fassio E, Landeira G, Rios B, Vasen W, dkk. Ciprofloxacin oral harian lebih efektif daripada rufloxacin mingguan dalam pencegahan
setelah kursus singkat ciprofloxacin intravena dalam pengobatan kekambuhan peritonitis bakteri spontan. Dig Dis Sci 2002;47:1356–1361.
peritonitis bakteri spontan: hasil studi acak multisenter. J Hepatol
2000;33:564–569. [283]Terg R, Llano K, Cobas SM, Brotto C, Barrios A, Levi D, dkk. Efek ciprofloxacin
[262]Angeli P, Guarda S, Fasolato S, Miola E, Craighero R, Piccolo F, dkk. Ganti oral pada flora feses gram negatif aerobik pada pasien dengan sirosis:
terapi dengan ciprofloxacinvs.ceftazidime intravena dalam pengobatan hasil pemberian jangka pendek dan jangka panjang, dengan dosis harian
peritonitis bakteri spontan pada pasien dengan sirosis: efikasi serupa dan mingguan. J Hepatol 1998;29:437–442.
dengan biaya lebih rendah. Aliment Pharmacol There 2006;23:75–84. [284]Bass NM, Mullen KD, Sanyal A, Poordad F, Neff G, Leevy CB, dkk. Pengobatan
[263]Navasa M, Follo A, Llovet JM, Clemente G, Vargas V, Rimola A, dkk. Acak, studi Rifaximin pada ensefalopati hepatik. N Engl J Med 2010;362:071–1081.
perbandingan ofloksasin oralvs.sefotaksim intravena pada peritonitis
bakteri spontan. Gastroenterologi 1996;111:1011–1017. [285]Elfert A, Abo Ali L, Soliman S, Ibrahim S, Abd-Elsalam S. Uji coba terkontrol
secara acak dari rifaximinvs.norfloxacin untuk profilaksis sekunder
[264]Fernandez J, Bert F, Nicolas-Chanoine MH. Tantangan multidrug-resistance peritonitis bakteri spontan. Eur J Gastroenterol Hepatol 2016; 28:1450–1454
dalam hepatologi. J Hepatol 2016;65:1043–1054. .
[265]Magiorakos AP, Srinivasan A, Carey RB, Carmeli Y, Falagas ME, Giske CG, dkk. [286]Min YW, Lim KS, Min BH, Gwak GY, Paik YH, Choi MS, dkk. Penggunaan
Bakteri yang resistan terhadap banyak obat, resisten terhadap obat secara penghambat pompa proton secara signifikan meningkatkan risiko
luas, dan pandrugresisten: proposal pakar internasional untuk definisi peritonitis bakteri spontan pada pasien 1965 dengan sirosis dan asites:
standar sementara untuk resistensi yang didapat. Clin Microbiol Infect studi kohort yang cocok dengan skor kecenderungan. Aliment Pharmacol
2012;18:268–281. There 2014;40:695–704.
[266]Fernandez J, Acevedo J, Castro M, Garcia O, de Lope CR, Roca D, dkk. [287]Dam G, Vilstrup H, Watson H, Jepsen P. Penghambat pompa proton sebagai
Prevalensi dan faktor risiko infeksi oleh bakteri multiresisten pada sirosis: faktor risiko ensefalopati hati dan peritonitis bakteri spontan pada pasien
studi prospektif. Hepatologi 2012;55:1551–1561. dengan sirosis dengan asites. Hepatologi 2016; 64: 1265–1272.
[267]Wiest R, Krag A, Gerbes A. Peritonitis bakteri spontan: pedoman terbaru dan
seterusnya. Gut 2012;61:297–310. [288]Mandorfer M, Bota S, Schwabl P, Bucsics T, Pfisterer N, Kruzik M, dkk. Beta
[268]Piano S, Brocca A, Mareso S, Angeli P. Infeksi yang memperumit sirosis. Liver blocker nonselektif meningkatkan risiko sindrom hepatorenal dan
Int 2018;38:126–133. kematian pada pasien dengan sirosis dan peritonitis bakteri spontan.
[269]Lutz P, Nischalke HD, Kramer B, Goeser F, Kaczmarek DJ, Schlabe S, dkk. Gastroenterologi 2014;146:1680–1690.
Resistensi antibiotik pada peritonitis bakteri spontan terkait perawatan [289]Pande C, Kumar A, Sarin SK. Penambahan probiotik ke norfloxacin tidak
kesehatan dan nosokomial. Investasi Eur J Clin 2017;47:44–52. meningkatkan kemanjuran dalam pencegahan peritonitis bakteri spontan:
[270]Penyanyi M, Deutschman CS, Seymour CW, Shankar-Hari M, Annane D, Bauer uji coba terkontrol acak terkontrol plasebo double-blind. Eur J
M, dkk. Definisi konsensus internasional ketiga untuk sepsis dan syok Gastroenterol Hepatol 2012;24:831–839.
septik (Sepsis-3). JAMA 2016;315:801–810. [290]Fernandez J, Acevedo J, Arroyo V. Respon terhadap perjalanan klinis dan
[271]Piano S, Bartoletti M, Tonon M, Baldassarre M, Chies G, Romano A, dkk. mortalitas jangka pendek pasien sirosis dengan infeksi peritonitis bakterial
Penilaian kriteria Sepsis-3 dan SOFA cepat pada pasien dengan sirosis dan non-spontan. Liver Int 2017;37:623.
infeksi bakteri. usus 2017. [291]Arvaniti V, D'Amico G, Fede G, Manousou P, Tsochatzis E, Pleguezuelo
[272]Urutkan P, Navasa M, Arroyo V, Aldeguer X, Planas R, Ruiz-del-Arbol L, dkk. M, dkk. Infeksi pada pasien dengan sirosis meningkatkan kematian empat kali
Pengaruh albumin intravena pada gangguan ginjal dan kematian pada lipat dan harus digunakan dalam menentukan prognosis. Gastroenterologi
pasien dengan sirosis dan peritonitis bakteri spontan. N InggrisJ 2010;139:1256.
Med 1999;341:403–409. [292]Piano S, Morando F, Carretta G, Tonon M, Vettore E, Rosi S, dkk. Prediktor
[273]Garioud A, Cadranel JF, Pauwels A, Nousbaum JB, Thevenot T, Dao T, dkk. penerimaan kembali dini pada pasien dengan sirosis setelah resolusi
Association Nationale des Hépato-gastroentérologues des Hôpitaux infeksi bakteri. Am J Gastroenterol 2017;112: 1575–1583.
Généraux de France, Asosiasi Française pour l'Etude du Foie,
Club de Reflexion des Cabinets et Groupes d'Hépato-Gastroentérologie. [293]Bartoletti M, Giannella M, Lewis R, Caraceni P, Tedeschi S, Paul M, dkk.
Penggunaan Albumin pada Pasien Dengan Sirosis di Prancis: Hasil Survei Sebuah studi multisenter prospektif epidemiologi dan hasil dari infeksi
''ALBU-LIVE": Kasus untuk Difusi dan/atau Revisi Pedoman EASL yang Lebih aliran darah pada pasien sirosis. Clin Microbiol Menginfeksi 2017.
Baik. J Clin Gastroenterol 2017;51:831–838. [294]Merli M, Lucidi C, Di Gregorio V, Lattanzi B, Giannelli V, Giusto M, dkk. Terapi
[274]Poca M, Concepcion M, Casas M, Alvarez-Urturi C, Gordillo J, Hernandez-Gea antibiotik spektrum luas empiris pada infeksi terkait perawatan kesehatan
V, dkk. Peran pengobatan albumin pada pasien dengan peritonitis bakteri meningkatkan kelangsungan hidup pada pasien dengan sirosis: Sebuah uji coba
spontan. Clin Gastroenterol Hepatol 2012; 10: 309–315. secara acak. Hepatologi 2016;63:1632–1639.
[295]Fiore M, Chiodini P, Pota V, Sansone P, Passavanti MB, Leone S, dkk. Risiko
[275]Fernandez J, Tandon P, Mensa J, Garcia-Tsao G. Antibiotik profilaksis pada peritonitis jamur spontan pada pasien sirosis yang dirawat di rumah sakit
sirosis: Baik dan buruk. Hepatologi 2016;63:2019–2031. dengan asites: tinjauan sistematis studi observasional dan metaanalisis.
[276]Fernandez J, Navasa M, Planas R, Montoliu S, Monfort D, Soriano G, dkk. Minerva Anestesiol 2017;83:1309–1316.
Profilaksis primer peritonitis bakteri spontan menunda hepar [296]Piano S, Angeli P. Surat balasan. Hepatologi 2016;64:998–999.
48 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
HEPATOLOGI
[297]Guevara M, Terra C, Nazar A, Sola E, Fernandez J, Pavesi M, dkk. Albumin [320]Rosi S, Piano S, Frigo AC, Morando F, Fasolato S, Cavallin M, dkk. Kriteria ICA
untuk infeksi bakteri selain peritonitis bakteri spontan pada sirosis. Sebuah baru untuk diagnosis cedera ginjal akut pada pasien sirosis: dapatkah kita
studi acak terkontrol. J Hepatol 2012;57:759–765. menggunakan nilai kreatinin serum yang diperhitungkan? Liver Int
2015;35:2108–2114.
[298]Thevenot T, Bureau C, Oberti F, Anty R, Louvet A, Plessier A, dkk. Efek [321]Guevara M, Fernandez-Esparrach G, Alessandria C, Torre A, Terra C, Montana
albumin pada pasien sirosis dengan infeksi selain peritonitis bakteri X, dkk. Efek media kontras pada fungsi ginjal pada pasien dengan sirosis:
spontan. Sebuah percobaan acak. J Hepatol 2015;62:822–830. studi prospektif. Hepatologi 2004;40:646–651.
[299]Piano S, Romano A, Di Pascoli M, Angeli P. Mengapa dan bagaimana [322]Umgelter A, Reindl W, Franzen M, Lenhardt C, Huber W, Schmid RM. Indeks
mengukur fungsi ginjal pada pasien dengan penyakit hati. Liver Int resistif ginjal dan fungsi ginjal sebelum dan sesudah parasentesis pada
2017;37: 116-122. pasien dengan sindrom hepatorenal dan asites tegang. Perawatan intensif
[300]Gonwa TA, Jennings L, Mai ML, Stark PC, Levey AS, Klintmalm GB. Estimasi Med 2009;35:152–156.
laju filtrasi glomerulus sebelum dan sesudah transplantasi hati ortotopik: [323]Cabrera J, Falcón L, Gorriz E, Pardo MD, Granados R, Quinones A, Maynar M.
evaluasi persamaan saat ini. Transpl Hati 2004;10:301–309. Dekompresi perut memainkan peran utama dalam perubahan
hemodinamik postparacentesis awal pada pasien sirosis dengan asites
[301]Hoek FJ, Kemperman FA, Krediet RT. Perbandingan antara cystatin C, tegang. Gut 2001;48:384–389.
kreatinin plasma dan rumus Cockcroft dan Gault untuk estimasi laju filtrasi [324]de Cleva R, Silva FP, Zilberstein B, Machado DJ. Gagal ginjal akut karena
glomerulus. Transplantasi Dial Nephrol 2003;18:2024–2031. sindrom kompartemen perut: laporan empat kasus dan tinjauan literatur.
Rumah Sakit Rev das Clin 2001;56:123-130.
[302]Inker LA, Schmid CH, Tighiouart H, Eckfeldt JH, Feldman HI, Greene T, dkk. [325]Nadim MK, Durand F, Kellum JA, Levitsky J, O'Leary JG, Karvellas CJ, dkk.
Memperkirakan laju filtrasi glomerulus dari kreatinin serum dan cystatin C. Manajemen pasien sakit kritis dengan sirosis: Sebuah perspektif
N Engl J Med 2012;367:20–29. multidisiplin. J Hepatol 2016;64:717–735.
[303]Roy L, Legault L, Pomier-Layrargues G. Pengukuran laju filtrasi glomerulus [326]Umgelter A, Reindl W, Wagner KS, Franzen M, Stock K, Schmid RM, dkk. Efek
pada pasien sirosis dengan gagal ginjal. Clin Nephrol 1998;50:342–346. ekspansi plasma dengan albumin dan parasentesis pada hemodinamik dan
fungsi ginjal pada pasien sirosis kritis dengan asites tegang dan sindrom
[304]Francoz C, Nadim MK, Baron A, Prie D, Antoine C, Belghiti J, dkk. Persamaan hepatorenal: percobaan prospektif yang tidak terkontrol. Perawatan kritis
laju filtrasi glomerulus untuk transplantasi hati-ginjal pada pasien dengan 2008;12:R4.
sirosis: validasi rekomendasi saat ini. Hepatologi 2014;59:1514–1521. [327]Moreau R, Lebrec D. Diagnosis dan pengobatan gagal ginjal akut pada
pasien dengan sirosis. Praktik Terbaik Res Clin Gastroenterol 2007;21:111–
[305]Francoz C, Glotz D, Moreau R, Durand F. Evaluasi fungsi ginjal dan penyakit 123.
pada pasien dengan sirosis. J Hepatol 2010;52:605–613. [328]Moreau R, Lebrec D. Gagal ginjal akut pada pasien dengan sirosis: perspektif
di usia MELD. Hepatologi 2003;37:233–243.
[306]Garcia-Tsao G, Parikh CR, Viola A. Cedera ginjal akut pada sirosis. Hepatologi [329]Fagundes C, Pepin MN, Guevara M, Barreto R, Casals G, Sola E, dkk. Lipocalin
2008;48:2064–2077. terkait neutrofil gelatinase urin sebagai biomarker dalam diagnosis
[307]Salerno F, Gerbes A, Gines P, Wong F, Arroyo V. Diagnosis, pencegahan dan banding gangguan fungsi ginjal pada sirosis. J Hepatol 2012;57:267–273.
pengobatan sindrom hepatorenal pada sirosis. Gut 2007;56: 310–1318.
[330]Belcher JM, Sanyal AJ, Peixoto AJ, Perazella MA, Lim J, Thiessen-Philbrook H,
[308]Mehta RL, Kellum JA, Shah SV, Molitoris BA, Ronco C, Warnock DG, dkk. dkk. Biomarker ginjal dan diagnosis banding pasien dengan sirosis dan
Jaringan Cedera Ginjal Akut: laporan inisiatif untuk meningkatkan hasil cedera ginjal akut. Hepatologi 2014;60:622–632.
pada cedera ginjal akut. Crit Care 2007;11:R31.
[309]Nadim MK, Kellum JA, Davenport A, Wong F, Davis C, Pannu N, dkk. Sindrom [331]Qasem AA, Farag SE, Hamed E, Emara M, Bihery A, Pasha H. Biomarker urin
hepatorenal: Konferensi Konsensus Internasional ke-8 dari Kelompok cedera ginjal akut pada pasien dengan sirosis hati. ISRN Nephrol
Inisiatif Kualitas Dialisis Akut (ADQI). Perawatan Kritik 2012;16: 2014;2014:376795.
R23. [332]Barreto R, Elia C, Sola E, Moreira R, Ariza X, Rodriguez E, dkk. Lipocalin terkait
[310]Pedoman praktek klinis Khwaja A. KDIGO untuk cedera ginjal akut. Praktek neutrofil gelatinase urin memprediksi hasil ginjal dan kematian pada
Klinik Nefron 2012;120:c179–c184. pasien dengan sirosis dan infeksi bakteri. J Hepatol 2014;61:35–42.
[311]Belcher JM, Garcia-Tsao G, Sanyal AJ, Bhogal H, Lim JK, Ansari N, dkk. Asosiasi
AKI dengan kematian dan komplikasi pada pasien rawat inap dengan [333]Ariza X, Sola E, Elia C, Barreto R, Moreira R, Morales-Ruiz M, dkk. Analisis
sirosis. Hepatologi 2013;57:753–762. panel biomarker urin untuk penilaian hasil klinis pada sirosis. PLoS One
[312]de Carvalho JR, Villela-Nogueira CA, Luiz RR, Guzzo PL, da Silva Rosa JM, 2015;10:e0128145.
Rocha E, dkk. Kriteria jaringan cedera ginjal akut sebagai prediktor [334]Puthumana J, Ariza X, Belcher JM, Graupera I, Ginès P, Parikh CR. Interleukin
kematian di rumah sakit pada pasien sirosis dengan asites. J Clin 18 urin dan lipocalin 2 adalah biomarker nekrosis tubular akut pada pasien
Gastroenterol 2012; 46:21–26. dengan sirosis: tinjauan sistematis dan meta-analisis. Klinik Gastroenterol
[313]Fagundes C, Barreto R, Guevara M, Garcia E, Solà E, Rodríguez E, dkk. Hepatol 2017;15:1003–1013.
Klasifikasi cedera ginjal akut yang dimodifikasi untuk diagnosis dan [335]Huelin P, Elia C, Sol E, Sol C, Moreira R, Carol M. Algoritma diagnostik baru
stratifikasi risiko gangguan fungsi ginjal pada sirosis. J Hepatol cedera ginjal akut pada sirosis yang mencakup kategorisasi tahap 1 dan
2013;59:474–481. penilaian NGAL urin. Relevansi untuk diagnosis banding dan hasil klinis. J
[314]Piano S, Rosi S, Maresio G, Fasolato S, Cavallin M, Romano A, dkk. Evaluasi Hepatol 2017;66:S11.
kriteria Jaringan Cedera Ginjal Akut pada pasien rawat inap dengan sirosis [336]Chawla LS, Eggers PW, Star RA, Kimmel PL. Cedera ginjal akut dan penyakit
dan asites. J Hepatol 2013;59:482–489. ginjal kronis sebagai sindrom yang saling berhubungan. N Engl J Med
[315]Tsien CD, Rabie R, Wong F. Cedera ginjal akut pada sirosis dekompensasi. 2014;371:58–66.
Gut 2013;62:131–137. [337]Trawale JM, Paradis V, Rautou PE, Francoz C, Escolano S, Sallee M, dkk.
[316]Wong F, O'Leary JG, Reddy KR, Patton H, Kamath PS, Fallon MB, dkk. Definisi Spektrum lesi ginjal pada pasien dengan sirosis: studi klinikopatologi. Liver
konsensus baru dari cedera ginjal akut secara akurat memprediksi Int 2010;30:725–732.
kematian 30 hari pada pasien dengan sirosis dan infeksi. Gastroenterologi [338]Wadei HM, Geiger XJ, Cortese C, Mai ML, Kramer DJ, Rosser BG, dkk. Alokasi
2013;145:1280–1288. ginjal untuk kandidat transplantasi hati dengan gagal ginjal etiologi yang
[317]Huelin P, Piano S, Sol E, Stanco M, Sol C, Moreira R, dkk. Validasi sistem belum ditentukan: peran biopsi ginjal perkutan. Transplantasi Am J
pementasan untuk cedera ginjal akut pada pasien dengan sirosis dan 2008;8:2618–2626.
hubungan dengan gagal hati akut-kronis. Klinik Gastroenterol Hepatol [339]Wong F, Nadim MK, Kellum JA, Salerno F, Bellomo R, Gerbes A, dkk. Proposal
2017;15:438–445. Working Party untuk sistem klasifikasi disfungsi ginjal yang direvisi pada
[318]Angeli P, Gines P, Wong F, Bernardi M, Boyer TD, Gerbes A, dkk. Diagnosis pasien dengan sirosis. Gut 2011;60:702–709.
dan manajemen cedera ginjal akut pada pasien dengan sirosis: [340]Stadlbauer V, Wright GA, Banaji M, Mukhopadhya A, Mookerjee RP, Moore K,
rekomendasi konsensus yang direvisi dari International dkk. Hubungan antara aktivasi sistem saraf simpatik dan autoregulasi
Klub Asites. J Hepatol 2015;62:968–974. aliran darah ginjal pada sirosis. Gastroenterologi 2008;134:111–119.
[319]Penyakit Ginjal: Kelompok Kerja CKD Inproving Global Outcomes (KDIGO).
KDIGO. Pedoman praktek klinis untuk evaluasi dan pengelolaan penyakit [341]Wiest R, Lawson M, Geuking M. Translokasi bakteri patologis pada sirosis
ginjal kronis. Kidny Int 2012;2013:1–150. hati. J Hepatol 2014;60:197–209.
Jurnal Hepatologi2018jilid xxxjxxx–xxx 49
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
[342]Albillos A, de la Hera A, Gonzalez M, Moya JL, Calleja JL, Monserrat J, dkk. namics pada pasien dengan sirosis. J Gastroenterol Hepatol 2009; 24:
Peningkatan protein pengikat lipopolisakarida pada pasien sirosis dengan 1791–1797.
gangguan imun dan hemodinamik yang nyata. Hepatologi 2003;37:208– [364]Garcia-Martinez R, Caraceni P, Bernardi M, Gines P, Arroyo V, Jalan R.
217. Albumin: dasar patofisiologi perannya dalam pengobatan sirosis dan
[343]Navasa M, Follo A, Filella X, Jimenez W, Francitorra A, Planas R, dkk. Faktor komplikasinya. Hepatologi 2013;58:1836–1846.
nekrosis tumor dan interleukin-6 pada peritonitis bakteri spontan pada [365]Gerbes AL, Huber E, Gulberg V. Terlipressin untuk sindrom hepatorenal:
sirosis: hubungan dengan perkembangan gangguan ginjal dan kematian. infus kontinu sebagai alternatif pemberian bolus iv. Gastroenterologi
Hepatologi 1998; 27:1227–1232. 2009;137:1179–1181.
[344]Shah N, Dhar D, El Zahraa Mohammed F, Habtesion A, Davies NA, Jover- [366]Piano S, Morando F, Fasolato S, Cavallin M, Boscato N, Boccagni P, dkk.
Cobos M, dkk. Pencegahan cedera ginjal akut pada model tikus sirosis Kekambuhan berkelanjutan dari sindrom hepatorenal tipe 1 dan
setelah dekontaminasi usus selektif dikaitkan dengan penurunan ekspresi pengobatan jangka panjang dengan terlipressin dan albumin:
TLR4 ginjal. J Hepatol 2012;56: 1047–1053. pengecualian baru untuk skor MELD dalam sistem alokasi untuk
transplantasi hati? J Hepatol 2011;55:491–496.
[345]Shah N, Mohamed FE, Jover-Cobos M, Macnaughtan J, Davies N, Moreau [367]Gow PJ, Ardalan ZS, Vasudevan A, Testro AG, Ye B, Angus PW. Infus
R, dkk. Peningkatan ekspresi ginjal dan ekskresi urin TLR4 pada cedera terlipressin rawat jalan untuk pengobatan asites refrakter.
ginjal akut yang terkait dengan sirosis. Liver Int 2013;33: 398–409. Am J Gastroenterol 2016;111:1041–1042.
[368]Alessandria C, Ottobrelli A, Debernardi-Venon W, Todros L, Cerenzia MT,
[346]Alobadi R, Basu RK, Goldstein SL, Bagshaw SM. Cedera ginjal akut terkait Martini S, dkk. Noradrenalin vs terlipressin pada pasien dengan sindrom
sepsis. Semin Nephrol 2015;35:2–11. hepatorenal: studi percontohan prospektif, acak, tidak dibutakan. J Hepatol
[347]Emlet DR, Shaw AD, Kellum JA. Sepsis terkait AKI: disfungsi sel epitel. Semin 2007;47:499–505.
Nephrol 2015;35:85–95. [369]Duvoux C, Zanditenas D, Hezode C, Chauvat A, Monin JL, Roudot-Thorval F,
[348]Prowl JR, Bellomo R. Sepsis terkait cedera ginjal akut: perubahan dkk. Efek noradrenalin dan albumin pada pasien dengan sindrom
makrohemodinamik dan mikrohemodinamik dalam sirkulasi ginjal. Semin hepatorenal tipe I: studi percontohan. Hepatologi 2002;36:374–380.
Nephrol 2015;35:64–74. [370]Singh V, Ghosh S, Singh B, Kumar P, Sharma N, Bhalla A, dkk. Noradrenalin
[349]de Seigneux S, Martin PY. Mencegah perkembangan AKI menjadi CKD: peran vs.terlipressin dalam pengobatan sindrom hepatorenal: studi acak. J
mitokondria. J Am Soc Nephrol 2017;28:1327–1329. Hepatol 2012;56:1293–1298.
[350]Bairaktari E, Liamis G, Tsolas O, Elisaf M. Kerusakan tubulus ginjal sebagian [371]Sharma P, Kumar A, Shrama BC, Sarin SK. Label terbuka, percontohan, uji
reversibel pada pasien dengan ikterus obstruktif. Hepatologi 2001; coba terkontrol acak dari noradrenalinvs.terlipressin dalam pengobatan
33:1365–1369. sindrom hepatorenal tipe 1 dan prediktor respon. Am J Gastroenterol
[351]van Slambrouck CM, Salem F, Meehan SM, Chang A. Nefropati gips empedu 2008;103:1689–1697.
adalah temuan patologis umum untuk cedera ginjal yang terkait dengan [372]Esrailian E, Pantangco ER, Kyulo NL, Hu KQ, Runyon BA. Terapi Octreotide/
disfungsi hati yang parah. Ginjal Int 2013;84:192–197. Midodrine secara signifikan meningkatkan fungsi ginjal dan kelangsungan
[352]Durand F, Graupera I, Gines P, Olson JC, Nadim MK. Patogenesis sindrom hidup 30 hari pada pasien dengan sindrom hepatorenal tipe 1. Dig Dis Sci
hepatorenal: implikasi untuk terapi. Am J Kidney Dis 2016;67:318–328. 2007;52:742–748.
[373]Restuccia T, Ortega R, Guevara M, Gines P, Alessandria C, Ozdogan O, dkk.
[353]Moreau R, Durand F, Poynard T, Duhamel C, Cervoni JP, Ichai P, dkk. Efek pengobatan sindrom hepatorenal sebelum transplantasi pada hasil
Terlipressin pada pasien dengan sirosis dan sindrom hepatorenal tipe 1: pascatransplantasi. Sebuah studi kasus-kontrol. J Hepatol 2004;40:140–146.
studi multicenter retrospektif. Gastroenterologi 2002;122: 923–930.
[374]Rodriguez E, Henrique Pereira G, Sola E, Elia C, Barreto R, Pose E, dkk.
[354]Ortega R, Gines P, Uriz J, dkk. Terapi terlipressin dengan dan tanpa albumin Pengobatan sindrom hepatorenal tipe 2 pada pasien yang menunggu
untuk pasien dengan sindrom hepatorenal: hasil studi prospektif non-acak. transplantasi: Efek pada fungsi ginjal dan hasil transplantasi. Transpl Hati
Hepatologi 2002; 36:941–948. 2015; 21:1347–1354.
[355]Sanyal AJ, Boyer T, Garcia-Tsao G, Regenstein F, Rossaro L, Appenrodt B, dkk. [375]Boyer TD, Sanyal AJ, Garcia-Tsao G, Blei A, Carl D, Bexon AS, dkk. Prediktor
Sebuah studi acak prospektif double blind, terkontrol plasebo dari respons terhadap terliupresin plus albumin pada sindrom hepatorenal
terlipressin untuk tipe 1 sindrom hepatorenal. Gastroenterologi (HRS) tipe 1: hubungan kreatinin serum dengan hemodinamik. J Hepatol
2008;134:1360–1368. 2011;55:315–321.
[356]Martin-Llahi M, Pepin MN, Guevara M, Diaz F, Torre A, Monescillo A, dkk. [376]Piano S, Schmidt HH, Ariza X, Amoros A, Romano A, Solà E, dkk. Dampak
Terlipressin dan albumin vs albumin pada pasien dengan sirosis dan Gagal Hati Akut-Kronis pada respons terhadap pengobatan dengan
sindrom hepatorenal: studi acak. Gastroenterologi 2008;134:1352–1359. terlipresin dan albumin pada pasien dengan sindrom hepatorenal tipe 1.
J Hepatol 2017;66:S572.
[357]Boyer TD, Sanyal AJ, Wong F, Frederick RT, Danau JR, O'Leary JG, dkk. Peneliti [377]Nazar A, Pereira GH, Guevara M, Martín-Llahi M, Pepin MN, Marinelli
studi REVERSE terlipressin plus albumin lebih efektif daripada albumin saja M, dkk. Prediktor respon terapi dengan terlipressin dan albumin pada
dalam meningkatkan fungsi ginjal pada pasien dengan sirosis dan sindrom pasien dengan sirosis dan sindrom hepatorenal tipe 1. Hepatologi
hepatorenal tipe 1. Gastroenterologi 2016;150:1579–1589. 2010;51:219–226.
[378]Brensing KA, Textor J, Perz J, Schiedermaier P, Raab P, Strunk H, dkk. Hasil
[358]Rodriguez E, Elia C, Sola E, Barreto R, Graupera I, Andrealli A, dkk. jangka panjang setelah stent portosystemic intrahepatik transjugular pada
Terlipressin dan albumin untuk sindrom hepatorenal tipe-1 yang sirosis non-transplantasi dengan sindrom hepatorenal: fase
berhubungan dengan sepsis. J Hepatol 2014;60:955–961. II belajar. Gut 2000; 47:288–295.
[359]Cavallin M, Kamath PS, Merli M, Fasolato S, Toniutto P, Salerno F, dkk. [379]Guevara M, Gines P, Bandi JC, Gilabert R, Sort P, Jimenez W, dkk. Transjugular
Terlipresin plus albuminvs.midodrine dan octreotide plus albumin dalam intrahepatik portosystemic shunt pada sindrom hepatorenal: efek pada
pengobatan sindrom hepatorenal: Sebuah uji coba secara acak. Hepatologi fungsi ginjal dan sistem vasoaktif. Hepatologi 1998; 28:416–422.
2015;62:567–574.
[360]Cavallin M, Piano S, Romano A, Fasolato S, Frigo AC, Benetti G, dkk. [380]Testino G, Ferro C, Sumberaz A, Messa P, Morelli N, Guadagni B, dkk.
Terlipressin diberikan melalui infus intravena terus menerusvs.bolus Sindrom hepatorenal tipe-2 dan asites refrakter: peran stent portosistemik
intravena dalam pengobatan sindrom hepatorenal: Sebuah studi terkontrol intrahepatik transjugular pada delapan belas pasien dengan sirosis lanjut
secara acak. Hepatologi 2016;63:983–992. yang menunggu transplantasi hati ortotopik. Hepatogastroenterologi
[361]Gluud LL, Christensen K, Christensen E, Krag A. Terlipressin untuk sindrom 2003;50:1753–1755.
hepatorenal. Sistem Basis Data Cochrane Rev 2012: CD005162. [381]Keller F, Heinze H, Jochimsen F, Passfall J, Schuppan D, Buttner P. Faktor
[362]Facciorusso A, Chandar AK, Murad MH, Prokop LJ, Muscatiello N, Kamath PS. risiko dan hasil dari 107 pasien dengan penyakit hati dekompensasi dan
Singh S. Kemanjuran komparatif strategi farmakologis untuk pengelolaan gagal ginjal akut (termasuk 26 pasien dengan sindrom hepatorenal): peran
sindrom hepatorenal tipe 1: tinjauan sistematis dan meta-analisis jaringan. hemodialisis. Ren Gagal 1995;17:135–146.
Lancet Gastroenterol Hepatol 2017; 2:94-102. [382]Sourianarayanane A, Raina R, Garg G, McCullough AJ, O'Shea RS.
Manajemen dan hasil pada sindrom hepatorenal: kebutuhan terapi
[363]Narahara Y, Kanazawa H, Taki Y, Kimura Y, Atsukawa M, Katakura T, dkk. Efek penggantian ginjal pada pasien yang tidak ditransplantasikan. Int Urol
terlipressin pada hemodiosis sistemik, hati dan ginjal Nephrol 2014;46:793–800.
50 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
HEPATOLOGI
[383]Staufer K, Roedl K, Kivaranovic D, Drolz A, Horvatits T, Rasoul-Rockenschaub [406]Arroyo V, Moreau R, Jalan R, Gines P. Gagal hati akut-kronis: Sebuah sindrom
S, dkk. Terapi penggantian ginjal pada pasien sirosis hati yang sakit kritis- baru yang akan mengklasifikasi ulang sirosis. J Hepatol 2015;62: S131–S143
hasil dan implikasi klinis. Liver Int 2017;37:843–850. .
[407]Jalan R, Pavesi M, Saliba F, Amoros A, Fernandez J, Holland-Fischer P, dkk.
[384]Wu VC, Ko WJ, Chang HW, Chen YS, Chen YW, Chen YM, dkk. Terapi Skor Dekompensasi Akut Konsorsium CLIF (CLIF-C ADs)
penggantian ginjal dini pada pasien dengan gagal hati akut pasca operasi untuk prognosis pasien sirosis yang dirawat di rumah sakit tanpa gagal
yang terkait dengan gagal ginjal akut: efek pada hasil pasca operasi. J Am hati onkronik akut. J Hepatol 2015;62:831–840.
Coll Surg 2007;205:266–276. [408]Arroyo V, Moreau R, Kamath PS, Jalan R, Gines P, Nevens F, dkk. Gagal hati
[385]Gaudry S, Hajage D, Schortgen F, Martin-Lefevre L, Pons B, Boulet E, dkk. akuton-kronis pada sirosis. Nat Rev Dis Primers 2016;2:16041.
Strategi inisiasi untuk terapi penggantian ginjal di unit perawatan intensif. [409]Trebicka J. Faktor predisposisi pada gagal hati akut-kronis. Semin Liver Dis
N Engl J Med 2016;375:122–133. 2016;36:167-173.
[386]Zarbock A, Kellum JA, Schmidt C, Van Aken H, Wempe C, Pavenstadt [410]Sarin SK, Choudhury A. Gagal hati akut-kronis. Saat Ini Gastroenterol Rep
H, dkk. Pengaruh inisiasi terapi penggantian ginjal dini vs tertunda pada 2016;18:61.
kematian pada pasien sakit kritis dengan cedera ginjal akut: uji klinis acak [411]Bajaj JS, O'Leary JG, Reddy KR, Wong F, Biggins SW, Patton H, dkk.
elain. JAMA 2016;315: 2190–2199. Kelangsungan hidup pada gagal hati akut-kronis terkait infeksi ditentukan
oleh kegagalan organ ekstrahepatik. Hepatologi 2014;60:250–256.
[387]Wong LP, Blackley MP, Andreoni KA, Chin H, Falk RJ, Klemmer PJ. [412]Silva PE, Fayad L, Lazzarotto C, Ronsoni MF, Bazzo ML, Colombo BS, dkk.
Kelangsungan hidup kandidat transplantasi hati dengan gagal ginjal akut Validasi pusat tunggal dari definisi konsorsium EASL-CLIF gagal hati akut-
yang menerima terapi penggantian ginjal. Ginjal Int 2005;68:362–370. kronis dan CLIF-SOFA untuk prediksi kematian pada sirosis. Liver Int
[388]Banares R, Nevens F, Larsen FS, Jalan R, Albillos A, Dollinger M, dkk. Dialisis 2015;35:1516–1523.
albumin ekstrakorporeal dengan sistem resirkulasi adsorben molekuler [413]Li H, Chen LY, Zhang NN, Li ST, Zeng B, Pavesi M, dkk. Karakteristik, diagnosis
pada gagal hati akut-kronis: percobaan RELIEF. Hepatologi dan prognosis gagal hati akut-kronis pada sirosis yang berhubungan
2013;57:1153-1162. dengan hepatitis B. Sci Rep 2016;6:25487.
[389]Kribben A, Gerken G, Haag S, Herget-Rosenthal S, Treichel U, Betz C, dkk. [414]Shalimar, Saraswat V, Singh SP, Duseja A, Shukla A, Eapen CE, dkk. Gagal hati
Efek pemisahan plasma fraksinasi dan adsorpsi pada kelangsungan hidup akut-kronis di India: Asosiasi Nasional India untuk Studi pengalaman
pada pasien dengan gagal hati akut-kronis. Gastroenterologi konsorsium Hati. J Gastroenterol Hepatol 2016; 31:1742–1749.
2012;142:782–789.
[390]Boyer TD, Sanyal AJ, Garcia-Tsao G, Regenstein F, Rossaro L, Appenrodt [415]Shi Y, Yang Y, Hu Y, Wu W, Yang Q, Zheng M, dkk. Gagal hati akut-kronis yang
B, dkk. Dampak transplantasi hati terhadap kelangsungan hidup pasien dipicu oleh cedera hati berbeda dari yang dipicu oleh gangguan
yang dirawat karena sindrom hepatorenal tipe 1. Transpl Hati 2011;17: ekstrahepatik. Hepatologi 2015;62:232–242.
1328–1332. [416]Shalimar, Kumar D, Vadiraja PK, Nayak B, Thakur B, Das P, dkk. Akut pada
[391]Gonwa TA, Klintmalm GB, Levy M, Jennings LS, Goldstein RM, Husberg BS. gagal hati kronis karena gangguan hati akut: Etiologi, tentu saja, kegagalan
Dampak fungsi ginjal pratransplantasi pada kelangsungan hidup setelah organ ekstrahepatik dan prediktor kematian. J Gastroenterol Hepatol 2016;
transplantasi hati. Transplantasi 1995;59:361–365. 31:856–864.
[392]Nadim MK, Sung RS, Davis CL, Andreoni KA, Biggins SW, Danovitch GM, dkk. [417]Dhiman RK, Agrawal S, Gupta T, Duseja A, Chawla Y. penilaian kegagalan
KTT transplantasi hati-ginjal simultan: keadaan saat ini dan arah masa organ berurutan gagal hati kronis lebih baik daripada asosiasi asiapacific
depan. Transplantasi Am J 2012;12:2901–2908. untuk studi kriteria hati untuk mendefinisikan gagal hati onkronik akut dan
[393]Francoz C, Nadim MK, Durand F. Biomarker ginjal pada sirosis. J Hepatol memprediksi hasil. World J Gastroenterol 2014; 20:14934–14941.
2016;65:809–824.
[394]Angeli P, Gines P. Sindrom hepatorenal, skor MELD dan transplantasi hati: [418]Pischke S, Suneetha PV, Baechlein C, Barg-Hock H, Heim A, Kamar N, dkk.
masalah yang berkembang dengan implikasi yang relevan untuk praktik Infeksi virus hepatitis E sebagai penyebab hepatitis graft pada penerima
klinis. J Hepatol 2012;57:1135–1140. transplantasi hati. Transpl Hati 2010;16:74–82.
[395]Cillo U, Burra P, Mazzaferro V, Belli L, Pinna AD, Spada M, dkk. Pendekatan [419]Jalan R, Saliba F, Pavesi M, Amoros A, Moreau R, Gines P, dkk.
multilangkah, berbasis konsensus untuk alokasi organ dalam transplantasi Pengembangan dan validasi skor prognostik untuk memprediksi kematian
hati: menuju "model prinsip campuran". Transplantasi Am J 2015; 1:2552– pada pasien dengan gagal hati akut-kronis. J Hepatol 2014;61: 1038–1047.
2561.
[396]Akriviadis E, Botla R, Briggs W, Han S, Reynolds T, Shakil O. Pentoxifylline [420]McPhail MJ, Shawcross DL, Abeles RD, Chang A, Patel V, Lee GH, dkk.
meningkatkan kelangsungan hidup jangka pendek pada hepatitis alkoholik akut Peningkatan kelangsungan hidup untuk pasien dengan sirosis dan
yang parah: percobaan double-blind, terkontrol plasebo. Gastroenterologi kegagalan organ dalam perawatan intensif hati dan validasi sistem
2000;119:1637–1648. penilaian kegagalan organ berurutan gagal hati kronis. Klinik
[397]Mathurin P, Louvet A, Duhamel A, Nahon P, Carbonell N, Boursier J, dkk. Gastroenterol Hepatol 2015; 13: 1353-1360.
Prednisolon dengan vs tanpa pentoxifylline dan kelangsungan hidup [421]Lee M, Lee JH, Oh S, Jang Y, Lee W, Lee HJ, dkk. Sistem penilaian CLIF-SOFA
pasien dengan hepatitis alkoholik berat: uji klinis acak. secara akurat memprediksi kematian jangka pendek pada pasien
JAMA 2013;310:1033–1041. dekompensasi akut dengan sirosis alkoholik: analisis retrospektif. Hati
[398]Parker R, Armstrong MJ, Corbett C, Rowe IA, Houlihan DD. Tinjauan Tahun 2015;35:46–57.
sistematis: pentoxifylline untuk pengobatan hepatitis alkoholik berat. [422]O'Leary JG, Reddy KR, Garcia-Tsao G, Biggins SW, Wong F, Fallon MB, dkk.
Aliment Pharmacol There 2013;37:845–854. Skor NACSELD akut-on-kronis gagal hati (NACSELD-ACLF) memprediksi
[399]Allen AM, Kim WR. Epidemiologi dan beban perawatan kesehatan gagal hati kelangsungan hidup 30 hari pada pasien rawat inap dengan sirosis.
akut-onkronik. Semin Liver Dis 2016;36:123–126. Hepatologi 2018.
[400]Piano S, Tonon M, Vettore E, Stanco M, Pilutti C, Romano A, dkk. Insiden, [423]Choudhury A, Jindal A, Maiwall R, Sharma MK, Sharma BC, Pamecha V, dkk.
prediktor dan hasil gagal hati akut-kronis pada pasien rawat jalan dengan APASL ACLF Working PartyKegagalan hati menentukan hasil pada pasien
sirosis. J Hepatol 2017;67:1177–1184. gagal hati akut-kronis (ACLF): perbandingan konsorsium penelitian APASL
[401]Arroyo V, Jalan R. Gagal hati akut-kronis: definisi, diagnosis, dan karakteristik ACLF (AARC) dan model CLIF-SOFA. Hepatol Int 2017; 11:461–471.
klinis. Semin Liver Dis 2016;36:109–116.
[402]Sarin SK, Kedarisetty CK, Abbas Z, Amarapurkar D, Bihari C, Chan AC, dkk. [424]Hernaez R, Sola E, Moreau R, Gines P. Gagal hati akut-kronis: pembaruan.
Gagal hati akut-kronis: rekomendasi konsensus dari Asosiasi Asia Pasifik Gut 2017;66:541–553.
untuk Studi Hati (APASL) 2014. Hepatol Int 2014;8:453–471. [425]Gustot T, Fernandez J, Garcia E, Morando F, Caraceni P, Alessandria C, dkk.
Perjalanan Klinis sindrom gagal hati akut-kronis dan efek pada prognosis.
[403]Jalan R, Yurdaydin C, Bajaj JS, Acharya SK, Arroyo V, Lin HC, dkk. Menuju Hepatologi 2015;62:243–252.
definisi yang lebih baik dari akut pada gagal hati kronis. Gastroenterologi [426]Garg H, Sarin SK, Kumar M, Garg V, Sharma BC, Kumar A. Tenofovir
2014;147:4–10. meningkatkan hasil pada pasien dengan reaktivasi spontan hepatitis B
[404]Bajaj JS. Mendefinisikan gagal hati akut-kronis: akankah Timur dan Barat yang muncul sebagai gagal hati akut-kronis. Hepatologi 2011;53:774–780.
bertemu? Gastroenterologi 2013;144:1337–1339.
[405]Kim TY, Song DS, Kim HY, Sinn DH, Yoon EL, Kim CW, dkk. Karakteristik dan [427]Lin B, Pan CQ, Xie D, Xie J, Xie S, Zhang X, dkk. Entecavir meningkatkan hasil
perbedaan pada gagal hati akut-kronis: kebutuhan untuk definisi terpadu. gagal hati akut-kronis karena eksaserbasi akut hepatitis B kronis. Hepatol
PLoS One 2016;11:e0146745. Int 2013;7:460–467.
Jurnal Hepatologi2018jilid xxxjxxx–xxx 51
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
[428]Zhang Y, Hu XY, Zhong S, Yang F, Zhou TY, Chen G, dkk. Entecavir vs terapi [449]Hamrahian AH, Oseni TS, Arafah BM. Pengukuran kortisol bebas serum pada
lamivudine untuk pasien naif dengan reaktivasi spontan hepatitis B yang pasien sakit kritis. N Engl J Med 2004;350:1629–1638.
muncul sebagai gagal hati akut-kronis. Gastroenterol Dunia J. [450]Tan T, Chang L, Woodward A, McWhinney B, Galligan J, Macdonald GA, dkk.
2014;20:4745–4752. Mengkarakterisasi fungsi adrenal menggunakan kortisol bebas plasma yang diukur
[429]Xiang-Hui Y, Lang X, Yan Z, Li Z, Xiao-Feng S, Hong R. Prediksi prognosis secara langsung pada penyakit hati berat yang stabil. J Hepatol 2010;53:841–848.
lamivudine pada pasien dengan reaktivasi spontan gagal hati akut-kronis [451]Coolens JL, Van Baelen H, Heyns W. Penggunaan klinis kortisol plasma tak
terkait virus hepatitis B: menggunakan tanggapan virologi di minggu 4. Eur terikat yang dihitung dari total kortisol dan globulin pengikat
J Intern Med 2014;25:860–864. kortikosteroid. J Steroid Biochem 1987;26:197–202.
[430]Chen JF, Wang KW, Zhang SQ, Lei ZY, Xie JQ, Zhu JY, dkk. Deksametason [452]le Roux CW, Sivakumaran S, Alaghband-Zadeh J, Dhillo W, Kong WM, Wheeler
dalam hasil pasien dengan gagal hati onkronik akut terkait virus hepatitis MJ. Indeks kortisol bebas sebagai penanda pengganti kortisol bebas
B. J Gastroenterol Hepatol 2014; 29:800–806. serum. Ann Clin Biochem 2002;39:406–408.
[431]Guo YM, Li FY, Gong M, Zhang L, Wang JB, Xiao XH, dkk. Kemanjuran jangka [453]Arafah BM, Nishiyama FJ, Tlaygeh H, Hejal R. Pengukuran konsentrasi
pendek untuk mengobati gagal hati akut-kronis terkait virus hepatitis B kortisol saliva dalam penilaian fungsi adrenal pada subyek sakit kritis:
berdasarkan diferensiasi pola dingin dengan herbal panas: Sebuah uji coba penanda pengganti kortisol bebas yang beredar. J Clin Endocrinol Metab
terkontrol secara acak. Chin J Integr Med 2016;22:573–580. 2007; 92:2965–2971.
[432]Garg V, Garg H, Khan A, Trehanpati N, Kumar A, Sharma BC, dkk. Faktor [454]Thevenot T, Borot S, Remy-Martin A, Sapin R, Cervoni JP, Richou C, dkk.
perangsang koloni granulosit memobilisasi sel CD34(+) dan meningkatkan Penilaian fungsi adrenal pada pasien sirosis menggunakan konsentrasi
kelangsungan hidup pasien dengan gagal hati akut-kronis. serum bebas dan kortisol saliva. Liver Int 2011;31:425–433.
Gastroenterologi 2012;142:505–512. [455]Fernandez J, Escorsell A, Zabalza M, Felipe V, Navasa M, Mas A, dkk. Insufisiensi
[433]Finkenstedt A, Nachbaur K, Zoller H, Joannidis M, Pratschke J, Graziadei IW, adrenal pada pasien dengan sirosis dan syok septik: Pengaruh pengobatan
dkk. Gagal hati akut-kronis: hasil luar biasa setelah transplantasi hati tetapi dengan hidrokortison pada kelangsungan hidup. Hepatologi 2006;44: 1288–1295.
kematian tinggi dalam daftar tunggu. Transpl Hati 2013;19:879–886.
[456]Arabi YM, Aljumah A, Dabbagh O, Tamim HM, Rishu AH, Al-Abdulkareem A,
[434]Artru F, Louvet A, Ruiz I, Levesque E, Labreuche J, Ursic-Bedoya J, dkk. dkk. Hidrokortison dosis rendah pada pasien dengan sirosis dan syok
Transplantasi hati pada pasien sirosis yang paling parah: Sebuah studi septik: uji coba terkontrol secara acak. CMAJ 2010;182: 1971–1977.
multisenter pada gagal hati akut-kronis tingkat 3. J Hepatol 2017; 67:708–
715. [457]Moller S, Henriksen JH. Kardiomiopati sirosis: tinjauan patofisiologi disfungsi
[435]Bouachour G, Tirot P, Gouello JP, Mathieu E, Vincent JF, Alquier P. Fungsi peredaran darah pada penyakit hati. Hati 2002;87:9–15.
adrenokortikal selama syok septik. Perawatan Intensif Med 1995;21:57–62. [458]Hunter JD, Doddi M. Sepsis dan hati. sdr J Anaesth 2010;104:3–11.
[459]Mehta G, Gustot T, Mookerjee RP, Garcia-Pagan JC, Fallon MB, Shah VH, dkk.
[436]Marik PE, Pastores SM, Annane D, Meduri GU, Sprung CL, Arlt W, dkk. Peradangan dan hipertensi portal - negara yang belum ditemukan. J
Rekomendasi untuk diagnosis dan pengelolaan insufisiensi kortikosteroid Hepatol 2014;61:155–163.
pada pasien dewasa yang sakit kritis: pernyataan konsensus dari satuan [460]De BK, Majumdar D, Das D, Biswas PK, Mandal SK, Ray S, dkk. Disfungsi
tugas internasional oleh American College of Critical Care Medicine. Crit jantung pada hipertensi portal di antara pasien dengan sirosis dan fibrosis
Care Med 2008;36:1937–1949. portal non-sirosis. J Hepatol 2003;39:315–319.
[437]Tsai MH, Peng YS, Chen YC, Liu NJ, Ho YP, Fang JT, dkk. Insufisiensi adrenal [461]Karagiannakis DS, Vlachogiannakos J, Anastasiadis G, Vafiadis-Zouboulis I,
pada pasien dengan sirosis, sepsis berat dan syok septik. Hepatologi Ladas SD. Disfungsi jantung diastolik adalah prediktor prognosis buruk
2006;43:673–681. pada pasien dengan sirosis hati. Hepatol Int 2014;8:588–594.
[438]Acevedo J, Fernandez J, Prado V, Silva A, Castro M, Pavesi M, dkk. Insufisiensi [462]Rabie RN, Cazzaniga M, Salerno F, Wong F. Penggunaan rasio E/A sebagai
adrenal relatif pada sirosis dekompensasi: Hubungan dengan risiko jangka prediktor hasil pada pasien sirosis yang diobati dengan shunt
pendek sepsis berat, sindrom hepatorenal, dan kematian. Hepatologi portosistemik intrahepatik transjugular. Am J Gastroenterol 2009; 104:
2013;58:1757–1765. 2458–2466.
[439]Jang JY, Kim TY, Sohn JH, Lee TH, Jeong SW, Park EJ, dkk. Insufisiensi adrenal [463]Grose RD, Nolan J, Dillon JF, Errington M, Hannan WJ, Bouchier IA, dkk.
relatif pada penyakit hati kronis: prevalensi dan efeknya pada kematian Disfungsi ventrikel kiri yang diinduksi oleh olahraga pada sirosis alkoholik
jangka panjang. Aliment Pharmacol There 2014;40:819–826. dan nonalkohol. J Hepatol 1995; 22:326–332.
[440]Tsai MH, Huang HC, Peng YS, Chen YC, Tian YC, Yang CW, dkk. Insufisiensi [464]Wong F, Girgrah N, Graba J, Allidina Y, Liu P, Blendis L. Respon jantung untuk
kortikosteroid terkait penyakit kritis pada pasien sirosis dengan berolahraga pada sirosis. Gut 2001;49:268–275.
perdarahan varises gastroesofagus akut: faktor risiko dan hubungan [465]Bernardi M, Rubboli A, Trevisani F, Cancellieri C, Ligabue A, Baraldini M, dkk.
dengan hasil. Crit Care Med 2014;42:2546–2555. Mengurangi respons kardiovaskular terhadap stimulasi
[441]Fede G, Spadaro L, Tomaselli T, Privitera G, Scicali R, Vasianopoulou P, dkk. sympathoadrenergic yang diinduksi oleh olahraga pada pasien dengan
Perbandingan total kortisol, kortisol bebas, dan penanda pengganti sirosis. J Hepatol 1991; 12:207–216.
kortisol bebas dalam diagnosis insufisiensi adrenal pada pasien dengan [466]Kim MY, Baik SK, Won CS, Park HJ, Jeon HK, Hong HI, dkk. Ekokardiografi
sirosis stabil. Clin Gastroenterol Hepatol 2014;12:504–512. stres dobutamin untuk mengevaluasi kardiomiopati sirosis pada sirosis
[442]Kim G, Huh JH, Lee KJ, Kim MY, Shim KY, Baik SK. Insufisiensi adrenal relatif hati. Korean J Hepatol 2010;16:376–382.
pada pasien dengan sirosis: tinjauan sistematis dan metaanalisis. Dig Dis [467]Krag A, Bendtsen F, Dahl EK, Kjaer A, Petersen CL, Moller S. Fungsi jantung
Sci 2017;62:1067–1079. pada pasien dengan sirosis dini selama dorongan beta-adrenergik
[443]Fede G, Spadaro L, Tomaselli T, Privitera G, Germani G, Tsochatzis E, dkk. maksimal: studi stres dobutamin. PLoS One 2014;9:e109179.
Disfungsi adrenokortikal pada penyakit hati: tinjauan sistematis. [468]Stanton T, Leano R, Marwick TH. Prediksi semua penyebab kematian dari
Hepatologi 2012;55:1282–1291. regangan spekel longitudinal global: perbandingan dengan fraksi ejeksi
[444]McNeilly AD, Macfarlane DP, O'Flaherty E, Livingstone DE, Mitic T, McConnell dan skor gerakan dinding. Circ Cardiovasc Imaging 2009; 2:356–364.
KM, dkk. Asam empedu memodulasi metabolisme glukokortikoid dan [469]Lang RM, Bierig M, Devereux RB, Flachskampf FA, Foster E, Pellikka PA, dkk.
sumbu hipotalamus-hipofisis-adrenal pada ikterus obstruktif. J Hepatol Rekomendasi untuk kuantifikasi ruang: laporan dari Komite Pedoman dan
2010;52:705–711. Standar American Society of Echocardiography dan Chamber
[445]Worlicek M, Knebel K, Linde HJ, Moleda L, Scholmerich J, Straub RH, dkk. Quantification Writing Group, dikembangkan bersama dengan European
Simpatektomi splanknik mencegah translokasi dan penyebaran E coli Association of Echocardiography, cabang dari European Society of
tetapi tidak S aureus pada sirosis hati. Gut 2010;59: 1127–1134. Cardiology. J Am Soc Echocardiogr 2005;18:1440–1463.
[446]Cholongitas E, Goulis I, Pagkalidou E, Haidich AB, Karagiannis AKA, Nakouti T, [470]Stampehl MR, Mann DL, Nguyen JS, Cota F, Colmenares C, Dokainish H.
dkk. Insufisiensi adrenal relatif dikaitkan dengan hasil klinis pada pasien Speckle strain echocardiography memprediksi hasil pada pasien dengan
dengan sirosis dekompensasi stabil. Ann Hepatol 2017;16:584–590. gagal jantung dengan fraksi ejeksi ventrikel kiri yang tertekan dan
dipertahankan. Ekokardiografi 2015;32:71–78.
[447]Trifan A, Chiriac S, Stanciu C. Update insufisiensi adrenal pada pasien dengan [471]Chen Y, Chan AC, Chan SC, Chok SH, Sharr W, Fung J, dkk. Evaluasi rinci
sirosis hati. Dunia J Gastroenterol 2013;19:445–456. fungsi jantung pada pasien sirosis dan perubahannya dengan atau tanpa
[448]Galbois A, Rudler M, Massard J, Fulla Y, Bennani A, Bonnefont-Rousselot transplantasi hati. J Cardiol 2016;67:140–146.
D, dkk. Penilaian fungsi adrenal pada pasien sirosis: kortisol saliva harus [472]Sampaio F, Pimenta J, Bettencourt N, Fontes-Carvalho R, Silva AP, Valente J,
lebih disukai. J Hepatol 2010;52:839–845. dkk. Disfungsi sistolik dan diastolik pada sirosis: gangguan jaringan
52 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
HEPATOLOGI
Studi ekokardiografi pelacakan Doppler dan spekel. Liver Int 2013;33:1158– [494]Raevens S, De Pauw M, Geerts A, Berrevoet F, Rogiers X, Troisi RI, dkk.
1165. Prevalensi dan hasil disfungsi diastolik pada penerima transplantasi hati.
[473]Nazar A, Guevara M, Sitges M, Terra C, Sola E, Guigou C, dkk. Fungsi ventrikel Acta Cardiol 2014;69:273–280.
KIRI dinilai dengan ekokardiografi pada sirosis: hubungan dengan [495]Saner FH, Neumann T, Canbay A, Treckmann JW, Hartmann M, Goerlinger K,
hemodinamik sistemik dan disfungsi ginjal. J Hepatol 2013;58:51–57. dkk. Tingkat peptida natriuretik otak yang tinggi memprediksi
kardiomiopati sirosis pada pasien transplantasi hati. Transpl Int
[474]Cesari M, Fasolato S, Rosi S, Angeli P. Disfungsi jantung pada pasien dengan 2011;24:425–432.
sirosis: apakah komponen sistolik merupakan fitur utamanya? Eur J [496]Sampaio F, Pimenta J, Bettencourt N, Fontes-Carvalho R, Silva AP, Valente J,
Gastroenterol Hepatol 2015;27:660–666. dkk. Disfungsi sistolik dan disfungsi diastolik tidak mempengaruhi
[475]Nagueh SF, Smiseth OA, Appleton CP, Byrd 3rd BF, Dokainish H, Edvardsen T, prognosis jangka menengah pada pasien dengan sirosis. Eur J Intern Med
dkk. Rekomendasi untuk evaluasi fungsi diastolik ventrikel kiri dengan 2014;25:241–246.
ekokardiografi: pembaruan dari ekokardiografi masyarakat Amerika dan [497]Alexopoulou A, Papatheodoridis G, Pouriki S, Chrysohoou C, Raftopoulos L,
asosiasi pencitraan kardiovaskular Eropa. Pencitraan Eur Heart J Cardiovasc Stefanadis C, dkk. Disfungsi miokard diastolik tidak mempengaruhi
2016;17:1321–1360. kelangsungan hidup pada pasien dengan sirosis. Transpl Int 2012;25:
1174–1181.
[476]Takemoto Y, Barnes ME, Seward JB, Lester SJ, Appleton CA, Gersh BJ, dkk. [498]Rodriguez-Roisin R, Krowka MJ, Herve P, Fallon MB. Gugus tugas ERS komite
Kegunaan volume atrium kiri dalam memprediksi gagal jantung kongestif ilmiah gangguan pembuluh darah paru-hepatik (PHD). Gangguan
pertama pada pasien > atau = 65 tahun dengan fungsi sistolik ventrikel kiri pembuluh darah paru-hepatik (PHD). Eur Respir J 2004; 24: 861–880.
yang terpelihara dengan baik. Am J Cardiol 2005;96:832–836.
[477]Valeriano V, Funaro S, Lionetti R, Riggio O, Pulcinelli G, Fiore P, dkk. [499]Machicao VI, Balakrishnan M, Fallon MB. Komplikasi paru pada penyakit hati
Modifikasi fungsi jantung pada pasien sirosis dengan dan tanpa asites. Am kronis. Hepatologi 2014;59:1627–1637.
J Gastroenterol 2000;95:3200–3205. [500]Kaymakoglu S, Kahraman T, Kudat H, Demir K, Cakaloglu Y, Adalet I, dkk.
[478]Pozzi M, Carugo S, Boari G, Pecci V, de Ceglia S, Maggiolini S, dkk. Bukti Sindrom hepatopulmoner pada pasien hipertensi portal nonsirosis. Dig Dis
kelainan jantung fungsional dan struktural pada pasien sirosis dengan dan Sci 2003;48:556–560.
tanpa asites. Hepatologi 1997; 26: 1131–1137. [501]Fuhrmann V, Madl C, Mueller C, Holzinger U, Kitzberger R, Funk GC, dkk.
Sindrom hepatopulmoner pada pasien dengan hepatitis hipoksia.
[479]Cazzaniga M, Salerno F, Pagnozzi G, Dionigi E, Visentin S, Cirello I, dkk. Disfungsi Gastroenterologi 2006;131:69–75.
diastolik dikaitkan dengan kelangsungan hidup yang buruk pada pasien dengan [502]Rodríguez-Roisin R, Agustí AG, Roca J. Sindrom hepatopulmoner: nama baru,
sirosis dengan pirau portosistemik intrahepatik transjugular. Gut 2007;56:869– kompleksitas lama. Thorax 1992; 47:897–902.
875. [503]Fallon MB, Abrams GA. Disfungsi paru pada penyakit hati kronis. Hepatologi
[480]Ruiz-del-Arbol L, Achecar L, Serradilla R, Rodriguez-Gandia MA, Rivero 2000;32:859–865.
M, Garrido E, dkk. Disfungsi diastolik adalah prediktor hasil yang buruk [504]Voiosu AM, Daha IC, Voiosu TA, Mateescu BR, Dan GA, Băicus- CR, dkk.
pada pasien dengan sirosis, hipertensi portal, dan kreatinin normal. Prevalensi dan dampak pada kelangsungan hidup sindrom
Hepatologi 2013;58:1732–1741. hepatopulmoner dan kardiomiopati sirosis dalam kohort pasien sirosis.
[481]Cesari M, Frigo AC, Tonon M, Angeli P. Kardiovaskular prediktor kematian Liver Int 2015;35:2547–2555.
pada pasien dengan sirosis. Hepatologi 2017. [505]Rodríguez-Roisin R, Krowka MJ. sindrom hepatopulmoner; gangguan pembuluh
[482]Merli M, Torromeo C, Giusto M, Iacovone G, Riggio O, Puddu PE. darah paru yang diinduksi hati. N Engl J Med 2008;358:2378–2387.
Kelangsungan hidup pada 2 tahun di antara pasien sirosis hati dipengaruhi [506]Schenk P, Schoniger-Hekele M, Fuhrmann V, Madl C, Silberhumer G, Muller
oleh volume atrium kiri dan massa ventrikel kiri. Liver Int 2017;37:700–706. C. Signifikansi prognostik dari sindrom hepatopulmoner pada pasien
[483]Kozor R, Nordin S, Treibel TA, Rosmini S, Castelletti S, Fontana M, dkk. dengan sirosis. Gastroenterologi 2003;125:1042–1052.
Wawasan ke jantung hipertrofi: studi resonansi magnetik kardiovaskular [507]Swanson KL, Wiesner RH, Krowka MJ. Sejarah alam sindrom
massa otot papiler dan pemetaan T1. Pencitraan Eur Heart J Cardiovasc hepatopulmonary: dampak transplantasi hati. Hepatologi
2016;18:1034–1040. 2005;41:1122-1129.
[484]Ngu PJ, Butler M, Pham A, Roberts SK, Taylor AJ. Remodeling jantung [508]Fallon MB, Krowka MJ, Brown RS, Trotter JF, Zacks S, Roberts KE, dkk. Dampak
diidentifikasi oleh resonansi magnetik kardiovaskular pada pasien dengan sindrom hepatopulmoner pada kualitas hidup dan kelangsungan hidup pada
infeksi hepatitis C dan penyakit hati. Pencitraan Int J Cardiovasc kandidat transplantasi hati. Gastroenterologi 2008;135:1168–1175.
2016;32:629–636. [509]Schraufnagel DE, Kay JM. Perubahan struktural dan patologis pada pembuluh darah
[485]Ruiz-del-Arbol L, Monescillo A, Arocena C, Valer P, Gines P, Moreira V, dkk. paru-paru pada penyakit hati kronis. Clin Chest Med 2006;17:1–15.
Fungsi peredaran darah dan sindrom hepatorenal pada sirosis. Hepatologi [510]Boryczka G, Hartleb M, Rudzki K, Janik MA. Pengaruh posisi tubuh tegak pada
2005;42:439–447. ukuran pirau darah intrapulmonal pada pasien dengan sirosis hati lanjut. J
[486]Zhang W, Xu X, Kao R, Mele T, Kvietys P, Martin CM, dkk. Fibroblas jantung Physiol Pharmacol 2015;66:855–861.
berkontribusi pada disfungsi miokard pada tikus dengan sepsis: peran [511]Fallon MB, Abrams GA, Luo B, Hou Z, Dai J, Ku DD. Peran sintase oksida nitrat
aktivasi inflammasome NLRP3 PLoS One 2014;9:e107639. endotel dalam patogenesis model tikus sindrom hepatopulmoner.
[487]Gaskari SA, Liu H, D'Mello C, Kunos G, Lee SS. Respon jantung tumpul Gastroenterologi 1997;113:606–614.
terhadap perdarahan pada tikus sirosis dimediasi oleh endocannabinoid [512]Luo B, Liu L, Tang L, Zhang J, Ling Y, Fallon MB. ET-1 dan TNF-alpha di HPS:
yang dilepaskan makrofag lokal. J Hepatol 2015;62:1272–1277. analisis hipertensi portal prehepatik dan sirosis bilier dan nonbiliary pada
[488]Liu H, Lee SS. Penghambatan faktor-kappaB nuklir meningkatkan tikus. Am J Physiol Gastrointest Liver Physiol 2004;286:G294–G303.
kontraktilitas miokard pada tikus dengan kardiomiopati sirosis. Liver Int
2008;28: 640–648. [513]Wiest R, Groszmann RJ. Paradoks oksida nitrat pada sirosis dan hipertensi
[489]Trevisani F, Di Micoli A, Zambruni A, Biselli M, Santi V, Erroi V, dkk. portal: terlalu banyak, tidak cukup. Hepatologi 2002; 35: 478–491.
Perpanjangan interval QT oleh perdarahan gastrointestinal akut pada
pasien dengan sirosis. Liver Int 2012;32:1510–1515. [514]Ling Y, Zhang J, Luo B, Lagu D, Liu L, Tang L, dkk. Peran endotelin-1 dan
[490]Zhao J, Qi X, Hou F, Ning Z, Zhang X, Deng H, dkk. Prevalensi, faktor risiko reseptor endotelin B dalam patogenesis sindrom hepatopulmoner pada
dan hasil di rumah sakit dari perpanjangan interval QTc pada sirosis hati. tikus. Hepatologi 2004;39:1593–1602.
Am J Med Sci 2016;352:285–295. [515]Tang L, Luo B, Patel RP, Ling Y, Zhang J, Fallon MB. Modulasi ekspresi dan
[491]Krag A, Bendtsen F, Mortensen C, Henriksen JH, Moller S. Efek administrasi sinyal reseptor endotelin B endotel paru: implikasi untuk sindrom
terlipressin tunggal pada fungsi jantung dan perfusi pada sirosis. Eur J hepatopulmoner eksperimental. Am J Physiol Sel Paru-paru Mol Physiol
Gastroenterol Hepatol 2010; 22:1085–1092. 2007;292:L1467–L1472.
[492]Wannhoff A, Hippchen T, Weiss CS, Friedrich K, Rupp C, Neumann-Haefelin C, [516]Frossard JL, Schiffer E, Cikirikcioglu B, Bourquin BJ, Morel DR, Pastor MC.
dkk. Kelebihan volume jantung dan hipertensi pulmonal dalam tindak Regulasi yang berlawanan dari sintase NO endotel oleh HSP90 dan caveolin
lanjut jangka panjang pasien dengan pirau portosistemik intrahepatik di hati dan paru-paru tikus dengan sindrom hepatopulmoner.
transjugular. Aliment Pharmacol There 2016;43:955–965. Am J Physiol Gastrointest Liver Physiol 2007;293:G864–G870.
[493]Busk TM, Bendtsen F, Henriksen JH, Fuglsang S, Clemmesen JO, Larsen FS, [517]Rabiller A, Nunes H, Lebrec D, Tazi KA, Wartski M, Dulmet E, dkk. Pencegahan
dkk. Efek shunt portosistemik intrahepatik transjugular (TIPS) translokasi gram negatif mengurangi keparahan sindrom
pada distribusi volume darah pada pasien dengan sirosis. Dig Liver Dis hepatopulmoner. Am J Respir Crit Care Med 2002;166: 514–517.
2017;49:1353–1359.
Jurnal Hepatologi2018jilid xxxjxxx–xxx 53
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Pedoman Praktik Klinis
[518]Kemudianappan T, Goel A, Marsboom G, Fang YH, Toth PT, Zhang HJ, dkk. [540]De BK, Dutta D, Pal SK, Gangopadhyay S, Das Baksi S, Pani A. Peran bawang
Peran sentral untuk makrofag CD68(1) dalam sindrom hepatopulmoner: putih di sindrom hepatopulmonary: uji coba terkontrol secara acak.
pembalikan oleh penipisan makrofag. Am J Respir Crit Care Med Can J Gastroenterol 2010;24:183–188.
2011;183:1080–1091. [541]Syaikh SA, Tischer S, Choi EK, Fontana RJ. Baik untuk paru-paru tetapi buruk untuk
[519]Zhang J, Yang W, Luo B, Hu B, Maheshwari A, Fallon MB. Peran CX hati? Hepatotoksisitas yang diinduksi bawang putih setelah transplantasi hati. J
(3) CL1/CX (3) CR1 dalam angiogenesis paru dan akumulasi monosit Clin Pharm Ada 2017;42:646–648.
intravaskular pada sindrom hepatopulmoner eksperimental tikus. J Hepatol [542]Tsauo J, Weng N, Ma H, Jiang M, Zhao H, Li X. Peran pirau portosistemik
2012;57:752–758. intrahepatik transjugular dalam pengelolaan sindrom hepatopulmoner:
[520]Carter EP, Hartsfield CL, Miyazono M, Jakkula M, Morris Jr KG, McMurtry IF. tinjauan literatur sistemik. J Vasc Interv Radiol 2015;26:1266–1271.
Regulasi heme oxygenase-1 oleh oksida nitrat selama sindrom
hepatopulmoner. Am J Physiol Sel Paru-paru Mol Physiol 2002;283:L346– [543]Poterucha JJ, Krowka MJ, Dickson ER, Cortese DA, Stanson AW, Krom RA.
L353. Kegagalan sindrom hepatopulmoner untuk sembuh setelah transplantasi
[521]Zhang J, Luo B, Tang L, Wang Y, Stockard CR, Kadish I, dkk. Angiogenesis hati dan pengobatan yang berhasil dengan emboloterapi. Hepatologi 1995;
paru pada model tikus dengan sindrom hepatopulmoner. Gastroenterologi 21:96–100.
2009;136:1070–1080. [544]Krowka MJ, Mandell MS, Ramsay MA, Kawut SM, Fallon MB, Manzarbeitia C,
[522]Zhang J, Yang W, Hu B, Wu W, Fallon MB. Aktivasi endotelin-1 dari reseptor dkk. Sindrom hepatopulmoner dan hipertensi portopulmonal: laporan
endotelin B memodulasi CX3CL1 endotel paru dan berkontribusi pada database transplantasi hati multicenter.
angiogenesis paru pada sindrom hepatopulmoner eksperimental. Am J Transpl Hati 2004;10:174–182.
Pathol 2014;184:1706–1714. [545]Gupta S, Castel H, Rao RV, Picard M, Lilly L, Faughnan ME, dkk. Peningkatan
[523]Zeng J, Chen L, Chen B, Lu K, Belguise K, Wang X, dkk. MicroRNA-199 a-5p kelangsungan hidup setelah transplantasi hati pada pasien dengan
Mengatur Proliferasi Sel Endotel Mikrovaskular Paru pada Sindrom sindrom hepatopulmoner. Transplantasi Am J 2010;10:354–363.
Hepatopulmoner. Biokimia Fisiol Sel 2015;37:1289–1300. [546]Fallon MB, Mulligan DC, Gish RG, Krowka MJ. Model untuk penyakit hati
stadium akhir (MELD) pengecualian untuk sindrom hepatopulmoner.
[524]Roberts KE, Kawut SM, Krowka MJ, Brown Jr RS, Trotter JF, Shah V, dkk. Faktor Transpl Hati 2006;12:S105–S107.
risiko genetik untuk sindrom hepatopulmoner pada pasien dengan [547]Iyer VN, Swanson KL, Cartin-Ceba R, Dierkhising RA, Rosen CB, Heimbach JK,
penyakit hati lanjut. Gastroenterologi 2010;39:130–139. dkk. Sindrom hepatopulmoner: hasil yang menguntungkan di era
[525]Chang CC, Wang SS, Hsieh HG, Lee WS, Chuang CL, Hc Lin, dkk. Rosuvastatin pengecualian MELD. Hepatologi 2013;57:427–2435.
meningkatkan sindrom hepatopulmoner melalui penghambatan [548]Goldberg DS, Krok K, Batra S, Trotter JF, Kawut SM, Fallon MB. Dampak
angiogenesis inflamasi paru-paru. Clin Sci 2015;129:449–460. kebijakan pengecualian MELD sindrom hepatopulmoner pada hasil pasien
[526]Rodriquez-Roisin R, Krowka MJ, Herve P, Fallon MB. Gugus Tugas ERS setelah transplantasi hati: analisis database UNOS. Gastroenterologi
(European Respiratory Society) Komite Ilmiah PHD. Sorotan gugus tugas 2014;146:1256–1265.
ERS pada gangguan pembuluh darah paru-hepatik (PHD). J Hepatol [549]Fleming GM, Cornell TT, Welling TH, Magee JC, Annich GM. Sindrom hepatopulmoner
2005;42:924–927. penggunaan dukungan kehidupan ekstrakorporeal untuk hipoksia yang mengancam
[527]Arguedas MR, Singh H, Faulk DK, Fallon MB. Utilitas skrining oksimetri nadi jiwa setelah transplantasi hati. Transpl Hati 2008;14:966–970.
untuk sindrom hepatopulmoner. Clin Gastroenterol Hepatol 2007;5:749– [550]Monsel A, Mal H, Brisson H, Luo R, Eyraud D, Venizet C, dkk. Oksigenasi
754. membran ekstrakorporeal sebagai singkatan transplantasi hati untuk
[528]Hoerning A, Raub S, Neudorf U, Muntjes C, Kathemann S, Lainka E, dkk. Oksimetri hipoksemia yang mengancam jiwa akibat sindrom gangguan pernapasan
nadi tidak cukup untuk diagnosis tepat waktu sindrom hepatopulmoner pada akut yang diperparah oleh sindrom hepatopulmoner. Crit Care
anak-anak dengan sirosis hati. J Pediatr 2014;164:546–552. 2011;15:R234.
[529]Horvatits T, Drolz A, Roedl K, Herkner H, Ferlitsch A, Perkmann T, dkk. [551]Chihara Y, Egawa H, Tsuboi T, Oga T, Handa T, Yamamoto K, dkk. Ventilasi
Antigen faktor Von Willebrand untuk mendeteksi sindrom hepatopulmoner non-invasif segera dapat meningkatkan mortalitas pada pasien dengan
pada pasien dengan sirosis. J Hepatol 2014;61:544–549. sindrom hepatopulmoner setelah transplantasi hati. Transpl Hati
[530]Köksal D, Kaçar S, Köksal AS, Tüfekçioğlu O, Küçükay F, Okten S, dkk. Evaluasi 2011;17:44–148.
dilatasi pembuluh darah intrapulmoner dengan resolusi tinggi computed [552]McLaughlin VV, Archer SL, Badesch DB, Barst RJ, Farber HW, Lindner JR, dkk.
thorax tomography pada pasien dengan sindrom hepatopulmoner. J Clin Dokumen konsensus ahli ACCF/AHA 2009 tentang hipertensi pulmonal
Gastroenterol 2006;40:77–83. laporan dari American College of Cardiology Foundation Task Force on
[531]Lee KN, Lee HJ, Shin WW, Webb WR. Hipoksemia dan sirosis hati (sindrom Expert Consensus Documents dan American Heart Association
hepatopulmoner) pada delapan pasien: perbandingan pembuluh darah dikembangkan bekerja sama dengan American College of Chest Physicians;
paru sentral dan perifer. Radiologi 1999;211:549–553. American Thoracic Society, Inc.; dan Asosiasi Hipertensi Paru. J Am Coll
[532]Abrams GA, Jaffe CC, Hoffer PB, Binder HJ, Fallon MB. Utilitas diagnostik Cardiol 2009; 53: 1573–1619.
ekokardiografi kontras dan pemindaian perfusi paru pada pasien dengan
sindrom hepatopulmoner. Gastroenterologi 1995;109: 1283–1288. [553]Torregrosa M, Genesca J, Gonzalez A, Evangelista A, Mora A, Margarit C, dkk.
Peran ekokardiografi Doppler dalam penilaian hipertensi portopulmonal
[533]Wolfe JD, Tashkin DP, Holly FE, Brachman MB, Genovesi MG. Hipoksemia pada kandidat transplantasi hati. Transplantasi 2001;71:572–574.
sirosis: deteksi saluran vaskular paru kecil yang abnormal dengan metode
radionuklida kuantitatif. Am J Med 1977;63:746–754. [554]Raevens S, Colle I, Reyntjens K, Geerts A, Berrevoet F, Rogiers X, dkk.
Ekokardiografi untuk mendeteksi hipertensi portopulmonal pada kandidat
[534]Abrams GA, Nanda NC, Dubovsky EV, Krowka MJ, Fallon MB. Penggunaan transplantasi hati: analisis nilai batas. Transpl Hati 2013;19:602–610.
pemindaian perfusi paru albumin makroagregat untuk mendiagnosis
sindrom hepatopulmoner: pendekatan baru. Gastroenterologi 1998;114: [555]Cotton CL, Gandhi S, Vaitkus PT, Massad MG, Benedetti E, Mrtek RG, dkk.
305–310. Peran ekokardiografi dalam mendeteksi hipertensi portopulmonal pada
[535]Arguedas MR, Abrams GA, Krowka MJ, Fallon MB. Evaluasi prospektif hasil kandidat transplantasi hati. Transpl Hati 2002;8:1051–1054.
dan prediktor kematian pada pasien dengan sindrom hepatopulmoner [556]Kawut SM, Krowka MJ, Trotter JF, Roberts KE, Benza RL, Badesch DB, dkk.
yang menjalani transplantasi hati. Hepatologi 2003; 37: 192–197. Faktor risiko klinis untuk hipertensi portopulmonal. Hepatologi
2008;48:196–203.
[536]Kalambokis G, Tsianos EV. Kesalahan dalam penilaian shunt intrapulmoner [557]Paulus JK, Roberts KE. Estrogen dan Dimorfisme seksual hipertensi arteri
menggunakan skintigrafi perfusi paru pada pasien dengan sirosis. Hati pulmonal; tantangan transisi. Eur Respir J 2013;41: 1014–1016.
Int 2010;31:138–139.
[537]Kochar R, Tanikella R, Fallon MB. Oksimetri nadi serial pada sindrom [558]Talwalkar JA, Swanson KL, Krowka MJ, Andrews JC, Kamath PS. Prevalensi
hepatopulmoner. Dig Dis Sci 2011;56:1862–1868. pirau portosistemik spontan pada pasien dengan hipertensi portopulmonal
[538]Tanikella R, Philips GM, Faulk DK, Kawut SM, Fallon MB. Studi percontohan dan efek pada pengobatan. Gastroenterologi 2011;141:1673–1679.
pentoxifylline pada sindrom hepatopulmoner. Transpl Hati 2008; 14: 1199–
1203. [559]Hadengue A, Benhayoun MK, Lebrec D, Benhamou JP. Hipertensi pulmonal
[539]Gupta LB, Kumar A, Jaiswal AK, Yusuf J, Metha V, Tyagi S, dkk. Terapi yang memperumit hipertensi portal: prevalensi dan hubungannya dengan
Pentoxyfylline untuk sindrom hepatopulmonary: studi percontohan. hemodinamik splanknik. Gastroenterologi 1991; 100: 520–528.
Arch Intern Med 2008;168:1820–1823.
54 Jurnal Hepatologi2018jilid xxxjxxx–xxx
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
JURNAL
HEPATOLOGI
[560]Robalino BD, Moodie DS. Hubungan antara hipertensi pulmonal primer dan [584]Melgosa MT, Ricci GL, Garcia-Pagan JC, Blanco I, Escribano P, Abraldes JG,
hipertensi portal: analisis patofisiologi dan manifestasi klinis, laboratorium dkk. Efek akut dan jangka panjang dari iloprost inhalasi pada hipertensi
dan hemodinamik. J Am Coll Cardiol 1991;17:492–498. portopulmonal. Transpl Hati 2010;16:348–356.
[585]Colombato LA, Spahr L, Martinet JP, Dufresne MP, Lafortune M, Fenyves
[561]Swanson KL, Wiesner RH, Nyberg SL, Rosen CB, Krowka MJ. Kelangsungan hidup pada D, dkk. Adaptasi hemodinamik dua bulan setelah transjugular intrahepatic
hipertensi portopulmonal: Pengalaman Mayo Clinic dikategorikan berdasarkan portosystemic shunt (TIPS) pada pasien sirosis. Gut 1996;39:600–604.
subkelompok pengobatan. Transplantasi Am J 2008;8:2445–2453.
[562]Cartin-Ceba R, Krowka MJ. Hipertensi portopulmonal. Clin Liver Dis [586]Boyer TD, Haskal ZJ. Asosiasi Amerika untuk Studi Hati D. Peran Transjugular
2014;18:421–438. Intrahepatic Portosystemic Shunt (TIPS) dalam Manajemen Hipertensi
[563]Condino AA, Ivy DD, O'Connor JA, Narkewicz MR, Mengshol S, Whitworth JR, Portal: pembaruan 2009. Hepatologi 2010;51:306.
dkk. Hipertensi portopulmonal pada pasien anak.
J Pediatr 2005;147:20–26. [587]Yoshida EM, Erb SR, Pflugfelder PW, Ostrow DN, Ricci DR, Ghent CN, dkk.
[564]Le Pavec J, Souza R, Herve P, Lebrec D, Savale L, Tcherakian C, dkk. Hipertensi Paru-paru tunggalvs.transplantasi hati untuk pengobatan hipertensi
portopulmonal: kelangsungan hidup dan faktor prognostik. Am J Respir portopulmoner-perbandingan dua pasien. Transplantasi 1993;55:688–690.
Crit Care Med 2008;178:637–643.
[565]Krowka MJ, Cartin-Ceba R. Portopulmonal hipertensi: ancaman ganda yang [588]Krowka MJ, Wiesner RH, Heimbach JK. Kontraindikasi paru, indikasi dan
tangguhvs.terapi ganda yang diharapkan. Transpl Hati 2014;20:635–636. pengecualian MELD untuk transplantasi hati: pandangan kontemporer dan
[566]Kawut SM, Horn EM, Berekashvili KK, Garofano RP, Goldsmith RL, Widlitz AC, harapan. J Hepatol 2013;59:367–374.
dkk. Prediktor baru hasil pada hipertensi arteri paru idiopatik. Am J Cardiol [589]Kuo PC, Plotkin JS, Gaine S, Schroeder RA, Rustgi VK, Rubin LJ, dkk. Hipertensi
2005;95:199–203. portopulmonal dan kandidat transplantasi hati. Transplantasi
[567]Ricci GL, Melgosa MT, Burgos F, Valera JL, Pizarro S, Roca J, dkk. Penilaian 1999;67:1087–1093.
reaktivitas pembuluh darah paru akut pada hipertensi portopulmonal. [590]Krowka MJ, Plevak DJ, Findlay JY, Rosen CB, Wiesner RH, Krom RA.
Transpl Hati 2007;13:1506–1514. Hemodinamik paru dan mortalitas terkait kardiopulmoner perioperatif
[568]Provencher S, Herve P, Jais X, Lebrec D, Humbert M, Simonneau G, dkk. Efek pada pasien dengan hipertensi portopulmonal yang menjalani
merusak beta-blocker pada kapasitas latihan dan hemodinamik pada transplantasi hati. Transpl Hati 2000; 6:443–450.
pasien dengan hipertensi portopulmoner. Gastroenterologi 2006;130:120– [591]Mangus RS, Kinsella SB, Marshall GR, Fridell JA, Wilkes KR, Tector AJ.
126. Hipertensi pulmonal ringan sampai sedang pada transplantasi hati. J
[569]Halank M, Miehlke S, Hoeffken G, Schmeisser A, Schulze M, Strasser RH. Surg Res 2013;184:1150–1156.
Penggunaan bosentan antagonis reseptor endotelin oral dalam [592]Raevens S, De Pauw M, Reyntjens K, Geerts A, Verhelst X, Berrevoet F, dkk.
pengobatan hipertensi portopulmonal. Transplantasi 2004;77:1775–1776. Terapi vasodilator oral pada pasien dengan hipertensi portopulmonal
[570]Hoeper MM, Halank M, Marx C, Hoeffken G, Seyfarth HJ, Schauer J, dkk. sedang hingga berat sebagai jembatan untuk transplantasi hati. Eur J
Terapi Bosentan untuk hipertensi portopulmonal. Eur Respir J 2005;25:502– Gastroenterol Hepatol 2013;25:495–502.
508. [593]Ramsay MA, Simpson BR, Nguyen AT, Ramsay KJ, East C, Klintmalm GB.
[571]Savale L, Magnier R, Le Pavec J, Jais X, Montani D, O'Callaghan DS, dkk. Hipertensi pulmonal berat pada kandidat transplantasi hati. Operasi
Khasiat, keamanan dan farmakokinetik bosentan pada hipertensi Transpl Hati 1997; 3:494–500.
portopulmonal. Eur Respir J 2013;41:96–103. [594]Krowka MJ, Fallon MB, Mulligan DC, Gish RG. Model untuk penyakit hati
[572]Barth F, Gerber PJ, Reichen J, Dufour JF, Nicod LP. Efisiensi dan keamanan stadium akhir (MELD) pengecualian untuk hipertensi portopulmonal.
bosentan pada sirosis C anak dengan hipertensi portopulmonal dan Transpl Hati 2006;12:S114–S116.
insufisiensi ginjal. Eur J Gastroenterol Hepatol 2006;18:1117–1119. [595]DuBrock HM, Goldberg DS, Sussman NL, Bartolome SD, Kadry Z, Salgia RJ,
dkk. Prediktor kematian daftar tunggu pada hipertensi portopulmonal.
[573]Hoeper MM, Seyfarth HJ, Hoeffken G, Wirtz H, Spiekerkoetter E, Pletz MW, Transplantasi 2017;101:1609–1615.
dkk. Pengalaman dengan iloprost inhalasi dan bosentan pada hipertensi [596]Ramsay M. Portopulmonary hipertensi dan gagal jantung kanan pada pasien
portopulmonal. Eur Respir J 2007;30:1096-1102. dengan sirosis. Saat Ini Opini Anestesi 2010;23:145–150.
[574]Cartin-Ceba R, Swanson K, Iyer V, Wiesner RH, Krowka MJ. Keamanan dan [597]Paulsen AW, Whitten CW, Ramsay MA, Klintmalm GB. Pertimbangan untuk
kemanjuran ambrisentan untuk pengobatan hipertensi portopulmonal. manajemen anestesi selama bypass veno-vena pada transplantasi hati
Dada 2011;139:109–114. dewasa. Anesth Analg 1989;68:489–496.
[575]DuBrock HM, Channick RN, Krowka MJ. Apa yang baru dalam pengobatan [598]Ramsay MA, Paku C, CA Timur, Lynch K, Hein HA, Ramsay KJ, dkk. Manajemen
hipertensi portopulmonal? Pakar Rev Gastroenterol Hepatol 2015;9:983– perioperatif hipertensi portopulmonal dengan oksida nitrat dan
992. epoprostenol. Anestesiologi 1999;90:299–301.
[576]Reichenberger F, Voswinckel R, Steveling E, Enke B, Krackel A, Olschewski H, [599]Stratta C, Lavezzo B, Ballaris MA, Panio A, Crucitti M, Andruetto P, dkk. Terapi
dkk. Pengobatan sildenafil untuk hipertensi portopulmonal. Eur Respir J penyelamatan oksigenasi membran ekstrakorporeal dalam kasus
2006;28:563–567. hipertensi portopulmonal selama transplantasi hati: laporan kasus.
[577]Cadden IS, Greanya ED, Erb SR, Scudamore CH, Yoshida EM. Penggunaan Transplantasi Proc 2013;45:2774–2775.
sildenafil untuk mengobati hipertensi portopulmonal sebelum [600]Ashfaq M, Chinnakotla S, Rogers L, Ausloos K, Saadeh S, Klintmalm GB, dkk.
transplantasi hati. Ann Hepatol 2009;8:158–161. Dampak pengobatan hipertensi portopulmonal pada kelangsungan hidup
[578]Fisher JH, Johnson SR, Chau C, Kron AT, Granton JT. Efektivitas terapi setelah transplantasi hati. Transplantasi Am J 2007;7:1258–1264.
phosphodiesterase-5 inhibitor untuk hipertensi portopulmonal. Can Respir
J 2015;22:42–46. [601]Hollatz TJ, Musat A, Westphal S, Decker C, D'Alessandro AM, Keevil J, dkk.
[579]Tzathas C, Christidou A, Ladas SD. Sildenafil (viagra) merupakan faktor risiko Pengobatan dengan sildenafil dan treprostinil memungkinkan
perdarahan varises akut. Am J Gastroenterol 2002;97:1856. transplantasi hati yang berhasil pada pasien dengan hipertensi
[580]Kuo PC, Johnson LB, Plotkin JS, Howell CD, Bartlett ST, Rubin LJ. Infus portopulmonal sedang hingga berat. Transpl Hati 2012;18:686–695.
epoprostenol intravena terus menerus untuk pengobatan hipertensi [602]Khaderi S, Khan R, Safdar Z, Stribling R, Vierling JM, Goss JA, dkk. Tindak
portopulmonal. Transplantasi 1997;63: 604–606. lanjut jangka panjang pasien hipertensi portopulmonal setelah
transplantasi hati. Transpl Hati 2014; 20:724–727.
[581]Sussman N, Kaza V, Barshes N, Stribling R, Goss J, O'Mahony C, dkk. [603]Goldberg DS, Batra S, Sahay S, Kawut SM, Fallon MB. Pengecualian MELD
Transplantasi hati yang berhasil setelah manajemen medis hipertensi untuk hipertensi portopulmonal: kebijakan saat ini dan implementasi di
portopulmonal: seri pusat tunggal. Transplantasi Am J 2006; 6:2177–2182. masa depan. Transplantasi Am J 2014;14:2081–2087.
[604]Morando F, Maresio G, Piano S, Fasolato S, Cavallin M, Romano A, dkk. Bagaimana
[582]Perbaiki OK, Bass NM, De Marco T, Merriman RB. Tindak lanjut jangka meningkatkan perawatan pada pasien rawat jalan dengan sirosis dan asites:
panjang hipertensi portopulmonal: efek pengobatan dengan epoprostenol. model baru koordinasi perawatan oleh konsultan hepatologis. J Hepatol
Transpl Hati 2007; 13:875–885. 2013;59:257–264.
[583]Awdish RL, Cajigas HR. Inisiasi dini prostasiklin pada hipertensi
portopulmonal: 10 tahun pengalaman pusat transplantasi.
Paru-paru 2013;191:593–600.
Jurnal Hepatologi2018jilid xxxjxxx–xxx 55
Silakan kutip artikel ini di media sebagai: Asosiasi Eropa untuk Studi Hati. Pedoman Praktek Klinis EASL untuk pengelolaan pasien dengan sirosis dekompensasi. J Hepatol (2018),https://doi.org/
10.1016/j.jhep.2018.03.024
Anda mungkin juga menyukai
- Referat Sirosis HepatisDokumen36 halamanReferat Sirosis HepatisFelly LiuBelum ada peringkat
- Sirosis DekompensataDokumen55 halamanSirosis Dekompensatakonstantin balabalaBelum ada peringkat
- Paulina JikwaDokumen36 halamanPaulina JikwaodyBelum ada peringkat
- Referat RevisiDokumen41 halamanReferat RevisiIqbalDzakyBelum ada peringkat
- Indo Managemen Sepsis and Septic ShockDokumen6 halamanIndo Managemen Sepsis and Septic ShockPriska JoniBelum ada peringkat
- Laporan Kasus ICU (Sepsis Dan Perhatian Tindakan Anestesi)Dokumen18 halamanLaporan Kasus ICU (Sepsis Dan Perhatian Tindakan Anestesi)SeveN100% (1)
- Case Base Disscusion Sirosis HepatisDokumen49 halamanCase Base Disscusion Sirosis HepatisdindanovitamBelum ada peringkat
- 2138-Article Text-7068-3-10-20211112Dokumen7 halaman2138-Article Text-7068-3-10-20211112Miftahul Jannah GafarBelum ada peringkat
- Laporan KasusDokumen19 halamanLaporan KasusHr. EmhyBelum ada peringkat
- Referat AsitesDokumen25 halamanReferat AsitesAdichita Khaira RidatasatriaBelum ada peringkat
- Colitis B.indoDokumen27 halamanColitis B.indoSukma Dwi KartikaBelum ada peringkat
- Surviving Sepsis CampaignDokumen26 halamanSurviving Sepsis CampaignPeri HidayatBelum ada peringkat
- (NEURO) Tatalaksana SepsisDokumen4 halaman(NEURO) Tatalaksana SepsisNissaIsfadinaSBelum ada peringkat
- Nedya Jurnal BedahDokumen59 halamanNedya Jurnal BedahrenonauvalBelum ada peringkat
- Asuhan Keperawatan Perdarahan Saluran CernaDokumen6 halamanAsuhan Keperawatan Perdarahan Saluran CernaDyahAN213Belum ada peringkat
- Makalah PBL B17 Sken 2Dokumen15 halamanMakalah PBL B17 Sken 2alya winataBelum ada peringkat
- Case Report Sepsis Pasien ICU AnestesiDokumen84 halamanCase Report Sepsis Pasien ICU AnestesiAxelJusufBelum ada peringkat
- Sirosis + Asites + S.SBPDokumen36 halamanSirosis + Asites + S.SBPYuliatyRettaHutahaeanBelum ada peringkat
- Sirosis PakDokumen30 halamanSirosis PakkanaBelum ada peringkat
- Case Report Sepsis Pasien ICU AnestesiDokumen83 halamanCase Report Sepsis Pasien ICU AnestesiifzarBelum ada peringkat
- CDK 040 Simposium Penyakit HatiDokumen69 halamanCDK 040 Simposium Penyakit Hatirevliee100% (1)
- Mirantika Audina-Laporan Kasus GFPLADokumen50 halamanMirantika Audina-Laporan Kasus GFPLARia ApriniBelum ada peringkat
- Kawasaki Disease - Medscape 2017.en - IdDokumen35 halamanKawasaki Disease - Medscape 2017.en - IdgipangBelum ada peringkat
- Cardio-Renal Syndromes Report From The. Akut Dialisis - En.idDokumen12 halamanCardio-Renal Syndromes Report From The. Akut Dialisis - En.idMaikel PakageBelum ada peringkat
- Laporan Kasus SirosisDokumen30 halamanLaporan Kasus SirosisHikari Yagami100% (1)
- LP - CKD - 20200506 71677 37rqkd With Cover Page v2 DikonversiDokumen16 halamanLP - CKD - 20200506 71677 37rqkd With Cover Page v2 DikonversiImma RianiBelum ada peringkat
- Sap AscitesDokumen8 halamanSap Ascitesdwi nurBelum ada peringkat
- Bahasa SirrosisDokumen13 halamanBahasa SirrosisRestu AndhikaBelum ada peringkat
- Echocardiographic Assessment of Pulmonary Hypertension - A Guideline Protocol From The British Society of Echocardiography - En.idDokumen14 halamanEchocardiographic Assessment of Pulmonary Hypertension - A Guideline Protocol From The British Society of Echocardiography - En.iddrpujanastia LubisBelum ada peringkat
- LP Asites - Titus Perdana P - 2120036Dokumen16 halamanLP Asites - Titus Perdana P - 2120036TITUS PERDANA PUTRA 2120036Belum ada peringkat
- Konsensus Lama 2001Dokumen52 halamanKonsensus Lama 2001Pison Hawila PardedeBelum ada peringkat
- Serum Amilase Dan Lipase PakreatitisDokumen20 halamanSerum Amilase Dan Lipase PakreatitisNonny Tentia MBelum ada peringkat
- 305103270-LAPKAS-ASITES (1) - DikonversiDokumen40 halaman305103270-LAPKAS-ASITES (1) - DikonversiNova WindartiBelum ada peringkat
- LP Hipervolemia Dini NovitriDokumen8 halamanLP Hipervolemia Dini NovitriDini novitriBelum ada peringkat
- Word Case 2 CKD Grade 5Dokumen24 halamanWord Case 2 CKD Grade 5athnau 3199Belum ada peringkat
- Askep Hematemesis MelenaDokumen27 halamanAskep Hematemesis MelenaUchie Richini NichiBelum ada peringkat
- LP Asites (Enung N)Dokumen11 halamanLP Asites (Enung N)Nurunnisa MursalinBelum ada peringkat
- File PPT JURNAL-SINDROM HEPATORENALDokumen22 halamanFile PPT JURNAL-SINDROM HEPATORENALance siraitBelum ada peringkat
- Lap - Kas Asma BronkialDokumen11 halamanLap - Kas Asma BronkialNonarahajenk Narizwari YspBelum ada peringkat
- Ppok RingkasDokumen14 halamanPpok Ringkasklinik pranawaBelum ada peringkat
- Asites RefDokumen20 halamanAsites RefFarah MaisyuraBelum ada peringkat
- Asites RefratDokumen19 halamanAsites RefratFarah MaisyuraBelum ada peringkat
- PKP 3 - Kelompok1 - Mingguke3Dokumen114 halamanPKP 3 - Kelompok1 - Mingguke3Dita Paramita HaryatiBelum ada peringkat
- LP Hemaptoe 1Dokumen9 halamanLP Hemaptoe 1Galih Kusuma WardhaniBelum ada peringkat
- Referat Glomerulonefritis AkutDokumen19 halamanReferat Glomerulonefritis AkutfinasteffBelum ada peringkat
- 29-Article Text-180-1-10-20200213Dokumen8 halaman29-Article Text-180-1-10-20200213ulfah hidayahBelum ada peringkat
- ACG Clinical Guideline Alcoholic Liver Disease.9.en - IdDokumen20 halamanACG Clinical Guideline Alcoholic Liver Disease.9.en - IdRidha AprillahBelum ada peringkat
- Bahasa IndoDokumen3 halamanBahasa IndoAkulianus AdiiBelum ada peringkat
- Short Version Hyponatraemia Indonesian FINALDokumen24 halamanShort Version Hyponatraemia Indonesian FINALsilohombongBelum ada peringkat
- Laporan Kasus Hartina Burhan Pankreatitis AkutDokumen27 halamanLaporan Kasus Hartina Burhan Pankreatitis AkutBurhanHartinaBelum ada peringkat
- Case Report HSPDokumen29 halamanCase Report HSPLandy BornBelum ada peringkat
- LP PSMBA Kel 4 PIXDokumen32 halamanLP PSMBA Kel 4 PIXRadea Muhamad Zulfikar100% (1)
- Sirosis Hepatis (Shanty)Dokumen36 halamanSirosis Hepatis (Shanty)anon_417287826Belum ada peringkat
- Case Besar Jessica OswariDokumen35 halamanCase Besar Jessica OswariRumah Sakit Bergerak BadauBelum ada peringkat
- LP Asites TriDokumen6 halamanLP Asites TriTry DesfiraBelum ada peringkat
- LP Adhf (Presus) Gadar KritisDokumen9 halamanLP Adhf (Presus) Gadar Kritisjoni korniawanBelum ada peringkat
- 2012 American College of Rheumatology Pedoman Pengelolaan Asam UratDokumen24 halaman2012 American College of Rheumatology Pedoman Pengelolaan Asam Uratshofiatul aliyaBelum ada peringkat
- Sop - Perdarahan Saluran Cerna Bagian AtasDokumen3 halamanSop - Perdarahan Saluran Cerna Bagian AtasSilvia RozaBelum ada peringkat
- Asuhan Keperawatan Pada Klien SHDokumen51 halamanAsuhan Keperawatan Pada Klien SHAulia F UBelum ada peringkat
- Biofar 1Dokumen4 halamanBiofar 1Sasmita Atika AriyantiBelum ada peringkat
- Biofar 3Dokumen4 halamanBiofar 3Sasmita Atika AriyantiBelum ada peringkat
- SGD 2 - LBM 1 - Biofarmasetika Dan FarmakokinetikaDokumen5 halamanSGD 2 - LBM 1 - Biofarmasetika Dan FarmakokinetikaSasmita Atika AriyantiBelum ada peringkat
- SGD5 - Sasmita Atika Ariyanti - Lapres - Uji Evaluasi GranulDokumen30 halamanSGD5 - Sasmita Atika Ariyanti - Lapres - Uji Evaluasi GranulSasmita Atika AriyantiBelum ada peringkat
- SGD5 - Sasmita Atika Ariyanti - Lapsem - Preformulasi Formulasi Dan PemaparanDokumen1 halamanSGD5 - Sasmita Atika Ariyanti - Lapsem - Preformulasi Formulasi Dan PemaparanSasmita Atika AriyantiBelum ada peringkat