Sak Gagal Nafas by Angilian
Diunggah oleh
Eko SarwowibowoJudul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Sak Gagal Nafas by Angilian
Diunggah oleh
Eko SarwowibowoHak Cipta:
Format Tersedia
Tanggal terbit : Ditetapkan di Semarang
Direktur Utama
……………………..
Drg. Farichah Hanum, M.Kes
NIP. 1…….
PENGERTIAN Gagal nafas adalah ketidakmampuan sistem pernafasan untuk
mempertahankan suatu keadaan pertukaran udara antara atmosfer
dengan sel-sel tubuh yang sesuai dengan kebutuhan tubuh normal.
ASESMEN 1. Distress pernapasan (pernapasan cuping hidung,
KEPERAWATAN takipnue/bradipneu, adanya retraksi, menggunakan otot bantu
pernapasan, diaphoresis dan sianosis
2. Gangguan tingkat kesadaran
3. Peningkatan sekresi pernapasan
4. Hipoksemia, hiperkapnia,
5. Terdapat tanda dan gejala sesuai penyakit yang mendasari
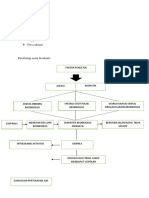
DIAGNOSA 1. Bersihan Jalan Napas Tidak Efektif ( D. 0001 )
KEPERAWATAN 2. Gangguan Penyapihan Ventilator ( D. 0002 )
3. Gangguan Pertukaran Gas ( D. 0003 )
4. Gangguan Ventilasi Spontan ( D. 0004 )
5. Pola Nafas Tidak Efektif ( D. 0005 )
6. Resiko Aspirasi (D. 0006)
KRITERIA 1. Bersihan Jalan Napas Tidak Efektif
EVALUASI Bersihan Jalan Napas( L. 01001)
Batuk Efektif
Produksi Sputum berkurang
Frekuensi Napas dalam batas normal
Pola Napas dalam batas normal
2. Gangguan Penyapihan Ventilator
Penyapihan Ventilator ( L. 01002)
Respirasi sinkron dengan bantuan ventilator
Tidak ada penggunaan otot bantu napas tambahan
Frekuensi napas dalam batas normal
Nilai analisa gas darah arteri dalam batas normal
3. Gangguan Pertukaran Gas
Pertukaran Gas (L.01003)
Tingkat kesadaran meningkat
Nilai analisa gas darah dalam batas normal
Bunyi napas tambahan tidak ada
Pola napas dalam batas normal
Frekuensi napas dalam batas normal
4. Gangguan Ventilasi Spontan
Ventilasi Spontan (L. 01007)
Volume Tidal dalam batas normal
Tidak ada penggunaan otot bantu napas tambahan
Nilai analisa gas darah dalam batas normal
5. Pola Nafas Tidak Efektif
Status Pernafasan (L. 01004)
Respirasi dalam rentang yang diharapkan
o Bayi : 30 – 40 x/menit
o Anak : 20 – 30 x/menit
o Dewasa : 16 – 20 x/menit
o Lansia : 14 – 16 x/menit
Kedalaman inspirasi
Kesimetrisan ekspansi dada
Kemudahan dalam bernafas
Keadekuatan dalam bersuara
Tidak menggunakan otot nafas tambahan
Tidak ada retraksi dada
Tidak ada pernafasan cuping hidung
Tidak ada nafas pendek
Tidak ada suara nafas tambahan
Volume tidal dalam batas normal
Hasil rontgen dada normal
Tes fungsi paru-paru normal
6. Resiko Aspirasi
Tingkat Kesadaran meningkat
Kemampuan menelan baik
Tidak ada kelemahan otot
Tidak ada akumulasi sekret
Batuk Efektif
Kebersihan mulut terjaga
INTERVENSI 1. Bersihan Jalan Napas Tidak Efektif
KEPERAWATAN Latihan Batuk Efektif (I.01006)
Identifikasi kemampuan batuk
Monitor adanya retensi sputum
Monitor tanda dan gejala infeksi saluran napas
Monitor input dan output cairan (mis.jumlah dan karakteristik)
Atur posisi semi-fowler atau fowler
Ajarkan teknik batuk efektif
Kolaborasi pemberian mukolitik
Manajemen Jalan Napas (I.01011)
Monitor pola napas ( frekuensi, kedalaman, usaha napas)
Monitor bunyi napas tambahan ( Misal: gurgling, mengi,
wheezing, ronkhi)
Monitor produksi sputum (jumlah warna aroma)
Pertahankan kepatenan jalan napas dengan head-tilt dan
chin-lift (jaw thrust jika trauma servikal)
Posisikan semi fowler atau fowler
Lakukan fisioterapi dada, jika perlu
Lakukan penghisapan lendir kurang dari 15 detik
Lakukan hiperoksigenasi sebelum penghisapan endotrakeal
atau tracheostomy tube
Keluarkan sumbatan benda padat dengan forsep McGill
Berikan oksigen, jika perlu
Ajarkan teknik batuk efektif
Kolaborasi pemberian bronkodilator, ekspektoran, mukolitik,
jika perlu
Pemantauan Respirasi (I.01014)
Monitor frekuensi, irama, kedalaman dan upaya napas
Monitor pola napas (seperti bradipnea, takipnea,
hiperventilasi, Kussmaul, Cheyn-Stokes, Biot, ataksik)
Monitor kemampuan batuk efektif
Monitor adanya produksi sputum
Monitor adanya sumbatan jalan napas
Palpasi kesimetrisan ekspansi paru
Auskultasi bunyi napas
Monitor saturasi oksigen
Monitor nilai AGD
Monitor hasil x-ray toraks
Atur interval pemantauan respirasi sesuai kondisi pasien
Dokumentasikan hasil pemantauan
Jelaskan tujuan dan prosedur pemantauan
Informasikan hasil pemantauan, jika perlu
2. Gangguan Penyapihan Ventilator
Penyapihan Ventilator (I.01021)
Periksa kemampuan untuk disapih (meliputi hemodinamik
stabil, kondisi optimal, bebas infeksi).
Monitor prediktor kemampuan untuk mentolerir penyapihan
(mis. tingkat kemampuan bernapas, kapasistas vital, Vd / Vt,
MVV, kekuatan inspirasi, FEV1, tekanan inspirasi negatif)
Monitor tanda-tanda kelelahan otot pernapasan (mis. kenaikan
PaCO2 mendadak, napas cepat dan dangkal, gerakan dinding
abdomen paradoks), hipoksemia, dan hipoksia jaringan saat
penyapihan
Monitor status cairan dan elektorlit
Posisikan pasien semi Fowler (30 — 45 derajat)
Lakukan pengisapan jalan napas, jika perlu
Berikan fisioterapi dada, jika perlu
Lakukan uji coba penyapihan (30 — 120 menit dengan napas
spontan yang dibantu ventilator)
Gunakan teknik relaksasi, jika perlu
Hindari pemberian sedasi farmakologis selama percobaan
penyapihan.
Berikan dukungan psikologis
Ajarkan cara pengontrolan napas saat penyapihan
Kolaborasi pemberian Obat yang meningkatkan kepatenan
jalan napas dan pertukaran gas
Pemantauan Respirasi (I.01014)
Monitor frekuensi, irama, kedalaman dan upaya napas
Monitor pola napas (seperti bradipnea, takipnea,
hiperventilasi, Kussmaul, Cheyn-Stokes, Biot, ataksik)
Monitor kemampuan batuk efektif
Monitor adanya produksi sputum
Monitor adanya sumbatan jalan napas
Palpasi kesimetrisan ekspansi paru
Auskultasi bunyi napas
Monitor saturasi oksigen
Monitor nilai AGD
Monitor hasil x-ray toraks
Atur interval pemantauan respirasi sesuai kondisi pasien
Dokumentasikan hasil pemantauan
Jelaskan tujuan dan prosedur pemantauan
Informasikan hasil pemantauan, jika perlu
3. Gangguan Pertukaran Gas
Pemantauan Respirasi (I.01014)
Monitor frekuensi, irama, kedalaman dan upaya napas
Monitor pola napas (seperti bradipnea, takipnea,
hiperventilasi, Kussmaul, Cheyn-Stokes, Biot, ataksik)
Monitor kemampuan batuk efektif
Monitor adanya produksi sputum
Monitor adanya sumbatan jalan napas
Palpasi kesimetrisan ekspansi paru
Auskultasi bunyi napas
Monitor saturasi oksigen
Monitor nilai AGD
Monitor hasil x-ray toraks
Atur interval pemantauan respirasi sesuai kondisi pasien
Dokumentasikan hasil pemantauan
Jelaskan tujuan dan prosedur pemantauan
Informasikan hasil pemantauan, jika perlu
Terapi Oksigen (I.01026)
Monitor kecepatan aliran oksigen
Monitor posisi alat terapi oksigen
Monitor aliran oksigen secara periodik dan pastikan fraksi
yang diberikan cukup.
Monitor efektivitas terapi oksigen (mis. oksimetri, analisa gas
darah), jika perlu
Monitor kemampuan melepaskan oksigen saat makan
Monitor tanda-tanda hipoventilasi
Monitor tanda dan gejala toksikasi oksigen dan atelektasis
Monitor tingkat kecemasan akibat terapi oksigen
Monitor integritas mukosa hidung akibat pemasangan oksigen
Bersihkan sekret pada mulut, hidung, dan trakea, jika perlu
Pertahankan kepatenan jalan napas
Siapkan dan atur peralatan pemberian oksigen
Berikan oksigen tambahan, jika perlu
Tetap berikan oksigen saat pasien ditransportasi
Gunakan perangkat oksigen yang sesuai dengan tingkat
mobilitas pasien
Kolaborasi penentuan dosis oksigen
Kolaborasi penggunaan oksigen saat aktivitas dan/atau tidur
4. Gangguan Ventilasi Spontan
Dukungan Ventilasi (I.01002)
Identifikasi adanya kelelahan otot bantu napas
Identifikasi efek perubahan posisi terhadap status pernapasan
Monitor status respirasi dan oksigenasi terhadap (mis.
Frekuensi dan kedalaman napas, penggunaan oto bantu
napas, bunyi napas tambahan, saturasi oksigen)
Pertahankan kepatenan jalan napas
Berikan posisi semi Fowler atau Fowler
Fasilitasi mengubah posisi senyaman mungkin
Berikan oksigenasi sesuai kebutuhan (mis. nasal kanul,
masker wajah, masker rebreathing atau non rebreathing)
Gunakan bag-valve mask. jika perlu
Ajarkan melakukan teknik relaksasi napas dalam
Ajarkan mengubah posisi secara mandiri
Ajarkan teknik batuk efektif
Kolaborasi pemberian bronkhodilator, jika perlu
Pemantauan Respirasi (I.01014)
Monitor frekuensi, irama, kedalaman dan upaya napas
Monitor pola napas (seperti bradipnea, takipnea,
hiperventilasi, Kussmaul, Cheyn-Stokes, Biot, ataksik)
Monitor kemampuan batuk efektif
Monitor adanya produksi sputum
Monitor adanya sumbatan jalan napas
Palpasi kesimetrisan ekspansi paru
Auskultasi bunyi napas
Monitor saturasi oksigen
Monitor nilai AGD
Monitor hasil x-ray toraks
Atur interval pemantauan respirasi sesuai kondisi pasien
Dokumentasikan hasil pemantauan
Jelaskan tujuan dan prosedur pemantauan
Informasikan hasil pemantauan, jika perlu
5. Pola Nafas Tidak Efektif (I.3140, I. 3350)
Buka jalan nafas, gunakan teknik chin lift atau jawthrust bila
perlu
Posisikan klien untuk memaksimalkan ventilasi
Identifikasi klien perlunya pemasangan alat jalan nafas buatan
Pasang mayo bila perlu
Lakukan fisioterapi dada jika perlu
Keluarkan sekret dengan batuk atau suction
Auskultasi suara nafas, catat adanya suara tambahan
Lakukan suction pada mayo
Berikan bronkodilator bila perlu
Berikan pelembab udara
Atur intake cairan untuk mengoptimalkan keseimbangan
Monitor respirasi dan status O2
Monitor frekuensi, ritme, kedalaman pernafasan
Catat pergerakan dada, kesimetrisan, penggunaan otot nafas
tambahan, retraksi otot intercosta
Monitor pernafasan hidung
Monitor pola nafas : bradipneu, takipneu, hipoventilasi
Palpasi ekspansi paru
Auskultasi suara pernafasan
Monitor kemampuan klien batuk efektif
Monitor hasil rontgen
6. Resiko Aspirasi
Pencegahan Aspirasi (I. 01018)
Monitor tingkat kesadaran, batuk, muntah dan kemampuan
menelan
Monitor status pernapasan
Monitor bunyi napas, terutama setelah makan/minum
Periksa residu gaster sebelum memberi asupan oral
Periksa kepatenan selang nasogastrik sebelum memberi
asupan oral
Posisikan semi Flowler (30-45 derajat) 30 menit sebelum
memberi asupan oral
Pertahankan posisi semi Flowler (30-45 derajat) pada pasien
tidak sadar
Pertahankan kepatenan jalan napas (mis. teknik head tilt chin
lift, jaw trust, in line)
Pertahankan pengembangan balon endotrachal tube (ETT)
Lakukan penghisapan jalan napas, jika produksi sekret
meningkat
Sediakan suction di ruangan
Hindari memberi makan melalui selang gastrointestinal, jika
residu banyak
Berikan makanan dengan ukuran kecil atau lunak
Berikan obat oral dalam bentuk cair
INFORMASI DAN 1. Edukasi Manajemen Nyeri
EDUKASI 2. Edukasi Diit dan nutrisi
3. Edukasi Aktifitas dan Latihan
4. Edukasi personal hygiene
DISCHARGE 1. Aktifitas dan latihan dirumah
PLANNING 2. Menjelaskan penyakit yang diderita dan cara mengatasi gejala
yang muncul
3. Diit dirumah
4. Kontrol rutin
PENELAAH Komite Keperawatan
KRITIS
UNIT PENGOLAH Bidang Keperawatan
KEPUSTAKAAN 1. Sue M, Marion J, Meridean L. Maas, Elizabeth S, (2013).
Nursing Outcomes Classification (NOC), Ed 5. Mocomedia :
Jakarta
2. Sue DY and Bongard FS.2003. Respiratory Failure. In Current
Critical Care Diagnosis and Treatment, 2nd Ed, Lange-
McGrawHill, California, Pp. 269-89
3. Tim Pokja SDKI DPP PPNI, (2017). Standart Diagnosis
Keperawatan Indonesia Edisi 1, Persatuan Perawat Nasional
Indonesia (PPNI) : Jakarta
4. Tim Pokja SIKI DPP PPNI, 2018. Standar Intervensi
Keperawatan Indonesia: Definisi dan Tindakan Keperawatan,
Edisi l, Jakarta Selatan: DPP PPNI.
5. Tim Pokja SLKI DPP PPNI, 2019. Standar Luaran Keperawatan
Indonesia: Definisi dan Kriteria Hasil Keperawatan, Edisi l,
Jakarta Selatan: DPP PPNI.
Anda mungkin juga menyukai
- Pola Nafas Tidak Efektif Sdki Slki SikiDokumen3 halamanPola Nafas Tidak Efektif Sdki Slki SikiIyus HermawanBelum ada peringkat
- Pak PneumoniaDokumen8 halamanPak PneumoniaYunia IstinafiahBelum ada peringkat
- NCP SdkiDokumen72 halamanNCP Sdkibaba loxo75% (4)
- 3S IgdDokumen15 halaman3S IgdDheny HerdhiyatiBelum ada peringkat
- Gagal Napas..Dokumen33 halamanGagal Napas..Ocha FakuBelum ada peringkat
- Pola Napas Tidak EfektifDokumen13 halamanPola Napas Tidak EfektifhelmiBelum ada peringkat
- Tugas Komunikasi II ASNIATIDokumen9 halamanTugas Komunikasi II ASNIATIFajriBelum ada peringkat
- Tugas Individu Keperawatan Dasar - Mailanie Putri Tk.1Dokumen10 halamanTugas Individu Keperawatan Dasar - Mailanie Putri Tk.1Mailanie PutriBelum ada peringkat
- BUKUDokumen33 halamanBUKURia seprizaBelum ada peringkat
- Intervensi umum-WPS OfficeDokumen6 halamanIntervensi umum-WPS Officemutiara daBelum ada peringkat
- Askep Kelompok 5 Sumbatan Jalan NapasDokumen20 halamanAskep Kelompok 5 Sumbatan Jalan NapasMeliyana hayatiBelum ada peringkat
- Makalah Konsep Dasar KeperawatanDokumen3 halamanMakalah Konsep Dasar KeperawatanSilvi LestariBelum ada peringkat
- SAK Bersihan Jalan NafasDokumen6 halamanSAK Bersihan Jalan NafasJHON RAHMANBelum ada peringkat
- Tugas Individu Keperawatan Dasar - Mailanie Putri Tk.1Dokumen4 halamanTugas Individu Keperawatan Dasar - Mailanie Putri Tk.1Mailanie PutriBelum ada peringkat
- RESPIRASIDokumen10 halamanRESPIRASIKhentunk HokkiBelum ada peringkat
- Elektrofisika Dan Sumber Fisis 2 Pertemuan 13Dokumen33 halamanElektrofisika Dan Sumber Fisis 2 Pertemuan 13Sila KurniawanBelum ada peringkat
- Diagnosa Keperawatan NANDADokumen16 halamanDiagnosa Keperawatan NANDAFitria Indah YaniBelum ada peringkat
- LP PneumoniaDokumen14 halamanLP Pneumoniaputriapriliaes234Belum ada peringkat
- NDX Pola Nafas, KetidakefektifanDokumen3 halamanNDX Pola Nafas, KetidakefektifanandangBelum ada peringkat
- IntervensiDokumen4 halamanIntervensikikiBelum ada peringkat
- Rencana Tindakan Keperawatan Pola Nafas Tidak EfektifDokumen2 halamanRencana Tindakan Keperawatan Pola Nafas Tidak EfektifRona Etika YanaBelum ada peringkat
- P9 - Tiara Efendi - 3B - Kep GadarDokumen8 halamanP9 - Tiara Efendi - 3B - Kep GadarTyiaraenBelum ada peringkat
- SAK 2022 (Bersihan Jalan Nafas)Dokumen3 halamanSAK 2022 (Bersihan Jalan Nafas)Khalida Afra FadhilahBelum ada peringkat
- Bersihan Jalan Napas Dan Pola NapasDokumen7 halamanBersihan Jalan Napas Dan Pola NapasRini Tria HernawatiBelum ada peringkat
- Patofisiologi Asma BronkialeDokumen8 halamanPatofisiologi Asma BronkialeIndi AndiniBelum ada peringkat
- Woc Bersihan Jalan Nafas Pada Pasien Dengan StrokeDokumen6 halamanWoc Bersihan Jalan Nafas Pada Pasien Dengan StrokeIhtiyathul WaroBelum ada peringkat
- LP Kebutuhan Oksigenasi (CI)Dokumen9 halamanLP Kebutuhan Oksigenasi (CI)Yuni NurahdaBelum ada peringkat
- Ketidakefektifan Pola NafasDokumen2 halamanKetidakefektifan Pola NafasArum AripurnamiBelum ada peringkat
- OksigenasiDokumen5 halamanOksigenasiAini SkyBelum ada peringkat
- Septia Dewi - 3BDokumen9 halamanSeptia Dewi - 3BSeptia DewiBelum ada peringkat
- LP Oksigenasi-1Dokumen8 halamanLP Oksigenasi-1Lukman HakimBelum ada peringkat
- Penilaian Nyeri PQRST 1Dokumen2 halamanPenilaian Nyeri PQRST 1Judik TitirlolobyBelum ada peringkat
- Askep CA ParuDokumen10 halamanAskep CA ParuMelya IntanBelum ada peringkat
- Diagnosa Keperawatan TBDokumen2 halamanDiagnosa Keperawatan TBGustiar EighteenthBelum ada peringkat
- Keperawatan Medikal Bedah IDokumen6 halamanKeperawatan Medikal Bedah IAndreanBelum ada peringkat
- Asuham Keperawatan Teoritis Pada GbsDokumen15 halamanAsuham Keperawatan Teoritis Pada GbsMannong MannongBelum ada peringkat
- Askep TeoritisDokumen5 halamanAskep TeoritisYadison Deta80% (5)
- Bahan Makalah KebaharianDokumen12 halamanBahan Makalah KebaharianaryaBelum ada peringkat
- Diagnosa Dan Intervensi Sistem RespirasiDokumen10 halamanDiagnosa Dan Intervensi Sistem RespirasiYUSHABelum ada peringkat
- Tugas DilahDokumen54 halamanTugas DilahNuning afriatyBelum ada peringkat
- Diagnosa Keperawatan Noc NicDokumen52 halamanDiagnosa Keperawatan Noc Nicheldaseptivany100% (2)
- Observasi: A. 1. Resiko Perfusi Cerebral Tidak Efektif B.D Gangguan Di Otak Yang Ditandai DenganDokumen6 halamanObservasi: A. 1. Resiko Perfusi Cerebral Tidak Efektif B.D Gangguan Di Otak Yang Ditandai DenganEvi JuwitaBelum ada peringkat
- Intervensi NIC NOCDokumen35 halamanIntervensi NIC NOCSuryani Yani100% (1)
- Analisa Sintesa Virlia PutriDokumen9 halamanAnalisa Sintesa Virlia PutriKara LomivBelum ada peringkat
- Gangguan Ventilasi SpontanDokumen3 halamanGangguan Ventilasi SpontanmurwaniBelum ada peringkat
- Bersihan Jalan Napas Tidak EfektifDokumen4 halamanBersihan Jalan Napas Tidak Efektifwahyu widayat100% (1)
- AsphyxiaDokumen16 halamanAsphyxiaSelvia MayraniBelum ada peringkat
- Ok Sige NasiDokumen66 halamanOk Sige Nasiummay nurrahmaBelum ada peringkat
- Konsep Asuhan Keperawatan PneumoniaDokumen8 halamanKonsep Asuhan Keperawatan Pneumoniafirda ayuBelum ada peringkat
- Pengkajian Askep Gadar Metode ABCDokumen20 halamanPengkajian Askep Gadar Metode ABCMOH.HABIBUR. ROHMANBelum ada peringkat
- Kebutuhan Oksigenasi 2023Dokumen58 halamanKebutuhan Oksigenasi 2023RAYBelum ada peringkat
- Askep Copd (Kelompok 1)Dokumen14 halamanAskep Copd (Kelompok 1)Faricha OktarinaBelum ada peringkat
- Pak RDSDokumen5 halamanPak RDSIrdaBelum ada peringkat
- Diagnosa Keperawatan NANDADokumen26 halamanDiagnosa Keperawatan NANDALestary Cyankcemuax0% (1)
- RENPRA POLA NAFAS FixDokumen2 halamanRENPRA POLA NAFAS FixKelompok3B ProfesiKeperawatan2014Belum ada peringkat
- Nur Indah Wati, Kls BDokumen26 halamanNur Indah Wati, Kls BSiska PolmanBelum ada peringkat
- BtcyvtvDokumen9 halamanBtcyvtvRahMahBelum ada peringkat
- Manfaat Gerakan Wudhu Untuk Kesehatan Tubuh ManusiaDari EverandManfaat Gerakan Wudhu Untuk Kesehatan Tubuh ManusiaPenilaian: 5 dari 5 bintang5/5 (3)
- Soal Asd VSDDokumen1 halamanSoal Asd VSDEko SarwowibowoBelum ada peringkat
- Askep Baiq Wulan-1Dokumen95 halamanAskep Baiq Wulan-1Eko SarwowibowoBelum ada peringkat
- ASKEP SKA Kelompok 1 FIX (2) - 1Dokumen59 halamanASKEP SKA Kelompok 1 FIX (2) - 1Eko SarwowibowoBelum ada peringkat
- MI 9 Askep CABG 2022 PLTH ICCUDokumen23 halamanMI 9 Askep CABG 2022 PLTH ICCUEko SarwowibowoBelum ada peringkat
- Askep Kelainan Katup JantungDokumen47 halamanAskep Kelainan Katup JantungBeNz Zodiazepin100% (3)
- Mi 12 Soal IabpDokumen1 halamanMi 12 Soal IabpEko SarwowibowoBelum ada peringkat
- Haemodinamik & Management - Ns Yudi Elyas - TGL 200321Dokumen76 halamanHaemodinamik & Management - Ns Yudi Elyas - TGL 200321Eko SarwowibowoBelum ada peringkat
- Mi 8 Tetralogy of FallotDokumen15 halamanMi 8 Tetralogy of FallotEko SarwowibowoBelum ada peringkat
- MI 8 Modul PDADokumen10 halamanMI 8 Modul PDAEko SarwowibowoBelum ada peringkat
- Kriteria Pasien Masuk Dan Keluar Icu Covid Ed-1Dokumen1 halamanKriteria Pasien Masuk Dan Keluar Icu Covid Ed-1Eko SarwowibowoBelum ada peringkat
- Resume Manajemen Eko Sarwo Wibowo G3a020028Dokumen4 halamanResume Manajemen Eko Sarwo Wibowo G3a020028Eko SarwowibowoBelum ada peringkat
- Tanggap BencanaDokumen15 halamanTanggap BencanaEko SarwowibowoBelum ada peringkat
- Surat TPP Bj-DikonversiDokumen1 halamanSurat TPP Bj-DikonversiEko SarwowibowoBelum ada peringkat
- Askep Ny. P Post DVR Eko Sarwo Wibowo G3A020028 NEW FIXDokumen52 halamanAskep Ny. P Post DVR Eko Sarwo Wibowo G3A020028 NEW FIXEko SarwowibowoBelum ada peringkat
- Presentasi SurveilansDokumen19 halamanPresentasi SurveilansEko SarwowibowoBelum ada peringkat
- ASKEPcovid 19Dokumen17 halamanASKEPcovid 19Eko SarwowibowoBelum ada peringkat
- WOC Asfiksia Eko Sarwo Wibowo G3A020028Dokumen1 halamanWOC Asfiksia Eko Sarwo Wibowo G3A020028Eko SarwowibowoBelum ada peringkat
- 2.6.4.7b Terapi OksigenDokumen37 halaman2.6.4.7b Terapi OksigenPutri WulandariBelum ada peringkat
- Sempro-1Dokumen19 halamanSempro-1Eko SarwowibowoBelum ada peringkat
- ASKEPcovid 19Dokumen17 halamanASKEPcovid 19Eko SarwowibowoBelum ada peringkat
- IKS Web Hitung - EditDokumen108 halamanIKS Web Hitung - EditEko SarwowibowoBelum ada peringkat
- Askep Halusinasi Kelompok 1Dokumen46 halamanAskep Halusinasi Kelompok 1Eko SarwowibowoBelum ada peringkat
- Laporan PelatihanDokumen13 halamanLaporan PelatihanEko SarwowibowoBelum ada peringkat
- Sistem Saraf Pada LansiaDokumen4 halamanSistem Saraf Pada LansiaIrdhanBelum ada peringkat
- Laporan PelatihanDokumen7 halamanLaporan PelatihanEko SarwowibowoBelum ada peringkat