Tugas Logbook Putri
Diunggah oleh
Muhamad Amar'sJudul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Tugas Logbook Putri
Diunggah oleh
Muhamad Amar'sHak Cipta:
Format Tersedia
MAKALAH KASUS LOGBOOK GIGI DAN MULUT Oleh: Putri Satriany G0007017 Pembimbing: Drg. Vita Nirmala A Sp.
Pros, Sp.KG KEPANITERAAN KLINIK BAGIAN ILMU GIGI DAN MULUT FAKULTAS KEDOKTERAN UNS / RSUD Dr . MOEWARDI SURAKARTA 2011
DAFTAR ISI Halaman Judul Daftar Isi Penyakit Gigi dan Mulut 1. Labial dan Palate Cleft* 2. Anodontia 3. Impacted Teeth 4. Malocclussion 5. Micrognatia dan Macrognatia* 6. Debris 7. Calculus 8. Plaque 9. Dental Decay 10. Pulpitis 11. Periodontitis 12. Ginggivitis 13. Candidiasis* 14. Acut Necrotizing Ulcerative Ginggivitis* 15. Gl ossitis* 16. Labial dan Palate Cleft* 17. Xerostomia Daftar Pustaka i ii 1 1 3 5 8 9 10 12 15 18 20 22 24 28 30 34 37 ii
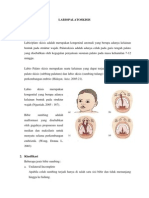
1. LABIAL AND PALATE CLEFT A. DEFINISI Labial cleft (labioschisis) atau istilah awamnya bibir sumbing adalah kelainan b erupa celah pada bibir atas yang didapatkan seseorang sejak lahir. Bila celah be rada pada langit-langit rongga mulut, kelainan ini disebut palate cleft (palatos chisis). Dan apabila celah terdapat pada bibir atas hingga langitlangit rongga m ulut, disebut labial palate cleft (labiopalatoschisis). Pada palate cleft, celah akan menghubungkan rongga mulut dengan rongga hidung.1 Ada tiga jenis kelainan cleft, yaitu:2 Cleft lip tanpa disertai cleft palate, Cleft palate tanpa diserta i cleft lip, dan Cleft lip disertai dengan cleft palate. 1
B. GAMBAR Pasien RSUD DR.Moewardi Nama No RM Ruang : By. Ny. D : 01094562 : peri natologi Tgl masuk RS : 8 Nov 2011 Diagnosis: Labiopalatoschizis unilateral sinistra Gamb ar 1. Labial-palate Cleft (pasien bangsal) Gambar2. Labial cleft (internet)3 gambar 3. Palatal cleft (internet)3 C. ETIOLOGI Secara garis besar, faktor yang diduga menjadi penyebab terjadinya c elah bibir dibagi dalam 2 kelompok, yaitu : 1. Herediter a. Mutasi gen b. Kelain an Kromosom 2. Faktor lingkungan a. Faktor usia ibu b. Obat-obatan c. Nutrisi d. Daya pembentukan embrio menurun 2
e. f. g. h. Penyakit infeksi Radiasi Stress Emosional Trauma D. PATOGENESIS Proses terbentuknya kelainan ini sudah dimulai sejak minggu-mingg u awal kehamilan ibu. Saat usia kehamilan ibu mencapai 6 minggu, bibir atas dan langit-langit rongga mulut bayi dalam kandungan akan mulai terbentuk dari jaring an yang berada di kedua sisi dari lidah dan akan bersatu di tengahtengah. Bila j aringan-jaringan ini gagal bersatu, maka akan terbentuk celah pada bibir atas at au langitlangit rongga mulut. Sebenarnya penyebab mengapa jaringan-jaringan ters ebut tidak menyatu dengan baik belum diketahui dengan pasti. Beberapa teori yang menggambarkan terjadinya labial cleft4 : i. Teori Fusi Pada akhir minggu ke-6 d an awal minggu ke-7 masa kehamilan, processus maxillaries berkembang ke arah dep an menuju garis median, mendekati processus nasomedialis dan kemudian bersatu. B ila terjadi kegagalan fusi antara processus maxillaries dengan processus nasomed ialis maka celah bibir akan terjadi. ii. Teori Penyusupan Mesodermal Mesoderm me ngadakan penyusunan menyebrangi celah sehingga bibir atas berkembang normal. Bil a terjadi kegagalan migrasi mesodermal menyebrangi celah bibir akan terbentuk. iii. Teori Mesodermal sebagai Kerangka M embran Brankhial Pada minggu kedua kehamilan, membran brankhial memerlukan jarin gan mesodermal yang bermigrasi melalui puncak kepala dan kedua sisi ke arah muka . Bila mesodermal tidak ada maka dalam pertumbuhan embrio membran brankhial akan pecah sehingga akan terbentuk celah bibir. 3
iv. Gabungan Teori Fusi dan Penyusupan Mesodermal Patten, 1971, pertama kali men ggabungkan kemungkinan terjadinya celah bibir, yaitu adanya fusi processus maxil laris dan penggabungan kedua processus nasomedialis yang kelak akan membentuk bi bir bagian tengah. E. TANDA DAN GEJALA Tanda yang paling jelas adalah adanya celah pada bibir atas atau langitlangit rongga mulut. Keadaan ini dapat menimbulkan beberapa komplikas i4 : 1. Kesulitan saat menghisap ASI 2. Gangguan dalam berbicara. Besarnya cleft bukan indicator seberapa serius gangguan dalam berbicara, bahkan cleft yang kec il pun dapat menyebabkan kesulitan dalam berbicara. 3. Gangguan dalam pendengara n. Hal ini disebabkan oleh kemungkinan adanya infeksi yang mengenai tuba Eustach ia. Selain itu, adanya cleft dapat meningkatkan kemungkinan terbentuknya cairan telinga, sehingga menyebabkan gangguan atau bahkan kehilangan pendengaran sementara. 4. Gangguan p ertumbuhan gigi. 5. Masalah estetika 6. Efek psikologis F. PENATALAKSANAAN Penanganan labial and palatal cleft memerlukan penanganan yan g multidisiplin karena merupakan masalah yang kompleks, variatif dan memerlukan wa ktu yang lama serta membutuhkan beberapa ilmu dan tenaga ahli, diantaranya dokte r anak, dokter bedah plastik, dokter bedah mulut, pediatric dentists, orthodonti st, prosthodontist, ahli THT (otolaryngologist), speech pathologist, geneticist dan psikiater atau psikolog untuk menangani masalah psikologis si pasien. 4
Tabel 1. Penatalaksanaan labial and palatal cleft5 USIA 0 1 minggu 1 2 minggu TINDAKAN Pemberian nutrisi dengan kepala miring (posi si 45) Pasang obturator untuk menutup celah pada langitan, agar dapat menghisap s usu atau memakai dot lubang kearah bawah untuk mencegah aspirasi (dot khusus) 10 minggu Labioplasty dengan memenuhi Rules of Ten: a. Umur 10 minggu b. Berat 10 pons c. Hb > 10gr % 1,5 2 tahun 2 4 tahun 4 6 tahun Palatoplasty karena bayi mul ai bicara Speech therapy Velopharyngoplasty, untuk mengembalikan fungsi katup ya ng dibentuk m.tensor veli palatini & m.levator veli palatini, untuk bicara konso nan, latihan dengan cara meniup. 6 8 tahun 8 9 tahun 9 17 tahun 17 18 tahun Orto donsi (pengaturan lengkung gigi) Alveolar bone grafting Ortodonsi ulang Cek kesi metrisan mandibula dan maksila DAFTAR PUSTAKA 1. Webmaster. Cleft Lip. Diakeses dari http://www.allianceforsmil es.org/?q=content/cleft-lip-palate pada tanggal 13 November 2011 2. Lilik K, Yay an AI. 2009. Labioschisis. Diambil dari http://belibisa17.com/2010/03/26/labiosc hisis-bibir-sumbing/ (diakses 13 November 2011). 3. Bechara Y. 2011. Picture of Cleft. http://www.ghorayeb.com/CleftPalate.html diakses pada tanggal 13 November 2011 4. Anonym. 2010. Celah Bibir dan Palatum. http://www.bugisbagus.com/2009/0 2/celah-bibir-dan-palatum.html (diakses 13 November 2011) 5
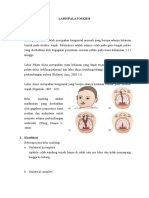
2. KANDIDIASIS A. DEFINISI Kandidiasis merupakan infeksi yang disebabkan oleh suatu spesies can dida (kelompok fungi imperfecti). Candida pada umumnya hidup komensal di rongga mulut, saluran cerna, dan vagina. B. GAMBAR Gambar 2. Kandidiasis oral C. ETIOLOGI Penyebab utama candidiasis manusia. Tiga faktor utama penyebab oral candidiasis: 1. Status kekebalan penderita 2. Lingkun gan mukosa oral 3. Strain C. Albicans (bentuk hifa patogen) D. PATOGENESIS Pada orang yang sehat, Kandida albikan umumnya tidak menyebabkan masalah apapun dalam rongga mulut, namun karena berbagai faktor, jamur tersebut dapat tumbuh secara berlebihan dan menginfeksi rongga mulut. Faktorfaktor terseb ut dibagi menjadi dua, yaitu : 6
a. Patogenitas jamur Beberapa faktor yang berpengaruh pada patogenitas dan prose s infeksi Kandida adalah adhesi, perubahan dari bentuk ragi ke bentuk hifa, dan produksi enzim ekstraseluler. Adhesi merupakan proses melekatnya sel Kandida ke dinding sel epitel host. Perubahan bentuk dari ragi ke hifa diketahui berhubunga n dengan patogenitas dan proses penyerangan Kandida terhadap sel host. Produksi enzim hidrolitik ekstraseluler seperti aspartyc proteinase juga sering dihubungk an dengan patogenitas Kandida albikan. b. Faktor Host Faktor host dapat dibedaka n menjadi dua, yaitu faktor lokal dan faktor sistemik. Termasuk faktor lokal ada lah adanya gangguan fungsi kelenjar ludah yang dapat menurunkan jumlah saliva. S aliva penting dalam mencegah timbulnya kandidiasis oral karena efek pembilasan d an antimikrobial protein yang terkandung dalam saliva dapat mencegah pertumbuhan berlebih dari Kandida, itu sebabnya kandidiasis oral dapat terjadi pada kondisi Sjogren syndrome, radioterapi kepala dan leher, dan obat-obatan yang dapat meng urangi sekresi saliva. Pemakaian gigi tiruan lepasan juga dapat menjadi faktor r esiko timbulnya kandidiasis oral. Sebanyak 65% orang tua yang menggunakan gigi t iruan penuh rahang atas menderita infeksi Kandida, hal ini dikarenakan pH yang r endah, lingkungan anaerob dan oksigen yang sedikit mengakibatkan Kandida tumbuh pesat. Selain dikarenakan faktor lokal, kandidiasis juga dapat dihubungkan denga n keadaan sistemik, yaitu usia, penyakit sistemik seperti diabetes, kondisi imun odefisiensi seperti HIV, keganasan seperti leukemia, defisiensi nutrisi, dan pem akaian obat-obatan seperti antibiotik spektrum luas dalam jangka waktu lama, kor tikosteroid, dan kemoterapi. E. Klasifikasi dan Gambaran Klinis Candidiasis oral dapat diklasifikasikan atas tiga kelompok, yaitu: 1. Akut, dibedakan menjadi du a macam, yaitu : a. Candidiasis Pseudomembranosus Akut 7
Candidiasis ini biasanya disebut juga sebagai thrush. Secara klinis, pseudomembr anosus candidiasis terlihat sebagai plak mukosa yang putih atau kuning, seperti cheesy material yang dapat dihilangkan dan meninggalkan permukaan yang berwarna merah. Candidiasis ini terdiri atas sel epitel deskuamasi, fibrin, dan hifa jamu r dan umumnya dijumpai pada mukosa labial, mukosa bukal, palatum keras, palatum lunak, lidah, jaringan periodontal dan orofaring. Thrush dijumpai sebesar 5% pad a bayi bayu lahir dan 10% pada orang tua yang kondisi tubuhnya lemah. Keberadaan candidiasis pseudomembranosus ini sering dihubungkan dengan penggunaan kortikos teroid, antibiotik, xerostomia, dan pada pasien dengan sistem imun rendah sepert i HIV/AIDS. Diagnosa banding dari candidiasis pseudomembranosus ini meliputi fle k dari susu dan debris makanan yang tertinggal menempel pada mukosa mulut, khusu snya pada bayi yang masih menyusui atau pada pasien lanjut usia dengan kondisi t ubuh yang lemah akibat penyakit. Gambar 2. Candidiasis Pseudomembranosus Akut b. Candidiasis Atrofik Akut Tipe ca ndidiasis ini kadang dinamakan sebagai antibiotic sore tongue atau juga candidia sis eritematus dan biasanya dijumpai pada mukosa bukal, palatum, dan bagian dors al lidah dengan permukaan tampak sebagai bercak kemerahan. Penggunaan antibiotik spektrum luas maupun kortikosteroid sering dikaitkan dengan timbulnya candidias is 8
atrofik akut.Pasien yang menderita candidiasis ini mengeluh adanya rasa sakit se perti terbakar. Gambar 3. Candidiasis Atrofik Akut 2. Kronik, dibedakan atas tiga jenis, yaitu : a. Candidiasis Atrofik Kronik Candidiasis atrofik kronik disebut juga denture s ore mouth atau denture related stomatitis dan merupakan bentuk candidiasis palin g umum yang ditemukan pada 60% pemakai gigi tiruan.Gambaran klinis denture relat ed stomatitis ini berupa daerah eritema pada mukosa yang berkontak dengan permuk aan gigi tiruan.Gigi tiruan yang menutupi mukosa dari saliva menyebabkan daerah tersebut mudah terinfeksi jamur. Berdasarkan gambaran klinis yang terlihat pada mukosa yang terinflamasi di bawah gigi tiruan rahang atas, denture stomatitis in i dapat diklasifikasikan atas tiga yaitu : Tipe I : tahap awal dengan adanya pin point hiperemi yang terlokalisir Tipe II : tampak eritema difus pada mukosa yan g berkontak dengan gigi tiruan Tipe III : tipe granular (inflammatory papillary hyperplasia) yang biasanya tampak pada bagian tengah palatum keras 9
Gambar 4. Denture Stomatitis tipe I Gambar 5. Denture Stomatitis tipe II Gambar 6. Denture Stomatitis tipe III b. Candidiasis Hiperplastik Kronik Candidi asis ini sering disebut juga sebagai Candida leukoplakia yang terlihat seperti p lak putih pada bagian komisura mukosa bukal atau tepi lateral lidah yang tidak b isa hilang bila dihapus. Kondisi ini dapat 10
berkembang menjadi displasia berat atau keganasan. Candida leukoplakia ini dihubungkan dengan kebiasaan merokok. Gambar 7. Candidiasis Hiperplastik Kronik c.Median Rhomboid Glositis Median Rhom boid Glositis merupakan bentuk lain dari atrofik candidiasis yang tampak sebagai daerah atrofik pada bagian tengah permukaan dorsal lidah, dan cenderung dihubun gkan dengan perokok dan penggunaan obat steroid yang dihirup. Gambar 8. Median Rhomboid Glositis 3.Keilitis Angularis Keilitis Angularis atau disebut juga angular stomatitis atau perleche merupakan infeksi campuran bakteri dan jamur Candida yang umumnya dijumpai pada sudut mulut baik unilateral maupun bilateral. Sudut mulut yang terinfeksi tampak merah dan sakit. Keilitis angular is dapat terjadi 11
pada penderita anemia defisiensi besi, defisiensi vitamin B12, dan pada gigi tir uan dengan vertikal dimensi oklusi yang tidak tepat. Gambar 9. Kelitis Angularis F. Diagnosa Diagnosa yang tepat diperoleh dari pemeriksaan yang teliti. Diagnosa candidiasis oral yang dapat dilakukan meliputi anamnesa, pemeriksaan klinis, da n pemeriksaaan penunjang seperti pemeriksaan sitologi eksfoliatif, metode kultur swab, uji saliva, dan biopsi (Sufiawati dan Rahmayanti, 2011). Berdasarkan hasi l anamnesa dapat diperoleh informasi mengenai keadaan rongga mulut yang dialami pasien. Pasien yang menderita candidiasis oral bisa mempunyai keluhan terhadap k eadaan rongga mulutnya, namun ada juga yang tidak menyatakan adanya keluhan pada rongga mulutnya. Keluhan yang bisa terjadi pada candidiasis oral seperti adanya rasa tidak nyaman, rasa terbakar, rasa sakit, dan pedih pada rongga mulut. Peme riksaan klinis dilakukan dengan melihat gambaran klinis lesi yang terdapat pada rongga mulut. Gambaran klinis candidiasis oral yang terlihat bisa berbeda-beda s esuai dengan tipe candidiasis yang terjadi pada rongga mulut pasien. Di samping itu, pemeriksaan penunjang seperti pemeriksaan sitologi eksfoliatif, kultur swab , uji saliva, dan biopsi sangat diperlukan dalam mendukung diagnosa candidiasis oral (Sufiawati dan Rahmayanti, 2011). G. Prinsip terapi 12
Pada pasien yang kesehatan tubuhnya normal, seperti perokok dan pemakai gigi tir uan, perawatan kandidiasis oral relatif mudah dan efektif, namun pasien yang men gkonsumsi antibiotik jangka panjang, dan pasien dengan sistem imun tubuh rendah yang mendapat perawatan kemoterapi dimana infeksi jamur mau tidak mau akan timbu l, maka perawatan kandidiasisnya lebih spesifik. Adapun perawatan kandidiasis or al yaitu dengan menjaga kebersihan rongga mulut, memberi obat-obatan antifungal baik lokal maupun sistemik, dan berusaha menanggulangi faktor predisposisi, sehi ngga infeksi jamur dapat dikurangi. Kebersihan mulut dapat dijaga dengan menyika t gigi maupun menyikat daerah bukal dan lidah dengan sikat lembut. Pada pasien y ang memakai gigi tiruan, gigi tiruan harus direndam dalam larutan pembersih sepe rti Klorheksidin, hal ini lebih efektif dibanding dengan hanya meyikat gigi tiru an, karena permukaan gigi tiruan yang tidak rata dan poreus menyebabkan Kandida mudah melekat, dan jika hanya menyikat gigi tiruan tidak dapat menghilangkannya. Pemberian obat-obatan antifungal juga efektif dalam mengobati infeksi jamur. Te rdapat dua jenis obat antifungal, yaitu pemberian obat antifungal secara topikal dan sistemik. Pengobatan antifungal topikal pada awal abad 20 yaitu dengan meng gunakan gentian violet, namun karena perkembangan resisten dan adanya efek sampi ng seperti meninggalkan stain pada mukosa oral, sehingga obat itu diganti dengan Nystatin yang ditemukan pada tahun 1951 dan Amphotericin B pada tahun 1956. Oba t-obat tersebut bekerja dengan mengikat sterol pada membran sel jamur, dan mengu bah permeabilitas membran sel. Nystatin merupakan obat antifungal yang paling ba nyak digunakan. Obat antifungal sistemik digunakan pada pasien yang tidak mempan terhadap obat antifungal topikal dan pada pasien dengan resiko tinggi menderita infeksi sistemik. Selain menjaga kebersihan rongga mulut dan memberi obat-obata n antifungal pada pasien, faktor predisposisi juga harus ditanggulangi. 13
Penanggulangan faktor predisposisi meliputi pembersihan dan penyikatan gigi tiru an secara rutin dengan menggunakan cairan pembersih, seperti Klorheksidin, mengu rangi rokok dan konsumsi karbohidrat, mengunyah permen karet bebas gula untuk me rangsang pengeluaran saliva, menunda pemberian antibiotik dan kortikosteroid, me nangani penyakit yang dapat memicu kemunculan kandidiasis seperti penanggulangan penyakit diabetes, HIV, dan leukemia. H. Temuan kasus Candidiasis di RSUD Dr. Moewardi Surakarta Nama Usia Jenis kelam in No. RM Bangsal Diagnosis : Tn. S : 47 tahun : Laki-laki : 01095497 : Melati 1 / 12 : HIV Tanggal masuk RS: 8 November 2011 Status Pasien 1. Keluhan utama : badan panas. 2. RPS : pasien adalah rujukan dar i RSUD Sragen dengan diagnosis B20, dengan hasil tes HIV (+). Kurang lebih sejak 3 bulan sebelum masuk rumah sakit, pasien sering mengeluh badan panas, dirasaka n hilang timbul dan kumat14
kumatan. Pasien sering berobat ke dokter namun panas tetap saja dirasakan. Selai n itu, pasien juga mengeluh sering batuk berdahak warna putih encer, batuk darah (-), mual (-), muntah (-). Pasien juga mengeluh berat badan semakin menurun, ny eri saat menelan, dan lidah kotor keputihan. 3. RPD : R. DM (-), HT (-). 4. R. K ebiasaan : R. berganti-ganti pasangan (+), R. minum-minuman beralkohol (+), R. n arkoba (-). 5. Pemeriksaan fisik VS: TD = 80/60 mmHg Nadi = 120 kali/menit Mulut : oral thrust (+) 6. Diagnosis : HIV dengan candidiasis oral, anemia ringan, TB Paru BTA (?) Lesi Luas Kasus Baru. 7. Terapi : - Bed rest total - Diet lunak TK TP 1500 kkal - IVFD RL : aminovel = 3 : 1 - Inj. Ceftazidime 2 gram/ 24 jam - In j. Metronidazole 500 mg/ 8 jam I. Daftar pustaka 1. Miftahullaila M. 2010. Kandi diasis Oral Pada Penderita Leukimia Akut yang Menjalani Kemoterapi di RSUP H Ada m Malik Medan (Laporan Kasus). Medan, Universitas Sumatera Utara. Skripsi. - Cot rimoxazole 960 mg 2x1 - Nystatin drop 3x4 gtt RR = 20 kali/menit Suhu = 37,5oC 15
3. LEUKOPLAKIA A. Definisi Leuplakia adalah lesi putih keratosis berupa bercak atau plak pada m ukosa mulut yang tidak dapat diangkat dari mukosa mulut secara usapan atau kikis an. B. Gambar Gambar 1. Leukoplakia C. Etiologi Etiologi leukoplakia belum diketahui dengan pa sti sampai saat ini. Menurut beberapa klinikus, beberapa predisposisi leukoplaki a terdiri atas beberapa faktor yang multipel, yaitu : faktor lokal, faktor siste mik, dan malnutrisi vitamin. 1. Faktor lokal Faktor lokal bisanya berhubungan de ngan segala macam bentuk iritasi kronis, antara lain: trauma, bahan kimia, atau termal, infeksi bakteri, penyakit periodontal, oral higiene yang jelek. 2. Fakto r sistemik Faktor sistemik dapat berupa penyakit sistemik seperti sifilis tertie r, anemia sidrofenik, dan xerostomia, dan dapat berupa bahan-bahan yang diberika secara sistemik antara lain alkhohol, obat-obat anti metabolit, dan serum antil imfosit. 16
3. Defisiensi nutrisi Defisiensi vitamin A diperkirakan meningkatkan metaplasia dan keratinisasi dari susunan epitel, terutama epitel kelanjar dan epitel mukosa respiratorius. D. Patogenesis Perubahan patologis mukosa mulut menjadi leukopla kia terdiri dari dua tahap. Yaitu tahap praleukoplakia dan tahap leukoplakia. Pa da tahap praleukoplakia mulai terbentuk warna plak abu-abu tipis, bening, transl usen, permukaannya halus dengan konsistensi lunak dan datar. Tahap leukoplakia d itandai dengan pelebaran lesi ke arah lateral dan membentuk keratin yang tebal s ehingga warna menjadi lebih putih, berfisura dan permukaan kasar sehingga mudah membedakannya dengan mukosa sekitarnya. E. Diagnosa Leukoplakia bervarias dalam ukuran, bentuk dan gambaran klinis. Secara klinis lesi ini sukar dibedakan dan d ikenal, karena banyak lesi lain memberikan gambaran klinis yang serupa serta tan da-tanda yang hampir sama. Lesi ini sering ditemukan pada daerah alveolar, bibir , palatum lunak dan keras, daerah dasar mulut, ginggiva, mukosa lipatan bucal, s erta mandibular alveolar ridge dan kadang-kadang lidah. F. Terapi Dalam stadium awal, leukoplakia bisa disembuhkan dengan terapi untuk menghilangkan seluruh iri tasi yang ada di sekitar rongga mulut. Obat antijamur akan diberikan secara teru s-menerus selama satu sampai dua minggu. Namun, jika bercak putih sudah meluas, akan dilakukan pengangkatan lesi atau bercak putih lewat proses pembedahan. Pada kasus pasien yang mengalami kekurangan vitamin, perawatan dengan pemberian vita min B kompleks dan vitamin C sangat dianjurkan. Peran vitamin C dalam nutrisi ad alah untuk membantu pembentukan substansi semen intersellular yang penting untuk membangun jaringan penyangga. Fungsi vitamin C sejatinya hanya untuk perawatan pendukung. Vitamin ini dapat mempercepat regenerasi jaringan sehingga dapat memp ercepat penyembuhan 17
G. Temuan Kasus Leukoplakia di RSUD Dr Moewardi Surakarta Identitas Pasien Nama Umur Jenis kelamin No. RM Ruang Diagnosis Masuk RS Status Pasien 1. Keluhan utama : kulit mengelupas, perih. 2. RPS : 1,5 tahun yang lalu timbul gelembung berisi cairan di perut, lalu menyebar ke dada, tangan dan selur uh tubuh. Pasien kemudian berobat ke dokter, diberi obat minum dan salep. Bekas gelembung pun hilang. Setelah itu, pasien pergi ke Bandung dan mengaku makan ika n tongkol, lalu gelembung muncul kembali pada seluruh tubuh. Pasien dirawat di R SDM selama 1 bulan, setelah itu rawat jalan dan rutin kontrol dokter. Karena ket erbatasan biaya, 1 bulan yang lalu, pasien tidak kontrol dan minum obat Cina (ob at minum dan salep), pasien mengaku gelembung mengering. Tetapi keluarga menyara nkan : Tn. S : 61 tahun : Laki-laki : 01095232 : Anggrek 2, kamar 4a : Pemfigus vulgaris : 7 November 2011 18
untuk kembali kontrol ke dokter, dan pasien meminum obat dari dokter sampai obat habis. Pasien tidak minum obat dalam sehari sehingga muncul kembali gelembung d an pasien merasa sakit sekali, dan pasien dibawa ke RSDM. 3. RPD : R. DM (-), HT (-), alergi obat (-), alergi makanan (+). 4. Faktor risiko : alergi makanan. 5. Pemeriksaan fisik VS: TD = 120/70 mmHg Nadi = 110 kali/menit RR = 20 kali/menit Suhu = afebris Regio facialis : tampak plakat, patch eritem dan erosi sebagian tertutup kusta. 6. Diagnosis : pemfigus vulgaris. 7. Terapi : Nystatin drop 3x4 gtt, vit B plek + vit C 500 mg H. Daftar pustaka 1. Rangkuti N.H. 2007. Pebedaan Leukoplakia dan Hairy Leukoplakia di Rongga Mulut. Medan, Universitas Sumatera Utara. Skripsi. 2. Patterson Dental Supply. 2004. Leukoplakia. http://www.breadentistry.com/file s/pdf/OPG_leuk.pdf. (9 November 2011). 19
4. ANODONTIA A. Definisi : Anodontia adalah suatu keadaan di mana semua benih gi gi tidak terbentuk sama sekali, dan merupakan suatu kelainan yang sangat jarang terjadi. Keadaan ini mungkin bisa terjadi pada gigi dasar/susu dan gigi permanen , akan tetapi sebagian besar kasus terjadi pada gigi permanen. Sedangkan bila ya ng tidak terbentuk hanya beberapa gigi saja, keadaan tersebut disebut hypodontia atau oligodontia. Angka kejadian untuk hipodontia adalah 15% dan untuk oligodon tia adalah 0,1-1%, sedangkan anodontia sangat jarang terjadi. B. Gambar Gambar 1a. Anodontia Gambar 1b. Anodontia Gambar 2. Hypodontia Gambar 3. Oligodontia C. Klasifikasi : 1. Hipodontia adalah keadaan dimana pada rahang tidak tumbuh 16 gigi. Pada hipodontia, gigi-gigi yang paling sering tidak terbentuk adalah gig i premolar 20
dua rahang bawah, insisif dua rahang atas, dan premolar dua rahang atas. Kelaina n ini dapat terjadi hanya pada satu sisi rahang atau keduanya. 2. Oligodontia ad alah keadaan dimana lebih dari 6 gigi tidak tumbuh. 3. Anodontia adalah keadaan dimana semua gigi tidak tumbuh, dan lebih sering mengenai gigi-gigi tetap diband ingkan gigi-gigi sulung. D. Etiologi : Berhubungan dengan faktor genetika, faktor lingkungan, Sotos Syndr ome, Goltz Gorlin Syndrome, dan lain-lain. E. Gejala : Anodontia ditandai dengan tidak terbentuknya semua gigi, dan lebih s ering mengenai gigi-gigi tetap dibandingkan gigi-gigi sulung. F. Pemeriksaan : Diagnosa anodontia biasanya membutuhkan pemeriksaan radiografik untuk memastikan memang semua benih gigi benar-benar tidak terbentuk. G. Terapi : Apabila terdapat kecurigaan terjadinya kelainan ini, terapi yang bia sanya diberikan oleh dokter gigi adalah pembuatan gigi tiruan. Sumber: Anonim. 2000. Anodontia. Diunduh dari : http://adulgopar.files.wordpress.com/2009/12/anodontia.pdf / (15 November 2011). 21
2. IMPACTED TEETH A. Definisi: Impaksi gigi adalah gigi yang mengalami kesukaran/kegagalan yang di sebabkan oleh malposisi, kekurangan tempat atau dihalang-halangi oleh gigi lain, tertutup tulang yang tebal dan/atau jaringan lunak di sekitarnya. Gigi-gigi yan g dapat impaksi adalah molar ketiga atas, premolar atas, premolar bawah, kaninus atas, dan kaninus bawah. B. Gambar Gambar 1. Impacted Teeth Gambar 2. Tipe Impacted Teeth Gambar 3. Impaksi kaninus C. Etiologi Gambar 4. Impaksi molar Gigi impaksi dapat disebabkan oleh banyak faktor, menurut Berger penyebab gigi t erpendam antara lain : 22
1. Kausa Lokal a. Abnormalnya posisi gigi b. Tekanan dari gigi tetangga pada gig i tersebut c. Penebalan tulang yang mengelilingi gigi tersebut d. Kekurangan tem pat untuk gigi tersebut bererupsi e. Gigi desidui persistensi (tidak mau tanggal ) f. Pencabutan prematur pada gigi g. Inflamasi kronis penyebab penebalan mukosa disekitar gigi h. Penyakit yang menimbulkan nekrosis tulang karena inflamasi at au abses 2. Kausa Umur Faktor umur dapat menyebabkan terjadinya gigi impaksi wal aupun tidak ada kausa lokal antara lain: a. Kausa Prenatal: Keturunan dan misceg enation b. Kausa Postnatal: Ricketsia, anemi, syphilis congenital, TBC, gangguan kelenjar endokrin, malnutrisi c. Kelainan Pertumbuhan: Cleido cranial dysostosi s, oxycephali, progeria, achondroplasia, dan celah langit-langit D. Tanda dan Gejala Klinis : Keluhan-keluhan atau komplikasi yang dapat ditimbul kan oleh gigi impaksi, diantaranya : inflamasi, rasa sakit, terbentuknya kista, infeksi perikoronal, abses, osteomielitis, dll. Pada saatnya erupsi gigi yang be rsangkutan tidak terlihat atau terlihat sebagian. E. Pemeriksaan Penunjang : Ditentukan oleh foto rontgen: foto periapikal, foto o cclusal dan foto panoramic. F. Terapi : Terapi pada impaksi gigi dapat dilakukan Odontektomi. 23
3. MALOCCLUSION A. Definisi Maloklusi adalah suatu kelainan susunan gigi geligi atas dan bawah y ang berhubungan dengan bentuk rongga mulut serta fungsinya. Maloklusi dapat dise babkan karena tidak ada keseimbangan dentofasial. Keseimbangan dentofasial ini tidak disebabkan oleh satu faktor saja, tetapi beberapa faktor s aling mempengaruhi. Faktor-faktor yang mempengaruhi adalah keturunan, lingkungan , pertumbuhan dan perkembangan, kebiasaan, etnik, fungsional serta patologi. B. Gambar Gambar 1. Maloklusi Gigi Gambar 2. Klasifikasi Maloklusi Gigi C. Etiologi Etiologi maloklusi terbagi 2, y aitu etiologi primer dan etiologi pendukung : 1. Etiologi Primer 24
b. Sistem neuromuskular. Beberapa pola kontraksi neuromuskular beradaptasi terhadap ketidakseimbangan skeletal/malposisi gigi. Pola-pola kontra ksi yang tidak seimbang adalah bagian penting dari hampir semua maloklusi. c. Tu lang terutama maxilla dan mandibula berfungsi sebagai dasar untuk dental arch. K esalahan dalam marfologi/pertumbuhannya dapat merubah hubungan dan fungsi oklusi d. Variasi gigi dalam ukuran, bentuk, jumlah dan posisi gigi semua dapat menyeb abkan maloklusi e. Jaringan lunak (tidak termasuk otot). Maloklusi dapat disebab kan oleh penyakit periodontal/kehilangan perlekatan dan berbagai macam lesi jari ngan lunak 3. Etiologi pendukung a. Herediter b. Perkembangan abnormal yang tida k diketahui penyebabnya. Misalnya : deferensiasi yang penting pada perkembangan embrio c. Trauma prenatal atau setelah kelahiran dapat menyebabkan kerusakan ata u kesalahan bentuk dentofacial d. Makanan yang dapat menyebabkan stimulasi otot yang bekerja lebih dan peningkatan fungsi gigi. Jenis makanan seperti ini menimb ulkan karies yang lebih sedikit. e. Kebiasaan misalnya mengisap jempol/jari. Bia sanya pada usia 3 tahun 4 tahun anak-anak mulai mengisap jempol. Arah aplikasi t ekanan terhadap gigi selama mengisap jempol dapat menyebabkan Insisivus maksila terdorong ke labial, sementara otot bukal mendesak tekanan lingual terhadap gigi pada segmen leteral dari lengkung dental. f. Penyakit sistemik, gangguan endokr in, penyakit lokal, trauma, karies dan malnutrisi 25
D. Pemeriksaan Pemeriksaan maloklusi dapat dilakukan foto rontgen gigi (apikal, panoramic atau bite wing), foto muka dan sefalometri E. Terapi Pada kasus maloklusi dapat dilakukan perawatan ortodonti. Dalam menentukan kompl eksitas perawatan ortodonti dan tingkat keinginan terhadap perawatan ortodonti, terdapat beberapa indeks Maloklusi yang dapat digunakan seperti TPI (Treatment P riority Index), HMA (Handicapping Malocclusion Assestment Index) dan IOTN (Index of Orthodontic Treatment Need). Sedangkan untuk melihat peningkatan estetis dap at digunakan indeks seperti DAI (Dental Aesthetic Index) dan SCAN (Standardized Continuum of Aesthetic Need Index). 26
4. MICROGNATIA DAN MACROGNATIA* A. Definisi Micrognatia adalah suatu kelainan pertumbuhan berlebih dari maksila dan atau mandibula. Sementara macrognatia adalah suatu kelainan dimana mandibula lebih kecil dari pada normal B. Gambar Gambar 1. Macrognatia Gambar 2. Micrognatia C. ETIOLOGI Penyebab micronagthia dapat terjadi secara kongenital dan didapat. 1 . Micronagthia kongenital Diduga berasal dari genetik disebabkan karena kelainan kromosom dan kerusakan genetik, dijumpai pada penderita sindroman Pierre Robin, Treacher Collins, Cat cry, dan Turner. 2. Micronagthia didapat Disebabkan traum a atau infeksi yang menimbulkn gangguan pada sendi rahang, dijumpai pada penderi ta ankilosis yang terjadi pada anak-anak. Etiologi Macronagthia berhubungan deng an perkembangan protuberentia yang berlebih yang dapat bersifat kongenital dan d apat pula bersifat dapatan melalui 27
penyakit. Beberapa kondisi yang berhubungan dengan macronagthia adalah Gigantism e pituitary, pagets disease, dan akromegali. D. DIAGNOSA Diagnosa ditegakkan dengan mengetahui tanda-tanda klinis dan disesua ikan dengan etiologi terkait. Biasanya penderita micronagthia dan macronagthia m engalami masalah estetika, oklusi, pernapasan, dan pemberian makan pada bayi. E. TERAPI Terapi yang direkomendasikan yakni operasi orthonagtic untuk memperluas a tau mengecilkan maksila dan mandibula. F. DAFTAR PUSTAKA Morokuma S., Anami A., Tsukimori K., Fukushima K., Wake N. 201 0. Abnormal fetal movements, micrognathia and pulmonary hypoplasia: a case repor t abnormal fetal movements. BMC Pregnancy and Childbirth. 10:46. Anonim. 2010. J aws Dissorders. http://www.scribd.com/doc/44674594/TheDevelopmental-Disturbences -of-Jaws. (8 Nov 2011). 28
5. DEBRIS A. Definisi Secara umum, oral debris adalah lapisan lunak yang terdapat di atas permukaan gigi yang terdiri atas mucin, bakteri dan sisa makanan yang putih kehi jau-hijauan dan jingga. Meskipun mengandung bakteri, debris makanan berbeda dari deposit lainnya (plak dan materi alba). Mikroorganisme seperti Streptococcus, L actobacillus, Actinomices dan lain-lain ini menempel di gigi bersama dengan plak atau debris. B. Gambar C. Pemeriksaan Pemeriksaan debris menggunakan Debris Index yaitu skor dari endap an lunak yang terjadi karena ada sisa makanan yang melekat pada gigi penentu. Gi gi penentu tersebut adalah: pada rahang atas terdiri dari gigi 6 kanan kiri perm ukaan bukal dan gigi 1 kanan permukaan lingual, sedangkan pada rahang bawah terd iri dari gigi 6 kanan kiri permukaan lingual dan gigi 1 kiri permukaan labial. K riteria perhitungan Debris Index ini sebagai berikut : Skor 0 Tidak ada debris a tau stain Kriteria 29
1 Debris lunak menutupi tidak lebih dari 1/3 permukaan gigi atau adanya stain ekst rinsik tanpa debris pada daerah tersebut 2 Debris lunak meliputi lebih dari 1/3 tetap kurang dari 2/3 permukaan gigi 3 Debris lunak menutupi lebih dari 2/3 permukaan gigi 30
6. CALCULUS A. Definisi Kalkulus adalah material keras berupa pengendapan dari garam-garam a norganis yang terutama terdiri atas kalsium karbonat dan kalsium fosfat tercampu r dengan sisa-sisa makanan, bakteri-bakteri dan sel-sel epitel yang telah mati. B. Gambar C. Klasifikasi Berdasarkan lokasi perlekatannya dikaitkan dengan tepi gingival, kalkulus dapat dibedakan atas dua macam yaitu : 31
1. Kalkulus supra gingiva adalah karang gigi yang terdapat di sebelah oklusal da ri tepi free gingiva. Biasanya berwarna putih sampai kecoklat-coklatan. Konsiste nsinya keras seperti batu apung, dan mudah dilepas dari perlekatannya ke permuka an gigi. 2. Kalkulus sub gingiva adalah karang gigi yang terdapat di sebelah lin gual dari tepi gingiva bebas dan biasanya berwarna coklat muda sampai hitam berc ampur dengan darah. Konsistensinya keras seperti batu api, dan melekat sangat er at kepermukaan gigi. D. Pemeriksaan Kriteria perhitungan Calculus Index (CI) sebagai berikut: Skor 0 1 2 Tidak ada kalkulus Kriteria Kalkulus supra gingiva menutupi tidak lebih dari 1/3 permukaan gigi Kalkulus sup ra gingiva menutupi lebih dari 1/3 permukaan gigi, tetapi tidak lebih dari 2/3 p ermukaan gigi yang terkena, atau adanya kalkulus sub gingiva berupa flek di seke liling leher gigi 3 Kalkulus supra gingiva menutupi lebih dari 2/3 permukaan gigi yang tekena. Adany a kalkulus sub gingiva berupa pita yang tidak terputus di sekeliling leher gigi Skor kalkulus diperoleh dari jumlah skor permukaan gigi dibagi jumlah gigi yang diperiksa. Skor indeks oral higiene individu diperoleh dengan menjumlahkan nilai indeks debris (DI-S) dan indeks kalkulus (CI-S), dengan interval OHI-S : Sangat baik = 0; Baik = 0,1-1,2; Sedang = 1,3-3,0; Buruk : 3,1-6,0. E. Patogenesis Kalkulus terbentuk dari dental plak yang mengeras pada gigi dan m enetap dalam waktu yang lama. Dental plak merupakan tempat ideal bagi mikroorgan isme 32
mulut, karena terlindung dari pembersihan alami oleh lidah maupun saliva. Akumul asi plak juga dapat menyebabkan iritasi dan inflamasi gusi yang gingivitis. Jika akumulasi plak terlalu berat, maka dapat menyebabkan periodontis. Maka plak, se ring disebut juga sebagai penyebab primer penyakit periodontis. Sementara, kalku lus pada gigi membuat dental plak melekat pada gigi atau gusi yang sulit dilepas kan hingga dapat memicu pertumbuhan plak selanjutnya. Karena itu kalkulus disebu t juga sebagai penyebab sekunder periodontis. Kalkulus dapat terbentuk di atas g usi atau supragingival, atau pada sulkus, yaitu saluran antara gusi dan gigi. Ke tika terjadi plak supragingival, maka bakteri yang terkandung didalamnya hampir semuanya merupakan bakteri aerobik, atau bakteri yang dapat hidup dilingkungan p enuh oksigen. Plak subgingival, terutama terdiri dari bakteri anaerobik, yaitu b akteri yang tidak dapat hidup pada lingkungan yang mengandung oksigen. Bakteri a naerobik inilah yang berbahaya bagi gusi dan jaringan yang menempel pada gigi, y ang menimbulkan periodontis. Pada umumnya, orang yang mengalami periodontis memi liki deposit kalkulus subgingival. 33
7. PLAQUE A. Definisi Plak adalah deposit lunak yang membentuk biofilm yang menumpuk pada permukaan gi gi atau permukaan keras lainnya di rongga mulut yang tidak dibersihkan. Diperkir akan bahwa 1mm plak gigi dengan berat 1 mg mengandung 200 juta sel mikroorganism e. Plak terdiri dari mikroorganisme (70%) dan bahan antar 3 sel (30%). Dental plak adalah rumah ideal dari mikroorganisme mulut untuk menempel pada gigi, karena kuman terlindung dengan baik dari pembersihan alami dengan sa liva dan lidah, kuman akan terus berkembang, membentuk asam dari sisa-sisa makan an dan memicu demineralisasi dari struktur keras gigi, dengan demikian gigi pun perlahan dan pasti akan keropos sehingga membentuk karies yang jika berlanjut dapa t merusak pulp chamber dan memicu penyakit-penyakit pulpa. Ada tiga komposisi pl ak dental yaitu mikroorganisme, matriks interseluler yang terdiri dari komponen organik dan anorganik. Lebih dari 500 spesies bakteri ditemukan di dalam plak de ntal. Kokus gram positif merupakan jenis yang paling banyak dijumpai seperti Str eptokokus mutans, Streptokokus sanguis, Streptokokus mitis, Streptokokus salivar ius, Actinomyces viscosus dan beberapa strain lainnya. Mikroorganisme non bakter i juga ditemukan pada plak antara lain spesies Mycoplasma, Ragi, Protozoa dan Vi rus. Matriks interseluler plak yang merupakan 20%-30% massa plak terdiri dari ko mponen organik dan anorganik yang berasal dari saliva, cairan sulkus dan produk bakteri. Bahan organik mencakup polisakarida, protein, glikoprotein dan lemak se dangkan komponen anorganik terdiri dari kalsium, posfor, dan sejumlah mineral la in seperti natrium, kalium dan fluor. Bila plak tebal dan jelas terlihat, disebu t debris. Debris lebih banyak mengandung sisa makanan, sedangkan plak lebih bany ak kandungan mikoorganismenya. 34
B. GAMBAR C. ETIOLOGI Faktor yang mempengaruhi laju pembentukan plak adalah oral higiene, dan faktor-faktor pejamu seperti diet, serta komposisi dan laju aliran saliva. F aktor substrat atau diet dapat mempengaruhi pembentukan plak karena membantu per kembangbiakan dan kolonisasi mikroorganisme yang ada pada permukaan enamel. Oran g yang banyak mengonsumsi karbohidrat terutama sukrosa cenderung mengalami kerus akan gigi, sebaliknya orang yang dietnya banyak mengandung lemak dan protein han ya sedikit atau sama sekali tidak mempunyai karies. D. PATOGENESIS Proses pemben tukan plak tersebut dapat dibagi menjadi tiga fase, yaitu pembentukan pelikel, k olonisasi awal pada permukaan gigi serta kolonisasi sekunder dan pematangan plak . 1. Pembentukan Pelikel Pembentukan pelikel pada dasarnya merupakan proses perl ekatan protein dan glikoprotein saliva pada permukaan gigi. Pelikel tersebut ber asal dari saliva dan cairan sulkular. Pada fase awal permukaan gigi atau restora si akan dibalut oleh pelikel glikoprotein. Pelikel merupakan suatu lapisan organ ik bebas bakteri dan terbentuk dalam beberapa menit setelah permukaan gigi yang bersih berkontak dengan saliva dan pada permukaan gigi berupa material stein yan g terang apabila gigi diwarnai dengan bahan pewarna plak. Pelikel 35
berfungsi sebagai penghalang protektif yang akan bertindak sebagai pelumas permu kaan dan mencegah desikasi (pengeringan) jaringan. Selain itu, pelikel bekerja s eperti perekat bersisi dua, satu sisi melekat ke permukaan gigi, sedangkan permu kaan lainnya merupakan sisi yang melekatkan bakteri pada permukaan gigi. 2. Kolo nisasi Awal pada Permukaan Gigi Kolonisasi awal pada pemukaan gigi di permukaan enamel dalam 3-4 jam didominasi oleh mikroorganisme fakultatif gram positif, sep erti Streptokokus sanguins, Streptokokus mutans, Streptokokus mitis, Streptokoku s salivarius, Actinomyces viscosus dan Actinomyces naeslundii. Pengkoloni awal t ersebut melekat ke pelikel dengan bantuan adhesion, yaitu : molekul spesifik yan g berada pada permukaan bakteri. Dalam perkembangannya terjadi perubahan ekologi s pada biofilm, yaitu peralihan dari lingkungan awal yang bersifat aerob dengan spesies bakteri fakultatif gram-positif menjadi lingkungan yang sangat miskin ok sigen dengan adanya spesies bakteri anaerob gram-negatif setelah 24 jam. 3. Kolo nisasi Sekunder dan Pematangan Plak Plak akan meningkat jumlahnya setelah koloni sasi awal permukaan gigi melalui dua mekanisme terpisah, yaitu : a. Multiplikasi dari bakteri yang telah melekat pada permukaan gigi. b. Multiplikasi serta perl ekatan lanjut bakteri yang ada dengan bakteri baru Dalam tiga hari, pengkoloni s ekunder yang tidak turut sebagai pengkoloni awal ke permukaan gigi yang bersih m eningkat, seperti Prevotella intermedia, Prevotella loesheii, spesies Capnocytop haga, Fusobakterium nucleatum dan Prophyromonas gingivalis. Bakteri pengkoloni s ekunder akan melekat ke bakteri yang sudah melekat ke pelikel. Interaksi yang me nimbulkan perlekatan bakteri pengkoloni sekunder ke bakteri pengkoloni awal dina makan koagregasi. Fase akhir pematangan plak pada hari ke-7 ditandai dengan menu runnya jumlah bakteri gram positif dan meningkatnya bakteri gram negatif. 36
8. DENTAL DECAY A. Definisi Dental decay atau lebih sering disebut karies dental adalah suatu pe nyakit pada jaringan keras gigi yaitu email, dentin, dan sementum yang disebabka n aktivitas jasad renik/mikroba yang ada dalam suatu karbohidrat yang terferment asi atau diragikan. Proses karies ditandai dengan terjadinya demineralisasi pada jaringan keras gigi, diikuti dengan kerusakan bahan organiknya. Hal ini akan me nyebabkan terjadinya invasi bakteri dan menimbulkan rasa sakit. Karies terjadi b ukan disebabkan karena satu kejadian saja tetapi disebabkan oleh serangkaian pro ses yang terjadi selama beberapa kurun waktu. Karies gigi terdapat di seluruh du nia, tanpa memandang umur, bangsa ataupun keadaan ekonomi. Karies gigi yang dise but juga lubang gigi merupakan suatu penyakit dimana bakteri merusak struktur ja ringan gigi (enamel, dentin dan sementum) sehingga menyebabkan lubang pada gigi. B. Gambar 37
C. Etiologi Karies dinyatakan sebagai penyakit multifaktorial yaitu adanya beber apa faktor yang menjadi penyebab terbentuknya karies. Ada tiga faktor utama yang memegang peranan yaitu faktor host (tuan rumah), agen (mikroorganisme), substra t (diet) serta ditambah faktor waktu. Bakteri yang paling bersifat kariogenik ad alah Streptococcus mutans, streptococcus sabrinus, dan bacillus Lactobacillus. D . Patogenesis Proses terjadinya karies dimulai dari enamel ditutupi oleh endapan pelikel saliva. Pelikel merupakan suatu lapisan organik bebas bakteri dan terbe ntuk \dalam beberapa menit setelah permukaan gigi yang bersih berkontak dengan s aliva dan pada permukaan gigi berupa material stein yang terang apabila gigi diw arnai dengan bahan pewarna plak. Setelah enamel ditutupi endapan pelikel saliva, proses selanjutnya mikroorganisme melekat disebut plak, apabila ada substrat (m akanan) berkarbohidrat lengket di plak disebut debris, mikroorganisme meragi sub strat sehingga menyebabkan pH plak turun sampai 5 mengakibatkan demineralisasi e namel. Bila hal ini berlangsung berulang-ulang dapat terjadi karies. Karbohidrat dari makanan proses demineralisasi Keterangan : Makanan terutama karbohidrat di olah menjadi sukrosa, sehingga mudah diserap oleh bakteri-bakteri pada plak, Kem udian hasil olahan (sukrosa) diubah bakteri menjadi asam. Karena sifat asam mela rutkan mineral dari email sehingga terjadi proses demineralisasi yaitu proses pe lepasan Calsium (Ca) dan Phospat (PO4) menyebabkan email keropos dan akhirnya te rjadi gigi berlubang. diubah bakteri pada plak Asam Email Menjadi Kropos Terjadi gigi berlubang E. Pemeriksaan Penegakan diagnosis karies secara dini sangat penting, karena kar ies bukan hanya suatu proses demineralisasi saja, tetapi juga proses destruksi d an 38
reparasi yang silih berganti. Untuk menegakkan diagnosis, digunakan sonde tajam, untuk mendeteksi karies di email, untuk mendeteksi cavitas dini pada permukaan halus. Pada beberapa lokasi perlu dilakukan dental X-ray. F. Terapi Penataksanaan karies gigi ditentukan oleh stadium saat karies terdetek si: 1. Penambalan (filling) dilakukan untuk mencegah progresi karies lebih lanju t. Penambalan biasa yang dilakukan pada karies yang ditemukan pada saat iritasi atau hyperemia pulpa. 2. Perawatan saluran akar (PSA) atau root cana treatment d ilakukan bila sudah terjadi pulpitis atau karies sudah mencapai pulpa. Setelah d ilakukan PSA, dibuat restorasi. 3. Ektraksi gigi merupakan pilihan terakhir dala m penatalaksanaan karies gigi, ekstraksi yang telah diekstraksi perlu diganti de ngan pemasangan gigi palsu (denture), implant atau jembatan (brigde). 39
8. PULPITIS A. DEFINISI Pulpitis adalah proses radang pada jaringan pulpa gigi, yang pada um umnya merupakan kelanjutan dari proses karies. Jaringan pulpa terletak di dalam jaringan keras gigi sehingga bila mengalami proses radang, secara klinik sulit u ntuk menentukan seberapa jauh proses radang tersebut terjadi. B. GAMBAR C. ETIOLOGI Pulpitis pada umumnya merupakan kelanjutan dari karies yang tidak di tangani. D. PEMERIKSAAN Berdasarkan tingkat keparahannya pulpitis dibagi menjadi dua, yaitu pulpitis reversible dan pulpitis irreversible. 1. Pulpitis reversibl e/ hiperemi pulpitis/ pulpitis awal yaitu peradangan pulpa awal sampai sedang akibat rangsangan. Gejala yang ditemukan: nyeri bila minum panas, dingin, asam dan asin, nyeri tajam singkat tidak spontan, tidak terus menerus, r asa nyeri lama hilangnya setelah rangsangan dihilangkan. Tanda-tanda yang ditemu kan pada pemeriksaan ekstra oral adalah tidak ada pembengkakan, sedangkan tandatanda yang ditemukan pada pemeriksaan intra oral adalah perkusi tidak sakit, kar ies mengenai dentin/karies profunda, pulpa belum terbuka, sondase (+), ujiklor e til (+). 2. Pulpitis irreversibel yaitu radang pulpa ringan yang baru, dapat juga yang su dah berlangsung lama. Pulpitis irreversibel dibagi menjadi: 40
a. Pulpitis irreversibel akut yaitu peradangan pulpa lama atau baru ditandai den gan rasa nyeri akut yang hebat. Gejala yang ditemukan antara lain nyeri tajam sp ontan yang berlangsung terus-menerus menjalar kebelakang telinga dan penderita t idak dapat menunjukkan gigi yang sakit. Pada pemeriksaan ekstra oral tidak ada k elainan, sedangkan pada pemeriksaan intra oral ditemukan kavitas terlihat dalam dan tertutup sisa makanan, pulpa terbuka bisa j uga tidak, sondase (+), uji klor ethil (+), perkusi bisa (+/-). b. Pulpitis irre versibel kronis yaitu peradangan pulpa yang berlangsung lama. Gejala yang didapa t antaralain gigi sebelumnya pernah sakit, rasa sakit dapat hilang timbul secara spontan, nyeri tajam menyengat, bila ada rangsangan seperti; panas, dingin, asa m, manis, penderita masih bisa menunjukkan gigi yang sakit. Pada pemeriksaan eks tra oral tidak ada pembengkakan, sedangkan pada pemeriksaan intra oral ditemukan karies profunda bisa mencapai pulpa bisa tidak, sondase (+), perkusi (-). E. TERAPI 1. Terapi pulpitis reversible Menghilangkan rasa sakit Penambalan tetap dengan d iberi pelapis Ca (OH) atau pulp capping 1 minggu untukmembentuk sekunder dentin. 2. Terapi pulpitis irreversible dengan menghilangkan rasa sakit perawatan endod ontik disesuaikan dengan keadaan gigi, yaitu gigi apeks terbuka dan gigi apeks t ertutup. Pada dewasa muda dengan pulpitis ringan dilakukan pulpotomi (Ca(OH)2 da n pada pulpitis yang berlangsung lama dilakukan pulpotomi formoeresol menunggu a peksogenesis. Pada gigi dewasa dengan perawatan saluran akar dan dilanjutkan res torasi yang sesuai. F. DAFTAR PUSTAKA Persatuan Dokter Gigi Indonesia. 1999. Standar Pelayanan Medis Kedokteran Gigi Pengurus Besar Persatuan Dokter Gigi Indonesia, pp: 85-88 41
9. PERIONDOTITIS A. DEFINISI Periodontitis adalah peradangan atau infeksi pada jaringan penyangga gigi yaitu yang melibatkan gingival, ligament periodontal, sementum, dan tulang alveolar. Periodontitis dapat berkembang dari gingivitis (peradangan atau infek si pada gusi) yang tidak dirawat. Infeksi akan meluas dari gusi ke arah tulang d i bawah gigi sehingga menyebabkan kerusakan yang lebih luas pada jaringan period ontal. B. GAMBAR C. ETIOLOGI Periodontitis umumnya disebabkan oleh plak. Lapisan ini melekat pada permukaan gigi dan berwarna putih atau putih kekuningan. Plak yang menyebabkan gingivitis dan periodontitis adalah plak yang berada tepat di atas garis gusi. B akteri dan produknya dapat menyebar ke bawah gusi sehingga terjadi proses perada ngan dan terjadilah periodontitis Gambar plak dan karang gigi dapat menyebabkan periodontitis 42
D. PEMERIKSAAN Pada pemeriksaan mulut dan gigi, gusi tampak bengkak dan berwarna merah keunguan.Akan tampak endapan plak atau karang di dasar gigi disertai kant ong yang melebar di gusi. Dengan kedalaman kantong dalam gusi dengan suatu alat tipis dan dilakukan rontgen gigi untuk mengetahui jumlah tulang yang keropos. Se makin banyak tulang yang keropos, maka gigi akan lepas dan berubah posisinya. Gi gi depan seringkali menjadi miring ke luar. Pada pemeriksaan intra oral dapat di jumpai perkusi yang positif, dalam keadaan biasa, periodontitis tidak menimbulka n nyeri kecuali jika gigi sangat longgar sehingga ikut bergerak ketika mengunyah atau jika terbentuk abses (pengumpulan nanah/piore). Gejala-gejala dari periodo ntitis adalah perdarahan gusi, perubahan warna gusidan bau mulut. E. Terapi Pera watan periodontitis dapat dibagi menjadi 3 fase, yaitu: Fase I : fase terapi ini sial, merupakan fase dengan cara menghilangkan beberapa faktor etiologi yang mun gkin terjadi tanpa melakukan tindakan bedah periodontal atau melakukan perawatan restoratif dan prostetik. Fase II : fase terapi korektif, termasuk koreksi terh adap deformitas anatomikal seperti poket periodontal, kehilangan gigi dan dishar moni oklusi yang berkembang sebagai suatu hasil dari penyakit sebelumnya dan men jadi faktor predisposisi atau rekurensi dari penyakit periodontal. Fase III: fas e terapi pemeliharaan, dilakukan untuk mencegah terjadinya kekambuhan pada penya kit periodontal. Daftar pustaka Wijaya E. 2010. Pengaruh Periodontitis Terhadap Kesehatan Bayi ya ng Dilahirkan. Medan, Universitas Sumatera Utara. Skripsi. Orstavik D., Ford T.P . 2007. Apical Periodontitis: Microbial Infection and Host Responses.http://www. blackwellpublishing.com/content/BPL_Images/Cont ent_store/Sample_chapter/9781405 149761/9781405149761_4_001.pdf. (13 Nov 2011). 43
10. GINGGIVITIS A. DEFINISI Gingivitis merupakan penyakit periodontal stadium awal berupa peradangan pada gingiva, termasuk penyakit paling umum yang sering ditemukan pad a jaringan mulut. Karakteristik ginggiva yang sehat adalah warnanya merah muda, bagian tepi ginggiva tipis dan tidak bengkak, tidak ada eksudat, tidak mudah ber darah, dan konsistensi kenyal. Sedangkan pada gingivitis warnanya merah keunguan , bagian tepinya bengkak, ada eksudat, mudah berdarah, dan konsistensinya lunak B. GAMBAR Gambar 1. Ginggivitis (sebelum dan sesudah perawatan) Gambar 2. Tingkatan pada ginggivitis C. PATOGENESIS Gingivitis dapat disebabkan beberapa hal, diantaranya kebersihan mulut yang buruk, penumpukan karang gigi (kalkulus/tartar), dan efek samping dar i obatobatan tertentu yang diminum secara rutin. Sisa-sisa makanan yang tidak di bersihkan secara seksama menjadi tempat pertumbuhan bakteri. Dengan meningkatnya kandungan mineral dari air liur, plak akan mengeras menjadi 44
karang gigi (kalkulus). Karang gigi dapat terletak di leher gigi dan terlihat ol eh mata sebagai garis kekuningan atau kecoklatan yang keras dan tidak dapat dihi langkan hanya dengan menyikat gigi. Kalkulus juga dapat terbentuk di bagian dala m gusi (sakugusi/poket). Kalkulus adalah tempat pertumbuhan yang baik bagi bakte ri, dan dapat menyebabkan radang gusi sehingga gusi mudah berdarah. D. PEMERIKSAAN KLINIS Gusi yang mudah berdarah adalah salah satu tanda-tanda dar i radang gusi (gingivitis). Gingivitis biasanya ditandai dengan gusi bengkak, wa rnanya merah terang, dan mudah berdarah dengan sentuhan ringan. E. TERAPI Kondisi medis yang menyebabkan atau memperburuk gingivitis harus diata si. Kebersihan mulut yang buruk, caries serta adanya cavitas pada gigi akan menj adi predisposisi untuk terjadinya superinfeksi, nekrosis, rasa nyeri serta perda rahan pada gusi. Dengan sikat gigi yang lunak dan perlahan, anjuran kumurkumur d engan antiseptik yang mengandung klorheksidin 0,2% untuk mengendalikan plak dan mencegah infeksi mulut. Pembersihan karang gigi supraging giva dapat dilakukan bertahap. F. DAFTAR PUSATAKA Nirmaladewi A., Handajani J., Tandelilin R.T. 2008. Status Sa liva dan Gingivitis pada Penderita Gingivitis Setelah Kumur Epigalocate Techning allate (EGCG) dari Ekstrak The Hijau (Camellia sinensis). http://mot.farmasi.ugm .ac.id/files/79Nirmaladewi_saliva.pdf. (9 Nov 2011). Salmiah S. 2009. Gingivitis pada Anak. http://repository.usu.ac.id/bitstream/123456789/1183/1/09E01843.pdf. (9 Nov 2011). 45
11.ACUT NECROTIZING ULCERATIVE GINGGIVITIS A. DEFINISI Acute necrotizing ulcerative gingivitis (ANUG) atau necrotizing ulce rative gingivitis (NUG) adalah sub-klasifikasi dari penyakit nekrosis periodonta l. ANUG adalah penyakit infeksi akut pada ginggiva tanpa melibatkan jaringan per iodontium lain. Jika progresivitas penyakit semakin dalam hingga masuk ke jaring an periodontal, maka dimasukkan ke dalam sub-klasifikasi necrotizing ulcerative periodontitis (NUP). Acute Necrotizing Ulcerative Ginggivitis (ANUG) adalah kead aan dimana diperoleh lesi berbentuk seperti kawah (ulkus) pada bagian proksimal dengan daerah nekrosis yang luas, ditutupi / tidak ditutupi lapisan pseudomembra n berwarna putih keabu-abuan. B. GAMBAR C. ETIOLOGI Penyakit ini sangat besar kemungkinan dipengaruhi beberapa faktor et iologi sekunder seperti stress dan kecemasan. Dapat juga dipengaruhi faktor-fakt or lain seperti kelelahan, daya tahan tubuh yang menurun, kekurangan gizi, merok ok, infeksi bakteri, virus, kurang tidur, disamping dipengaruhi faktor lokal lai nnya. 46
D. PATOGENESIS Destruksi pada satu atau lebih dari papila interdental disertai d engan nekrosis, ulserasi. Destruksi ini terbatas pada margin gingiva. Pada acute necrotizing ulcerative gingivitis, jaringan gingiva tampak merah menyala dan be ngkak, disertai oleh jaringan nekrotik abu-abu kekuningan yang mudah berdarah. E. PEMERIKSAAN KLINIS Lesi yang mengalami inflamasi akut menambah serangan rasa sakit yang cepat, perdarahan dan sangat sensitif bila disentuh. Gingiva berkerat in, edematus dan epitelnya terkelupas. Mulut berbau, kerusakan kelenjar limpa, l esu dan perasaan terbakar. F. TERAPI Terapi ANUG dibagi menjadi dua fase. Fase akut dikelola dan diterapi d engan terapi antibiotik (penisilin atau eritromisin), pembersihan puing lokal, o ksigenasi agen (pemberian langsung 10% karbamid peroksida dalam gliserol anhidro us 4 kali sehari), dan analgetik. Fase pengobatan kedua mugnkin diperlukan apabi la fase akut penyakit menyababkan kerusakan morfologi yang ireversible. G. DAFTAR PUSTAKA Anonim. 2010. Gingivitis dan ANUG. http://www.kalbe.co.id/eng/ 220/gingivitisand-anug.html. (12 Nov 2011). Kurnia T.A. 2010. Perbedaan Prinsip AHGS dan ANUG. http://alumni.unair.ac.id/kumpulanfile/2052826652_abs.pdf. (12 Nov 2011 47
12. GLOSSITIS A. DEFINISI Glossitis adalah peradangan atau infeksi pada lidah. Hal ini menyeba bkan lidah membengkak dan perubahan warna. Seperti proyeksi Finger di permukaan lidah (papila) mungkin hilang, menyebabkan lidah untuk tampil halus. Glossitis b iasanya merupakan respon yang baik terhadap pengobatan jika penyebab peradangan akan dihapus. Gangguan tersebut mungkin tidak nyeri, atau dapat menyebabkan keti daknyamanan lidah dan mulut. Dalam beberapa kasus, glossitis dapat mengakibatkan pembengkakan lidah parah yang menghalangi jalan napas, sebuah darurat medis yan g membutuhkan perhatian segera B. GAMBAR Gambar 1. glositis C. ETIOLOGI Terdapat beberapa penyabab dari glossitis ini, bi sa lokal maupun sistemik. Bakteri dan infeksi virus dapat merupakan penyebab lok al dari glossitis. Trauma atau iritasi mekanis dari sesuatu yang terbakar, gigi atau peralatan gigi merupakan penyebab lokal yang lain. Iritasi lokal seperti da ri tembakau, alkohol dan makanan yang pedas ataupun makan yang berbumbu dapat ju ga menciptakan kondisi glossitis ini. Suatu reaksi alergi dari pasta gigi, obat kumur dan bahan bahan lain yang diletakkan di dalam mulut merupakan salah satu p enyebab lokal. 48
Glossitis sistemik merupakan hasil dari kelainan nutrisi, penyakit kulit dan inf eksi sistemik. Seseorang dengan kekurangan gizi atau malnutrisi juga dapat menye babkan glossitis ini terbentuk. Penyakit kulit seperti oral lichen planus, eryth ema multiforme, aphthous ulcers, dan pemphigus vulgaris juga bisa menyebabkan gl ossitis. Infeksi seperti syphilis and human immunodeficiency virus (HIV) kemungk inan memberikan tanda bahwa glossitis ini merupakan gejala yang pertama kali aka n muncul nantinya. Kadangkala penyebab dari glossitis ini adalah keturunan. D. P EMERIKSAAN Pemeriksaan oleh dokter gigi atau penyedia layanan kesehatan menunjukkan lidah bengkak (atau patch pembengkakan). Para nodul pada permukaan l idah (papila) mungkin tidak ada. Tes darah bisa mengkonfirmasi sistemik penyebab gangguan tersebut. E. TERAPI Tujuan pengobatan adalah untuk mengurangi peradang an. Perawatan biasanya tidak memerlukan rawat inap kecuali lidah bengkak sangat parah. Baik kebersihan mulut perlu, termasuk menyikat gigi menyeluruh setidaknya dua kali sehari, dan flossing sedikitnya setiap hari. Kortikosteroid seperti pr ednison dapat diberikan untuk mengurangi peradangan glossitis. Untuk kasus ringa n, aplikasi topikal (seperti berkumur prednison yang tidak ditelan) mungkin disa rankan untuk menghindari efek samping dari kortikosteroid ditelan atau disuntikk an. Antibiotik, obat antijamur, atau antimikroba lainnya mungkin diresepkan jika penyebab glossitis adalah infeksi. Anemia dan kekurangan gizi harus diperlakuka n, sering dengan perubahan pola makan atau suplemen lainnya. Hindari iritasi (se perti makanan panas atau pedas, alkohol, dan tembakau) untuk meminimalkan ketida knyamanan. DAFTAR PUSTAKA Zieve D., Juhn G., Eltz D.R. 2009. Glossitis. http://w ww.nlm.nih.gov/medlineplus/ency/article/001053.htm. (9 Nov 2011). 49
16. XEROSTOMIA A. Definisi Xerostomia adalah keadaan di mana mulut kering akibat pengurangan at au tiadanya aliran saliva. Xerostomia bukanlah suatu penyakit, tetapi merupakan gejala dari berbagai kondisi seperti perawatan yang diterima, efek samping dari radiasi di kepala dan leher, atau efek samping dari berbagai jenis obat. Dapat b erhubungan atau tidak berhubungan dengan penurunan fungsi kelenjar saliva. B. Gambar C. Etiologi 1. Gangguan pada kelenjar saliva 2. Keadaan fisiologis 3. Penggunaan obat-obatan 4. Usia 5. Terapi kanker D. Pemeriksaan Xerostomia menyebabkan mengeringnya selaput lendir, mukosa mulutmenjadi kering, mudah mengalami iritasi dan infeksi. Keadaan ini disebabkan olehkarena tidak adanya daya lubrikasi dan proteksi dari saliva. 50
Prosespengunyahan dan penelanan makanan sulit dilakukan khususnya makanan kering . Rasa pengecapan dan proses bicara juga akan terganggu. Kekeringan pada mulut m enyebabkan fungsi pembersih dari saliva berkurang, sehingga terjadi radangdari s elaput lendir yang disertai keluhan mulut terasa seperti terbakar. Selain itu, p ada penderita xerostomia fungsi bakteriostase dari saliva berkurang sehingga men yebabkan peningkatan proses karies gigi. E. Terapi Pada penderita xerostomia dicari penyebab utama terjadinya xerostomia. Terapi pertama adalah dengan mengendalikan faktor penyebab seperti obatobatan, gangguan sekresi saliva, dan gangguan organ terkait. F. Daftar pustaka Anggarini V.R. 2010. Hubungan Penggunaan Obat Antidepresan Terhadap Terjadinya Xerostomia pada Pasien Poli Psikiatri RSUD Dr. Ahmad Mochtar Bukittinggi. Medan, Universit as Sumatera Utara. Skripsi. Fox P.C. 2008. Xerostomia: Recognotion and Managemen t. http://www.adha.org/downloads/Acc0208Supplement.pdf.(13 Nov 2011). 51
Anda mungkin juga menyukai
- Panduan Esensial untuk Skoliosis dan Kesehatan KehamilanDari EverandPanduan Esensial untuk Skoliosis dan Kesehatan KehamilanPenilaian: 4.5 dari 5 bintang4.5/5 (4)
- Mikrobiologi Medis I: Patogen dan Mikrobioma ManusiaDari EverandMikrobiologi Medis I: Patogen dan Mikrobioma ManusiaPenilaian: 4 dari 5 bintang4/5 (11)
- Mikrobiologi Perubatan I: Patogen dan Mikrobiologi ManusiaDari EverandMikrobiologi Perubatan I: Patogen dan Mikrobiologi ManusiaPenilaian: 2.5 dari 5 bintang2.5/5 (2)
- Coronavirus Covid-19. Membela diri. Cara menghindari penularan. Bagaimana melindungi keluarga dan pekerjaan Anda. Diperbarui edisi keempat.Dari EverandCoronavirus Covid-19. Membela diri. Cara menghindari penularan. Bagaimana melindungi keluarga dan pekerjaan Anda. Diperbarui edisi keempat.Penilaian: 5 dari 5 bintang5/5 (2)
- Tugas6 Lp+askep (LabioPalatoschizis) Kelompok13Dokumen26 halamanTugas6 Lp+askep (LabioPalatoschizis) Kelompok13Dian Bardiansyah100% (1)
- LAPORAN PENDAHULUAN LABISCHISISDokumen23 halamanLAPORAN PENDAHULUAN LABISCHISISRefi IstashamaBelum ada peringkat
- Labiopalatoskisis dalamDokumen24 halamanLabiopalatoskisis dalamPinilihfaridatullazulfaBelum ada peringkat
- LABIOPALATOSKISISDokumen23 halamanLABIOPALATOSKISISDea MutiaraBelum ada peringkat
- LAPORAN PENDAHULUAN PerinaDokumen9 halamanLAPORAN PENDAHULUAN PerinaHamelnBelum ada peringkat
- LabiopalatognatoskizisDokumen20 halamanLabiopalatognatoskizisdeangamaBelum ada peringkat
- TI Labiopalatoskisis XanDokumen12 halamanTI Labiopalatoskisis Xan'Xtianto Adjie100% (3)
- Askep Bibir SumbingDokumen21 halamanAskep Bibir SumbingAnjas UpiBelum ada peringkat
- Labioskisis Dan PalatoskisisDokumen12 halamanLabioskisis Dan PalatoskisisMirna Adelia FrandalyaBelum ada peringkat
- Asuhan Keperawatan Pada Pasien LabiopalatoskizisDokumen14 halamanAsuhan Keperawatan Pada Pasien LabiopalatoskizisAnime KuBelum ada peringkat
- LABIO PALATOSKISISDokumen22 halamanLABIO PALATOSKISISImran AnculBelum ada peringkat
- Makalah Labio PalatoskisisDokumen22 halamanMakalah Labio PalatoskisisNhuss KadmaerubunBelum ada peringkat
- Askep LabiopalatoschizisDokumen46 halamanAskep LabiopalatoschizisNeneng Heni100% (2)
- LabiopalatoskisisDokumen11 halamanLabiopalatoskisisTrifena RahmadhaniBelum ada peringkat
- LabioskizizDokumen19 halamanLabioskizizYusron XDBelum ada peringkat
- LabiopalatoschizisDokumen14 halamanLabiopalatoschizisAyut DiaBelum ada peringkat
- LAPORAN PENDAHULUAN LabioDokumen12 halamanLAPORAN PENDAHULUAN LabioAnonymous 27K7Kg4Belum ada peringkat
- LP Labiopalatoskisis LindaDokumen11 halamanLP Labiopalatoskisis LindaLinda Nur halisyahBelum ada peringkat
- Labiopalatoschizis - DR Tri JokoDokumen22 halamanLabiopalatoschizis - DR Tri JokoBilly Gerson GoandysBelum ada peringkat
- ASUHAN KBDokumen14 halamanASUHAN KBOkta PrtyBelum ada peringkat
- Makalah Keperawatan Anak Labiopalatoskiziz NadilaDokumen21 halamanMakalah Keperawatan Anak Labiopalatoskiziz NadilaMeliza NingsihhBelum ada peringkat
- KMB Aqsho 5. LP Bibir SumbingDokumen14 halamanKMB Aqsho 5. LP Bibir SumbingAzizah FadhilahBelum ada peringkat
- Makalah LabioskizisDokumen8 halamanMakalah LabioskizisMusri PasaiBelum ada peringkat
- LABIOPALATOSKIZISDokumen6 halamanLABIOPALATOSKIZISEll ZeinBelum ada peringkat
- LabioSkizisDokumen46 halamanLabioSkizisshintaameliaBelum ada peringkat
- LabiopalatoskizisDokumen15 halamanLabiopalatoskizisFifi Jang Wooyoung AdzaBelum ada peringkat
- LABIOPALATOSKIZISDokumen32 halamanLABIOPALATOSKIZISYeni NuritasariBelum ada peringkat
- LP Labio PalatoDokumen13 halamanLP Labio PalatoPujiIndahBelum ada peringkat
- Tutorial 2 Skenario 1 Kelompok 6Dokumen18 halamanTutorial 2 Skenario 1 Kelompok 6AMELIA TRIYUNIARBelum ada peringkat
- Makalah LabiopalatoskisisDokumen14 halamanMakalah Labiopalatoskisisadelia100% (1)
- ASUHAN LABIOPALATOSKIZISDokumen26 halamanASUHAN LABIOPALATOSKIZISHasanah Eka100% (1)
- Pemicu 1 Blok 17 2011Dokumen13 halamanPemicu 1 Blok 17 2011Deasy FaraditaBelum ada peringkat
- LP Labioschizis HasanuddinDokumen25 halamanLP Labioschizis Hasanuddinibsmata27Belum ada peringkat
- CLP KasusDokumen25 halamanCLP KasusmasyfuqBelum ada peringkat
- LP Labio PalatoshizisDokumen16 halamanLP Labio PalatoshizisancoursBelum ada peringkat
- Asuhan Kelainan BawaanDokumen18 halamanAsuhan Kelainan Bawaanpipit diansariBelum ada peringkat
- Asuhan Kebidanan Bayi Baru LahirLabioskizis Dan PalatoskizisDokumen8 halamanAsuhan Kebidanan Bayi Baru LahirLabioskizis Dan PalatoskizisRiska Pinastika SeptiabaraBelum ada peringkat
- Management of Cleft Lip and PalateDokumen19 halamanManagement of Cleft Lip and Palate19-2 W. RIFQA NURFAIDAHBelum ada peringkat
- LABIOSKISISDokumen22 halamanLABIOSKISISngustiBelum ada peringkat
- Kelompok 3Dokumen28 halamanKelompok 3Indah JayantiBelum ada peringkat
- LABIOPALATOSISIS FixDokumen14 halamanLABIOPALATOSISIS FixTita LelaBelum ada peringkat
- La BioDokumen21 halamanLa BioNs WhaeBelum ada peringkat
- Askep LabiopalatoschizisDokumen22 halamanAskep LabiopalatoschizisDwi setiawanBelum ada peringkat
- LabioPalatoSkisisDokumen8 halamanLabioPalatoSkisisuliBelum ada peringkat
- LABIOPALATOSKIZISDokumen18 halamanLABIOPALATOSKIZISindah anggrianiBelum ada peringkat
- Masalah Anestesi Pada Operasi Labioskisis Dan PalatoskisisDokumen17 halamanMasalah Anestesi Pada Operasi Labioskisis Dan Palatoskisisade2409Belum ada peringkat
- Askep LabiopalatoskizisDokumen14 halamanAskep LabiopalatoskizisTeuku MaulidinBelum ada peringkat
- ASKEP Bibir SumbingDokumen18 halamanASKEP Bibir SumbingAndhika PutraBelum ada peringkat
- LABIOSKIZISDokumen11 halamanLABIOSKIZISNoorcahya Amalia YusufBelum ada peringkat
- TUGAS 12 - Brigita - C2114201051 - 5BDokumen5 halamanTUGAS 12 - Brigita - C2114201051 - 5BAndre B.MBelum ada peringkat
- Referat PlastikDokumen35 halamanReferat PlastikinesBelum ada peringkat
- LP KEMUNING BAWAH KASUS LABIAPALATOSKIZIS - Intan Fauziah Dwi Lestari - 41201095000044Dokumen22 halamanLP KEMUNING BAWAH KASUS LABIAPALATOSKIZIS - Intan Fauziah Dwi Lestari - 41201095000044intan deaBelum ada peringkat
- ANATOMI DAN FISIOLOGI MULUT DAN GELIGIDokumen24 halamanANATOMI DAN FISIOLOGI MULUT DAN GELIGInikenBelum ada peringkat
- CSS - Labioskisis Kel 1Dokumen26 halamanCSS - Labioskisis Kel 1Aisyah CahBelum ada peringkat
- Kelompok AnaDokumen12 halamanKelompok AnaArifatur RatnaBelum ada peringkat
- CLP PendahuluanDokumen28 halamanCLP PendahuluanFairuz smdBelum ada peringkat
- SMART PENELITIANDokumen3 halamanSMART PENELITIANMuhamad Amar'sBelum ada peringkat
- Lembar Penilai Osca Uro-2Dokumen2 halamanLembar Penilai Osca Uro-2Muhamad Amar'sBelum ada peringkat
- AaaDokumen2 halamanAaaMuhamad Amar'sBelum ada peringkat
- Urologi 20 Oktober, 2018Dokumen2 halamanUrologi 20 Oktober, 2018Muhamad Amar'sBelum ada peringkat
- Pasien Luka Tajam LeherDokumen18 halamanPasien Luka Tajam LeherMuhamad Amar'sBelum ada peringkat
- Saman Hemicolectomy (S) EditDokumen13 halamanSaman Hemicolectomy (S) EditMuhamad Amar'sBelum ada peringkat
- FDH HasilDokumen38 halamanFDH HasilMuhamad Amar'sBelum ada peringkat
- Kolik Abdomen Ec CholelithiasisDokumen13 halamanKolik Abdomen Ec CholelithiasisMuhamad Amar's100% (1)
- AssalamualaikumDokumen11 halamanAssalamualaikumMuhamad Amar'sBelum ada peringkat
- Weekly Jumatan B Anak 29-4Dokumen4 halamanWeekly Jumatan B Anak 29-4Muhamad Amar'sBelum ada peringkat
- AssalamualaikumDokumen11 halamanAssalamualaikumMuhamad Amar'sBelum ada peringkat
- BS 22.12Dokumen2 halamanBS 22.12Muhamad Amar'sBelum ada peringkat
- Sabtuan Uro 210619 (12.45)Dokumen5 halamanSabtuan Uro 210619 (12.45)Muhamad Amar'sBelum ada peringkat
- Skills Lab bLOK 4.2 PDFDokumen53 halamanSkills Lab bLOK 4.2 PDFMuhamad Amar'sBelum ada peringkat
- Wa0090Dokumen56 halamanWa0090Muhamad Amar'sBelum ada peringkat
- AssalamualaikumDokumen2 halamanAssalamualaikumMuhamad Amar'sBelum ada peringkat
- Sabtuan Diges BaruuuuDokumen7 halamanSabtuan Diges BaruuuuMuhamad Amar'sBelum ada peringkat
- Epidural Dan Subdural Hematom PDFDokumen15 halamanEpidural Dan Subdural Hematom PDFFinny BoekorsjomBelum ada peringkat
- HUB KB Dan MeningiomaDokumen17 halamanHUB KB Dan MeningiomaMuhamad Amar's100% (1)
- AssalamualaikumDokumen2 halamanAssalamualaikumMuhamad Amar'sBelum ada peringkat
- Daftar OperasiDokumen1 halamanDaftar OperasiMuhamad Amar'sBelum ada peringkat
- Seorang Laki (Autosaved) 2Dokumen1 halamanSeorang Laki (Autosaved) 2Muhamad Amar'sBelum ada peringkat
- Seorang LakiDokumen2 halamanSeorang LakiMuhamad Amar'sBelum ada peringkat
- 3DDokumen13 halaman3DMuhamad Amar'sBelum ada peringkat
- Review Jurnal 1Dokumen4 halamanReview Jurnal 1Muhamad Amar'sBelum ada peringkat
- Terapi CairanDokumen34 halamanTerapi CairanMuhamad Amar'sBelum ada peringkat
- Tumor MediastinumDokumen27 halamanTumor MediastinumMuhamad Amar'sBelum ada peringkat
- Kasus Kecil Dr. SuradiDokumen17 halamanKasus Kecil Dr. SuradiMuhamad Amar'sBelum ada peringkat
- Kasus Kecil Dr. ArifinDokumen18 halamanKasus Kecil Dr. ArifinMuhamad Amar'sBelum ada peringkat
- Kasus Kecil Dr. SugiartoDokumen18 halamanKasus Kecil Dr. SugiartoMuhamad Amar'sBelum ada peringkat