Discharge Planning
Diunggah oleh
Kiki Dwilestari0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
116 tayangan8 halamanDischarge planning adalah proses merencanakan kepulangan pasien dari rumah sakit dengan memberikan instruksi mengenai perawatan diri, obat-obatan, kontrol berikutnya, dan sumber daya lain untuk menjamin kelangsungan perawatan. Tujuannya adalah meningkatkan kontinuitas perawatan pasca keluar dari rumah sakit.
Deskripsi Asli:
uyu
Judul Asli
Discharge Planning
Hak Cipta
© © All Rights Reserved
Format Tersedia
DOCX, PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniDischarge planning adalah proses merencanakan kepulangan pasien dari rumah sakit dengan memberikan instruksi mengenai perawatan diri, obat-obatan, kontrol berikutnya, dan sumber daya lain untuk menjamin kelangsungan perawatan. Tujuannya adalah meningkatkan kontinuitas perawatan pasca keluar dari rumah sakit.
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
116 tayangan8 halamanDischarge Planning
Diunggah oleh
Kiki DwilestariDischarge planning adalah proses merencanakan kepulangan pasien dari rumah sakit dengan memberikan instruksi mengenai perawatan diri, obat-obatan, kontrol berikutnya, dan sumber daya lain untuk menjamin kelangsungan perawatan. Tujuannya adalah meningkatkan kontinuitas perawatan pasca keluar dari rumah sakit.
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 8
DISCHARGE PLANNING
1. Pengertian Discharge Planning
Discharge planning adalah proses sistematis yang diberikan kepada
pasien ketika akan meninggalkan tempat pelayanan kesehatan, baik pulang
kerumah maupun akan melakukan perawatan dirumah sakit lain (Taylor).
Kozier (2004) mendefinisikan discharge planning sebagai proses
mempersiapkan pasien untuk meninggalkan satu unit pelayanan kepada unit
yang lain didalam atau diluar suatu agen pelayanan kesehatan umum.
Jackson (1994) menyatakan bahwa discharge planning merupakan
proses mengidentifikasi kebutuhan pasien dan perencanaannya dituliskan
untuk memfasilitasi keberlanjutan suatu pelayanan kesehatan dari suatu
lingkungan yang lain.
Jadi, dapat disimpulkan bahwa discharge planning adalah komponen
sistem perawatan berkelanjutan sebagai perencanaan kepulangan pasien dan
memberikan informasi kepada pasien dan keluarganya yang dituliskan
untuk meninggalkan satu unit pelayanan kepada unit yang lain didalam atau
diluar suatu agen pelayanan kesehatan umum, sehingga pasien dan
keluarganya mengetahui tentang hal-hal yang perlu dihindari dan dilakukan
sehubunagan dengan kondisi penyakitnya.
2. Tujuan Discharge Planning
Tujuan utama adalah membantu klien dan keluarga untuk mencapai
tingkat kesehatan yang optimal. Discharge planning yang efektif juga
menjamin perawatan yang berkelanjutan di saat keadaan yang penuh dengan
stress. Menurut Naylor (1990), tujuan discharge planning adalah
meningkatkan kontinuitas perawatan, meningkatkan kualitas perawatan dan
memaksimalkan manfaat sumber pelayanan kesehatan. Discharge Planning
dapat mengurangi hari rawatan pasien, mencegah kekambuhan,
meningkatkan perkembangan kondisi kesehatan pasien dan menurunkan
beban perawatan pada keluarga dapat dilakukan melalui Discharge
Planning. Discharge planning ini menempatkan perawat pada posisi yang
penting dalam proses pengobatan pasien dan dalam team discharge planner
rumah sakit, pengetahuan dan kemampuan perawat dalam proses keperawatan
dapat memberikan kontinuitas perawatan melalui proses discharge planning
Menurut Mamon et al (1992), pemberian discharge planning dapat
meningkatkan kemajuan pasien, membantu pasien untuk mencapai kualitas
hidup optimum sebelum dipulangkan. Beberapa penelitian bahkan
menyatakan bahwa discharge planning memberikan efek yang penting dalam
menurunkan komplikasi penyakit, pencegahan kekambuhan dan menurunkan
angka mortalitas dan morbiditas (Leimnetzer et al,1993: Hester, 1996).
Seorang Discharge Planners bertugas membuat rencana,
mengkoordinasikan dan memonitor dan memberikan tindakan dan proses
kelanjutan perawatan (Powell,1996).
Perawat dianggap sebagai seseorang yang memiliki kompetensi lebih
danpunya keahlian dalam melakukan pengkajian secara akurat, mengelola
dan memiliki komunikasi yang baik dan menyadari setiap kondisi dalam
masyarakat. (Harper, 1998 ).
3. Manfaat Discharge Planning
a. Bagi Pasien :
1) Dapat memenuhi kebutuhan pasien.
2) Merasakan bahwa dirinya adalah bagian dari proses perawatan
sebagai bagian yang aktif dan bukan objek yang tidak berdaya.
3) Menyadari haknya untuk dipenuhi segala kebutuhannya.
4) Merasa nyaman untuk kelanjutan perawatannya dan memperoleh
support sebelum timbulnya masalah.
5) Dapat memilih prosedur perawatannya.
6) Mengerti apa yang terjadi pada dirinya dan mengetahui siapa yang
dapat dihubunginya.
7) Menurunkan jumlah kekambuhan, penurunan kembali di rumah sakit,
dan kunjungan ke ruangan kedaruratan yang tidak perlu kecuali untuk
beberapa diagnose.
8) Membantu klien untuk memahami kebutuhan setelah perawatan dan
biaya pengobatan.
b. Bagi Perawat :
1) Merasakan bahwa keahliannya di terima dan dapat di gunakan.
2) Menerima informasi kunci setiap waktu.
3) Memahami perannya dalam sistem.
4) Dapat mengembangkan ketrampilan dalam prosedur baru.
5) Memiliki kesempatan untuk bekerja dalam setting yang berbeda dan
cara yang berbeda.
6) Bekerja dalam suatu sistem dengan efektif.
7) Sebagai bahan pendokumentasian dalam keperawatan.
4. Prinsip Discharge Planning
a. Kordinasi (saling berhubungan).
b. Interdisiplin (saling menjaga, disiplin ilmu,keterampilan sesuai standar
keperawatan).
c. Pengenalan secara dini mungkin (penjelasan tentang apa yang kita
informasi).
d. Perencanaan secara hati-hati.
e. Melibatkan klien dan keluarga dalam memberikan perawatan.
Karakteristik indikasi kebutuhan discharge planning
a. Kurang pengetahuan tentang pengobatan.
b. Isolasi sosial.
c. Diagnosa baru penyakit kronik.
d. Operasi besar.
e. Perpanjangan operasi besar.
f. Orang labil.
g. Penatalaksanaan dirumah secara kompleks.
h. Kesulitan finansial.
i. Ketidakmampuan menggunakan sumber rujukan /fasilitas pelayanan
kesehatan dan Penyakit terminal.
Prioritas klien yang mendapatkan discharge planning
a. Umur diatas 70 tahun
b. Maltipe diagnosis
c. Resiko kematian yang tinggi
d. Terbatas mobilitas fisik
e. Keterbatasan merawat diri sendiri
f. Penurunan status kognisi/kognitif
g. Resiko terjadi cedera
h. Tunawisma
i. Fakir miskin
j. Penyakit kronis
k. Pasien diagnosis baru
l. Penyalahgunaan zat
m. Sering keluar masuk emergency
5. Komponen Discharge Planning
1) Jadwal kontrol dan menjelaskan pentingnya melakukan kontrol.
2) Perawatan di rumah
3) Meliputi pemberian pengajaran atau pendidikan kesehatan (health
education) mengenai : diet, mobilisasi, waktu kontrol dan tempat
kontrol. Pemberian pembelajaran disesuaikan dengan
tingkat pemahaman pasien dan keluarga. mengenai perawatan selama
pasien di rumah nanti.
4) Obat-obatan yang masih diminum dan jumlahnya
Pada pasien yang akan pulang dijelaskan obat-obatan yang masih
diminum, dosis, cara pemberian, dan waktu yang tepat minum obat.
5) Obat-obatan yang dihentikan
Meskipun ada obat-obatan yang tidak diminum lagi oleh pasien, obat-
obatan tersebut tetap dibawakan ke pasien.
6) Hasil pemeriksaan
Hasil pemeriksaan luar sebelum MRS dan hasil pemeriksaan selama MRS
dibawakan ke pasien waktu pulang
7) Surat-surat seperti : surat keterangan sakit, surat kontrol dan lain-lain.
6. Tahap-tahap Discharge Planning
1. Pengkajian
Pengkajian mencakup pengumpulan dan pengorganisasian data
tentang klien. Ketika melakukan pengkajian kepada klien, keluarga
merupakan bagian dari unit perawatan. Klien dan keluarga harus aktif
dilibatkan dalam proses discharge agar transisi dari rumah sakit ke rumah
dapat efektif. Elemen penting dari pengkajian discharge planning adalah :
a. Data kesehatan
b. Data pribadi
c. Pemberi perawatan
d. Lingkungan
e. Keuangan dan pelayanan yang dapat mendukung
2. Diagnosa
Diagnosa keperawatan didasarkan pada pengkajian discharge
planning, dikembangkan untuk mengetahui kebutuhan klien dan keluarga.
Keluarga sebagai unit perawatan memberi dampak terhadap anggota
keluarga yang membutuhkan perawatan. Keluarga penting untuk
menentukan apakah masalah tersebut aktual atau potensial.
3. Perencanaaan : Hasil yang diharapkan
Menurut Luverne & Barbara (1988), perencanaan pemulangan
pasien membutuhkan identifikasi kebutuhan spesifik klien. Kelompok
perawat berfokus pada kebutuhan rencana pengajaran yang baik untuk
persiapan pulang klien, yang disingkat dengan METHOD, yaitu:
1. Medication (obat)
Pasien sebaiknya mengetahui obat yang harus dilanjutkan setelah
pulang.
2. Environment (Lingkungan)
Lingkungan tempat klien akan pulang dari rumah sakit sebaiknya
aman. Pasien juga sebaiknya memiliki fasilitas pelayanan yang
dibutuhkan untuk kontinuitas perawatannya.
3. Treatrment (pengobatan)
Perawat harus memastikan bahwa pengobatan dapat berlanjut setelah
klien pulang, yang dilakukan oleh klien atau anggota keluarga. Jika hal
ini tidak memungkinkan, perencanaan harus dibuat sehingga seseorang
dapat berkunjung ke rumah untuk memberikan keterampilan
perawatan.
4. Health Teaching (Pengajaran Kesehatan)
Klien yang akan pulang sebaiknya diberitahu bagaimana
mempertahankan kesehatan. Termasuk tanda dan gejala yang
mengindikasikan kebutuhan pearwatan kesehatan tambahan.
5. Outpatient referral
Klien sebaiknya mengenal pelayanan dari rumah sakit atau agen
komunitas lain yang dapat meningkatan perawatan yang kontinu.
6. Diet
Klien sebaiknya diberitahu tentang pembatasan pada dietnya. Ia
sebaiknya mampu memilih diet yang sesuai untuk dirinya.
4. Implementasi
Implementasi adalah pelaksanaan rencana pengajaran dan referral.
Seluruh pengajaran yang diberikan harus didokumentasikan pada catatan
perawat dan ringkasan pulang (Discharge summary). Instruksi tertulis
diberikan kepada klien. Demonstrasi ulang menjadi harus memuaskan.
Klien dan pemberi perawatan harus memiliki keterbukaan dan
melakukannya dengan alat yang akan digunakan di rumah.
Penyerahan homecare dibuat sebelum klien pulang. Informasi
tentang klien dan perawatannya diberikan kepada agen tersebut. Seperti
informasi tentang jenis pembedahan, pengobatan (termasuk kebutuhan
terapi cairan IV di rumah), status fisik dan mental klien, faktor sosial yang
penting (misalnya kurangnya pemberi perawatan, atau tidak ada pemberi
perawatan) dan kebutuhan yang diharapkan oleh klien. Transportasi harus
tersedia pada saat ini.
5. Evaluasi
Evaluasi terhadap discharge planning adalah penting dalam
membuat kerja proses discharge planning. Perencanaan dan penyerahan
harus diteliti dengan cermat untuk menjamin kualitas dan pelayanan yang
sesuai. Evaluasi berjalan terus-menerus dan membutuhkan revisi dan juga
perubahan.
Evaluasi lanjut dari proses pemulangan biasanya dilakukan
seminggu setelah klien berada di rumah. Ini dapat dilakukan melalui
telepon, kuisioner atau kunjungan rumah (homevisit). Keberhasilan
program rencana pemulangan tergantung pada enam variabel :
a. Derajat penyakit
b. Hasil yang diharapkan dari perawatan
c. Durasi perawatan yang dibutuhkan
d. Jenis-jenis pelayanan yang diperlukan
e. Komplikasi tambahan
f. Ketersediaan sumber-sumber
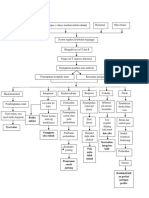
7. Alur atau Mekanisme Discharge Planning
Anda mungkin juga menyukai
- Pengkajian Nadi ApikalDokumen4 halamanPengkajian Nadi ApikalAleena BanjarmasinBelum ada peringkat
- Fisioterapi DadaDokumen4 halamanFisioterapi DadaRachmadansyahBelum ada peringkat
- Kti KKP (Mep)Dokumen80 halamanKti KKP (Mep)Sadly SadikinBelum ada peringkat
- Tindakan Pencegahan Primer, Sekunder Tersier Klien DenganDokumen19 halamanTindakan Pencegahan Primer, Sekunder Tersier Klien Denganbeny bunga0% (1)
- Komunikasi Dalam Keperawatan AnakDokumen17 halamanKomunikasi Dalam Keperawatan AnakCara Cepat Kaya0% (1)
- Asuhan Keperawatan Pasien Dengan Mitral StenosisDokumen16 halamanAsuhan Keperawatan Pasien Dengan Mitral StenosisErik RockmanBelum ada peringkat
- Pengkajian Fokus Berdasarkan Tahap Perkembangan KeluargaDokumen5 halamanPengkajian Fokus Berdasarkan Tahap Perkembangan KeluargaLinda 'ntuw' ChayankpapaslaluwwBelum ada peringkat
- Kel 4 Evidence Based PracticeDokumen18 halamanKel 4 Evidence Based PracticeApril Lili NingsihBelum ada peringkat
- BAB I Kep Kom MateriDokumen30 halamanBAB I Kep Kom MateriHanna LuthfianiBelum ada peringkat
- HIPNOTIS LIMA JARIDokumen13 halamanHIPNOTIS LIMA JARIAsri Nurul MamluatyBelum ada peringkat
- Konseling HivDokumen51 halamanKonseling HivHartina RolobessyBelum ada peringkat
- Sap Terapi Pengganti Nikotin Kel.1 - Zia RNDokumen6 halamanSap Terapi Pengganti Nikotin Kel.1 - Zia RNZia Rohmatunnazilah0% (1)
- Konsep Keperawatan Kritis HolistikDokumen13 halamanKonsep Keperawatan Kritis HolistikEzy RizkiBelum ada peringkat
- Laporan Pendahuluan Intranatal CareDokumen24 halamanLaporan Pendahuluan Intranatal CareSinthya Aulia ArzaqBelum ada peringkat
- APB MaternitasDokumen44 halamanAPB MaternitasHipo Jr.Belum ada peringkat
- Latihan Soal BatuDokumen17 halamanLatihan Soal Batumahreen chBelum ada peringkat
- Laporan Pendahuluan Dan Askep (3S)Dokumen30 halamanLaporan Pendahuluan Dan Askep (3S)nur hasanahBelum ada peringkat
- KONTRAK KLINIK CA CERVIXDokumen4 halamanKONTRAK KLINIK CA CERVIXDewiSusilowatiBelum ada peringkat
- Rencana Kegiatan Mingguan Ruang 5Dokumen4 halamanRencana Kegiatan Mingguan Ruang 5Eka Fitri CahyaniBelum ada peringkat
- Askep BPH LengkapDokumen14 halamanAskep BPH LengkapAlma Nur AinaaBelum ada peringkat
- DOPS Oral HygieneDokumen3 halamanDOPS Oral HygieneaimahBelum ada peringkat
- Leaflet GeDokumen2 halamanLeaflet GeGon MugiBelum ada peringkat
- Dx.1 Defisiensi PengetahuanDokumen4 halamanDx.1 Defisiensi PengetahuanMifta Hussa'adahBelum ada peringkat
- SAP GASTROENTERITISDokumen6 halamanSAP GASTROENTERITISDyah AmartiwiBelum ada peringkat
- Satuan Acara Penyuluhan MAAGDokumen7 halamanSatuan Acara Penyuluhan MAAG'rama BanGzie'Belum ada peringkat
- DOKUMENDokumen5 halamanDOKUMENnurwahyutiBelum ada peringkat
- Laporan Pendidikan KesehatanDokumen2 halamanLaporan Pendidikan KesehatanMega100% (1)
- Bowel Care untuk Pasien PaliatifDokumen13 halamanBowel Care untuk Pasien PaliatifNabila FarahBelum ada peringkat
- Sap DementiaDokumen6 halamanSap DementiaRista SulistianiiBelum ada peringkat
- Model Konsep Adaptasi StressDokumen43 halamanModel Konsep Adaptasi StressNanang Ilham Setyaji100% (1)
- Community As PartnerDokumen11 halamanCommunity As Partneroto gantengBelum ada peringkat
- EBP Dan SOP Cincau Hijau (Tumor Otak)Dokumen3 halamanEBP Dan SOP Cincau Hijau (Tumor Otak)Fathulhusni SyofyanBelum ada peringkat
- SOP IV PersetDokumen2 halamanSOP IV Persetnia pratamiBelum ada peringkat
- Leaflet KeputihanDokumen2 halamanLeaflet Keputihantri tahayu adhaningrumBelum ada peringkat
- Konsep BerubahDokumen42 halamanKonsep BerubahRokhimatul InayahBelum ada peringkat
- Analisa Data LANSIADokumen3 halamanAnalisa Data LANSIAarnyBelum ada peringkat
- Kelompok 4 Kep Hiv 4a3 RegDokumen18 halamanKelompok 4 Kep Hiv 4a3 RegNeta Ismilania100% (1)
- PCCDokumen36 halamanPCCSupriyati Rahayu100% (1)
- JUDULDokumen6 halamanJUDULSusy SusiatinBelum ada peringkat
- Encephalitis Kelompok 2Dokumen22 halamanEncephalitis Kelompok 2Muhammad Arfan SBelum ada peringkat
- Pengkajian Fisik AbdomenDokumen6 halamanPengkajian Fisik AbdomenDinda NoviarmachdaBelum ada peringkat
- Permasalhan Emosi, Sosial An Psikologis Pada Pasien Dan Keluarga Dalam Perawatan PaliatifDokumen11 halamanPermasalhan Emosi, Sosial An Psikologis Pada Pasien Dan Keluarga Dalam Perawatan PaliatifRini RahimBelum ada peringkat
- Makalah Post Partum Hiv AidsDokumen37 halamanMakalah Post Partum Hiv Aidsnancycia100% (1)
- Pengkajian PerkemihanDokumen39 halamanPengkajian PerkemihanDodik's NihBelum ada peringkat
- Pre-Planning Senam HipertensiDokumen5 halamanPre-Planning Senam Hipertensizulkifli syamBelum ada peringkat
- PEMERIKSAAN FISIK UROGENITALDokumen10 halamanPEMERIKSAAN FISIK UROGENITALDeti GusvenaBelum ada peringkat
- 7a. Penghitungan TenagaDokumen91 halaman7a. Penghitungan TenagaNurlita arianiBelum ada peringkat
- Intervensi Keperawatan KeluargaDokumen25 halamanIntervensi Keperawatan KeluargaDeby FitriBelum ada peringkat
- Brosur Ispa Raudatul JannahDokumen3 halamanBrosur Ispa Raudatul Jannahraudatul jannahBelum ada peringkat
- Nutrisi KemoterapiDokumen15 halamanNutrisi KemoterapiRischa Desy PratiwiBelum ada peringkat
- Jurnal Pernafasan KMB IDokumen7 halamanJurnal Pernafasan KMB IAgustaBelum ada peringkat
- VISI2025Dokumen13 halamanVISI2025febrianti siskaBelum ada peringkat
- SKIZOFRENIADokumen25 halamanSKIZOFRENIArifqiBelum ada peringkat
- PERAWAT KRITISDokumen27 halamanPERAWAT KRITISAgi Alfiyanti100% (2)
- Anus imperforate dan penanganannyaDokumen2 halamanAnus imperforate dan penanganannyaFerry Manalu Jr.100% (4)
- Laporan Pendahuluan STT Soft Tissue TumoDokumen20 halamanLaporan Pendahuluan STT Soft Tissue TumoNaveriana NitsaBelum ada peringkat
- DISCHARGE PLANNINGDokumen10 halamanDISCHARGE PLANNINGuolisBelum ada peringkat
- Discharge PlanningDokumen12 halamanDischarge PlanningReza Syahbandi Jasma WijayaBelum ada peringkat
- Pedoman Kriteria Discharge PlanningDokumen5 halamanPedoman Kriteria Discharge PlanningIin YohanaBelum ada peringkat
- Manfaat Discart Planning Untuk Keberlanjutan Perawatan PasienDokumen10 halamanManfaat Discart Planning Untuk Keberlanjutan Perawatan PasienYesi YudesmiBelum ada peringkat
- Buku Panduan Profesi Managemen 12 6 2012 OkDokumen127 halamanBuku Panduan Profesi Managemen 12 6 2012 OkPrio Sapta AziBelum ada peringkat
- LP SC Ruang Pili ObgDokumen32 halamanLP SC Ruang Pili ObgKiki DwilestariBelum ada peringkat
- Contoh Surat Penawaran Produk MakananDokumen6 halamanContoh Surat Penawaran Produk MakananKiki Dwilestari100% (1)
- JUDULDokumen30 halamanJUDULMuhammad HariyadiBelum ada peringkat
- LP STEMI+ TROMBOLITIK FixDokumen30 halamanLP STEMI+ TROMBOLITIK FixKiki DwilestariBelum ada peringkat
- Konsul Desiminasi Awal Fixxx G2gDokumen104 halamanKonsul Desiminasi Awal Fixxx G2gKiki DwilestariBelum ada peringkat
- Portofollio LovellaDokumen4 halamanPortofollio LovellaHuda HudBelum ada peringkat
- DESIMINASI AKHIR Revisian RudiDokumen126 halamanDESIMINASI AKHIR Revisian RudiKiki DwilestariBelum ada peringkat
- Jadwal RevisiDokumen3 halamanJadwal RevisiKiki DwilestariBelum ada peringkat
- RKM (Sle)Dokumen5 halamanRKM (Sle)Kiki DwilestariBelum ada peringkat
- Implementasi 1-1Dokumen1 halamanImplementasi 1-1Aan Dwi MasrurohBelum ada peringkat
- Format Lap. Praktikum KwuDokumen19 halamanFormat Lap. Praktikum KwuKiki DwilestariBelum ada peringkat
- MAKALAH Askep Hiv BumilDokumen23 halamanMAKALAH Askep Hiv BumilAlvia SalehBelum ada peringkat
- Polip PDFDokumen12 halamanPolip PDFKiki DwilestariBelum ada peringkat
- Bab IDokumen13 halamanBab IAstrinalia SantosaBelum ada peringkat
- Laporan Pendahuluan Ibu Hamil Dengan HivDokumen33 halamanLaporan Pendahuluan Ibu Hamil Dengan Hiveka pandeBelum ada peringkat
- LP (Sle)Dokumen24 halamanLP (Sle)Kiki DwilestariBelum ada peringkat
- Kelompok 13 - KIKI & YEGADokumen41 halamanKelompok 13 - KIKI & YEGAKiki DwilestariBelum ada peringkat
- Pathway SLEDokumen1 halamanPathway SLEKiki DwilestariBelum ada peringkat
- BBLR LAPORANDokumen27 halamanBBLR LAPORANKiki DwilestariBelum ada peringkat
- RKM (Sle)Dokumen5 halamanRKM (Sle)Kiki DwilestariBelum ada peringkat
- LP (Sle)Dokumen24 halamanLP (Sle)Kiki DwilestariBelum ada peringkat
- Kelompok 13 - KIKI & YEGADokumen41 halamanKelompok 13 - KIKI & YEGAKiki DwilestariBelum ada peringkat
- Rencana Kegiatan Mingguan r12 Hcu (Momo Titip)Dokumen5 halamanRencana Kegiatan Mingguan r12 Hcu (Momo Titip)Kiki DwilestariBelum ada peringkat
- Tavb + TPMDokumen22 halamanTavb + TPMKiki DwilestariBelum ada peringkat
- Bahasa Jawa: Kriteria Ketuntasan MinimalDokumen17 halamanBahasa Jawa: Kriteria Ketuntasan MinimalKiki DwilestariBelum ada peringkat
- 19 GabungDokumen29 halaman19 GabungKiki DwilestariBelum ada peringkat
- Sap PJK KonsulDokumen18 halamanSap PJK KonsulKiki DwilestariBelum ada peringkat
- Sap PJK KonsulDokumen18 halamanSap PJK KonsulKiki DwilestariBelum ada peringkat