Standar Terapi Paru
Diunggah oleh
ArdhiHak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Standar Terapi Paru
Diunggah oleh
ArdhiHak Cipta:
Format Tersedia
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang
TUBERKULOSIS PARU
1 Nama penyakit/ diagnosis Tuberkulosis paru No. ICD-10 : A15, A 16, B 90.9 Adalah penyakit infeksi di paru yang bersifat kronik dan menular, disebabkan oleh Mycobacterium tuberculosis 2 Kriteria diagnosis Gejala klinis yang dianggap (+): 1. Gejala respiratorik Batuk ringan (dengan atau sampai berat 2-3 minggu Batuk darah Sesak nafas Nyeri dada
tanpa
dahak)
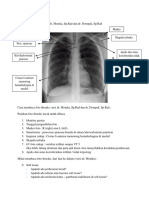
2. Gejala sistemik Demam terutama sore/malam hari Gejala sistemik lainnya: malaise, keringat malam, anoreksia, berat badan menurun Pemeriksaan jasmani : Bervariasi, tergantung luas kelainan struktur paru Pada awal penyakit umumnya tidak (atau sulit sekali) menemukan kelainan Dapat ditemukan : o Suara nafas bronkial, amforik, atau suara nafas melemah o Ronki basah o Kelainan diatas, terutama di lapangan atas paru o Tanda-tanda penarikan paru, diafragma, trakea dan mediastinum Foto toraks dianggap relevan dengan TB paru bila meggambarkan kelainan terutama pada lapangan atas paru yang bersifat multiform yaitu: 1. Bercak berawan (infiltrat) Kaviti Bercak kapur (kalsifikasi) Garis fibrotik Kompleks Ranke 2. Bayangan bercak milier 3. Efusi pleura unilateral (umumnya) atau bilateral (jarang) 4. Schwarte atau penebalan pleura 5. Luluh paru (destoyed lung) adalah gambaran radiologi yang memperlihatkan kerusakan paru 1
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang yang luas, terdiri dari atelektasis, ektasis/multikaviti dan fibrosis parenkim paru Pemeriksaan bakteriologi BTA langsung dari sputum pagi 3 x berturut atau sputum sewaktu-pagisewaktu (SPS) Biakan M. tuberculosis dan uji resistensi (bila sarana tersedia) Klasifikasi diagnosis Berdasarkan hasil pemeriksaan BTA TB paru BTA (+) TB paru BTA (-) Berdasarkan tipe penderita Kasus baru Kasus kambuh (relaps) Kasus putus berobat (defaulted/drop out) Kasus gagal pengobatan Kasus kronik Bekas TB 3 Diagnosis banding Bronkopneumonia Bronkiektasis Mikosis paru (infeksi jamur) Tumor paru Penyakit ini perlu diwaspadai pada kasus yang termasuk resiko tinggi untuk kanker paru yakni umur > 40 tahun, laki-laki, perokok berat, BTA sputum (-), tidak menampakkan respon klinik yang memadai pada awal pengobatan.
Pemeriksaan penunjang 4.1. Umum
Foto toraks PA dan lateral (terutama bila lesi terlihat di lapangan tengah yang secara anatomis berasal dari puncak lobus bawah) BTA langsung dari sputum pagi 3 x berturut atau sputum sewaktu-pagi-sewaktu (SPS) Biakan M. tuberculosis dan uji resistensi (bila ada sarana) Laboratorium darah rutin o Jumlah leukosit mungkin normal atau sedikit meningkat o LED > 30 mm/ 1 jam I o Hitung jenis, biasanya didominasi limfosit o HB rendah pada kasus yang sudah lama
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang 4.2. Khusus Pada kasus-kasus yang masih meragukan : Bilasan bronkus untuk pemeriksaan kuman tuberkulosis (sediaan langsung, biakan). Identifikasi kuman tuberkulosis cara cepat (bila ada sarana) : o BACTEC o PCR Pemeriksaan serologi (bila ada sarana) o ELISA o Immunochhromatographic tuberculosis (ICT) o Mycodot o Uji peroksidase anti peroksidase (PAP) Dokter Spesialis Paru Pada prinsipnya pasien TB paru dapat berobat jalan Indikasi rawat 1. Batuk darah masif 2. Pneumotoraks 3. Efusi pleura 4. Keadaan umum lemah 5. Sesak nafas 6. TB milier 7. TB paru dengan penyakit komorbit
5 6
Konsultasi
Perawatan rumah o sakit o
Terapi 7.1. Terapi nonmedikamentosa 7.2. Terapi medikamentosa
Perbaiki gizi : nutrisi parenteral, kalau perlu Pendidikan kesehatan Obat yang dipakai Jenis obat utama (lini 1) R = Rifampisin H = INH (Isoniazid) E = Ethambutol Z = Pirazinamid S = Sterptomisin Jenis obat tambahan (lini 2) Kanamisin Amikasin Kuinolon Beberapa obat berikut belum/tidak tersedia di Indonesia o Kapreomisin o Sikloserin o PAS (dulu tersedia) o Derivat rifampisin dan INH o Thiomides (ethionamide dan prothionamide)
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang Dosis OAT
Obat Dosis
mg/KgBB /hr
Dosis dianjur kan 10 5 25 15 15
< 40 300 200 750 500 Sesuai BB
BB (Kg) 40-60 450 300 10001250 750 750
> 60 600 400 1500 1000 1000
Ru te p.o p.o p.o p.o IM
R H Z E S
8-12 4-6 20-30 15-20 15-18
Panduan OAT (Obat anti tuberkulosis) Kategori I 2 RHZE / 4 RH, alternatif 2 RHZE / 4H3R3 2 RHZE / 6 HE Idikasi : o Kasus baru, BTA (+) o Kasus baru, BTA (-), Rontgen luas o Kasus baru, TB ekstrapulmoner berat, seperti meningitis, perikarditis, TB usus / peritonitis, pleuritis masif, spondilitis, TB saluran kemih, dll. Kategori II 2 RHZES / 1 RHZE / 5 RHE alternatif 2 RHZES / 1 RHZE / 5 R3H3E3 2 RHZES / 1 RHZE / 6 HE Indikasi : o Kasus kambuh (relaps) o Kasus putus berobat (default) o Kasus gagal pengobatan Kategori III 2 RHZE / 4 RH, alternatif 2 RHZE / 4H3R3 2 RHZE / 6 HE Indikasi : o Kasus baru, BTA (-), Rontgen minimal o Kasus baru, TB ekstra pulmoner ringan Kategori IV 2-3 obat lini I yang masih sensitif + minimal 2 obat second line (Ciprofloxacine 1000 1500 mg, Ofloxacine 600-800 mg, [dapat diberikan single dose atau 2 kali sehari], Kanamycine, dll) Indikasi : o Kasus kronik o MDR-TB 4
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang 7.3. Terapi khusus Hepatoprotektor, kalau perlu o Curcuma, 3 x 1-2 tablet, oral o Kombinasi: lesitin, silimarin dan ekstrak schizandra 3 x 1 tablet atau sirup 3 x 1 cth Anti perdarahan bila ada hemaptoe: o Asam tranheksamin, 3 x 500 mg, IV atau oral o Vitamin K, 3 x 1 ampul IV, atau 3 x 1 tablet oral o Vitamin C, 3 x 1 ampul IV, atau 3 x 1 tablet oral o Ethamsilat (dycinone), 3 x 1 ampul IV, atau 3 x 1 tablet oral o Adrenokrom (Adonna) drip 1 ampul dalam Dextrose 5%/laruitan salin fisiologis, 8 jam per kolf Terapi bedah Indikasi mutlak, bila memenuhi syarat operasi o Semua pasien yang telah mendapat OAT adekuat tetapi dahak tetap positif o Batuk darah masif, tidak dapat diatasi dengan cara konservatif o Pasien dengan fistula bronkopleura dan empiema yang tidak dapat diatasi secara konservatif Indikasi relatif o Pasien dengan dahak negatif dengan batuk darah berulang o Kerusakan satu paru atau lobus dengan keluhan o Sisa kaviti yang menetap Tindakan invasif selain bedah Bronkoskopi Punksi pleura Pemasangan WSD
8 9
Standar sakit
rumah Rumah sakit tipe D, tipe B bila diperlukan tindakan operasi Penyebaran milier TB ekstrapulmoner Destroyed lung / lobe Batuk darah masif / berulang Pneumotoraks Efusi pleura Empiema
Penyulit / Komplikasi karena penyakit
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang Catatan Pada pengobatan TB paru, pemantauan respons klinik pada awal penyakit amat penting. Usia 40 tahun, sputum BTA (-) perokok berat, sebaiknya dilakukan pemeriksaan diagnostik kearah kanker paru : Sitologi sputum Bronkoskopi CT Scan toraks dengan kontras TTB Hal ini perlu diperhatikan , karena amat sering ditemukan kasus yang diduga TB, ternyata belakangan terbukti kanker paru, sehingga diagnosis terlambat. 10 11 12 13 14 Inform concent Standar tenaga Lama perawatan Masa pemulihan Out-put Perlu bila ada indikasi Dokter umum, Dokter Spesialis Paru o Umumnya tidak perlu dirawat o Hemoptisis tidak massif : 7 14 hari Bila tanpa penyulit, dapat bekerja seperti biasa o Sembuh o Komplikasi o Meninggal Jika perlu
15 16 17
Patologi Anatomi
Autopsi/ risalah rapat Bidang terkait
o o o o
Radiologi Mikrobiologi Gizi Bedah toraks
18
Fasilitas khusus
Kamar bedah toraks, bila perlu tindakan bedah
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang
ASMA BRONKIALE
1 Nama penyakit/ diagnosis Asma bronkial No. ICD-10 : J. 45
Adalah suatu penyakit kronis saluran nafas dimana yang berperan adalah sel-sel inflamasi seperti eusinofil, limfosit T, sel mast, dll. Inflamasi kronik ini akan menyebabkan terjadinya peningkatan hipereaktiviti bronkus hingga terjadi epidsode berulang dari mengi, sesak nafas dan batuk, yang bersifat reversibel dengan atau tanpa pengobatan. 2 Kriteria diagnosis Riwayat penyakit / gejala Bersifat episodik, seringkali reversibel dengan atau tanpa pengobatan Gejala berupa batuk, sesak nafas, rasa berat di dada dan berdahak Gejala timbul / memburuk terutama malam hari/ dini hari Diawali oleh faktor pencetus yang bersifat individu Respon terhadap pemberian bronkodilator Hal lain yang perlu dipertimbangkan dalam riwayat penyakit Riwayat keluarga (atopi) Riwayat alergi / atopi Penyakit lain yang memperberat Perkembangan penyakit dan pengobatan Pemeriksaan fisik : bervariasi tergantung berat penyakit Ekspirasi memanjang Dengan atau tanpa wheezing Penggunaan otot bantu nafas Pada serangan sangat berat, mengi bisa tidak terdengar (silent chest), tetapi biasanya diserta gejala lain misalnya gelisah, sukar bicara, takikardi, hiperinflasi dan penggunaan otot bantu nafas Klasifikasi diagnosis Derajat beratnya asma : Asma intermitten Asma persisten ringan Asma persisten sedang Asma persisten berat
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang Derajat beratnya serangan : 1. Asma serangan akut ringan 2. Asma serangan akut sedang 3. asma serangan akut berat 3 Diagnosis Banding Penyakit Paru Obstruksi Kronik (PPOK) Bronkitis kronik Gagal jantung kongestif Batuk kronik akibat lain-lain Disfungsi larings Obstruksi mekanis (misalnya tumor) Emboli paru
Pemeriksaan penunjang 4.1. Umum
Laboratorium : o Darah rutin o Kadar eusinofil total o Kadar eusinofil saluran nafas o Kadar IgE Foto toraks untuk menyingkirkan penyakit lain atau untuk melihat adanya infeksi sebagai faktor pencetus atau penyulit. Arus puncak ekspirasi (APE) Spirometri Uji bronkodilator Uji provokasi bronkus bila diperlukan (gejala tidak khas) Uji kulit (alergi) Dokter Spesialis Paru Rawat jalan bila asma diluar serangan / serangan akut ringan Rawat inap bila serangan akut sedang berat
4.2. Khusus
5 6
Konsultasi Perawatan rumah sakit
Terapi 7.1 Terapi jangka panjang A. Terapi Nonmedikamentosa
avoidance menghilangkan faktor pencetus Fisioterapi Senam asma Pendidikan dan penyuluhan kesehatan
B. Terapi medikamentosa
1. Kontroler : Asma intermitten : tidak perlu Asma persisten ringan : glukokortikosteroid inhalasi (Budesonid, 8
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang Flutikason) 200 400 g dua kali sehari (BD/hari) Asma persisten sedang-berat : glukokortikosteroid inhalasi (Budesonid, Flutikason) 400 - 800 g BD/hari Atau glukokortikosteroid oral (Metil prednisolon 1-2 x 4-8 mg/hari) 2. Reliever : Agonis -2 kerja singkat inhalasi : salmeterol, folmeterol, kapan perlu, maksimal 6 puff/serangan Atau procaterol inhalasi 2 puff/serangan Bronkodilator oral o Aminofilin 3 x 150 mg o Salbutamol 3 x 2 mg o Terbutalin 3 x 2,5 mg o Theophylin 2-3 x 130-260 mg o Euphylin retard 1-2 x 125-250 mg o Procaterol 2 x 25-50 g 3. Atau kombinasi kontroler dan reliever (kombinasi bronkodilator glukokortikosteroid inhalasi) pada asma persisten sedang-berat, misalnya: o Salmeterol/flutikason, 2 x 1 2 puff o Folmeterol/budesonid, 2 x 1 - 2 puff 4. Mukolitik, ekspektoran : o ambroksol, 3 x 1 tablet / sirup 3 x cth 1 o bromheksin, 3 x 1 tablet / sirup 3 x cth 1 o N-asetylcystein, 3 x 1 tablet / sirup 3 x cth 1 o Erdostein 3 x 1 kapsul p.o, atau sirup 3 x cth 1 5. Antibiotika oral 1. Awal terapi bersifat empirik Ko-amoksiklav, 3 x 625 mg Ciprofloksasin, 2 x 500 mg Levofloksasin, 1 x 500 mg Azitromisin, 1 x 500 mg hari I, dilanjutkan 1 x 250 mg hari berikutnya Eritromisin, 4 x 500 mg Metronidazol, 3 x 500 mg 2. Kalau perlu dikultur, setelah keluar hasil kultur, antibiotika diberikan sesuai kultur
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang 7.2. Terapi pada serangan akut A. Terapi Nonmedikamentosa B. Terapi medikamentosa
Oksigen Terapi cairan 1. Bronkodilator o Agonis -2 kerja singkat inhalasi (mis. Salbutamol) 3x1 nebules (200 mcg) dengan interval 20 menit o Atau Agonis -2 kerja singkat injeksi (mis. Terbutalin injeksi) 3 x 0,3-0,5 cc SC dengan interval 20 menit o Atau kombinasi Agonis -2 kerja singkat + antikolinergik inhalasi (mis. Salbutamol + Ipratroprium bromide) 3 x 1 nebules dengan interval 20 menit 2. Glukokortikosteroid o Metil prednisolon injeksi 62,5 125 mg o Atau Budesonide inhalasi o Atau Fluticasone propionat inhalasi Nilai ulang setelah observasi 1 jam Respon baik pulangkan Respon tidak sempurna rawat di rumah sakit Respon Buruk rawat di ICU Terapi dirawat : 1. Bronkodilator o Agonis -2 kerja singkat inhalasi (mis. Salbutamol nebules 200 mcg) 4 6 x sehari Atau Agonis -2 kerja singkat injeksi (mis. Terbutalin injeksi) 4-6 x 0,3-0,5 cc SC Atau kombinasi Agonis -2 kerja singkat + antikolinergik inhalasi (mis. Salbutamol + Ipratroprium bromide) 46 x 1 nebules o Derivat xantin Aminofilin bolus 5 6 mg/KgBB/kali Aminofilin drip 0,5 0,6 mg/KgBB/jam
2. Glukokortikosteroid o Metil prednisolon injeksi 2-3 x 62,5 125 mg, IV (dosis maksimum 500 mg/hari) o Atau Budesonide inhalasi 3-6 x 1 10
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang o nebules Atau Fluticasone propionat inhalasi 2 -4 x 1 nebules
3. Antibiotika a. Awal terapi bersifat empirik o Oral : Ko-amoksiklav, 3 x 625 mg Ciprofloksasin, 2 x 500 mg Levofloksasin, 1 x 500 mg Azitromisin, 1 x 500 mg hari I, dilanjutkan 1 x 250 mg hari berikutnya Eritromisin, 4 x 500 mg Metronidazol, 3 x 500 mg o Injeksi : Ko-amoksiklav, 3 x 625 mg IV Ciprofloksasin, 2 x 200 400 mg IV Levofloksasin, 1 x 500 mg IV Ceftriakson, 2 x 1 gr IV Amoksisilin, 3 x 500 mg IV Metronidazol, 3 x 500 mg IV b. Setelah keluar hasil kultur, antibiotika diberikan sesuai kultur 4. Mukolitik / Ekspektoran : o Ambroksol 3 x1 tablet, p.o atau sirup 3 x cth1 o Bromheksin 3 x 1 tablet , p.o atau sirup 3 x cth 1 atau injeksi 3 x 1 ampul o N-asetilsistein 3 x 1 kapsul, p.o atau 3 x 1 sachet o Erdostein 3 x 1 kapsul, p.o atau sirup 3 x cth 1 8 9 Standar rumah sakit Penyulit / Komplikasi 9.1. Karena penyakit Tipe D atau perawatan Puskesmas dengan fasilitas
Sinusitis Emfisema subkutis Pneumotoraks Gagal nafas
9.2. Karena tindakan
Infeksi Pneumomediastinum Perlu bila ada gagal nafas dan membutuhkan 11
10
Inform concent
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang pemasangan mesin Bantu nafas (ventilator mekanik) atau tindakan pada penyulit lain. 11 12 13 IX Standar tenaga Lama perawatan Daftar Pustaka Dokter umum, Dokter Spesialis Paru 1 minggu 1. Perhimpunan Dokter Paru Indonesia, Asma: Pedoman Diagnosis & Penatalaksanaan Di Indonesia, PDPI, Jakarta, 2004. 2. Perhimpunan Dokter Paru Indonesia Cabang Jakarta. Standard Pelayanan Medik Paru. Jakarta: PDPI Cabang Jakarta: 1998.
12
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang
KANKER PARU
No. ICD-10 : C. 34 I Batasan Dalam pengertian sehari-hari, kanker paru adalah tumor ganas primer yang berasal dari epitel bronkus (karsinoma bronkogenik) Faktor resiko Laki-laki Usia > 40 tahun Perokok Paparan industri tertentu dengan satu atau lebih gejala : batuk darah, batuk kronik, sesak nafas, nyeri dada dan berat badan menurun Gejala klinis Batuk-batuk dengan / tanpa dahak (dahak putih, dapat pula purulen) Batuk darah Sesak nafas Suara serak Sakit dada Sulit / sakit menelan Benjolan di pangkal leher Sembab muka dan leher, kadang-kadang disertai sembab lengan dengan rasa nyeri yang hebat Gejala dan keluhan tidak khas seperti : o Berat badan menurun o Nafsu makan menurun o Demam hilang timbul o Sindroma paraneoplastik, seperti hypertrohic pulmonary osteoartheopathy, trombosis vena perifer dan neuropati 1. Histopatologi a. Kanker paru jenis karsinoma sel kecil (KPKSK) b. Kanker paru jenis karsinoma bukan sel kecil (KPKBSK) Karsinoma sel skuamosa (KSS) Adenokarsinoma Karsinoma sel besar (KSB) 2. Staging a. KPKSK limited & extensive b. KPKBSK sistem TNM 13
II III
Patofisiologi Gejala Klinik
Klasifikasi diagnosis
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang 3. Performan Karnoffsky IV Pemerksaan dan Diagnosis status menurut Indeks
Pemeriksaan fisik : bervariasi tergantung berat penyakit 1. Normal, tumor paru ukuran kecil dan di perifer 2. Kelainan, tergantung ukuran dan akibat yang ditimbulkan oleh masa tumor, misalnya atelektasis, efusi pleura atau penekanan vena cava superior Foto toraks PA / Lateral, kelainan dapat dilihat bila masa tumor > 1 cm. Curiga kanker paru Tepi ireguler Indentasi pleura Tumor satelit Invasi ke dinding dada Efusi pleura Efusi perikard Metastase intrapulmoner Pemeriksaan penunjang 4.1. Umum Foto toraks PA dan Lateral (sesuai letak lesi) Sitologi sputum 4.2. Khusus Bronkoskopi Biopsi aspirasi jarum halus tumor intrabronkial* Transbronchial needle aspirasi (TBNA)* Transbronchial lung biopsy (TBLB)* Transthorasic Needle Aspiration (TTNA)** Transthorasic Biopsy (TTB)** Aspirasi Jarum halus (AJH) Biopsi lain, seperti biopsi pleura, biopsi KGB perifer (bila Tak berhasil dengan AJH) Torakoskopi / video assisted thoracoscopy surgery (VATS)** Catatan * Bila sarana tersedia dan tumor tak mudah berdarah ** Bila sarana tersedia
Diagnosis Banding
TB Paru Tumor mediastinum 14
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang Abses paru Tuberkuloma Pneumonia Karena keluhan & temuan amat mirip dengan TB paru atau pneumonia, diagnosis seringkali terlambat, setelah pengobatan untuk TB / pneumonia gagal. Hal ini amat sering terjadi pada orang tua dan BTA sputum (-) VI Penyulit / Komplikasi 6.1. Karena penyakit Sindroma vena kava superior Gawat nafas (penekanan bronkus besar) Batuk darah Infeksi sekunder Nyeri akibat metastasis Hiperkalsemia Berbagai gangguan hormonal
6.2. Karena tindakan VII Penatalaksanaan
Tergantung tindakan yang dilakukan Pilihan terapi tergantung Jenis histopatologi Stage klinik Performan status Kemampuan ekonomi a. Pembedahan Indikasi : KPKBSK stage I dan II Bagian dari combined modality therapy Kanker paru dengan kegawatan, misalnya dengan SVCS Syarat : Faal paru : resiko ringan untuk pneumektomi : bila KVP paru kontralateral baik dan VEP1 > 60% resiko sedang untuk pneumektomi, bila KVP paru kontralateral 35% dan VEP1 > 60% Bila tak memungkinkan, nilai dari analisa gas darah b. Radiotrapi Kuratif : Kemoterapi neoadjuvant KPKBSK stage III A
untuk
Paliatif : Sindroma vena cava superior (SVCS) 15
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang Nyeri tulang akibat invasi tumor ke dinding dada Metastase tumor ke tulang dan otak Syarat : Hb > 10 g% Trombosit > 100.000 / dl Leukosit > 3.000 / dl c. Kemoterapi Indikasi : semua kasus kanker paru Syarat : Performan status 70 80. Bila < 70 atau usia lanjut, dapat diberikan obat anti kanker dengan regimen tertentu dan/atau jadwal tertentu HB 10 gr%, pada penderita anemia ringan tanpa perdarahan akut, meski Hb < 10 g% tidak perlu tranfusi segera, cukup diberi terapi sesuai dengan penyebab anemi Granulosit 1.500 / mm3 Trombosit 100.000 / mm3 Fungsi hati baik Fungsi ginjal baik (creatini clearance > 70 ml/menit) Regimen kemoterapi untuk KPKSK CAV ( Siklofosfamid, Adriamisin, Vinkristin ) EP ( Etoposit, Sisplatin ) CDE ( Siklofosfamid, Doksorubisin, Etoposit ) EC ( Etoposit, Karboplatin ) Regimen kemoterapi untuk KPKBSK ; CAP II (Sisplatin, Adriamisin, Siklofosfamid) PE (Sisplatin atau karboplatin, Etoposit) Paklitaksel + Sisplatin atau Karboplatin Gemsitabin + Sisplatin atau Karboplatin (bila tersedia) Dosetaksel + Sisplatin atau Karboplatin (bila tersedia) Gefinitib oral (digunakan sebagai terapi adjuvant, bila tersedia) c. Terapi paliatif, suportif Analgetik : asam mefenamat, tramadol, ketotifen, parasetamol+codein, Mst 16
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang Radioterapi pada SVCS dan metastase ke tulang, bila tak mempan dengan analgetik Punksi cairan pleura WSD pada efusi pleura masif Pleurodesis pada efusi plura masif d. Rehabilitasi medis VIII Catatan Tambahan Pencegahan : Menghindari faktor-faktor seperti polusi udara, rokok, pekerjaan tertentu, infeksi Untuk diagnosis yang lebih dini, setiap penderita dengan gejala-gejala respiratorik, umur 50 tahun, perokok berat, BTA sputum (-), dengan dugaan tuberkulosis atau pneumonia berulang, harus dicurigai menderita kanker paru, bila respon klinik pengobatan tidak memadai setelah 1-2 minggu. Pada kasus-kasus seperti ini, pemeriksaan yang menjurus ke arah kanker paru harus dilaksanakan. 1. Carney DN, Shepherd FA, In: Hansen HH ed. Textbook of lung cancer. Treatment of SCLC: Chemotherapy. London: Martin Dunitz Ltd; 2000. p.261 272 2. Levasseur P. Thymomas. Aisner J, Arriagada R, Green MR, Martini N, Peny MC, Eds. Comprehensive Textbook of Thoracic Oncology. Baltimore Maryland: Williams and Wilkins; 1996. p.653 667 3. Jusuf A. Kontribusi Pengembangan Pelayanan, Penelitian dan Pendidikan di Bidang Onkologi Paru untuk Menghadapi Tantangan Kesehatan Respirasi di Masa Depan. Pidato pada pengukuhan sebagai guru tetap dalam bidang Pulmonologi dan Ilmu Kedokteran Respirasi pad Fakultas Kedokteran Universitas Indonesia. Jakarta; 22 Mei 2004 4. Perhimpunan Dokter Paru Indonesia. Kanker Paru Jenis Karsinoma Bukan Sel Kecil (KPKBSK): Pedoman Praktis Diagnosis & Penatalaksanaan Di Indonesia. PDPI. Jakarta: 2005
Perhatian khusus
IX
17
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang PNEUMONIA No. ICD-10 : J 12 18 I Batasan Adalah suatu peradangan paru yang disebabkan oleh mikroorganisme (bakteri, virus dan parasit). Pneumonia yang disebabkan oleh Mycobacterium tuberculosis tidak termasuk IV Pemeriksaan dan diagnosis Batuk-batuk (dari kering sampai berdahak) Perubahan karakteristik dahak / purulen Sesak nafas yang semakin memberat Kadang-kadang disertai nyeri dada dan batuk darah Demam
II III
Patofisiologi Gejala klinis
Pemeriksaan fisik Suhu tubuh 380C (aksila) / riwayat demam Pemeriksaan fisik paru : ditemukan tandatanda konsolidasi, suara nafas bronkovesikuler/bronkial, ronki Pemeriksaan penunjang Umum Foto toraks PA dan Lateral (sesuai letak lesi) Infiltrat sampai konsolidasi dengan air bronchogram, penyebaran bronkogenik dan interstiasial serta kadang-kadang gambaran kaviti dan efusi pleura Laboraturium darah rutin Leukosit : 10.000/mm2, kadang-kadang mencapai 30.000/mm2 Hitung jenis : pergeseran ke kiri LED meningkat Pemeriksaan bakteriologi sputum
Klasifikasi diagnosis
4.2. Khusus Pemeriksaan mikroorganisme dan uji sensitiviti dari : Sputum Aspirasi trantrakeal* Aspirasi transtorakal* Bilasan bronkus Analisa gas darah, pada stadium lanjut Catatan : * bila ada sarana 18
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang Berdasarkan klinis dan epidemiologis Pneumonia komuniti (community-acquired pnemonia / CAP) Pneumonia nosokomial (hospital-acquired pneumonia / HAP) Pneumonia aspirasi Pneumonia pada penderita immunocompromised Berdasarkan penyebab Pneumonia bakterial / tipikal Pneumonia atipikal Pneumonia virus Pneumonia jamur (dibicarakan tersendiri) Berdasarkan predileksi infeksi 1. Pneumonia lobaris 2. Bronkopneumonia 3. Pneumonia interstisial TB Paru Mikosis paru Tumor paru Abses paru Empiema Atelektasis Septikemis Gagal nafas 1. Perdarahan 2. Empiema 3. Septikemia Istirahat O2 Hidrasi (terapi cairan) Antibiotika Awal terapi bersifat empirik Oral : Ko-amoksiklav, 3 x 625 mg Ciprofloksasin, 2 x 500 mg Levofloksasin, 1 x 500 mg Azitromisin, 1 x 500 mg hari I, dilanjutkan 1 x 250 mg hari berikutnya Eritromisin, 4 x 500 mg Metronidazol, 3 x 500 mg 19
Diagnosis differensial
VI
Penyulit / Komplikasi 6.1. Karena penyakit
6.2. Karena tindakan
VII
Penatalaksanaan 7.1 Non-Farmakologi
7.2 Farmakologi
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang Injeksi : Ko-amoksiklav, 3 x 625 mg IV Ciprofloksasin, 2 x 200 400 mg IV Levofloksasin, 1 x 500 mg IV Ceftriakson, 2 x 1 gr IV Amoksisilin, 3 x 500 mg IV Metronidazol, 3 x 500 mg IV Setelah keluar hasil kultur, antibiotika diberikan sesuai kultur Mukolitik / Ekspektoran : Ambroksol 3 x1 tablet, p.o atau sirup 3 x cth1 Bromheksin 3 x 1 tablet , p.o atau sirup 3 x cth 1 atau injeksi 3 x 1 ampul N-asetilsistein 3 x 1 kapsul, p.o atau 3 x 1 sachet Pengisapan lendir bila perlu dengan bronkoskopi Bronchial toilet bila terdapat : - retensi sputum - atelektasis Ventilator mekanik bila terjadi gagal nafas Rawat inap bila : 1. Skor PORT 70 2. Bila skor PORT 70 maka penderita tetap perlu dirawat inap bila dijumpai salah satu kriteria dibawah ini : o Frekwensi nafas > 30 x / menit o PaO2/FiO2 < 250 mmHg o Foto torak paru menunjukkan kelainan bilateral o Foto torak paru melibatkan > 2 lobus o Tekanan darah sistolik < 90 mmHg o Tekanan darah diastolik < 60 mmHg 3. Pneumonia pada pengguna NAPZA Perhimpunan Dokter Paru Indonesia Cabang Jakarta. Standard Pelayanan Medik Paru. Jakarta: PDPI Cabang Jakarta: 1998 Perhimpunan Dokter Paru Indonesia. Pedoman Diagnosis & Penatalaksanaan Pneumonia Komuniti Di Indonesia. Jakarta; PDPI: 2003 Rabbat A, Huchon GJ. Bacterial Pneumonia. In: Albert RK, Spiro SG, Jett JR ed. Clinical Respiratory Medicine. 2and ed. Pennsylvania: Mosby, Inc; 2004. p.273-287
7.3 Terapi khusus
VIII Catatan Tambahan
IX
Daftar Pustaka
20
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang
PENYAKIT PARU OBSTRUKSI KRONIK (PPOK)
No. ICD-10 : J. 44 I Batasan Adalah penyakit paru kronik yang ditandai dengan hambatan aliran udara di saluran nafas yang tidak sepenuhnya reversibel. Hambatan aliran udara ini bersifat progresif dan berhubungan dengan respon inflamasi paru terhadap partikel atau gas yang bercun / berbahaya.
II III
Patofisiologi Gejala Klinis Faktor resiko Laki-laki Usia > 40 tahun Riwayat pajanan : asap udara, polusi tempat kerja
rokok,
polusi
Gejala klinis Sesak nafas Batuk kronik, produksi sputum Keterbatasan aktiviti Klasifikasi diagnosis PPOK Stabil Derajat 0 : Beresiko Derajat 1 : PPOK Ringan Derajat 2 : PPOK Sedang Derajat 3 : PPOK Berat PPOK eksaserbasi akut Pemeriksaan fisik : bervariasi tergantung berat penyakit Normal Kelainan Bentuk dada : barel chest Penggunaan otot bantu nafas Pelebaran sela iga Hipertropi otot bantu nafas Fremitus melemah, sela iga melebar Hipersonor Suara nafas vesikuler melemah atau normal Ekspirasi memanjang Mengi (wheezing) Pemeriksaan penunjang 4.1. Umum Laboratorium : Darah rutin 21
IV
Pemeriksaan dan Diagnosis
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang Foto toraks PA dan Lateral untuk menyingkirkan penyakit lain atau untuk melihat adanya infeksi sebagai faktor pencetus atau penyulit Foto toraks curiga PPOK 1. Normal 2. Kelainan o Hiperinflasi o Hiperlusen o Diafragma mendatar o Corakan bronkovaskuler meningkat o Bulla o Jantung pendulum Analisa gas darah (AGDA)
4.2. Khusus Arus puncak ekspirasi (APE) Spirometri Uji bronkodilator* 1 anti tripsin* DLCO* Catatan : * bila ada sarana V Diagnosis Banding Asma bronkial Bronkiektasis Tuberkulosis Sindroma Obstruksi Pasca Tuberkulosis (SOPT) Gagal jantung kongestif Kor pulmonale Pneumotoraks Gagal nafas
VI
Penyulit / Komplikasi 6.1. Karena penyakit 6.2. Karena tindakan
Intoksikasi oksigen
VII
Penatalaksanaan Terapi jangka panjang 7.1. Non-Farmakologi
Hindari faktor pencetus Domiciliary oxygen therapy dengan aliran rendah 15 jam/hari bila PaO2 < 55 mmHg Fisioterapi o Latihan relaksasi o Latihan bernafas Rehabilitasi psikis Rehabilitasi pekerjaan Pendidikan kesehatan kepada keluarga
22
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang 7.2. Farmakologi Sesuai derajat PPOK 1. Derajat I : PPOK Ringan Bronkodilator kerja singkat (Short Acting -2Agonis/SABA, Antikolinergik kerja pendek) inhalasi kalau perlu o Ipratroprium bromide, MDI 20 mcg/semprot, 3-4 x 40 mcg/hari (Kombinasi dengan SABA) Antikolinergik kerja lama untuk pemeliharaan o Tiotroprium, HandiHaler, 1 x sehari 2. Derajat II : PPOK Sedang Pengobatan reguler dengan 1 atau lebih bronkodilator o Antikolinergik kerja lama sebagai pemeliharaan Tiotropium bromide, HandiHaler, 1 x sehari o Long Acting -2 Agonis (LABA) Salmeterol, MDI 25 mcg/semprot, 2 x 2-4 semprot/hari Formeterol, MDI 4,5; 9 mcg/semprot, 1-2 x 4,5-9 mcg o Xantin : Aminofilin 3 x 150 200 mg, oral Aminofilin lepas lambat 2 x 225 mg, oral Terbutalin 3 - 4 x 1,5 - 2,5 mg, oral Teofilin 2-3 x 130-260 mg, oral Teofilin lepas lambat 2 x 125 300 mg, oral Eufilin retard 1-2 x 125-250 mg, oral Simptomatik : mukolitik, ekspektoran Ambroksol 3 x1 tablet, p.o atau sirup 3 x cth1 Bromheksin 3 x 1 tablet , p.o atau sirup 3 x cth 1 N-asetilsistein 3 x 1 kapsul, p.o atau 3 x 1 sachet Rehabilitasi 3. Derajat III : PPOK Berat Pengobatan reguler dengan 1 atau lebih bronkodilator o Antikolinergik kerja lama sebagai pemeliharaan Tiotropium bromide, HandiHaler, 1 x 23
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang sehari Long Acting -2 Agonis (LABA) Salmeterol, MDI 25 mcg/semprot, 2 x 2-4 semprot/hari Formeterol, MDI 4,5; 9 mcg/semprot, 1-2 x 4,5-9 mcg o Xantin : Aminofilin 3 x 150 200 mg, oral Aminofilin lepas lambat 2 x 225 mg, oral Terbutalin 3 - 4 x 1,5 - 2,5 mg, oral Teofilin 2-3 x 130-260 mg, oral Teofilin lepas lambat 2 x 125 300 mg, oral Eufilin retard 1-2 x 125-250 mg, oral o Pengobatan komplikasi, misalnya infeksi Antibiotika oral Awal terapi bersifat empirik Ko-amoksiklav, 3 x 625 mg Ciprofloksasin, 2 x 500 mg Levofloksasin, 1 x 500 mg Azitromisin, 1 x 500 mg hari I, dilanjutkan 1 x 250 mg hari berikutnya Eritromisin, 4 x 500 mg Metronidazol, 3 x 500 mg Setelah keluar hasil kultur, antibiotika diberikan sesuai kultur o Kortikosteroid inhalasi/sistemik bila memberi respon klinis atau eksaserbasi berulang Budesonid, MDI, 100 800 mcg/hari Metil prednisolon oral, 2 x 4 8 mg/hari o Simptomatik : mukolitik, ekspektoran Ambroksol 3 x1 tablet, p.o atau sirup 3 x cth1 Bromheksin 3 x 1 tablet , p.o atau sirup 3 x cth 1 N-asetilsistein 3 x 1 kapsul, p.o atau 3 x 1 sachet Rehabilitasi Terapi oksigen jangka panjang bila gagal nafas o
Terapi pada serangan akut Non-Farmakologi
7.5. Farmakologi
24
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang Terapi Oksigen Terapi cairan Terapi nutrisi Rehabilitasi fisik dan respirasi Evaluasi progresifiti penyakit Edukasi Optimalisasi penggunaan obat-oabtan Bronkodilator o Kombinasi Agonis -2 kerja singkat + antikolinergik inhalasi (mis. Salbutamol + Ipratroprium bromide) 46 x 1 nebules / hari o Xantin intravena Aminofilin bolus 5-6 mg/KgBB/kali Aminofilin drip 0,5-0,6 mg/KgBB/jam o Agonis -2 kerja singkat inhalasi (mis. Salbutamol nebules 200 mcg) 4 6 x sehari Atau Agonis -2 kerja singkat injeksi (mis. Terbutalin injeksi) 4-6 x 0,3-0,5 cc SC
Kortikosteroid sistemik o Metil prednisolon injeksi 2 x 62,5 125 mg o Atau Budesonide inhalasi 2-4 x 1 nebules o Atau Fluticasone propionat inhalasi 24 x 1 nebules 3. Antibiotika Awal terapi bersifat empirik Oral : Ko-amoksiklav, 3 x 625 mg Ciprofloksasin, 2 x 500 mg Levofloksasin, 1 x 500 mg Azitromisin, 1 x 500 mg hari I, dilanjutkan 1 x 250 mg hari berikutnya Eritromisin, 4 x 500 mg Metronidazol, 3 x 500 mg Injeksi : Ko-amoksiklav, 3 x 625 mg IV Ciprofloksasin, 2 x 200 400 mg IV Levofloksasin, 1 x 500 mg IV Ceftriakson, 2 x 1 gr IV Amoksisilin, 3 x 500 mg IV 25
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang Metronidazol, 3 x 500 mg IV Setelah keluar hasil kultur, antibiotika diberikan sesuai kultur Mukolitik / Ekspektoran : Ambroksol 3 x1 tablet, p.o atau sirup 3 x cth1 Bromheksin 3 x 1 tablet , p.o atau sirup 3 x cth 1 atau injeksi 3 x 1 ampul N-asetilsistein 3 x 1 kapsul, p.o atau 3 x 1 sachet Rawat ICU bila terjadi gagal nafas VIII Catatan Tambahan Pencegahan Menghindari faktor-faktor seperti polusi udara, rokok, pekerjaan tertentu, infeksi Menegakkan diagnosis sedini mungkin terutama menentukan ada tidaknya obstruksi saluran nafas agar dapat diberikan pengobatan maksimal dan mengembalikan/memelihara fungsi paru normal Perhimpunan Dokter Paru Indonesia Cabang Jakarta. Standard Pelayanan Medik Paru. Jakarta: PDPI Cabang Jakarta: 1998 Perhimpunan Dokter Paru Indonesia. PPOK (Penyakit Paru Obstruksi Kronik): Pedoman Praktis Diagnosis & Penatalaksanaan Di Indonesia. PDPI. Jakarta: 2003
IX
Daftar Pustaka
26
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang EFUSI PLEURA No. ICD-10 : A 15.0, A 16.0, J 90-91 I Batasan Adalah terdapatnya cairan dalam rongga pleura yang terjadi akibat proses radang, keganasan, gangguan nutrisi maupun pemyakit jantung. Di Indonesia efusi pleura sering terjadi akibat tuberkulosis dan pada orang tua akibat keganasan. Terdapatnya cairan dalam rongga pleura yang dapat disebabkan oleh : Tuberkulosis Infeksi non tuberkulosis Keganasan primer / metastasis Reaksi radang ikutan proses lain Gejala klinis yang sering dijumpai adalah : Sesak nafas Batuk-batuk Pemeriksaan fisik, pada sisi yang sakit Dada sisi yang sakit lebih cembung dan pergerakan tertinggal pada pernafasan Fremitus melemah Perkusi pekak Suara nafas menghilang Pemeriksaan penunjang 4.1. Umum Foto toraks PA dan lateral (sesuai letak cairan) Analisa cairan pleura : kimia, hitung jenis sel Mikrobiologi Sitologi 4.2. Khusus Punksi cairan pleura dan biopsi pleura Torakoskopi atas indikasi, bila ada sarana Bila dicurigai keganasan, dilakukan pemeriksaan yang sesuai V Diagnosis Banding Pleuropneumonia Schwarte (penebalan pleura) Atelektasis Empiema 27
II
Patofisiologi
III
Gejala Klinis
IV
Pemeriksaan dan Diagnosis
VI
Penyulit / Komplikasi 6.1. Karena penyakit
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang 6.2. Karena tindakan Penekanan paru dan mediastinum Schwarte (penebalan pleura) organ-organ
Pneumotoraks Perdarahan VII Penatalaksanaan Non-Farmakologi Farmakologi Sesuai dengan penyebab efusi pleura. Bila penyebabnya belum diketahui, dapat dipertimbangkan pengobatan anti tuberkulosis, terutama pada usia muda. Punksi cairan pleura Bila cairan cukup banyak dilakukan pemasangan WSD Pada efusi pleura ganas dan masif, dapat dipertimbangkan pleurodesis Analetik kalau perlu : asam mefenamat 3 x 500 mg/hari, oral tramadol 2 x 1 tablet/hari, oral atau suppositoria ketotifen suppositoria
Terapi khusus
VIII Catatan Tambahan IX Daftar Pustaka
1. Perhimpunan Dokter Paru Indonesia Cabang Jakarta. Standard Pelayanan Medik Paru. Jakarta: PDPI Cabang Jakarta: 1998 2. Light RW. Pneumothoraks. In: Pleural dissease. Third ed. Baltimore: Williams & Wilkins: 1995. p.242-277
28
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang PNEUMOTORAKS No. ICD-10 : A 15.0, A 16.0, J 93 I Batasan Adalah adanya udara bebas di dalam rongga pleura antara dinding dada dan paru yang disebabkan oleh trauma dada, penyakit paru, atau yang terjadi secara spontan. Kadangkadang terjadi pada wanita akibat endometriosis ( yang terjadi bersamaan saat haid )
II III
Patofisiologi Gejala Klinis Klasifikasi diagnosis Sesak nafas dan atau nyeri dada yang terjadi mendadak dan semakin berat Pada pneumotoraks ventil, sesak nafas semakin lama semakin hebat, nadi lebih cepat, gelisah, keringat dingin dan sianosis Pneumotoraks katamenial terjadi bersamaan dengan menstruasi
Berdasarkan penyebabnya Pneumotoraks spontan Pneumotoraks spontan primer Pneumotoraks spontan sekunder Pneumotoraks traumatik Pneumotoraks artifisial Pneumotoraks iatrogenik Berdasarkan jenis fistel Pneumotoraks terbuka Pneumotoraks tertutup Pneumotoraks ventil Berdasarkan luas pneumotoraks 1. Pneumotoraks parsial 2. Pneumotoraks total
IV
Pemeriksaan dan Diagnosis
Pemeriksaan fisik, pada sisi yang sakit Dada sisi yang sakit lebih cembung dan pergerakan tertinggal pada pernafasan Fremitus melemah Perkusi hipersonor Suara nafas menghilang Pemeriksaan penunjang 4.1. Umum Foto toraks PA Udara dalam rongga dada dan kollaps paru yang dibatasi oleh bayangan pleura viseral 29
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang Kadang-kadang diperlukan foto dalam ekspirasi maksimal bila dicurigai pneumotoraks ringan atau foto lateral bila diduga disertai efusi pleura Khusus Bronkoskopi Emfisema Asma bronkial IMA (Infark Miokard Akut) Emboli paru 6.2. Karena tindakan Emfisema subkutis Efusi pleura Empiema Pada pneumotoraks ventil dapat terjadi torsi jantung dan pembuluh darah besar Gagal nafas
Diagnosis Banding
VI
Penyulit / Komplikasi 6.1. Karena penyakit
Emfisema subkuits Edem paru Perdarahan Empiema Pemasangan mini aspirasi emergensi O2 Fisioterapi WSD / pungksi
VII
Penatalaksanaan Non-Farmakologi
Farmakologi Terapi khusus
Tergantung penyakit dasar. Jika disebabkanoleh TB paru diperlukan obat-obat anti tuberkulosis (OAT) Pemasangan WSD, dengan Nellaton Catheter no 20 atau Thorax tube no 28 Pleurodesis bila pneumotoraks berulang, dengan o Tetrasiklin 35 mg/KgBB o Doksisiklin o Talc slurry 4 gram, bila ada o Bleomycine HCl 60 mg Analetik kalau perlu : asam mefenamat 3 x 500 mg/hari, oral tramadol 2 x 1 tablet/hari, oral atau suppositoria ketotifen suppositoria Terapi hormonal bila pneumotoraks katamenial (konsul kebagian Obstetri & Ginekologi) 30
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang VIII Catatan Tambahan IX Daftar Pustaka Perhimpunan Dokter Paru Indonesia Cabang Jakarta. Standard Pelayanan Medik Paru. Jakarta: PDPI Cabang Jakarta: 1998 Vanderschueren R. Pneumotoraks. In: Albert RK, Spiro SG, Jett JR ed. Clinical Respiratory Medicine. 2and ed. Pennsylvania: Mosby, Inc; 2004. p.719 722 Torakoskopi untuk pemasangan klep (bila ada sarana) Pembedahan pada pneumotoraks dengan fistel menetap (bila mungkin)
31
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang EMPIEMA No. ICD-10 : J 86 I Batasan Yaitu adanya cairan purulen / pus di dalam rongga pleura akibat infeksi paru atau pleura Menurut Vianna, definisi empiema adalah bila pada cairan pleura ditemukan kultur kuman positif atau jumlah leukosit > 15.000/mm3 dan kadar protein > 3,0 g/dl
II III
Patofisiologi Gejala Klinis Didapat cairan purulen / seropurulen pada punksi pleura Gejala yang sering didapat adalah : demam, sesak nafas, batuk-batuk.
IV
Pemeriksaan dan Diagnosis
Pemeriksaan fisik, pada sisi yang sakit Dada sisi yang sakit lebih cembung dan pergerakan tertinggal pada pernafasan Fremitus melemah Perkusi pekak Suara nafas menghilang Pemeriksaan penunjang 4.1. Umum Foto toraks PA dan Lateral (sesuai letak lesi) Laboratorium Darah rutin : leukosit PMN meningkat Analisis cairan pleura Pemeriksaan bakteriologi o Sediaan apus cairan pleura dengan pulasan gram dan bakteriologi BTA o Biakan kuman dan uji sensitiviti untuk kuman non TB dan uji resistensi untuk kuman TB o Bila diduga kuman anaerob sebagai penyebab gunakan medium transport BHI (Brain Heart Infusion) bila ada sarana. Pemeriksaan parasitologi amuba 4.2. Khusus Punksi pleura Torakoskopi atas indikasi (bla ada sarana)
Diagnosis Banding
Pleuritis eksudativa TB Pleuropneumonia 32
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang Abses paru VI Penyulit / Komplikasi 6.1. Karena penyakit 6.2. Karena tindakan VII Penatalaksanaan 7.1 Non-Farmakologi 7.2 Farmakologi Septikemia Fistula
Perdarahan Piopneumotoraks Istirahat Antibiotika Awal terapi bersifat empirik Oral : Ko-amoksiklav, 3 x 625 mg Ciprofloksasin, 2 x 500 mg Levofloksasin, 1 x 500 mg Azitromisin, 1 x 500 mg hari I, dilanjutkan 1 x 250 mg hari berikutnya Eritromisin, 4 x 500 mg Metronidazol, 3 x 500 mg Injeksi : Ko-amoksiklav, 3 x 625 mg IV Ciprofloksasin, 2 x 200 400 mg IV Levofloksasin, 1 x 500 mg IV Ceftriakson, 2 x 1 gr IV Amoksisilin, 3 x 500 mg IV Metronidazol, 3 x 500 mg IV Setelah keluar hasil kultur, antibiotika diberikan sesuai kultur 1. WSD, dengan Nellaton Catheter no 20 atau Thorax tube no 28. 2. Analetik kalau perlu : asam mefenamat 3 x 500 mg/hari, oral tramadol 2 x 1 tablet/hari, oral atau suppositoria ketotifen suppositoria 3. Bedah bila konservatif gagal
7.3 Terapi khusus
VIII Catatan Tambahan IX Daftar Pustaka Perhimpunan Dokter Paru Indonesia Cabang Jakarta. Standard Pelayanan Medik Paru. Jakarta: PDPI Cabang Jakarta: 1998 Light RW. Parapneumonic effusion and 33
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang empyema. In: Pleural dissease. Third ed. Baltimore: Williams & Wilkins: 1995. p.129153
34
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang
BRONKITIS AKUT
No. ICD-10 : J 20 1 Batasan Adalah proses radang akut pada saluran nafas bawah. Tidak dijumpai kelainan radiologi. Penyebab tersering adalah virus. Bila berlangsung lebih dari 5 7 hari dan terjadi perubahan warna sputum perlu dipikirkan infeksi bakteri.
2 3
Patofisiologi Gejala Klinis Demam Batuk-batuk (dari batuk kering sampai berdahak) Kadang-kadang disertai sesak nafas Kadang-kadang nyeri dada
Pemeriksaan dan Diagnosis
Pemeriksaan penunjang 4.1. Umum Foto toraks PA dan Lateral Laboraturium darah rutin Hitung leukosit mungkin meningkat Hitung jenis, terdapat dominasi sel leukosit PMN Pemeriksaan bakteriologi sputum atas indikasi 4.2. Khusus Sesuai komplikasi Infeksi saluran nafas bagian atas Bronkopneumonia TB paru 1. Istirahat O2 Hidrasi (terapi cairan) Mukolitik / Ekspektoran : Ambroksol 3 x1 tablet, p.o atau sirup 3 x cth1 35 Pneumonia Abses paru Empiema Septikemis
Diagnosis Banding
Penyulit / Komplikasi 6.1. Karena penyakit
6.2. Karena tindakan Penatalaksnaan 7.4 Non-Farmasi
7.5 Farmasi
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang Bromheksin 3 x 1 tablet , p.o atau sirup 3 x cth 1 atau injeksi 3 x 1 ampul N-asetilsistein 3 x 1 kapsul, p.o atau 3 x 1 sache 2. Antitusif bila perlu 3. Antibiotika Awal terapi bersifat empirik Oral : Ko-amoksiklav, 3 x 625 mg Ciprofloksasin, 2 x 500 mg Levofloksasin, 1 x 500 mg Azitromisin, 1 x 500 mg hari I, dilanjutkan 1 x 250 mg hari berikutnya Eritromisin, 4 x 500 mg Metronidazol, 3 x 500 mg Injeksi : Ko-amoksiklav, 3 x 625 mg IV Ciprofloksasin, 2 x 200 400 mg IV Levofloksasin, 1 x 500 mg IV Ceftriakson, 2 x 1 gr IV Amoksisilin, 3 x 500 mg IV Metronidazol, 3 x 500 mg IV Setelah keluar hasil kultur, antibiotika diberikan sesuai kultur 4. Terapi inhalasi bila perlu 5. Sesuai komplikasi VIII Catatan Tambahan IX Daftar Pustaka 1. Perhimpunan Dokter Paru Indonesia Cabang Jakarta. Standard Pelayanan Medik Paru. Jakarta: PDPI Cabang Jakarta: 1998 2. Vanderschueren R. Pneumotoraks. In: Albert RK, Spiro SG, Jett JR ed. Clinical Respiratory Medicine. 2and ed. Pennsylvania: Mosby, Inc; 2004. p.719 722
7.6
khusus
36
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang
ABSES PARU
No. ICD-10 : J 85 1 Batasan Yaitu lesi nekrotik parenkim paru yang mengandung pus yang biasanya membentuk gambaran air-fluid level pada rontgentoraks Sering berhubungan dengan: Keadaan gigi yang jelek atau penyakit peiodontal Alkoholisme kronik Penggunaan obat-obat intravena Kanker kepala dan leher Pneumonia aspirasi Biasanya bersifat polimikrobial 3 Gejala Klinis Demam tinggi, menggigil Bauk-batuk. Mula-mula jumlah dahak sedikit, bila rongga abses berhubungan dengan bronkus yang agak besar maka isi abses dibatukkan keluar dalam jumlah banyak, berupa pus Kadang-kadang disertai hemaptoe Sering dahak berbau busuk atau bercampur darah Berat badan menurun Nyeri dada
Patofisiologi
4 Pemeriksaan dan Diagnosis
Pemeriksaan penunjang 4.1. Umum Foto toraks PA dan Lateral (sesuai letak lesi) Rongga berisi udara dan cairan dalam jaringan paru dengan air fluid level Laboratorium darah : leukosit, LED meningkat Sediaan hapus sputum dengan pulasan gram, biakan dan uji sensitiviti terhadap kuman mikroorganisme 4.2. Khusus Bronkoskopi Tomografi, bila ada sarana CT scan toraks
Diagnosis Banding
Empiema Bula terinfeksi Kanker paru 37
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang 6 Penyulit / Komplikasi 6.1. Karena penyakit
Batuk darah masif Sepsis Infeksi jamur Pembentukan fungus ball
6.2. Karena tindakan 7 Penatalaksanaan 7.1 Non-Farmasi 7.2 Terapi medikamentosa
Tergantung tindakan
Istirahat Fisioterapi bila sputum banyak Antibiotika Awal terapi o Ampisilin 4 x 500 mg IV Khloramfenikol 4 x 500 mg IV Sampai rongga abses menutup ( 2 minggu) o Co-amoksiklav 3 x 500 mg IV 3 5 hari, dilanjutkan 3 x 500 mg oral o Ciprofloksasin injeksi 2 x 200 mg IV 35 hari, dilanjutkan oral 2 x 500 mg o Ceftriakson 2 x 1 gr IV o Levofloksasin 1 x 500 mg IV 3 hari dilanjutkan oral o Metronidazol 3 x 500 mg IV dilanjutkan oral, bila dahak berbau busuk (infeksi kuman anaerob) Setelah keluar hasil kultur dan sensitiviti kuman banal, antibiotika diberikan sesuai kultur 4. Mukolitik / Ekspektoran : Ambroksol 3 x1 tablet, p.o atau sirup 3 x cth1 Bromheksin 3 x 1 tablet , p.o atau sirup 3 x cth 1 atau injeksi 3 x 1 ampul N-asetilsistein 3 x 1 kapsul, p.o atau 3 x 1 sache 6. Antipiretik, kalau perlu 1. Terapi penyebab Misalnya, abses hepar : Kloroquin 2. Terapi penyulit Misalnya, empiema : pasang WSD 3. Bila ada fungus ball diserta batuk darah biasanya perlu pembedahan (reseksi paru)
7.3 Terapi khusus
Catatan Tambahan
38
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang 9 Daftar Pustaka Perhimpunan Dokter Paru Indonesia Cabang Jakarta. Standard Pelayanan Medik Paru. Jakarta: PDPI Cabang Jakarta: 1998 Goetz MB, Rhew DC, Torres A, Pyogenic Bacterial Pneumonia, Lung Abses, and Empyema. In : Murray and Nadels Textbook of Respiratory Medicine. Fourth Edition. Volume one. Philadelphia: Elsevier; 2005. p.920-978
39
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang
BRONKIEKTASIS
No. ICD-10 : J 47 I Batasan Adalah penyakit paru yang ditandai oleh dilatasi yang disertai destruksi dinding bronkus yang kronis danmenetap. Keadaan dapat terjadi akibat kelainan kongenital, infeksi menahun dan berulang, faktor mekanik, maupun gangguan saraf perifer otot-otot bronkus
II III
Patofisiologi Gejala Klinis Bisa tidak ditemukan, atau Batuk produktif, kadang-kadang sputum sangat banyak Batuk pada perubahan posisi Batuk darah berulang Pada keadaan berat dapat ditemukan sesak nafas kronik dan hilang timbul
IV
Pemeriksaan dan Diagnosis
Pemeriksaan fisik Auskultasi paru : ronki basah terutama di basal paru Clubbing finger Sputum 24 jam : sputum 3 lapis Pemeriksaan penunjang 4.1. Umum Foto toraks PA dan lateral (sesuai letak lesi) Laboraturium darah rutin : hitung leukosit meningkat Kultur dan sensitiviti kuman banal sputum 4.2. Khusus Bronkografi, bila ada sarana CT scan toraks Kultur dan resistensi kuman banal dari aspirasi torakal, bronkoskopi (atas indikasi)
Diagnosis Banding
Fibrosis kistik TB paru Bronkitis kronik Sepsis Hemaptoe masif Gagal nafas)
VI
Penyulit 6.1. Karena penyakit
40
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang VII Penatalaksanaan 7.1 Non-Farmasi Oksigen Fisioterapi, bila memungkinkan Postural drainage bila dahak banyak Breathing excercises Coughing excercises
7.2 Terapi medikamentosa
Antibiotika Awal terapi bersifat empirik Oral : Ko-amoksiklav, 3 x 625 mg Ciprofloksasin, 2 x 500 mg Levofloksasin, 1 x 500 mg Azitromisin, 1 x 500 mg hari I, Eritromisin, 4 x 500 mg Metronidazol, 3 x 500 mg Injeksi : Ko-amoksiklav, 3 x 625 mg IV Ciprofloksasin, 2 x 200 400 mg IV Levofloksasin, 1 x 500 mg IV Ceftriakson, 2 x 1 gr IV Amoksisilin, 3 x 500 mg IV Metronidazol, 3 x 500 mg IV Setelah keluar hasil kultur, antibiotika diberikan sesuai kultur Mukolitik / Ekspektoran : Ambroksol 3 x1 tablet, p.o atau sirup 3 x cth1 Bromheksin 3 x 1 tablet , p.o atau sirup 3 x cth 1 atau injeksi 3 x 1 ampul N-asetilsistein 3 x 1 kapsul, p.o atau 3 x 1 sache Bronkodilator bila ada obstruksi Drip aminofilin 0,5 0,6 mg/KgBB/jam Salbutamol nebules 200 mcg, 4 6 x sehari Terbutalin respul 5 mg/2ml, 3-4 kali sehari Anti perdarahan bila ada hemaptoe o Asam tranheksamin, 3 x 500 mg IV/oral o Vitamin K, 3 x 1 ampul IV, atau 3 x 1 tablet oral o Vitamin C, 3 x 1 ampul IV, atau 3 x 1 tablet oral o Ethamsilat (dicynone), 3 x 1 ampul IV, atau 3 x 1 tablet oral o Adrenokrom (Adonna) drip 1 ampul 41
7.3 Terapi khusus
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang dalam Dextrose 5% 8 jam perkolf Pembedahan : lobektomi atau pneumektomi bila kelainan unilateral disertai keluhan infeksi berulang atau batuk darah masif
VIII Catatan Tambahan IX Daftar Pustaka Perhimpunan Dokter Paru Indonesia Cabang Jakarta. Standard Pelayanan Medik Paru. Jakarta: PDPI Cabang Jakarta: 1998 Barker AF. Bronchiectasis. In : Albert RK, Spiro SG, Jett JR ed. Clinical respiratory medicine. 2and ed. Pennsylvania: Mosby, inc; 2004. p.351 - 357
42
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang
MIKOSIS PARU
No. ICD-10 : J 12.2 I Batasan Yaitu infeksi paru yang disebabkan oleh jamur, baik infeksi primer maupun sekunder Jamur yang dapat menginfeksi paru : Jamur patogen Endemik Histoplasmosis Blastomikosis Koksidiomikosis Parakoksidiomikosis Sporotrikosis Non endemik Kriptokokosis Jamur oportunistik o Aspergilosis* o Mukormikosis* o Kandidosis* *Terbanyak II Patofisiologi Faktor predisposisi Penderita diabetes melitus Penderita yang mendapat antibiotika atau steroid untuk jangka lama Penderita yang mendapat sitostatik Penderita dengan defisiensi imunologis Tidak ada gejala yang khas, gejala dapat berupa: Batuk-batuk Batuk darah berulang Demam Mungkin timbul sesak nafas Pemeriksaan penunjang 4.1. Umum Foto toraks PA dan Lateral (sesuai letak lesi) Mikroskopis dan biakan jamur dari sputum Serologi jamur, bila ada sarana 4.2. Khusus Bronkoskopi : bilasan bronkus (bila perlu) Tomografi, bila ada sarana CT scan toraks
III
Gejala Klinis
IV
Pemerikasaan dan Diagnosis
43
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang V Diagnosis Banding Pneumonia karena penyakit lain Tuberkulosis paru Tumor paru Istirahat Fisioterapi atas indikasi Tergantung jenis jamur, umumnya dipakai obat-obat golongan ketokonazol, itrakonazol dan flukonazol. Kadang-kadang perlu amfoterisisn B Bila ada fungus ball diserta batuk darah biasanya perlu pembedahan (reseksi paru) VIII Catatan Khusus IX Daftar Pustaka 1. Perhimpunan Dokter Paru Indonesia Cabang Jakarta. Standard Pelayanan Medik Paru. Jakarta: PDPI Cabang Jakarta: 1998 2. Perhimpunan Mikologi Kedokteran Manusia dan Hewan Indonesia. Konsensus FKUIPMKI Tentang Tatalaksana Mikosis Sistemik. Jakarta; Balai Penerbit FKUI: 2001 Batuk darah Sepsis
VI
Penyulit Karena penyakit 6.2. Karena tindakan
VII
Penatalaksanaan 7.4 Non-Farmakologi 7.5 Farmakologi
7.6 Terapi khusus
44
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang
NODUL PARU SOLITER
No. ICD-10 : C. 34 1 Nama penyakit / diagnosis Kriteria diagnosis Nodul paru soliter Adalah resi radiologik berbentuk bulat soliter dikelilingi olh jaringan paru normal Gambaran radiologik Dapat dengan atau tanpagejala klinik seperti batuk-batuk, batuk berdarah
Diagnosis diffrensial
Tumor paru ( jinak maupun ganas) Tuberkuloma Pneumonia eusinofilik Sindroma loeffler Hemangioma Mikosis paru Laboratorium rutin, o Darah rutin: Hb, lekosit, LED, hitung jenis, eusinofil total o Feces: rutin + telur cacing o Serologi : jamur Foto toraks PA dan Lateral (sesuai letak lesi) Uji mantoux
Pemeriksaan penunjang 7.1 umum
4.2. Khusus
CT scan toraks Bronkoskopi Biopsy transbronkial (TBLB) Biopsi transthorakal (TTB) dengan tuntunan CT scan atau USG Thorakostomi bila diagnosis pasti belum bisa ditegakan
5 6 7
Konsultasi Perawatan rumah sakit Terapi Umum 7.1 Terapi non medikamentosa 7.2 Terapi medikamentosa 7.3 Terapi khusus
Dokter spesialis paru Rawat jalan Catatan :bila rawat inap diagnostic lebih cepat 1. simtomatik 2. terapi sesuai penyakit sesuai indikasi
45
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang 8 9 Standar rumah sakit Penyulit 9.1. Karena penyakit Rumah Sakit tipe B dan C Batuk darah kanker, penyakit memburuk mikosis, infeksi sistemik Batuk darah, pneumothorak Perlu karena banyak dilakukan tindakan invasif Dokter spesialis paru Lama pembedahan 10-14 hari Dengan pembedahan 20 hari Dengan pembedahan 7 hari Bukan kanker : sembuh Kanker : kekambuhan, penyebaran penyakit Diperlukan untuk diagnosis pasti dianjurkan Anestesi Bedah thorak Patologi klinik Mikrobiologi
9.2. Karena tindakan 10 11 12 13 14 15 16 17 Informed consent Standar tenaga Lama perawatan Masa pemulihan Out put PA Autopsi/ risalah rapat Bidang terkait
18 19
Fasilitas khusus Pencegahan
Kamar bedah thoraks, bila dilakukan tindakan bedah Untuk penemuan kasus yang lebih dini, setiap penderita dengan gejala-gejala respiratorik, terutama laki-laki, umur 40 tahun, perokok berat, sputum BTA (-), dengan dugaan tuberkulosis atau pneumonia berulang, harus dicurigai menderita kanker paru, bila respon klinik pada awal pengobatan tidak memadai.pada kasus-kasus seperti ini, pemeriksaan yang menjurus kepada kanker paru harus dilaksanakan -
20
Catatan Tambahan
21
Daftar Pustaka
Perhimpunan Dokter Paru Indonesia Cabang 46
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang Jakarta. Standard Pelayanan Medik Paru. Jakarta: PDPI Cabang Jakarta: 1998 Levasseur P. Thymomas. Aisner J, Arriagada R, Green MR, Martini N, Peny MC, Eds. Comprehensive Textbook of Thoracic Oncology. Baltimore Maryland: Williams and Wilkins; 1996. p.653 667 Perhimpunan Dokter Paru Indonesia. Tumor mediastinum (Tumor mediastinum nonlimfoma): Pedoman Praktis Diagnosis & Penatalaksanaan Di Indonesia. PDPI. Jakarta: 2003
47
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang
ACUTE RESPIRTORY DISTRESS SYNDROME
No. ICD-10 : J. 80 1 Nama penyakit / diagnosis Adalah gagal nafas akut yang ditandai dengan hipoksemia berat dan edema paru non kardiogenik, akibat inflamasi akut, peningkatan permeabilitas kapiler dan mengurangnya compliance paru Gejala klinis Demam Batuk-batuk (dari batuk kering sampai berdahak) Sesak nafas Kadang-kadang nyeri dada Infeksi saluran nafas bagian atas Bronkopneumoni TB paru Foto toraks PA dan Lateral Laboratorium rutin, o Hitung lekosit mungkin meningkat o Hitung jenis, terdapat dominasi lekosit PMN Analisa gas darah (AGDA) Pemeriksaan bakteriologi indikasi Sesuai komplikasi sputum
Kriteria diagnosis
3 4
Diagnosis diffrensial Pemeriksaan penunjang 7.2 umum
sel
4.2. Khusus
atas
5 6 7
Konsultasi Perawatan rumah sakit Terapi Umum 7.1 Terapi non medikamentosa
Dokter spesialis paru Rawat jalan Catatan :bila rawat inap diagnostic lebih cepat
1. Istirahat 2. O2 3. Hidrasi (terapi cairan)
7.2 Terapi 1. mukolitik / ekspektoran (salah satu) medikamentosa o Ambroksol 3 x 1 tablet, po atau sirup 3 x cth1 o Bromheksin 3 x 1 tablet, p.o atau sirup 3x cth1 atau injeksi 3 x 1 ampul o N-asetilsistein 3 x 1 kapsul, p.o atau sirup 3 x 1 sache atau injeksi
48
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang o Erdostein 3 x 1 kapsul p.o atau sirup 3 x cth1 2. Antitusif bila perlu 3. Antibiotik Awal terapi bersifat empirik o Oral : Ko-amoksiklav, 3 x 625 mg Ciprofloxasin, 2 x 500 mg Levofloxasin, 1 x 500 mg Azitromisin, 1 x 500 mg Eritromisin, 4 x 500 mg Metronidazol, 3 x 500 mg o Injeksi Ko-amoksiklav, 3 x 625 mg IV Ciprofloksasin 2 x 200 mg IV Levofloxasin 1 x 500 750 mg IV Cefritriakson, 2 x 1-2 gr IV Cefotaksim, 2 x 1-2 gr IV Meropenem, 2 x 1 gr IV Azitromisin injeksi 1 x 500 mg IV Metronidazol, 3 x 500 mg IV Setelah keluar hasil kultur, antibiotika diberikan sesuai kultur 4. kortikosteroid Metil prednisolon injeksi 2 x 62,5125 mg Atau Budesonide inhalasi 4-6 x 1 Atau fluticasone propionat inhalasi 24 x 1 respues 7.3 Terapi khusus 1. Terapi inhalasi 2. Ventilator 3. Sesuai komplikasi Rumah Sakit tipe B dan C dengan saran ICU Perlu , bila memerlukan ventilator Dokter spesialis paru, dokter spesialis anestesi/konsultan Intensif Care Tergantung kondisi 49 Pneumonia Abses paru Empiema septikemis
8 9
Standar rumah sakit Penyulit 9.1 Karena penyakit
9.2 Karena tindakan 10 11 12 Informed consent Standar tenaga Lama perawatan
Standar Pelayanan Medis SMF Paru-RSUP Dr M Djamil Padang 13 14 Masa pemulihan Out put Kurang-lebih 1 minggu Sembuh total Komplikasi Meninggal ICU Radiologi Mikrobiologi
15 16 17
PA Autopsi/ risalah rapat Bidang terkait
18 19
Fasilitas khusus Daftar Pustaka
Perhimpunan Dokter Paru Indonesia Cabang Jakarta. Standard Pelayanan Medik Paru. Jakarta: PDPI Cabang Jakarta: 1998 Levasseur P. Thymomas. Aisner J, Arriagada R, Green MR, Martini N, Peny MC, Eds. Comprehensive Textbook of Thoracic Oncology. Baltimore Maryland: Williams and Wilkins; 1996. p.653 667 Perhimpunan Dokter Paru Indonesia. Tumor mediastinum (Tumor mediastinum nonlimfoma): Pedoman Praktis Diagnosis & Penatalaksanaan Di Indonesia. PDPI. Jakarta: 2003
50
Anda mungkin juga menyukai
- Buku Pedoman Ppi Di Fasilitas Pelayanan KesehatanDokumen158 halamanBuku Pedoman Ppi Di Fasilitas Pelayanan Kesehatanrs bethesdaBelum ada peringkat
- Tentir Dr. Monika, SP - Rad Dan Dr. Dompak, SP - RadDokumen30 halamanTentir Dr. Monika, SP - Rad Dan Dr. Dompak, SP - RadslebewBelum ada peringkat
- TBL Intensif RespirasiDokumen9 halamanTBL Intensif RespirasiSalma SavitaBelum ada peringkat
- Pleural Disease Emergency and Complication ManagementDokumen14 halamanPleural Disease Emergency and Complication ManagementariceghaBelum ada peringkat
- Referat Endobronkial TBDokumen35 halamanReferat Endobronkial TBYha Chimuet ChaniagoBelum ada peringkat
- Ct-Scan Thorax Kelompok 5Dokumen16 halamanCt-Scan Thorax Kelompok 5Gany DelanoBelum ada peringkat
- Tata Laksana Efek Samping Obat TBDokumen48 halamanTata Laksana Efek Samping Obat TBirfan100% (1)
- Emfisema PulmonumDokumen26 halamanEmfisema PulmonumandinurardiahrahmanBelum ada peringkat
- 01 Rev 05tarif 2021 Sumatera Final OKEDokumen29 halaman01 Rev 05tarif 2021 Sumatera Final OKESaniaBelum ada peringkat
- Keganasan Rongga ToraksDokumen47 halamanKeganasan Rongga ToraksAulia OMBelum ada peringkat
- 003 Pneumonia Didapat Di Masyarakat - Cap (Hal 6-10)Dokumen5 halaman003 Pneumonia Didapat Di Masyarakat - Cap (Hal 6-10)Vindy WulansariBelum ada peringkat
- RADIOLOGIDokumen11 halamanRADIOLOGIfireworkrwBelum ada peringkat
- Modul 3 Mahasiswa PakDokumen34 halamanModul 3 Mahasiswa Pakannanda dianBelum ada peringkat
- Tinjauan PustakaDokumen22 halamanTinjauan PustakamiqdadaryaputraBelum ada peringkat
- HIPOHIPERNATREMIADokumen23 halamanHIPOHIPERNATREMIAyuni adrianiBelum ada peringkat
- Sari PustakaDokumen36 halamanSari PustakaAde IndrawanBelum ada peringkat
- REVISI TemPO TBDokumen2 halamanREVISI TemPO TBElly sulastriBelum ada peringkat
- SOP HFO Babylog VN500Dokumen2 halamanSOP HFO Babylog VN500Deni NSBelum ada peringkat
- 1.3 - Penyakit Infkesi Paru I (Pneumonia)Dokumen67 halaman1.3 - Penyakit Infkesi Paru I (Pneumonia)Muhammad Alif NaufalBelum ada peringkat
- Terapi OksigenDokumen25 halamanTerapi OksigenAuddrey TanBelum ada peringkat
- Efusi Pleura KomplikasiDokumen33 halamanEfusi Pleura KomplikasiGedhe PutraBelum ada peringkat
- 22 Februari 2016LOG BOOK KOAS IKA FK UNDIPDokumen33 halaman22 Februari 2016LOG BOOK KOAS IKA FK UNDIPKevin RadittyaBelum ada peringkat
- Penatalaksanaan TBDokumen48 halamanPenatalaksanaan TBYunita YrmaBelum ada peringkat
- 1 Handout Effusi PleuraDokumen55 halaman1 Handout Effusi PleuraMila PutriBelum ada peringkat
- BPM Blok BHL 2Dokumen26 halamanBPM Blok BHL 2Bozong NewBelum ada peringkat
- Aplikasi Awal Airway Pressure Release VentilationDokumen44 halamanAplikasi Awal Airway Pressure Release VentilationHendrikus Surya Adhi PutraBelum ada peringkat
- Radiologi RESPIRASIDokumen29 halamanRadiologi RESPIRASIekahabinaBelum ada peringkat
- Slide ReferatDokumen29 halamanSlide ReferatWiku HernawaBelum ada peringkat
- PPK Ttna 2018Dokumen3 halamanPPK Ttna 2018Bidang Pelayanan MedikBelum ada peringkat
- Ghaisani Humairah - C014182068Dokumen3 halamanGhaisani Humairah - C014182068ghaisani humairahBelum ada peringkat
- Embalming Pasien Infeksi Ditinjau Dari Berbagai AspekDokumen37 halamanEmbalming Pasien Infeksi Ditinjau Dari Berbagai AspekDian Andi PrastiyoBelum ada peringkat
- Pneumotoraks Spontan in COPDDokumen9 halamanPneumotoraks Spontan in COPDRif'aBelum ada peringkat
- Penyakit PleuraDokumen58 halamanPenyakit PleuraArvind Kanagaratnam100% (1)
- Buku Pdpi Tumor Mediastinum A. Pemeriksaan Tumor MarkerDokumen14 halamanBuku Pdpi Tumor Mediastinum A. Pemeriksaan Tumor Markerdicky wahyudiBelum ada peringkat
- Referat AcosDokumen10 halamanReferat AcosAsterisa Retno PutriBelum ada peringkat
- Anamnesis & Pemeriksaan Fisik - ParuDokumen37 halamanAnamnesis & Pemeriksaan Fisik - ParuBARLI AKBAR RAMADHANBelum ada peringkat
- EmpiemaDokumen19 halamanEmpiemaAra BhaktiBelum ada peringkat
- ARDSDokumen33 halamanARDSSinthya AuliaBelum ada peringkat
- Tumor ParuDokumen5 halamanTumor ParubinalauringgaBelum ada peringkat
- Abses ParuDokumen20 halamanAbses ParuDieni RahmatikaBelum ada peringkat
- ANGIOGRAFI KORONER PERKUTAN (Coronary Angiography)Dokumen3 halamanANGIOGRAFI KORONER PERKUTAN (Coronary Angiography)Rizki Yani FatimahBelum ada peringkat
- Case Tasia Rozakiah L - Asthma COPD Overlap SyndromeDokumen36 halamanCase Tasia Rozakiah L - Asthma COPD Overlap SyndromeTasia Rozakiah100% (1)
- Air BronchogramDokumen3 halamanAir BronchogramRachmi MerrinaBelum ada peringkat
- Kuesioner AsmaDokumen7 halamanKuesioner AsmaIndah NurariskaBelum ada peringkat
- HIDROPNEUMOTORAKSDokumen5 halamanHIDROPNEUMOTORAKSmiranda ayu risang bestariBelum ada peringkat
- TUGASDokumen8 halamanTUGASnajihah muzairi souzaBelum ada peringkat
- Dinding Abdomen PPDokumen10 halamanDinding Abdomen PPArrista BeautypearlBelum ada peringkat
- Modul 3 Airway Management Endotrakcheal IntubationDokumen3 halamanModul 3 Airway Management Endotrakcheal Intubationafifurrahman_rizalBelum ada peringkat
- Neuroaksial Anestesia Pada PediatriDokumen14 halamanNeuroaksial Anestesia Pada PediatriEDI CBelum ada peringkat
- Buku Panduan Keterampilan Klinis SMT 2Dokumen146 halamanBuku Panduan Keterampilan Klinis SMT 2AngelBelum ada peringkat
- TBC - AgungDokumen53 halamanTBC - AgungAgung Firmansyah SumantriBelum ada peringkat
- Bimbingan Pulmo Dr. Fauzar 2Dokumen28 halamanBimbingan Pulmo Dr. Fauzar 2syaapanBelum ada peringkat
- Pneumothoraks Spontan Sekunder Sinistra: Pembimbing: Dr. Felasufa Noor SP.BDokumen58 halamanPneumothoraks Spontan Sekunder Sinistra: Pembimbing: Dr. Felasufa Noor SP.Bpene asoyBelum ada peringkat
- SPO Biopsi PleuraDokumen2 halamanSPO Biopsi PleurafaberBelum ada peringkat
- REFERAT HIPOKSIA DAN PENATALAKSANAAN - Wia Bunga RamadhanDokumen36 halamanREFERAT HIPOKSIA DAN PENATALAKSANAAN - Wia Bunga RamadhanbungaBelum ada peringkat
- REFERAT ToksikologiDokumen27 halamanREFERAT ToksikologinisakhairBelum ada peringkat
- Tuberkulosis ParuDokumen82 halamanTuberkulosis Parudedyjaya hospitalBelum ada peringkat
- PPK Paru OkDokumen43 halamanPPK Paru OkceciliaBelum ada peringkat
- PULMODokumen11 halamanPULMOKarina S DodyBelum ada peringkat
- PPK SMF Paru RevisiDokumen177 halamanPPK SMF Paru RevisiM. Ridho Bagus Pratama100% (1)
- Tonsilitis DifteriDokumen19 halamanTonsilitis DifteriArdhiBelum ada peringkat
- Bab VDokumen2 halamanBab VArdhiBelum ada peringkat
- Kode Etik Kedokteran Indonesia 2012Dokumen80 halamanKode Etik Kedokteran Indonesia 2012Muthia Fydiah JayantiBelum ada peringkat
- Tugas Kelompok BI TerbaruDokumen5 halamanTugas Kelompok BI TerbaruArdhiBelum ada peringkat
- Lagu Anamnesis - Clinical CaseDokumen2 halamanLagu Anamnesis - Clinical CaseArdhiBelum ada peringkat
- 10 - 244diagnostik Dan Tatalaksana OnikomikosisDokumen4 halaman10 - 244diagnostik Dan Tatalaksana OnikomikosisFriskaika92Belum ada peringkat
- MR 2Dokumen6 halamanMR 2ArdhiBelum ada peringkat
- BAB 3 (Vancouver)Dokumen7 halamanBAB 3 (Vancouver)ArdhiBelum ada peringkat
- Daftar Pustaka (Vancouver)Dokumen2 halamanDaftar Pustaka (Vancouver)ArdhiBelum ada peringkat
- Tugas BacaDokumen19 halamanTugas BacaArdhiBelum ada peringkat
- Penghitungan Besar SampelDokumen10 halamanPenghitungan Besar SampelFeri Ahmadi100% (8)
- Surat Peminjaman RuanganDokumen1 halamanSurat Peminjaman RuanganArdhiBelum ada peringkat
- Do'a Tepis Terpaan Rasa MalasDokumen1 halamanDo'a Tepis Terpaan Rasa MalasArdhiBelum ada peringkat
- Sepatu Merah Nayla 2Dokumen1 halamanSepatu Merah Nayla 2ArdhiBelum ada peringkat
- Daftar IsiDokumen1 halamanDaftar IsiArdhiBelum ada peringkat
- Status Neuro For UjianDokumen7 halamanStatus Neuro For UjianArdhiBelum ada peringkat
- PKMDokumen2 halamanPKMArdhiBelum ada peringkat
- Daftar GambarDokumen1 halamanDaftar GambarArdhiBelum ada peringkat
- Gaje AjDokumen1 halamanGaje AjArdhiBelum ada peringkat
- Bahan DK Ifi Pemicu 3 EdiitDokumen6 halamanBahan DK Ifi Pemicu 3 EdiitArdhiBelum ada peringkat
- Pemicu 3Dokumen4 halamanPemicu 3ArdhiBelum ada peringkat
- Kata PengantarDokumen2 halamanKata PengantarArdhiBelum ada peringkat
- He Ma To PoiesisDokumen4 halamanHe Ma To PoiesisArdhiBelum ada peringkat
- Pembentukan Sel DarahDokumen20 halamanPembentukan Sel DarahArdhiBelum ada peringkat
- Daftar Isi PDFDokumen3 halamanDaftar Isi PDFArdhiBelum ada peringkat
- Pemicu 3Dokumen43 halamanPemicu 3ArdhiBelum ada peringkat
- CoverDokumen1 halamanCovercrushnaBelum ada peringkat
- Daftar Tabel Dan Gambar PDFDokumen3 halamanDaftar Tabel Dan Gambar PDFArdhiBelum ada peringkat
- Daftar IsiDokumen3 halamanDaftar IsicrushnaBelum ada peringkat
- Daftar Lampiran (Tabel Profil)Dokumen4 halamanDaftar Lampiran (Tabel Profil)crushnaBelum ada peringkat