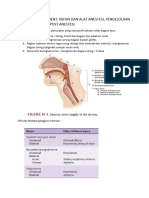
Panduan Praktis Klinis Anestesia Untuk Operasi Non-Jantung Pada Kehamilan Dengan Penyakit Jantung Bawaan
Diunggah oleh
Syamsul Putra0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
13 tayangan4 halamanyrttyhrt
Judul Asli
PANDUAN PRAKTIS KLINIS ANESTESIA UNTUK OPERASI NON-JANTUNG PADA KEHAMILAN DENGAN PENYAKIT JANTUNG BAWAAN(1)
Hak Cipta
© © All Rights Reserved
Format Tersedia
DOCX, PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen Iniyrttyhrt
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
13 tayangan4 halamanPanduan Praktis Klinis Anestesia Untuk Operasi Non-Jantung Pada Kehamilan Dengan Penyakit Jantung Bawaan
Diunggah oleh
Syamsul Putrayrttyhrt
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 4
PANDUAN PRAKTIS KLINIS
RSUD GUNUNG JATI CIREBON
Panduan Praktis Klinis
SMF : Anestesi dan Terapi Intensif
RSUD GUNUNG JATI CIREBON
2015-2016
PEDOMAN NASIONAL ANESTESIA UNTUK OPERASI NON-JANTUNG PADA KEHAMILAN
DENGAN PENYAKIT JANTUNG BAWAAN
1. Pengertian /Tujuan Tindakan anestesiaa pada pasien hamil yang menjalani persalinann
normal atau bedah sesar, dan memiliki penyakit jantung bawaan
(PJB).
2. Anamnesis Anamnesis sesuai dengan PPK kunjungan pre op
3. Pemeriksaan Fisik Pemeriksaan fisik sesuai dengan kunjungan pre op
4. Kriteria diagnostik Sesuai Anamnesa dan pemeriksaan Fisik
5. Diagnosis Sesuai Anamnesa dan pemeriksaan Fisik
6. Diagnosis banding Sesuai Anamnesa dan pemeriksaan Fisik
7. Pemeriksaan penunjang Pemeriksaan penunjang sesuai PPK kunjungan pre op
8. Terapi /Prosedur Pra-Anestesia
a. Persiapan pasien
1) Harus diyakini terlebih dahulu diagnosis PJB pasien dan derajat
beratnya kelainan. Secara umum, PJB dapat digolongkan
sebagai PJB sianotik (misalnya Tetralogy of Fallot, Double Outlet
Right Vnetricle), PJB nonsianotik (misalnya pirau kiri ke kanan
atau Left to Right Shunt). Pirau kiri ke kanan (L to R) adalah
adanya hubungan aliran darah dari sistem sirkulasi sistemik
(jantung kiri) ke sirkulasi pulmonal (jantung kanan). Lesi L to R
tersering adalah PDA, VSD dan ASD. Pasien dengan lesi L to R
namun tampak sianosis dan sesak, kemungkinan sudah
mengalami sindroma Eisenmenger.
2) Tanda-tanda vital perlu dinilai. SpO2 di bawah nilai normal pada
pasien PJB sianotik adalah “normal”. Pada umumnya SpO2
sekitar 80% cukup memadai. Tidak perlu memberikan terapi
oksigen berlebihan karena tidak akan mengubah diagnosis
pasien.
3) Nilai SpO2 di bawah normal pada pasien nonsianotik, harus
dicurigai hipertensi pulmonal atau bahkan telah menjadi
sindroma Eisenmenger. Dapat dicoba pemberian terapi oksigen.
Jika SpO2 meningkat, berarti pasien masih reaktif terhadap
oksigen. Oksigen adalah vasodilator paru.
4) Pemeriksaan laboratorium: darah perifer terutama penting pada
pasien sianosis kronik. Hemokonsentrasi perlu diwaspadai.
Kadar Hb dan Ht terlalu tinggi dapat memperburuk perfusi
jaringan, namun jika terlalu rendah dapat menurunkan
hantaran oksigen. Pada pasien sianosis kronik juga perlu
diwaspadai ada gangguan koagulasi.
5) Kondisi klinis pasien perlu dinilai dan diklasifikasikan dalam
status fisik menurut ASA maupun NYHA.
6) Keputusan pemilihan teknik dan obat anestetik bergantung pada
kondisi individual pasien.
7) Kondisi di mana resistensi perifer dijaga agar tidak turun,
anestesia regional terutama blok subarakhnoid sebaiknya
dihindari. Anestesia regional juga sebaiknya dihindari jika ada
bukti gangguan koagulasi.
8) Pasien dan keluarganya perlu dijelaskan tentang kondisi pasien
serta risiko ke ibu maupun bayi. Setelah memahami, pasien dan
keluarganya harus menandatangani formulir persetujuan.
9) Pasien dipuasakan sesuai ketentuan.
10) Pada pasien sianotik, selama puasa diberikan cairan intravena
agar tidak terjadi hemokonsentrasi lebih lanjut.
11) Medikasi sebaiknya dihindari pada pasien sianotik, terutama
yang berisiko menurunkan tekanan darah atau mendepresi
nafas.
b. Persiapan alat dan obat
1) Mesin anestesiaa, lebih disukai yang memiliki pressure cycle
(terutama pada pasien dengan hipertensi pulmonal), dengan gas
medik kombinasi oksigen dengan compressed air.
2) Peralatan jalan nafas dan intubasi sesuai ketentuan.
3) Mesin suction beserta selang dan kateter dengan ukuran yang
sesuai.
4) Perlengkapan pemberian cairan intravena: tiang infus, cairan
infus dan selang infus.
5) Perlengkapan pemberian obat infus kontinyu (syringe
pump/microdrip buret).
6) Perlengkapan pemantauan.
Jenis pemantauan disesuaikan dengan kondisi pasien.
Pemantauan minimal untuk semua kondisi adalah: EKG
kontinyu, SpO2 dan tekanan darah noninvasif. Jika
memungkinkan, pemantauan tekanan darah arterial lebih baik.
Pada pasien yang severely ill dianjurkan memasang kateter vena
sentral. Jika ada, pengukuran end-tidal CO2 sebaiknya
digunakan.
7) Jika diputuskan anestesiaa regional, disiapkan alat untuk
anestesiaa regional sesuai ketentuan.
8) Obat anestesiaa umum disesuaikan dengan patofisiologi penyakit
dan kondisi pasien. Pada kondisi di mana resistensi perifer
dijaga agar tidak turun, perlu dihindari vasodilatasi berlebihan.
Pertimbangkan penggunaan obat anestetik yang tidak
menyebabkan depresi kardiovaskular (misalnya ketamin).
9) Analgesia adalah hal yang sangat penting. Penggunaan opioid
atau opiat seringkali tidak dapat dihindarkan. Pada bedah sesar,
perlu menginformasikan penggunaan opioid kepada dokter ahli
pediatri untuk antisipasi depresi nafas bayi.
10) Jika dikawatirkan hemodinamik tidak stabil, dapat
dipertimbangkan inotropik yang sesuai (misalnya dopamin,
dobutamin, milrinon dan sebagainya).
11) Jika memungkinkan, pada pasien dengan hipertensi pulmonal
diberikan obat vasodilator paru selain oksigen (misalnya morfin,
milrinon, NTG).
12) Seperti kelainan jantung yang lain, prinsip pemberian obat
adalah titrasi.
c. Persiapan Personel
1) Anestesia dilakukan oleh dokter spesialis anestesiologi. Jika
memungkinkan, diusahakan melakukan konsultasi dengan
sejawat dengan kompetensi anestesiaa kardiak.
2) Pada PJB yang kompleks, dianjurkan untuk merujuk ke fasilitas
yang lebih baik. Jika tidak memungkinkan, anestesiaa dilakukan
dengan risiko sangat tinggi dan dipahami oleh pasien atau
keluarganya.
4. Prosedur Anestesia
a. Anestesia pada pasien dengan PJB sangat bergantung
patofisiologi
dan beratnya penyakit.
b. Pastikan puasa cukup.
c. Pastikan jalur intravena berfungsi baik. Pemberian cairan yang
cukup sebelum induksi sangat penting untuk perfusi jaringan.
Hindari air bubbles pada jalur infus.
d. Alat pemantauan harus dipasang dan berfungsi baik. Pemantauan
bergantung beratnya kondisi pasien. Pemantauan baku adalah TD
noninvasive, SpO2 dan EKG kontinyu. Jika memungkinkan
pemantauan tekanan darah arterial dan tekanan vena sentral akan
lebih baik.
e. Parameter hemodinamik harus dinilai sebelum induksi: TD, laju
nadi, SpO2. Target hemodinamik selama anestesiaa sedapat
mungkin tidak terlalu jauh dari nilai basal ini.
f. Jika kondisi hemodinamik baik dan tidak ada kontraindikasi,
pasien dapat dibius dengan anestesiaa regional. Blok sub arachnoid
kurang dianjurkan, terutama ketika resistensi sistemik dijaga tidak
turun.
g. Blok epidural tidak dianjurkan menggunakan test dose dengan
adrenalin.
h. Jika dipilih anestesiaa umum, prinsip pemberian obat adalah
titrasi
disesuaikan status hemodinamik pasien. Tidak dianjurkan obat
tunggal. Dapat digunakan kombinasi dosis kecil (ko-induksi) opioid,
sedatif golongan benzodiazepin dan anestetika inhalasi (isofluran
atau sevofluran) atau anestetika intravena (misalnya propofol,
etomidat atau barbiturat).
i. Pada kondisi resistensi sistemik dijaga agar tidak turun, jika
memungkinkan digunakan obat anestetik yang tidak menyebabkan
vasodilatasi (misalnya ketamin) dan opioid titrasi, atau dibantu
dosis kecil obat vasoaktif.
j. Intubasi endotrakeal atau insersi sungkup laring dapat digunakan
sebagai alat bantu jalan nafas pasien. Intubasi endotrakeal
dilakukan sesuai ketentuan dengan memperhatikan analgesia yang
adekuat. Penggunaan pelumpuh otot sesuai ketentuan.
k. Rumatan anestesia dapat menggunakan anestetika inhalasi atau
intravena, dengan pemberian opioid atau opiat intermitten atau
kontinyu.
l. Oksigenasi dan ventilasi: pada hipertensi pulmonal digunakan
fraksi
oksigen tinggi dan sedikit hiperventilasi, tanpa menggunakan
volume tidal yang terlalu tinggi.
m. Pada PJB sianotik: tidak perlu fraksi oksigen tinggi.
n. Pemantauan dititikberatkan pada hemodinamik. Pada PJB sianotik
(terutama Tetralogy of Fallot), apabila terjadi hypercyanotic spell,
diusahakan menaikkan resistensi sistemik, misalnya dengan
menekuk lutut ke dada (knee-chest position) atau dengan obat
vasoaktif.
o. Pada PJB sianotik yang bergantung duktus (pasien hidup karena
ada PDA atau kolateral), harus diusahakan duktus tetap paten,
dengan menghindari aktivitas simpatis berlebihan dan hiperoksia.
p. Pada Left to Right shunt tanpa hipertensi pulmonal, pirau dapat
bertambah berat jika resistensi pulmonal turun dan resistensi
sistemik naik.
q. Pada Left to Right shunt dengan hipertensi pulmonal (terutama
jika
sudah sindroma Eisenmenger), resistensi pulmonal dicegah untuk
meningkat dan resistensi sistemik dicegah untuk turun. Dihindari
hiperinflasi paru (volume tidal tinggi disertai PEEP tinggi), asidosis
dan peningkatan tonus simpatis.
r. Analgesia yang baik adalah hal terpenting.
5. Tatalaksana Pasca-Anestesiaa
Pasien dengan kondisi baik dan mendapat anestesiaa regional serta
operasi berjalan baik dapat dirawat di ruang biasa, setelah
pemantauan
seksama dalam waktu yang cukup di ruang pulih. Kewaspadaan
terutama karena ada arus balik darah uteroplasenta setelah plasenta
dikeluarkan. Jika ragu dengan kondisi pasien, atau kondisi pasien
berisiko atau
terjadi perubahan hemodinamik yang signifikan selama
pembedahan,
sebaiknya dirawat di ICU.Jika memungkinkan sebaiknya berdiskusi
dengan sejawat kardiologi anak atau anestesiologis dengan
kompetensi
anestesia kardiak.
Ventilasi mekanik di ICU dilakukan dengan prinsip yang sama
dengan
di kamar operasi. Penyapihan harus sehalus mungkin tanpa
meningkatkan aktivitas simpatis pasien.Analgesia harus terjaga baik.
Pada sindroma Eisenmenger, target utama hanyalah dapat lepas
ventilasi mekanik dan keluar dari ICU. Tidak pada tempatnya
menggunakan acuan nilai hemodinamik yang sama dengan orang
normal.
9. Edukasi Edukasi mengenai diagnosis, tindakan dan resiko
tindakan
10. Prognosis Ad vitam : ad bonam
Ad fungsionam : ad bonam
11. Tingkat evidens I/II/III/IV
12. Tingkat rekomendasi A/B/C
13. Penelaah kritis Anestesi dan terapi intensif
14. Indikator medis Persentasi pembatalan operasi
Angka kejadian morbiditas dan mortalitas
15. Kepustakaan - SPM PERDATIN 2011
- PEDOMAN NASIONAL PELAYANAN
KEDOKTERAN ANESTESIOLOGI DAN TERAPI
INTENSIF 2015
Cirebon, Juni 2015
Ketua Komite Medik Ketua SMF Anestesi dan terapi intensif
Dr Hardiansyah A, SpOG Dr. Widodo Medisono, Sp.An
NIP 195809111985121002 NIP
Anda mungkin juga menyukai
- 10 PPK Perdarahan SubarachnoidDokumen3 halaman10 PPK Perdarahan Subarachnoiddyah anettaBelum ada peringkat
- Mankas Anestesi Turp (SPINAL)Dokumen23 halamanMankas Anestesi Turp (SPINAL)madeemjBelum ada peringkat
- Resume Penyakit PenyertaDokumen4 halamanResume Penyakit PenyertaSyahrul RamdaniBelum ada peringkat
- PPK Anestesi Pada Bedah LaparatomiDokumen3 halamanPPK Anestesi Pada Bedah Laparatomianugerah puteraBelum ada peringkat
- Referat Persiapan AnastesiDokumen9 halamanReferat Persiapan AnastesiMike Fitria AdamBelum ada peringkat
- Tugas DR NovitaDokumen9 halamanTugas DR NovitaAngga DarwisBelum ada peringkat
- PPK Anestesi TIVADokumen5 halamanPPK Anestesi TIVAGalih Dwi EndriantoBelum ada peringkat
- PPK SEDASI DAN ANESTESI UploadDokumen38 halamanPPK SEDASI DAN ANESTESI UploadabsetiyantoBelum ada peringkat
- PPK Total Intra Venous Anestesi (TIVA)Dokumen4 halamanPPK Total Intra Venous Anestesi (TIVA)Sri Ariantini AriantiniBelum ada peringkat
- Infark SerebralDokumen3 halamanInfark SerebralRaihana Zahra IchsaniBelum ada peringkat
- Regional Anestesi Subarachnoid BlockDokumen24 halamanRegional Anestesi Subarachnoid Blockanisa ida lisnaBelum ada peringkat
- Skenario 1 4.2Dokumen14 halamanSkenario 1 4.2M.FauzanBelum ada peringkat
- Tatalaksana Intracerebral HemorrhageDokumen3 halamanTatalaksana Intracerebral HemorrhageChristina SoniaBelum ada peringkat
- PPK Anestesi SABDokumen5 halamanPPK Anestesi SABGalih Dwi EndriantoBelum ada peringkat
- Journal Reading - Andi Aita MasyitaDokumen22 halamanJournal Reading - Andi Aita MasyitaAhmadabubasirBelum ada peringkat
- Print TugasDokumen6 halamanPrint TugasIntan MonitaBelum ada peringkat
- Asuhan Keperawatan Hematemesis Melena Kelas ADokumen16 halamanAsuhan Keperawatan Hematemesis Melena Kelas ARidha Tiomanta PurbaBelum ada peringkat
- Askan Pada AngiografiDokumen26 halamanAskan Pada AngiografiYogix Nak BaliBelum ada peringkat
- Konsep Dasar General AnestesiDokumen7 halamanKonsep Dasar General AnestesiAdhien AnesthetistBelum ada peringkat
- Hematemesis Melena FixDokumen22 halamanHematemesis Melena FixJesy MilantiBelum ada peringkat
- Laporan Tutorial Blok 4.2Dokumen66 halamanLaporan Tutorial Blok 4.2rifkyramadhanBelum ada peringkat
- Airway ManagementDokumen6 halamanAirway ManagementAnggun Dwi PutriBelum ada peringkat
- Bab 18 - Penilaian Preoperatif, Premedikasi & Dokumentasi PerioperatifDokumen41 halamanBab 18 - Penilaian Preoperatif, Premedikasi & Dokumentasi Perioperatifnicholas100% (1)
- PANDUAN PRAKTIS KLINIS AsmaDokumen3 halamanPANDUAN PRAKTIS KLINIS AsmaSyamsul PutraBelum ada peringkat
- Refarat Anestesi Persiapan Pre OperatifDokumen19 halamanRefarat Anestesi Persiapan Pre OperatifdillaBelum ada peringkat
- SOP Status EpileptikusDokumen2 halamanSOP Status EpileptikusCarina De HidayatBelum ada peringkat
- AnesDokumen3 halamanAnesMufliha Ulfa DyadraBelum ada peringkat
- Lapsus Appendicitis Acute Yatie Up2dateDokumen32 halamanLapsus Appendicitis Acute Yatie Up2dateBlack HeartBelum ada peringkat
- Lapkas Tia Anestesi Umum Ruptur PalpebraDokumen22 halamanLapkas Tia Anestesi Umum Ruptur PalpebraDwi PrimaBelum ada peringkat
- PPK Anestesi Di Luar Kamar OperasiDokumen5 halamanPPK Anestesi Di Luar Kamar OperasiRanda Yusa PutraBelum ada peringkat
- Syok HipovolemiDokumen30 halamanSyok Hipovolemiyoan utami putriBelum ada peringkat
- Kelompok 9Dokumen9 halamanKelompok 9Milka Salma SolemanBelum ada peringkat
- Perioperatif Pasien Dengan Riwayat Hipertensi Dan Obat - Obat Hipertensi Terhadap PembiusanDokumen8 halamanPerioperatif Pasien Dengan Riwayat Hipertensi Dan Obat - Obat Hipertensi Terhadap Pembiusanfiqih eka putraBelum ada peringkat
- Penatalaksanaan BPHDokumen11 halamanPenatalaksanaan BPHIhsan aditya sanjayaBelum ada peringkat
- Referat Anestesi UmumDokumen23 halamanReferat Anestesi UmumKevin PinartoBelum ada peringkat
- Anestesi Pada Penyakit JantungDokumen138 halamanAnestesi Pada Penyakit JantungHubertBelum ada peringkat
- Laporan Kasus TURP AnestesiDokumen23 halamanLaporan Kasus TURP AnestesiONLYaDoCToR0% (1)
- Case 2 IbunDokumen25 halamanCase 2 IbunibunqumairaBelum ada peringkat
- DKK 1 B19M4Dokumen3 halamanDKK 1 B19M4aswanfaqihBelum ada peringkat
- Refleksi Kasus FixDokumen42 halamanRefleksi Kasus FixRahayuhimeBelum ada peringkat
- Referat Hafizhah - Monitor HemodinamikDokumen23 halamanReferat Hafizhah - Monitor Hemodinamikeki100% (1)
- Perawatan IcuDokumen44 halamanPerawatan IcuSeetha GovindarajuBelum ada peringkat
- Penilaian Pasien PreoperatifDokumen19 halamanPenilaian Pasien PreoperatifBrilliant Zanuar IchsanBelum ada peringkat
- Stroke HemoragikDokumen5 halamanStroke Hemoragikfarida ajwarniBelum ada peringkat
- Hipotensi Kendali BWSDokumen13 halamanHipotensi Kendali BWSAriefBelum ada peringkat
- PPK Anestesi 2018Dokumen18 halamanPPK Anestesi 2018Citra NurhasanahBelum ada peringkat
- PPK AnestesiDokumen19 halamanPPK AnestesiRevi RillianiBelum ada peringkat
- Penatalaksanaan Pis PsaDokumen11 halamanPenatalaksanaan Pis PsawilandayuBelum ada peringkat
- Anestesi Pada Pasien DMDokumen10 halamanAnestesi Pada Pasien DMMuhamad Pathu RohmanBelum ada peringkat
- Anestesi Persiapan Pra BedahDokumen6 halamanAnestesi Persiapan Pra BedahMiftah AddinBelum ada peringkat
- Syok Dan VasopresorDokumen18 halamanSyok Dan VasopresorNovi Putri Dwi IrianiBelum ada peringkat
- Laporan Kasus AnestesiDokumen37 halamanLaporan Kasus AnestesiEli Ezer SimangunsongBelum ada peringkat
- Tanya Jawab Seputar AnestesiDokumen3 halamanTanya Jawab Seputar AnestesiFrisca SidabalokBelum ada peringkat
- Anestesi Umum - Muhammad Fadhel Ikram22222Dokumen31 halamanAnestesi Umum - Muhammad Fadhel Ikram22222M -100% (1)
- Anestesi HipertensiDokumen25 halamanAnestesi HipertensiHaekal MuhammadBelum ada peringkat
- PPK Anestesi TivaDokumen3 halamanPPK Anestesi TivaBayu M SaputraBelum ada peringkat
- PENGESAHAN - TIM - PENGUJI - Nikmatul AsiahDokumen1 halamanPENGESAHAN - TIM - PENGUJI - Nikmatul AsiahSyamsul PutraBelum ada peringkat
- 02 Halaman PengesahanDokumen1 halaman02 Halaman PengesahanSyamsul PutraBelum ada peringkat
- Laporan KP Resta JuliaDokumen61 halamanLaporan KP Resta JuliaSyamsul PutraBelum ada peringkat
- Penyebab Rem Mobil Blong Blog ToyotaDokumen5 halamanPenyebab Rem Mobil Blong Blog ToyotaSyamsul PutraBelum ada peringkat
- Satuan Acara Penyuluhan HTDokumen11 halamanSatuan Acara Penyuluhan HTSyamsul PutraBelum ada peringkat
- Sap HTDokumen6 halamanSap HTSyamsul PutraBelum ada peringkat
- Leaflet SemangkaDokumen2 halamanLeaflet SemangkaSyamsul PutraBelum ada peringkat
- Leaflet Rebusan SeledriDokumen2 halamanLeaflet Rebusan SeledriSyamsul PutraBelum ada peringkat
- 8 Bast Aam Invpdg 161219013918Dokumen2 halaman8 Bast Aam Invpdg 161219013918Syamsul PutraBelum ada peringkat