Woc RDS
Diunggah oleh
Anis KhairunnisaDeskripsi Asli:
Judul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Woc RDS
Diunggah oleh
Anis KhairunnisaHak Cipta:
Format Tersedia
Nama : Anis Khairunnisa
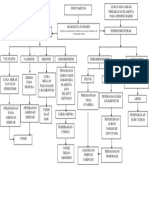
Acute respiratory distress syndrome
(ARDS) merupakan perlukaan WOC NIM : PO7220420005
inflamasi paru yang bersifat akut dan ACUTE RESPIRATORY DISTRESS SYNDROME
difus, yang mengakibatkan
peningkatan permeabilitas vaskular
paru, peningkatan tahanan paru, dan Kelahiran prematur Etiologi
hilangnya jaringan paru yang berisi
udara, dengan hipoksemia dan
opasitas bilateral pada pencitraan, Anatomi/ fisiologi Paru-paru belum Peninggian tegangan di
yang dihubungkan dengan
peningkatan shunting, peningkatan tubuh belum sempurna menghasilkan permukaan alveolar
dead spacefisiologis, dan surfaktan dalam
berkurangnya complianceparu. jumlah cukup
Kolaps dan tidak Manifestasi Klinik
Penggunaan alat bantu
pernapasan mampu menahan sisa
Hipoksia, retensi dan udara fungsional pada Adanya sesak napas
asidosis akhir ekspirasi pada bayi segera
setelah lahir
Perubahan kondisi bayi
Takipnea (>60x/mnt)
Respiratory Distress Pernapasan cuping
Syndrome Difusi dan terganggu hidung
Kurang terpajan Grunting
informasi Retraksi dinding dada
Penggunaan energi Ventilasi paru-paru Sianosis
yang maksimal untuk terganggu Gejala menetap dalam
Kurang pengetahuan bernapas
tentang kondisi bayi 48-96 jam pertama
setelah lahir.
Refleks menghisap Napas periodik
Stres psikologis lemah
D.0005 Pola Napas
Intake nutrisi Tidak Efektif
D.0080 Ansietas
inadekuat
(Orang Tua)
Pemeriksaan
Penunjang
D.0019 Defisit Nutrisi
Darah
Urine dan glukosa darah
(untuk D.0009 Perfusi
mengetahui hipoglikemia Kurang oksigenasi ke Sirkulasi terganggu
Perifer Tidak Efektif
) jaringan
Kalsium serum (untuk
meningkatkan
hipokalsemia) Penatalaksanaan Medis
Analisis gas darah Antibiotika untuk mencegah terjadinya infeksi sekunder.
(menentukan PH serum) Furosemid untuk memfasilitasi reduksi cairan ginjal dan
Analisa Gas Darah, PaO2 menurunkan cairan paru.
(tes untuk hipoksia) Fenobarbital
kurang dari 50 mmHg, Vitamin E untuk menurunkan produksi radikal bebas oksigen
PaCO2 kurang dari 60 Metilksantin untuk mengobati apnea
mmHg, saturasi oksigen Pemberian Surfaktan Buatan
92% - 94%, pH 7,31 – Pemberian Oksigen
7,4
Level Potasium, meningkat Penatalaksanaan Keperawatan
sebagai hasil dari release
potasium dari sel alveolar Pengobatan RDS diarahkan untuk pencegahan
yang rusak. Pencegahan Penyebab lain dari kematian bayi antara lain adalah perhatian terhadap dimana dan
dalam posisi apa bayi ditempatkan dan usaha-usaha untuk mencegah penganiyayaananak.
Seri Rontgen Dada : untuk
Pemberian minum per oral tidak diperbolehkan selama fase akut penyakit, karena dapat
melihat densitas menyebabkan aspirasi. Pemberian minum dapat diberikan melalui parenteral.
atelektasis dan elevasi Tindakan Pendukung yang Krusial
diaphragma dengan a) Mempertahankan ventilasi dan oksigenisasi adekuat
overdistensi duktus b) Mempertahankan keseimbangan asam-basa
c) Mempertahankan suhu lingkungan netral
alveolar. d) Mempertahankan perfusi jaringan yang adekuat
Bronchogram udara untuk e) Mencegah hipotermia
menentukan ventilasi f) Mempertahankan cairan dan elektrolit yang adekuat
D.0005 D.0009 D.0019 D.0080
Pola Napas Tidak Efektif Perfusi Perifer Tidak Efektif Defisit Nutrisi Ansietas
SLKI : Pola napas membaik SLKI : Perfusi perifer meningkat SLKI : Status nutrisi bayi SLKI : Tingkat ansietas
SIKI : SIKI : membaik menurun
1. Monitor pola napas (frekuensi, 1. Periksa sirkulasi perifer(mis.nadi SIKI : SIKI :
usaha napas) perifer, edema,CRT, warna, 1. Identifikasi status nutrisi 1. Monitor tanda-tanda ansietas
2. Monitor bunyi napas tambahan suhu)
2. Identifikasi alergi dan (verbal dan nonverbal)
3. Monitor sputum 2. Identifikasi faktor risikogangguan
sirkulasi intoleransi makanan 2. Ciptakan suasana teraupetik
(jumlah,warna,aroma)
4. Pertahankan kepatenan jalan 3. Hindari pemasangan infus atau 3. Identifikasi makanan yang untuk menumbuhkan
napas dengan head-tilt dan chin- pengambilan darah di area disukai kepercayaan
lift keterbatasan perfusi 4. Monitor asupan makanan 3. Dengarkan dengan penuh
5. Posisikan semifowler atau fowler 4. Hindari penekanan dan 5. Monitor berat badan perhatian
6. Lakukan fisioterapi dada pemasangan torniquet pada area 6. Monitor hasil pemeriksaan 4. Jelaskan prosedur, termasuk
7. Lakukan penghisapan lendir yang cedera laboratorium sensasi yang mungkin
kurang dari 15 detik 5. Lakukan pencegahan infeksi 7. Sajikan makanan secara dialami
8. Berikan oksigen, jika perlu 6. Lakukan hidrasi menarik dan suhu yang sesuai 5. Latih teknik relaksasi
9. Anjurkan asupan cairan 2000 7. Anjurkan melakukan perawatan 8. Berikan makanan tinggi kalori
ml/hari, jika tidakkontraindikasi kulit yang tepat
dan tinggi protein
10.Kolaborasi pemberian
bronkodilator
DAFTAR PUSTAKA
Tim Pokja SDKI DPP PPNI. 2017. Standar Diagnosis Keperawatan Indonesia. Edisi 1. Jakarta : PPNI
Tim Pokja SLKI DPP PPNI. 2019. Standar Luaran Keperawatan Indonesia. Edisi 1. Jakarta : PPNI
Tim Pokja SIKI DPP PPNI. 2018. Standar Intervensi Keperawatan Indonesia. Edisi 1. Jakarta : PPNI
Nurarif & Kusuma. 2015. Aplikasi Asuhan Keperawatan berdasarkan Diagnosa Medis & NANDA. Jogjakarta: Mediaction. Suriadi dan Yuliani, R. 2001
Asuhan Keperawatan Pada Anak, edisi 1. Jakarta : CV.Sagung Seto
Anda mungkin juga menyukai
- Woc RDS Siki SlkiDokumen3 halamanWoc RDS Siki SlkiVianne Mary100% (2)
- WOC Pneumonia Pada AnakDokumen3 halamanWOC Pneumonia Pada AnakBayu Dwi BriliantoBelum ada peringkat
- Pathway BBLSRDokumen1 halamanPathway BBLSRLuluk Dwi RahmayantiBelum ada peringkat
- Woc Post SCDokumen2 halamanWoc Post SCFiryal HasnaBelum ada peringkat
- LP Woc Anc - FaulinDokumen5 halamanLP Woc Anc - Faulinchandra irawanBelum ada peringkat
- Efek MusikDokumen26 halamanEfek MusikBertolomeus SedaBelum ada peringkat
- Woc Anak SehatDokumen9 halamanWoc Anak Sehatadelina100% (1)
- BBLDokumen4 halamanBBLMusa PutraBelum ada peringkat
- WOC Krisis TiroidDokumen9 halamanWOC Krisis TiroidSuparmi12345666100% (1)
- Web Of Causation (WOC) N-STEMIDokumen3 halamanWeb Of Causation (WOC) N-STEMIFarihaniesBelum ada peringkat
- Algoritma RDSDokumen6 halamanAlgoritma RDStella noviaBelum ada peringkat
- WOC Asuhan Keperawatan Dasar Gangguan Cairan dan Elektrolit (DiareDokumen4 halamanWOC Asuhan Keperawatan Dasar Gangguan Cairan dan Elektrolit (DiareJhona OmeBelum ada peringkat
- WOC - BPH - Askep Daring I - Putri KhunaezahDokumen10 halamanWOC - BPH - Askep Daring I - Putri KhunaezahRetnopujiBelum ada peringkat
- Woc Post SCDokumen3 halamanWoc Post SCRENIBelum ada peringkat
- MENGURANGI RISIKO HIPERBILIRUBINDokumen1 halamanMENGURANGI RISIKO HIPERBILIRUBINriska indahBelum ada peringkat
- Woc PneumoniaDokumen6 halamanWoc PneumoniaHardianto HardiantoBelum ada peringkat
- Jurnal Kian Tepid Sponge Dalam Penurunan Suhu Tubuh Pasien Hipertermi Mutia AnnisaDokumen6 halamanJurnal Kian Tepid Sponge Dalam Penurunan Suhu Tubuh Pasien Hipertermi Mutia Annisamutia annisaBelum ada peringkat
- LP Pneumonia Gadar FixDokumen19 halamanLP Pneumonia Gadar FixIndah PermataSari100% (1)
- Woc HiperbilirubinDokumen1 halamanWoc HiperbilirubinakbarBelum ada peringkat
- Woc AsfiksiaDokumen2 halamanWoc AsfiksiaAyyuu Christiani FebrianaBelum ada peringkat
- ROP, penyakit mata bayi prematurDokumen1 halamanROP, penyakit mata bayi prematurdewi wulandariBelum ada peringkat
- WOC BBLR - Yuspita SariDokumen1 halamanWOC BBLR - Yuspita SariYuspitaSariAhsyafBelum ada peringkat
- L.03030 STATUS NUTRISIDokumen6 halamanL.03030 STATUS NUTRISIAyu Rahayu100% (2)
- Woc Nstemi AlmaDokumen2 halamanWoc Nstemi AlmaFruit ZakariaVGBelum ada peringkat
- Woc Pneumonia Neonatal-1Dokumen3 halamanWoc Pneumonia Neonatal-1Melisa Pinky Nala XI IPS 3Belum ada peringkat
- Woc PNCDokumen3 halamanWoc PNClala nurilBelum ada peringkat
- SECTIO CAESAREA PEBDokumen14 halamanSECTIO CAESAREA PEBKutsiyawati 07Belum ada peringkat
- Woc MeningitisDokumen1 halamanWoc MeningitisSimmeria IndonesiaBelum ada peringkat
- MK: AnsietasDokumen1 halamanMK: AnsietasRomsiyami ImutBelum ada peringkat
- GE (GASTRO ENTERITISDokumen2 halamanGE (GASTRO ENTERITISYuni Tri WinantiBelum ada peringkat
- DEGDokumen1 halamanDEGnurona azizahBelum ada peringkat
- Woc HivDokumen1 halamanWoc HivYohanis RobertBelum ada peringkat
- MEGA SELVIANA (WOC Kebutuhan Berpakaian)Dokumen5 halamanMEGA SELVIANA (WOC Kebutuhan Berpakaian)denny nurBelum ada peringkat
- Woc PNCDokumen2 halamanWoc PNCArum Puspita SariBelum ada peringkat
- WOC MATERNITAS Inc BaruDokumen4 halamanWOC MATERNITAS Inc BaruMitha KakiayBelum ada peringkat
- WOC CAMPAK - Mohamad Yusup Ardawilly - 19216091Dokumen1 halamanWOC CAMPAK - Mohamad Yusup Ardawilly - 19216091XSQUAD OFFICIALBelum ada peringkat
- Woc SC Minggu Ke 3Dokumen3 halamanWoc SC Minggu Ke 3Diyo Nugraha100% (1)
- Bronkopneumonia: Manifestasi, Diagnosa, dan PencegahannyaDokumen3 halamanBronkopneumonia: Manifestasi, Diagnosa, dan PencegahannyaditamaulinaBelum ada peringkat
- Woc RDSDokumen1 halamanWoc RDSmarioBelum ada peringkat
- Kiat Keluarga Mengontrol HalusinasiDokumen12 halamanKiat Keluarga Mengontrol HalusinasinikenBelum ada peringkat
- Faktor yang Mempengaruhi WOC PPOKDokumen1 halamanFaktor yang Mempengaruhi WOC PPOKNi Made Indah Ari SandewiBelum ada peringkat
- WOC Kejang DemamDokumen1 halamanWOC Kejang DemamIna YatuBelum ada peringkat
- Demam: Penyebab, Gejala, dan PenatalaksanaannyaDokumen3 halamanDemam: Penyebab, Gejala, dan PenatalaksanaannyaAde Erna WidyaniBelum ada peringkat
- ISKDokumen8 halamanISKSuparmi12345666Belum ada peringkat
- Woc RDSDokumen2 halamanWoc RDSFebBelum ada peringkat
- WOC CombustioDokumen3 halamanWOC Combustioagung sedanaBelum ada peringkat
- PICO JadiDokumen16 halamanPICO JadiMasykur AliBelum ada peringkat
- WOC PNEUMONIA-dikonversiDokumen3 halamanWOC PNEUMONIA-dikonversiAnissa septiani50% (2)
- Woc Infeksi NifasDokumen1 halamanWoc Infeksi NifasShawn NelsonBelum ada peringkat
- Pneumonia: Penyebab, Gejala, dan PengobatanDokumen7 halamanPneumonia: Penyebab, Gejala, dan PengobatanWulan AzahroBelum ada peringkat
- ASUHAN TB PARU IBU HAMILDokumen16 halamanASUHAN TB PARU IBU HAMILjulaiha hadjuBelum ada peringkat
- PNEUMONIADokumen1 halamanPNEUMONIAerniwidyaaa0% (1)
- Pathway CombustioDokumen1 halamanPathway Combustioson100% (1)
- DEMAM KEJANG ANAKDokumen22 halamanDEMAM KEJANG ANAKDianAyuBelum ada peringkat
- Woc PneumoniaDokumen3 halamanWoc Pneumoniarima tricesBelum ada peringkat
- Askep Gerontik TB ParuDokumen9 halamanAskep Gerontik TB ParuSani IsainiBelum ada peringkat
- Resiko tinggi peningkatan angka kejadian penyakit degenaratifDokumen18 halamanResiko tinggi peningkatan angka kejadian penyakit degenaratifYuyunMBelum ada peringkat
- Woc Fix JraDokumen1 halamanWoc Fix JraErma SugihartiniBelum ada peringkat
- WOC POST PARTUM NORMAL - Rosy Noor Azizah - P1337420920122Dokumen2 halamanWOC POST PARTUM NORMAL - Rosy Noor Azizah - P1337420920122anies puspitaningrumBelum ada peringkat
- Web of Caution HMDDokumen3 halamanWeb of Caution HMDLuluk WulandariBelum ada peringkat
- Ni Ketut S IgdDokumen8 halamanNi Ketut S IgdAnis KhairunnisaBelum ada peringkat
- Askep PICU HidrosefalusDokumen21 halamanAskep PICU HidrosefalusAnis KhairunnisaBelum ada peringkat
- Woc Sistitis HemoragikDokumen9 halamanWoc Sistitis HemoragikAnis KhairunnisaBelum ada peringkat
- Litrev Picu NicuDokumen12 halamanLitrev Picu NicuAnis KhairunnisaBelum ada peringkat
- MENINGKATKAN KOPING KELUARGADokumen10 halamanMENINGKATKAN KOPING KELUARGAAnis KhairunnisaBelum ada peringkat
- Trauma Muskuloskeletal Kel.2Dokumen45 halamanTrauma Muskuloskeletal Kel.2Anis KhairunnisaBelum ada peringkat
- WOC Trauma Muskulo Kel 2Dokumen5 halamanWOC Trauma Muskulo Kel 2Anis KhairunnisaBelum ada peringkat
- Trauma Muskuloskeletal Kel.2Dokumen45 halamanTrauma Muskuloskeletal Kel.2Anis KhairunnisaBelum ada peringkat
- Soal HIVAIDS ANIS KHAIRUNNISADokumen1 halamanSoal HIVAIDS ANIS KHAIRUNNISAAnis KhairunnisaBelum ada peringkat
- KEHAMILAN EKTOPIK DAN ABORTUSDokumen52 halamanKEHAMILAN EKTOPIK DAN ABORTUSAnis KhairunnisaBelum ada peringkat
- WOC FRAKTUR dan DISLOKASIDokumen5 halamanWOC FRAKTUR dan DISLOKASIAnis KhairunnisaBelum ada peringkat
- Soal HIVAIDS ANIS KHAIRUNNISADokumen1 halamanSoal HIVAIDS ANIS KHAIRUNNISAAnis KhairunnisaBelum ada peringkat
- Ni Ketut S IgdDokumen8 halamanNi Ketut S IgdAnis KhairunnisaBelum ada peringkat
- Syok Hipovolemik Penyebab, Gejala dan PenanganannyaDokumen16 halamanSyok Hipovolemik Penyebab, Gejala dan PenanganannyaAnis KhairunnisaBelum ada peringkat
- Old MI Laporan PendahuluanDokumen16 halamanOld MI Laporan PendahuluanAnis KhairunnisaBelum ada peringkat
- Cover SKNDokumen2 halamanCover SKNAnis KhairunnisaBelum ada peringkat
- AdlDokumen51 halamanAdlAnis KhairunnisaBelum ada peringkat
- Contoh Format LPDokumen1 halamanContoh Format LPAnis KhairunnisaBelum ada peringkat
- Surat Pernyataan Program Alih Jenjang Poltekkes Kemenkes KaltimDokumen1 halamanSurat Pernyataan Program Alih Jenjang Poltekkes Kemenkes KaltimAnis KhairunnisaBelum ada peringkat
- Laporan Pendahuluan Fraktur HumerusDokumen17 halamanLaporan Pendahuluan Fraktur HumerusAsmaul HanifahBelum ada peringkat
- Hipertensi dan risiko strokeDokumen2 halamanHipertensi dan risiko strokeAnis KhairunnisaBelum ada peringkat
- Hildegard PeplauDokumen23 halamanHildegard PeplauAnis KhairunnisaBelum ada peringkat
- Uji KelayakanDokumen8 halamanUji KelayakanAnis KhairunnisaBelum ada peringkat
- BAB I KomunitasDokumen2 halamanBAB I KomunitasAnis KhairunnisaBelum ada peringkat
- Analisa DataDokumen2 halamanAnalisa DataAnis KhairunnisaBelum ada peringkat
- BAB 2 KWHDokumen6 halamanBAB 2 KWHAnis KhairunnisaBelum ada peringkat
- Askep GoiterDokumen18 halamanAskep GoiterAnis KhairunnisaBelum ada peringkat
- Uji KelayakanDokumen8 halamanUji KelayakanAnis KhairunnisaBelum ada peringkat
- Implementasi EvaluasiDokumen4 halamanImplementasi EvaluasiAnis KhairunnisaBelum ada peringkat