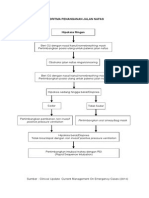
Perdarahan Intraserebral
Diunggah oleh
nidya15Judul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Perdarahan Intraserebral
Diunggah oleh
nidya15Hak Cipta:
Format Tersedia
2
BAB II
TINJAUAN PUSTAKA
2.1 DEFINISI
Perdarahan intraserebral (ICH) adalah perdarahan yang terjadi di otak
yang disebabkan oleh pecahnya (ruptur) pada pembuluh darah otak. Perdarahan
dalam dapat terjadi di bagian manapun di otak. Darah dapat terkumpul di jaringan
otak, ataupun di ruang antara otak dan selaput membran yang melindungi otak.
Perdarahan dapat terjadi hanya pada satu hemisfer (lobar intracerebral
hemorrhage), atau dapat pula terjadi pada struktur dari otak, seperti thalamus,
basal ganglia, pons, ataupun cerebellum (deep intracerebral hemorrhage).(1)
2.2 ANATOMI
Gambar 1 : Otak terdiri dari tiga bagian : batang otak, cerebrum, cerebellum (5)
Cerebrum adalah bagian terbesar dari otak dan terdiri dari belahan kanan
dan kiri. Ini melakukan fungsi yang lebih tinggi seperti menafsirkan sentuhan,
penglihatan dan pendengaran, serta pidato, penalaran, emosi, belajar, dan kontrol
baik dari gerakan. Cerebellum terletak di bawah otak besar. Fungsinya adalah
untuk mengkoordinasikan gerakan otot, menjaga postur tubuh, dan keseimbangan.
Batang otak termasuk otak tengah, pons, dan medula. Ini bertindak sebagai pusat
estafet menghubungkan otak dan cerebellum ke sumsum tulang belakang. Ia
melakukan banyak fungsi otomatis seperti bernapas, denyut jantung, suhu tubuh,
bangun dan siklus tidur, pencernaan, bersin, batuk, muntah, dan menelan. Sepuluh
dari dua belas saraf kranial berasal di batang otak.(5)
Gambar 2 : common carotid arteries sampai leher dan membagi kepada arteri karotid
internal dan eksternal. Sirkulasi anterior otak diberikan oleh arteri karotis interna (ICA)
dan sirkulasi posterior diberi makan oleh arteri vertebralis (VA). Kedua sistem terhubung di
Lingkaran Willis (lingkaran hijau) (5)
2.3. EPIDEMIOLOGI
Analisis pada 3 tahun dari data mortalitas nasional untuk pasien stroke
intraserebral oleh ayala dan teman-temannya mengungkapkan eksiden terbesar
dari ICH pada Africa Amerika, Alaska Natives, Asian Pacific Islander (API) dan
kumpulan hispanic ethnic. Juga mengunkap bahwa porporsi yang tinggi dari
kematian akibat stroke terjadi pada orang dewasa. Berdasarkan jenis kelamin,
angka kasus kematian untuk stroke hemoragik adalah sama untuk perempuan dan
laki-laki. Walaupun begitu, sercara keseluruhan mortalitas stroke lebih tinggi dari
lelaki.(4)
Insidensi di seluruh dunia dari perdarahan intracerebral menunjukan 10-20
kasus dari 100,000 populasi dan termasuk peningkatan umur. Perdarahan
intraserebral lebih banyak terjadi pada lelaki berbanding perempuan terutama
umur lebih 55 tahun dan juga termasuk populasi termasuk orang kulit hitam dan
orang kulit putih. Pada penelitian selama 20 tahun oleh National Health dan
Nutrition examination survey epidemiologi insiden perdarahan intraserebral
diantara orang kulit hitam 50/100,000 dua kali lipat insiden pada pada orang kulit
putih. Insiden populasi di Jepang 55/100,000 sama dengan orang kulit hitam.
Prevelansi hipertensi dan pengunaan alkohol yang tinggi pada populasi Jepang
meningkatkan insidensi. Hipertensi adalah faktor risiko spontan perdarahan
intraserebral terutama pada pasien yang tidak menggunakan obat hipertensi,
pasien umur 55 tahun, anak muda dan perokok (4)
2.4 ETIOLOGI
1. Hipertensi
Hipertensi lama akan menimbulkan lipohialinosis dan nekrosis fibrinoid yang
memperlemah dinding pembuluh darah yang kemudian menyebabkan ruptur
intima
dan
menimbulkan
aneurisma.
Selanjutnya
dapat
menyebabkan
mikrohematoma dan edema. Hipertensi kronik dapat juga menimbulkan
sneurisma-aneurisma kecil (diameternya 1 mm) yang tersebar di sepanjang
pembuluh darah, aneurisma ini dikenal sebagai aneurisma Charcot Bouchard.(2)
2. Cerebral Amyloid Angiopathy
Cerebral Amyloid Angiopathy adalah suatu perubahan vaskular yang unik
ditandai oleh adanya deposit amiloid di dalam tunika media dan tunika adventisia
pada arteri kecil dan arteri sedang di hemisfer serebral. Arteri-arteri yang terkena
biasanya adalah arteri-arteri kortical superfisial dan arteri-arteri leptomening.
Sehingga perdarahan lebih sering di daerah subkortikal lobar ketimbang daerah
basal ganglia. Deposit amiloid menyebabkan dinding arteri menjadi lemah
sehingga kemudian pecah dan terjadi perdarahan intraserebral. Di samping
hipertensi, amyloid angiopathy dianggap faktor penyebab kedua terjadinya
perdarahan intraserebral pada penderita lanjut usia.(2)
3. Arteriovenous Malformation
4. Neoplasma Intracranial.
Akibat nekrosis dan perdarahan oleh jaringan neoplasma yang hipervaskular.
5. Trauma
Koleksi darah fokal yang biasanya diakibatkan cedera regangan atau robekan
rasional terhadap pembuluh-pembuluh darah intraparenkimal otak atau kadangkadang cedera penetrans. Intracerebral hematom mengacu pada hemorragi atau
perdarahan lebih dari 5 ml dalam substansi otak.(2)
Perdarahan di putamen, thalamus, dan pons biasanya akibat ruptur arteri
lentikulostriata, arteri thalamoperforating dan kelompok basilar-paramedian.
Sedangkan perdarahan di serebelum biasanya terdapat di daerah nukleus dentatus
yang mendapat pendarahan dari cabang a. serebelaris superior dan a. serecelaris
inferior anterior.(2)
Gambar3:Lokasiterseringsumberperdarahanintraserebral
2.5PATOFISIOLOGI
Kasus ICH umumnya terjadi di kapsula interna (70 %), di fossa posterior
(batang otak dan serebelum) 20 % dan 10 % di hemisfer (di luar kapsula interna).
Gambaran patologik menunjukkan ekstravasasi darah karena robeknya pembuluh
darah otak dan diikuti adanya edema dalam jaringan otak di sekitar hematom.
Akibatnya terjadi diskontinuitas jaringan dan kompresi oleh hematom dan edema
pada struktur sekitar, termasuk pembuluh darah otak dan penyempitan atau
penyumbatannya sehingga terjadi iskemia pada jaringan yang dilayaninya, maka
gejala klinis yang timbul bersumber dari destruksi jaringan otak, kompresi
pembuluh darah otak atau iskemia dan akibat kompresi pada jaringan otak
lainnya.(3)
2.6 GEJALA KLINIS
Secara umum gejala klinis ICH merupakan gambaran klinis akibat
akumulasi darah di dalam parenkim otak. ICH khas terjadi sewaktu aktivitas,
onset pada saat tidur sangat jarang. Perjalanan penyakitnya, sebagian besar (37,570%) per akut. Biasanya disertai dengan penurunan kesadaran. Penurunan
kesadaran ini bervariasi frekuensi dan derajatnya tergantung dari lokasi dan
besarnya perdarahan tetapi secara keseluruhan minimal terdapat pada 60% kasus.
dua pertiganya mengalami koma, yang dihubungkan dengan adanya perluasan
perdarahan ke arah ventrikel, ukuran hematomnya besar dan prognosis yang jelek.
Sakit kepala hebat dan muntah yang merupakan tanda peningkatan tekanan
intrakranial dijumpai pada ICH, tetapi frekuensinya bervariasi. Tetapi hanya 36%
kasus yang disertai dengan sakit kepal sedang muntah didapati pada 44% kasus.
Jadi tidak adanya sakit kepala dan muntah tidak menyingkirkan ICH, sebaliknya
bila dijumpai akan sangat mendukung diagnosis ICH atau perdarahn subarakhnoid
sebab hanya 10% kasus stroke oklusif disertai gejala tersebut. Kejang jarang
dijumpai pada saat onset ICH.(6)
2.7 PEMERIKSAAN FISIK
Pemeriksaan fundus okuli pada kasus yang diduga ICH mempunyai tujuan
ganda yaitu mendeteksi adanya tanda-tanda retinopati hipertensif dan mencari
adanya perdarahan subhialoid (adanya darah di ruang preretina, yang merupakan
tanda diagnostik perdarahan subarakhnoid) yang mempunyai korelasi dengan
ruptur aneurisma. Kaku kuduk terdapat pada 48% kasus ICH. Gerakan mata, pada
perdarahan putamen terdapat deviation conjugae ke arah lesi, sedang pada
perdarahan nukleus kaudatus terjadi kelumpuhan gerak horisontal mata dengan
deviation conjugae ke arah lesi. (4)
Perdarahan thalamus akan berakibat kelumpuhan gerak mata atas (upward
gaze palsy), jadi mata melihat ke bawah dan kedua mata melihat ke arah hidung.
Pada perdarahan pons terdapat kelumpuhan gerak horisontal mata dengan ocular
bobbing. Pada perdarahan putamen, reaksi pupil normal atau bila terjadi herniasi
unkus maka pupil anisokor dengan paralisis N. III ipsilateral lesi. Perdarahan di
thalamus akan berakibat pupil miosis dan reaksinya lambat. Pada perdarahan di
mesensefalon, posisi pupil di tengah, diameternya sekitar 4-6 mm, reaksi pupil
negatif. Keadaan ini juga sering dijumpai pada herniasi transtentorial. Pada
perdarahn di pons terjadi pinpoint pupils bilateral tetapi masih terdapat reaksi,
pemeriksaannya membutuhkan kaca pembesar. Pola pernafasan pada perdarahan
diensefalon adalah Cheyne-Stroke, sedang pada lesi di mesensefalon atau pons
pola pernafasannya hiperventilasi sentral neurogenik. Pada lesi di bagian tengah
atau kaudal pons memperlihatkan pola pernafasan apneustik. Pola pernafasan
ataksik timbul pada lesi di medula oblongata. Pola pernafasan ini biasanya
terdapat pada pasien dalam stadium agonal. (4)
2.8 KLASIFIKASI PERDARAHAN INTRASEREBRAL
1. Putaminal Hemorrhage
Antara sindroma klinis perdarahan yang tersering adalah disebabkan oleh
perdarahan putaminal dengan terjadinya penekanan pada daerah berdekatan
dengan kapsula interna. Gejala dan kelainan neurologis hampir bervariasi
berdasarkan kedudukan dan ukuran penekanan. Perdarahan putaminal khas
dengan onset progresif pada hampir duapertigapasien, dan kurang dari sepertiga
mempunyai gejala mendadak dan hampir maksimal saat onset. Nyeri kepala
tampil saat onset gejala hanya pada 14% kasus dan pada setiap waktu hanya 28%;
semua pasien menunjukkan berbagai bentuk defisit motorik dan sekitar 65%
mengalami perubahan reaksi terhadap pin-prick. Perdarahan putaminal kecil
menyebabkan defisit sedang motorik dan sensori kontralateral. Perdarahan
berukuran sedang mula-mula mungkin tampil dengan hemiplegia flaksid, defisit
hemisensori, deviasi konjugasi mata pada sisi perdarahan, hemianopia homonim,
dan disfasia bila yang terkena hemisfer dominan. Progresi menjadi perdarahan
masif berakibat stupor dan lalukoma, variasi respirasi, pupil tak bereaksi yang
berdilatasi, hilangnya gerak ekstra-okuler, postur motor abnormal, dan respons
babinski bilateral. Gejala muntah terjadi hampir setengah dari pada penderita.
Sakit kepala adalah gejala tersering tetapi tidak seharusnya ada. Dengan jumlah
perdarahan yang banyak, penderita dapat segera masuk kepada kondisi stupor
dengan hemiplegi dan kondisi penderita akan tampak memburuk dengan
berjalannya masa.(3)
Walau bagaimanapun, penderita akan lebih sering mengeluh dengan sakit
kepala atau gangguan kepala yang dirasakan pusing. Dalam waktu beberapa menit
wajah penderita akan terlihat mencong ke satu sisi, bicara cadel atau aphasia,
lemas tangan dan tungkai dan bola mataakan cenderung berdeviasi menjauhi
daripada ekstremitas yang lemah. Hal ini terjadi bertahap mengikuti waktu dari
menit ke jam di mana sangat kuat mengarah kepada perdarahan intraserebral.
Paralisis dapat terjadi semakin memburuk dengan munculnya refleks babinski
yang mana pada awalnya dapat muncul unilateral dan kemudian bisa bilateral
dengan ekstremitas menjadi flaksid, stimulasi nyeri menghilang, tidak dapat
bicara dan memperlihatkan tingkat kesadaran stupor. Karekteristik tingkat
keparahan paling parah adalah dengan tanda kompresi batang otak atas (koma);
tanda babinski bilateral; respirasi dalam, irregular atau intermitten; pupil dilatasi
dengan posisi tetap pada bagian bekuan dan biasanya adanya kekakuan yang
deserebrasi.(3)
2. Thalamic Hemorrhage
Sindroma klinis akibat perdarahan talamus sudah dikenal. Umumnya
perdarahan talamus kecil menyebabkan defisit neurologis lebih berat dari
perdarahan putaminal. Seperti perdarahan putaminal, hemiparesis kontralateral
terjadi bila kapsula internal tertekan. Namun khas dengan hilangnya hemisensori
kontralateral yang nyata yang mengenai kepala, muka, lengan, dan tubuh.
Perluasan perdarahan ke subtalamus dan batang otak berakibat gambaran okuler
klasik yaitu terbatasnya gaze vertikal, deviasi mata kebawah, pupil kecil namun
bereaksi baik atau lemah. Anisokoria, hilangnya konvergensi, pupil tak bereaksi,
deviasi serong, defisit lapang pandang, dan nistagmus retraksi juga tampak.
Anosognosia yang berkaitan dengan perdarahan sisi kanan dan gangguan bicara
yang berhubungan dengan lesi sisi kiri tidak jarang terjadi. Nyeri kepala terjadi
pada 20-40 % pasien. Hidrosefalus dapat terjadi akibat penekanan jalur CSS. (3)
3. Perdarahan Pons
Perdarahan pons merupakan hal yang jarang terjadi dibandingkan dengan
perdarahan intraserebral supratentorial, tetapi 50% dari perdarahan infratentorial
terjadi di pons. Gejala klinik yang sangat menonjol pada perdarahan pons ialah
onset yang tiba-tiba dan terjadi koma yang dalam dengan defisit neurologik
bilateral serta progresif dan fatal. Perdarahan ponting paling umum menyebabkan
kematian dari semua perdarahan otak. Bahkan perdarahan kecil segera
menyebabkan koma, pupil pinpoint (1 mm) namun reaktif, gangguan gerak
okuler lateral, kelainan saraf kranial, kuadriplegia, dan postur ekstensor. Nyeri
kepala, mual dan muntah jarang. (3)
4. Perdarahan Serebelum
Lokasi yang pasti dari tempat asal perdarahan di serebelum sulit diketahui.
Tampaknya sering terjadi di daerah nukleus dentatus dengan arteri serebeli
superior sebagai suplai utama. Perluasan perdarahan ke dalam ventrikel IV sering
terjadi pada 50% dari kasus perdarahan di serebelum. Batang otak sering
mengalami kompresi dan distorsi sekunder terhadap tekanan oleh gumpalan
darah. Obstruksi jalan keluar cairan serebrospinal dapat menyebabkan dilatasi
ventrikel III dan kedua ventrikel lateralis sehingga dapat terjadi hidrosefalus akut
dan peningkatan tekanan intrakranial dan memburuknya keadaan umum penderita.
10
Kematian biasanya disebabkan tekanan dari hematoma yang menyebabkan
herniasi tonsil dan kompresi medula spinalis. (3)
Sindroma klinis perdarahan serebeler pertama dijelaskan secara jelas oleh
Fisher. Yang khas adalah onset mendadak dari mual, muntah, tidak mampu
bejalan atau berdiri. Tergantung dari evolusi perdarahan, derajat gangguan
neurologis terjadi. Hipertensi adalah faktor etiologi pada kebanyakan kasus.
Duapertiga dari pasien dengan perdarahan serebeler spontan mengalami gangguan
tingkat kesadaran dan tetap responsif saat datang; hanya 14% koma saat masuk.
50% menjadi koma dalam 24 jam, dan 75% dalam seminggu sejak onset. Mual
dan muntah tampil pada 95%, nyeri kepala (umumnya bioksipital) pada 73%, dan
pusing (dizziness) pada 55 %. Ketidakmampuan berjalan atau berdiri pada 94 %.
Dari pasien non koma, tanda-tanda serebeler umum terjadi termasuk ataksia
langkah (78 %), ataksia trunkal (65 %), dan ataksia apendikuler ipsilateral (65 %).
Temuan lain adalah palsi saraf fasial perifer (61%), palsi gaze ipsilateral (54 %),
nistagmus horizontal (51 %), dan miosis (30%).(3)
Hemiplegia dan hemiparesis jarang, dan bila ada biasanya disebabkan oleh
stroke oklusif yang terjadi sebelumnya atau bersamaan. Triad klinis ataksia
apendikuler, palsi gaze ipsilateral, dan palsi fasial perifer mengarahkan pada
perdarahan serebeler. Perdarahan serebeler garis tengah menimbulkan dilema
diagnostik atas pemeriksaan klinis. Umumnya perjalanan pasien lebih ganas dan
tampil dengan oftalmoplegia total, arefleksia, dan kuadriplegia flaksid. Pada
pasien koma, diagnosis klinis perdarahan serebeler lebih sulit karena disfungsi
batang otak berat. Dari pasien koma, 83 % dengan oftalmoplegia eksternal yang
lengkap, 53 % dengan irreguleritas pernafasan, 54 % dengan kelemahan fasial
ipsilateral. Pupil umumnya kecil; tak ada reaksi pupil terhadap sinar pada 40 %
pasien.(3)
5. Perdarahan Lober
Sindroma klinis akut perdarahan lober dijelaskan Ropper dan Davis.
Hipertensi kronik tampil hanya pada 31 % kasus, dan 4 % pasien yang koma saat
datang. Perdarahan oksipital khas menyebabkan nyeri berat sekitar mata
11
ipsilateral dan hemianopsia yang jelas. Perdarahan temporal kiri khas dengan
nyeri ringan pada atau dekat bagian anterior telinga, disfasia fluent dengan
pengertian pendengaranyang buruk namun repetisi relatif baik. Perdarahan frontal
menyebabkan kelemahan lengan kontralateral berat, kelemahan muka dantungkai
ringan, dan nyeri kepala frontal. Perdarahan parietal mulai dengan nyeri kepala
temporal anterior serta defisit hemisensori, terkadang mengenai tubuh ke garis
tengah. Evolusi gejala yang lebih cepat, dalam beberapa menit, namun tidak
seketika bersama dengan satu dari sindroma tersebut membantu membedakan
perdarahan lober dari stroke jenis lain. Kebanyakan AVM dan tumor memiliki
lokasi lober.(3)
6. Perdarahan intraserebral akibat trauma
Adalah perdarahan yang terjadi di dalam jaringan otak. Hematom
intraserebral pasca traumatik merupakan koleksi darah fokal yang biasanya
diakibatkan cedera regangan atau robekan rasional terhadap pembuluh-pembuluh
darah intraparenkimal otak atau kadang-kadang cedera penetrans. Ukuran
hematom ini bervariasi dari beberapa milimeter sampai beberapa sentimeter dan
dapat terjadi pada 2%-16% kasus cedera. Intracerebral hematom mengacu pada
hemorragi / perdarahan lebih dari 5 ml dalam substansi otak (hemoragi yang lebih
kecil dinamakan punctate atau petechial/bercak). (3)
2.9DIAGNOSIS
Semua percaya Pasien dengan ICH mempunyai gejala yang berat mirip
acute ischemic stroke (AIS) dan perdarahan subarachnoid (SAH), beberapa
penelitian menunjukkan kebanyakan dari pasien memiliki gejala yang progresif
dari mula. Penyelidikan konsisten dari tahun 1990, dimana menunjukkan
perdarahan bertambah kira kira 40% dari pasien dalam masa 3 jam dari onset.
Permulaan gejala ICH termasuk bekurangnya kesadaran (medekati 50%), sakit
kepala (40%), muntah (40-50%) dan hipertensi (80-90%). Pasien ICH di
rekomendasi pemeriksaan neuroimaging untuk membedakan iskemik atau stroke
perdarahan.(7)
12
Gejala Klinis
a) Onset perdarahan bersifat mendadak, terutama sewaktu melakukan
aktivitas dan dapat didahului oleh gejala prodromal berupa peningkatan
tekanan darah
yaitu nyeri kepala, mual muntah, gangguan memori,
bingung, perdarahan retina dan epistaksis.
b) Penurunan
kesadarn
yang
berat
sampai
koma
disertai
hemiplegia/hemiparase dan dapat disertai kejang fokal/umum.
c) Tanda-tanda penekanan batang otak, gejala pupil unilateral, reflex
pergerakan bola mata menghialang dan deserebrasi
d) Dapat dijumpai tanda-tanda tekanan tinggi intrakranial (TTIK), misalnya
papilledema dan perdarahan subhialoid.
Presentasi klasik dalam ICH adalah timbulnya progresif defisit neurologis
fokal selama menit ke jam dengan disertai sakit kepala, mual , muntah, penurunan
tingkat kesadaran dan peningkatan tekanan darah.Relatif pada stroke iskemik dan
perdarahan subarachnoid, ada biasanya
lebih mendadak fokus deficits. Gejala
sakit kepala dan muntah juga diamati lebih sering pada stroke iskemik
dibandingkan dengan ICH. Gejala ICH biasanya karena peningkatan ICP. Hal ini
sering dibuktikan melalui kehadiran triad Cushing hipertensi, bradikardia dan
respirasi tidak teratur - dipicu oleh Cushing refleks. Dysautonomia juga sering
terjadi di ICH, termasuk juga hiperventilasi, takipnea, bradikardia, demam,
hipertensi dan hiperglikemia.(7)
Pemeriksaan Fisik
Pada pemeriksaan fisik dicari ada tidaknya tanda-tandanya trauma, yang
bisa menyebabkan terjadinya ICH dan tanda-tanda cedera. Spesifik neurologi
defisit berkolerasi dengan lokasi ICH dan defisit mirip pada AIS berhubung juga
dengan distribusi vaskular.(7)
Pemeriksaan Penunjang
Pemeriksaan laboratorium harus dilakukan termasuk pemeriksaan darah
lengkap, parameter koagulasi (fibrinogen, PT, PTT,INR), serum elektrolit,
13
pemeriksaan fungsi hepar. Pemeriksaan lab tambahan dan diagnostic (foto rontgen
thorax dan EKG).(7)
Pemeriksaan CT-scan adalah gold standard untuk permulaan neuroimaging
pada suspek ICH dan akankekal beberapa decade kedepan. CT imaging bukan
sahaja memeriksa saiz dan lokasi pada perdarahan tetapi boleh memberitahu
penyebab lain perdarahan dan komplikasi kedua. Angiography/ CT angiography
dilakukan secepatnya jika didapatkan gejala klinis yang memerlukan operasi
secepatnya. Untuk mengidentifikasi penyebab sekunder seperti AVM dan
aneurisma atau vaskulitis. Pemeriksaan imaging lain seperti MRI atau cerebral
angiography diperlukan untuk mengetahui lebih lanjut perdarahan pada kasus
tidak khas.(7)
Metode yang mudah untuk mengetahui volume hematom yang pertama
kali di publisi oleh Kothari dan kawan-kawan adalah, mereka meringkaskan
rumus volume ellipsoid menjadi ABC/2, dimana A B dan C merupakan diameter
diameter terbesar di setiap aksis ortoganal, dengan C sebagai dasar penomoran
CT slide hematom yang dilihat berdasarkan tingkat ketebalan potongannnya.
Pengukuran sangat berguna dalam perkembangan hemoragik dan penentuan
prognosis awal.(7)
SKOR ICH
Komponen
Skor GCS
3-4
5-12
13-15
Volume ICH,cm3
30
<30
IVH
Ya
Tidak
ICH yang berasal dari
infratentorial
Ya
Tidak
Umur
80
< 80
Total Skor ICH
Skor ICH
2
1
0
1
0
1
0
1
2
1
0
0-5
14
Skor ICH adalah dikembangkan dari model regresi logistik untuk semua
pasien ICH. Karakteristik prediktor mortalitas 30 hari (dan karena itu termasuk
dalam model regresi logistik) yang masing-masing diberi titik pada dasar
kekuatan hubungan dengan hasilnya. Jumlah Skor ICH adalah jumlah poin dari
berbagai karakteristik. Tabel menunjukkan point tertentu yang digunakan dalam
menghitung Skor ICH.(8)
Skor GCS paling sangat terkait dengan hasil, itu diberikan paling berat
dalam skala. GCS dibagi menjadi 3 subkelompok (GCS skor dari 3 sampai 4, 5
sampai 12, dan 13 sampai 15) lebih akurat mencerminkan pengaruh yang sangat
kuat dari skor GCS pada hasil. Dari catatan, di UCSF (University of California,
SanFrancisco) ICH kohort, hanya 1 dari 35 pasien dengan skor
GCS
menunjukkan 3- 4 selamat sampai 30 hari, dan hanya 5 dari 60 pasien dengan skor
GCS menunjukkan dari 13-15 meninggal, sedangkan 29 dari 57 pasien dengan
skor GCS dari 5-12 meninggal dalam waktu 30 hari. (8)
Umur
lebih atau lebih
80 tahun juga sangat sangat terkait dengan
mortalitas 30 hari. Karena usia di model prediksi yang pendikotomian sekitar titik
potong dari 80 tahun dan tidak terkait dengan hasil di kelompok infratentorial
pasien, hanya 1 poin ditugaskan untuk pasien berusia lebih sama dengan 80 tahun.
(8)
IVH, infratentorial asal ICH, dan Volume ICH semua memiliki kekuatan
yang relatif sama hasil asosiasi dan karena itu ditimbang sama di skor ICH. IVH
dan infratentorial asal ICH yang dikotomis variabel dengan poin yang ada.
Volume ICH adalah pendikotomian untuk, < 30 dan 30 cm 3. Tiga puluh
sentimeter kubik dipilih karena merupakan titik potong untuk meningkat kematian
di kohort UCSF ICH, mudah diingat, dan mirip dengan volume ICH titik potong
yang digunakan dalam sebelum model. Selanjutnya, tidak ada pasien dengan ICH
infratentorial di UCSF ICH kohort memiliki volume hematoma 30 cm 3. Poin
tambahan tidak ditugaskan untuk hematoma lebih besar (misalnya, >60 cm 3)
karena, ketika diuji, ini tidak meningkatkan akurasi Skor ICH dan akan diwakili
sama dengan skor GCS, yang tidak dibenarkan pada dasar kekuatan asosiasi hasil
dalam logistik model regresi. (8)
15
Skor ICH adalah dari 0-5 dari kohort yang dari berbagai kategori. Semakin
bertambah Skor ICH semakin bertambah kematian dalam masa 30 hari. Pasien
dengan Skor ICH 0 biasanya tidak ada yang mati, dan Skor ICH 5 kebanyakan
semua pasien meninggal. Tingkat kematian tiga puluh hari untuk pasien dengan
Skor ICH dari 1, 2, 3, dan 4 adalah 13%, 26%, 72%, dan 97%, masing-masing.
Tidak pasien di UCSF ICH kohort memiliki Skor ICH dari 6 karena tidak ada
pasien dengan ICH infratentorial memiliki hematoma Volume 30 cm3. Namun,
mengingat bahwa tidak ada pasien dengan ICH Skor dari 5 selamat, Skor ICH
dari 6 akan diharapkan untuk dikaitkan dengan risiko mortalitas yang sangat
tinggi. (8)
Gambar 4: Lokasi perdarahan intraserebral
16
2.10. KOMPLIKASI
a. Stroke hemorrhagic
b. Kehilangan fungsi otak permanen
c. Efek samping obat-obatan dalam terapi medikasi
2.11 PENANGANAN PERDARAHAN INTRASEREBRAL
Semua penderita yang dirawat dengan intracerebral hemorrhage harus mendapat
pengobatan untuk :
a. Normalisasi tekanan darah
b. Pengurangan tekanan intrakranial
c. Pengontrolan terhadap edema serebral
d. Pencegahan kejang
Tindakan segera terhadap pasien dengan ICH ditujukan langsung terhadap
pengendalian TIK serta mencegah perburukan neurologis berikutnya. Tindakan
medis seperti hiperventilasi, diuretik osmotik dan steroid (bila perdarahan
tumoral) digunakan untuk mengurangi hipertensi intrakranial yang disebabkan
oleh efek massa perdarahan. Sudah dibuktikan bahwa evakuasi perdarahan yang
luas meninggikan survival pada pasien dengan koma, terutama yang bila
dilakukan segera setelah onset perdarahan.Walau begitu pasien sering tetap
dengan defisit neurologis yang jelas. Pasien memperlihatkan tanda-tanda herniasi
unkus memerlukan evakuasi yang sangat segera dari hematoma. Angiogram
memungkinkan untuk menemukan kelainan vaskuler. Adalah sangat serius untuk
memikirkan pengangkatan ICH yang besar terutama bila ia bersamaan dengan
hipertensi intrakranial yang menetap dan diikuti atau telah terjadi defisit
neurologis walau telah diberikan tindakan medis maksimal.Adanya hematoma
dalam jaringan otak bersamaan dengan adanya kelainan neurologis memerlukan
evakuasi bedah segera sebagai tindakan terpilih. Beratnya perdarahan inisial
menggolongkan pasien ke dalam tiga kelompok : (7)
17
a. Perdarahan progresif fatal : Kebanyakan pasien berada pada keadaan medis
buruk. Perubahan hebat tekanan darah mempengaruhi kemampuan otak untuk
mengatur darahnya, gangguan elektrolit umum terjadi dan pasien sering dehidrasi.
Hipoksia akibat efek serebral dari perdarahan serta obstruksi jalan nafas
memperburuk keadaan. Perburukan dapat diikuti sejak saat perdarahan dengan
bertambahnya tanda-tanda peninggian TIK dan gangguan batang otak.
Pengelolaan inisial pada kasus berat ini adalah medikal dengan mengontrol
tekanan darah ke tingkat yang tepat, memulihkan kelainan metabolik, mencegah
hipoksia dan menurunkan tekanan intrakranial dengan manitol, steroid (bila
penyebabnya perdarahan tumoral) serta tindakan hiperventilasi. GCS biasanya
kurang dari 6. (7)
b. Kelompok sakit ringan (GCS 13-15).
c. Kelompok intermediet : dimana perdarahan cukup berat untuk menimbulkan
defisitneurologis parah namun tidak cukup untuk menyebabkan pasien tidak dapat
bertahanhidup (GCS 6-12). Tindakan medikal di atas diberikan hingga ia keluar
dari keadaan berbahaya, namun keadaan neurologis tidak menunjukkan tandatanda perbaikan. Pada keadaan ini pengangkatan hematoma dilakukan secara
bedah.(7)
2.12 PENGELOLAAN SECARA MEDIKAL
Pengelolaan spontan terutama tergantung keadaan klinis pasien serta
etiologi, ukuran serta lokasi perdarahan. Tak peduli apakah tindakan konservatif
atau bedah yang akan dilakukan, penilaian dan tindakan medikal inisial terhadap
pasien adalah sama. Saat pasien datang atau berkonsultasi, evaluasi dan
pengelolaan awal harus dilakukan bersama tanpa penundaan yang tidak perlu.
Pemeriksaan neurologis inisial dapat dilakukan dalam 10 menit, harus
menyeluruh. Informasi ini untuk memastikan prognosis, juga untuk membuat
rencana tindakan selanjutnya. Pemeriksaan neurologis serial harus dilakukan.(8)
Tindakan standar adalah untuk mempertahankan jalan nafas, pernafasan,
dan sirkulasi. Hipoksia harus ditindak segera untuk mencegah cedera serebral
18
sekunder akibat iskemia. Pengamatan ketat dan pengaturan tekanan darah penting
baik pada pasien hipertensif maupun nonhipertensif. Jalur arterial dipasang untuk
pemantauan yang sinambung atas tekanan darah. Setelah ICH, kebanyakan pasien
adalah hipertensif. Penting untuk tidak menurunkan tekanan darah secara
berlebihan pada pasien dengan lesi massa intrakranial dan peninggian TIK, karena
secara bersamaan akan menurunkan tekanan perfusi serebral. Awalnya, usaha
dilakukan untuk mempertahankan tekanan darah sistolik sekitar 160 mmHg pada
pasien yang sadar dan sekitar 180 mmHg pada pasien koma, walau nilai ini tidak
mutlak dan akan bervariasi tergantung masing-masing pasien. Pasien dengan
hipertensi
berat
dan
tak
terkontrol
mungkin
diperkenankan
untuk
mempertahankan tekanan darah sistoliknya di atas 180 mmHg, namun biasanya di
bawah 210 mmHg, untuk mencegah meluasnya perdarahan oleh perdarahan ulang.
Pengelolaan awal hipertensinya, lebih disukai labetalol, suatu antagonis alfa-1,
beta-1 dan beta-2 kompetitif. Drip nitrogliserin mungkin perlu untuk kasus
tertentu.(8)
Gas darah arterial diperiksa untuk menilai oksigenasi dan status asambasa. Bila jalan nafas tidak dapat dijamin, atau diduga suatu lesi massa
intrakranial pada pasien koma atau obtundan, dilakukan intubasi endotrakheal.
Cegah pemakaian agen anestetik yang akan meninggikan TIK seperti oksida nitro.
Agen anestetik aksi pendek lebih disukai. Bila diduga ada peninggian TIK,
dilakukan hiperventilasi untuk mempertahankan PCO2 sekitar 25-30 mmHg, dan
setelah kateter foley terpasang, diberikan mannitol 1,5 g/kg IV. Tindakan ini juga
dilakukan pada pasien dengan perburukan neurologis progresif seperti perburukan
hemiparesis, anisokoria progresif, atau penurunan tingkat kesadaran. Dilakukan
elektrokardiografi, dan denyut nadi dipantau.(8)
Darah diambil saat jalur intravena dipasang. Hitung darah lengkap, hitung
platelet, elektrolit, nitrogen urea darah, creatinin serum, waktu protrombin, waktu
tromboplastin parsial, dan tes fungsi hati dinilai. Foto polos dilakukan bila perlu.
Setelah penilaian secara cepat dan stabilisasi pasien, dilakukan CT-scan kepala
tanpa kontras. Sekali diagnosis ICH ditegakkan, pasien dibawa untuk
mendapatkan pemeriksaan radiologis lain yang diperlukan, ke unit perawatan
19
intensif, kamar operasi atau ke bangsal, tergantung status klinis pasien, perluasan
dan lokasi perdarahan, serta etiologi perdarahan. Sasaran awal pengelolaan adalah
pencegahan perdarahan ulang dan mengurangi efek massa, sedang tindakan
berikutnya diarahkan pada perawatan medikal umum serta pencegahan
komplikasi.(8)
2.13 PENANGANAN ATAS PERDARAHAN ULANG
Perdarahan ulang jarang pada perdarahan hipertensif. Saat pasien sampai
di dokter, perdarahan aktif biasanya sudah berhenti. Risiko perdarahan ulang dari
AVM dan tumor juga jarang. Tindakan utama yang dilakukan adalah mengontrol
tekanan darah seperti dijelaskan di atas. Pada perdarahan karena aneurisma yang
ruptur, risiko perdarahan ulang lebih tinggi. Pertahankan tekanan darah 10-20 %
di atas tingkat normotensif untuk mencegah vasospasme, namun cukup rendah
untuk menekan risiko perdarahan. Beberapa menganjurkan asam aminokaproat,
suatu agen antifibrinolitik. Namun manfaat serta indikasinya tetap belum jelas.
Kasus dengan koagulasi abnormal, risiko perdarahan ulang atau perdarahan yang
berlanjut sangat nyata kecuali bila koagulopati dikoreksi. Pasien dengan kelainan
perdarahan lain dikoreksi sesuai dengan penyakitnya. (7,8)
Mengurangi Efek Massa
Pengurangan efek massa dapat dilakukan secara medikal maupun bedah.
Pasien dengan peninggian TIK dan atau dengan area yang lebih fokal dari efek
massa, usaha non bedah untuk mengurangi efek massa penting untuk mencegah
iskemia serebral sekunder dan kompresi batang otak yang mengancam jiwa.
Tindakan untuk mengurangi peninggian TIK antara lain :
a. Elevasi kepala hingga 300 untuk mengurangi volume vena intrakranial
serta memperbaiki drainase vena.
b. Manitol intravena (mula-mula 1,5 g/kg bolus, lalu 0,5 g/kg tiap 4-6 jam
untuk mempertahankan osmolalitas serum 295-310 mOsm/L).
c. Restriksi cairan ringan (67-75% dari pemeliharaan) dengan penambahan
20
bolus cairan koloid bila perlu.
d. Ventrikulostomi dengan pemantauan TIK serta drainase CSS untuk
mempertahankan TIK kurang dari 20 mmHg.
e. Intubasi endotrakheal dan hiperventilasi, mempertahankan PCO2 25-30
mmHg.
Pada pasien sadar dengan efek massa regional akibat ICH, peninggian
kepala, restriksi cairan, dan manitol biasanya memadai. Tindakan ini dilakukan
untuk memperbaiki tekanan perfusi serebral dan mengurangi cedera iskemik
sekunder. Harus ingat bahwa tekanan perfusi serebral adalah sama dengan tekanan
darah arterial rata-rata dikurangi tekanan intrakranial, hingga tekanan darah
sistemik harus dipertahankan pada tingkat normal, atau lebih disukai sedikit lebih
tinggi dari tingkat normal. Diusahakan tekanan perfusi serebral setidaknya 70
mmHg, bila perlu memakai vasopresor seperti dopamin intravena atau fenilefrin.
(7,8)
Pasien sadar dipantau dengan pemeriksaan neurologis serial, pemantauan
TIK jarang diperlukan. Pada pasien koma yang tidak sekarat (moribund), TIK
dipantau
secara
rutin.
Disukai
ventrikulostomi
karena
memungkinkan
mengalirkan CSS, karenanya lebih mudah mengontrol TIK. Perdarahan
intraventrikuler menjadi esensial karena sering terjadi hidrosefalus akibat
hilangnya
jalur
keluar
CSS.
Lebih
disukai
pengaliran
CSS
dengan
ventrikulostomi dibanding hiperventilasi untuk pengontrolan TIK jangka lama.
Pemantauan TIK membantu menilai manfaat tindakan medikal dan membantu
memutuskan apakah intervensi bedah diperlukan. (7,8)
Pemakaian kortikosteroid untuk mengurangi edema serebral akibat ICH
pernah dilaporkan bermanfaat pada banyak kasus anekdotal. Namun penelitian
menunjukkan bahwa deksametason tidak menunjukkan manfaat, di samping jelas
meningkatkan komplikasi (infeksi dan diabetes). Namun digunakan deksametason
pada perdarahan parenkhimal karena tumor yang berdarah dimana CT-scan
memperlihatkan edema serebral yang berat. (7,8)
21
2.14 PERAWATAN UMUM
Pasien dengan perdarahan intraventrikuler atau kombinasi dengan
perdarahan subarakhnoid atau parenkhimal akibat robeknya aneurisma nimodipin
diberikan 60 mg melalui mulut atau NGT setiap 4 jam. Belum ada bukti
pemberian intravena lebih baik. Namun penggunaan pada ICH non-aneurismal
belum pasti. (4)
Antikonvulsan diberikan begitu diagnosis ICH supratentorial ditegakkan,
kecuali bila perdarahan terbatas pada thalamus atau ganglia basal. Secara inisial
disukai fenitoin, karena kadar darah terapeutik dapat dicapai dalam 1 jam dengan
pemberian IV, mudah pemberiannya, dan efektif mencegah kejang umum. Pada
dewasa, pembebanan 1 g IV (50 mg/menit) diikuti 300-400 mg IV atau oral
perhari. Tekanan darah harus dipantau selama pembebanan IV karena infus yang
terlalu cepat dapat berakibat penurunan tekanan darah mendesak. Sebagai
tambahan, EKG harus dipantau karena fenitoin berkaitan dengan aritmia cardiac
termasuk pelebaran interval PR dan gelombang Q dengan diikuti kolaps vaskuler.
Kadar fenitoin dipantau ketat dan dosis disesuaikan hingga kadar fenitoin serum
dalam jangkauan terapeutik (10-20 g/ml) dan pasien bebas kejang. (4)
Antikonvulsan lain seperti fenobarbital (60 mg/IV atau oral, dua kali
sehari, kadar terapeutik darah 20-40 g/ml) dan Carbamazepin (200 mg oral, 3-4
kali sehari, kadar terapeutik 4-12 g/ml). Kejang bisa bersamaan dengan
peninggian dramatik TIK dan tekanan darah sistemik, yang dapat menyebabkan
perdarahan, karenanya harus dicegah. Selain itu hipoksia dan asidosis sering
tampak selama aktifitas kejang, potensial untuk menambah cedera otak sekunder.
(4)
Pengelolaan metabolik yang baik diperlukan pada pasien dengan ICH.
Status cairan, elektrolit serum, dan fungsi renal harus ditaksir berulang, terutama
pada pasien dengan restriksi cairan, mendapat manitol atau diuretika lain, atau
tidak makan. Nutrisi memadai adalah esensial. (4)
22
2.15 PENGOBATAN DENGAN CARA OPERASI
Untuk menentukan pasien mana yang harus dioperasi adalah suatu
masalah yang sulit. Ada beberapa pandangan yang dapat dijadikan patokan atau
pedoman : (1)
1. Dari seluruh penderita ICH hanya sedikit kasus yang harus dioperasi.
2. Kriteria memilih pasien untuk operasi harus ketat dan sesuai dengan normanorma kemanusiaan. Harapan terhadap hasil tindakan operasi harus terfokus
terhadap quality of survival yang dapat diterima oleh pasien, keluarganya dan
masyarakat.
Segera yang ingin dicapai dari operasi adalah kembalinya pergeseran garis
tengah, kembalinya tekanan intrakanial ke dalam batas normal, kontrol
pendarahan dan mencegah pendarahan ulang. Indikasi operasi pada cedera kepala
harus mempertimbangkan status neurologis, status radiologis, pengukuran tekanan
intrakranial.
Secara umum indikasi operasi pada hematoma intrakranial :
a. Massa hematoma kira-kira 40 cc
b. Massa dengan pergeseran garis tengah lebih dari 5 mm
c. SDH ketebalan lebih dari 5 mm dan pergeseran garis tengah dengan GCS 8 atau
kurang.
d. Kontusio serebri dengan diameter 2 cm dengan efek massa yang jelas atau
pergeseran garis tengah lebih dari 5 mm.Pasien-pasien yang menurun
kesadarannya dikemudian waktu disertai berkembangnya tanda - tanda lokal
dan peningkatan tekanan intraknial lebih dari 25 mmHg.Tindakannya :(1)
Pemasangan kateter yang melewati pembuluh darah otak untuk melebarkan
pembuluh darah otak, guna menghindari prosedur operasi yang invasif.(2)
Aspirasi dengan stereotactic surgery atau endoscopic drainage digunakan
untuk basal ganglia hemorrhage, meskipun angka keberhasilannya masih
sedikit.
23
Operatif ditujukkan untuk mengurangi efek massa serta mengurangi efek
neurotoksik dari bekuan darah. Jika terapi medikamentosa gagal menurunkan
tekanan intrakranial, tindakan dekompresi operatif dapat dipertimbangkan.
Drainase
eksternal
cairan
serebrospinalis
dengan
pungsi
ventrikel
(ventrikulostomi). Cara drainase adalah melalui pemasangan kateter kedalam
ruang ventrikel sehingga akumulasi cairan terhindarkan. Cara ini sekaligus
merupakan cara untuk memonitor tekanan intracranial. (9)
Indikasi Operasi: (9)
a. perdarahan serebral, dengan volume > 3 cm3 dengan penurunan neurologis
b. adanya penekanan batang otak
c. adanya hidrosefalus
d. dewasa muda (< 50 tahun) dengan perdarahan lobar yang sedang atau besar
e. lokasi hematoma yg superfisial
f. volume hematoma 10-30 ml2
g. diagnosa yang tidak pasti
h. kemunduran klinis yang kedua
i. perdarahan sentral
j. defisit yang persisten
Kontra Indikasi: (9)
a. perdarahan daerah Pons, medulla oblongata dan Mesensefalon
b. penderiat usia > 75 tahun
c. gejala neurologis minimal
d. kerusakan jaringan otak sudah terlalu berat
e. fungsi batang otak telah hilang
Penggunaan manitol
Pada gangguan neurologis, diuretic osmotik (manitol) merupakan jenis
diuretik yang paling banyak digunakan. Manitol adalah suatu hiperosmotik agent
yang digunakan dengan segera meningkat. Volume plasma untuk meningkatkan
24
aliran darah otak dan menghantarkan oksigen. Ini merupakan salah satu alasan
manitol sampai saat ini masih digunakan untuk mengobati klien menurunkan
peningkatan tekanan intrakranial. Manitol selalu dipakai untuk terapi edema otak,
khususnya pada kasus dengan Hernisiasi. Manitol masih merupakan obat yang
sering digunakan untuk menurunkan tekanan intrakranial, tetapi jika hanya
digunakan sebagai mana mestinya. Bila tidak semestinya akan menimbulkan
toksisitas dari pemberian manitol, dan hal ini harus dicegah dan dimonitor. (1)
Indikasi dan dosis pada terapi menurunkan tekanan intrakranial.Terapi
penatalaksanaan untuk menurunkan peningkatan tekanan intrakranial dimulai
bilamana tekanan intrakranial 20-25 mmHg. Manajemen penatalaksanaan
peningkatan tekanan intrakranial salah satunya adalah pemberian obat diuretik
osmotik (manitol), khususnya pada keadaan patologis edema otak. Tidak
direkomendasikan untuk penatalaksanaan tumor otak. Seperti yang telah
dijelaskan di atas, diuretik osmotik (manitol) menurunkan cairan total tubuh lebih
dari kation total tubuh sehingga menurunkan volume cairan intraseluler.(1)
Dosis : Untuk menurunkan tekanan intrakranial, dosis manitol 0,25 1
gram/kgbb diberikan bolus intravena, atau dosis tersebut diberikan intravena
selama lebih dari 10 15 menit. Manitol dapat juga diberikan atau dicampur
dalam larutan Infus 1,5 2 gram/kgbb sebagai larutan 15-20% yang diberikan
selama 30-60 menit. Manitol diberikan untuk menghasilkan nilai serum
osmolalitas 310 320 mOsm/L. Osmolalitas serum sering kali dipertahankan
antara 290 310 mOsm. Tekanan intrakranial harus dimonitor, harus turun dalam
waktu 60 - 90 menit, karena efek manitol dimulai setelah 0,5 - 1 jam pemberian.
Fungsi ginjal, elektrolit, osmolalitas serum juga dimonitor selama pasien
mendapatkan manitol. Perawat perlu memperhatikan secara serius, pemberian
manitol bila osmolalitas lebih dari 320 mOsm/L. Karena diuresis, hipotensi dan
dehidrasi dapat terjadi dengan pemberian manitol dalam jumlah dosis yang
banyak. Foley catheter harus dipasang selama pasien mendapat terapi manitol.
Dehidrasi adalah manisfestasi dari peningkatan sodium serum dan nilai
osmolalitas. (1)
25
2.16 PROGNOSIS
Perdarahan yang besar jelas mempunyai morbiditas dan mortalitas yang
tinggi. Diperkirakan mortalitas seluruhnya berkisar 26-50%. Mortalitas secara
dramatis meningkat pada perdarahan talamus dan serebelar yang diameternya
lebih dari 3 cm, dan pada perdarahan pons yang lebih dari 1 cm. Untuk
perdarahan lobar mortalitas berkisar dari 6-30 %. Bila volume darah
sesungguhnya yang dihitung (bukan diameter hematomnya), maka mortalitas
kurang dari 10% bila volume darahnya kurang dari 20 mm3 dan 90% bila volume
darahnya lebih dari 60 mm3. (4)
Kondisi neurologik awal setelah terserang perdarahan juga penting untuk
prognosis pasien. Pasien yang kesadarannya menurun mortalitas meningkat
menjadi 63%. Mortalitas juga meningkat pada perdarahan yang besar dan letaknya
dalam, pada fossa posterior atau yang meluas masuk ke dalam ventrikel. Felmann
E mengatakan bahwa 45% pasien meninggal bila disertai perdarahan
intraventrikular. Suatu penilaian dilakukan untuk memperkirakan mortalitas dalam
waktu 30 hari pertama dengan menggunakan 3 variabel pada saat masuk rumah
sakit yaitu Glasgow Coma Scale (GCS), ukuran perdarahan dan tekanan nadi.
Perdarahan kecil bila ukurannya kurang dari satu lobus, sedangkan perdarahan
besar bila ukurannya lebih dari satu lobus. Bila GCS lebih dari 9, perdarahannya
kecil, tekanan nadi kurang dari 40 mmHg, maka probabilitas hidupnya dalam
waktu 30 hari adalah 98%. Tetapi bila pasien koma, perdarahannya besar dan
tekanan nadinya lebih dari 65 mmHg, maka probabilitas hidupnya dalam waktu
30 hari hanya 8%. Pada ICH hipertensif jarang terjadi perdarahan ulang. (4)
Anda mungkin juga menyukai
- Hematom Intraserebral TraumatikDokumen18 halamanHematom Intraserebral TraumatikAfifAmjad100% (1)
- OMA AnakDokumen18 halamanOMA AnakMaria Priscilla SiboeBelum ada peringkat
- Manajemen AirwayDokumen47 halamanManajemen AirwayLatifah Husna ZulkafliBelum ada peringkat
- PIS BAB IDokumen24 halamanPIS BAB ISelpiani Ephi100% (2)
- Bedah Saraf (Munawar) PDFDokumen65 halamanBedah Saraf (Munawar) PDFMuhammad TaqwaBelum ada peringkat
- Perdarahan Otak: Tinjauan Pustaka Perdarahan IntraserebralDokumen35 halamanPerdarahan Otak: Tinjauan Pustaka Perdarahan IntraserebralveganityaBelum ada peringkat
- Referat Perdarahan IntraserebralDokumen29 halamanReferat Perdarahan IntraserebralMimi Fatin100% (1)
- Tekanan IntrakranialDokumen11 halamanTekanan IntrakranialFauzi SafriBelum ada peringkat
- PISDokumen21 halamanPISDwidian KhresnaBelum ada peringkat
- Lapkas ICHDokumen44 halamanLapkas ICHViki AmaliaBelum ada peringkat
- Peningkatan Tik Dan Management TikDokumen19 halamanPeningkatan Tik Dan Management Tikmega sianturiBelum ada peringkat
- Laporan Kasus SAHDokumen58 halamanLaporan Kasus SAHkira666lBelum ada peringkat
- Penatalaksanaan Kedaruratan Cedera Kepala PDFDokumen5 halamanPenatalaksanaan Kedaruratan Cedera Kepala PDFDellysa Eka Nugraha T100% (2)
- Referat Radiologi ICHDokumen17 halamanReferat Radiologi ICHtaufik supriyanaBelum ada peringkat
- Subdural HematomaDokumen32 halamanSubdural HematomaAni RoseBelum ada peringkat
- 250707625-Referat-Subarachnoid-Block-Rsal-Mintoharjo-April-2013.doc YaniDokumen21 halaman250707625-Referat-Subarachnoid-Block-Rsal-Mintoharjo-April-2013.doc YaniYanny Maria LerebulanBelum ada peringkat
- SAH ReferatDokumen25 halamanSAH ReferatRudy GunawanBelum ada peringkat
- Referat Tbi PDFDokumen51 halamanReferat Tbi PDFnadien thalibBelum ada peringkat
- Lapkas Fraktur Basis KraniiDokumen31 halamanLapkas Fraktur Basis KraniiWawan Yudi HartonoBelum ada peringkat
- Kegawatdaruratan THTKL 1 PDFDokumen20 halamanKegawatdaruratan THTKL 1 PDFBudi SetyanugrahaBelum ada peringkat
- Refrat Cedera KepalaDokumen32 halamanRefrat Cedera KepalaRestian Rudeichi80% (5)
- MENINGITIS_ENSEFALITISDokumen46 halamanMENINGITIS_ENSEFALITISTiti AnjasmoroBelum ada peringkat
- PSA 7-15% Kasus GPDODokumen18 halamanPSA 7-15% Kasus GPDOAde Faisal DjumhuriBelum ada peringkat
- Laporan Kasus Trauma Kapitis AnestesiDokumen44 halamanLaporan Kasus Trauma Kapitis AnestesiMapsBelum ada peringkat
- ABSES SEREBRIDokumen23 halamanABSES SEREBRILala NurfadhilahBelum ada peringkat
- Referat MastoiditisDokumen32 halamanReferat MastoiditisFika Riskiah IskandarBelum ada peringkat
- Algoritma Penanganan Jalan NafasDokumen1 halamanAlgoritma Penanganan Jalan NafasAdi Indra WijayaBelum ada peringkat
- Trauma KapitisDokumen37 halamanTrauma KapitisYudhistira AdiBelum ada peringkat
- Skenario Otitis Externa SirkumskriptaDokumen30 halamanSkenario Otitis Externa SirkumskriptaDwi FikhaBelum ada peringkat
- Stroke VertebrobasilerDokumen6 halamanStroke VertebrobasilerHouseoffashion OlshopBelum ada peringkat
- OTITIS MEDIADokumen96 halamanOTITIS MEDIADita OktaBelum ada peringkat
- Penyuluhan Cedera KepalaDokumen26 halamanPenyuluhan Cedera KepalaHutami Sri UmmiyatiBelum ada peringkat
- CEDERA KEPALADokumen30 halamanCEDERA KEPALAathiyyagusmanBelum ada peringkat
- F6 Parotitis EpidemikaDokumen9 halamanF6 Parotitis EpidemikaHanik LuthfiyaBelum ada peringkat
- MANAJEMEN REGIONAL ANESTESIDokumen42 halamanMANAJEMEN REGIONAL ANESTESIWahyu PiscesaBelum ada peringkat
- Penilaian Keadaan Umum, Perilaku, Tangisan Pada Bayi Dan AnakDokumen38 halamanPenilaian Keadaan Umum, Perilaku, Tangisan Pada Bayi Dan Anakkaputri100% (1)
- KEJANG PASKA STROKEDokumen20 halamanKEJANG PASKA STROKEAnry Umar0% (2)
- ANATOMI DAN KONTUSI OTAKDokumen12 halamanANATOMI DAN KONTUSI OTAKamuzaBelum ada peringkat
- Referat EDHDokumen24 halamanReferat EDHlarenadwirahmaBelum ada peringkat
- CEDERA OTAKDokumen64 halamanCEDERA OTAKReskiAmbarwatiBelum ada peringkat
- Hernia InternaDokumen16 halamanHernia InternaSisca Dwi AgustinaBelum ada peringkat
- Anestesi Regional Pada SCDokumen14 halamanAnestesi Regional Pada SCHimmah BinafsihaBelum ada peringkat
- Gambaran Radiologi Pada Cedera KapalaDokumen28 halamanGambaran Radiologi Pada Cedera KapalaAdhitya Phemaw Rahadi100% (1)
- Status Epileptikus PEDIATRIDokumen25 halamanStatus Epileptikus PEDIATRIIka Nadia Prajawati0% (1)
- Atls Bab 4Dokumen15 halamanAtls Bab 4JuLian Neofatra SpBelum ada peringkat
- Lapsus Kejang )Dokumen36 halamanLapsus Kejang )sucimayangsariBelum ada peringkat
- MORNING REPORT 2 (Saraf )Dokumen15 halamanMORNING REPORT 2 (Saraf )Lyke Bem NeniBelum ada peringkat
- Penyuluhan TonsilitisDokumen15 halamanPenyuluhan TonsilitisastriBelum ada peringkat
- Referat Kern IcterusDokumen36 halamanReferat Kern IcterusElla AnggRainiBelum ada peringkat
- Buku THT DR Yussy PDFDokumen148 halamanBuku THT DR Yussy PDFStaphylococus GamingTvBelum ada peringkat
- Modul IKA PDFDokumen88 halamanModul IKA PDFRaikudo SanninBelum ada peringkat
- Referat Trauma Kapitis Rehab MedikDokumen29 halamanReferat Trauma Kapitis Rehab Medikagatha efradBelum ada peringkat
- EndokrinAnestesiaDokumen77 halamanEndokrinAnestesiaYulisa FitrianiBelum ada peringkat
- LP IchbbvDokumen32 halamanLP IchbbvUtbah GhozwanBelum ada peringkat
- PIS BAB IDokumen24 halamanPIS BAB ItaliaBelum ada peringkat
- TINJAUAN PUSTAKADokumen30 halamanTINJAUAN PUSTAKAYakobus Anthonius SobuberBelum ada peringkat
- Perdarahan Intra Serebral + HipertensiDokumen59 halamanPerdarahan Intra Serebral + HipertensiNurul WijayantiBelum ada peringkat
- Laporan Pendahuluan Dan Asuhan Keperawatan Kasus ICH ICU UndataNersDokumen51 halamanLaporan Pendahuluan Dan Asuhan Keperawatan Kasus ICH ICU UndataNersFadila Halim50% (2)
- Contoh Makalah ICHDokumen36 halamanContoh Makalah ICHNisrina Hanif Nur FarahBelum ada peringkat
- Perdarahan Intraventrikuler: Tinjauan Pustaka dan PatofisiologiDokumen27 halamanPerdarahan Intraventrikuler: Tinjauan Pustaka dan Patofisiologiriqa putri asyuraBelum ada peringkat
- ZZDokumen1 halamanZZnidya15Belum ada peringkat
- BAB I LanjutanDokumen2 halamanBAB I Lanjutannidya15Belum ada peringkat
- CacingDokumen1 halamanCacingnidya15Belum ada peringkat
- Bab VDokumen1 halamanBab Vnidya15Belum ada peringkat
- Kuesioner PenelitianDokumen4 halamanKuesioner Penelitiannidya15Belum ada peringkat
- HHDokumen1 halamanHHnidya15Belum ada peringkat
- Surat Kuasa Untuk BPPSDMDokumen3 halamanSurat Kuasa Untuk BPPSDMRiezky PratamaBelum ada peringkat
- Kuesioner PenelitianDokumen4 halamanKuesioner Penelitiannidya15Belum ada peringkat
- HELLODokumen1 halamanHELLOnidya15Belum ada peringkat
- Tabel VariabelDokumen1 halamanTabel Variabelnidya15Belum ada peringkat
- Tinea PedisDokumen8 halamanTinea PedisKiki Dwi NurwijayantiBelum ada peringkat
- KIPUSDokumen6 halamanKIPUSnidya15Belum ada peringkat
- Psikiatri Ukmppd PDFDokumen1 halamanPsikiatri Ukmppd PDFnidya15Belum ada peringkat
- Psikiatri UkmppdDokumen1 halamanPsikiatri Ukmppdnidya15Belum ada peringkat
- Excel KipusDokumen12 halamanExcel Kipusnidya15Belum ada peringkat
- Daftar PustakaDokumen5 halamanDaftar Pustakanidya15Belum ada peringkat
- Daftar IziDokumen6 halamanDaftar Izinidya15Belum ada peringkat
- E. Hubungan Antara Sanitasi Dasar Dengan LeptospirosisDokumen5 halamanE. Hubungan Antara Sanitasi Dasar Dengan Leptospirosisnidya15Belum ada peringkat
- Daftar SingkatanDokumen2 halamanDaftar Singkatannidya15Belum ada peringkat
- Daftar SingkatanDokumen2 halamanDaftar Singkatannidya15Belum ada peringkat
- Bab IDokumen6 halamanBab IGedhe PutraBelum ada peringkat
- SEHATANAKDokumen9 halamanSEHATANAKnidya15Belum ada peringkat
- Bab IvDokumen8 halamanBab Ivnidya15Belum ada peringkat
- Daftar IziDokumen6 halamanDaftar Izinidya15Belum ada peringkat
- 2 - Bab 1 - Bab 4Dokumen32 halaman2 - Bab 1 - Bab 4nidya15Belum ada peringkat
- MR LeptospirosisDokumen5 halamanMR Leptospirosisnidya15Belum ada peringkat
- SEHATANAKDokumen9 halamanSEHATANAKnidya15Belum ada peringkat
- MR LeptospirosisDokumen4 halamanMR Leptospirosisnidya15Belum ada peringkat
- Bab I Pendahuluan A. Latar BelakangDokumen4 halamanBab I Pendahuluan A. Latar Belakangnidya15Belum ada peringkat
- BAB III (Landscape)Dokumen2 halamanBAB III (Landscape)nidya15Belum ada peringkat