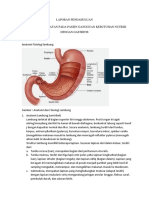
Askep Dispepsia
Diunggah oleh
yusufJudul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Askep Dispepsia
Diunggah oleh
yusufHak Cipta:
Format Tersedia
LAPORAN PENDAHULUAN DISPEPSIA
A. Konsep Dasar Medis
1. Pengertian
Dispepsia berasal dari bahasa Yunani (Dys) berarti sulit dan Pepse berarti
pencernaan. Dispepsia merupakan kumpulan keluhan/gejala klinis yang terdiri dari rasa
tidak enak/sakit di perut bagian atas yang menetap atau mengalami kekambuhan keluhan
refluks gastroesofagus klasik berupa rasa panas di dada (heartburn) dan regurgitasi asam
lambung kini tidak lagi termasuk dispepsia (Mansjoer A edisi III, 2000 hal : 488).
Dyspepsia merupakan kumpulan/gejala klini yang terdiri dari rasa tidak enak / sakit
di perut bagian atas yang menetap / mengalami kekambuhan (arif,2000).Dispepsia
merupakan kumpulan gejala atau sindrom yang terdiri dari nyeri uluhati, mual, muntah,
kembung, rasa penuh, atau cepat kenyang dan sendawa. (dahrmika,2001).
Dyspepsia merupakan kumpulan gejala atau sindrom yang terdiri dari nyeri ulu
hati, mual, kembung, muntah, rasa penuh, atau cepat kenyang, sendawa (Dharmika, 2001).
Sedangkan menurut Aziz (1997), sindrom dyspepsia merupakan kumpulan gejala yang
sudah dikenal sejak lama, terdiri dari rasa nyeri epigastrium, kembung, rasa penuh, serta
mual-mual.Batasan dispepsia terbagi atas dua yaitu:
1.1.Dispepsia organik, bila telah diketahui adanya kelainan organik sebagai
penyebabnya. Sindroma dyspepsia organik terdapat keluhan yang nyata
terhadap organ tubuh misalnya tukak (luka) lambung, usus dua belas jari,
radang pancreas, radang empedu, dan lain – lain.
1.2.Dispepsia non organik, atau dispepsia fungsional, atau dispepsia non ulkus
(DNU), bila tidak jelas penyebabnya. . Dyspepsia fungsional tanpa disertai
kelainan atau gangguan struktur organ berdasarkan pemeriksaan klinis,
laboratorium, radiologi, endoskopi ( teropong saluran pencernaan).
2. Etiologi
Seringnya, dispepsia disebabkan oleh ulkus lambung atau penyakit acid reflux, asam
lambung terdorong ke atas menuju esofagus (saluran muskulo membranosa yang
membentang dari faring ke dalam lambung). Hal ini menyebabkan nyeri di dada. Beberapa
Laporan pendahuluan dyspepsia 1
obat-obatan, seperti obat anti-inflammatory, dapat menyebabkan dispepsia. Terkadang
penyebab dispepsia belum dapat ditemukan. Penyebab dispepsia antara lain:
a. Perubahan pola makan
b. Pengaruh obat-obatan yang dimakan secara berlebihan dan dalam waktu yang lama
c. Alkohol dan nikotin rokok
d. Stres,kecemasan dan depresi
e. Tumor atau kanker saluran pencernaan
f. Iritasi lambung
3. Patofisiologi
Perubahan pola makan yang tidak teratur, obat-obatan yang tidak jelas, zat-zat
seperti nikotin dan alkohol serta adanya kondisi kejiwaan stres, pemasukan makanan
menjadi kurang sehingga lambung akan kosong, kekosongan lambung dapat
mengakibatkan erosi pada lambung akibat gesekan antara dinding-dinding lambung,
kondisi demikian dapat mengakibatkan peningkatan produksi HCL yang akan merangsang
terjadinya kondisi asam pada lambung, sehingga rangsangan di medulla oblongata
membawa impuls muntah sehingga intake tidak adekuat baik makanan maupun cairan.
4. Manifestasi Klinik
a. Nyeri perut (abdominal discomfort)
b. Rasa perih di ulu hati
c. Mual, kadang-kadang sampai muntah
d. Nafsu makan berkurang
e. Rasa lekas kenyang
f. Nyeri saat lapar
g. Perut kembung
h. Rasa panas di dada dan perut
i. Regurgitasi (keluar cairan dari lambung secara tiba-tiba)
5. Test Diagnostik
Laporan pendahuluan dyspepsia 2
Berbagai macam penyakit dapat menimbulkan keluhan yang sama, seperti halnya
pada sindrom dispepsia, oleh karena dispepsia hanya merupakan kumpulan gejala dan
penyakit disaluran pencernaan, maka perlu dipastikan penyakitnya. Untuk memastikan
penyakitnya, maka perlu dilakukan beberapa pemeriksaan, selain pengamatan jasmani,
juga perlu diperiksa : laboratorium, radiologis, endoskopi, USG, dan lain-lain.
5.1.Laboratorium
Pemeriksaan laboratorium perlu dilakukan lebih banyak ditekankan untuk
menyingkirkan penyebab organik lainnya seperti: pankreatitis kronik, diabets mellitus,
dan lainnya. Pada dispepsia fungsional biasanya hasil laboratorium dalam batas
normal.
5.2.Radiologis
Pemeriksaan radiologis banyak menunjang dignosis suatu penyakit di saluran makan.
Setidak-tidaknya perlu dilakukan pemeriksaan radiologis terhadap saluran makan
bagian atas, dan sebaiknya menggunakan kontras ganda.
5.3.Endoskopi (Esofago-Gastro-Duodenoskopi)
Sesuai dengan definisi bahwa pada dispepsia fungsional, gambaran endoskopinya
normal atau sangat tidak spesifik.
5.4.USG (ultrasonografi)
Merupakan diagnostik yang tidak invasif, akhir-akhir ini makin banyak dimanfaatkan
untuk membantu menentukan diagnostik dari suatu penyakit, apalagi alat ini tidak
menimbulkan efek samping, dapat digunakan setiap saat dan pada kondisi klien yang
beratpun dapat dimanfaatkan
5.5.Waktu Pengosongan Lambung
Dapat dilakukan dengan scintigafi atau dengan pellet radioopak. Pada dispepsia
fungsional terdapat pengosongan lambung pada 30 – 40 % kasus.
6. Penatalaksanaan Medik
6.1.Penatalaksanaan non farmakologis
1) Menghindari makanan yang dapat meningkatkan asam lambung
2) Menghindari faktor resiko seperti alkohol, makanan yang peda, obat-obatan yang
berlebihan, nikotin rokok, dan stres
Laporan pendahuluan dyspepsia 3
3) Atur pola makan
6.2.Penatalaksanaan farmakologis yaitu:
Sampai saat ini belum ada regimen pengobatan yang memuaskan terutama dalam
mengantisipasi kekambuhan. Hal ini dapat dimengerti karena pross patofisiologinya
pun masih belum jelas. Dilaporkan bahwa sampai 70 % kasus DF reponsif terhadap
placebo.Obat-obatan yang diberikan meliputi antacid (menetralkan asam lambung),
golongan antikolinergik (menghambat pengeluaran asam lambung) dan prokinetik
(mencegah terjadinya muntah).
7. Komplikasi
Penderita syndrome dyspepsia selama bertahun- tahun dapat memicu adanya komplikasi
yang tidak ringan. Adapun komplikasi dari dyspepsia adalah sebagai berikut:
7.1. Pendarahan
7.2. Kanker lambung
7.3. Muntah darah
7.4. Ulkus peptikum
8. Pencegahan
Pola makan yang normal dan teratur, pilih makanan yang seimbang dengan kebutuhan
dan jadwal makan yang teratur, sebaiknya tidak mengkomsumsi makanan yang berkadar asam
tinggi, cabai, alkohol, dan pantang rokok, bila harus makan obat karena sesuatu penyakit,
misalnya sakit kepala, gunakan obat secara wajar dan tidak mengganggu fungsi lambung.
B. Konsep Dasar Keperawatan
1. Pengkajian
Menurut Tucker (1998), pengkajian pada klien dengan dispepsia adalah sebagai berikut:
Laporan pendahuluan dyspepsia 4
1.1. Biodata
1.1.1. Identitas Pasien : nama, umur, jenis kelamin, suku / bangsa, agama, pekerjaan,
pendidikan, alamat.
1.1.2. Identitas penanggung jawab : nama, umur, jenis kelamin, agama, pekerjaan,
hubungan dengan pasien, alamat.
1.2. Keluhan Utama
Nyeri/pedih pada epigastrium disamping atas dan bagian samping dada depan
epigastrium, mual, muntah dan tidak nafsu makan, kembung, rasa kenyang
1.3. Riwayat Kesehatan Masa Lalu
Sering nyeri pada daerah epigastrium, adanya stress psikologis, riwayat minum-
minuman beralkohol
1.4. Riwayat Kesehatan Keluarga
Adakah anggota keluarga yang lain juga pernah menderita penyakit saluran pencernaan
1.5. Pola aktivitas
Pola makan yaitu kebiasaan maakn yang tidak teratur, makan makanan yang
merangsang selaput mukosa lambung, berat badan sebelum dan sesudah sakit.
1.6. Aspek Psikososial
Keadaan emosional, hubungan dengan keluarga, teman, adanya masalah interpersonal
yang bisa menyebabkan stress
1.7. Aspek Ekonomi
Jenis pekerjaan dan jadwal kerja, jarak tempat kerja dan tempat tinggal, hal-hal dalam
pekerjaan yang mempengaruhi stress psikologis dan pola makan
1.8. Pengkajian fisik
1.8.1. Keadaan umum: sakit/nyeri, status gizi, sikap, personal hygiene dan lain-
lain.
1.8.2. Data sistemik
1) Sistem persepsi sensori: pendengaran, penglihatan, pengecap/penghidu,
peraba, dan lain-lain
2) Sistem penglihatan: nyeri tekan, lapang pandang, kesimetrisan mata, alis,
kelopak mata, konjungtiva, sklera, kornea, reflek, pupil, respon cahaya, dan
lain-lain.
Laporan pendahuluan dyspepsia 5
3) Sistem pernapasan: frekuensi, batuk, bunyi napas, sumbatan jalan napas, dan
lain-lain.
4) Sistem kardiovaskular: tekanan darah, denyut nadi, bunyi jantung, kekuatan,
pengisian kapiler, edema, dan lain-lain.
5) Sistem saraf pusat: kesadaran, bicara, pupil, orientasi waktu, orientasi tempat,
orientasi orang, dan lain-lain.
6) Sistem gastrointestinal: nafsu makan, diet, porsi makan, keluhan, bibir, mual
dan tenggorokan, kemampuan mengunyah, kemampuan menelan, perut,
kolon dan rektum, rectal toucher, dan lain-lain.
7) Sistem muskuloskeletal: rentang gerak, keseimbangan dan cara jalan,
kemampuan memenuhi aktifitas sehari-hari, genggaman tangan, otot kaki,
akral, fraktur, dan lain-lain.
8) Sistem integumen: warna kulit, turgor, luka, memar, kemerahan, dan lain-
lain.
9) Sistem reproduksi: infertil, masalah menstruasi, skrotum, testis, prostat,
payudara, dan lain-lain.
10) Sistem perkemihan: urin (warna, jumlah, dan pancaran), BAK, vesika
urinaria.
2. Diagnosa keperawatan
1) Nyeri epigastrium berhubungan dengan iritasi pada mukosa lambung.
2) Nutrisi kurang dari kebutuhan berhubungan dengan rasa tidak enak setelah makan,
anoreksia.
3) Perubahan keseimbangan cairan dan elektrolit berhubungan dengan adanya mual,
muntah
4) Kecemasan berhubungan dengan perubahan status kesehatannya
5) Kurang pengetahuan tentang penatalaksanaan diet dan proses penyakit.
3. Intervensi Keperawatan
N NAMA DIAGNOSA NOC NIC
O
Laporan pendahuluan dyspepsia 6
1 Nyeri akut(00132) NOC: 1. Lakukan pemenentukan
Definisi: Pengalman sensori dan 1. Pain level internngkajian nyeri secara
emosional yang tidak 2. Pain control komprehensif termasuk
menyenangkan yang muncul 3. Comfort level lokasi,karakteristik,durasi,frekuensi
akibat kerusakan jaringan yang ,kualitas dan faktor presipitasi.
actual atau potensial atau Kriteria hasil: 2. Observasi reaksi nonverbal dari
digambarkan dalam hal 1. Mampu mengotrol ketidaknyamanan
kerusakan sedemikian rupa. nyeri( tahu penyebab 3. Evaluasi pengalaman nyeri masa
nyeri, mampu lampau
Batasan karakteristik: menggunakan teknik 4. Kontrol lingkungan yang dapat
1. Perubahan selera makan nonfarmakologi unutk mempengaruhi nyeri
2. Perubahan tekanan darah mengurangi nyeri, 5. Ajarkan pasien tekhink non
3. Perubahan frekuensi jantung mencari bantuan) farmakologi
4. Perubahan frekuensi 2. Melaporkan bahwa 6. Kolaborasi pemberian berikan
pernapasan nyeri berkurang analgetik untuk mengurangi nyeri
5. Laporan isyarat dengan menggunakan
6. Diaforesis manajemen nyeri
7. Perilaku distraksi( mis. 3. Mampu mengenali
Berjalan mondar mandir nyeri( skala,
mencari orang lain) intensitas, frekuensi
8. Mengekspresikan dan tanda nyeri)
perilaku(mis.gelisah,merang 4. Menyatakan rasa
kak, menangis) nyaman setelah nyeri
9. Sikap melindungi area berkurang
nyeri
10. Masker wajah( mis. Mata
kurang bercahaya, tmabak
kacau, meringis)
11. Dilatasi pupil
12. Melaporkan nyeri secara
verbal
Laporan pendahuluan dyspepsia 7
13. Gangguan tidur
Faktor yang berhubungan:
1. Agen cedera(mis. Biologis,
zata kimia, fisik, psikologis
2 Ketidakseimbangan nutrisi NOC: Nutrition management:
kurang dari kebutuhan 1. Nutritional status 1. Kaji adanya alergi makanan
tubuh(00002) 2. Nutriotional 2. Monitor turgor kulit, kekeringan,
Definisi:Asupan nutrisi status:food and fluid rambut kusam dan mudah patah
tidak cukup untk memnuhi intake 3. Monitor mual dan muntah
kebutuhan metabolic. 3. Nutritional status: 4. Anjurkn paien untuk meningkatkan
nutrient intake intake Fe
Batasan karakteristik: 4. Weight control 5. Anjurkan pasie untuk meningkatkan
1) Berat badan 20% atau lebih Kriteria hasil: protein dan vitamin C
di bawah berat badan ideal. 1. Adanya peningkatan 6. Anjurkan pasien untuk makan
2) Diare. berat badan sesuai dengan porsi sedkit tapi sering
3) Kehilangan rambut dengan tujuan 7. Kolaborasi dengan ahl gizi untuk
berlebihan. 2. Tidak ada tanda- mentukan jumlah kalori dan nutrisi
4) Penurunanberatba tanda mal nutrisi yang di butuhkan pasien
dandengan asupan makanan 3. Meningktakan fungsi 8. Berikan informasi tentang
adekuat. pngecapan dari kebutuhan nutrisi
5) Membrane mukosa pucat. menelan
6) Tonus otot menurun. 4. Tidak terjadi
penurunan berat
Faktor yang berhubungan: badan yang berarti
1. Factor biologis
2. Faktor ekonomi
3. Ketidakmampuan untuk
mengabsorpsi nutrien
3 Kekurangan volume NOC: Fluid management
cairan(00027) 1) Fluid balance
Laporan pendahuluan dyspepsia 8
Definisi: Penurunan cairan 2) Hydration 1) Perttahankan catatan intake dan
intravaskuler, interstisial, dan 3) Nutritional status: food output yang akurat
atau intravaskuler. Hal ini and fluid intake 2) Monitor status hidrasi(kelembapan
mengacu pada dehidrasi, membrane mukosa, nadi adekuat,
kehilangan cairan tanpa Kriteria hasil tekanan darah ortostatik)
perubahan pada natrium 1) Mempertahankan urine 3) Monitor vital sign
output sesuai dengan 4) Monitor masukan makanan/ cairan
Batasan karakteristik: usia dan BB dan hitung intake kalori harian
1) Perubahan status mental 2) Tekanan darah, nadi, 5) Kolaborasikan pemberian cairan IV
2) Perubahan tekanan darah suhu tubuh dalam batas 6) Monitor status nutrisi
3) Perubahan tekanan nadi normal
4) Perubahan volume nadi 3) Tidak ada tanda- tanda
5) Perubahan turgor kulit dehidrasi, elastisitas
6) Perubahan turgor lidah turgor kulit baik,
7) Perubahan haluaran urin membaran mukosa
8) Perubahan pengisisan vena lembab, tidak ada rasa
9) Perubahanmembran mukosa haus yang berlebihan.
kering
10) Kulit kering
11) Peningkatan hematokrit
12) Peningkatan suhu tubuh
13) Peningkatan frekuensi nadi
14) Peningkatan urin
15) Penurunan berat badan
16) Haus
17) Kelemahan
Faktor yang berhubungan:
1) Kehilangan cairan aktif
2) Kegagalan mekanisme
regulasi
Laporan pendahuluan dyspepsia 9
5 Ansietas(00146) NOC: Anxiety Reduction( penurunan
Definisi: Peasaan tidak nyaman 1. Anxiety control kecemasan)
atau kekwatiran yang samar 2. Anxiety level 1. Temani pasien untuk memberikan
disertai PerubahanFrekuensi/ 3. Coping keamanan dan mengurangi takut
IramaJantung 2. Identifikasi tingkat kecemasan
Batasan karateristik: kriteria hasil: 3. Bantu pasien untuk mengenali
1. Perilaku 1. Klien mampu situasi yang menimbulkan
a. Gelisah mengidentifikasi dan kecemasan
b. Insomnia mengungkapkan 4. Dorong pasien untuk
2. Affektif gejala cemas mengungkapkan perasaan,
a. Gelisah, Distres 2. Mengidentifikasi, ketakutan, persepsi
b. Ketakutan mengungkapkan dan 5. Instrukikan pasien untuk
c. Perasaantidakadekuat menunjukan teknik menggunkan tekhnik relaksasi
d. Rasa nyeri meningkat untuk mengontrl 6. Berikan obat untuk mengurangi
ketidakberdayaan cemas kecemasan
e. Khawatir 3. Vital sign dalam batas
3.Fisiologi normal
a. Wajahtegang, Tremor 4. Postur tubuh, ekspresi
tangan ajah, bahaa tubuh dan
b. Gemetar, Tremor tingkat aktivitas
4.Simpatik menunjukan
a. Peningkatan denyut nadi berkurangnya
b. Parasimpatik kecemasan
c. Letih, Gangguan tidur
5. Kognitif
6.Pengkatan suhu tubuh di atas
kisaran normal.
7.Takikardi
8.Kulit terasa hangat.
Faktor yang berhubungan:
Laporan pendahuluan dyspepsia 10
1. Pemajanan toksin
2. Infeksi/ kontamnan
interpersonal
3. Stres, ancaman kematian
5. Kurang pengetahuan(00126) NOC: Teaching: disease process
Definisi:Defisiensi informasi 1) Knowledge: disease 1) Berikan penilaian tentang tingkat
kognitif yang berkaitan dengan process pengetahuan pasien tentang process
topic tertentu. 2) Knowledge: health penyakit yang spesifik
Batasan karakteristik: behavior 2) Jelaskan patofisiologi dari penyakit
1) Perilaku hiperbola dan bagaimana hal ini berhubungan
2) Ketidakakuratan emngkuti Kriteria hasil: dengan anatomi dan fisiologi dengan
perintah 1) Pasien dan keluarga cara yang tepat
3) Ketidakakuratan melakukan mengatakan 3) Sediakan informasi pada pasien
tes pemahaman tentang tentang kondisi, dengan cara yang
4) Perilaku tidak tepat(apatis) penyakit, kondisi, tepat
5) Pengungkapan masalah prognosis dan 4) Instruksikan pasien mengenai tada
program pengobatan dan gejala unutk melaporkan pada
Factor yang berhubungan: 2) Pasien dan keluarga pemberi perawatan kesehatan
1) Keterbatasan kognitif mampu melaksanakan dengan cara yang tepat.
2) Kurang minat dalam belajar prosedur yang
3) Kurang dapat mengingat dijelaskan secara
benar
Penyimpangan KDM Dispepsia
Perubahan pola makan, pengaruh obat-obatan alkohol, nikotin, rokok, tumor/kanker saluran
pencernaan, stres
Laporan pendahuluan dyspepsia 11
Intake makanan
Lambung kosong
Peningkatan HCL
Anoreksia, mual
Pelepasan mediator kimia
(bradikinin, histamin,
prostaglandin) Mengikis dinding lambung
muntah Intake kurang
Merangsang system saraf Dispepsia
simpatis
Dx. Dx. Ketidakseimbangan
Medula oblongata Kekurangan Nutrisi Kurang dari
volume cairan
kebutuhan tubuh
Nyeri akut
Perubahan status
kesehatan
Dx. Nyeri akut
Kurang informasi
tentang penyakit
Stressor
Cemas
Dx.Kurang
pengetahuan
DAFTAR PUSTAKA
Dr.Kumar.2013.Dasar- dasar patofisiologi penyakit.jakarta.Binarupa Aksara
Guyton.2010. Fisiologi manusia dan mekanisme penyakit edisi revisi III. Jakarta.EGC
Laporan pendahuluan dyspepsia 12
Marya R. K. 2013 . Buku Ajar Patofisiologi Mekanisme Terjadinya Penyakit. Tanggerang
Selatan : Binapura Aksara Publiser
Nurarif, Amin Huda. 2013. Aplikasi Asuhan keperawatan berdasarka diagnosa medis & Nanda
Nic Noc .Edisi revisi jilid 1 & 2. Yogyakarta : MediAction
Price, S. A dan Wilson, L. M, 1995, Patofisiologi, EGC, Jakarta
Wilkinson, Judith. M, Ahern Nancy R. 2011. Buku saku Diagnosis Keperawatan : Diagnosis,
NANDA Intervensi NIC, Kriteria Hasil NOC. Jakarta :EGC
Andy warman.http:// lp dyspepsia(diakses pada 15 Juni 2016:16.15)
Anita simanungkalit.http:// askep dyspepsia(diakses pada 15 Juni 2016:16.24)
Dha.http:// laporan pendahuluan dyspepsia(diakses pada 15 Juni 2016:16.07)
Dwi novita.http:// asuhan keperwatan pada pasien despepsia(diakses pada 15 Juni 2016:16.13)
Hendro Bintoko.http:// laporan pendahuluan dyspepsia(diakses pada 15 Juni 2016: 16.07)
Iwan.http://asuhan keperawatan klien dengan dyspepsia(diakses pada 15 Juni 2016:16.27)
ASUHAN KEPERAWATAN PADA Ny. Y DENGAN DYSPEPSIA
A. PENGKAJIAN DAN DATA FOKUS
Pengkajian Tgl : 17 Agustus 2015 Jam : 12.05 WITA
Laporan pendahuluan dyspepsia 13
Tanggal MRS : 13 Agustus 2015 No RM : 001304
Ruang/ kelas : Interna/ 01 DX masuk : Melena, Dyspepsia
S. Informasi : Klien dan keluarga
1.1. Pengkajian
1) Biodata pasien
Nama : Ny. Y
Umur : 58 tahun
Jenis kelamin :perempuan
Agama : Islam
Tempat tanggal lahir : Pauwa, 15 April 1957
Pendidikan : SMP
Pekerjaan : IRT
Suku/ Bangsa : Gororntalo / Indonesia
Status pernikhan : Kawin
Penanggung biaya : Suami
2) Riwayat sakit dan kesehatan
a. Keluhan utama :Nyeri uluhati
b. Riwayat keluhan utama : Klien mengatakan masuk Rumah sakit dengan keluhan
BAB berwarna hitam sejak pagi pada tanggal 13 agustus 2015, disertai mual dan muntah
dengan frekuansi 4 kali.
c. Keluhan saat ini :Klien mengatakan nyeri uluhati dirasakan setelah
mengkonsumsi makanan yang pedis dengan kualitas nyeri seperti ditusuk- tusuk pada
daerah epigastrium dengan skala nyeri 4( skala 1- 10) dan nyeri terasa memberat pada
saat klien terlambat makan serta klien merasa mual.
d. Riwayat diagnosa media : Klien mengatakan belum pernah masuk
rumah sakit dengan keluhan yang sama
e. Penyakit yang pernah di derita : Klien mengatakan pernah menderita
penyakit stroke, DM tipe II, dan Hipertensi tipe II
f. Penyakit yan pernah diderita keluarga :Klien mengatakan ibunya pernah menderita
penyakit yang sama seperti yang di alami oleh klien
Laporan pendahuluan dyspepsia 14
g. Riwayat alergi : Klien mengatakan tidak memiliki riwayat
alergi.
h. Riwayat Kesehatan keluarga
Genogram
Generasi I
ROS ( Review Of System)
Observasi dan pemeriksaan fisik
Keadaan umum : Lemah
Kesadaran umum : Compos mentis
Tanda- tanda vital
Tekanan Darah 130/90 mmHg
Laporan pendahuluan dyspepsia 15
Frekuensi pernapasan 24 X/menit
Frekuensi Nadi 64 x/menit
Suhu 37,4 0 C
B1 : Breath ” Pernapasan” :
a. Pola napas : Teratur, 24x/menit
b. Suara napas : Vesikuler
c. Sesak napas : Klien tidak mengalami sesak nafas
d. Batuk :Klien tidak mengalami batuk
Masalah : Tidak ada masalah pada system pernapasan
B2 : Blood “Kardiovaskuler” :
a. Irama jantung : Reguler, tekanan darah 150/80 mmHg
b. Bunyi jantung : Normal
c. CRT : < 3 detik
d. Akral : hangat
Masalah :Tidak ada masalah pada system kardiovaskuler
B3 Persyarafan dan pengindraan : Dalam batas normal
a. GCS
Eyes :4 Verbal :5 Motorik:6 Total :15
b. Refleks fisiologis : Tidak dikaji
c. Refleks patologis : Tidak dikaji
d. Istrahat tidur :
Malam : 8 jam Siang : 5 jam
e. Pupil :Isokor
f. Sclera/ konjugtiva : Putih / Merah muda
g. G3 pandangan : Klien tidak mengalami gangguan penglihatan pada kedua matanya
h. G3 pendengaran : Klien tidak mengalami gangguan pendengaran pada kedua
telinganya
Laporan pendahuluan dyspepsia 16
i. G3 penciuman :Klien tidak mengalami gangguan penciuman pada kedua lubang
hidungnya
Masalah: Tidak ada masalah pada sistem persyarafan dan pengindraan
B4 Perkemihan “Bladder”
a. Kebersihan : Klien mengatakan urinenya tidak bercampur dengan darah( urine bersih)
b. Urin
Jumlah : 96o cc/hari
Warna : kekuning- kuningan
Bau : amoniak
Alat bantu : klien tidak menggunakan alat bantu perkemihan
c. Kandung kemih
Membesar :Tidak mengalami pembesaran saat di palpasi
Nyeri tekan : Tidak terdapat nyeri tekan pada daerah kandung kemih saat di palpasi
Masalah : Ada masalah pada system perkemihan
B5 : Bowel “pencernaan”
a. Nafsu makan : menurun
b. Frekuensi : 3 x/hari
c. Porsi makan : Tidak habis
Keterangan : Klien memakan bubur dengan porsi sedikit tetapi tidak di habiskan
d. Minum : 1.200 cc/hari
Jenis :Air putih
e. Mulut : Nampak kotor
f. Mukosa :Mukosa bibir klien nampak lembab
g. Tenggorokan
Nyeri tekan : Tidak terdapat nyeri tekan pada daerah tenggorokan
Kesulitan menelan : klien mengatakan tidak mengalami kesulitan dalam menelan
Pembesaran tonsil :Tidak terdapat pembesaran tonsil
h. Abdomen perut
Nyeri tekan : Terdapat nyeri tekan pada daerah abdomen region epigastrium
Laporan pendahuluan dyspepsia 17
Lokasi : Epigastrium
Peristaltik : 20 X/menit
i. Pembesaran hepar : Tidak terdapat pembesaran hepar
j. Pembesaran lien : Tidak terdapat pembesaran lien
k. Buang Air Besar
Teratur : ya
Frekuensi : 2 x/hari
Warna : kuning
Konsistensi : lembek
Bau : Amis
Masalah : ada masalah pada system pencernaan
B6 : Bone “Musculoskeletal dan Integumen”
a. Kemampuan pergerakan sendi: Bebas
b. Kekuatan otot : 5 5
5 5
c. Kulit :
Warna kulit :
Hiperpegmentasi : Terjadi hiperpigmentasi
Turgor : jelek
Edema :tidak terdapat edema
d. Endokrin
Tyroid : Tidak terdapat pembesaran kelenjar tyroid
Hiperglikemia : Tidak terjadi hiperglikemia
Hipoglikemia : Tidak terjadi hipoglikemia
Luka ganggren : Tidak terdapat luka ganggren
e. Personal hygiene
Klien selama menjalani perawatan di rumah sakit tidak pernah mandi, menggosok gigi serta
keramas, dan klien hanya mengganti pakaian hanya 1 kali dalam sehari
f. Psiko-sosial-spiritual
Laporan pendahuluan dyspepsia 18
Orang yang paling dekat : Suami klien
Hubungan dengan teman dan lingkungan sekitar : hubungan klien dengan teman
maupun lingkungan baik di rumah maupun di rumah sakit terlihat baik
Kegiatan ibadah : Klien mengatakan selama di rawat di
rumah sakit klien tidak pernah melaksanakan ibadah
Konsep diri : baik
g. Pemeriksaan diagnostik :
Pemeriksaan laboratorium pada tanggal 13 Agustus 2015
NaKCl :142/4,2/97
Asam Urat :3,9
GDS : 182
WBC : 7,9
h. Terapi :
1) Omeprazole 1 x 90 Mg
2) Ondansentron 3 x 1
3) Ceftriaxon 2 x 1 gr
4) Antasida Syr 3 x II C
5) PCT 3 x 1
6) Valesco 1 x 1
7) Terapi IVFD RL 20 tpm, II kolf
1.2. IDENTIFIKASI DATA
Data Subjektif :
- Klien mengatakan nyeri pada daerah uluhati( region epigastrium)
- Klien mengatakan nyeri muncul pada saat terlambat makan
- Klien mengatakan merasa mual
- Klien mengtakan kencing merasa lemas
- Kien mengatakan nafsu makan menurun
- Klien mengatakan tidak menghabiskan porsi makanannya
- Klien mengatakan merasa cepat kenyang pada saat makan
Data Objektif :
Laporan pendahuluan dyspepsia 19
- Skala nyeri 4( Skala 1- 10)
- Klien nampak meringis saat di palpasi pada daerah abdomen region epigastrium
- Turgor kulit klien jelek
- Klien nampak mual saat dikaji
- Klien nampak lemas
- Klien nampak tidak menghabiskan porsi makannya
- Tanda- tanda vital
Tekanan Darah 130/90 mmHg
Frekuensi pernapasan 24 X/menit
Frekuensi Nadi 64 x/menit
Suhu 37,40 C
B. KLASIFIKASI / PENGELOMPOKKAN DATA BERDASARKAN GANGGUAN
KEBUTUHAN
No Pengelompokkan data Gangguan kebutuhan
1. DS : Domain 11 : Kenyamanan
- Klien mengatakan nyeri pada daerah uluhati Kelas 1 :Kenyamanan fisik
- Klien mengatakan nyeri muncul pada saat
terlambat makan Nyeri akut(00132)
DO :
- Skala nyeri 4( skala 1-10)
- Klien nampak meringis saat dipalpasi di region
epigastrium
- Tanda- tanda vital
Tekanan Darah 130/90 mmHg
Frekuensi pernapasan 24 X/menit
Frekuensi Nadi 64 x/menit
Suhu 37,40 C
2 DS: Domain 2 nutrisi
- Klien mengatakan merasa mual Kelas 1 makan
Laporan pendahuluan dyspepsia 20
- Klien mengatakan merasa lemas
- Klien mengatakan tidak nafsu makan Resiko ketidakseimbangan nutrisi
- Klien mengtakan tidak menghabiskan porsi kurang dari kebutuhan tubuh(
maknannya 00002)
- Kien mengatakan merasa cepat kenyang pada
saat makan
DO:
- Turgor kulit klien jelek
- Klien nampak lemah
- Klien nampak mual saat di kaji
Klien nampak tidak menghabiskan makanan
C. ANALISA DATA BERDASARKAN PATOFISIOLOGI DAN PENYIMPANGAN
KDM
Penyakit :Dispepsia
Respon utama : Nyeri uluhati
Penyimpangan KDM :
Perubahan pola makan
Laporan pendahuluan dyspepsia 21
Intake makanan menurun
Anoreksia
mual Melepas mediator kimia(
bradikinin, histamin,
prostaglandin)
Merangsang sistem saraf
DX. Resiko ketidakseimbangan
nutrisi kurang dari kebutuhan simpatis
tubuh
DISPEPSIA
Stimulus ke medula oblongata
DX. Nyeri Akut
Nyeri
DX. Nyeri Akut
D. DAFTAR MASALAH KEPERAWATAN
No Tanggal muncul masalah Masalah
1 17 Agustus 2015 1) Nyeri akut
Laporan pendahuluan dyspepsia 22
2) Resiko keridakseimbangan nutrisi
kurang dari kebutuhan tubuh
E. RUMUSAN DIAGNOSA KEPERAWATAN
1) Nyeri akut
2) Resiko ketidakseimbangan nutrisi kurang dari kebutuhan tubuh
VI. INTERVENSI
No Diagnosa Keperawatan Noc Dan Criteria Nic
Hasil
1 Nyeri Akut NOC: 1. Lakukan pengkajian
Definisi: Pengalaman sensasi dan 1. Pain level nyeri secara
eliminasi yang tidak menyenangkan 2. Pain control komprehensif termasuk
yang muncul akibat kerusakan 3. Comfort level lokasi, karakteristik,
jaringan yang aktual atau potensial Setelah dilakukan tindakan durasi, frekuensi,
atau digambarkan dalam hal kerusakan keperawatan selama …X 24 kualitas dan fraktur
sedemikian rupa jam, pasien tidak mengalami presipitasi
nyeri, dengan criteria hasil: 2. Ajarkan tekhnik
Batasan karakteristik: 1) Mampu mengontrol nyeri nonfarmakologi
DS : 2) Melaporkan bahwa nyeri 3. Observasi tanda- tanda
- Klien mengatakan nyeri pada telah berkurang dengan vital
daerah uluhati menggunakan 4. Kolaborasi dengan
- Klien mengatakan nyeri muncul menejemen nyeri memberikan obat
pada saat terlambat makan 3) Mamapu mengenali analgetik
DO : nyeri( skala, intensitas,
- Skala nyeri 4( skala 1-10) frekuensi, dan tanda
- Klien nampak meringis saat nyeri)
dipalpasi di region epigastrium 4) Mengetahui rasa nyaman
- Tanda- tanda vital setelah nyeri berkurang
Tekanan Darah 130/90 mmHg
Frekuensi pernapasan 24
X/menit
Laporan pendahuluan dyspepsia 23
Frekuensi Nadi 64 x/menit
Suhu 37,40 C
2 Resiko ketidakseimbangan nutrisi NOC: 1. Kaji adanya alergi
kurang dari kebutuhan tubuh 1. Nutritional status: food makanan
Definisi:Asupan nutrisi tidak cukup and fluid intake 2. Observasi turgor kulit,
untuk memenuhi kebutuhan 2. Nutritional status: integritas membran
metabolik nutrition status mukosa, riwayat mual,
Batasan karakteristik: 3. Weight control muntah atau diare
DS: Setelah dilakukan tindakan 3. Monitor intake output
- Klien mengatakan merasa mual keperawatan selama …X 24 secara periode
- Klien mengatakan merasa lemas jam, pasien tidak mengalami 4. Berikan makanan
- Klien mengatakan tidak nafsu masalah pada nutrisi dengan terpilih
makan criteria hasil: 5. Anjurkan klien makan
- Klien mengtakan tidak 1. Mampu mengidentifikasi sedikit tapi sering
menghabiskan porsi maknannya kebutuhan nutrisi
- Kien mengatakan merasa cepat 2. Tidak ada tanda- tanda
kenyang pada saat makan malnutrisi
DO:
- Turgor kulit klien jelek
- Klien nampak lemah
- Klien nampak mual saat di kaji
- Klien nampak tidak menghabiskan
makanan
Laporan pendahuluan dyspepsia 24
VII. IMPLEMENTASI
No.DX Tanggal Jam Implementasi jam Evaluasi
1 17 Agustus 10.00 1. Melakukan pengkajian nyeri secara 13.05 S: - Klien mengatakan nyeri pada daerah
2015 WITA WITA
komprehensif termasuk lokasi, karakteristik, uluhati dgn karakteristik seperti di tusuk-
durasi, frekuensi, kualitas dan fraktur presipitasi tusuk
2. Mengajarkan tekhnik nonfarmakologi - Klien mengatakan nyeri
3. Mengobservasi tanda- tanda vital - Klien mengatakan nyeri muncul pada
4. mengkolaborasi dengan memberikan obat saat terlambat makan
analgetik O:- Klien nampak meringis saat di palpasi
di daerah abdomen region epigastrium
- Nyeri skala 4( skala 1-10)
- Tanda- tanda vital:
Tekanan Darah 130/90 mmHg
Frekuensi pernapasan 24 X/menit
Frekuensi Nadi 64 x/menit
Suhu 37,40 C
A: masalah nyeri akut belum teratasi
P: lanjutkan intervensi nyeri akut
2 17 Agustus 10.00 1. Mengkaji adanya alergi makanan 13.05 S:- klien mengatakan merasa mual
2015 WITA WITA
2. Mengobservasi turgor kulit, integritas membran - klien mengatakan merasa lemas
mukosa, riwayat mual, muntah atau diare - Klien mengatakan tidak nafsu makan
3. Memonitor intake output secara periode - Klien mengatakan tidak
4. Memberikan makanan terpilih menghabiskan makanannya
Laporan pendahuluan dyspepsia 25
5. menganjurkan klien makan sedikit tapi sering - Klien mengahatakan merasa cepat
kenyang pada saat makan
O:- Turgor kulit nampak jelek
- Klien nampak mual saat dikaji
- Klien nampak lemah
- Klien nampka tidak menghabiskan
porsi makannya
A: Masalah resiko ketidakseimbangan
nutrisi kurang dari kebutuhan tubuh
belum teratasi
P: Lanjutkan intervensi resiko
ketidakseimbangan nutrisi kurang dari
kebutuhan tubuh
3 18 Agustus 09.47 1. Melakukan pengkajian nyeri secara 13.05 S:
2015 WITA WITA
komprehensif termasuk lokasi, karakteristik, O:- Klien nampak tidak meringis saat
durasi, frekuensi, kualitas dan fraktur presipitasi dipalpasi di daerah abdomen region
2. Mengajarkan tekhnik nonfarmakologi epigastrium
3. Mengobservasi tanda- tanda vital - Klien nampak tenang
4. Mengkolaborasi dengan memberikan obat A: Masalah nyeri akut telah teratasi
analgetik P: Pertahankan intervensi nyeri akut
4 18 Agustus 1. Mengkaji adanya alergi makanan S:-
2015
O:- turgor kulit klien baik
Laporan pendahuluan dyspepsia 26
2. Mengobservasi turgor kulit, integritas membran A: masalah resiko ketidakseimbangan
mukosa, riwayat mual, muntah atau diare nutrisi kurang dari kebutuhan tubuh telah
3. Memonitor intake output secara periode teratasi
4. Memberikan makanan terpilih P: Pertahankan intervensi resiko
5. Menganjurkan klien makan sedikit tapi sering ketidakseimbangan nutrisi kurang dari
kebutuhan tubuh telah teratasi
Laporan pendahuluan dyspepsia 27
Anda mungkin juga menyukai
- LP DispepsiaDokumen9 halamanLP DispepsiaAnggunPrettyQiutBelum ada peringkat
- LP DyspepsiaDokumen10 halamanLP DyspepsiaAryana DewiBelum ada peringkat
- Askep Ruangan Tulip (Dispepsia)Dokumen22 halamanAskep Ruangan Tulip (Dispepsia)Irdjana AbdullahBelum ada peringkat
- BAB II-BAB III Askep DispepsiaDokumen20 halamanBAB II-BAB III Askep DispepsiaAni Fatma SariBelum ada peringkat
- Askep GastritisDokumen68 halamanAskep GastritisRahmad Triono100% (1)
- LP DispepsiaDokumen14 halamanLP DispepsiaRagil RamadhaniBelum ada peringkat
- AAAA LP OksigenasiDokumen7 halamanAAAA LP OksigenasiKhanifa nurul auliya100% (1)
- MAKALAH KMB 1 (COVID-19) Kelompok 1 (New) #1 (Sopia)Dokumen18 halamanMAKALAH KMB 1 (COVID-19) Kelompok 1 (New) #1 (Sopia)Puja WirdanaBelum ada peringkat
- Askep DispepsiaDokumen34 halamanAskep DispepsiaRina Nur HudayaBelum ada peringkat
- Kasus AmandelDokumen38 halamanKasus AmandelRiri SalayanBelum ada peringkat
- Resume EliminasiDokumen3 halamanResume EliminasiDiNa Al MadinahBelum ada peringkat
- Renpra DispepsiaDokumen18 halamanRenpra DispepsiaDiNa HaLim RituNgkeBelum ada peringkat
- Makalah Askep DispepsiaDokumen18 halamanMakalah Askep DispepsiaHARIS YUNIARBelum ada peringkat
- Yg Bener AdriDokumen8 halamanYg Bener AdriDarma SatriaBelum ada peringkat
- LP Dispepsia RosiDokumen22 halamanLP Dispepsia RosiFirda OktaBelum ada peringkat
- Askep GEA RevisiDokumen15 halamanAskep GEA RevisiVionita MatitaBelum ada peringkat
- Batu Saluran Kemih - Siti HoeriahDokumen25 halamanBatu Saluran Kemih - Siti HoeriahSiti hoeriahBelum ada peringkat
- LP DispepsiaDokumen18 halamanLP DispepsiaWiwin SuwartiniBelum ada peringkat
- Analisa Data ISKDokumen4 halamanAnalisa Data ISKrizqiBelum ada peringkat
- Askep Kelompok DispepsiaDokumen41 halamanAskep Kelompok DispepsiaAjik AjikBelum ada peringkat
- Laporan Pendahuluan NyeriDokumen5 halamanLaporan Pendahuluan NyeriBayu Adri PutraBelum ada peringkat
- RESUME ASKEP KEBUTUHAN NUTRISI & CAIRAN Ny. HDokumen6 halamanRESUME ASKEP KEBUTUHAN NUTRISI & CAIRAN Ny. HExplore CinematicBelum ada peringkat
- Askep DispepsiaDokumen19 halamanAskep DispepsiaMatcha Chocolatos ManggoBelum ada peringkat
- LP Defisit Perawatan Diri KhairaDokumen5 halamanLP Defisit Perawatan Diri Khairakhaira ummahBelum ada peringkat
- Pengkajian Head To Toe DispepsiaDokumen14 halamanPengkajian Head To Toe Dispepsiarian0877Belum ada peringkat
- GASTRITIS KMB Laporan 2Dokumen39 halamanGASTRITIS KMB Laporan 2Lylamalinda Siringoringo100% (1)
- Askep AnemiaDokumen25 halamanAskep AnemiaCarles PangandahengBelum ada peringkat
- Produksi MuassalDokumen9 halamanProduksi MuassalTita Nur AtifahBelum ada peringkat
- LP Dispepsia P-3Dokumen17 halamanLP Dispepsia P-3Rahmat RasyidBelum ada peringkat
- Makalah DispepsiaDokumen8 halamanMakalah Dispepsiamariana ulfa100% (1)
- Resume KDM RsDokumen6 halamanResume KDM RsNadia Nur AlfuBelum ada peringkat
- Oksigen AskepDokumen10 halamanOksigen AskepIndri RahlBelum ada peringkat
- LP DiareDokumen12 halamanLP Diaredewi murdiantyBelum ada peringkat
- LP Oksigenasi SikiDokumen17 halamanLP Oksigenasi SikiMia MelianiBelum ada peringkat
- Askep DispepsiaDokumen47 halamanAskep Dispepsiaacep maskur0% (1)
- Askep GastritisDokumen45 halamanAskep GastritisDyan AndriawanBelum ada peringkat
- Asuhan Keperawatan NutrisiDokumen14 halamanAsuhan Keperawatan NutrisiDimas AkmpBelum ada peringkat
- Penatalaksanaan DispepsiaDokumen2 halamanPenatalaksanaan DispepsiaRandy Yoseph SilalahiBelum ada peringkat
- ANSIN Nyeri YaffiDokumen6 halamanANSIN Nyeri Yaffiyaffi AdityaBelum ada peringkat
- Komplikasi DispepsiaDokumen1 halamanKomplikasi DispepsiaRiany FitriBelum ada peringkat
- Resume Poli FixDokumen9 halamanResume Poli FixGifta Fadilah PontohBelum ada peringkat
- Askep Herpes ZosterDokumen16 halamanAskep Herpes ZosterLovita salsabila BalkisBelum ada peringkat
- Askep DispepsiaDokumen34 halamanAskep DispepsiaHUMANBelum ada peringkat
- Defisit Nutrisi RightDokumen10 halamanDefisit Nutrisi RightNabilaa Safiraa100% (2)
- Askep KonstipasiDokumen14 halamanAskep KonstipasiIda SariBelum ada peringkat
- Laporan Pendahuluan GastritisDokumen10 halamanLaporan Pendahuluan GastritisFajar Pra WicxBelum ada peringkat
- Resume Rasa Nyaman Nyeri DaviaDokumen4 halamanResume Rasa Nyaman Nyeri DaviaNilam AppBelum ada peringkat
- LP GastritisDokumen10 halamanLP GastritisKristinaBelum ada peringkat
- ASKEP An. S DG ASMADokumen19 halamanASKEP An. S DG ASMANadia AzzahBelum ada peringkat
- Diagnosa KeperawatanDokumen7 halamanDiagnosa KeperawatanPutra Pratama0% (1)
- Laporan Pendahuluan HemoroidDokumen13 halamanLaporan Pendahuluan HemoroidsuwantoBelum ada peringkat
- LP StomatitisDokumen10 halamanLP StomatitisDidick Cii CvnggkriinggBelum ada peringkat
- Asuhan Keperawatan DispepsiaDokumen11 halamanAsuhan Keperawatan DispepsiaIstiana Artafela IIBelum ada peringkat
- Kata Pengantar (Typhoid)Dokumen2 halamanKata Pengantar (Typhoid)Johanes DepariBelum ada peringkat
- Implementasi Dan Evaluasi Keperawatan IskDokumen4 halamanImplementasi Dan Evaluasi Keperawatan IskIca meilisa YofianaBelum ada peringkat
- Kasus Dan PembahasanDokumen5 halamanKasus Dan Pembahasandinda mariyantiBelum ada peringkat
- Laporan Pendahuluan DispepsiaDokumen25 halamanLaporan Pendahuluan Dispepsiadewi100% (1)
- LP DIspepsiaDokumen15 halamanLP DIspepsiaAlmas MusyaffaBelum ada peringkat
- LAPORAN - PENDAHULUAN - DISPEPSIA SalinanDokumen28 halamanLAPORAN - PENDAHULUAN - DISPEPSIA SalinanSri WahyuniBelum ada peringkat
- Laporan Pendahuluan Dispepsia-55782577Dokumen26 halamanLaporan Pendahuluan Dispepsia-55782577Deby Ayu putriBelum ada peringkat
- Resume Asuhan KeperawatanDokumen19 halamanResume Asuhan KeperawatanyusufBelum ada peringkat
- KIA KomunitasDokumen2 halamanKIA KomunitasyusufBelum ada peringkat
- Daftar PustakaDokumen1 halamanDaftar PustakayusufBelum ada peringkat
- Bab Iv FitaDokumen4 halamanBab Iv FitayusufBelum ada peringkat
- Bab I FitaDokumen6 halamanBab I FitayusufBelum ada peringkat
- Kata PengantarDokumen13 halamanKata PengantaryusufBelum ada peringkat
- Intervensi KeperawatanDokumen6 halamanIntervensi KeperawatanyusufBelum ada peringkat
- Bab I 234Dokumen85 halamanBab I 234yusufBelum ada peringkat
- Contoh KomunikasiDokumen2 halamanContoh KomunikasiyusufBelum ada peringkat
- Askep Polip SinonasalDokumen27 halamanAskep Polip SinonasalyusufBelum ada peringkat
- Asuhan Keperawatan ColelithiasisDokumen27 halamanAsuhan Keperawatan ColelithiasisUnhy SichVoetry GeminiBelum ada peringkat
- Materi 5.a Askep GGN Sistem PencernaanDokumen19 halamanMateri 5.a Askep GGN Sistem PencernaanRirisBelum ada peringkat
- Format Presentasi KasusDokumen2 halamanFormat Presentasi KasusLopis Cristian RenyaanBelum ada peringkat
- AskepDokumen7 halamanAskepyusufBelum ada peringkat
- Laporan Pendahuluan GG Fungsi Kardio Hiper (3) - 1Dokumen16 halamanLaporan Pendahuluan GG Fungsi Kardio Hiper (3) - 1yusufBelum ada peringkat
- Askep DispepsiaDokumen27 halamanAskep DispepsiayusufBelum ada peringkat
- Askep Tumor KolonDokumen16 halamanAskep Tumor KolonyusufBelum ada peringkat
- Askep Mioma UteriDokumen24 halamanAskep Mioma UteriyusufBelum ada peringkat
- API IsosDokumen21 halamanAPI IsosMuh YusufBelum ada peringkat
- Rencana Anggaran BiayaDokumen2 halamanRencana Anggaran BiayayusufBelum ada peringkat
- Askep JiwaDokumen9 halamanAskep JiwayusufBelum ada peringkat
- Askep Tumor KolonDokumen16 halamanAskep Tumor KolonyusufBelum ada peringkat
- Askep BedahDokumen16 halamanAskep BedahyusufBelum ada peringkat
- Format Wawancara FormatDokumen13 halamanFormat Wawancara FormatyusufBelum ada peringkat
- Stroke Hemoragik Dedi KrisnaDokumen17 halamanStroke Hemoragik Dedi KrisnaDedy KrisnaBelum ada peringkat
- Askep MuskoloskaletalDokumen34 halamanAskep MuskoloskaletalyusufBelum ada peringkat
- Prin Askep Kelompok AnakDokumen35 halamanPrin Askep Kelompok AnakyusufBelum ada peringkat
- ASKEP HIPERTENSI UtheDokumen46 halamanASKEP HIPERTENSI UtheyusufBelum ada peringkat
- Askep Gadar TrakeostomiDokumen22 halamanAskep Gadar TrakeostomiSriNurRamliahBelum ada peringkat
- ASKEP HIPERTENSI UtheDokumen46 halamanASKEP HIPERTENSI UtheyusufBelum ada peringkat