0% menganggap dokumen ini bermanfaat (0 suara)
157 tayangan12 halamanAlgoritma Intensif 2
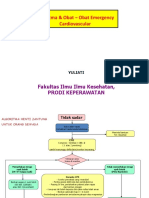
Algoritma penanganan pasien dengan kondisi kardiovaskular meliputi tahapan identifikasi gejala, penilaian awal, terapi awal, penanganan lanjut sesuai hasil penilaian, dan rujukan ke ahli jika diperlukan. Kondisi yang diatur meliputi ARDS, bradikardi, takikardi, cardiac arrest, syok hipovolemik, dan ACS.
Diunggah oleh
robiatul islamiahHak Cipta
© © All Rights Reserved
Kami menangani hak cipta konten dengan serius. Jika Anda merasa konten ini milik Anda, ajukan klaim di sini.
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online di Scribd
0% menganggap dokumen ini bermanfaat (0 suara)
157 tayangan12 halamanAlgoritma Intensif 2
Algoritma penanganan pasien dengan kondisi kardiovaskular meliputi tahapan identifikasi gejala, penilaian awal, terapi awal, penanganan lanjut sesuai hasil penilaian, dan rujukan ke ahli jika diperlukan. Kondisi yang diatur meliputi ARDS, bradikardi, takikardi, cardiac arrest, syok hipovolemik, dan ACS.
Diunggah oleh
robiatul islamiahHak Cipta
© © All Rights Reserved
Kami menangani hak cipta konten dengan serius. Jika Anda merasa konten ini milik Anda, ajukan klaim di sini.
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online di Scribd