0% menganggap dokumen ini bermanfaat (0 suara)
736 tayangan17 halamanLP GEA Sahruni Anugrah Prihatin
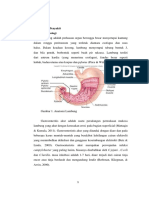
Dokumen tersebut membahas tentang gastroenteritis akut pada anak. Gastroenteritis akut didefinisikan sebagai radang selaput lendir saluran pencernaan yang ditandai dengan diare atau muntah. Etiologi gastroenteritis akut meliputi faktor infeksi dan non-infeksi. Manifestasi klinisnya antara lain diare, muntah, demam, dan kehilangan berat badan. Penatalaksanaannya meliputi pemberian cairan oral atau intravena sesuai dengan ting
Diunggah oleh
Sahruni AnugrahHak Cipta
© © All Rights Reserved
Kami menangani hak cipta konten dengan serius. Jika Anda merasa konten ini milik Anda, ajukan klaim di sini.
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online di Scribd
0% menganggap dokumen ini bermanfaat (0 suara)
736 tayangan17 halamanLP GEA Sahruni Anugrah Prihatin
Dokumen tersebut membahas tentang gastroenteritis akut pada anak. Gastroenteritis akut didefinisikan sebagai radang selaput lendir saluran pencernaan yang ditandai dengan diare atau muntah. Etiologi gastroenteritis akut meliputi faktor infeksi dan non-infeksi. Manifestasi klinisnya antara lain diare, muntah, demam, dan kehilangan berat badan. Penatalaksanaannya meliputi pemberian cairan oral atau intravena sesuai dengan ting
Diunggah oleh
Sahruni AnugrahHak Cipta
© © All Rights Reserved
Kami menangani hak cipta konten dengan serius. Jika Anda merasa konten ini milik Anda, ajukan klaim di sini.
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online di Scribd