Recurrent Aphthous Stomatitis
Diunggah oleh
Ineke Intania0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
18 tayangan9 halamanJudul Asli
Recurrent Aphthous Stomatitis (1)
Hak Cipta
© © All Rights Reserved
Format Tersedia
DOCX, PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
18 tayangan9 halamanRecurrent Aphthous Stomatitis
Diunggah oleh
Ineke IntaniaHak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 9
A.
Recurrent Aphthous Stomatitis (RAS)
1. Definisi
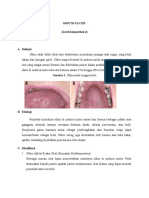
Recurrent Aphthous Stomatitis (RAS) merupakan inflamasi berulang
pada mukosa oral yang berbentuk ulkus tunggal atau multipel yang dangkal
dan berwarna putih kekuningan yang dikelilingi oleh halo eritem. Biasanya
pasien akan merasakan sensasi terbakar yang berlangsung lama selama 24-48
jam, disertai perkembangan ulkus yang terasa nyeri hingga mengganggu
aktivitas seperti berbicara atau makan (Yuliana et al, 2019).
2. Epidemiologi
RAS merupakan lesi pada mukosa oral yang paling sering terjadi
(Edgar et al, 2017). Prevalensi RAS adalah sekitar 20% dari populasi. RAS
biasanya terjadi pada masa kanak-kanak, remaja usia 10-20 tahun hingga usia
dewasa, dan lebih banyak terjadi pada perempuan daripada laki-laki
(Ślebioda et al, 2014).
3. Etiologi
Etiologi RAS diperkirakan dipengaruhi oleh faktor genetik dan faktor
lingkungan. Selain itu RAS juga dipengaruhi oleh kondisi stres, trauma fisik
maupun kimia, infeksi, penyakit sistemik, disfungsi hormonal, defisiensi
nutrisi (zing, folat, vitamin B12), alergi makanan. Pada RAS akibat stres,
kebanyakan disebabkan oleh karena trauma lokal akibat gigitan pada mukosa
mulut (Yuliana et al, 2019).
4. Faktor risiko
Faktor risiko RAS meliputi faktor lingkungan dan faktor herediter.
Menurut Tarakji et al (2015), berikut adalah faktor risiko terjadinya RAS:
a. Faktor lingkungan
1) Perubahan hormonal
Pasien perempuan mengalami RAS pada siklus menstruasi,
kehamilan, dan pada saat dismenore.
2) Trauma
RAS dapat muncul karena adanya trauma saat menggosok gigi
dan pada injeksi anestesi lokal pada proses perawatan gigi.
3) Obat-obatan
Obat-obatan seperti sodium hipoklorit, piroxicam, fenobarbital,
phenindione, asam niflamat, nicorandil, captopril, NSAID, dll dapat
berpengaruh terhadap prevalensi RAS.
4) Hipersensitivitas makanan
Makanan seperti keju, almon, sereal, kacang, coklat, kopi, dll
dapat menyebabkan RAS.
5) Defisiensi nutrisi
Pasien dengan anemia (defisiensi besi, serum, ferritin) dan
defisiensi vitamin B1, B2, B6 lebih berisiko mengalami RAS.
6) Stres
Pasien yang mengalami stres lebih mudah mengalami RAS.
7) Rokok
Pasien perokok lebih jarang terkena RAS daripada pasien yang
tidak merokok. Namun prevalensi RAS meningkat pada pasien yang
telah berhenti merokok
b. Faktor herediter
1) Faktor imun
Patofisiologi RAS tampaknya berkaitan dengan gangguan
imunomodulasi. Lesi aphthoid mengandung limfosit dan terdapat
variasi rasio CD4+/CD8+ pada tahapan berbeda RAS (pra-ulserasi,
ulserasi, penyembuhan).
2) Gangguan sistemik
Gangguan sistemik yang berpengaruh terhadap terjadinya RAS antara
lain: anemia, Behcet’s syndrome, cyclic neutropenia, PFAPA
syndrome, infeksi HIV, artritis reaktif, Sweet’s syndrome, dan Magic
syndrome.
5. Klasifikasi
Menurut Wallace et al (2015) RAS dapat diklasifikasikan menjadi 3
jenis, antara lain:
a. RAS minor
RAS minor (>70% kasus) biasanya terjadi pada pasien usia 5-19
tahun. Gejala klinis berupa ulserasi bundar dan superfisial berjumlah
sedikit dengan ukuran <10 mm disertai pseudomembran berwarna
keabuan dan halo eritem. RAS minor biasanya akan sembuh dalam 14
hari (Yasui et al, 2010). Lokasi paling sering terjadi RAS minor yaitu
pada bibir, lidah, dan mukosa buccal (Wallace et al, 2015).
(Tarakji et al, 2015)
b. RAS mayor
RAS mayor (10% kasus) memiliki distribusi yang lebih luas sampai
ke gusi dan mukosa faring, serta berukuran lebih besar (>10 mm). RAS
mayor memiliki durasi lebih panjang daripada RAS minor yaitu 6
minggu. RAS mayor dapat menimbulkan bekas luka (Yasui et al, 2010).
(Tarakji et al, 2015)
c. RAS herpetiform
RAS herpetiform (10% kasus) memiliki gambaran klinis berupa
ulserasi yang kecil dan dalam berjumlah banyak yang sering menyatu
sehingga menimbulkan gambaran ulserasi yang besar dengan tepi
ireguler. RAS jenis ini biasanya sembuh setelah 1 bulan dan tidak
meninggalkan bekas luka (Yasui et al, 2010).
(Tarakji et al, 2015)
6. Patogenesis
Disregulasi imun dapat memfasilitasi perkembangan RAS. Sistem
imun dan proses inflamasi berperan dalam patogenesis RAS. Respon
hiperimun sel TH-1 memicu terjadinya reaksi inflamasi yang menyebabkan
ulserasi. Selain itu, faktor risiko genetik seperti beberapa polimorfisme DNA
dari NOD-like receptor 3, toll-like receptor 4, interleukin (IL)-6, E-selectin,
IL-1β, dan gen TNF-α dapat menyebabkan individu lebih mudah mengalami
RAS (Rivera, 2019). Sel limfosit masuk ke epitel mulut dan terjadi inflamasi
yang menyebabkan munculnya edema. Terjadi vakuolisasi keratinosit dan
vaskulitis lokal sehingga terjadi pembengkakan papular. Papul mengalami
ulserasi dan diinfiltrasi oleh neutrofil, limfosit, sel plasma, dan disertai
dengan penyembuhan dan regenerasi epitel (Cui et al, 2016).
Imunopatogenesis RAS melibatkan aktivasi sel T dan TNF-α oleh
leukosit lainnya seperti makrofag dan sel mast. Inisiasi proses inflamasi
diinduksi oleh adhesi TNF-α pada sel endotel dan efek kemotaktik pada
neutrofil. Pada pasien RAS terjadi elevasi TNF-α dan IL-2 (sitokin
proinflamasi) serta penurunan IL-10 (sitokin antiinflamasi). TNF-α berperan
penting dalam imunopatogenesis RAS dengan cara menstimulasi ekspresi
MHC kelas I. Pada tahap pre-ulseratif dan ulseratif, terjadi peningkatan
ekspresi antigen MHC kelas I dan II pada sel epitel basal. Ekspresi antigen
MHC tidak terdeteksi selama proses penyembuhan, sehingga kemungkinan
MHC berkontribusi terhadap sel T sitotoksik (CD8+) untuk menyerang
jaringan lokal. IL-10 berperan untuk merangsang proliferasi epitel pada tahap
penyembuhan. Oleh karena itu, ekspresi IL-10 yang rendah menunjukkan
durasi ulkus yang lama (Cui et al, 2016).
7. Diagnosis
Diagnosis RAS didapatkan dari hasil anamnesis, pemeriksaan fisik,
dan pemeriksaan penunjang. Anamnesis dilakukan dengan menanyakan
kepada pasien mengenai faktor risiko lingkungan dan herediter. Berikut
adalah tabel manifestasi klinis yang dapat digunakan untuk membantu
menegakkan diagnosis RAS:
(Tarakji et al, 2015)
Pemeriksaan fisik RAS meliputi inspeksi dan palpasi. Dari inspeksi
bisa didapatkan gambaran dasar ulkus berupa jaringan nekrotik, granulasi
purulen, atau dilapisi mukus. Tepi ulkus bisa reguler maupun ireguler.
Jaringan di sekitar ulkus bisa berwarna keputihan, berbintik-bintik, eritem,
atau terlihat normal. Konsistensi dasar ulkus (lunak, sedang, atau keras) dan
fiksasi pada struktur dasar dapat diraba dengan cara palpasi. Pemeriksaan
penunjang meliputi pemeriksaan hemoglobin, hitung darah lengkap,
erithrocyte sedimentation rate/ C-reactive protein, serum B12, serum/ red
cell follat, anti-gliadin, dan anti-endomysial autoantibodies (Tarakji et al,
2015).
8. Tatalaksana
Menurut Belenguer-Guallar et al (2014) tatalaksana pasien RAS
diklasifikasikan menjadi 3 tipe:
a. Tipe A
Terjadi RAS beberapa kali dalam 1 tahun dengan tingkat nyeri yang
dapat ditahan. Faktor penyebab RAS harus diidentifikasi dan diatasi
dengan cara menghindari trauma, gunakan sikat gigi yang halus, hindari
makanan keras dan semua kacang-kacangan, coklat, minuman dan makan
asam, makanan asin, makanan pedas, dan minuman beralkohol dan
berkarbonasi.
b. Tipe B
RAS terjadi setiap bulan dan berlangsung sekitar 3-10 hari. Rasa
nyeri mengganggu aktivitas sehingga pasien mengubah kebiasaan
kebersihan dan pola makan. Tanyakan pada pasien mengenai manifestasi
awal seperti gatal atau bengkak untuk memberikan pengobatan topikal.
c. Tipe C
Serangan episode RAS terasa sangat nyeri dan bersifat kronis.
Beberapa lesi akan berkembang setelah lesi sebelumnya sembuh, dan
pengobatan topikal tidak mampu mengatasi hal ini. Pada tipe C, terapi
sistemik lebih dianjurkan.
(Belenguer-Guallar et al, 2014)
9. Komplikasi
Komplikasi yang dapat terjadi dari RAS adalah bekas luka (scarring)
dimana kasus ini sangat langka (Thoppay, 2020).
10. Pencegahan
Pencegahan terhadap RAS dapat dilakukan dengan menghindari hal-
hal yang memicu RAS seperti trauma maupun diet (Thoppay, 2020).
11. Prognosis
Prognosis RAS menjadi semakin baik seiring bertambahnya usia
(Thoppay, 2020).
12.
Daftar Pustaka
Belenguer-Guallar, I., Jimenez-Soriano, Y., & Claramunt-Lozano, A. (2014).
Treatment of recurrent aphthous stomatitis. A literature review. Journal of
Clinical and Experimental Dentistry, e168–74. doi:10.4317/jced.51401
Cui, R. Z., Bruce, A. J., & Rogers, R. S. (2016). Recurrent aphthous stomatitis.
Clinics in Dermatology, 34(4), 475–481. doi:10.1016/j.clindermatol.2016.02.020
Edgar, N. R., Saleh, D., & Miller, R. A. (2017). Recurrent Aphthous Stomatitis: A
Review. The Journal of clinical and aesthetic dermatology, 10(3), 26–36.
Rivera, C. (2019). Essentials of recurrent aphthous stomatitis (Review). Biomedical
Reports. doi:10.3892/br.2019.1221.
Ślebioda, Z., Szponar, E., Kowalska, A. (2014). Etiopathogenesis of recurrent
aphthous stomatitis and the role of immunologic aspects: Literature review.
Archivum Immunologiae et Therapiae Experimentalis, 62(3): 205-15.
Tarakji, B., Gazal, G., Al-Maweri, S. A., Azzeghaiby, S. N., & Alaizari, N. (2015).
Guideline for the diagnosis and treatment of recurrent aphthous stomatitis for
dental practitioners. Journal of international oral health : JIOH, 7(5), 74–80.
Thoppay, J. R. (2020). Aphthous Ulcers Follow-up.
https://emedicine.medscape.com/article/867080-followup#e2 [diakses Agustus
2020].
Wallace, A., Rogers, H. J., Hughes, S. C., et al. (2015). Management of recurrent
aphthous stomatitis in children. Oral Medicine, 42(6): 564-72.
Yasui, K., Kurata, T., Yashiro, M., et al. (2010). The effect of ascorbate on minor
recurrent aphthous stomatitis. Acta Paediatrica, 99(3): 442-5.
Yuliana, Y., Winias, S., Hendarti, H. T., Soebadi, B. (2019). Reccurent trauma-
induced aphthous stomatitis in adjustment disorder patients. Dental Journal:
Majalah Kedokteran Gigi, 52(3): 163-7.
Anda mungkin juga menyukai
- Coronavirus Covid-19. Membela diri. Cara menghindari penularan. Bagaimana melindungi keluarga dan pekerjaan Anda. Diperbarui edisi keempat.Dari EverandCoronavirus Covid-19. Membela diri. Cara menghindari penularan. Bagaimana melindungi keluarga dan pekerjaan Anda. Diperbarui edisi keempat.Penilaian: 5 dari 5 bintang5/5 (2)
- Mouth UlcerDokumen22 halamanMouth UlcerkikiBelum ada peringkat
- Mikrobiologi Perubatan I: Patogen dan Mikrobiologi ManusiaDari EverandMikrobiologi Perubatan I: Patogen dan Mikrobiologi ManusiaPenilaian: 2.5 dari 5 bintang2.5/5 (2)
- Manifestasi Oral Penyakit SistemikDokumen21 halamanManifestasi Oral Penyakit SistemikArifa Martha SantosoBelum ada peringkat
- Rangkuman B10M4Dokumen8 halamanRangkuman B10M4faniaBelum ada peringkat
- Sop Ulkus MulutDokumen6 halamanSop Ulkus MulutAgustini BudimanBelum ada peringkat
- PEMBHASANDokumen74 halamanPEMBHASANjumadilBelum ada peringkat
- SARDokumen14 halamanSARBimo Haryo PuspitoBelum ada peringkat
- Makalah Stomatitis SariawanDokumen18 halamanMakalah Stomatitis SariawannovaBelum ada peringkat
- KLASIFIKASI DAN GAMBARAN KLINIS SARDokumen5 halamanKLASIFIKASI DAN GAMBARAN KLINIS SARDots FfastBelum ada peringkat
- Makalah StomatitisDokumen28 halamanMakalah StomatitisMusyAa Asy - SyaFa85% (13)
- HIV/AIDS Oral ManifestationsDokumen41 halamanHIV/AIDS Oral ManifestationsJennifer Abella BrownBelum ada peringkat
- Referat SY. Rahma Fitri Sari StomatitisDokumen27 halamanReferat SY. Rahma Fitri Sari Stomatitisshella mailindriBelum ada peringkat
- Askep StomatitisDokumen14 halamanAskep StomatitisJaprak ArtaBelum ada peringkat
- Gejala Klinis PeriodontitisDokumen6 halamanGejala Klinis PeriodontitisKota JambiBelum ada peringkat
- PENATALAKSANAAN ACUTE NECROTISING ULCERATIVE GINGIVITISDokumen11 halamanPENATALAKSANAAN ACUTE NECROTISING ULCERATIVE GINGIVITISRomel Ciptoadi Wijaya100% (1)
- Mouth UlcerDokumen35 halamanMouth UlcerBening BiruBelum ada peringkat
- SariawanDokumen19 halamanSariawanFirman100% (1)
- LP StomatitisDokumen10 halamanLP StomatitisDidick Cii CvnggkriinggBelum ada peringkat
- Pre Test OmDokumen10 halamanPre Test OmAgya Nanda PrasetyaBelum ada peringkat
- Recurrent Aphthous StomatitisDokumen7 halamanRecurrent Aphthous StomatitisRifqi AfdilaBelum ada peringkat
- Makalah Sariawan Kak IraDokumen8 halamanMakalah Sariawan Kak Iraridha rachmadanaBelum ada peringkat
- Skenario 1 Ras Blok 13Dokumen12 halamanSkenario 1 Ras Blok 13Izaz ZayyanBelum ada peringkat
- MakalahDokumen7 halamanMakalahPutriayu 11Belum ada peringkat
- Journal ReadingDokumen8 halamanJournal ReadingTri KurniawanBelum ada peringkat
- Diagnosis Kelainan Periodontal (AAP 1999Dokumen24 halamanDiagnosis Kelainan Periodontal (AAP 1999ssallsaabillaBelum ada peringkat
- ULSER MULUTDokumen11 halamanULSER MULUTRochmahAiNurBelum ada peringkat
- Askep STOMATITISDokumen16 halamanAskep STOMATITISennye bintangBelum ada peringkat
- Makalah Stevens-Johnson KMB 2Dokumen18 halamanMakalah Stevens-Johnson KMB 2BiCom Sri BadjukaBelum ada peringkat
- ULKUS MULUTDokumen8 halamanULKUS MULUTfaiBelum ada peringkat
- Asuhan Keperawatan Pada Pasien StomatitisDokumen23 halamanAsuhan Keperawatan Pada Pasien StomatitisRe'NathaBelum ada peringkat
- Makalah Jurnal Reading OmDokumen28 halamanMakalah Jurnal Reading OmSwarantika Aulia RarasatiBelum ada peringkat
- STOMITISDokumen13 halamanSTOMITISwarong100% (1)
- RESUME PERIO Siap PrintDokumen41 halamanRESUME PERIO Siap PrintssallsaabillaBelum ada peringkat
- Ulkus MulutDokumen16 halamanUlkus MulutArdelia MithakarinaBelum ada peringkat
- Mouth UlcerDokumen35 halamanMouth Ulcerhimono_onaBelum ada peringkat
- MULUT ULCERDokumen6 halamanMULUT ULCERSyifa Marhattya RizkyBelum ada peringkat
- Cara Mengatasi Ulkus Mulut Secara AlamiDokumen21 halamanCara Mengatasi Ulkus Mulut Secara AlamiWahyudi Pratama HarliBelum ada peringkat
- LAPORAN KANKER MULUTDokumen12 halamanLAPORAN KANKER MULUTasa0411 behiraBelum ada peringkat
- Isi Makalah Lapsus GinggivitisDokumen18 halamanIsi Makalah Lapsus GinggivitisPoppy PradinaBelum ada peringkat
- 2015 TA KG 04011119 Bab-2-Tinjauan-PustakaDokumen11 halaman2015 TA KG 04011119 Bab-2-Tinjauan-PustakanurhayatilubisBelum ada peringkat
- Asuhan Keperawatan StomatitisDokumen34 halamanAsuhan Keperawatan StomatitisRofiSekarAchidaUtama93% (15)
- LP Ca LidahDokumen12 halamanLP Ca LidahfransiscaBelum ada peringkat
- Makalah SARDokumen12 halamanMakalah SARnick geraldyBelum ada peringkat
- Faktor Penyebab MukositisDokumen5 halamanFaktor Penyebab MukositisSusi Muharni RismaBelum ada peringkat
- Resus Ulser - BagiDokumen9 halamanResus Ulser - BagiRizkia Febri NurfitasariBelum ada peringkat
- Penyakit Rongga MulutDokumen7 halamanPenyakit Rongga MulutWilda MutiaBelum ada peringkat
- Case Report Linea AlbaDokumen24 halamanCase Report Linea Albarizki wulandariBelum ada peringkat
- PENGOBATAN SARIAWAN DENGAN ALOE VERADokumen31 halamanPENGOBATAN SARIAWAN DENGAN ALOE VERAnaufalmowandyBelum ada peringkat
- KOMPLIKASI OMSKDokumen26 halamanKOMPLIKASI OMSKAfifah Syifaul UmmahBelum ada peringkat
- Asuhan Keperawatan Pada Klien StomatitisDokumen12 halamanAsuhan Keperawatan Pada Klien StomatitisisnaeniBelum ada peringkat
- Etiologi Epidemiologi OtitisDokumen3 halamanEtiologi Epidemiologi OtitiswindysiBelum ada peringkat
- BaruDokumen12 halamanBarueva kusumaBelum ada peringkat
- Sar MayorDokumen8 halamanSar MayorAqilahaisarBelum ada peringkat
- Manifestasi Klinis SJSDokumen10 halamanManifestasi Klinis SJSDian HumaidaBelum ada peringkat
- Asuhan Kanker LidahDokumen11 halamanAsuhan Kanker LidahMochamad FirmansyahBelum ada peringkat
- ANUGDokumen10 halamanANUGYon AditamaBelum ada peringkat
- LP PhlegmonDokumen15 halamanLP PhlegmonNabilatuz Zulfa SalimahBelum ada peringkat
- Clinical Science Session (CSS) mengulas ulkus aftosaDokumen20 halamanClinical Science Session (CSS) mengulas ulkus aftosaHardiyanti DessiBelum ada peringkat
- Day 2 b13Dokumen643 halamanDay 2 b13Yetri DeaBelum ada peringkat
- Refrat DR Udi HeruDokumen13 halamanRefrat DR Udi HeruIneke IntaniaBelum ada peringkat
- Case Report Ineke Intania-Dr Udi, SP.B, SP - OtDokumen13 halamanCase Report Ineke Intania-Dr Udi, SP.B, SP - OtIneke IntaniaBelum ada peringkat
- Case Report Ineke Intania-Dr Udi, SP.B, SP - OtDokumen13 halamanCase Report Ineke Intania-Dr Udi, SP.B, SP - OtIneke IntaniaBelum ada peringkat
- Adipocere Apa Yang Telah Dipahami SetelaDokumen14 halamanAdipocere Apa Yang Telah Dipahami SetelaIneke IntaniaBelum ada peringkat
- REFRAT DR Rieva SpOT (K) - Abdurrahman AufaDokumen14 halamanREFRAT DR Rieva SpOT (K) - Abdurrahman AufaIneke IntaniaBelum ada peringkat
- Uveitis adalah penyebab utama ketiga kebutaan yang dapat dicegah di seluruh dunia dan glaukoma yang terkait dengan uveitis adalah salah satu komplikasi inflamasi intraokular yang paling serius dan mengancam penglihatanDokumen16 halamanUveitis adalah penyebab utama ketiga kebutaan yang dapat dicegah di seluruh dunia dan glaukoma yang terkait dengan uveitis adalah salah satu komplikasi inflamasi intraokular yang paling serius dan mengancam penglihatanIneke IntaniaBelum ada peringkat
- Jurding Dr. AdjiDokumen37 halamanJurding Dr. AdjiIneke IntaniaBelum ada peringkat
- Fraktur MonteggiaDokumen4 halamanFraktur MonteggiadestaBelum ada peringkat
- Rangkuman JohanDokumen2 halamanRangkuman JohanIneke IntaniaBelum ada peringkat
- REFRAT DR Rieva SpOT (K) - Abdurrahman AufaDokumen14 halamanREFRAT DR Rieva SpOT (K) - Abdurrahman AufaIneke IntaniaBelum ada peringkat
- Referensi Artikel - Ineke Intania-G992003076Dokumen14 halamanReferensi Artikel - Ineke Intania-G992003076Ineke IntaniaBelum ada peringkat
- MEDIKASI (Pemberian Obat-Obatan)Dokumen27 halamanMEDIKASI (Pemberian Obat-Obatan)Rahayu NurhayatiBelum ada peringkat
- Jurnal Reading - Ineke Intania-G992003076Dokumen25 halamanJurnal Reading - Ineke Intania-G992003076Ineke IntaniaBelum ada peringkat
- (FIX) Journal Reading DM Vs CLPDokumen54 halaman(FIX) Journal Reading DM Vs CLPIneke IntaniaBelum ada peringkat
- Bilateral Oral LeukoplakiaDokumen19 halamanBilateral Oral LeukoplakiaIneke IntaniaBelum ada peringkat
- Bagian Ineke 3,4,5Dokumen17 halamanBagian Ineke 3,4,5Ineke IntaniaBelum ada peringkat
- CA InekeeeeDokumen2 halamanCA InekeeeeIneke IntaniaBelum ada peringkat
- PhototherapyDokumen6 halamanPhototherapyIneke IntaniaBelum ada peringkat
- Tugas Ineke Intania Gizi g0016112Dokumen7 halamanTugas Ineke Intania Gizi g0016112Ineke IntaniaBelum ada peringkat
- Laporan Herbal Kelompok b5Dokumen44 halamanLaporan Herbal Kelompok b5Ineke IntaniaBelum ada peringkat
- Developmental CareDokumen6 halamanDevelopmental CareIneke IntaniaBelum ada peringkat
- PREMATURITASDokumen23 halamanPREMATURITASIneke IntaniaBelum ada peringkat
- SOAL Bu WidDokumen13 halamanSOAL Bu WidIneke IntaniaBelum ada peringkat
- Bimbingan Dr. HafiDokumen3 halamanBimbingan Dr. HafiIneke IntaniaBelum ada peringkat
- FototerapiDokumen5 halamanFototerapiLia NovitaBelum ada peringkat
- MENINGITUSDokumen23 halamanMENINGITUSIneke IntaniaBelum ada peringkat
- Hi Per Bilirubin Emi ADokumen19 halamanHi Per Bilirubin Emi AIneke IntaniaBelum ada peringkat
- HIDROCEPALUSDokumen17 halamanHIDROCEPALUSIneke IntaniaBelum ada peringkat
- KEJANGDokumen23 halamanKEJANGIneke IntaniaBelum ada peringkat