Sinusitis Kronik
Diunggah oleh
ratnawidyanti0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
11 tayangan6 halamanHak Cipta
© © All Rights Reserved
Format Tersedia
DOCX, PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
11 tayangan6 halamanSinusitis Kronik
Diunggah oleh
ratnawidyantiHak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 6
PANDUAN PRAKTIK KLINIS (PPK)
RSU PINDAD TUREN
2021
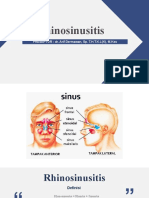
SINUSITIS KRONIK
1. Pengertian Sinusitis atau rinosinusitis kronik merupakan
inflamasi mukosa sinus paranasal dan rongga
hidung dengan durasi lebih dari 12 minggu dan/atau
dalam 6 bulan terakhir kambuh lebih dari 3 episode.
2. Anamnesis
1. Gejala utama :
• lngus mukopurulen
• lngus belakang hidung
• Hidung tersumbat
• Nyeri wajah
• Hiposmia dan anosmia
2. Gejala tambahan :
• Nyeri kepala
• Halitosis/ bau mulut
• Nyeri daerah gusi atau gigi rahang atas
• Batuk
• Nyeri telinga
• Kelelahan
3. Gejala faktor risiko, jika ada:
• Curiga rinitis alergi (ICD 10: J30.3): gejala
ingus encer, bersin, hidung gatal jika
terpajan alergen.
• Curiga refluks laringofaringeal (ICD 10:
K21.9) : gejala suara serak, mendehem,
ingus belakang hidung, kesukaran menelan,
batuk setelah makan/berbaring, rasa
tercekik, rasa mengganjal di tenggorok,
rasa panas di dada (skor reflux symptom
index lebih dari 13).
4. Dapat disertai keluhan gangguan kualitas tidur
(ICD 10: G47.33), sesuai dengan Epworth
sleepiness sca/e (skor lebih dari 4)
5. Jika terdapat keluhan bengkak di mata,
penglihatan ganda, penurunan penglihatan, nyeri
dan bengkak di dahi yang berat, nyeri kepala
berat, tanda tanda meningitis/gangguan neurologik
dipikirkan kemungkinan komplikasi sinusitis ke
orbita atau intrakranial (sesuaikan dengan PPK
rinosinusitis komplikasi orbita/intrakranial).
3. Pemeriksaan Fi
1. Pemeriksaan rinoskopi anterior dan atau
sik nasoendoskopi dapat ditemukan :
• Sekret mukopurulen dari meatus medius
• Sekret mukopurulen dari meatus superior
dan/atau
• Edema dan/atau hiperemis dan/atau polip
di meatus medius,
• lngus di belakang hidung
• Septum deviasi/ konka paradoks/
defleksi prosesus unsinatus ke lateral
2. Dapat ditemukan bengkak dan nyeri tekan
di pipi dan kelopak mata bawah pada
sinus maksila
3. Dapat ditemukan bengkak dan nyeri di
dahi dan kelopak mata atas pada sinusitis
frontal.
4. Kriteria Diagnosi 1. Sesuai dengan kriteria Anamnesis
s 2. Sesuai dengan kriteria Pemeriksaan fisik
5. Diagnosis Kerja • Chronic maxillary sinusitis (ICD 10: J32.0)
• Chronic frontal sinusitis (ICD 10: J32.1)
• Chronic ethmoidal sinusitis (ICD 10: J32.2)
• Chronic sphenoidal sinusitis (ICD 10: J32.3)
• Chronic pansinusitis (ICD 10: J32.4)
• More than one sinus but not pansinusitis
(ICD 10: J32.8)
• Chronic sinusitis, unspecified (ICD 10: J32.9)
6. Diagnosis Bandi 1. Allergic rhinitis (ICD 10: J30.4)
ng 2. Vasomotor rhinitis (ICD 10: J30.0)
7. Pemeriksaan Pe 1.CT scan sinus paranasal potongan koronal
nunjang aksial soft tissue setting
ketebalan 3 mm tanpa kontras dilakukan jika:
• setelah pemberian antibiotika selama 2 minggu,
tidak memberikan perbaikan terhadap infeksi
bakteri dan atau
• setelah pengobatan medikamentosa maksimal
selama 6 — 8 minggu jika terdapat faktor risiko
rinitis alergi atau refluks laringofaringeal.
2. Jika diperlukan pemeriksaan alergi: dapat
dilakukan tes cukit kulit dan pemeriksaan
eosinofil darah tepi untuk menentukan tipe
inflamasi dan diagnosis faktor risiko rinitis alergi.
3. Jika diperlukan pemeriksaan
rinofaringolaringoskopi serat optik dapat
dilakukan sebagai pemeriksaan untuk Skor
Temuan Refluks (Refluks Finding ScoreAFS)
untuk menegakkan diagnosis faktor risiko
Refluks Laringofaringeal (RLF).
4. Jika diperlukan dilakukan pemeriksaan kultur
bakteri dan tes resistensi dari sekret hidung.
5. Bita terdapat kecurigaan komplikasi, konsultasi
ke bidang terkait (mata/neurologi)
8. Tata Laksana 1. Non Pembedahan — Medikamentosa
Maksimal:
• Nasotoilet :
• Suction secret (poli THT)
• Cuci hidung dengan larutan garam
fisiologis (NaCI 0.9%)
• Steroid topikal intranasal.
• Dekongestan, analgetik dan mukolitik.
• Terapi medikamentosa terhadap faktor
risiko yaitu antihistamin dan steroid
topikal intranasal untuk rinitis alergi
persisten sedang berat dan proton
pump inhibitor untuk refluks
laringofaringeal.
• Antibiotika dapat diberikan jika
terdapat 3 gejala dan tanda infeksi
bakteri dari 5 kriteria sebagai berikut:
1) ingus mukopurulen dominan satu
sisi, 2) nyeri wajah dominan satu sisi,
3) demam lebih dari 380C, 4) terdapat
’double sickening — gejala yang
memberat sesudah terjadi perbaikan, 5)
pemeriksaan CRP dan LED meningkat,
yaitu: Amoksisilin Klavulanat 3x625 mg/
Kotrimoksasol 2x 960 mg/ Eritromisin
4x500 mg/ Sefalosporin oral generasi 2
dan 3 / Klindamisin 3x300mg/
Klaritromisin 2x500mg/ selama 10 - 14
hari, Azitromisin 1x500mg selama 5
hari, atau antibiotika sesuai hasil
pemeriksaan kultur dan resistensi (ICD
9CM: 90.33) dan/atau dengan
pemberian dosis sesuai umur, berat
badan serta penyakit penyerta.
2. Pembedahan :
a. Bedah sinus non endoskopik
Antrostomi intranasal
Eksis sinus dengan tindakan
lain
b. Bedah Sinus Endoskopik Fungsional
(BSEF) :
• Frontal sinusectomy (ICD 9CM:
22.42)
• Ethmoidectomy (ICD 9CM:
22.63)
• Sphenoidectomy (ICD 9CM:
22.64)
3. Terapi selama 3 hari pasca operasi:
Seftriakson 1 x 2 gram intra vena selama 1-3
hari, dan dilanjutkan/atau antibiotika oral
selama 7-14 hari
Parasetamol 3x500-1000 mg intra vena atau
tramadol
2x50-100 mg intravena atau ketorolac 3x10-
30mg intra vena
Jika diperlukan ranitidine 2x150 mg intravena
Jika diperlukan metilprednisolon 3x125 mg
intravena
Jika diperlukan pseudoefedrin HCL 2x30mg
oral
Jika diperlukan loratadin 1x10 mg oral
Jika diperlukan asam tranexamat 3x500mg
intra vena
9. Edukasi • Penjelasan tentang rencana pengobatan dan
operasi
• Pencegahan inflamasi berulang dengan
melakukan penatalaksanaan faktor risiko dan
faktor lingkungan
10. Prognosis Quo ad vitam: dubia ad bonam
Quo ad sanationam : dubia ad bonam
Quo ad fungsionam : dubia ad bonam
11. Kompetensi Spesialis THT
12. Indikator Klinis dan rontgen
13. Kepustakaan 1. Mangunkusumo E, Soetjipto D. Sinusitis.
Dalam: Soepardi EA, lskandar N, Bashiruddin J,
Restuti RD, editors. Buku Ajar IImu Kesehatan
THT-KL. Edisi enam. Jakarta:BaIai Penerbit
FKUI;2009.hal 150-4
2. Fokkens W, Lund V, Mullol J, Bachert C, Alobid
I, Baroody F, et al. European Position Paper on
Rhinosinusitis and Nasal Polyps 2012.
Rhinology 2012; 50(supI. 23): 1-299
3. Soetjipto D., Wardhani RS. Guideline Penyakit
THT di Indonesia, PP. PERHATI-KL, 2007, hal
63
4. Patel ZM, Hwang PH. Non polypoid
rhinosinusitis: pathogenensis, diagnosis, staging
and treatment. In Bailey’s Head & Neck
Surgery-Otolaryngology. 5*" ed. Philadelphia.
Wolter Kluwer Lippincott Williams & Wilkins;
2014.p535-549
5. Kolln KA, Senior BA. Diagnosis and
Management of Acute Rhiosinusitis. Dalam:
Thaler ER, Kennedy DW (eds). Rhinosinusitis
— A Guide for Diagnosis and Management.
Philadelphia: Springer; 2008: hal 29-40
6. Schlosser RJ, Harvey RJ. Diagnosis and
Management of Chronic Rhiosinusitis. Dalam:
Thaler ER, Kennedy DW (eds). Rhinosinusitis
— A Guide for Diagnosis and Management.
Philadelphia: Springer;2008:hal 41-64
7. Rosenfeld MR, Piccirillo JF, Chandrasekhar SS,
Brook I, Kumar KA, Kramper M, et.at. Clinical
practise guideline (update): adult sinusitis.
Otolaryngol Head Neck Surg. 2015;152(25):S1-
S39.
8. Temperano J, Geremakis C, Hinyard L.
Obstructive sleep apnea sinusitis,
gastroesophageal reflux and severe asthma
exacerbations. J Allergi Clin lmmunol
2012:129(2): Supplement AB151
9. Chandra RK, Conley DM, Kern RC. Prophylactic
i.v. antibiotics in functional endoscopic sinus
surgery: trends and attitudes of the American
Rhinologic Society member. Am J Rhinol
Allergy. 2009; 23(4):448-50
10. Saleh AM, Torres KM, Murad MH, Erwin PJ,
Driscoll CL. Prophylactic perioperative antibiotic
use in endoscopic sinus surgery: A systematic
review and meta-analysis. Otolaryngol Head
Neck Surg. 2012; 146(4):533
11. International Classification of Diseases 10'^
Revision (ICD 10). World Health Organization
12. International Classification of Diseases 9'"
Revision Clinical Modification (ICD 9CM). World
Health Organization
Turen, 16 Mei 2021
RUMAH SAKIT UMUM PINDAD TUREN
KARUMKIT KOMITE MEDIK
SAJI PURBORETNO
dr. HANAFI, Sp.B
Anda mungkin juga menyukai
- Coronavirus Covid-19. Membela diri. Cara menghindari penularan. Bagaimana melindungi keluarga dan pekerjaan Anda. Diperbarui edisi keempat.Dari EverandCoronavirus Covid-19. Membela diri. Cara menghindari penularan. Bagaimana melindungi keluarga dan pekerjaan Anda. Diperbarui edisi keempat.Penilaian: 5 dari 5 bintang5/5 (2)
- PPK THT TULI SINUSITIS KRONIS BLM TTDDokumen6 halamanPPK THT TULI SINUSITIS KRONIS BLM TTDdika koswaraBelum ada peringkat
- PPK Sinusitis KronikDokumen4 halamanPPK Sinusitis Kronikhabibur rochmanBelum ada peringkat
- PPK SinusitisDokumen5 halamanPPK SinusitisHardiana SaharaBelum ada peringkat
- PPK Sinusitis Kronik RSIISDokumen4 halamanPPK Sinusitis Kronik RSIISirj ibnu sinaBelum ada peringkat
- Rinosinusitis Kronis-1Dokumen4 halamanRinosinusitis Kronis-1nurzila IntanBelum ada peringkat
- PPK Sinusitis Akut RSIISDokumen3 halamanPPK Sinusitis Akut RSIISirj ibnu sinaBelum ada peringkat
- PPK THTDokumen13 halamanPPK THThanum2856766Belum ada peringkat
- Panduan Praktik Klinik THTDokumen43 halamanPanduan Praktik Klinik THTirma nawirBelum ada peringkat
- PPK THT KSH 3 Semarang 2023-Rhinosinusitis KronikDokumen3 halamanPPK THT KSH 3 Semarang 2023-Rhinosinusitis KronikRatih Fatma PraditaBelum ada peringkat
- PPK Sinusitis KronikDokumen4 halamanPPK Sinusitis KronikLydia IndahBelum ada peringkat
- PPK THTDokumen36 halamanPPK THTsiahaana28'Belum ada peringkat
- PPK THTDokumen27 halamanPPK THTAfrianaBelum ada peringkat
- Panduan Praktek Klinik THT-KL Rs Bunda SejatiDokumen64 halamanPanduan Praktek Klinik THT-KL Rs Bunda Sejatisangid yahyaBelum ada peringkat
- RhinosinusitisDokumen26 halamanRhinosinusitisAbigail Analia LevinaBelum ada peringkat
- Learning Issue Skenario B Blok 14 RizkyDokumen7 halamanLearning Issue Skenario B Blok 14 RizkyMuhammad RizkyBelum ada peringkat
- SOP SinusitiDokumen8 halamanSOP SinusitiLala BiBelum ada peringkat
- PPK Rhinitis AlergiDokumen4 halamanPPK Rhinitis AlergiFebyBelum ada peringkat
- Ayu Warma - Sinusitis MaksilarisDokumen11 halamanAyu Warma - Sinusitis MaksilarisIndra FakhrezaBelum ada peringkat
- cpr4f Ezpd9 1Dokumen21 halamancpr4f Ezpd9 1Faradiba NoviandiniBelum ada peringkat
- Sop SinusitisDokumen6 halamanSop Sinusitismawar handayaniBelum ada peringkat
- 2-Farmakoterapi ISPA 2020Dokumen91 halaman2-Farmakoterapi ISPA 2020Sri Rahmat MolidiaBelum ada peringkat
- Laporan Kasus Hidung TersumbatDokumen31 halamanLaporan Kasus Hidung TersumbatHafidhBelum ada peringkat
- SOP SinusitisDokumen7 halamanSOP Sinusitisbernardardi1Belum ada peringkat
- PPT RhinosinusitisDokumen35 halamanPPT RhinosinusitisFarah YuwanaBelum ada peringkat
- Panduan Praktik Klinis THT KLDokumen23 halamanPanduan Praktik Klinis THT KLvinyBelum ada peringkat
- RinosinusitisDokumen63 halamanRinosinusitisRista Rahayu RarasatiBelum ada peringkat
- RhinosinusitisDokumen32 halamanRhinosinusitisIlyasa Bani MahendraBelum ada peringkat
- PPK THT EDITDokumen21 halamanPPK THT EDITIqbal Abdulloh AlmuharomBelum ada peringkat
- 2 Farmakologi THTDokumen23 halaman2 Farmakologi THTRagil pradipa PriaBelum ada peringkat
- RhinosinusitisDokumen60 halamanRhinosinusitisNanda Aisah HumairahBelum ada peringkat
- PPK Ethmoidektomi 2022Dokumen3 halamanPPK Ethmoidektomi 2022Ivan YosephBelum ada peringkat
- Kelainan Pada THTDokumen43 halamanKelainan Pada THTKaherul KaherBelum ada peringkat
- FaringitisDokumen3 halamanFaringitisSarjoBelum ada peringkat
- Rinosinusitis KronikDokumen29 halamanRinosinusitis KronikaristyabudiarsoBelum ada peringkat
- TL Masalah Sistem Pernapasan Pada AnakDokumen37 halamanTL Masalah Sistem Pernapasan Pada AnakOcty SriwijayantiBelum ada peringkat
- H1-Rinitis AlergiDokumen4 halamanH1-Rinitis AlergiravBelum ada peringkat
- Faringitis AkutDokumen4 halamanFaringitis AkutdaniojohanisbundaBelum ada peringkat
- Polip HidungDokumen13 halamanPolip HidungYandi AriwibowoBelum ada peringkat
- PPK Sinusitis Akut-EditDokumen3 halamanPPK Sinusitis Akut-EditRiries DiaristaBelum ada peringkat
- TK DR Ayu THTDokumen8 halamanTK DR Ayu THTSayidiman HuzaifBelum ada peringkat
- RhinosinusitisDokumen30 halamanRhinosinusitisIngrid Maria KBelum ada peringkat
- PPK Polip NasiDokumen4 halamanPPK Polip Nasil0nd0nm4nBelum ada peringkat
- PPK SiNusitisDokumen3 halamanPPK SiNusitisTitis Ummi Nur JannatiBelum ada peringkat
- PANDUAN PRAKTEK KLINIK RHINITIS AKUT MiniDokumen6 halamanPANDUAN PRAKTEK KLINIK RHINITIS AKUT MinideillagedodBelum ada peringkat
- PPK Meningitis BakterialisDokumen3 halamanPPK Meningitis BakterialisdickyBelum ada peringkat
- Sop FaringitisDokumen5 halamanSop FaringitisPandu KusumawardhanyBelum ada peringkat
- Rhinosinusitis AkutDokumen12 halamanRhinosinusitis AkutEvaa Michizane NurtanioBelum ada peringkat
- SOP FARINGITIS AKUT FixDokumen5 halamanSOP FARINGITIS AKUT FixRahmat AjiBelum ada peringkat
- 33.Ppk TonsilitisDokumen3 halaman33.Ppk TonsilitisPutri DinarBelum ada peringkat
- PPK Tonsilitis KronisDokumen3 halamanPPK Tonsilitis KronisOktavia SariBelum ada peringkat
- PPK Ca NasofaringDokumen5 halamanPPK Ca NasofaringTitin DamayantiBelum ada peringkat
- Notulensi Koas Ik THT Daring Presentasi Referat Rhinitis Vasomotor Dengan DR Bagus 9 Mei 2020Dokumen8 halamanNotulensi Koas Ik THT Daring Presentasi Referat Rhinitis Vasomotor Dengan DR Bagus 9 Mei 2020oktafianaBelum ada peringkat
- 20 FaringitisDokumen3 halaman20 FaringitisDiego Adiwicaksana Fernandez PvsBelum ada peringkat
- Sop Faringitis AkutDokumen5 halamanSop Faringitis AkutNurul IzahBelum ada peringkat
- Difteri AnakDokumen13 halamanDifteri AnakAmhyEr PoexBelum ada peringkat
- Sop Rinitis AlergiDokumen6 halamanSop Rinitis Alerginiluh putu astiniBelum ada peringkat
- Standar APD Revisi 3 PDFDokumen42 halamanStandar APD Revisi 3 PDFAlghifariBelum ada peringkat
- PMK No.26-Ppii-Surabaya-27-11-2021Dokumen71 halamanPMK No.26-Ppii-Surabaya-27-11-2021ratnawidyantiBelum ada peringkat
- Standar PelayananDokumen38 halamanStandar PelayanantrisnaBelum ada peringkat
- Fileunduhan 1610422577 801904Dokumen139 halamanFileunduhan 1610422577 801904ratnawidyantiBelum ada peringkat
- PMK No.26 Ppii Surabaya 27-11-2021Dokumen45 halamanPMK No.26 Ppii Surabaya 27-11-2021ratnawidyantiBelum ada peringkat
- Kode ICD 9 CMDokumen54 halamanKode ICD 9 CMANONIM88% (8)
- Inisiasi Menyusu DiniDokumen2 halamanInisiasi Menyusu DiniratnawidyantiBelum ada peringkat
- Sinusitis KronikDokumen6 halamanSinusitis KronikratnawidyantiBelum ada peringkat
- Standar PelayananDokumen38 halamanStandar PelayanantrisnaBelum ada peringkat
- Pemberian OksigenDokumen3 halamanPemberian OksigenKAMAR BERSALINBelum ada peringkat
- Checklist APD 2Dokumen2 halamanChecklist APD 2ratnawidyantiBelum ada peringkat
- Analisa Penentuan Inacbgs BPJS OkDokumen92 halamanAnalisa Penentuan Inacbgs BPJS OkratnawidyantiBelum ada peringkat
- PMK No.26 Ppii Surabaya 27-11-2021Dokumen45 halamanPMK No.26 Ppii Surabaya 27-11-2021ratnawidyantiBelum ada peringkat
- Pemberian Asi EksklusifDokumen1 halamanPemberian Asi EksklusifratnawidyantiBelum ada peringkat
- List Kelengkapan Unit Fungsional CasemixDokumen1 halamanList Kelengkapan Unit Fungsional CasemixratnawidyantiBelum ada peringkat
- Pemberian Nutrisi Pada BBLRDokumen3 halamanPemberian Nutrisi Pada BBLRratnawidyantiBelum ada peringkat
- Pedoman Pemberian Cairan Pada BBLRDokumen1 halamanPedoman Pemberian Cairan Pada BBLRratnawidyantiBelum ada peringkat
- 200-Ix Spo Alur Masuk Dan Keluar Pasien Ruang OkDokumen2 halaman200-Ix Spo Alur Masuk Dan Keluar Pasien Ruang OkratnawidyantiBelum ada peringkat
- Pedoman PONEK Final 25022013Dokumen71 halamanPedoman PONEK Final 25022013Choirul Wiza67% (3)
- Apnea Pada NeonatusDokumen1 halamanApnea Pada NeonatusratnawidyantiBelum ada peringkat
- Spri BaruDokumen2 halamanSpri BaruratnawidyantiBelum ada peringkat
- Alur BerkasDokumen1 halamanAlur BerkasratnawidyantiBelum ada peringkat
- 118-X Spo Pemindahan Pasien Postop Ke Ruang RRDokumen2 halaman118-X Spo Pemindahan Pasien Postop Ke Ruang RRratnawidyantiBelum ada peringkat
- Inisiasi Menyusu Dini Bayi Baru LahirDokumen2 halamanInisiasi Menyusu Dini Bayi Baru LahirratnawidyantiBelum ada peringkat
- Panduan Manual Verifikasi INA CBG Edisi 2Dokumen195 halamanPanduan Manual Verifikasi INA CBG Edisi 2Adi Setiawan100% (19)
- SK ICD 9 Dan ICD 10 PDFDokumen27 halamanSK ICD 9 Dan ICD 10 PDFMuta MimahBelum ada peringkat
- Tes Potensi Akademik TPA Download GratisDokumen0 halamanTes Potensi Akademik TPA Download GratisHeri Yanto82% (34)
- Perbaiki MaskermuDokumen6 halamanPerbaiki MaskermuratnawidyantiBelum ada peringkat
- Ratna-Tht Inacbg PDFDokumen2 halamanRatna-Tht Inacbg PDFratnawidyantiBelum ada peringkat