Manajemen Informasi Kesehatan V SC
Diunggah oleh
AntonSusantoJudul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Manajemen Informasi Kesehatan V SC
Diunggah oleh
AntonSusantoHak Cipta:
Format Tersedia
Hak Cipta dan Hak Penerbitan dilindungi Undang-undang
Cetakan pertama, Agustus 2018
Penulis : Laela Indawati, S.ST, MIK, MKM
Deasy Rosmala Dewi, SKM, M.Kes
Angga Eko Pramono, SKM., MPH
Yati Maryati, SKM
Pengembang Desain Intruksional : Widyasari, S.S., M.Hum.
Desain oleh Tim P2M2 :
Kover & Ilustrasi : Bangun Asmo Darmanto, S.Des.
Tata Letak : Heru Junianto, S.kom.
Jumlah Halaman : 237
DAFTAR ISI
Halaman
BAB I: SISTEM PEMBIAYAAN DAN PEMBAYARAN PELAYANAN KESEHATAN 1
Topik 1.
Sistem Pembiayaan Pelayanan Kesehatan............................................................ 3
Latihan ....…………………………………………….................................................................. 13
Ringkasan ..…………………………………………................................................................... 13
Tes 1 ..……………………………..……................................................................................. 13
Topik 2.
Sistem Pembayaran Pelayanan Kesehatan........................................................... 16
Latihan ....…………………………………………….................................................................. 41
Ringkasan ..…………………………………………................................................................... 41
Tes 2 ..……………………………..……................................................................................. 41
KUNCI JAWABAN TES FORMATIF ....................................................................... 44
DAFTAR PUSTAKA ............................................................................................. 45
BAB II: REIMBURSEMENT 47
Topik 1.
Reimbursment Asuransi Kesehatan Swasta…………………………………. ...................... 52
Latihan ....…………………………………………….................................................................. 63
Ringkasan ..…………………………………………................................................................... 64
Tes 1 ..……………………………..……................................................................................. 64
Topik 2.
Reimbursment BPJS Kesehatan............................................................................ 67
Latihan ....…………………………………………….................................................................. 76
Ringkasan ..…………………………………………................................................................... 76
Tes 2 ..……………………………..……................................................................................. 77
Manajemen Informasi Kesehatan V iii
Topik 3.
Pengertian Farmakologi, Farmakokinetik, dan Farmakodinamik ….......................
Latihan ....……………………………………………..................................................................
Ringkasan ..…………………………………………...................................................................
Tes 3 ..……………………………..…….................................................................................
KUNCI JAWABAN TES FORMATIF ....................................................................... 79
GLOSARIUM ...................................................................................................... 81
DAFTAR PUSTAKA ............................................................................................. 83
BAB III: JAMINAN KESEHATAN NASIONAL 84
Topik 1.
Konsep Jaminan Kesehatan Nasional................................................................... 86
Latihan ....…………………………………………….................................................................. 99
Ringkasan ..…………………………………………................................................................... 99
Tes 1 ..……………………………..……................................................................................. 100
Topik 2.
Badan Penyelenggara Jaminan Sosial (BPJS)........................................................ 106
Latihan ....…………………………………………….................................................................. 112
Ringkasan ..…………………………………………................................................................... 112
Tes 2 ..……………………………..……................................................................................. 113
KUNCI JAWABAN TES FORMATIF ....................................................................... 118
GLOSARIUM ...................................................................................................... 120
DAFTAR PUSTAKA ............................................................................................. 121
BAB IV: FRAUD PADA ERA JAMINAN KESEHATAN NASIONAL (JKN) 122
Topik 1.
Konsep Fraud………………………………………………………………………………..................... 124
Latihan ....…………………………………………….................................................................. 133
Ringkasan ..…………………………………………................................................................... 133
Tes 1 ..……………………………..……................................................................................. 133
iv Manajemen Informasi Kesehatan V
Topik 2.
Upaya Pencegahan Fraud……………………………………………………………. ...................... 139
Latihan ....…………………………………………….................................................................. 148
Ringkasan ..…………………………………………................................................................... 149
Tes 2 ..……………………………..……................................................................................. 149
KUNCI JAWABAN TES FORMATIF ....................................................................... 155
GLOSARIUM ...................................................................................................... 157
DAFTAR PUSTAKA ............................................................................................. 158
BAB V: KUALITAS DAN PERMASALAHAN KODING 159
Topik 1.
Kualitas Koding……………………………………………………………………………...................... 161
Latihan ....…………………………………………….................................................................. 187
Ringkasan ..…………………………………………................................................................... 187
Tes 1 ..……………………………..……................................................................................. 188
Topik 2.
Permasalahan Koding…………………………………………………………………....................... 190
Latihan ....…………………………………………….................................................................. 196
Ringkasan ..…………………………………………................................................................... 196
Tes 2 ..……………………………..……................................................................................. 197
KUNCI JAWABAN TES FORMATIF ....................................................................... 199
DAFTAR PUSTAKA ............................................................................................. 200
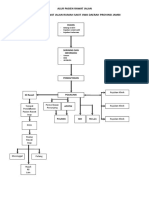
BAB VI: SISTEM CASEMIX DAN SEVERITY OF ILLNESS 201
Topik 1.
Konsep Sistem Casemix………………………………………………………………....................... 203
Latihan ....…………………………………………….................................................................. 205
Ringkasan ..…………………………………………................................................................... 206
Tes 1 ..……………………………..……................................................................................. 206
Manajemen Informasi Kesehatan V v
Topik 2.
Konsep Severity of Illness……………………………………………………………....................... 208
Latihan ....…………………………………………….................................................................. 210
Ringkasan ..…………………………………………................................................................... 210
Tes 2 ..……………………………..……................................................................................. 211
Topik 3.
Konsep INA CBG’s………………………………………………………………………........................ 213
Latihan ....…………………………………………….................................................................. 224
Ringkasan ..…………………………………………................................................................... 224
Tes 3 ..……………………………..……................................................................................. 225
KUNCI JAWABAN TES FORMATIF ....................................................................... 227
GLOSARIUM ...................................................................................................... 228
DAFTAR PUSTAKA ............................................................................................. 229
vi Manajemen Informasi Kesehatan V
Bab 1
SISTEM PEMBIAYAAN DAN
PEMBAYARAN PELAYANAN
KESEHATAN
Laela Indawati, SSt.MIK., MKM
Pendahuluan
S
audara mahasiswa yang kami cintai, pada pembelajaran awal ini akan dijelaskan
mengenai sistem pembiayaan dan pembayaran pelayanan kesehatan. Pembiayaan
kesehatan atau biasa disebut dengan pendanaan biaya kesehatan merupakan suatu cara
penyediaan dana yang memungkinkan seseorang untuk memenuhi kebutuhan medisnya.
Setiap orang tentunya diharapkan dapat membiayai sendiri biaya kesehatan yang
dibutuhkannya agar dapat selalu hidup sehat dan produktif. Namun karena sifat pelayanan
kesehatan yang tidak pasti, baik waktu kejadian maupun besaran biaya yang harus
dikeluarkan, maka tidak setiap orang siap bila menghadapi peristiwa sakit. Tidak setiap orang
memiliki biaya untuk menyembuhkan penyakitnya.
Kesehatan adalah hak dasar setiap orang, dan semua warga negara berhak
mendapatkan pelayanan kesehatan. UUD 1945 mengamanatkan bahwa jaminan kesehatan
bagi masyarakat, khususnya yang miskin dan tidak mampu, adalah tanggung jawab
pemerintah pusat dan daerah. Pada UUD 1945, Perubahan Pasal 34 ayat 2 menyebutkan
bahwa negara mengembangkan Sistem Jaminan Sosial bagi seluruh rakyat Indonesia.
Pemerintah menjalankan UUD 1945 tersebut dengan mengeluarkan UU No 40 Tahun 2004
tentang Sistem Jaminan Sosial Nasional (SJSN) untuk memberikan jaminan sosial menyeluruh
bagi setiap orang dalam rangka memenuhi kebutuhan dasar hidup yang layak menuju
terwujudnya masyarakat Indonesia yang sejahtera, adil, dan makmur. Dalam UU No 36 Tahun
2009 tentang Kesehatan juga ditegaskan bahwa setiap orang mempunyai hak yang sama
dalam memperoleh akses atas sumber daya di bidang kesehatan dan memperoleh pelayanan
kesehatan yang aman, bermutu, dan terjangkau.
Lahirnya Undang-Undang Nomor 40 tahun 2004 tentang Sistem Jaminan Sosial Nasional
memberi harapan pada setiap warga negara Indonesia terkait sistem pembiayaan kesehatan.
Manajemen Informasi Kesehatan V 1
SJSN diselenggarakan dengan mekanisme Asuransi Sosial dimana setiap peserta wajib
membayar iuran guna memberikan perlindungan atas risiko sosial ekonomi yang menimpa
peserta dan/atau anggota keluarganya. Dalam SJSN, terdapat Jaminan Kesehatan Nasional
(JKN) yang merupakan bentuk komitmen pemerintah terhadap pelaksanaan jaminan
kesehatan masyarakat Indonesia seluruhnya. JKN (Jaminan Kesehatan Nasional) adalah
program Pemerintah yang bertujuan memberikan kepastian jaminan kesehatan yang
menyeluruh bagi seluruh rakyat Indonesia untuk dapat hidup sehat, produktif dan sejahtera.
2 Manajemen Informasi Kesehatan V
Topik 1
Sistem Pembiayaan Pelayanan Kesehatan
A. Pengertian Sistem Pembiayaan
Berdasarkan Kamus Besar Bahasa Indonesia, Biaya diartikan sebagai uang yang
dikeluarkan untuk mengadakan (mendirikan, melakukan, dan sebagainya) sesuatu; ongkos;
belanja; pengeluaran. Pembiayaan diartikan sebagai segala sesuatu yang berhubungan
dengan biaya. Sehingga dapat dijabarkan bahwa sistem pembiayaan merupakan sistem yang
mengatur tentang segala sesuatu yang yang berhubungan dengan biaya pada pelayanan
kesehatan.
Pembiayaan kesehatan merupakan suatu cara yang memungkinkan seseorang
memenuhi kebutuhan medisnya. Pada dasarnya setiap orang bertanggungjawab untuk
mendanai sendiri pelayanan kesehatannya untuk bisa hidup sehat dan produktif. Namun
karena sifat pelayanan kesehatan yang tidak pasti waktu dan besarannya, maka kebanyakan
orang tidak mampu mengeluarkan dana untuk menuhi kebutuhan medisnya. Bila seseorang
menderita sakit ringan seperti flu atau sakit kepala ringan, umumnya orang mampu membeli
obat sendiri ke warung, toko obat, apotik, atau ke puskesmas yang tidak memerlukan biaya
tinggi. Namun bila menderita sakit yang berat seperti kanker atau perlu tindakan operasi, tidak
semua orang mampu untuk mendanai sendiri pengobatannya. Kejadian sakit tidak pernah
pasti kapan datangnya dan tidak pasti besaran biaya yang dibutuhkannya, sehingga
kebanyakan orang tidak memiliki tabungan khusus untuk pengobatan sakitnya. Umumnya,
orang yang memerlukan biaya pengobatan yang besar akan meminjam dari keluarga, teman,
atau majikannya walaupun mungkin belum tentu ada.
Karena kegagalan pembiayaan pendanaan kesehatan perorangan tersebut, maka
umumnya di beberapa Negara di dunia memberlakukan secara nasional model asuransi
kesehatan social yang didanai oleh pemerintah melalui pajak. Hal ini dimaksudkan agar setiap
warganegara dapat terpenuhi biaya pengobatannya ketika terjadi sakit dan masyarakatnya
dapat terus hidup produktif.
Biaya kesehatan adalah masukan finansial yang diperlukan dalam rangka memproduksi
pelayanan kesehatan baik itu promotif-preventif maupun kuratif-rehabilitatif. Semua kegiatan
tersebut merupakan suatu kesinambungan yang perlu dilaksanakan guna mencapai tujuan
kesehatan meningkatkan derajat kesehatan masyarakat. Masukan finansial, berupa dana dari
pemerintah maupun dari masyarakat kemudian dihitung per unit pelayanan. Jumlah uang
yang dibelanjakan untuk memproduksi satu unit atau kelompok unit pelayanan merupakan
biaya produksi pelayanan kesehatan. Fasilitas kesehatan kemudian menagih atau meminta
Manajemen Informasi Kesehatan V 3
pasien membayar (baik langsung dari kantong pasien sendiri maupun dari pihak penjaminnya)
sejumlah uang yang biasanya lebih besar dari biaya produksi. Tagihan ini disebut harga
pelayanan kesehatan di fasilitas kesehatan.
Harga pelayanan kesehatan di fasilitas kesehatan merupakan biaya bagi pembayar.
Sebagai contoh, tagihan RS sebesar Rp 5.000.000 kepada seorang pasien peserta asuransi
merupakan harga atau tarif (bukan biaya) bagi RS. Akan tetapi, tagihan tersebut menjadi biaya
bagi asuransi karena besarnya uang yang harus dibayarkan merupakan beban biaya yang
harus dikeluarkan dalam rangka produksi system asuransi yang dikelolanya. Dalam bab ini,
fokus pembahasan adalah biaya kesehatan yang diperlukan dalam memproduksi satu unit
pelayanan kesehatan. Berbagai faktor seperti biaya hidup pegawai fasilitas kesehatan,
tuntutan dokter, harga obat-obatan, harga dan kelengkapan peralatan medis, biaya listrik,
biaya kebersihan, biaya perizinan dan sebagainya menentukan biaya pelayanan kesehatan di
fasilitas kesehatan.
Pelayanan medis, khususnya di rumah sakit, mempunyai dilema yang tidak dimiliki oleh
pelayanan lain seperti pada pelayanan hotel, bengkel mobil, maupun restoran. Pelayanan
medis di rumah sakit bersifat tidak pasti (uncertain). Karena sifat pelayanan yang tidak pasti,
maka tidak setiap orang siap dengan uang yang dibutuhkan untuk membiayai pelayanan
kesehatannya. Di lain pihak, rumah sakit yang tidak mendapat pendanaan sepenuhnya dari
pemerintah mengalami dilema harus menutupi biaya-biaya yang dikeluarkan seperti jasa
dokter, bahan medis habis pakai, sewa alat medis, biaya listrik, biaya pemeliharaan gedung,
dan biaya-biaya modal atau investasi lainnya. Dalam pelayanan rumah sakit, sering terdapat
bad debt, yaitu biaya rumah sakit yang tidak bisa ditagih kepada pasien atau penjaminnya.
Agar rumah sakit bisa terus menyediakan pelayanan kesehatannya, maka besarnya bad debt
harus dikompensasi dengan penerimaan lain, yang seringkali dibebankan, baik secara eksplisit
maupun diperhitungkan dalam rencana perhitungan tarif, kepada pasien lain yang mampu
membayar atau yang dibayar oleh penjamin atau oleh perusahaan asuransi.
B. Sumber Biaya Pelayanan Kesehatan
Sumber pembiayaan untuk penyediaan fasilitas pelayanan kesehatan melibatkan dua
pihak utama yaitu pemerintah (public) dan swasta (private). Sumber biaya kesehatan tidaklah
sama antara satu negara dengan negara lainnya. Namun secara umum biaya kesehatan
bersumber dari :
1. Anggaran pemerintah
Negara yang pembiayaan kesehatannya bersumber dari pemerintah, pelayanan
kesehatan sepenuhnya menjadi tanggungan pemerintah dan diberikan secara cuma-cuma
4 Manajemen Informasi Kesehatan V
sehingga penyelenggaraan pelayanan kesehatan sangat jarang disediakan oleh pihak swasta.
Di Indonesia pembiayaan alokasi belanja kesehatan pemerintah pusat sangat rendah. Namun
sejak pascakrisis ekonomi tahun 1998/1999 terjadi peningkatan proporsi alokasi belanja
pembangunan untuk kesehatan disebabkan pinjaman luar negeri untuk membiayai Jaring
Pengaman Sosial Bidang Kesehatan (JPSBK) guna membantu penduduk miskin memperoleh
pelayanan kesehatan gratis di fasilitas kesehatan pemerintah maupun swasta. Alokasi dana
yang berasal dari pemerintah untuk upaya kesehatan dilakukan melalui penyusunan anggaran
pendapatan dan belanja, baik Pusat maupun daerah, sekurang-kurangnya 5% dari PDB atau
15% dari total anggaran pendapatan dan belanja setiap tahunnya. Pembiayaan kesehatan
untuk orang miskin dan tidak mampu merupakan tanggung jawab pemerintah.
2. Anggaran Masyarakat
Anggaran ini dapat berasal dari individual ataupun perusahaan. Sistem ini
mengharapkan agar masyarakat (swasta) berperan aktif secara mandiri dalam
penyelenggaraan maupun pemanfaatannya. Hal ini memberikan dampak adanya pelayanan-
pelayanan kesehatan yang dilakukan oleh pihak swasta, dengan fasilitas dan penggunaan alat-
alat berteknologi tinggi disertai peningkatan biaya pemanfaatan atau penggunaannya oleh
pihak pemakai jasa layanan kesehatan tersebut. Contohnya CSR atau Corporate Social
Reponsibility dan pengeluaran rumah tangga baik yang dibayarkan tunai atau melalui sistem
asuransi.
3. Bantuan biaya dari dalam dan luar negeri
Sumber pembiayaan kesehatan, khususnya untuk penatalaksanaan penyakit-penyakit
tertentu cukup sering diperoleh dari bantuan biaya pihak lain, misalnya dari organisasi sosial
ataupun pemerintah negara lain. Misalnya bantuan dana dari luar negeri untuk penanganan
HIV dan virus H5N1 yang diberikan oleh WHO kepada negara-negara berkembang (termasuk
Indonesia).
4. Gabungan anggaran pemerintah dan masyarakat
Sistem ini banyak diadopsi oleh negara-negara di dunia karena dapat mengakomodasi
kelemahan-kelemahan yang timbul pada sumber pembiayaan kesehatan sebelumnya.
Tingginya biaya kesehatan yang dibutuhkan ditanggung sebagian oleh pemerintah dengan
menyediakan layanan kesehatan bersubsidi. Sistem ini juga menuntut peran serta masyarakat
dalam memenuhi biaya kesehatan yang dibutuhkan dengan mengeluarkan biaya tambahan.
Manajemen Informasi Kesehatan V 5
C. Jenis-Jenis Pembiayaan Pelayanan Kesehatan
Biaya kesehatan banyak macamnya karena semuanya tergantung dari jenis dan
kompleksitas pelayanan kesehatan yang diselenggarakan dan atau dimanfaatkan. Hanya saja
disesuaikan dengan pembagian pelayanan kesehatan, maka biaya kesehatan tersebut secara
umum dapat dibedakan atas dua macam yakni:
1. Biaya pelayanan kedokteran
Biaya yang dimaksudkan di sini adalah biaya yang dibutuhkan untuk menyelenggarakan
dan atau memanfaatkan pelayanan kedokteran, yakni yang tujuan utamanya untuk
mengobati penyakit serta memulihkan kesehatan penderita.
2. Biaya pelayanan kesehatan masyarakat
Biaya yang dimaksudkan di sini adalah biaya yang dibutuhkan untuk menyelenggarakan
dan atau memanfaatkan pelayanan kesehatan masyarakat. Tujuan utamanya adalah untuk
memelihara dan meningkatkan kesehatan serta untuk mencegah penyakit. Sama halnya
dengan biaya kesehatan secara keseluruhan, maka masing-masing biaya kesehatan ini dapat
pula ditinjau dari dua sudut yakni :
a. Penyedia Pelayanan Kesehatan (health provider)
Ditinjau dari susut penyedia pelayanan kesehatan, maka pembiayaan kesehatan
merupakan besarnya dana yang harus disediakan untuk dapat menyelenggarakan
upaya pelayanan kesehatan.
b. Pemakai Jasa Pelayanan Kesehatan (health consumer)
Ditinjau dari sudut penyedia pelayanan kesehatan, maka pembiayaan kesehatan
merupakan besarnya dana yang harus disediakan untuk dapat memanfaatkan jasa
pelayanan kesehatan.
Dari sudut pandang yang berbeda, dapat dikatakan bahwa besarnya dana yang dihitung
sebagai biaya kesehatan tidaklah sama antara pemakai jasa pelayanan dengan penyedia
layanan kesehatan. Besarnya dana bagi penyedia layanan kesehatan merujuk pada biaya
operasional (operasional cost) yang harus disiapkan untuk menyelenggarakan layanan
kesehatan. Bagi pemakai jasa layanan kesehatan, biaya kesehatan merujuk pada jumlah uang
yang harus dikeluarkan (out of pocket) untuk mendapatkan suatu layanan kesehatan.
Bila pemasukan dana yang didapat (income) lebih besar daripada yang dikeluarkan
untuk membiayai layanan kesehatan (expences) maka penyedia layanan kesehatan
mengalami keuntungan (profit). Bila terjadi sebaliknya, maka penyedia layanan kesehatan
mengalami kerugian (loss). Lain lagi dengan penyediaan layanan kesehatan yang
diselenggarakan oleh pemerintah, dimana biaya kesehatan pada sektor pemerintah tidak
dihitung dari besarnya dana yang dikeluarkan oleh pemakai jasa.
6 Manajemen Informasi Kesehatan V
D. Syarat Pokok Dan Fungsi Pembiayaan Kesehatan
Suatu biaya kesehatan yang baik haruslah memenuhi beberapa syarat pokok yakni:
1. Jumlah
Syarat utama dari biaya kesehatan haruslah tersedia dalam jumlah yang cukup. Yang
dimaksud cukup adalah dapat membiayai penyelenggaraan semua upaya kesehatan yang
dibutuhkan serta tidak menyulitkan masyarakat yang ingin memanfaatkannya.
2. Penyebaran
Berupa penyebaran dana yang harus sesuai dengan kebutuhan. Jika dana yang tersedia
tidak dapat dialokasikan dengan baik, niscaya akan menyulitkan penyelenggaraan setiap
upaya kesehatan.
3. Pemanfaatan
Sekalipun jumlah dan penyebaran dana baik, tetapi jika pemanfaatannya tidak
mendapat pengaturan yang optimal, niscaya akan banyak menimbulkan masalah, yang
jika berkelanjutan akan menyulitkan masyarakat yang membutuhkan pelayanan
kesehatan.
Untuk dapat melaksanakan syarat-syarat pokok tersebut maka perlu dilakukan
beberapa hal, yakni:
1. Peningkatan Efektifitas
Peningkatan efektifitas dilakukan dengan mengubah penyebaran atau alokasi
penggunaan sumber dana. Berdasarkan pengalaman yang dimiliki, maka alokasi
tersebut lebih diutamakan pada upaya kesehatan yang menghasilkan dampak yang
lebih besar, misalnya mengutamakan upaya pencegahan, bukan pengobatan penyakit.
2. Peningkatan Efisiensi
Peningkatan efisiensi dilakukan dengan memperkenalkan berbagai mekanisme
pengawasan dan pengendalian. Mekanisme yang dimaksud untuk peningkatan
efisiensi antara lain:
a. Standar minimal pelayanan. Tujuannya adalah menghindari pemborosan. Pada
dasarnya ada dua macam standar minimal yang sering dipergunakan yakni:
1) standar minimal sarana, misalnya standar minimal rumah sakit dan standar
minimal laboratorium.
2) standar minimal tindakan, misalnya tata cara pengobatan dan perawatan
penderita, dan daftar obat-obat esensial.
Dengan adanya standard minimal pelayanan ini, pemborosan dapat dihindari dan
efisiensi dapat ditingkatkan, tetapi sekaligus dapat dipakai sebagai pedoman dalam
menilai mutu pelayanan.
b. Kerjasama. Bentuk lain yang diperkenalkan untuk meningkatkan efisiensi ialah
memperkenalkan konsep kerjasama antar berbagai sarana pelayanan kesehatan.
Terdapat dua bentuk kerjasama yang dapat dilakukan yakni:
1) Kerjasama institusi, misalnya sepakat secara bersama-sama membeli peralatan
kedokteran yang mahal dan jarang dipergunakan. Dengan pembelian dan
pemakaian bersama ini dapat dihematkan dana yang tersedia serta dapat pula
Manajemen Informasi Kesehatan V 7
dihindari penggunaan peralatan yang rendah. Dengan demikian efisiensi juga
akan meningkat.
2) Kerjasama sistem, misalnya sistem rujukan, yakni adanya hubungan kerjasama
timbal balik antara satu sarana kesehatan dengan sarana kesehatan lainnya.
Fungsi pembiayaan kesehatan antara lain:
a. Penggalian dana
1) Penggalian dana untuk Upaya Kesehatan Masyarakat (UKM)
Sumber dana untuk UKM terutama berasal dari pemerintah baik pusat maupun
daerah, melalui pajak umum, pajak khusus, bantuan dan pinjaman serta
berbagai sumber lainnya. Sumber dana lain untuk upaya kesehatan masyarakat
adalah swasta serta masyarakat. Sumber dari swasta dihimpun dengan
menerapkan prinsip public-private partnership yang didukung dengan
pemberian insentif, misalnya keringanan pajak untuk setiap dana yang
disumbangkan. Sumber dana dari masyarakat dihimpun secara aktif oleh
masyarakat sendiri guna membiayai upaya kesehatan masyarakat, misalnya
dalam bentuk dana sehat atau dilakukan secara pasif yakni menambahkan
aspek kesehatan dalam rencana pengeluaran dari dana yang sudah terkumpul
di masyarakat, contohnya dana sosial keagamaan.
2) Penggalian dana untuk Upaya Kesehatan Perorangan (UKP).
Sumber dana berasal dari masing-masing individu dalam satu kesatuan
keluarga. Bagi masyarakat rentan dan keluarga miskin, sumber dananya berasal
dari pemerintah melalui mekanisme jaminan pemeliharaan kesehatan wajib.
b. Pengalokasian dana
1) Alokasi dana dari pemerintah yakni alokasi dana yang berasal dari pemerintah
untuk UKM dan UKP dilakukan melalui penyusunan anggaran pendapatan dan
belanja baik pusat maupun daerah sekurang-kurangnya 5% dari PDB atau 15%
dari total anggaran pendapatan dan belanja setiap tahunnya.
2) Alokasi dana dari masyarakat yakni alokasi dana dari masyarakat untuk UKM
dilaksanakan berdasarkan asas gotong royong sesuai dengan kemampuan.
Sedangkan untuk UKP dilakukan melalui kepesertaan dalam program jaminan
pemeliharaan kesehatan wajib dan atau sukarela.
c. Pembelanjaan
1) Pembiayaan kesehatan dari pemerintah dan public-private patnership
digunakan untuk membiayai UKM.
2) Pembiayaan kesehatan yang terkumpul dari Dana Sehat dan Dana Sosial
Keagamaan digunakan untuk membiayai UKM dan UKP.
3) Pembelajaan untuk pemeliharaan kesehatan masyarakat rentan dan kesehatan
keluarga miskin dilaksanakan melalui Jaminan Pemeliharaan Kesehatan wajib.
8 Manajemen Informasi Kesehatan V
E. Masalah Pokok Pembiayaan Kesehatan dan Upaya Penyelesaiannya
Jika diperhatikan, untuk memenuhi syarat pokok pembiayaan kesehatan bukanlah hal
yang mudah. Semakin meningkat kesadaran masyarakat terhadap kesehatan dan semakin
canggihnya peralatan kesehatan, pelayanan kesehatan semakin bertambah komplek.
Kesemuanya ini disatu pihak memang mendatangkan banyak keuntungan yakni makin
meningkatnya derajat kesehatan masyarakat, namun di pihak lain juga mendatangkan banyak
masalah. Adapun berbagai masalah tersebut jika ditinjau dari sudut pembiayaan kesehatan
secara sederhana dapat disimpulkan sebagai berikut:
1) Kurangnya dana yang tersedia
Di banyak negara terutama di negara yang sedang berkembang, dana yang disediakan
untuk menyelenggarakan pelayanan kesehatan tidaklah memadai. Rendahnya alokasi
anggaran ini kait berkait dengan masih kurangnya kesadaran pengambil keputusan akan
pentingnya arti kesehatan. Kebanyakan dari pengambilan keputusan menganggap
pelayanan kesehatan tidak bersifat produktif melainkan bersifat konsumtif dan karena itu
kurang diprioritaskan. Kita dapat mengambil contoh di Indonesia misalnya, jumlah dana
yang disediakan hanya berkisar antara 2 – 3% dari total anggaran belanja dalam setahun.
2) Penyebaran dana yang tidak sesuai
Masalah lain yang dihadapi ialah penyebaran dana yang tidak sesuai, karena kebanyakan
justru beredar di daerah perkotaan. Padahal jika ditinjau dari penyebaran penduduk,
terutama di negara yang sedang berkembang, kebanyakan penduduk bertempat tinggal
di daerah pedesaan.
3) Pemanfaatan dana yang tidak tepat
Pemanfaatan dana yang tidak tepat juga merupakan salah satu masalah yang dihadapi
dalam pembiayaan kesehatan ini. Adalah mengejutkan bahwa di banyak negara tenyata
biaya pelayanan kedokterannya jauh lebih tinggi dari pada pelayanan kesehatan
masyarakat. Padahal semua pihak telah mengetahui bahwa pelayanan kedokteran
dipandang kurang efektif dari pada pelayanan kesehatan masyarakat.
4) Pengelolaan dana yang belum sempurna
Seandainya dana yang tersedia amat terbatas, penyebaran dan pemanfaatannya belum
begitu sempuma, namun jika apa yang dimiliki tersebut dapat dikelola dengan baik,
dalam batas-batas tertentu tujuan dari pelayanan kesehatan masih dapat dicapai.
Sayangnya kehendak yang seperti ini sulit diwujudkan. Penyebab utamanya ialah karena
pengelolaannya memang belum sempurna, yang kait berkait tidak hanya dengan
pengetahuan dan keterampilan yang masih terbatas, tetapi juga ada kaitannya dengan
sikap mental para pengelola.
5) Biaya kesehatan yang makin meningkat
Masalah lain yang dihadapi oleh pembiayaan kesehatan ialah makin meningkatnya biaya
pelayanan kesehatan itu sendiri. Banyak penyebab yang berperanan di sini, beberapa
yang terpenting adalah (Cambridge Research Institute, 1976; Sorkin, 1975 dan Feldstein,
1988):
a. Tingkat inflasi.
Meningkatnya biaya kesehatan sangat dipengaruhi oleh tingkat inflasi yang terjadi di
masyarakat. Apabila terjadi kenaikan harga di masyarakat, maka secara otomatis
Manajemen Informasi Kesehatan V 9
biaya investasi dan biaya operasional pelayanan kesehatan masyarakat akan
meningkat.
b. Tingkat permintaan.
Meningkatnya biaya kesehatan sangat dipengaruhi oleh tingkat permintaan yang
ditemukan di masyarakat. Untuk bidang kesehatan peningkatan permintaan tersebut
dipengaruhi setidak-tidaknya oleh dua faktor. Pertama, karena meningkatnya
kuantitas penduduk yang memerlukan pelayanan kesehatan, yang karena jumlah
orangnya lebih banyak menyebabkan biaya yang harus disediakan untuk
menyelenggarakan pelayanan kesehatan akan lebih banyak pula. Kedua, karena
meningkatnya kualitas penduduk, yang karena pendidikan dan penghasilannya lebih
baik, membutuhkan pelayanan kesehatan yang lebih baik pula. Kedua keadaan yang
seperti ini, tentu akan besar penga ruhnya pada peningkatan biaya kesehatan.
c. Kemajuan ilmu dan teknologi.
Meningkatnya biaya kesehatan sangat dipengaruhi oleh pemanfaatan berbagai ilmu
dan teknologi, yang untuk pelayanan kesehatan ditandai dengan makin banyaknya
dipergunakan berbagai peralatan modern dan canggih.
d. Perubahan pola penyakit.
Meningkatnya biaya kesehatan sangat dipengaruhi oleh terjadinya perubahan pola
penyakit di masyarakat. Jika dahulu banyak ditemukan berbagai penyakit yang
bersifat akut, maka pada saat ini telah banyak ditemukan berbagai penyakit yang
bersifat kronis. Dibandingkan dengan berbagai penyakit akut, perawatan berbagai
penyakit kronis ini temyata lebih lama. Akibatnya biaya yang dikeluarkan untuk
perawatan dan penyembuhan penyakit akan lebih banyak pula. Apabila penyakit yang
seperti ini banyak ditemukan, tidak mengherankan jika kemudian biaya kesehatan
akan meningkat dengan pesat.
e. Perubahan pola pelayanan kesehatan.
Meningkatnya biaya kesehatan sangat dipengaruhi oleh perubahan pola pelayanan
kesehatan. Pada saat ini sebagai akibat dari perkembangan spesialisasi dan
subspesialisasi menyebabkan pelayanan kesehatan menjadi terkotak-kotak
(fragmented health services) dan satu sama lain tidak berhubungan. Akibatnya, tidak
mengherankan jika kemudian sering dilakukan pemeriksaan yang sama secara
berulang-ulang yang pada akhirnya akan membebani pasien. Lebih dari pada itu,
sebagai akibat makin banyak dipergunakanya para spesialis dan subspesialis
menyebabkan hari perawatan juga akan meningkat. Penelitian yang dilakukan Olell
Feklstein (1971) menyebutkan jika Rumah Sakit lebih banyak mempergunakan dokter
umum, maka Rumah Sakit tersebut akan berhasil menghemat tidak kurang dari US$
39.000 per tahun per dokter umum, dibandingkan jika Rumah Sakit tersebut
mempergunakan dokter spesialis dan atau subspesialis.
Untuk mengatasi berbagai masalah sebagaimana dikemukakan, telah dilakukan
berbagai upaya penyelesaian yang memungkinkan. Berbagai upaya yang dimaksud secara
sederhana dapat dibedakan atas beberapa macam yakni:
1) Upaya meningkatkan jumlah dana
a. Terhadap pemerintah, meningkatkan alokasi biaya kesehatan dalam anggaran
pendapatan dan belanja negara.
10 Manajemen Informasi Kesehatan V
b. Terhadap badan-badan lain di luar pemerintah, menghimpun dana dari sumber
masyarakat serta bantuan luar negri.
2) Upaya memperbaiki penyebaran, pemanfaatan dan pengelolaan dana
a. Penyempurnaan sistem pelayanan, misalnya lebih mengutamakan pelayanan
kesehatan masyarakat dan atau melaksanakan pelayanan kesehatan secara
menyeluruh dan terpadu.
b. Peningkatan pengetahuan dan keterampilan tenaga pengelola.
3) Upaya mengendalikan biaya kesehatan
a. Memperlakukan peraturan sertifikasi kebutuhan, dimana penambahan sarana
atau fasilitas kesehatan hanya dapat dibenarkan jika dibuktikan dengan adanya
kebutuhan masyarakat. Dengan diberlakukannya peraturan ini maka dapat
dihindari berdiri atau dibelinya berbagai sarana kesehatan secara berlebihan
b. Memperlakukan peraturan studi kelayakan, dimana penambahan sarana dan
fasilitas yang baru hanya dibenarkan apabila dapat dibuktikan bahwa sarana dan
fasilitas pelayanan kesehatan tersebut dapat menyelenggarakan kegiatannya
dengan tarif pelayanan yang bersifat sosial.
c. Memperlakukan peraturan pengembangan yang terencana, dimana penambahan
sarana dan fasilitas kesehatan hanya dapat dibenarkan apabila sesuai dengan
rencana pengembangan yang sebelumnya telah disetujui pemerintah
d. Menetapkan standar baku pelayanan, dimana pelayanan kesehatan hanya
dibenarkan untuk diselenggarakan jika tidak menyimpang dari standar baku yang
telah ditetapkan.
e. Menyelenggarakan program menjaga mutu.
f. Menyelenggarakan peraturan tarif pelayanan.
g. Asuransi kesehatan.
F. Model Sistem pembiayaan kesehatan di beberapa negara
Ada tiga model sistem pembiayaan kesehatan di beberapa negara bagi rakyatnya yang
diberlakukan secara nasional yakni model asuransi kesehatan social (Social Health Insurance),
model asuransi kesehatan komersial (Commercial/Private Health Insurance), dan model NHS
(National Health Services). Model Social Health Insurance berkembang di beberapa Negara
Eropa sejak Jerman dibawah Bismarck pada tahun 1882 kemudian ke Negara-negara Asia
lainnya yakni Philipina, Korea, Taiwan. Kelebihan sistem ini memungkinkan cakupan 100
persen penduduk dan relatif rendahnya peningkatan biaya pelayanan kesehatan.
Sedangkan model Commercial/Private Health Insurance berkembang di AS. Sistem ini
gagal mencapai cakupan 100% penduduk sehingga Bank Dunia merekomendasikan
pengembangan model Regulated Health Insurance. Amerika Serikat adalah negara dengan
pengeluaran untuk kesehatannya paling tinggi (13,7% GNP) pada tahun 1997 sementara
Jepang hanya 7% GNP tetapi derajat kesehatan lebih tinggi di Jepang. Indikator umur harapan
hidup didapatkan untuk laki-laki 73,8 tahun dan wanita 79,7 tahun di Amerika Serikat sedang
Manajemen Informasi Kesehatan V 11
di Jepang umur harapan hidup laki-laki 77,6 tahun dan wanita 84,3 tahun. Terakhir model
National Health Services dirintis pemerintah Inggris sejak usai perang dunia kedua. Model ini
juga membuka peluang cakupan 100% penduduk, namun pembiayaan kesehatan yang dijamin
melalui anggaran pemerintah akan menjadi beban yang berat.
G. Sistem Pembiayaan kesehatan di Indonesia
Sistem Pembiayaan kesehatan di Indonesia yang berlaku saat ini adalah Jaminan
Kesehatan Nasional yang dimulai pada tahun 2014 yang secara bertahap menuju ke Universal
Health Coverage. Tujuan Jaminan Kesehatan Nasional secara umum yaitu mempermudah
masyarakat untuk mengakses pelayanan kesehatan dan mendapatkan pelayanan kesehatan
yang bermutu. Perubahan pembiayaan menuju ke Universal Coverage merupakan hal yang
baik namun mempunyai dampak dan risiko sampingan.
Masalah-masalah yang terjadi pada JKN dan penyebabnya.
1. Ketidakmerataan ketersediaan fasilitas kesehatan, tenaga kesehatan dan kondisi geografis,
menimbulkan masalah baru berupa ketidakadilan antara kelompok masyarakat.
Penyebab:
Kurangnya fasilitas kesehatan, tenaga kesehatan dan sulitnya menjangkau fasilitas
kesehatan karena kondisi geografis. Sebagai gambaran di Indonesia timur: Di daerah
kawasan timur yang jumlah providernya terbatas dan aksesnya kurang menyebabkan
kurangnya supply (penyediaan layanan oleh pemerintah dan pihak lain), sehingga akan
muncul kesulitan terhadap akses ke fasilitas kesehatan. Hal ini berimbas pada masyarakat
di wilayah Indonesia bagian timur yang tidak memiliki banyak pilihan untuk berobat di
fasilitas kesehatan. Sementara di wilayah Indonesia bagian barat dimana ketersediaan
providernya banyak, diperkirakaan pemanfaatan provider akan lebih banyak dan benefit
package yang tidak terbatas. Hal yang mengkhawatirkan adalah tanpa adanya
peningkatan supply di Indonesia bagian timur, dana BPJS Kesehatan akan banyak
dimanfaatkan di daerah-daerah perkotaan dan di wilayah Indonesia Barat. Situasi inilah
yang membutuhkan kegiatan monitoring dengan seksama.
2. Buruknya pelayanan yang diberikan
Penyebab:
Salah satu hal utama yang menyebabkan buruknya pelayanan itu adalah mekanisme
pembayaran yang digunakan BPJS Kesehatan yaitu INA-CBGs. Mekanisme kendali mutu dan
biaya yang diatur lewat Permenkes Tarif JKN itu mengelompokan tarif pelayanan kesehatan
untuk suatu diagnosa penyakit tertentu dengan paket. Sayangnya, mekanisme pembiayaan
yang dikelola Kementerian Kesehatan itu dinilai tidak mampu memberikan pelayanan
terbaik bagi peserta BPJS Kesehatan. Sehingga fasilitas kesehatan yang selama ini melayani
peserta JPK Jamsostek dan Askes enggan memberikan pelayanan. Serta adanya permenkes
tentang Tarif JKN yang intinya mengatur paket biaya dalam INA-CBGs. Lewat sistem itu
Kemenkes membatasi biaya pelayanan kesehatan peserta.
12 Manajemen Informasi Kesehatan V
Latihan
Untuk dapat memperdalam pemahaman Anda mengenai materi di atas, kerjakanlah Latihan
berikut!
1) Apakah yang dimaksud dengan sistem pembiayaan pelayanan kesehatan ?
2) Dari mana sajakah sumber biaya pelayanan kesehatan?
3) Jelaskan pembiayaan kesehatan ditinjau dari sudut penyedia layanan kesehatan !
4) Sebutkan dan jelaskan 2 macam pembiayaan pelayanan kesehatan !
5) Sebutkan dan 3 syarat pokok pembiayaan kesehatan !
Ringkasan
Sistem pembiayaan merupakan sistem yang mengatur tentang segala sesuatu yang yang
berhubungan dengan biaya pada pelayanan kesehatan. Dari sudut pandang yang
berbeda, dapat dikatakan bahwa besarnya dana yang dihitung sebagai biaya kesehatan
tidaklah sama antara pemakai jasa pelayanan dengan penyedia layanan kesehatan.
Besarnya dana bagi penyedia layanan kesehatan merujuk pada biaya operasional
(operasional cost) yang harus disiapkan untuk menyelenggarakan layanan kesehatan.
Bagi pemakai jasa layanan kesehatan, biaya kesehatan merujuk pada jumlah uang yang
harus dikeluarkan (out of pocket) untuk mendapatkan suatu layanan kesehatan. Sumber
pembiayaan untuk penyediaan fasilitas pelayanan kesehatan melibatkan dua pihak
utama yaitu pemerintah (public) dan swasta (private).
Tes 1
Pilihlah salah satu jawaban yang paling benar!
1) Besarnya dana bagi penyedia layanan kesehatan merujuk pada….
A. uang yang harus dikeluarkan
B. biaya operasional
C. public good
D. pemerintah
Manajemen Informasi Kesehatan V 13
2) Pembiayaan kesehatan merupakan besarnya dana yang harus disediakan untuk dapat
menyelenggarakan upaya pelayanan kesehatan. Hal ini dilihat dari sudut pandang…
A. penyedia layanan kesehatan
B. pengguna layanan kesehatan
C. pemerintah
D. swasta
3) Secara umum, biaya kesehatan bersumber dari ….
A. Anggaran Pemerintah dan Masyarakat
B. Bantuan dari dalam dan luar negeri
C. Gabungan anggaran pemerintah dan masyarakat
D. Semua benar
4) Biaya yang dibutuhkan untuk memanfaatkan pelayanan kedokteran seperti mengobati
penyakit serta memulihkan kesehatan penderita, disebut ….
A. Biaya pelayanan kesehatan masyarakat
B. Biaya pelayanan kedokteran
C. Biaya penyedia pelayanan kesehatan
D. Biaya pemakai pelayanan kesehatan
5) Syarat utama dari biaya kesehatan haruslah tersedia dalam jumlah yang cukup. Yang
dimaksud cukup adalah….
A. Dapat membiayai penyelenggaraan semua upaya kesehatan yang dibutuhkan
serta tidak menyulitkan masyarakat yang ingin memanfaatkannya
B. Melengkapi semua upaya kesehatan yang dibutuhkan dengan fasilitas yang
mewah
C. Terjangkai sampai ke pelosok desa
D. semua benar
6) Syarat utama dari biaya kesehatan haruslah tersedia dalam jumlah yang cukup. Yang
dimaksud cukup adalah...
A. dapat membiayai penyelenggaraan semua upaya kesehatan yang dibutuhkan
serta tidak menyulitkan masyarakat yang ingin memanfaatkannya.
B. Penyebaran dana harus sesuai dengan kebutuhan
C. pemanfaatannya tidak mendapat pengaturan yang optimal
D. Melengkapi semua upaya kesehatan yang dibutuhkan dengan fasilitas yang cukup
14 Manajemen Informasi Kesehatan V
7) Tujuan Jaminan Kesehatan Nasional secara umum yaitu….
A. Masyarakat dapat memanfaatkan pelayanan kesehatan sebebasnya
B. mempermudah masyarakat untuk mengakses pelayanan kesehatan dan
mendapatkan pelayanan kesehatan yang bermutu
C. Meningkatkan pendapatan fasilitas kesehatan milik pemerintah maupun swasta
D. Memberikan manfaat bagi asuransi kesehatan swasta
8) Pada penggalian dana untuk Upaya Kesehatan Perorangan (UKP), sumber dana berasal
dari masing-masing individu dalam satu kesatuan keluarga. Bagi masyarakat rentan dan
keluarga miskin, sumber dananya berasal dari ….
A. Asuransi Swasta
B. Badan Sosial
C. CSR
D. Pemerintah
9) Meningkatnya biaya kesehatan sangat dipengaruhi oleh tingkat inflasi yang terjadi di
masyarakat. Apabila terjadi kenaikan harga di masyarakat, maka secara otomatis biaya
investasi dan biaya operasional pelayanan kesehatan masyarakat akan ….
A. meningkat
B. Menurun
C. Sama
D. Tidak ada perubahan
10) Ketidakmerataan ketersediaan fasilitas kesehatan, tenaga kesehatan dan kondisi
geografis, menimbulkan masalah baru berupa ketidakadilan antara kelompok
masyarakat. Penyebab adalah...
A. Fasilitas pelayanan kesehatan tidak memadai
B. Biaya pelayanan kesehatan mahal
C. mekanisme pembayaran yang digunakan BPJS Kesehatan
D. Kurangnya fasilitas kesehatan, tenaga kesehatan dan sulitnya menjangkau fasilitas
kesehatan karena kondisi geografis
Manajemen Informasi Kesehatan V 15
Topik 2
Sistem Pembayaran Pelayanan Kesehatan
A. PENGERTIAN SISTEM PEMBAYARAN
Berdasarkan Kamus Besar Bahasa Indonesia, bayar diartikan memberi uang untuk
membeli sesuatu. Pembayaran diartikan sebagai proses, cara, perbuatan membayar. Sehingga
dapat diuraikan bahwa sistem pembayaran pelayanan kesehatan merupakan sistem yang
mengatur tentang proses/tata cara membayar layanan kesehatan.
Undang-Undang No 40 tahun 2004 tentang Sistem Jaminan Sosial Nasional (UU SJSN)
pada bab 24 ayat 3 menetapkan bahwa Badan Penyelenggara Jaminan Sosial (BPJS) harus
mengembangkan sistem pelayanan kesehatan, sistem kendali mutu pelayanan dan sistem
pembayaran pelayanan kesehatan untuk meningkatkan efisiensi dan efektivitas. Sistem
pembayaran pelayanan kesehatan telah diatur secara tegas di Peraturan Presiden tentang
Jaminan kesehatan pasal 39 yaitu menggunakan mekanisme kapitasi untuk pelayanan
kesehatan tingkat pertama dan mekanisme INA-CBGs untuk pelayanan kesehatan rujukan
tingkat lanjutan. Sedangkan untuk sistem kendali mutu pelayanan, meski pada pasal 20 ayat
1 telah menetapkan "produk" dari jaminan kesehatan, yaitu pelayanan kesehatan perorangan
yang mencakup pelayanan promotif, preventif, kuratif, dan rehabilitatif termasuk pelayanan
obat dan bahan medis habis pakai, namun belum ditetapkan secara tegas tentang "mutu
produk" tersebut.
Pasal 42 yang menjelaskan mengenai kendali mutu, menetapkan bahwa pelayanan
kesehatan kepada peserta jaminan kesehatan harus memperhatikan mutu pelayanan,
berorientasi pada aspek keamanan pasien, efektifitas tindakan, kesesuaian dengan kebutuhan
pasien, serta efisiensi biaya. Hal tersebut harus dicapai secara umum dengan memenuhi
standar mutu fasilitas kesehatan (input), memastikan proses pelayanan kesehatan berjalan
sesuai standar yang ditetapkan (proses), serta pemantauan terhadap luaran kesehatan
peserta (output). Secara khusus penerapan sistem kendali mutu pelayanan jaminan kesehatan
akan diatur dengan Peraturan BPJS (pasal 42 ayat 3) dan oleh Peraturan Menteri (pasal 44).
Pembayaran kepada Fasilitas Kesehatan diatur dalam Pasal 24 UU SJSN baik mengenai
cara menetapkan besarnya pembayaran, waktu pembayaran dan pengembangan sistem
pembayaran pelayanan kesehatan untuk meningkatkan efisiensi dan efektifitas Jaminan
Kesehatan. Mengenai besarnya pembayaraan kepada Fasilitas Kesehatan untuk setiap wilayah
ditetapkan berdasarkan kesepakatan antara BPJS dan asosiasi Fasilitas Kesehatan di wilayah
tersebut. UU SJSN tidak memberikan penjelasan mengenai apa yang dimaksud dengan
16 Manajemen Informasi Kesehatan V
“wilayah”, apakah sama dengan wilayah administratif pemerintahan atau wilayah kerja BPJS
Kesehatan.
Mengenai waktu pembayaran ditentukan bahwa BPJS wajib membayar Fasilitas
Kesehatan atas pelayanan yang diberikan kepada Peserta paling lambat 15 (lima belas) hari
sejak permintaan pembayaran diterima. Dalam Penjelasan Pasal 24 ayat (2)UU SJSN
dikemukakan “Ketentuan ini menghendaki agar BPJS membayar Fasilitas Kesehatan secara
efektif dan efisien. BPJS dapat memberikan anggaran tertentu kepada suatu rumah sakit di
suatu daerah untuk melayani sejumlah peserta atau membayar sejumlah tetap per kapita per
bulan (kapitasi). Anggaran tersebut sudah mencakup jasa medis,biaya perawatan, biaya
penunjang, dan biaya obat-obatan yang penggunaan rincinya diatur sendiri oleh pimpinan
rumah sakit. Dengan demikian, sebuah rumah sakit akan lebih leluasa menggunakan dana
seefektif dan seefisien mungkin.”
Selanjutnya UU SJSN menentukan juga bahwa BPJS mengembangkan sistem
pembayaran pelayanan kesehatan untuk meningkatkan efisiensi dan efektifitas Jaminan
Kesehatan. Ihwal pembayaran kepada Fasilitas Kesehatan diatur secara rinci dalam Peraturan
Presiden Nomor 12 Tahun 2013 tentang Jaminan Kesehatan. Besaran dan Waktu Pembayaran
Peraturan Presiden Nomor 12 Tahun 2013 mengatur secara teknis operasional mengenai
besaran dan waktu pembayaran kepada Fasilitas Kesehatan. Pasal 37 Peraturan Presiden
Nomor 12 Tahun 2013 menentukan bahwa besaran pembayaran kepada Fasilitas Kesehatan
ditentukan berdasarkan kesepakatan BPJS Kesehatan dengan asosiasi Fasilitas Kesehatan di
wilayah tersebut dengan mengacu pada standar tarif yang ditetapkan oleh Menteri
Kesehatan.
B. JENIS-JENIS SISTEM PEMBAYARAN
1. Sistem Pembayaran Retrospektif
Metode pembayaran retrospektif adalah metode pembayaran yang dilakukan atas
layanan kesehatan yang diberikan kepada pasien berdasar pada setiap aktifitas layanan yang
diberikan, semakin banyak layanan kesehatan yang diberikan semakin besar biaya yang harus
dibayarkan. Contoh pola pembayaran retrospektif adalah Fee For Services (FFS).
Kelebihan dan Kekurangan Metode Pembayaran Retrospektif
KELEBIHAN KEKURANGAN
Provider Risiko keuangan sangat kecil Tidak ada insentif untuk yang
memberikan Preventif Care
Pendapatan Rumah Sakit tidak "Supplier induced-demand"
terbatas
Manajemen Informasi Kesehatan V 17
Pasien Waktu tunggu yang lebih singkat Jumlah pasien di klinik sangat
banyak "Overcrowded clinics"
Lebih mudah mendapat Kualitas pelayanan kurang
pelayanan dengan teknologi
terbaru
Pembayar Mudah mencapai kesepakatan Biaya administrasi tinggi untuk
dengan provider proses klaim
meningkatkan risiko keuangan
2. Sistem Pembayaran Prospektif
Metode pembayaran prospektif adalah metode pembayaran yang dilakukan atas
layanan kesehatan yang besarannya sudah diketahui sebelum pelayanan kesehatan
diberikan. Contoh pembayaran prospektif adalah global budget, Perdiem, Kapitasi
dan case based payment.
A. Kapitasi
Pembayaran kapitasi merupakan suatu cara pengendalian biaya dengan
menempatkan fasilitas kesehatan pada posisi menanggung risiko, seluruhnya atau
sebagian, dengan cara menerima pembayaran atas dasar jumlah jiwa yang ditanggung.
Dalam situasi dimana pembayaran kapitasi sudah diberlakukan secara luas, fasilitas
kesehatan yang bersifat memksimalkan laba dapat melakukan hal-hal sebagai berikut
(Thabrany, 2001). Metode pembayaran Kapitasi diatur dalam Peraturan Menteri
Kesehatan Republik Indonesia Nomor 19 Tahun 2014 Tentang Penggunaan Dana
Kapitasi Jaminan Kesehatan Nasional Untuk Jasa Pelayanan Kesehatan Dan Dukungan
Biaya Operasional Pada Fasilitas Kesehatan Tingkat Pertama Milik Pemerintah Daerah.
Pada BAB II PEMANFAATAN DANA KAPITASI JKN Pasal 3 ayat 1 menyebutkan bahwa
Dana Kapitasi yang diterima oleh FKTP dari Badan Penyelenggara Jaminan Sosial
Kesehatan dimanfaatkan seluruhnya untuk pembayaran jasa pelayanan kesehatan;
dan dukungan biaya operasional pelayanan kesehatan.
Reaksi Positif Kapitasi
Fasilitas kesehatan memberikan pelayanan yang berkualitas tinggi, dengan
menegakkan diagnosis yang tepat dan memberikan pengobatan atau tindakan
yang tepat.
Fasilitas kesehatan memberikan pelayanan promotif dan preventif untuk
mencegah insiden kesakitan
18 Manajemen Informasi Kesehatan V
Fasilitas kesehatan memberikan pelayanan yang pas, tidak lebih dan tidak kurang,
untuk mempertahankan efisien operasi dan tetap memegang jumlah pasien
jaminan kesehatan sebagai income security.
Reaksi Negatif Kapitasi
Jika kapitasi yang dibayarkan terpisah-pisah (parsial) antara pelayanan rawat jalan
primer, rawat jalan rujukan dan rawat inap rujukan dan tanpa diimbangi dengan
insentif yang memadai untuk mengurangi rujukan, fasilitas kesehatan akan
dengan mudah merujuk pasiennya ke spesialis atau merawat di rumah sakit.
Fasilitas kesehatan dapat mempercepat waktu pelayanan sehingga tersedia waktu
lebih banyak untuk melayani pasien non jaminan atau yang membayar dengan JPP
yang dinilai membayar lebih banyak.
Fasilitas kesehatan dapat tidak memberikan pelayanan dengan baik, supaya
kunjungan pasien kapitasi tidak cukup banyak.
B. Per diem
Pembayaran per diem merupakan pembayaran yang dinegosiasi dan disepakati
di muka yang didasari pada pembayaran per hari perawatan, tanpa
mempertimbangkan biaya yang dihabiskan oleh rumah sakit. Satuan biaya per hari
sudah mencakup kasus apapun dan biaya keseluruhan, misalnya biaya ruangan, jasa
konsultasi/visit dokter, obat-obatan, tindakan medis dan pemeriksaan penunjang
lainnya. Sebuah rumah sakit yang efisien dapat mengendalikan biaya perawatan
dengan memberikan obat yang paling cost-effective, pemeriksaan laboratorium hanya
untuk jenis pemeriksaan yang benar-benar diperlukan, memiliki dokter yang dibayar
gaji bulanan dan bonus, serta berbagai penghematan lainya, akan mendapatkan
keuntungan.
C. Ambulatory Care Group/ Sistem pembayaran per kasus (case rates)
Sistem pembayaran per kasus (case rates) banyak digunakan untuk membayar
rumah sakit dalam kasus-kasus tertentu. Pembayaran per kasus ini mirip dengan DRG,
yaitu dengan mengelompokan berbagai jenis pelayanan menjadi satu-kesatuan.
Pengelompokan ini harus ditetapkan dulu di muka dan disetujui kedua belah pihak,
yaitu pihak rumah sakit dan pihak pembayar.
D. Global Budget
Merupakan cara pendanaan rumah sakit oleh pemerintah atau suatu badan
asuransi kesehatan nasional dimana rumah sakit mendapat dana untuk membiayai
Manajemen Informasi Kesehatan V 19
seluruh kegiatannya untuk masa satu tahun. Alokasi dan ke rumah sakit tersebut
diperhitungkan dengan mempertimbangkan jumlah pelayanan tahun sebelumnya,
kegiatan lain yang diperkirakan akan dilaksanakan dan kinerja rumah sakit tersebut.
Manajemen rumah sakit mempunyai keleluasaan mengatur dana anggaran global
tersebut untuk gaji dokter, belanja operasional, pemeliharaan rumah sakit dan lain-
lain.
Pilihan sistem pembiayaan tergantung pada kebutuhan dan tujuan dari
implementasi pembayaran kesehatan tersebut. Sistem pembiayaan prospektif
menjadi pilihan karena:
- dapat mengendalikan biaya kesehatan
- mendorong pelayanan kesehatan tetap bermutu sesuai standar
- Membatas pelayanan kesehatan yang tidak diperlukan berlebihan atau under
use
- Mempermudah administrasi klaim
- Mendorong provider untuk melakukan cost containment
Kelebihan dan Kekurangan Metode Pembayaran Prospektif
KELEBIHAN KEKURANGAN
Provider Pembayaran lebih adil sesuai Kurangnya kualitas Koding
dengan kompleksitas pelayanan akan menyebabkan
Proses Klaim Lebih Cepat ketidaksesuaian proses
grouping (pengelompokan
kasus)
Pasien Kualitas Pelayanan baik Pengurangan Kuantitas
Pelayanan
Dapat memilih Provider dengan Provider merujuk ke luar / RS
pelayanan terbaik lain
Pembayar Terdapat pembagian resiko Memerlukan pemahaman
keuangan dengan provider mengenai konsep prospektif
dalam implementasinya
Biaya administrasi lebih rendah
Memerlukan monitoring Pasca
Mendorong peningkatan sistem Klaim
informasi
Di Indonesia, metode pembayaran prospektif dikenal dengan Casemix (case based
payment) dan sudah diterapkan sejak Tahun 2008 sebagai metode pembayaran pada program
Jaminan Kesehatan Masyarakat (Jamkesmas). Sistem casemix adalah pengelompokan
diagnosis dan prosedur dengan mengacu pada ciri klinis yang mirip/sama dan penggunaan
20 Manajemen Informasi Kesehatan V
sumber daya/biaya perawatan yang mirip/sama, pengelompokan dilakukan dengan
menggunakan software grouper. Sistem casemix saat ini banyak digunakan sebagai dasar
sistem pembayaran kesehatan di negara-negara maju dan sedang dikembangkan di negara-
negara berkembang.
Dalam implementasi Jaminan Kesehatan Nasional (JKN) telah diatur pola pembayaran
kepada fasilitas kesehatan tingkat lanjutan adalah dengan INA-CBGs sesuai dengan Peraturan
Presiden Nomor 12 Tahun 2013 tentang Jaminan Kesehatan sebagaimana telah diubah
dengan Peraturan Presiden Nomor 111 Tahun 2013. Untuk tarif yang berlaku pada 1 Januari
2014, telah dilakukan penyesuaian dari tarif INA-CBG Jamkesmas dan telah ditetapkan dalam
Peraturan Menteri Kesehatan Nomor 69 Tahun 2013 tentang Standar Tarif Pelayanan
Kesehatan pada Fasilitas Kesehatan Tingkat Pertama dan Fasilitas Kesehatan Tingkat Lanjutan
dalam penyelenggaraan Jaminan Kesehatan.
Sistem casemix pertama kali dikembangkan di Indonesia pada Tahun 2006 dengan nama
INA-DRG (Indonesia- Diagnosis Related Group). Implementasi pembayaran dengan INA-DRG
dimulai pada 1 September 2008 pada 15 rumah sakit vertikal, dan pada 1 Januari 2009
diperluas pada seluruh rumah sakit yang bekerja sama untuk program Jamkesmas. Pada
tanggal 31 September 2010 dilakukan perubahan nomenklatur dari INA-DRG (Indonesia
Diagnosis Related Group) menjadi INA-CBG (Indonesia Case Based Group) seiring dengan
perubahan grouper dari 3M Grouper ke UNU (United Nation University) Grouper. Dengan
demikian, sejak bulan Oktober 2010 sampai Desember 2013, pembayaran kepada Pemberi
Pelayanan Kesehatan (PPK) Lanjutan dalam Jaminan kesehatan masyarakat (Jamkesmas)
menggunakan INA-CBG. Sejak diimplementasikannya sistem casemix di Indonesia telah
dihasilkan 3 kali perubahan besaran tarif, yaitu tarif INA-DRG Tahun 2008, tarif INA-CBG Tahun
2013 dan tarif INA-CBG Tahun 2014. Tarif INA-CBG mempunyai 1.077 kelompok tarif terdiri
dari 789 kode grup/kelompok rawat inap dan 288 kode grup/kelompok rawat jalan,
menggunakan sistem koding dengan ICD-10 untuk diagnosis serta ICD-9-CM untuk
prosedur/tindakan. Pengelompokan kode diagnosis dan prosedur dilakukan dengan
menggunakan grouper UNU (UNU Grouper). UNU Grouper adalah Grouper casemix yang
dikembangkan oleh United Nations University (UNU).
C. Diagnostic Related Group (DRG)
DRG merupakan cara pembayaran dengan biaya satuan per diagnosis, bukan biaya
satuan per jenis pelayanan medis maupun non medis yang diberikan kepada seorang pasien
dalam rangka penyembuhan suatu penyakit. Sebagai contoh, jika seorang pasien menderita
demam berdarah, maka pembayaran ke rumah sakit sama besarnya untuk setiap kasus
demam berdarah, tanpa memperhatikan berapa hari pasien dirawat di sebuah rumah sakit
dan jenis rumah sakitnya. Pembayaran dilakukan berdasarkan diagnosis keluar pasien. Konsep
Manajemen Informasi Kesehatan V 21
DRG sederhana saja yaitu rumah sakit mendapat pembayaran berdasarkan rata-rata biaya
yang dihabiskan oleh berbagai rumah sakit untuk suatu diagnosis. Jika di Jakarta misalnya
terdapat 10 ribu kasus demam berdarah di tahun 2017 dan dari hasil analisis biaya diperolah
rata-rata biaya per kasus adalah Rp 2 juta, maka setiap rumah sakit di Jakarta yang mengobati
pasien demam berdarah akan dibayar Rp 2 juta untuk setiap pasien.
Sistem pembayaran DRG digunakan oleh pemerintah Amerika Serikat dalam program
Medicare tanggal 1 Oktober 1983. Program Medicare adalah program asuransi kesehatan
social di Amerika yang dananya dikumpulkan dari iuran wajib pekerja sebesar 1,45%
gaji/penghasilannya ditambah 1,45% lagi dari majikan pekerja. Namun dana yang terkumpul
tersebut hanya digunakan untuk membiayai perawatan rumah sakit dan perawatan jangka
panjang bagi penduduk berusia 65 tahun ke atas dan penduduk yang menderita penyakit
terminal (penyakit yang tidak bisa lagi disembuhkan) seperti gagal ginjal. Jadi program
Medicare merupakan program anak membiayai orang tua yang dikelola secara nasional oleh
pemerintah Amerika.
Dalam pembayaran DRG, rumah sakit maupun pihak pembayar tidak lagi merinci tagihan
pelayanan apa saja yang telah diberikan kepada pasien, akan tetapi hanya menyampaikan
diagnosis pasien pulang dan memasukan kode DRG untuk diagnosis tersebut. Besarnya
tagihan untuk diagnosis tersebut sudah disepakati oleh seluruh rumah sakit di suatu wilayah
dan pihak pembayar misalnya badan asuransi/jaminan social atau tarif DRG tersebut telah
ditetapkan oleh pemerintah sebelum tagihan rumah sakit dikeluarkan.
Besaran pembayaran DRG per diagnosis baru dapat dilaksanakan jika system informasi
di RS sudah berjalan dengan baik, sehingga tiap-tiap catatan medis sudah mencantumkan
kode diagnosis yang akurat dan seluruh biaya yang harus dikeluarkan pasien/pembayar
(termasuk obat-obatan) sudah terakam. Penggantian biaya per diagnosis menggunakan dasar
rata-rata biaya yang dihabiskan untuk pengobatan/perawatan pasien dengan suatu diagnosis
dari berbagai rumah sakit di suatu wilayah., bukan dari rata-rata biaya di suatu rumah sakit
saja. Oleh karenanya, system informasi seluruh rumah sakit harus tertata terlebih dahulu,
barulah besaran pembayaran DRG dapat dihitung dan diberlakukan dengan efek yang
diharapkan.
Pembayaran dengan cara DRG mempunyai keutamaan sebagai berikut :
Memudahkan administrasi pembayaran bagi rumah sakit dan pihak pembayar
Nenudahkan pasien memahami besaran biaya yang harus dibayarnya
Memudahkan penghitungan pendapatan (revenue) rumah sakit
Memberikan insentif kepada rumah sakit dan tenaga kesehatan untuk menggunakan
sumberdaya seefisien mungkin
Memudahkan pemahaman klien dalam melakukan sosialisasi/pemasaran pelayanan rumah
sakit
22 Manajemen Informasi Kesehatan V
Memberikan surplus atau laba yang lebih besar kepada rumah sakit yang lebih efisien dan
menimbulkan kerugian bagi rumah sakit yang tidak efisien. Iritnya cara pembayaran DRG
akan mendorong rumah sakit menjadi lebih professional dan lebih efisien.
Selain memberikan keutamaan. Pembayaran DRG juga mempunyai kelemahan sebagai
berikut :
Penerapannya membutuhkan pembayar pihak ketiga yang cukup dominan, misalnya
dengan system asuransi kesehatan nasional atau pemerintah yang membayar pelayanan
medis bagi rakyatnya.
Penerapannya membutuhkan system informasi kesehatan, khususnya pencatatan rekam
medis yang akurat dan komprehensif.
System pembayaran DRG di dalam lingkungan rumah sakit yang mayoritas pasiennya
membayar dari kantong sendiri sulit dilaksanakan kecuali jika ada komitmen kuat
pemerintah yang diwujudkan dalam peraturan yang ditegakkan pelaksanaannya.
Pasien yang tidak memiliki asuransi tidak akan sanggup membayar suatu biaya pelayanan
medis untuk kasus-kasus katastrofik (yang biaya pengobatan atau perawatannya besar)
D. INA-CBG’s
INA-CBG’S adalah kependekan dari Indonesia Case Base Group’s. Sistem INA-CBG’S
adalah aplikasi yang digunakan sebagai aplikasi pengajuan klaim Rumah Sakit, Puskesmas dan
semua Penyedia Pelayanan Kesehatan (PPK) bagi masyarakat miskin Indonesia.
Sistem Casemix INA-CBG’S adalah suatu pengklasifikasian dari episode perawatan
pasien yang dirancang untuk menciptakan kelas-kelas yang relatif homogen dalam hal sumber
daya yang digunakan dan berisikan pasien-pasien dengan karakteristik klinik yang sejenis
(George Palmer, Beth Reid). Case Base Groups (CBG’s), yaitu cara pembayaran perawatan
pasien berdasarkan diagnosis-diagnosis atau kasus-kasus yang relatif sama. Rumah Sakit akan
mendapatkan pembayaran berdasarkan rata-rata biaya yang dihabiskan oleh untuk suatu
kelompok diagnosis.
Dalam pembayaran menggunakan SISTEM INA-CBG’S, baik Rumah Sakit maupun pihak
pembayar tidak lagi merinci tagihan berdasarkan rincian pelayanan yang diberikan, melainkan
hanya dengan menyampaikan diagnosis keluar pasien dan kode DRG (Disease Related Group).
Besarnya penggantian biaya untuk diagnosis tersebut telah disepakati bersama antara
provider/asuransi atau ditetapkan oleh pemerintah sebelumnya. Perkiraan waktu lama
perawatan (length of stay) yang akan dijalani oleh pasien juga sudah diperkirakan sebelumnya
disesuikan dengan jenis diagnosis maupun kasus penyakitnya.
INA-CBG’S merupakan kelanjutan dari aplikasi INA-DRG yang lisensinya berakhir pada
tanggal 30 September 2010 lalu. INA-CBG’S menggantikan fungsi dari aplikasi INA-DRG.
SISTEM INA-CBG’S adalah ciptaan anak bangsa dengan tetap mengadopsi sistem DRG.
Aplikasi INA-CBG’S, lebih real dibandingkan dengan INA-DRG karena menekankan
pendekatan prosedur dibanding diagnosa, sementara aplikasi INA-CBG’S lebih
mengedepankan diagnosa dibandingkan prosedur.
Manajemen Informasi Kesehatan V 23
Manfaat penggunaan INA-CBG’S bagi pasien
Adanya kepastian dalam pelayanan dengan prioritas pengobatan berdasarkan derajat
keparahan.
Dengan adanya batasan pada lama rawat (length of stay) pasien mendapatkan perhatian lebih
dalam tindakan medis dari para petugas rumah sakit, karena berapapun lama rawat yang
dilakukan biayanya sudah ditentukan.
Mengurangi pemeriksaan dan penggunaan alat medis yang berlebihan oleh tenaga medis
sehingga mengurangi resiko yang dihadapi pasien.
Manfaat penggunaan INA-CBG’S bagi rumah sakit
Rumah Sakit mendapat pembiayaan berdasarkan kepada beban kerja sebenarnya.
Dapat meningkatkan mutu & efisiensi pelayanan Rumah Sakit.
Dokter atau klinisi dapat memberikan pengobatan yang tepat untuk kualitas pelayanan
lebih baik berdasarkan derajat keparahan, meningkatkan komunikasi antar spesialisasi
atau multidisiplin ilmu agar perawatan dapat secara komprehensif serta dapat
memonitor QA dengan cara yang lebih objektif.
Perencanaan budget anggaran pembiayaan dan belanja yang lebih akurat.
Dapat untuk mengevaluasi kualitas pelayanan yang diberikan oleh masing-masing
klinisi.
Keadilan (equity) yang lebih baik dalam pengalokasian budget anggaran.
Mendukung sistem perawatan pasien dengan menerapkan Clinical Pathway.
Manfaat penggunaan INA-CBG’S bagi penyandang dana pemerintah (provider)
Dapat meningkatkan efisiensi dalam pengalokasian anggaran pembiayaan kesehatan.
Dengan anggaran pembiayaan yang efisien, equity terhadap masyarakat luas akan
akan terjangkau.
Secara kualitas pelayanan yang diberikan akan lebih baik sehingga meningkatkan
kepuasan pasien dan provider/Pemerintah. Penghitungan tarif pelayanan lebih objektif dan
berdasarkan kepada biaya yang sebenarnya. Dalam pelaksanaan Case Mix INA-CBGs, peran
koding sangat menentukan, dimana logic software yang digunakan untuk menetukan tarif
adalah dengan pedoman ICD 10 untuk menentukan diagnosis dan ICD 9 CM untuk tindakan
atau prosedur. Besar kecilnya tarif yang muncul dalam software INA-CBGs ditentukan oleh
Diagnosis dan Prosedur. Kesalahan penulisan diagnosis akan mempengaruhi tarif. Tarif bisa
menjadi lebih besar atau lebih kecil. Diagnosis dalam kaidah CBGs, harus ditentukan diagnosa
utama dan diagnosa penyerta. Diagnosa penyerta terdiri dari Komplikasi dan Komorbiditas.
Diagnosis penyerta juga dapat mempengaruhi besar kecilnya tarif, karena akan
mempengaruhi level severity (tingkat keparahan) yang diderita oleh pasien. Logikanya pasien
yang dirawat terjadi komplikasi, maka akan mempengaruhi lama perawatan di rumah sakit.
Jika lama perawatan bertambah lama dibanding tidak terjadi komplikasi, maka akan
menambah jumlah pembiayaan dalam perawatan.
24 Manajemen Informasi Kesehatan V
Jika terdapat lebih dari satu diagnosis maka dipilih satu diagnosis yang paling banyak
menggunakan resources (SDM, bahan pakai habis, peralatan medik, tes pemeriksaan dan
lainnya.
E. Tarif INA-CBGs Dalam Jaminan Kesehatan Nasional
Tarif INA-CBGs yang digunakan dalam program Jaminan Kesehatan Nasional (JKN) per 1
Januari 2014 diberlakukan berdasarkan Peraturan Menteri Kesehatan, dengan beberapa
prinsip sebagai berikut:
1. Pengelompokan Tarif 7 kluster rumah sakit, yaitu:
a. Tarif Rumah Sakit Kelas A
b. Tarif Rumah Sakit Kelas B
c. Tarif Rumah Sakit Kelas B Pendidikan
d. Tarif Rumah Sakit Kelas C
e. Tarif Rumah Sakit Kelas D
f. Tarif Rumah Sakit Khusus Rujukan Nasional
g. Tarif Rumah Sakit Umum Rujukan Nasional
Pengelompokan tarif berdasarkan penyesuaian setelah melihat besaran Hospital Base
Rate (HBR) sakit yang didapatkan dari perhitungan total biaya pengeluaran rumah
sakit. Apabila dalam satu kelompok terdapat lebih dari satu rumah sakit, maka
digunakan Mean Base Rate.
2. Regionalisasi, tarif terbagi atas 5 Regional yang didasarkan pada Indeks Harga
Konsumen (IHK) dan telah disepakati bersama antara BPJS Kesehatan dengan Asosiasi
Fasilitas Kesehatan Tingkat Lanjutan
Manajemen Informasi Kesehatan V 25
3. Terdapat pembayaran tambahan (Top Up) dalam sistem INA-CBGs versi 4.0 untuk
kasus – kasus tertentu yang masuk dalam special casemix main group (CMG) ,meliputi:
a. Special Prosedure
b. Special Drugs
c. Special Investigation
d. Special Prosthesis
e. Special Groups Subacute dan Kronis Top up pada special CMG tidak diberikan untuk
seluruh kasus atau kondisi, tetapi hanya diberikan pada kasus dan kondisi tertentu.
Khususnya pada beberapa kasus atau kondisi dimana rasio antara tarif INA-CBGs yang
sudah dibuat berbeda cukup besar dengan tarif RS. Penjelasan lebih rinci tentang Top
Up dapat dilihat pada poin D.
4. Tidak ada perbedaan tarif antara rumah sakit umum dan khusus, disesuaikan dengan
penetapan kelas yang dimiliki untuk semua pelayanan di rumah sakit berdasarkan
surat keputusan penetapan kelas yang dikeluarkan oleh Kementerian Kesehatan RI.
5. Tarif INA-CBGs merupakan tarif paket yang meliputi seluruh komponen sumber daya
rumah sakit yang digunakan dalam pelayanan baik medis maupun non-medis. Untuk
Rumah Sakit yang belum memiliki penetapan kelas, maka tarif INA-CBGs yang
digunakan setara dengan Tarif Rumah Sakit Kelas D sesuai regionalisasi masing-masing.
Penghitungan tarif INA CBGs berbasis pada data costing dan data koding rumah sakit.
Data costing didapatkan dari rumah sakit terpilih (rumah sakit sampel) representasi
dari kelas rumah sakit, jenis rumah sakit maupun kepemilikan rumah sakit (rumah sakit
swasta dan pemerintah), meliputi seluruh data biaya yang dikeluarkan oleh rumah
sakit, tidak termasuk obat yang sumber pembiayaannya dari program pemerintah
26 Manajemen Informasi Kesehatan V
(HIV, TB, dan lainnya). Data koding diperoleh dari data koding rumah sakit PPK
Jamkesmas. Untuk penyusunan tarif JKN digunakan data costing 137 rumah sakit
pemerintah dan swasta serta 6 juta data koding (kasus).
Peraturan Presiden Nomor 12 Tahun 2013 tentang Jaminan Kesehatan sebagaimana
telah diubah dengan Peraturan Presiden Nomor 111 Tahun 2013, mengamanatkan tarif
ditinjau sekurang-kurangnya setiap 2 (dua) tahun. Upaya peninjauan tarif dimaksudkan untuk
mendorong agar tarif makin merefleksikan actual cost dari pelayanan yang telah diberikan
rumah sakit. Selain itu untuk meningkatkan keberlangsungan sistem pentarifan yang berlaku,
mampu mendukung kebutuhan medis yang diperlukan dan dapat memberikan reward
terhadap rumah sakit yang memberikan pelayanan dengan outcome yang baik. Untuk itu
keterlibatan rumah sakit dalam pengumpulan data koding dan data costing yang lengkap dan
akurat sangat diperlukan dalam proses updating tarif.
F. Klasifikasi, Kodefikasi Penyakit dan Tindakan (Koding) Dalam Casemix INA-CBGs
Dalam pelaksanaan Case Mix INA-CBGs, peran koding sangat menentukan, dimana logic
software yang digunakan untuk menetukan tarif adalah dengan pedoman ICD 10 untuk
menentukan diagnois dan ICD 9 CM untuk tindakan atau prosedur. Besar kecilnya tarif yang
muncul dalam software INA-CBGs ditentukan oleh Diagnosis dan Prosedur. Kesalahan
penulisan diagnosis akan mempengaruhi tarif. Tarif bisa menjadi lebih besar atau lebih kecil.
Diagnosis dalam kaidah CBGs, harus ditentukan diagnosa utama dan diagnosa penyerta.
Diagnosa penyerta terdiri dari Komplikasi dan Komorbiditas.
Diagnosis penyerta juga dapat mempengaruhi besar kecilnya tarif, karena akan
mempengaruhi level severity (tingkat keparahan) yang diderita oleh pasien. Logikanya pasien
yang dirawat terjadi komplikasi, maka akan mempengaruhi lama perawatan di rumah sakit.
Jika lama perawatan bertambah lama dibanding tidak terjadi komplikasi, maka akan
menambah jumlah pembiayaan dalam perawatan. Dalam logic software INA-CBGs
penambahan tarif dari paket yang sebenarnya, jika terjadi level severity tingkat 2 dan level
severity tingkat 3. Jika dalam akhir masa perawatan terjadi lebih dari satu diagnosis, koder
harus bisa menetukan mana yang menjdi diagnosa utama maupun skunder. Beberapa istilah
yang perlu diketahui:
1. Diagnosa Utama (Principal Diagnosis) adalah diagnosa akhir/final yang dipilih dokter
pada hari terakhir perawatan dengan criteria paling banyak menggunakan sumber
daya atau yang menyebabkan hari rawatan paling lama. Diagnosis utama selalu
ditetapkan pada akhir perawatan seorang pasien. (established at the end of the
episode of health care). Jika terdapat lebih dari satu diagnosis maka dipilih satu
Manajemen Informasi Kesehatan V 27
diagnosis yang paling banyak menggunakan resources (SDM, bahan pakai habis,
peralatan medik, tes pemeriksaan dan lain-lain)
2. Diagnosis sekunder adalah diagnosis selain dari diagnosis utama Komplikasi + Ko-
morbiditi)
3. KOMPLIKASI: Kondisi/diagnosa sekunder yang muncul selama masa perawatan dan
dianggap meningkatkan Length of Stay (LOS) setidaknya satu hari rawat pada kira-kira
75 %
4. KONDISI KO-MORBID: kondisi yang telah ada saat admisi & dianggap dapat
meningkatkan Length of Stay (LOS) setidaknya 3/4 hari rawat pada kira-kira 75 %
5. Prosedur Utama (Principal Procedure) adalah prosedur tindakan yang paling banyak
menghabiskan sumber daya atau yang menyebabkan hari rawatan paling lama dan
biasanya berhubungan erat dengan diagnosa utama.
6. Prosedur Sekunder
Dalam proses Case Mix Ina DRG, tidak semua prosedur atau tindakan harus di input dalam
software Ina DRG. Beberapa tindakan-tindakan yang tidak perlu di input adalah:
- Prosedur/tindakan yang berhubungan dengan keperawatan
- Prosedur/tindakan yang rutin dilakukan
- Prosedur/tindakan yang tidak memerlukan staf khusus
- Prosedur/tindakan yang tidak memerlukan peralatan khusus
G. Pengajuan Klaim BPJS Kesehatan
Dalam hal pengajuan klaim BPJS Kesehatan, ada beberapa ketentuan yang perlu diperhatikan,
yaitu :
1. Fasilitas Kesehatan mengajukan klaim setiap bulan secara reguler paling lambat tanggal 10
bulan berikutnya, kecuali kapitasi, tidak perlu diajukan klaim oleh Fasilitas Kesehatan.
2. BPJS Kesehatan wajib membayar Fasiltas Kesehatan atas pelayanan yang diberikan kepada
peserta paling lambat 15 (lima belas) hari kerja sejak dokumen klaim diterima lengkap di
Kantor Cabang/Kantor Operasional Kabupaten/Kota BPJS Kesehatan.
3. Kendali Mutu dan Biaya.
a. Dalam rangka penyelenggaraan kendali mutu dan kendali biaya, BPJS Kesehatan
membentuk tim kendali mutu dan kendali biaya yang terdiri dari unsur organisasi
profesi, akademisi, dan pakar klinis.
b. Tim kendali mutu dan kendali biaya dapat melakukan:
1) sosialisasi kewenangan tenaga kesehatan dalam menjalankan praktik profesi sesuai
kompetensi;
2) utilization review dan audit medis; dan/atau
3) pembinaan etika dan disiplin profesi kepada tenaga kesehatan.
28 Manajemen Informasi Kesehatan V
c. Pada kasus tertentu, tim kendali mutu dan kendali biaya dapat meminta informasi
tentang identitas, diagnosis, riwayat penyakit, riwayat pemeriksaan dan riwayat
pengobatan Peserta dalam bentuk salinan/fotokopi rekam medis kepada Fasilitas
Kesehatan sesuai kebutuhan.
4. Kadaluarsa Klaim
a. Klaim Kolektif Fasilitas Kesehatan milik Pemerintah maupun Swasta, baik Tingkat
Pertama maupun Tingkat Lanjutan adalah 2 (dua) tahun setelah pelayanan diberikan.
b. Klaim Perorangan Batas waktu maksimal pengajuan klaim perorangan adalah 2 (dua)
tahun setelah pelayanan diberikan, kecuali diatur secara khusus.
5. Kelengkapan administrasi klaim umum
a. Fasilitas Kesehatan Tingkat Pertama
1) Formulir pengajuan klaim (FPK) rangkap 3 (tiga)
2) Softcopy data pelayanan bagi Fasilitas Kesehatan yang telah menggunakan aplikasi P-
Care/aplikasi BPJS Kesehatan lain (untuk PMI/UTD) atau rekapitulasi pelayanan secara
manual untuk Fasilitas Kesehatan yang belum menggunakan aplikasi P-Care.
3) Kuitansi asli bermaterai cukup
4) Bukti pelayanan yang sudah ditandatangani oleh peserta atau anggota keluarga.
5) Kelengkapan lain yang dipersyaratkan oleh masing-masing tagihan klaim
b. Fasilitas Kesehatan Tingkat Lanjutan
1) Formulir pengajuan klaim (FPK) rangkap 3 (tiga),
2) Softcopy luaran aplikasi
3) Kuitansi asli bermaterai cukup
4) Bukti pelayanan yang sudah ditandatangani oleh peserta atau anggota keluarga.
5) Kelengkapan lain yang dipersyaratkan oleh masing-masing tagihan klaim
Verifikasi Klaim Berbasis INA CBG
Ruang Lingkup Verifikasi Klaim BPJS Kesehatan terdiri dari Verifikasi Administrasi Klaim dan
Verifikasi Pelayanan Kesehatan dimana masing masing verifikasi tersebut dijelaskan di bawah
ini :
1. Verifikasi Administrasi
Verifikasi administrasi meliputi berkas rawat jalan dan rawat inap. Berkas klaim Rawat
Jalan yang akan dilakukan verifikasi meliputi Surat Eligibilitas Peserta (SEP), Bukti pelayanan
yang mencantumkan diagnosa dan prosedur serta ditandatangani oleh Dokter Penanggung
Jawab Pasien (DPJP), dan pada kasus tertentu bila ada pembayaran klaim diluar INA CBG
diperlukan tambahan bukti pendukung, yaitu Protocol terapi dan regimen (jadwal pemberian)
obat khusus, Resep alat kesehatan, dan tanda terima alat bantu kesehatan (kacamata, alat
bantu dengar, alat bantu gerak dll).
Manajemen Informasi Kesehatan V 29
Untuk berkas klaim verifikasi Rawat Inap meliputi Surat perintah rawat inap, Surat
Eligibilitas Peserta (SEP), Resume medis yang mencantumkan diagnosa dan prosedur serta
ditandatangani oleh Dokter Penanggung Jawab Pasien (DPJP), dan pada kasus tertentu bila
ada pembayaran klaim diluar INA CBG diperlukan tambahan bukti pendukung protocol terapi
dan regimen (jadual pemberian) obat khusus untuk Onkologi, Resep alat bantu kesehatan
(alat bantu gerak, collar neck, corset, dll), dan tanda terima alat bantu kesehatan
Tahap verifikasi administrasi klaim meliputi :
1. Verifikasi Administrasi Kepesertaan
Verifikasi administrasi kepesertaan adalah meneliti kesesuaian berkas klaim yaitu antara
Surat Eligibilitas Peserta (SEP) dengan data kepesertaan yang diinput dalam aplikasi INA
CBGs.
2. Verifikasi Administrasi Pelayanan.
Hal-hal yang harus diperhatikan dalam verifikasi administrasi pelayanan adalah:
a. Mencocokkan kesesuaian berkas klaim dengan berkas yang dipersyaratkan
sebagaimana tersebut pada poin 1a diatas (diuraikan termasuk menjelaskan
tentang kelengkapan dan keabsahan berkas)
b. Apabila terjadi ketidak sesuaian antara kelengkapan dan keabsahan berkas maka
berkas dikembalikan ke RS untuk dilengkapi.
c. Kesesuaian antara tindakan operasi dengan spesialisasi operator ditentukan oleh
kewenangan medis yang diberikan Direktur Rumah Sakit secara tertulis. Perlu
dilakukan dilakukan konfirmasi lebih lanjut
3. Verifikasi Pelayanan Kesehatan
Hal-hal yang harus menjadi perhatian adalah :
a. Verifikator wajib memastikan kesesuaian diagnosis dan prosedur pada tagihan
dengan kode ICD 10 dan ICD 9 CM (dengan melihat buku ICD 10 dan ICD 9 CM atau
softcopy-nya). ketentuan coding mengikuti panduan coding yang terdapat dalam
Juknis INA CBG
b. Satu episode rawat jalan adalah satu rangkaian pertemuan konsultasi antara pasien
dan dokter serta pemeriksaan penunjang sesuai indikasi medis dan obat yang
diberikan pada hari pelayanan yang sama.
c. Pelayanan IGD, pelayanan rawat sehari maupun pelayanan bedah sehari (One Day
Care/Surgery) termasuk rawat jalan
d. Episode rawat Inap adalah satu rangkaian pelayanan jika pasien mendapatkan
perawatan > 6 jam di rumah sakit atau jika pasien telah mendapatkan fasilitas rawat
inap (bangsal/ruang rawat inap dan/atau ruang perawatan intensif) walaupun lama
30 Manajemen Informasi Kesehatan V
perawatan kurang dari 6 jam, dan secara administrasi telah menjadi pasien rawat
inap.
e. Pasien yang masuk ke rawat inap sebagai kelanjutan dari proses perawatan di rawat
jalan atau gawat darurat, maka kasus tersebut termasuk satu episode rawat inap,
dimana pelayanan yang telah dilakukan di rawat jalan atau gawat darurat sudah
termasuk didalamnya.
f. Pada kasus special CMGs, bukti pendukung adalah :
1) Special Drugs : product batch (asli) dilampirkan dalam berkas klaim
2) Special Procedure : laporan asli (lihat)
3) Special Prosthesis : Product batch (asli) dilampirkan dalam berkas klaim
4) Special Investigation : expertise pemeriksaan (lihat)
5) Special Chronic & Sub-acute : instrumen WHO DAS (lihat)
g. Apabila bayi lahir sehat maka tidak memiliki kode diagnosis penyakit (P), hanya
perlu kode bahwa ia lahir hidup di lokasi persalinan, tunggal atau multiple (Z38.-)
h. Untuk kasus pasien yang datang untuk kontrol ulang dengan diagnosis yang sama
seperti kunjungan sebelumnya dan terapi (rehab medik, kemoterapi, radioterapi) di
rawat jalan dapat menggunakan kode “Z” sebagai diagnosis utama dan kondisi
penyakitnya sebagai diagnosis sekunder.
i. Apabila ada dua kondisi atau kondisi utama dan sekunder yang berkaitan dapat
digambarkan dengan satu kode dalam ICD 10, maka harus menggunakan satu kode
tersebut. Contoh :
Kondisi utama : Renal failure
Kondisi lain : Hypertensive renal disease
Diberi kode hypertensive renal disease with renal failure (I12.0)
j. Beberapa diagnosis yang seharusnya dikode jadi satu, tetapi dikode terpisah
Contoh :
Diagnosis Utama : Hypertensi (I10)
Diagnosis Sekunder : Renal disease (N28.9)
Seharusnya dikode jadi satu yaitu Hypertensive Renal Disease (I12.9)
4. Verifikasi Menggunakan Software INA CBGs
a. Purifikasi Data
Purifikasi berfungsi untuk melakukan validasi output data INACBG yang ditagihkan
Rumah Sakit terhadap data penerbitan SEP.
b. Melakukan proses verifikasi administrasi
Verifikator mencocokan lembar kerja tagihan dengan bukti pendukung dan hasil
entry rumah sakit.
Manajemen Informasi Kesehatan V 31
c. Setelah proses verifikasi adminstrasi selesai maka verifikator dapat melihat status
klaim yang layak secara adminstrasi, tidak layak secara adminstrasi dan pending.
d. Proses verifikasi lanjutan
Verifikasi lanjutan dengan tujuh langkah dilaksanakan dengan disiplin dan
berurutan untuk menghindari terjadi error verifikasi dan potensi double klaim.
e. Finalisasi Klaim
Verifikator dapat melihat klaim dengan status pending
f. Umpan balik pelayanan
k. Kirim file
H. Beberapa Kesalahan dalam Proses Penggantian Biaya Pelayanan Kesehatan
Penggantian biaya pada pelayanan kesehatan dari perusahaan asuransi atau
penanggung jawab pembiayaan pasien merupakan aliran dana konstan yang dapat
diandalkan. Hal ini diibaratkan seperti aliran darah yang membuat praktik medis dan fasilitas
kesehatan tetap hidup. Setiap gangguan pada aliran tersebut memiliki efek yang hampir sama
seperti pasien yang berdarah. Saat aliran melambat, praktik medis atau fasilitas kesehatan
perlahan dapat mati.
Penggantian biaya tidak dibayarkan bila asuransi menolak klaim atau menunda
pemrosesannya. Umumnya kesalahan koding dan billing adalah alasan utama mengapa hal ini
terjadi. Terkadang beberapa kesalahan yang seharusnya tidak terjadi menyebabkan
perusahaan asuransi menahan penggantian sampai penyedia layanan kesehatan mengajukan
klaim yang benar.
Tanggung jawab spesialis asuransi kesehatan adalah untuk menjaga penggantian biaya
berjalan dengan konstan dengan memastikan bahwa semua klaim bebas dari kesalahan
sebelum klaim dikirim ke perusahaan asuransi untuk diproses.
Kesalahan pada klaim tagihan maupun pengkodean memiliki dampak luas karena
kesalahan tersebut dapat mengganggu arus kas yang masuk ke dana operasional. Uang tunai
yang didapat dari penggantian biaya tersebut diperlukan untuk membayar biaya operasional
fasilitas kesehatan. Sewa gedung, tagihan listrik, pembelian peralatan, dan kompensasi
karyawan adalah beberapa biaya yang harus dibayar oleh fasilitas kesehatan. Penggantian
biaya adalah sumber pendapatan utama meskipun jumlah yang diterima relatif kecil.
Penggantian biaya hanya terjadi jika klaim diajukan segera dan pihak pembayar
menyetujui klaim tersebut. Keterlambatan pembayaran klaim dapat menyebabkan fasilitas
kesehatan untuk mencari sumber pendapatan sementara, seperti pinjaman bank yang disebut
kredit revolving, sampai klaim diganti. Hal ini mirip seperti kartu kredit dimana pengaturan
dibuat terlebih dahulu untuk mendapatkan kredit. Uang dapat dipinjam sesuai kebutuhan
tanpa harus mengajukan pinjaman bank setiap saat. Seperti kartu kredit, bank mengenakan
32 Manajemen Informasi Kesehatan V
bunga atas dana yang dipinjam dari rekening kredit revolving, yang merupakan biaya
tambahan lainnya yang harus dibayar oleh fasilitas kesehatan.
Banyak fasilitas kesehatan mengembangkan arus kas dari penggantian klaim yang
diajukan sebelumnya sampai pada waktunya untuk menutupi biaya yang dikeluarkan untuk
memberikan layanan kesehatan kepada pasien saat ini. Namun, aliran uang tunai ini dapat
dengan mudah terganggu jika klaim tidak disiapkan dan diajukan dengan benar. Oleh karena
itu, sangat penting bagi spesialis asuransi kesehatan memeriksa dengan cermat setiap klaim
atas kesalahan umum sebelum mengirimkannya untuk diproses oleh pembayar pihak ketiga.
Hubungan pasien juga berdampak negatif saat klaim ditolak. Walaupun pasien
menandatangani surat pernyataan bahwa dia akan membayar biaya yang tidak dicover oleh
perusahaan asuransi, namun kebanyakan pasien mengharapkan untuk tidak membayar selisih
biaya tersebut. Perusahaan asuransi harus memberitahukan pasien saat sebuah klaim ditolak
sehingga pasien tersebut percaya bahwa dia bertanggung jawab atas biaya pengobatan
tambahan yang mungkin besar jumlahnya.
Selain mempengaruhi arus kas di fasilitas kesehatan dan hubungan dengan pasien,
kesalahan pada klaim dan pengkodean dapat menyebabkan penyelidikan oleh regulator atau
lembaga penegak hukum. Kesalahan pada klaim tersebut bisa saja dianggap sebagai bukti
kemungkinan kecurangan. Tugas penyidik adalah untuk memeriksa catatan pada rekam medis
di fasilitas kesehatan untuk menentukan apakah ini adalah kesalahan yang disengaja atau
tidak.
Selama penyelidikan, penyidik memeriksa klaim tersebut dan klaim lainnya untuk
memutuskan apakah ada pola kecurangan. Bahkan jika tidak ada kecurangan, penyidik
mungkin menemukan ketidakcocokan yang menyebabkan klaim ditolak.
Tidak semua kesalahan klaim bisa dieliminasi. Namun, dengan mengenali kesalahan
umum, kita dapat mengambil langkah untuk menghindarinya sehingga dapat memastikan
bahwa arus kas di fasilitas kesehatan tidak perlu terganggu. kesalahan pada klaim dapat terjadi
walaupun mungkin pegawai sudah bekerja bertahun-tahun dan berpengalaman, kesalahan
tersebut umumnya yaitu :
1. Assumption coding
Hal ini terjadi ketika spesialis asuransi kesehatan mengasumsikan bahwa penyedia
layanan kesehatan memberikan perawatan standar kepada pasien yang didiagnosis
menderita penyakit rutin padahal sebenarnya petugas kesehatan tidak melakukannya.
Kesalahan ini secara otomatis menahan penggantian sampai penyedia layanan
kesehatan melengkapi dokumen pendukung.
2. Truncated coding
ini terjadi saat klaim mengandung kode diagnosis yang tidak pada tingkat spesifisitas
tertinggi. Seperti ada tiga tingkat kode diagnosis: manifestasi, episode perawatan, dan
lokasi kejadian.
Manajemen Informasi Kesehatan V 33
3. mismatch coding
Hal ini terjadi ketika ada kejanggalan klaim. Contohnya pada kode diagnosis
histerektomi tercatat jenis kelaminnya laki-laki.
4. improper documentation/dokumentasi yang tidak semestinya
yaitu dokumentasi yang diajukan dengan klaim yang tidak akurat atau tidak lengkap.
klaim ditolak atau penggantian dihentikan sampai dokumentasi yang benar diajukan
ke pembayar pihak ketiga
5. reconstructing documentation
Ini terjadi saat dokumentasi pendukung dibuat ulang atau dokumentasi yang ada
diubah untuk mendukung klaim yang diajukan ke pembayar pihak ketiga. Mengubah
dokumen adalah hal yang tidak dibenarkan dan penyedia layanan kesehatan dapat
dihadapkan pada tuntutan penipuan perdata maupun pidana.
6. ketidakpatuhan (noncompliance)
Saat pengajuan klaim, kita harus mematuhi kebijakan pembayar pihak ketiga; Jika
tidak, penggantian akan ditolak. Katakanlah bahwa dua dokter dari praktik medis yang
sama memeriksa pasien yang sama pada hari yang sama di rumah sakit - pagi dan siang
lainnya. Hanya satu di antaranya yang akan diganti untuk pemeriksaan. klaim akan
ditolak jika keduanya meminta penggantian.
7. Preapproval
Pembayar pihak ketiga memerlukan preapproval sebelum petugas kesehatan
melakukan prosedur medis tertentu. Klaim akan ditolak jika prosedur dilakukan tanpa
persetujuan dari pihak ketiga pembayar. Penyedia layanan kesehatan dapat
melakukan prosedur sebelum meminta persetujuan, namun hal ini gambling karena
tidak pasti pembayar pihak ketiga pada akhirnya akan menyetujui prosedur tersebut
atau tidak.
8. up coding/down coding
Up coding terjadi saat klaim berisi kode prosedur diganti dengan tarif lebih tinggi
daripada prosedur yang benar-benar dilakukan pada pasien. up coding menghadapkan
penyedia layanan kesehatan ke penyelidikan dan risiko dituduh melakukan
kecurangan. Sebaliknya down coding adalah saat klaim berisi kode prosedur yang
diganti dengan tarif lebih rendah daripada prosedur yang benar-benar dilakukan pada
pasien.
9. unbundling
menagihkan beberapa prosedur secara terpisah yang seharusnya dapat ditagihkan
bersama dalam bentuk paket pelayanan, untuk mendapatkan nilai klaim lebih besar
pada satu episode perawatan pasien
Klaim penagihan sering ditolak karena kesalahan yang bahkan dibuat oleh petugas yang sudah
senior saat mereka terburu-buru mengajukan klaim kepada pembayar pihak ketiga. Kesalahan
34 Manajemen Informasi Kesehatan V
biasanya disebabkan oleh kegagalan untuk mengecek klaim sebelum mengajukannya. Inilah
yang paling umum.
1. Kesalahan tipografi (Typographical errors)
Kesalahan pengetikan menghasilkan informasi yang salah yang muncul pada klaim.
Petugas perlu meluangkan waktu untuk mengoreksi klaim, mengidentifikasi dan
kemudian memperbaiki kesalahannya.
2. Kelalaian (Omissions)
Gagal memasukkan informasi dasar tentang klaim menyebabkan pembayar pihak
ketiga segera menolak klaim tersebut. Pastikan klaim memiliki kode prosedur, kode
diagnosis, tanggal layanan, nomor pasien, nomor identifikasi pajak perusahaan, polis
dan nama pasien yang dieja dengan benar.
3. Identifikasi dokumen pendukung (Identification on support documents)
Setiap dokumen yang diajukan untuk mendukung klaim tersebut harus memiliki nama
lengkap dan nomor yang benar dari pemegang polis.
4. Formulir klaim yang utuh (Intact claim form)
Informasi yang muncul dalam area klaim harus tercetak dengan benar dan bar code
pada formulir klaim tidak boleh terhalang. Stapler yang menghalangi barcode menjadi
penghambat mengapa alat pembaca barcode tidak dapat membaca formulir klaim
dengan benar.
Apa pun yang mencurigakan tentang klaim atau serangkaian klaim yang melibatkan
penyedia layanan kesehatan dapat menyebabkan perusahaan asuransi menyerahkan
masalahnya kepada penyidik. Setiap perusahaan asuransi memiliki alasan tersendiri yang
mendorong pihak pembayar tersebut meminta penyelidikan; Namun, berikut adalah
beberapa yang pasti akan menarik perhatian petugas asuransi.
1. Prosedur tidak terdokumentasi.
Prosedur yang muncul pada klaim harus memiliki dokumentasi pendukung.
Selanjutnya, dokumentasi harus memberikan alasan pemberian perawatan ataupun
tindakan. Dokumentasi pendukung yang hilang mungkin menyebabkan perusahaan
asuransi mempertanyakan apakah pasien tersebut menerima prosedur atau tidak.
2. Penagihan ganda.
Setiap item pada klaim harus sesuai dengan perlakuan yang diterima oleh pasien.
Setiap item yang muncul lebih dari satu kali pada klaim perlu dijelaskan; kalau tidak,
perusahaan asuransi mungkin menganggapnya sebagai penagihan ganda.
3. Prosedur yang tidak perlu.
Setiap prosedur harus dibenarkan oleh diagnosis pasien sesuai dengan praktik medis
yang berlaku umum. Bila penyedia layanan kesehatan melakukan prosedur yang
biasanya tidak dilakukan berdasarkan diagnosis pasien, maka harus menyertakan
alasan dilakukannya prosedur tersebut. Gagal memasukkan alasan atas klaim tersebut
Manajemen Informasi Kesehatan V 35
dapat menyebabkan perusahaan asuransi mencurigai bahwa prosedur yang dilakukan
hanya dilakukan untuk meningkatkan penggantian biaya.
Berdasarkan penelitian yang telah dilakukan di salah satu rumah sakit pemerintah, umumnya
pengembalian klaim dibagi 4 kategori, yaitu :
1. Perbaikan administrasi : hasil verifikasi menunjukan ada ketidaksesuaian berkas klaim
yaitu antara Surat Eligibilitas Peserta (SEP) dengan data kepesertaan yang diinput
dalam aplikasi INA CBGs.
2. Pinjam status : peminjaman dokumen yang ada didalam rekam medis untuk keperluan
verifikasi.
3. Konfirmasi koding : verifikator melihat ada ketidaksesuaian koding yang dibuat dengan
diagnosis dan hasil pemeriksaan yang ada di berkas klaim rawat inap.
4. Kelengkapan resume : pengembalian berkas untuk dilengkapi kembali resume medis
dengan pemeriksaan fisik dan pemeriksaan penunjang.
Dari 4 kategori tersebut, 36% dari total klaim rawat inap yang dikembalikan oleh verifikator
rawat inap adalah pengembalian untuk konfirmasi koding. Penyebab Pengembalian Klaim
tersebut diantaranya :
Ketidaktepatan Penentuan Kode oleh Koder
Kurang Pemeriksaan Penunjang Pendukung Diagnosis
Ketidaksesuaian dengan Permenkes RI No. 27 tahun 2014 Petunjuk Teknis Sistem
Indonesian Case Base Groups (INA-CBGs) tentang aturan reseleksi diagnosis Rule MB dan
Surat Edaran No. HK.03.03/MENKES/63/2016 (Konsensus)
Beberapa contoh ketidaksesuaian tersebut antara lain :
1. Ketidaksesuaian dengan konsensus/Surat Edaran No. HK.03.03/MENKES/63/2016
a. konsensus no.26
Diagnosis Utama pada resume medis stroke ec. Pendarahan intracerebral (kode:
I61.6). Diagnosis sekunder tertulis bronchopneumonia (kode: J18.0). Pada hasil
pemeriksaan rontgen yang dilampirkan pada berkas klaim tertulis kesan paru dalam batas
normal. Pada resume medis tidak ada keterangan tentang ronki. Setelah diverifikasi oleh
BPJS kode J18.0 dihilangkan.
Konsensus no. 26 mengatakan bahwa penggunaan pneumonia sebagai diagnosa
sekunder tanpa hasil rontgen atau tanda klinis dampaknya adalah peningkatan severity
level II. Pneumonia dapat ditegakkan berdasarkan pemeriksaan imaging minmal foto
thoraxs dan berdasarkan anamnesis didapatkan keluhan batuk produktif yang disertai
dengan perubahan warna sputum (purulensi) dan dari pemeriksaan fisik didapatkan suara
nafas tambahan berupa ronki atau suara nafas bronkial.
36 Manajemen Informasi Kesehatan V
b. Konsensus No. 47
Diagnosis utama pada resume medis Acute Myocardial Infarction (I21.9). Penyebab
kematian Shock Cardiogenic dan dikode oleh koder R 57.0. Pada kolom pemeriksaan
tertulis TD 94/70. Setelah di verifikasi oleh BPJS, kode R57.0 tersebut dihilangkan.
Konsensus No. 47 menyebutkan bahwa penggunaan syok kardiogenik sebagai diagnose
sekunder terutama pada pasien jantung yang meninggal dampaknya adalah peningkatan
severity level menjadi III. Kondisi syok kardiogenik dapat menjadi diagnosis sekunder
terutama pada pasien jantung dengan bukti tertulisnya kriteria klinis dalam rekam medis
berupa :
1. penurunan tekanan darah
a. TD<90 mmHg tanpa inotropic, atau
b. TD<80 mmHg dengan inotropic
2. penurunan Ejection Fraction (EF<50%)
c. PMK No. 27 tahun 2014 dan konsensus No. 2
Pada resume medis tertulis diagnose utama acute coronary syndrome (kode ICD: I21.9),
dan diagnosis sekunder hypertensive heart disease (kode ICD: I11.9) dan acute renal failure
(kode ICD:N17.9). Hasil verifikasi BPJS kedua diagnosis sekunder tersebut dijadikan satu yaitu
kode ICD: I12.0 (Hypertensive renal disease with renal failure).
Pada PMK No. 27 tahun 2014 halaman 33 di poin e tentang kode kategori kombinasi
dijelaskan bahwa dalam ICD 10, ada kategori tertentu dimana dua kondisi atau kondisi
utama dan sekunder yang berkaitan dapat digambarkan dengan satu kode.
Kondisi utama : renal failure
Kondisi lain : hypertensive renal disease
Diberi kode hypertensive renal disease with renal failure.
Pada konsensus no. 2 dijelaskan bahwa kodng hipertensi disertai dengan kode Congestive
Heart Failure, dan koding hipertensi disertai dengan kode renal failure, dampaknya adalah
peningkatan severity level. Diagnosis hipertensi dan gagal jantung dan atau gagal ginjal
hanya dapat dikoding dengan satu koding kombinasi tanpa mengentri gagal jantung/gagal
ginjalnya.
d. Konsensus No. 18
Di resume medis tertulis diagnose sekunder Anemia, namun hasil pemeriksaan tidak
mendukung diagnose.
Konsensus menyebutkan bahwa Penggunaan anemia sebagai diagnosis sekunder pada
beberapa diagnose utama seperti : persalinan, gagal ginjal, dll menyebabkan peningkatan
Manajemen Informasi Kesehatan V 37
biaya klaim. Dampaknya peningkatan severity level menjadi II. Anemia sebagai diagnosis
sekunder adalah anemia yang disebabkan oleh :
1. Komplikasi penyakit utamanya (dimana terapi anemia berbeda dengan terapi
utamanya, contoh : pasien kanker payudara yang diradioterapi, pada
perjalanannya timbul anemia maka anemia tersebut dapat dimasukan
diagnose sekunder dan stadium lanjut, dll) yang memerlukan transfuse darah
dan eritropoetin harus dimasukan.
2. Anemia Gravis (dibawah 8) pada penyakit kronik (bila gagal ginjal kronik, kanker
kedalam diagnose sekunder karena memerlukan pengobatan khusus yang
berbeda dari penyakit dasarnya
.
e. Konsensus No. 37
Di resume medis tertulis diagnose sekunder hypokalemia, kode ICD : E87.6, dan hasil
pemeriksaan darah K : 3,09. Pada hasil verifikasi BPJS kode tersebut di hilangkan.
Menurut konsensus no. 37, dikatakan bahwa penambahan kode E87.6 (hypokalemia) sebagai
diagnosis sekunder, sering disalahgunakan pada hasil laboratorium yang menurun tidak
bermakna. Dampaknya peningkatan severity level menjadi II. Kondisi Hypokalemia dapat
menjadi diagnosis sekunder berdasarkan hasil pemeriksaan laboratorium dengan kadar K <
3,5 mEq/L
2. Ketidaksesuaian dengan Permenkes RI No. 27 tahun 2014 tentang Petunjuk Teknis
Sistem Indonesian Case Base Groups (INA-CBGs) tentang aturan reseleksi diagnosis
a) Rule MB 4 Spesifitas
Koder menentukan kode berdasarkan urutan diagnose yang ditulis dokter. Namun
penentuan diagnose utama dan sekunder yang ada di resume tidak sesuai.
Tertulis di resume :
Diagnosa Utama : Kejang Demam Sederhana
Kode ICD 10 : R56.0
Diagnosa sekunder : DHF Gr 1
Kode ICD 10 : A91
Hasil Verifikasi :
Diagnosa Utama : DHF Gr 1
Kode ICD 10 : A91
Diagnosa Sekunder : Kejang Demam Sederhana
Kode ICD 10 : R56.0
Pada Rule MB 4 menyebutkan bahwa bila diagnosis yang terekam sebagai diagnosis
utama adalah istilah yang umum, dan ada istilah lain yang memberi informasi lebih tepat
38 Manajemen Informasi Kesehatan V
tentang topografi atau sifat dasar suatu kondisi, maka reseleksi kondisi terakhir sebagai
diagnosis utama :
Contoh:
Diagnosis Utama : Cerebrovascular accident
Diagnosis Sekunder : Diabetes mellitus, Hypertensi, Cerebral haemorrhage
Reseleksi cerebral haemorrhage sebagai diagnosis utama ( I61.9.)
3. Ketidakjelasan tulisan Dokter
4. Penggunaan Singkatan pada penulisan diagnose
Beberapa singkatan yang terdapat pada penulisan diagnose membuat koder salah
menentukan kode, contoh :
singkatan dokter (mitral rhematoid, harusnya mitral regurgitation) diagnosis I051 jadi
I340
5. Kesalahan penentuan kode oleh koder
Ada beberapa kasus penyakit dimana koder salah menentukan kode diagnose :
Diagnosis BE pada TB BTA (-), koder salah kode seharusnya A160 dikode A162.
6. Tidak tercantumnya pemeriksaan penunjang yang mendukung diagnosa pada
beberapa diagnose sekunder :
a. Diabetes Melitus type 2
b. Gastritis
c. Hyperuricemia
7. Ada pemeriksaan penunjang, namun tidak mendukung diagnose.
a. Anemia Gravis
b. Aspirasi pneumonia
c. Anemia
d. Hypokalemia
e. Hypovolemic Shock
f. Demam Berdarah Dengue
8. Tidak tercantumnya note dari verikator yang menjelaskan alasan perubahan kode,
sehingga tidak diketahui alasan perubahan kode.
9. Tertukarnya diagnose utama menjadi diagnose sekunder, dan diagnose sekunder
menjadi diagnose utama.
10. Faktor lainnya
Contoh :
pada resume medis tertulis diagnose utama Cerebrovascular disease SI (kode ICD:
I63.9), dan penyebab kematiannya adalah gagal nafas (kode ICD: J96.9) karena pada
kolom pemeriksaan tidak dijelaskan adanya resusitasi jantung paru dan terapi. Hasil
verifikasi dari BPJS kode J96.9 dihilangkan.
Manajemen Informasi Kesehatan V 39
Bila melihat consensus no. 25 dikatakan bahwa penggunaan respiratory arrest
sebagai diagnosis sekunder terutama pada kasus yang meninggal dampaknya adalah
peningkatan severity level menjadi III. Respiratory arrest dapat ditegakkan sebagai
diagnosis sekunder bila
1. terdapat usaha resusitasi dan atau pemakaian alat bantu nafas
2. bila terkait dengan diagnosis primer
3. merupakan perjalanan penyakit primer
Namun pada kasus ini adalah koder mengkode J96.9 (respiratory failure,
unspecified), dan bukan R09 (respiratory arrest). Tetapi dari hasil verifikasi, kode tetap
dihilangkan. Tidak dijelaskan apakah kode J96.9 termasuk ke dalam consensus no. 25
atau tidak. Karena pada consensus tersebut hanya tertulis untuk kode R09.
Faktor Pendukung Dan Penghambat Koder Terhadap Akurasi Kode Data Klinis
Terdapat beberapa faktor pendukung dan penghambat terhadap akurasi kode data
klinis sebagai berikut.
Faktor pendukung :
1. Pemanfaatan Teknologi informasi berupa internet untuk mencari informasi bila
ditemukan kasus penyakit atau istilah medis yang tidak dipahami oleh koder.
2. Dukungan dari teman teman seprofesi, dimana mereka saling memberi informasi bila
terjadi pengembalian klaim dari verifikator BPJS, agar pengembalian dengan kasus
yang sama tidak terulang kembali.
3. Dukungan dari atasan, yaitu kepala instalasi rekam medis, dimana bila terjadi
pengembalian klaim dan teman sesama koder tidak bisa membantu penyelesaiannya,
maka koder langsung berkonsultasi dengan atasannya.
4. Dukungan dari manajemen rumah sakit berupa pelatihan baik inhouse training
maupun pelatihan yang diselenggarakan oleh organisasi profesi.
Selain faktor pendukung, ada juga faktor penghambat terhadap akurasi kode data klinis
sebagai berikut :
1. Belum adanya rapat rutin khusus koder yang membahas permasalahan yang dihadapi
oleh koder dalam pekerjaannya.
2. Koder merasa pengetahuan yang dimiliki terkait ilmu penyakit, terminology medis,
dan farmakologi masih kurang.
3. Adanya perbedaan persepsi antara dokter dan verifikator BPJS terkait penegakan
diagnose membuat koder berada pada posisi sulit.
4. Adanya kekeliruan dalam penentuan kode data klinis karena banyaknya kasus
penyakit yang di kode (beban kerja koder).
40 Manajemen Informasi Kesehatan V
Latihan
Untuk dapat memperdalam pemahaman Anda mengenai materi di atas, kerjakanlah Latihan
berikut!
1) Apakah yang dimaksud dengan system pembayaran pelayanan kesehatan?
2) Sebutkan jenis-jenis system pembayaran pelayanan kesehatan !
3) apakah yang dimaksud dengan Sistem Casemix INA-CBG’S
Ringkasan
Sistem pembayaran pelayanan kesehatan merupakan sistem yang mengatur tentang
proses/tata cara membayar layanan kesehatan. Sistem pembayaran pelayanan kesehatan
telah diatur secara tegas di Peraturan Presiden tentang Jaminan kesehatan pasal 39 yaitu
menggunakan mekanisme kapitasi untuk pelayanan kesehatan tingkat pertama dan
mekanisme INA-CBGs untuk pelayanan kesehatan rujukan tingkat lanjutan. Penggantian biaya
pada pelayanan kesehatan dari perusahaan asuransi atau penanggung jawab pembiayaan
pasien merupakan aliran dana konstan yang dapat diandalkan dan menjaga kelangsungan
kegiatan operasional fasilitas pelayanan kesehatan. Penggantian biaya hanya terjadi jika klaim
diajukan segera dan pihak pembayar menyetujui klaim tersebut. Keterlambatan pembayaran
klaim dapat menyebabkan fasilitas kesehatan untuk mencari sumber pendapatan sementara,
seperti pinjaman bank yang disebut kredit revolving, sampai klaim diganti. Persyaratan
pengajuan klaim yang lengkap menjadi syarat mutlak agar pihak pembayar dapat menyetujui
dan membayarkan klaim yang ditagihkan.
Tes 2
Pilihlah salah satu jawaban yang paling benar!
1) Metode pembayaran yang dilakukan atas layanan kesehatan yang diberikan kepada
pasien berdasar pada setiap aktifitas layanan yang diberikan, adalah pengertian dari….
A. Sistem pembayaran Retrospektif
B. Sistem pembayaran Prospektif
C. Sistem pembayaran Kapitasi
D. Sistem pembayaran per diem
Manajemen Informasi Kesehatan V 41
2) Metode pembayaran Kapitasi diatur dalam ….
A. Peraturan Menteri Kesehatan Republik Indonesia Nomor 29 Tahun 2014
B. Peraturan Menteri Kesehatan Republik Indonesia Nomor 19 Tahun 2014
C. Peraturan Menteri Kesehatan Republik Indonesia Nomor 19 Tahun 2015
D. Peraturan Menteri Kesehatan Republik Indonesia Nomor 29 Tahun 2015
3) Peraturan Presiden Nomor 12 Tahun 2013 tentang Jaminan Kesehatan sebagaimana
telah diubah dengan Peraturan Presiden Nomor 111 Tahun 2013, mengamanatkan tarif
ditinjau sekurang-kurangnya setiap ….
A. 1 (satu) tahun
B. 2 (dua) tahun
C. 3 (tiga) tahun
D. 4 (empat) tahun
4) Menagihkan beberapa prosedur secara terpisah yang seharusnya dapat ditagihkan
bersama dalam bentuk paket pelayanan, untuk mendapatkan nilai klaim lebih besar
pada satu episode perawatan pasien merupakan tipe kesalan klaim….
A. Unbundling
B. Truncated coding
C. Mismatch coding
D. Improper documentation
5) Verifikator wajib memastikan kesesuaian diagnosis dan prosedur pada tagihan
dengan kode ICD 10 dan ICD 9 CM. Hal ini dilakukan pada tahap verifikasi….
A. Verifikasi Administrasi Kepesertaan
B. Verifikasi Pelayanan Kesehatan
C. Verifikasi Administrasi Pelayanan
D. Verifikasi Menggunakan Software INA CBGs
6) Diagnosa akhir/final yang dipilih dokter pada hari terakhir perawatan dengan criteria
paling banyak menggunakan sumber daya atau yang menyebabkan hari rawatan paling
lama adalah….
A. Prosedur Utama
B. Komplikasi
C. Diagnosa Utama
D. Diagnosa Sekunder
42 Manajemen Informasi Kesehatan V
7) Meneliti kesesuaian berkas klaim yaitu antara Surat Eligibilitas Peserta (SEP) dengan
data kepesertaan yang diinput dalam aplikasi INA CBGs, dilakukan pada tahapan
verifikasi….
A. Verifikasi Administrasi Kepesertaan
B. Verifikasi Pelayanan Kesehatan
C. Verifikasi Administrasi Pelayanan
D. Verifikasi Menggunakan Software INA CBGs
8) Petunjuk Teknis Sistem Indonesian Case Base Groups (INA-CBGs) diatur dalam….
A. Permenkes RI No. 14 tahun 2014
B. Permenkes RI No. 20 tahun 2004
C. Permenkes RI No. 27 tahun 2014
D. Permenkes RI No. 27 tahun 2004
9) Diagnosis penyerta juga dapat mempengaruhi besar kecilnya tarif, karena akan
mempengaruhi ….
A. Severity level
B. Diagnosis Utama
C. Prosedur Utama
D. Verifikasi
10) Besar kecilnya tarif yang muncul dalam software INA-CBGs ditentukan oleh ….
A. Pembiayaan Kesehatan
B. Kelengkapan Klaim
C. Tarif pelayanan Kesehatan
D. Diagnosis dan Prosedur
Manajemen Informasi Kesehatan V 43
Kunci Jawaban
Test Formatif 1
1. B
2. A
3. D
4. D
5. A
6. A
7. B
8. D
9. A
10. D
Test Formatif 2
1. A
2. B
3. B
4. A
5. B
6. C
7. A
8. C
9. A
10. D
44 Manajemen Informasi Kesehatan V
Daftar Pustaka
Adisasmito, Wiku. 2010. Sistem Kesehatan. PT Raja Grafindo Persada: Jakarta.
Bowie, Mary Jo and Green, Michelle. 2016. Essentials of Health Information Management :
Principles and Practice, Third Editin. Cengage Learning: United Sates of America.
Burgos, Marilyn. 2016. Medical Billing and Coding Demystified. McGraw-Hill Education: United
Sates of America.
Hatta, Gemala. 2008. Pedoman Manajemen Informasi Kesehatan di sarana pelayanan
kesehatan : UI Press: Jakarta
https://delfistefani.wordpress.com/2013/06/19/makalah-pembiayaan-kesehatan/ diakses
tanggal 9 Maret 2018 pukul 11.00 WIB.
http://www.jamsosindonesia.com/program diakses tanggal 8 Maret 2018 pukul 12.30 WIB
https://www.kompasiana.com/yantigobel/kebijakan-pembiayaan-
kesehatan_550ee41ca33311b92dba8544 diakses tanggal 9 Maret 2018 pukul 11.00 WIB.
http://dr-suparyanto.blogspot.co.id/2014/07/pembiayaan-kesehatan.html diakses tanggal 9
Maret 2018 pukul 12.30 WIB
Indawati, Laela. 2018. Analisis Akurasi Koding pada Pengembalian Klaim Verifikasi BPJS.
Laporan Penelitian Universitas Esa Unggul: Jakarta
Kemenkes RI. 2013. Buku Saku FAQ (Frequently Asked Questions) BPJS Kesehatan.
Kementerian Kesehatan RI: Jakarta
Kemenkes RI. 2014. Buku Pegangan Sosialisasi Jaminan Kesehatan Nasional dalam Sistem
Jaminan Sosial Nasional. Kementerian Kesehatan RI: Jakarta
Thabrany, Hasbulah. 2014. Jaminan Kesehatan Nasional. Raja Grafindo Perasada: Jakarta.
Manajemen Informasi Kesehatan V 45
Republik Indonesia. 2004. Undang-Undang No. 40 Tahun 2004 tentang Sistem Jaminan Sosial
Nasional. Lembaran Negara RI Tahun 2004, No. 150. Sekretariat Negara. Jakarta.
Republik Indonesia. Undang-Undang Republik Indonesia No. 12 Tahun 2013 tentang Jaminan
Kesehatan. Lembaran Negara RI Tahun 2013, No. 29. Sekretariat Negara. Jakarta.
Republik Indonesia.Undang-Undang Nomor 24 Tahun 2011 Tentang Badan Penyelenggara
Jaminan Sosial Tahun 2011 Tentang Badan Penyelenggara Jaminan Sosial. Lembaran
Negara RI Tahun 2011, No. 116. Sekretariat Negara. Jakarta.
Republik Indonesia. Menteri Kesehatan No. 28 Tahun 2014, Tentang Pedoman Pelaksanaan
Program Jaminan Kesehatan Nasional. Berita Negara Republik Indonesia Tahun 2014
Nomor 874
46 Manajemen Informasi Kesehatan V
Bab 2
REIMBURSEMENT
Deasy Rosmala Dewi, SKM., MKes.
Pendahuluan
P
ernahkah Anda menerima pasien yang mengajukan isian asuransi dan kelengkapan
klaim lainnya? Tentu, jika Anda bekerja sebagai PMIK (Perekam Medis dan Informasi
Kesehatan) di sarana pelayanan kesehatan baik negeri maupun swasta, pastinya Anda
sudah terbiasa dengan permintaan pasien tersebut. Lalu, apa yang Anda lakukan? Ya, Anda
akan meminta pasien untuk mengisi formulir pelepasan informasi, bagaimana bila yang
meminta bukan pasiennya tapi keluarga pasien? Anda harus meminta surat kuasa dari pasien
tersebut, kenapa? Karena sesuai dengan Permenkes 269 tahun 2008, pada Bab V Pasal 12
Kepemilikan, pemanfaatan dan tanggung jawab bahwa isi rekam medis merupakan milik
pasien dan Pada Bab IV pasal 10 ayat 2 disebutkan informasi tentang identitas, diagnosis,
riwayat penyakit, riwayat pemeriksaan dan riwayat pengobatan dapat diberikan dengan
permintaan dan/atau persetujuan pasien. Ini artinya seorang PMIK harus dapat menjaga
kerahasian rekam medis pasien tidak boleh menyebarkan informasi atau memberikan
informasi kepada pihak lain tanpa persetujuan dari pasien.
Permintaan pengisian asuransi merupakan bagian dari kegiatan Unit/ Bagian Rekam
medis yang mana masuk yang masuk dalam sub unit/bagian korespondensi/surat menyurat
yang meliputi kegiatan permintaan isian asuransi untuk mengajukan klaim asuransi pasien,
pembuatan surat keterangan kelahiran, surat keterangan Imunisasi, Surat keterangan bebas
narkoba, permintaan fotocopy hasil pemeriksaan penunjang, dan lain-lain yang diperlukan
pasien baik untuk tindaklanjut pengobatan maupun kelengkapan klaim asuransi dan
administrasi lainnya. Klaim asuransi bisa diajukan secara individu maupun oleh instansi
pelayanan kesehatan. Klaim asuransi secara individu biasanya dilakukan bila asuransi pasien
tersebut belum atau tidak bekerja sama dengan instansi pelayanan kesehatan yang telah
digunakan pasien untuk mendapatkan pelayanan kesehatan tersebut, sedangkan instansi
pelayanan kesehatan sebagai provider pelayanan kesehatan akan menagihkan biaya
pelayanan pasien-pasien ke asuransi yang sudah melakukan MoU atau bekerjasama
pelayanan baik asuransi swasta maupun BPJS Kesehatan.
Manajemen Informasi Kesehatan V 47
Apakah yang dimaksud dengan klaim, Anda pernah dengar tentang klaim? Klaim
menurut kamus KBBI ( Kamus Besar Bahasa Indonesia) adalah Nomina ( kata benda) yang
artinya tuntutan pengakuan atas suatu fakta bahwa seseorang berhak (memiliki atau
mempunyai) atas sesuatu atau pernyataan tentang suatu fakta atau kebenaran sesuatu.
Secara umum ada 3 sistem pembayaran klaim asuransi kesehatan, yaitu :
1. Klaim asuransi kesehatan dengan sistem reimbursement.
Reimbursement adalah penggantian biaya (klaim). Sistem reimbursement mengharuskan
pemegang polis asuransi kesehatan menanggung biaya medis dari uang pribadi terlebih
dahulu dan kemudian biaya tersebut ditagihkan ke perusahaan asuransi kesehatan dengan
melampirkan kuitansi pembayaran yang diterima dari pihak rumah sakit.
Gambar 2.1 Formulir reimbursement
Sumber: https://www.cermati.com/, diunduh tanggal 26 Jan 2018
Contoh kasus seorang pasien yang selesai berobat gigi, minta dibuatkan kuitansi yang akan
dipakai untuk reimbursement yang bermakna mengganti uang yang sudah dikeluarkan
seseorang untuk suatu pembayaran sesuai dengan perjanjian dengan instansi penjamin.
48 Manajemen Informasi Kesehatan V
2. Klaim asuransi kesehatan dengan sistem cashless (gesek kartu).
Gambar 2.2 Mesin Gesek Kartu
Sumber: https://www.cermati.com/, diunduh tanggal 26 Jan 2018
Sistem klaim ini paling banyak digunakan saat ini. Saat nasabah asuransi sakit, ia hanya
perlu menunjukkan kartu peserta asuransi (biasanya berbentuk seperti kartu ATM) ke rumah
sakit provider untuk membayar biaya rumah sakit sesuai dengan plafon yang ditetapkan.
Banyak kemudahan yang diberikan. Salah satunya tanpa perlu persiapan dana lebih dahulu
saat sakit, Anda sudah bisa langsung berobat.
Proses klaimnya adalah saat Anda menunjukkan kartu anggota asuransi kepada pihak
rumah sakit. Semua pembiayaan pengobatan di rumah sakit atau klinik menjadi tanggungan
perusahaan asuransi yang nantinya akan ditagih pihak rumah sakit. Pengurusan tagihan klaim
dilakukan rumah sakit ke perusahaan asuransi yang bersangkutan.
Sistem cashless memberikan kemudahan proses klaim tanpa perlu uang muka. Hal ini
cocok bagi Anda yang merantau atau bekerja jauh dari keluarga atau yang tidak siap dengan
dana darurat/cadangan. Namun, kekurangannya adalah tidak semua rumah sakit bekerja
sama dengan asuransi yang Anda ikuti. Hal ini cukup merepotkan mana kala Anda tinggal di
lokasi yang jauh dari rumah sakit provider asuransi tersebut.
Manajemen Informasi Kesehatan V 49
3. Klaim asuransi kesehatan dengan sistem santunan
Gambar 2.3 Klaim Santunan
Sumber: https://www.cermati.com/, diunduh tanggal 26 Jan 2018
Sistem klaim asuransi kesehatan berikutnya adalah model santunan. Tidak peduli Anda
berobat di rumah sakit mana, sakitnya apa, dan habis biaya berapa banyak jika menggunakan
sistem santunan ini, perusahaan asuransi akan memberikan santunan harian selama Anda
dirawat di rumah sakit. Besarnya santunan biasanya telah disepakati dalam polis antara Anda
dan perusahaan asuransi.
Proses klaim untuk mendapatkan santunan membutuhkan sejumlah dokumen yang
harus Anda lampirkan, seperti formulir klaim asuransi, kuitansi pengobatan, diagnosis sakit,
dan sejumlah dokumen lainnya
Demikian, sistem klaim asuransi kesehatan pasien untuk mendapatkan pelayanan
kesehatan, lalu bagaimanakah reimbursement yang dilakukan pihak rumah sakit sebagai
provider ke pihak asuransi? Pada bab ini akan dibahas tentang penagihan
klaim/reimbursement baik ke asuransi kesehatan swasta maupun BPJS Kesehatan.
Tahukah Anda, mengapa PMIK harus mempelajari tentang reimbursement ini? Ya,
reimbursement merupakan penerapan kegunaan rekam medis dari aspek Financial, masih
ingat ALFRED (Administratif, Legal, Financial, Reseach, Education and Dokumentation).
Modul ini mendiskusikan tentang sistem reimbursement asuransi kesehatan swasta,
yang Anda perlu mengetahui pengertian asuransi, jenis-jenis asuransi dan prosedur klaim
asuransi dan juga reimbursement BPJS Kesehatan, yang meliputi pengertian BPJS Kesehatan,
Aturan dan kepesertaan BPJS Kesehatan dan prosedur klaim BPJS Kesehatan.
50 Manajemen Informasi Kesehatan V
Setelah mempelajari modul ini, Anda diharapkan mampu untuk:
1. Menjelaskan pengertian Reimbursment,
2. Membedakan antara reimbusment asuransi kesehatan swasta dan BPJS,
3. Mengidentifikasi hal pokok terkait dengan reimbusment,
4. Menjelaskan prosedur reimbursement,
5. Menggunakan aplikasi dalam reimbursement.
Manajemen Informasi Kesehatan V 51
Topik 1
Reimbursment Asuransi Kesehatan Swasta
A. Definisi Asuransi
Asuransi yang akan kita bahas adalah asuransi kesehatan, asuransi kesehatan
merupakan asuransi jiwa yang obyeknya jiwa. Tujuan asuransi kesehatan adalah
pemperalihkan risiko sakit dari tertanggung kepada penanggung. Sehingga kewajiban
penanggung adalah memberikan pelayanan (biaya) perawatan kesehatan kepada tertanggung
apabila sakit. Adapun sstem asuransi kesehatan bertujuan untuk melindungi masyarakat
dalam kesulitan ekonomi dalam pembiayaan pelayanan kesehatan. Untuk itu perlu kita
jelaskan pengertian asuransi dari berbagai sumber, yaitu:
1. Menurut Undang-Undang
a. Pasal 1 butir 1 Undang-undang Nomor 2 Tahun 1992
Pasal 1 butir 1 Undang-undang Nomor 2 Tahun 1992 tentang Usaha Perasuransian
merumuskan bahwa asuransi merupakan :
“Perjanjian antara dua pihak atau lebih, dengan mana pihak penanggung
mengikatkan diri pada Tertanggung, dengan menerima premi asuransi, untuk
memberikan penggantian kepada Tertanggung karena kerugian, kerusakan atau
kehilangan keuntungan yang diharapkan atau tanggung jawab hukum pihak ketiga
yang mungkin akan diderita Tertanggung, yang timbul dari suatu peristiwa yang
tidak pasti, atau memberikan suatu pembayaran yang didasarkan atas meninggal
atau hidupnya seseorang yang dipertanggungkan.”
b. Pasal 246 Kitab Undang-undang Hukum Dagang (KUHD)
Sedangkan dalam pasal 246 Kitab Undang-undang Hukum Dagang (KUHD)
pengertian asuransi adalah :
“Asuransi atau pertanggungan adalah suatu perjanjian dengan mana seorang
penanggung mengikatkan diri kepada seorang Tertanggung, dengan menerima
suatu premi, untuk penggantian kepadanya karena suatu kerusakan atau
kehilangan keuntungan yang diharapkan yang mungkin akan dideritanya karena
suatu peristiwa yang tidak tentu.”
Berdasarkan definisi tersebut, maka dalam asuransi terkandung 4 unsur, yaitu :
52 Manajemen Informasi Kesehatan V
- Pihak tertanggung (insured) yang berjanji untuk membayar uang premi kepada
pihak penanggung, sekaligus atau secara berangsur-angsur.
- Pihak penanggung (insure) yang berjanji akan membayar sejumlah uang
(santunan) kepada pihak tertanggung, sekaligus atau secara berangsur-angsur
apabila terjadi sesuatu yang mengandung unsur tak tertentu.
- Suatu peristiwa (accident) yang tak terntentu (tidak diketahui sebelumnya).
- Kepentingan (interest) yang mungkin akan mengalami kerugian karena
peristiwa yang tak tertentu
2. Menurut Para ahli
a. Prof. Wiryono Prodjodikoro, S.H.
Prof. Wiryono Prodjodikoro, S.H. berpendapat bahwa Asuransi merupakan suatu
persetujuan oleh pihak yang menjamin berjanji kepada pihak yang dijamin, untuk
menerima sejumlah uang sebagai pengganti kerugian yang mungkin diderita oleh
yang dijamin, karena akibat dari suatu peristiwa yang belum jelas.
b. Prof. Mehr Dan Cammack
Prof. Mehr Dan Cammack menyatakan bahwa Asuransi adalah suatu alat untuk
mengurangi risiko keuangan, dengan cara pengumpulan unit-unit exposure dalam
jumlah yang memadai, untuk membuat agar kerugian individu dapat diperkirakan.
Kemudian kerugian yang dapat diramalkan itu dipikul merata oleh mereka yang
tergabung.
c. Arthur William Jr Dan Richard M. Heins
Arthur William Jr Dan Richard M. Heins menyatakan definisi asuransi ke dalam dua
hal yakni:
- Asuransi adalah suatu pengaman terhadap kerugian finansial yang dilakukan
oleh seorang penanggung.
- Asuransi adalah suatu persetujuan dengan mana dua atau lebih orang atau
badan mengumpulkan dana untuk menanggulangi kerugian finansial.
d. Prof. Mark R. Green
Menurut Prof. Mark R. Green Asuransi adalah suatu lembaga ekonomi yang
bertujuan untuk mengurangi suatu risiko, dengan jalan mengkombinasikan dalam
suatu pengelolaan sejumlah objek yang cukup besar jumlahnya, yang sehingga
kerugian tersebut secara menyeluruh bisa diramalkan dalam batas-batas tertentu
Berdasarkan definisi-definisi tersebut di atas definisi asuransi yang dapat mencakup
semua sudut pandang : "Asuransi adalah suatu alat untuk mengurangi risiko yang melekat
pada perekonomian, dengan cara manggabungkan sejumlah unit-unit yang terkena risiko yang
Manajemen Informasi Kesehatan V 53
sama atau hampir sama, dalam jumlah yang cukup besar, agar probabilitas kerugiannya dapat
diramalkan dan bila kerugian yang diramalkan terjadi akan dibagi secara proposional oleh
semua pihak dalam gabungan itu".
Pengertian Asuransi bila ditinjau dari segi hukum adalah: "Asuransi atau pertanggungan
adalah perjanjian antara 2 (dua) pihak atau lebih dimana pihak tertanggung mengikat diri
kepada penanggung, dengan menerima premi-premi Asuransi untuk memberi penggantian
kepada tertanggung karena kerugian, kerusakan atau kehilangan keuntungan yang di
harapkan atau tanggung jawab hukum kepada pihak ketiga yang mungkin akan diderita
tertanggung karena suatu peristiwa yang tidak pasti, atau untuk memberi pembayaran atas
meninggal atau hidupnya seseorang yang di pertanggungkan."
Asuransi kesehatan merupakan satu jenis produk asuransi yang secara khusus menjamin
biaya kesehatan atau perawatan nasabah asuransi tersebut apabila mengalami gangguan
kesehatan atau kecelakaan. Jenis perawatan yang ditawarkan perusahaan-perusahaan
asuransi, yaitu rawat jalan dan rawat inap seperti biaya dokter, lab, obat dll. Besar biaya yang
ditanggung biasanya ditentukan oleh limit maksimum untuk masing-masing komponen per
kunjungan/per tahun dan frekuensi maksimum kunjungan dalam satu tahun. Pembatasan juga
diberlakukan dengan mewajibkan rujukan dokter umum sebelum ke dokter spesialis, atau
pertanggungan hanya diberikan bila pelayanan kesehatan dilakukan oleh penyedia layanan
yang terdaftar. Asuransi rawat jalan hanya merupakan manfaat tambahan dari asuransi rawat
inap.
B. Jenis-jenis Asuransi Kesehatan
Jenis asuransi menurut Muhammad Idris, 2010 dapat dilihat dari pengelola dana, dari
keikutsertaan anggota, dari jumlah dana yang ditanggung, dari jumlah peserta yang
ditanggung dan dari cara penggantian perusahaan.
1. Dilihat dari Pengelola Dana
a. Pemerintah
Pengelola asuransi dilakukan oleh pemerintah sehingga pemberian keuntungan
biaya kesehatan lebih mudah diawasi. Misalnya saat ini seluruh warna Indonesia baik
yang mampu maupun yang tidak mampu ikut dalam JKN ( aminan Kesehatan
Nasional) yang penyelenggaraannya dilakukan oleh BPJS ( Badan Penyelenggara
Jaminan Sosial).
b. Swasta
Pengelola dana (premi) dilakukan oleh swasta, kekurangannya sulit mengawasi biaya
kesehatan. Asuransi kesehatan swasta atau privatehealthcare, adalah asuransi yang
disediakan oleh institusi swasta non-pemerintah. Anda tentu sudah akrab
54 Manajemen Informasi Kesehatan V
mendengar nama seperti Axa Mandiri, Sinarmas, Allianz, Manulife, Prudential, Cigna,
dan lain sebagainya (Gambar 2.4). Perusahaan-perusahaan asuransi swasta yang
banyak menyediakan produk asuransi kesehatan swasta dan bekerja sama dengan
rumah sakit sebagai provider pelayanan kesehatan.
Gambar 2.4 Contoh Asuransi Kesehatan swasta yang dilayani di rumah sakit
Sumber : http://www.rsprikasih.com/, diunduh tanggal 8 maret 2018
2. Dilihat dari keikutsertaan anggota
a. Wajib
Individu diwajibkan untuk membeli polis asuransi kesehatan. Para karyawan dalam
sebuah perusahaan harus mengikuti aturan perusahaan untuk membeli polis
asuransi kesehatan, biaya premi akan diambil dari gaji setiap bulan.
b. Sukarela
Setiap orang memiliki kebebasan untuk memilih membeli atau tidak membeli
asuransi kesehatan tersebut
3. Dilihat dari jumlah dana yang ditanggung
a. Seluruh biaya kesehatan di anggung
Perusahaan asuransi akan menanggung semua biaya perawatan nasabah tersebut
mulai dari rawat jalan, rawat inap, melahirkan atau perawatan untuk mata.
b. Biaya kesehatan yang ditanggung hanya yang tinggi saja
Perusahaan asuransi kesehatan hanya akan memberikan ganti rugi jika biaya
perawatan yang dikeluarkan nasabah dalam jumlah besar. Biaya kecil tidak menjadi
tanggungan biaya perusahaan melainkan nasabah sendiri.
4. Dilihat dari yang ditanggung
Manajemen Informasi Kesehatan V 55
a. Personal
Perusahaan asuransi akan memberikan perlindungan kesehatan untuk personal
dengan syarat orang tersebut merupakan warganegara indonesia
b. Kelompok
Pengertian dari kelompok dapat dari perusahaan, yaitu perusahaan akan meminta
data dari karyawannya atau dari keluarga akan meminta jumlah keluarga yang
ditanggung asuransinya.
5. Dilihat dari cara penggantian
a. Cashless
Adalah cara penggantian ganti rugi dengan langsung member kartu anggota asuransi
pada rumah sakit rekanan perusahaan asuransi tersebut.
b. Reimbursment
Adalah cara pengajuan ganti rugi dengan cara nasabah membayar seluruh biaya
perawatan dirumah sakit terlebih dahulu, setelah dirawat pasien mengurus ke
asuransi, melengkapi dokumen yang diperlukan dan mengajukan ke perusahaan
asuransi untuk meminta ganti rugi pembayaran rumah sakit.
C. Prosedur Klaim Asuransi
Sakit merupakan kondisi manusiawi yang bisa dialami siapa saja, waktunya tidak bisa
diprediksi, perlu menyiapkan solusi atas risiko ini. Lebih penting lagi untuk diketahui bahwa
biaya kesehatan sering seolah “tidak terbatas” alias mahal sehingga proteksi dalam bentuk
asuransi kesehatan lebih tepat dibandingkan sekadar dana cadangan .
Jumlah produk asuransi kesehatan sangatlah beragam dan memiliki premi, cara klaim
serta sistem pembayaran yang berbeda-beda. Sistem pembayaran klaim asuransi, sudah
dijelaskan di pendahuluan Bab ini, ada sistem reimbursement, sistem cashless (gesek kartu)
dan sistem santunan. Pemegang polis harus memahami sistem pembayaran yang digunakan
oleh asuransinya, begitu juga rumah sakit sebagai provider atau penyedia layanan kesehatan
harus memahami MoU (Memorandum of Understanding) berkaitan dengan pelayanan
asuransi tersebut, dalam hal ini yang sangat perlu mamahami aturan kerja sama adalah bagian
pendaftaran yang merupakan satu kegiatan yang ada di Unit Rekam Medis. Bagian
Pendaftaran sebagai pintu gerbang utama harus memahami aturan asuransi yang
bekerjasama dengan rumah sakit, manfaat layanan kesehatan yang bisa didapat pasien
sampai persyaratan administrasi pasien yang perlu dilengkapi untuk klaim asuransi. Selain
bagian pendaftaran, pemberi pelayanan kesehatan seperti dokter, perawat, fisioterapis,
apoteker, tenaga kesehatannya juga harus memahami kelengkapan dokumen klaim yang
diperlukan.
56 Manajemen Informasi Kesehatan V
Alur proses klaim provider/rumah sakit dimulai saat peserta asuransi kesehatan
melakukan registarsi, petugas registrasi/ pendaftaran rumah sakit akan melakukan verifikasi
antara lain data peserta dengan identitas/kartu asuransi, masa berlaku kartu asuransi,
manfaat yang tertera dalam kartu asuransi atau MoU dengan provider/rumah sakit, kemudian
bila tidak divalid peserta akan membayar tunai/ cash, bila valid maka petugas memproses
registrasi pelayanan kesehatan yang dibutuhkan pasien, selanjutnya peserta asuransi akan
diberikan perawatan, setelah selesai perawatan peserta asuransi akan memproses pulang
rawat ke petugas rumah sakit/ billing, petugas akan mengecek excess/kelebihan biaya
perawatan bila ada excess akan dibayar langsung, bila tidak excess dijamin asuransi, kemudian
peserta asuransi pulang dari perawatan rumah sakit (gambar 2.5).
Gambar 2.5 Flow proses klaim provider
http://www.mauasuransi.com, diunduh tanggal 26 Jan 2018
Manajemen Informasi Kesehatan V 57
Gambar 2.6 Flow proses klaim reimbursement
http://www.mauasuransi.com/, diunduh tanggal 26 Jan 2018
Proses Klaim Reimbursment, peserta asuransi maupun provider/rumah sakit perlu
melengkapi dokumen berikut :
1. Lengkapi formulir pengajuan klaim
Isi formulir dengan lengkap pengajuan klaim yang sesuai pada klaim apa yang hendak
diajukan ( rawat jalan atau rawat inap/ pembedahan). Semua detail yang berkaitan
pada pemegang polis, misalnya: nomor ID atau nomor paspor, nomor polis atau nomor
anggota, nama pemegang polis, dan lain sebagainya, harus diisi dengan lengkap.
Untuk asuransi yang bekerja sama dengan provider/ rumah sakit, formulir klaim diisi
saat pasien melakukan registrasi, setiap asuransi kesehatan punya formulir pengajuan
klaim, beberapa contoh formulir klaim dapat dilihat pada gambar 2.5.
Yang perlu diperhatikan dalam formulir selain data identitas peserta tersebut :
- Data informasi medis yang ditulis oleh dokter yang memeriksa baik dokter umum
maupun dokter spesialis, berupa keluhan, diagnose, terapi/ obat-obat yang
diberikan, pemeriksaan penunjang yang dibutuhkan, dan tindaklanjut perawatan
pasien.
- Nama, tanda tangan dokter yang memeriksa serta stempel rumah sakit
58 Manajemen Informasi Kesehatan V
Gambar 2.7 Contoh Klaim Asuransi untuk rawat jalan
https://www.pdffiller.com/, diunduh tanggal 26 Jan 2018
Manajemen Informasi Kesehatan V 59
60 Manajemen Informasi Kesehatan V
Manajemen Informasi Kesehatan V 61
Gambar 2.8 Contoh Klaim Asuransi untuk rawat inap
Sumber : https://form-klaim-axa-mandiri.pdffiller.com/ diunduh tanggal 26 Jan 2018
62 Manajemen Informasi Kesehatan V
2. Sediakan dokumen asli, rekam medis ( catatan medis) dan tagihan
Sesuai dengan klaim yang diajukan, jika klaim tersebut berhubungan dengan rawat
jalan, rawat inap atau perawatan medis, sertakan seluruh dokumen asli bersama
dengan tagihan atau kuitansi, catatan medis asli atau fotokopi, serta dokumen-
dokumen pendukung yang lain:
- nama dan harga obat-obatan yang diberikan selama perawatan,
- perincian nama / jenis dan harga alat-alat medis yang dipakai selama perawatan,
- perincian nama/jenis dan harga pemeriksaan laboratorium, X-ray, dan lain-lain
pemeriksaan yang dilakukan selama perawatan,
- perincian jenis dan biaya lain-lain yang terdapat dalam kuitansi sehingga jumlah
keseluruhannya sesuai dengan jumlah biaya yang tercantum dalam kuitansi yang
diserahkan kepada perusahaan asuransi kesehatan (asli/fotokopi legalisir),
- hasil pemeriksaan penunjang (laboratorium, X-ray, CT scan, USG, dan lain-lain
pemeriksaan) yang dilakukan oleh nasabah selama perawatan.
3. Sertakan seluruh dokumen yang diminta bersamaan formulir pengajuan klaim
Saat formulir pengajuan klaim telah diisi lengkap dan segala dokumen yang dibutuhkan
sudah lengkap, berikan pada perusahaan asuransi melalui email atau pos
Latihan
Untuk dapat memperdalam pemahaman Anda mengenai materi di atas, kerjakanlah Latihan
berikut!
1) Jelaskan definisi asuransi?
2) Jelaskan definisi asuransi kesehatan?
3) Sebutkan jenis-jenis system pembayaran asuransi?
4) Bagaimana prosedur klaim asuransi bagi rumah sakit?
5) Siapa saja yang berperan dalam rumah sakit terhadap kelancaran klaim dan sebutkan
peranannya?
Petunjuk jawaban latihan
Untuk dapat menjawab soal-soal di atas, Anda harus mempelajari kembali Topik1 tentang
Reimbursment asuransi kesehatan swasta.
Manajemen Informasi Kesehatan V 63
Ringkasan
Definisi asuransi terdapat dalam Undang –undang dan juga para ahli banyak yang
mendefinisikan tentang asuransi. Dari definisi tersebut memiliki sudut pandang yang sama,
Asuransi adalah suatu alat untuk mengurangi risiko yang melekat pada perekonomian, dengan
cara manggabungkan sejumlah unit-unit yang terkena risiko yang sama atau hampir sama,
dalam jumlah yang cukup besar, agar probabilitas kerugiannya dapat diramalkan dan bila
kerugian yang diramalkan terjadi akan dibagi secara proposional oleh semua pihak dalam
gabungan itu. Jenis-jenis asuransi dapat dilihat dari berbagai sisi, yaitu dilihat dari pengelola
dana, dari keikutsertaan anggota, dari jumlah dana yang ditanggung, dari jumlah peserta yang
ditanggung dan dari cara penggantian perusahaan. Objek asuransi dapat berupa benda dan
jasa, jiwa dan raga, kesehatan manusia maupun tanggung jawab hukum, semua kepentingan
lainnya yang dapat hilang, rusak, rugi dan atau berkurang nilainya. Dalam proses pengajuan
klaim asuransi perlu diperhatikan prosedur klaim asuransi antara lain persyaratan dokumen
yang diperlukan klaim, manfaat yang diambil pemegang polis yang tertera pada kartu
asuransinya. Peran petugas rekam medis yang bertugas di pendaftaran perlu keterampilan
khusus dalam melayani pasien yang menggunakan asuransi kesehatan swasta selain ini, begitu
juga dengan pemberi layanan kesehatan satu di antaranya dokter.
Tes 1
Pilihlah salah satu jawaban yang paling benar!
Petunjuk :
A. Jika (1) dan (2) benar
B. Jika (1) dan (3) benar
C. Jika (2) dan (3) benar
D. Jika (1), (2) dan (3) benar
1. Pengertian asuransi terdapat dalam undang-undang….
(1). Undang-undang Nomor 2 Tahun 1992
(2). Undang-undang Nomor 12 Tahun 1992
(3). Undang-undang Hukum Dagang
64 Manajemen Informasi Kesehatan V
2. Asuransi adalah suatu pengaman terhadap kerugian finansial yang dilakukan oleh
seorang penanggung, merupakan pendapat dari ….
(1). Prof. Mehr Dan Cammack
(2). Arthur William Jr
(3). Richard M. Heins
3. Jenis perawatan yang ditanggung oleh asuransi kesehatan, terdiri dari….
(1). Biaya Dokter
(2). Biaya Obat
(3). Biaya pemeriksaan penunjang yang dibutuhkan pasien
4. Jenis asuransi dilihat dari keikutsertaan keanggotaan asuransi kesehatan, ….
(1). Wajib
(2). Sukarela
(3). Individu
5) Sebutkan cara penggantian biaya kesehatan ….
(1). Cashless
(2). Reimbursment
(3). Tunai
6) Jenis asuransi dilihat dari pengelola dana asuransi kesehatan, ….
(1). Kelompok
(2). Swasta
(3). Pemerintah
7. Petugas rumah sakit wajib tahu pelayanan yang tersedia untuk peserta asuransi ….
(1). Registrasi
(2). Pemberi pelayanan kesehatan
(3). Farmasi
8. Verifikasi yang dilakukan pertugas registrasi saat menerima pasien asuransi kesehatan….
(1). Data peserta dengan identitaskartu asuransi
(2). Masa berlaku kartu asuransi
(3). Manfaat kartu asuransi peserta
Manajemen Informasi Kesehatan V 65
9. Dokumen yang diperlukan dalam Proses pengajuan klaim reimbursement….
(1). Formulir pengajuan klaim
(2). Dokumen asli catatan medis
(3). Dokumen asli tagihan
10. Dalam data informasi medis, berisi data ….
(1). Diagnosa
(2). Nomor peserta
(3). Terapi
66 Manajemen Informasi Kesehatan V
Topik2
Reimbursment BPJS Kesehatan
A. PENGERTIAN BPJS
Dalam Undang-Undang Kesehatan No.36 Tahun 2009 Ditegaskan Bahwa Setiap Orang
Mempunyai Hak Yang Sama Dalam Memperoleh Akses Sumber Daya Di Bidang Kesehatan Dan
Memperoleh Pelayanan Kesehatan Yang Aman, Bermutu Dan Terjangkau. Sebaliknya Setiap
Orang Juga Mempunyai Kewajiban Turut Serta Dalam Program Jaminan Kesehatan
Sosial(Anonimous, 2014).
Menurut Jkn, Pemerintah Bertanggung Jawab Atas Pelaksanaan Jaminan Kesehatan
Masyarakat Melalui Jaminan Kesehatan Nasional (Jkn). Usaha Kearah Itu Sesungguhnya Sudah
Dirintis Pemerintah Dengan Menyelenggarakan Beberapa Bentuk Jaminan Sosial Di Bidang
Kesehatan, Antara Lain Pt Askes (Persero), Pt Jamsostek (Persero). Pemerintah Juga
Memberikan Jaminan Untuk Masyarakat Miskin Dan Tidak Mampu Melalui Jaminan
Kesehatan Masyarakat (Jamkesmas), Jaminan Kesehatan Daerah (Jamkesda). Program-
Program Tersebut Masih Belum Efektif Dan Efisien. Biaya Kesehatan Dan Mutu Pelayanan
Menjadi Sulit Terkendali.
Undang-Undang No.40 tahun 2004 tentang Sistem Jaminan Sosial Nasional (SJSN)
mengamanatkan bahwa jaminan sosial wajib bagi seluruh penduduk termasuk JKN melalui
suatu Badan Penyelenggara Jaminan Sosial (BPJS). Jaminan Kesehatan Nasional
diselenggarakan oleh BPJS ditetapkan didalam Undang-Undang No.24 Tahun 2011 tentang
Badan Penyelenggara Jaminan Sosial, yang terdiri atas BPJS Kesehatan (dahulu PT Askes) dan
BPJS Ketenagakerjaan (Jamsostek). BPJS Kesehatan telah diimplementasikan sejak 1 Januari
2014.
BPJS kesehatan (badan penyelenggara jaminan sosial kesehatan) merupakan BADAN
HUKUM PUBLIK yang bertanggung jawab langsung kepada presiden dan memiliki tugas untuk
menyelenggarakan JAMINAN KESEHATAN NASIONAL bagi seluruh rakyat INDONESIA,
terutama untuk PEGAWAI NEGERI SIPIL, penerima 67ouble67 PNS dan TNI/POLRI, Veteran,
Perintis Kemerdekaan beserta keluarganya dan badan usaha lainnya ataupun rakyat biasa.
Pada awal implementasi BPJS kesehatan sempat membuat permasalahan dan
kebingungan tersendiri di lapangan khususnya terkait dengan karyawan perusahaan yang saat
ini sudah terbiasa mendapatkan layanan asuransi swasta namun tetap harus mendaftar
sebagai peserta BPJS Kesehatan karena sifat jaminan 67ouble ini sudah wajib bagi semua
warga 67ouble. Bagi perusahaan, aturan wajib ini membuat pihak perusahaan mendapatkan
beban ganda harus MEMBAYAR POLIS BPJS Kesehatan dan juga polis asuransi swasta yang
Manajemen Informasi Kesehatan V 67
saat ini sudah ada. Permasalahan lain, klaim BPJS Kesehatan ternyata bertingkat mulai dari
pengobatan di faskes (fasilitas kesehatan) tingkat pertama dan seterusnya (klaim berjenjang).
Bagi yang terbiasa dengan asuransi swasta tentu ini akan sangat merepotkan, misalnya saja
saat peserta asuransi sakit jantung maka dia terbiasa langsung berobat ke dokter spesialis
jantung, namun jika menggunakan BPJS Kesehatan maka dia harus berobat lebih dahulu ke
dokter layanan primer baru melakukan rujukan berjenjang. Bila pasien mempunyai asuransi
selain BPJS Kesehatan, banyak masyarakat dan rumah sakit yang bingung aturan klaim: apakah
boleh klaim menggunakan asuransi komersil dan sekaligus klaim BPJS Kesehatan? Apakah
nasabah bisa mendapatkan keuntungan (berupa uang tunai) dari klaim tersebut? Dan lain
sebagainya. Beberapa kendala seperti ini menjadi bahan diskusi antara asuransi swasta dan
BPJS Kesehatan yang menghasilkan solusi dengan dibuatnya skema kerjasama manfaat, atau
istilahnya adalah CoB (Coordination of Benefit).
Memasuki awal bulan Maret 2017, BPJS Kesehatan telah menerapkan aturan baru
mengenai koordinasi manfaat atau coordination of benefit (CoB). Dalam dunia
asuransi, Coordination of Benefit (CoB) berlaku bila ada kerjasama antara dua perusahaan
asuransi untuk menanggung satu nasabah yang sama agar nasabah mendapatkan manfaat
maksimal dari program asuransi yang dia pilih. Namun bukan berarti CoB merupakan usaha
nasabah untuk cari untung dengan klaim dobel, sama sekali bukan seperti itu. CoB BPJS
diharapkan jadi solusi kendala di lapangan bagi nasabah asuransi yang saat ini punya dua
produk asuransi, yaitu BPJS Kesehatan dan asuransi swasta.
Nasabah yang ikut dua program asuransi, maka untuk klaim medis menjadi
tanggungan BPJS Kesehatan, namun jika melebihi plafon yang ditentukan maka biaya akan
ditanggung oleh asuransi swasta lainnya yang dia ikuti. Hanya satu asuransi swasta aja yang
diperkenankan, walaupun saat ini ada begitu banyak asuransi swasta yang sudah bekerja sama
dengan BPJS Kesehatan. Dengan adanya skema CoB, maka kesadaran masyarakat untuk ikut
asuransi makin tinggi sehingga memperluas pangsa pasar asuransi karena masyarakat makin
sadar bahwa BPJS Kesehatan bisa jadi belum mencukupi kebutuhan mereka sehingga bagi
yang punya dana lebih bisa ikut tambahan asuransi swasta. Skema CoB ini akan membuat
mereka makin nyaman dalam ikut 68ouble program asuransi seperti itu. Perusahaan yang
mendaftarkan karyawannya pada asuransi swasta tambahan juga akan punya nilai tambah di
mata karyawannya, proses saat ini juga mudah, cukup satu pintu melalui pembayaran dan
proses di BPJS tersebut.
Proses klaim juga semakin mudah, artinya jika peserta program BPJS Kesehatan punya
CoB dengan asuransi swasta maka saat dia sakit bisa berobat di rumah sakit yang dia pilih
dengan memilih rujukan dari rumah sakit yang kerja sama dengan asuransi swasta tersebut.
Selama ini kendala peserta BPJS Kesehatan adalah saat klaim harus melalui mekanisme
rujukan berjenjang dari faskes tingkat 1 dan seterusnya. Dengan makin banyaknya asuransi
68 Manajemen Informasi Kesehatan V
yang bermitra dengan BPJS Kesehatan dalam bentuk CoB maka akan memudahkan nasabah
memilih layanan kesehatan yang dia inginkan sesuai dengan rujukan sakit yang dia dapatkan.
B. Aturan Dan Kepesertaan BPJS
1. Aturan Pelayanan BPJS
Gambar2.9 Prosedur Pelayanan Bpjs Kesehatan
Sumber: https://www.panduanbpjs.com/, diunduh tanggal 26 jan 2018
Pelayanan Kesehatan peserta BPJS yang tercantum dalam Permenkes No.71 Tahun
2013, Peraturan BPJS Kesehatan No.1 Tahun 2014 (gambar 2.9) adalah sebagai berikut.
1. Manfaat jaminan kesehatan bersifat pelayanan kesehatan perorangan, meliputi
pelayanan promotif, preventif, kuratif, rehabilitatif, pelayanan obat, bahan medis habis
pakai sesuai dengan indikasi medis yang diperlukan.
2. Pelayanan kesehatan dilaksanakan berjenjang sesuai kebutuhan medis mulai dari
pelayanan kesehatan tingkat pertama, pelayanan kesehatan rujukan tingkat lanjutan
meliputi pelayanan pelayanan kesehatan rawat jalan dan rawat inap, persalinan sampai
anak ketiga di fasilitas kesehatan tingkat pertama maupun tingkat lanjutan, ambulan untuk
pasien rujukan.
3. Pelayanan gawat darurat dapat diperoleh sesuai dengan kriteria kegawatdaruratan di
setiap fasilitas kesehatan.
4. Penjaminan bayi baru lahir untuk PBI otomatis dijamin BPJS, untuk peserta pekerja
penerima upah sampai anak ke 3 dijamin BPJS, selain itu bayi baru lahir dijamin hingga hari
ke7, kemudian harus segera didaftarkan sebagai peserta bila tidak hari ke8 tidak dijamin
BPJS.
Manajemen Informasi Kesehatan V 69
5. Skrining kesehatan dapat diberikan secara perorangan maupun kolektif, untuk penyakit
diabetes mellitus type 2 (Non Insulin Diabetes Dependent Mellitus), hipertensi, kanker
leher rahim, kanker payudara, penyakit lain yang ditetapkan oleh menteri.
6. Bila dalam suatu daerah belum tersedia fasilitas kesehatan maka BPJS kesehatan
memberikan kompensasi berupa penggantian uang, pengiriman tenaga kesehatan,
penyediaan fasilitas kesehatan tertentu.
Pelayanan kesehatan yang tidak dijamin yang tercantum dalam Perpres 12 Tahun 2013 dan
Peraturan BPJS Kesehatan No.1 Tahun 2014, adalah sebagai berikut.
1. Pelayanan kesehatan yang dilakukan tanpa melalui prosedur sebagaimana diatur dalam
peraturan yang berlaku.
2. Pelayanan kesehatan yang dilakukan di fasilitas kesehatan yang tidak bekerjasama dengan
BPJS Kesehatan, kecuali dalam Keadaan darurat.
3. Pelayanan kesehatan yang telah dijamin oleh program jaminan Kecelakaan kerja terhadap
penyakit atau cedera akibat kecelakaan Kerja atau hubungan kerja sampai nilai yang
ditanggung oleh Program jaminan kecelakaan kerja.
4. Pelayanan kesehatan yang telah dijamin oleh program jaminan Kecelakaan lalu lintas yang
bersifat wajib sampai nilai yang ditanggung oleh program jaminan kecelakaan lalu lintas.
5. Pelayanan kesehatan yang dilakukan di luar negeri.
6. Pelayanan kesehatan untuk tujuan estetik.
7. Pelayanan untuk mengatasi infertilitas.
8. Pelayanan meratakan gigi (ortodonsi).
9. Gangguan kesehatan/penyakit akibat ketergantungan obat dan/ atau alkohol.
10. Gangguan kesehatan akibat sengaja menyakiti diri sendiri, atau akibat melakukan hobi
yang membahayakan diri sendiri.
11. Pengobatan komplementer, alternatif dan tradisional, termasuk akupuntur, shin she,
chiropractic, yang belum dinyatakan efektif berdasarkan penilaian teknologi kesehatan
(health technology Assessment).
12. Pengobatan dan tindakan medis yang dikategorikan sebagai percobaan (eksperimen).
13. Alat kontrasepsi, kosmetik, makanan bayi, dan susu.
14. Perbekalan kesehatan rumah tangga.
15. Pelayanan kesehatan akibat bencana pada masa tanggap darurat, kejadian luar
biasa/wabah.
16. Biaya pelayanan lainnya yang tidak ada hubungan dengan manfaat jaminan kesehatan
yang diberikan.
17. Klaim perorangan.
2. Kepesertaan BPJS
Peserta BPJS Kesehatan adalah setiap orang, termasuk orang asing yang bekerja paling
singkat 6 (enam) bulan di Indonesia, yang telah membayar iuran, meliputi:
70 Manajemen Informasi Kesehatan V
1. Penerima Bantuan Iuran Jaminan Kesehatan (PBI):
fakir miskin dan orang tidak mampu, dengan penetapan peserta sesuai ketentuan
peraturan perundang- undangan.
2. Bukan Penerima Bantuan Iuran Jaminan Kesehatan (Non PBI), terdiri dari :
a. Pekerja Penerima Upah dan anggota keluarganya
1) Pegawai Negeri Sipil;
2) Anggota TNI;
3) Anggota Polri;
4) Pejabat Negara;
5) Pegawai Pemerintah non Pegawai Negeri;
6) Pegawai Swasta; dan
7) Pekerja yang tidak termasuk huruf a sd f yang menerima Upah.
Termasuk WNA yang bekerja di Indonesia paling singkat 6 (enam) bulan.
b. Pekerja Bukan Penerima Upah dan anggota keluarganya
1) Pekerja di luar hubungan kerja atau Pekerja mandiri; dan
2) Pekerja yang tidak termasuk huruf a yang bukan penerima Upah.
Termasuk WNA yang bekerja di Indonesia paling singkat 6 (enam) bulan.
c. Bukan pekerja dan anggota keluarganya
1) Investor;
2) Pemberi Kerja;
3) Penerima Pensiun, terdiri dari :
- Pegawai Negeri Sipil yang berhenti dengan hak pensiun;
- Anggota TNI dan Anggota Polri yang berhenti dengan hak pensiun;
- Pejabat Negara yang berhenti dengan hak pensiun;
- Janda, duda, atau anak yatim piatu dari penerima pensiun yang mendapat
hak pensiun;
- Penerima pensiun lain; dan
- Janda, duda, atau anak yatim piatu dari penerima pensiun lain yang
mendapat hak pensiun.
4) Veteran;
5) Perintis Kemerdekaan;
6) Janda, duda, atau anak yatim piatu dari Veteran atau Perintis Kemerdekaan;
dan
7) Bukan Pekerja yang tidak termasuk huruf a sd e yang mampu membayar iuran.
Anggota keluarga yang ditanggung
1. Pekerja Penerima Upah :
a. Keluarga inti meliputi istri/suami dan anak yang sah (anak kandung, anak tiri
dan/atau anak angkat), sebanyak-banyaknya 5 (lima) orang.
Manajemen Informasi Kesehatan V 71
b. Anak kandung, anak tiri dari perkawinan yang sah, dan anak angkat yang sah,
dengan kriteria:
1) Tidak atau belum pernah menikah atau tidak mempunyai penghasilan sendiri;
2) Belum berusia 21 (dua puluh satu) tahun atau belum berusia 25 (dua puluh
lima) tahun yang masih melanjutkan pendidikan formal.
2. Pekerja Bukan Penerima Upah dan Bukan Pekerja : Peserta dapat mengikutsertakan
anggota keluarga yang diinginkan (tidak terbatas).
3. Peserta dapat mengikutsertakan anggota keluarga tambahan, yang meliputi anak ke-4
dan seterusnya, ayah, ibu dan mertua.
4. Peserta dapat mengikutsertakan anggota keluarga tambahan, yang meliputi kerabat lain
seperti Saudara kandung/ipar, asisten rumah tangga, dll.
Peserta BPJS Kesehatan akan mendapatkan kartu identitas seperti digambar 2.10, kartu ini
akan terhubung dengan Aplikasi INA CBGs, petugas registrasi akan melihat aktif atau tidak
aktifnya kartu dan membuat SEP ( Surat Eligibilitas Peserta).
Gambar 2.10 Kartu Identitas Peserta BPJS Kesehatan
Sumber : dokumen pribadi
C. Prosedur Klaim BPJS kesehatan
Prosedur klaim BPJS Kesehatan melalui beberapa tahapan, yaitu :
1. Fasilitas Kesehatan menyiapkan berkas klaim dan file Txt
Berkas klaim yang disiapkan, berupa :
72 Manajemen Informasi Kesehatan V
- Surat rujukan dari Faskes Tingkat 1 sesuai yang tertera pada kartu identitas peserta
Gambar 2.11 contoh surat rujukan
Sumber : dokumen pribadi
- SEP ( Surat Eligibilitas Peserta)
- Surat keterangan medis
- Bukti biaya kesehatan
- Resep alat kesehatan (bila ada)
- Hasil pemerinksaan penunjang (bila ada)
- Berkas klaim individual pasien
Aplikasi INA CBGs yang digunakan di rumah sakit untuk memproses klaim BPJS
Kesehatan menggunakan E Klaim INA CBG Versi 5.2 ( Gambar 2.12), Petugas PMIK yang
berperan sebagai koder akan mengentry data pasien BPJS Kesehatan secara online
langsung terhubung ke server Pusat Data Kementrian Kesehatan dan up date.
Manajemen Informasi Kesehatan V 73
Gambar 2.12 Aplikasi INA CBGs Versi 5.2
Sumber: http://www.inacbg.net/ diunduh tanggal 26 jan 2018
2. Setiap Fasilitas kesehatan ada verifikator BPJS, yang akan melakukan:
- Verifikasi administrasi kepesertaan
Verifikator akan meneliti kesesuaian berkas klaim yaitu antara SEP dengan data
kepesertaan yang diinput dalam aplikasi INA CBGs.
- Verifikasi administrasi pelayanan
Verifikator mencocokkan kesesuaian antara pelayanan yang dicantumkan dalam
berkas klaim (diagnosa, data penunjang pelayanan, tindakan) termasuk keabsahan
klaim, bila ditemukan ketidaksesuaian maka berkas klaim dikembalikan ke RS untuk
dilengkapi.
- Verifikasi pelayanan
Verifikator memastikan kesesuaian diagnosis dan prosedur pada tagihan dengan kode
ICD 10 dan ICD 9CM ( dengan melihat buku ICD 10 dan ICD 9CM atau
softcopinya),ketentuan koding mengikuti panduan yang terdapat pada JUKNIS INA
CBG, episode pelayanan rawat jalan meliputi konsultasi, pemeriksaan penunjang, obat
74 Manajemen Informasi Kesehatan V
yang diberikan pada hari yang sama, pelayanan IGD, pelayanan rawat sehari atau
pelayanan bedah sehari termasuk episode rawat jalan, episode pelayanan rawat inap
merupakan rangkaian pelayanan perawatan > 6 jam di rumah sakit, kasus special CMGs
disertai dengan bukti pendukungnya.
- Verifikasi menggunakan software verifikasi, terdiri dari:
Verifikasi data
Berfungsi untuk melakukan validasi output INA CBG yang ditagihkan rumah
sakit terhadap data penerbitan SEP.
Melakukan proses verifikasi administras
Verifikator mencocokkan lembar kerja tagihan dengan bukti pendukung dan
hasil entry rumah sakit.
Setelah proses verifikasi administrasi selesai maka verifikator dapat melihat
status klaim yang layak secara administrasi, tidak layak secara administrasi dan
pending.
Proses verifikasi lanjutan dilakukan dengan disiplin dan berurutan untuk
menghindari terjadi error verifikasi dan potensi double klaim.
Finalisasi klaim.
Verifikator dapat melihat klaim dengan status pending.
Umpan Balik pelayanan.
Kirim file.
3. BPJS Kesehatan, akan menerima formulir pengajuan klaim, data txt, persetujuan klaim
dan melakukan pembayaran.
Prosedur Klaim BPJS dengan Sistem CoB
Pada dasarnya tidak ada perbedaan dengan sistem yang ada, bila pasien mempunyai 2
asuransi, yaitu BPJS Kesehatan dan Asuransi kesehatan lainnya, maka bila asuransi tersebut
telah bekerjasama dengan BPJS Kesehatan, maka bila ada selisih biaya maka selisih biaya akan
dijaminkan oleh asuransi kesehatan lain yang dimiliki peserta tersebut. Untuk lebih rincinya
tentang CoB dapat dilihat pada Peraturan BPJS no.47 Tahun 2016 tentang Petunjuk
Pelaksanaan Penyelenggaraan Koordinasi Manfaat Dalam Program Jaminan Kesehatan
Nasional.
Manajemen Informasi Kesehatan V 75
Latihan
Untuk dapat memperdalam pemahaman Anda mengenai materi di atas, kerjakanlah Latihan
berikut!
1) Sebutkan pengertian BPJS?
2) Bagaimana aturan pelayanan BPJS Kesehatan?
3) Jelaskan siapa saja yang dapat menjadi peserta BPJS Kesehatan?
4) Sebutkan pengecualian layanan yang ada di BPJS Kesehatan?
5) Bagaimana prosedur klaim BPJS?
Petunjuk jawaban latihan:
Untuk dapat menjawab soal-soal diatas, Anda harus mempelajari kembali Topik2 tentang
Reimbursment BPJS Kesehatan.
Ringkasan
Jaminan kesehatan merupakan satu diantara jaminan sosial yang diamanatkan dalam
Undang-undang No.40 Tahun 2004 tentang Sistem Jaminan Sosial Nasional (SJSN). Jaminan
Kesehatan Nasional penyelenggaraannya dilaksanakan oleh Badan Penyelenggara Jaminan
Sosial (BPJS). Peserta BPJK Kesehatan adalah setiap orang, termasuk orang asing yang bekerja
paling singkat 6 (enam) bulan di Indonesia, yang telah membayar iuran,selain itu fakir miskin
dan orang yang tidak mampu juga mendapat jaminan kesehatan yang disebut PBI (Penerima
Bantuan Iuran). Saat ini untuk pasien yang mempunyai asuransi lain selain BPJS Kesehatan,
sudah ada koordinasi manfaat antara BPJS Kesehatan dengan asuransi swasta lainnya yang
disebut dengan CoB (Coordination Of Benefit)
Fasilitas pelayanan kesehatan digunakan untuk menyelenggarakan upaya pelayanan
kesehatan perorangan, baik promotif, preventif, kuratif dan rehabilitatif. Sistem pelayanan
kesehatannya berjenjang dengan menggunakan sistem rujukan, yaitu layanan pertama terdiri
dari puskesmas, klinik umum, dokter keluarga dan layanan lanjutan terdiri dari rumah sakit,
klinik spesialis.
Dalam Prosedur klaim BPJS Kesehatan, rumah sakit menyiapkan berkas klaim dan txt,
di sini peran PMIK ( Perekam Medis dan Informasi Kesehatan) dalam aspek keuangan, yaitu
sebagai bahan untuk menetapkan pembiayaan dalam pelayanan kesehatan pada fasilitas
Pelayanan kesehatan. Catatan tersebut dapat sebagai bukti pembiayaan kepada pasien atau
76 Manajemen Informasi Kesehatan V
fasilitas pelayanan kesehatan. Disamping itu dari BPJS Kesehatan akan melakukan verifikasi
terhadap penagihan biaya kesehatan pasien.
Tes 2
Pilihlah salah satu jawaban yang paling benar!
Petunjuk :
A. Jika (1) dan (2) benar
B. Jika (1) dan (3) benar
C. Jika (2) dan (3) benar
D. Jika (1), (2) dan (3) benar
1. Berikut adalah Undang-undang yang berisi tentang Penyelenggaraan Jaminan
Kesehatan….
(1). Undang-Undang no 44 tahun 2009
(2). Undang-Undang no 40 tahun 2004
(3). Undang-Undang no 24 tahun 2011
2. Yang termasuk Fasilitas Kesehatan Tingkat Pertama (FKTP)….
(1). puskesmas
(2). praktik dokter gigi
(3). RS Kelas D
3. Pelayanan di Fasilitas Kesehatan Tingkat Pertama memberikan pelayanan bersifat….
(1). promotif
(2). preventif
(3). kuratif
4. Peserta BPJS Kesehatan yang termasuk Non PBI ….
(1). PNS
(2). pemberi kerja
(3). tenaga kontrak
5. Pekerja penerima upah dapat mamasukkan anggota keluarganya kedalam peserta
BPJS….
(1). 4 orang
Manajemen Informasi Kesehatan V 77
(2). 5 orang
(3). 6 orang
6. Yang termasuk berkasi klaim BPJS Kesehatan….
(1). Surat Rujukan
(2). SEP ( Surat Eligibilitas Peserta )
(3). Resume Medis
7. Kode klasifikasi yang di gunakan dalam aplikasi INA CBGs ….
(1). ICD-O
(2). ICD 10
(3). ICD-9CM
8. Data identitas pasien yang tertera pada kartu peserta BPJS Kesehatan….
(1). Nama Lengkap Pasien
(2). Tempat lahir
(3). Tanggal Lahir
9. Pada saat verifikasi klaim BPJS, yang berperan dalam proses tersebut..
(1). Verifikator BPJS
(2). Petugas Koder
(3). Petugas Administrasi RS
10. Skrining Kesehatan yang ditanggung dalam pelayanan BPJS Kesehatan pada penyakit..
(1). DM Type 1
(2). DMType II
(3). Hipertensi
78 Manajemen Informasi Kesehatan V
Kunci Jawaban Tes
Test Formatif 1
1) B.
2) C.
3) D.
4) A.
5) A.
6) C.
7) D.
8) D.
9) D.
10) B.
Test Formatif 2
1) C.
2) D.
3) A.
4) B.
5) A.
6) D.
7) C.
8) B.
9) A.
10) C.
Manajemen Informasi Kesehatan V 79
Glosarium
Premi : iuran/ kontribusi.
Reimbursement : istilah dalam perusahaan asuransi tidak dapat menanggung secara
langsung segala biaya yang diperlukan oleh peserta asuransi
disebabkan oleh lintas wilayah atau negara, rumah sakit atau klinik
tidak bekerja sama dengan perusahaan asuransi tersebut. Maka
peserta asuransi diharuskan membayar dengan biaya sendiri lalu
dengan mekanisme tertentu dapat di minta pergantian biaya
kepada perusahaan tersebut.
Periode pembayaran : cara bayar, frekuensi pembayaran, jangka waktu pembayaran.
Perusahaan asuransi memberikan pilihan pada peserta asuransi
apakah membayar bulanan, per tiga bulan,per enam bulan, atau
per tahun.
Manfaat tambahan : sering disebut sebagai Riders. Ini merupakan manfaat tambahan
diluar manfaat dasar, seperti manfaat kecelakaan, rawat inap
rumah sakit dan sebagainya. Tiap perusahaan asuransi memiliki
istilah dan kriteria masing-masing dan bersifat opsional atau
pilihan.
Nilai Pertanggungan : sering disebut sebagai uang pertanggungan, merujuk pada suatu
besaran biaya yang telah disepakati bersama. Besarnya tergantung
pada besarnya premi atau iuran peserta asuransi. Semakin besar
iuran maka semakin besar puka nominal yang tertera. Sebagai
contoh nilai pertanggungan penyakit kritis sebesar 500 juta dan lain
sebagainya.
Penyakit bawaan : suatu kondisi kelainan atau cacat bawaan sejak lahir. Akibat virus,
genetik, pola makan Ibu, dan sebagainya. Menyebabkan
ketidaksempurnaan fungsi dari organ tubuh. Istilah lain
adalah preexisiting condition.
SPAJ : Surat Pengajuan Asuransi Jiwa. Suatu form berisi data calon peserta
asuransi, di dalamnya terkandung pertanyaan seputar hobi, kondisi
80 Manajemen Informasi Kesehatan V
kesehatan, bahkan kondisi kesehatan generasi sebelumnya. Form
ini menentukan diterima atau tidaknya calon peserta asuransi,
biasanya digunakan juga laboratorium terhadap kondisi tertentu.
Uang pertanggungan dasar : merujuk pada suatu besaran biaya yang telah disepakati
bersama. Besarnya tergantung pada besarnya premi atau
iuran peserta asuransi. Semakin besar iuran maka semakin
besar puka nominal yang tertera. Ini adalah manfaat dasar
dari sebuah asuransi jiwa.
Usia masuk : usia pada saat peserta asuransi diterima secara resmi pada
suatu perusahaan asuransi.
Usia pertanggungan : menunjuk pada sampai usia berapakah manfaat dasar
maupun manfaat tambahan berlaku pada sebuah kontrak
asuransi.
Nilai tunai : menunjuk pada nilai atau hasil dari investasi atau tabungan di
kurun waktu tertentu. Karena ini investasi maka tidak ada
jaminan menghasilkan nilai tertentu.
Pemegang polis : individu yang berkuasa penuh atas segala dana yang
terkandung dalam suatu kontral asuransi jiwa terhadap
seseorang individu. Pada anak di bawah umur maka
pemegang polis adalah orang tua, pada dewasa pemegang
polis hasur ada hubungan darah, atau peserta asuransi itu
sendiri. Khusus pada level badan usaha, pemegang polis
adalah badan usaha itu sendiri dengan melampirkan surat
hubungan keterikatan kerja.
Lapsed : merupakan kondisi ketika polis atau kontrak asusransi sedang
dalam masa tenggang akibat tidak terbayarnya premi atau
iuran. Biasanya berlangsung 45 hari setelah keterlambatan
bayar. Segala konsekwensi atau resiko keuangan tidak
dibayar. Dengan kata lain off force.
Manajemen Informasi Kesehatan V 81
In force : masih berlaku. In force berarti seluruh manfaat dan
ketentuan dalam sebuah kontrak asuransi jiwa masih berlaku.
Sebaliknya disebut off force.
Dana pertanggungan dasar : merujuk pada suatu besaran biaya yang telah disepakati
bersama. Besarnya tergantung pada besarnya premi atau
iuran peserta asuransi. Semakin besar iuran maka semakin
besar puka nominal yang tertera.
Tertanggung utama : yang namanya tertera sebagai peserta asuransi dan segala
manfaat adalah ditujukan pada tertanggung utama.
Tertanggung tambahan : Tertanggung tambahan adalah orang tua bila anak dibawah
umur.terganggung atau individu diluar individu utama yang
juga turut menentukan berlakunya manfaat pada
tertanggung utama.
82 Manajemen Informasi Kesehatan V
Daftar Pustaka
Adisasmito, Wiku (2007). Sistem Kesehatan. Rajawali Pres. Jakarta
Caliyurt, K. T., & Idowu, S. O., (2012). Emerging Fraud: Fraud Cases from Emerging Economies.
London: Springer
Cermati.(17 oktober 2017). Pahami system klaim asuransi kesehatan berikut untuk
memudahkan klaim asuransi. Diperoleh 26 jan 2018, dari
https://www.cermati.com/artikel/
Hatta, Gemala. (2008). Pedoman Manajemen Informasi Kesehatan. UI Press. Jakarta
Kementrian Kesehatan Pusat Pembiayaan dan Jaminan Kesehatan National Casemix Center,
Petunjuk Teknis E Klaim INA CBGs 5.2, Jakarta , 2017
Naga, Mayang Anggraini. (2013).Buku Kerja Praktik Pengkodean Klinis Berdasarkan Rules dan
Konvensi ICD-10, WHO.
Permenkes RI No. 76 Tahun 2016 tentang Pedoman INA-CBGs pada Pelaksanaan Jaminan
Kesehatan Nasional
Undang-Undang No. 40 Tahun 2004 Tentang Sistem Jaminan Sosial Nasional.
Undang-Undang No. 36 Th 2009 Tentang Kesehatan.
Undang-Undang No. 24 Th 2011 Tentang Badan Penyelenggaran Jaminan Sosial.
Thabrany, Hasbullah. (2014). Jaminan Kesehatan Nasional. Rajawali Press
World Health Organization. (2014). ICD-10. World Health Organization, ICD-10, Volume 2
: Instruction Manual, Geneva.
Manajemen Informasi Kesehatan V 83
Bab 3
JAMINAN KESEHATAN NASIONAL
Angga Eko Pramono, S.KM., M.P.H.
Pendahuluan
B
ab ini merupakan lanjutan bab 1 yang berisi tentang sistem pembiayaan dan
pembayaran pelayanan kesehatan serta bab 2 mengenai reimbursement asuransi.
Adapun bab ini berisi tentang konsep jaminan kesehatan nasional (JKN) yang telah
diterapkan oleh pemerintah. Bab ini terbagi menjadi 2 topik, yaitu topik 1 tentang konsep
jaminan kesehatan nasional dan topik 2 tentang badan penyelenggara jaminan sosial (BPJS).
Selanjutnya, topik 1 membahas mengenai definisi, maksud, tujuan, ruang lingkup, sasaran
pedoman, unsur-unsur, prinsip, manfaat, prosedur dan kompensasi pelayanan, kepesertaan,
sumber pendanaan, dan hambatan/masalah penyelenggaraan JKN beserta solusinya. Topik 2
membahas tentang pengertian dan perkembangan BPJS, visi dan misi, tujuan dan manfaat,
fungsi, tugas, wewenang, prinsip, kepesertaan, dan pertanggungjawaban BPJS.
Manfaat dari mata kuliah ini adalah dengan diketahuinya konsep pembiayaan kesehatan
yang berlaku maka proses pelaksanaan penganggaran dan pembiayaan kesehatan akan
menjadi lebih tepat guna dan tepat sasaran. Manfaat lain adalah untuk membuat standar atau
aturan yang seragam terkait teknis pelaksanaannya.
Tujuan instruksional umum dari mata kuliah ini adalah peserta didik Program RPL
mampu menjelaskan konsep pembiayaan kesehatan di Indonesia secara komprehensif setelah
melakukan pembelajaran. Khusus pada bab ini, peserta didik diharapkan mampu menjelaskan
konsep jaminan kesehatan nasional dan pengelola jaminan kesehatan nasional (BPJS).
Untuk mempelajari bab ini, mulailah Saudara memahami dengan cermat uraian tentang
konsep, pengertian, dan penjelasan pada bagian awal. Apabila menemukan kata atau istilah
yang kurang atau tidak Saudara pahami, gunakan glosarium yang disediakan untuk
menemukan pengertiannya. Selanjutnya, apabila Saudara telah memahami uraian tersebut,
kerjakan latihan yang telah disediakan satu demi satu hingga selesai. Apabila ternyata Saudara
belum mampu atau belum berhasil menjawab semua soal latihan, perhatikan kembali
penjelasan mengenai konsep, pengertian, dan penjelasan yang berkaitan dengan soal latihan
84 Manajemen Informasi Kesehatan V
dan jawaban. Apabila Saudara telah berhasil menjawab semua atau sebagian besar soal
latihan, lanjutkan dengan mengerjakan tes.
Dalam mengerjakan tes, jawablah terlebih dahulu soal yang ada tanpa melihat kunci
jawaban. Apabila sudah selesai menjawab semua pertanyaan baru kemudian cocokkanlah
jawaban Saudara dengan kunci jawaban yang tersedia. Berusahalah dengan tekun dan cermat
dalam mempelajari materi yang masih belum Saudara pahami. Gunakanlah kembali latihan
dan tes mengenai konsep, pengertian, dan penjelasan yang ada untuk membantu
meningkatkan kemampuan Saudara.
Manajemen Informasi Kesehatan V 85
Topik 1
Konsep Jaminan Kesehatan Nasional
A. DEFINISI JAMINAN KESEHATAN NASIONAL (JKN)
Kesadaran akan pentingnya jaminan perlindungan sosial terus berkembang. Hal ini
sesuai dengan amanat pada Pancasila dan UUD 1945 yang menyebutkan bahwa Negara
mengembangkan Sistem Jaminan Sosial bagi seluruh rakyat Indonesia. Selanjutnya, terbitnya
Undang-Undang Nomor 40 Tahun 2004 tentang Sistem Jaminan Sosial Nasional (SJSN) menjadi
suatu bukti yang kuat bahwa pemerintah dan pemangku kepentingan terkait memiliki
komitmen yang besar untuk mewujudkan kesejahteraan sosial bagi seluruh rakyatnya. Melalui
SJSN sebagai salah satu bentuk perlindungan sosial, pemerintah bermaksud menjamin seluruh
rakyat agar dapat memenuhi kebutuhan dasar hidupnya yang layak.
Undang-Undang Nomor 40 Tahun 2004 tentang SJSN juga mengamanatkan bahwa
program jaminan sosial wajib bagi seluruh penduduk Indonesia. Program tersebut juga
meliputi program jaminan kesehatan yang dilaksanakan dan dikelola melalui suatu badan
penyelenggara jaminan sosial. Badan penyelenggara jaminan sosial yang ditunjuk oleh
pemerintah telah diatur dengan Undang-Undang Nomor 24 Tahun 2011 tentang Badan
Penyelenggara Jaminan Sosial (BPJS) yang terdiri dari BPJS Kesehatan dan BPJS
Ketenagakerjaan. Program jaminan kesehatan yang diselenggarakan oleh BPJS Kesehatan
telah dimulai sejak 1 Januari 2014.
Pemerintah Indonesia menerapkan JKN bagi seluruh rakyatnya secara bertahap hingga
1 Januari 2019. Hal ini sebagai wujud kinerja pemerintah dalam upaya mencapai derajat
kesehatan masyarakat setinggi-tingginya sebagaimana yang tertuang dalam tujuan
pembangunan kesehatan. Oleh karena itu, program JKN diterapkan mengikuti pola
pembiayaan yang bersifat wajib. Artinya, seluruh penduduk Indonesia (tanpa terkecuali) harus
telah menjadi peserta program pada tanggal 1 Januari 2019. Melalui penerapan JKN,
pemerintah mengharapkan tidak akan ada lagi penduduk Indonesia, khususnya masyarakat
kurang mampu, yang tidak berobat ke fasilitas kesehatan karena tidak memiliki biaya (Mukti
& Moertjahjo, 2008).
Banyak pihak menyambut baik inisiatif pemerintah tersebut, mengingat penerapan JKN
merupakan upaya pemerintah dalam melaksanakan Undang-undang Dasar 1945, khususnya
terkait pemenuhan hak atas kesehatan bagi warganya. Namun di sisi lain, ada juga pihak yang
merasa khawatir akan “runtuhnya” konsep paradigma sehat yang sudah dibangun selama ini
akibat penerapan pola pembiayaan tersebut. Untuk itu, kita perlu memahami tentang konsep
86 Manajemen Informasi Kesehatan V
jaminan kesehatan secara komprehensif agar dapat mendukung program pemerintah dan
terjaganya konsep paradigma sehat.
Menurut Peraturan Presiden RI No. 12 Tahun 2013 tentang Jaminan Kesehatan, jaminan
kesehatan adalah jaminan berupa perlindungan kesehatan agar peserta memperoleh manfaat
pemeliharaan kesehatan dan perlindungan dalam memenuhi kebutuhan dasar kesehatan
yang diberikan kepada setiap orang yang telah membayar iuran atau iurannya dibayar oleh
pemerintah. Jaminan ini disebut Jaminan Kesehatan Nasional (JKN) karena semua penduduk
Indonesia wajib menjadi peserta jaminan kesehatan yang dikelola oleh BPJS termasuk orang
asing yang telah bekerja paling singkat enam bulan di Indonesia dan telah membayar iuran.
Jaminan Kesehatan Nasional (JKN)diterapkan berdasarkan pola pembiayaan pra-upaya,
artinya pembiayaan kesehatan dikeluarkan sebelum atau tidak dalam kondisi sakit. Pola
pembiayaan ini mengacu pada kaidah“jumlah besar” dan “perangkuman risiko”. Artinya, agar
risiko dapat disebarkan secara luas dan direduksi secara efektif, maka pola pembiayaan ini
membutuhkan peserta dengan jumlah besar. Oleh karena itu, pada pelaksanaannya,
pemerintah mewajibkan seluruh penduduk Indonesia menjadi peserta JKN agar
kaidah“jumlah besar” tersebut dapat dipenuhi. Perangkuman risiko terjadi ketika sejumlah
individu yang berisiko sepakat untuk menghimpun risiko kerugian dengan tujuan mengurangi
beban (termasuk biaya kerugian/klaim) yang harus ditanggung masing-masing individu ketika
salah satu individu tersebut mengalami kerugian/bencana(Azwar, 1996; Murti, 2000).
Program Jaminan Kesehatan Nasional (JKN) yang dikembangkan di Indonesia
merupakan bagian dari Sistem Jaminan Sosial Nasional (SJSN) yang bersifat wajib (mandatory).
Program ini diselenggarakan melalui mekanisme asuransi sosial yang bertujuan agar seluruh
penduduk Indonesia terlindungi dalam sistem asuransi sehingga mereka dapat memenuhi
kebutuhan dasar kesehatan. Ketentuan tersebut didasarkan pada Undang-Undang Nomor 40
Tahun 2004 tentang SJSN (Nurman & Martini, 2008).
B. MAKSUD, TUJUAN, DAN RUANG LINGKUP JKN
Pada dasarnya, JKN dimaksudkan untuk: 1) mewujudkan kendali mutu dan kendali biaya
dalam pelayanan kesehatan; 2) memperkuat layanan kesehatan primer dan sistem
rujukannya; 3) mengutamakan upaya promotif-preventif dalam pelayanan kesehatan untuk
menekan kejadian penyakit. Hal ini akan berdampak pada berkurangnya orang yang berobat
dan pembiayaan kesehatan menjadi lebih efisien.
Pelaksanaan program JKN mengacu pada Peraturan Presiden RI No. 12 Tahun 2013
tentang Jaminan Kesehatan yang bertujuan untuk memenuhi kebutuhan dasar kesehatan
masyarakat yang layak dengan cara memberikan perlindungan kesehatan. Bentuk
perlindungan kesehatan ini merupakan manfaat dari pemeliharaan kesehatan dalam rangka
memenuhi kebutuhan dasar kesehatan yang diberikan kepada setiap orang yang telah
Manajemen Informasi Kesehatan V 87
membayar iuran jaminan kesehatan atau iurannya dibayar oleh pemerintah. Iuran jaminan
kesehatan adalah sejumlah uang yang dibayarkan secara teratur oleh peserta, pemberi kerja
dan/atau pemerintah untuk program jaminan kesehatan. Atas dasar iuran yang dibayarkan
tersebut, setiap peserta berhak memperoleh manfaat jaminan kesehatan yang bersifat
pelayanan kesehatan perorangan. Pelayanan kesehatan yang dapat diperoleh mencakup
pelayanan promotif, preventif, kuratif, dan rehabilitatif. Pelayanan kesehatan juga termasuk
pelayanan obat dan bahan medis habis pakai sesuai dengan kebutuhan medis yang diperlukan
(Novana, 2013).
Sesuai dengan Peraturan Menteri Kesehatan RI Nomor 28 Tahun 2014 tentang Pedoman
Pelaksanaan Program Jaminan Kesehatan Nasional, ruang lingkup pengaturan dalam
Pedoman Pelaksanaan Program JKN ini meliputi penyelenggaraan, peserta dan kepesertaan,
pelayanan kesehatan, pendanaan, badan penyelenggara dan hubungan antar lembaga. Selain
itu, ruang lingkupnya juga meliputi monitoring dan evaluasi, pengawasan, dan penanganan
keluhan.
A. Sasaran Pedoman Pelaksanaan Program JKN
Sasaran Pedoman Pelaksanaan Program Jaminan Kesehatan Nasional (JKN) ini adalah
seluruh komponen mulai dari pemerintah (pusat dan daerah), BPJS, fasilitas kesehatan,
peserta, dan pemangku kepentingan lainnya. Sasaran tersebut digunakan sebagai acuan
dalam pelaksanaan program Jaminan Kesehatan Nasional (JKN).
B. Unsur-Unsur JKN.
Unsur-unsur penyelenggaraan dalam JKN meliputi:
1. Regulator
Regulator merupakan unsur yang bertugas dan berwenang untuk menentukan
kebijakan, melakukan monitoring, dan evaluasi penyelenggaraan program JKN. Unsur
ini meliputi berbagai kementerian/lembaga terkait antara lain Kementerian
Koordinator Kesejahteraan Rakyat, Kementerian Kesehatan, Kementerian Keuangan,
Kementerian Sosial, Kementerian Tenaga Kerja dan Transmigrasi, Kementerian
Dalam Negeri, dan Dewan Jaminan Sosial Nasional (DJSN).
2. Peserta Program Jaminan Kesehatan Nasional (JKN)
Peserta Program Jaminan Kesehatan Nasional (JKN) adalah seluruh penduduk
Indonesia, termasuk orang asing yang bekerja paling singkat 6 (enam) bulan di
Indonesia, yang telah membayar iuran.
3. Pemberi Pelayanan Kesehatan
88 Manajemen Informasi Kesehatan V
Pemberi Pelayanan Kesehatan adalah seluruh fasilitas layanan kesehatan primer
(Fasilitas Kesehatan Tingkat Pertama - FKTP) dan rujukan (Fasilitas Kesehatan Rujukan
Tingkat Lanjut - FKRTL)
4. Badan Penyelenggara
Badan Penyelenggara adalah badan hukum publik yang menyelenggarakan program
jaminan kesehatan sebagaimana yang ditetapkan oleh Undang-Undang Nomor 24
Tahun 2011 tentang Badan Penyelenggara Jaminan Sosial (BPJS).
C. PRINSIP-PRINSIP JKN
Penyelenggaraan Program Jaminan Kesehatan Nasional (JKN) mengacu pada prinsip-
prinsip sebagaimana diamanatkan dalam Undang-Undang Nomor 40 Tahun 2004 tentang
Sistem Jaminan Sosial Nasional (SJSN) yaitu:
1. Kegotongroyongan
Dalam Sistem Jaminan Sosial Nasional (SJSN), prinsip gotong royong diartikan sebagai
kegiatan tolong menolong antarpeserta. Peserta yang mampu membantu peserta
yang kurang mampu, peserta yang sehat membantu yang sakit atau yang berisiko
tinggi, dan peserta yang sehat membantu yang sakit. Hal ini dapat terwujud karena
kepesertaan SJSN bersifat wajib untuk seluruh penduduk, tanpa pandang bulu.
Dengan demikian, melalui prinsip gotong royong, jaminan sosial diharapkan dapat
menumbuhkan jiwa keadilan sosial bagi seluruh rakyat Indonesia.
2. Nirlaba
Dana yang dikelola oleh Badan Penyelenggara Jaminan Sosial Kesehatan (BPJS
Kesehatan) adalah dana amanah yang dikumpulkan dari masyarakat bukan ditujukan
untuk mencari laba (for profit oriented). Sebaliknya, tujuan utamanya adalah untuk
memenuhi sebesar-besarnya kepentingan peserta.
3. Keterbukaan, Kehati-hatian, Akuntabilitas, Efisiensi, dan Efektivitas
Prinsip-prinsip manajemen ini mendasari seluruh kegiatan pengelolaan dana yang
berasal dari iuran peserta dan hasil pengembangannya. Keterbukaan menunjukkan
adanya keterbukaan informasi, baik dalam proses pengambilan keputusan maupun
dalam mengungkapkan informasi yang sesuai dengan kebutuhan dalam upaya
penyelenggaraan dan pengelolaan danaprogram. Kehati-hatian menunjukkan
kegiatan pengelolaan dana yang disesuaikan dengan peraturan perundangan yang
berlaku. Akuntabilitas merupakan prinsip kejelasan dari struktur sistem dan
pertanggungjawaban pengelolaan dana. Efisiensi dan efektivitas merujuk pada
pengelolaan dana yang tepat, cermat, dan berdaya guna.
Manajemen Informasi Kesehatan V 89
4. Portabilitas
Prinsip portabilitas jaminan sosial dimaksudkan untuk memberikan jaminan yang
berkelanjutan kepada peserta sekalipun mereka berpindah pekerjaan atau tempat
tinggal tetapi tetap dalam wilayah Negara Kesatuan Republik Indonesia.
5. Kepesertaan Bersifat Wajib
Prinsip ini mewajibkan seluruh rakyat menjadi peserta sehingga setiap orang dapat
terlindungi. Meskipun kepesertaan bersifat wajib bagi seluruh rakyat, penerapannya
tetap disesuaikan dengan kemampuan ekonomi rakyat dan pemerintah serta
kelayakan penyelenggaraan program.
6. Dana Amanah
Dana yang terkumpul dari iuran peserta merupakan dana titipan kepada badan
penyelenggara untuk dikelola sebaik-baiknya dalam rangka mengoptimalkan dana
tersebut untuk kesejahteraan peserta.
7. Hasil Pengelolaan Dana Jaminan Sosial
Hasil pengelolaan dana jaminan sosial dipergunakan seluruhnya untuk
pengembangan program dan untuk sebesar-besar kepentingan peserta
D. MANFAAT JKN
Manfaat JKN terdiri dari 2 (dua) hal, yaitu manfaat medis dan manfaat non-medis.
Manfaat medis berupa pelayanan kesehatan. Pelayanan yang diberikan bersifat paripurna
(preventif, promotif, kuratif, dan rehabilitatif) dan tidak dipengaruhi oleh besarnya iuran yang
telah dibayarkan oleh peserta. Manfaat non-medis meliputi akomodasi dan ambulans.
Manfaat akomodasi ditujukan bagi peserta yang dirawat inap. Layanan rawat inap sesuai
dengan hak kelas perawatan peserta. Manfaat ambulans hanya diberikan untuk pasien
rujukan dari fasilitas Kesehatan dengan kondisi tertentu sesuai rekomendasi dokter dan telah
ditetapkan oleh BPJS Kesehatan.
Peraturan Menteri Kesehatan RI Nomor 28 Tahun 2014 tentang Pedoman Pelaksanaan
Program Jaminan Kesehatan Nasional telah mengatur jenis manfaat yang dapat diperoleh oleh
peserta JKN. Manfaat yang dijamin dalam JKN terdiri dari:
1. Pelayanan kesehatan di FKTP yang merupakan pelayanan kesehatan non-spesialistik,
meliputi:
a. administrasi pelayanan;
b. pelayanan promotif dan preventif;
c. pemeriksanaan, pengobatan, dan konsultasi medis;
d. tindakan medis non-spesialistik, baik operatif maupun non-operatif;
e. pelayanan obat dan bahan medis habis pakai;
f. transfusi darah sesuai dengan kebutuhan medis
90 Manajemen Informasi Kesehatan V
g. pemeriksaan penunjang diagnostik laboratorium tingkat pratama; dan
h. rawat inap tingkat pertama sesuai dengan indikasi medis.
Pelayanan kesehatan tingkat pertama sebagaimana dimaksud di atas untuk pelayanan
medis mencakup:
a. kasus medis yang dapat diselesaikan secara tuntas di pelayanan kesehatan tingkat
pertama;
b. kasus medis yang membutuhkan penanganan awal sebelum dilakukan rujukan;
c. kasus medis rujuk balik;
d. pemeriksaan, pengobatan, dan tindakan pelayanan kesehatan gigi tingkat pertama;
e. pemeriksaan ibu hamil, nifas, ibu menyusui, bayi, dan anak balita oleh bidan atau
dokter; dan
f. rehabilitasi medik dasar.
2. Pelayanan Kesehatan di FKRTL/Rujukan Tingkat Lanjutan yang mencakup:
a. administrasi pelayanan;
b. pemeriksaan, pengobatan dan konsultasi spesialistik oleh dokter spesialis dan
subspesialis;
c. tindakan medis spesialistik, baik bedah maupun nonbedah sesuai dengan indikasi
medis;
d. pelayanan obat dan bahan medis habis pakai;
e. pelayanan penunjang diagnostik lanjutan sesuai dengan indikasi medis;
f. rehabilitasi medis;
g. pelayanan darah;
h. pelayanan kedokteran forensik klinik;
i. pelayanan jenazah (pemulasaran jenazah) pada pasien yang meninggal di fasilitas
kesehatan (tidak termasuk peti jenazah);
j. perawatan inap non-intensif;
k. perawatan inap di ruang intensif; dan
l. akupunktur medis.
3. Manfaat pelayanan promotif dan preventif yang mencakup:
a. penyuluhan kesehatan perorangan, meliputi paling sedikit penyuluhan mengenai
pengelolaan faktor risiko penyakit dan perilaku hidup bersih dan sehat;
b. imunisasi dasar, yaitu:
1) Baccile-Calmett-Guerin (BCG),
2) Difteri-Pertusis-Tetanus dan Hepatitis-B (DPT-HB),
3) Polio, dan
4) Campak;
c. Keluarga Berencana, yaitu:
1) konseling,
2) kontrasepsi dasar,
3) vasektomi,
Manajemen Informasi Kesehatan V 91
4) tubektomi, dan
5) termasuk komplikasi KB bekerja sama dengan lembaga yang membidangi
keluarga berencana;
d. vaksin untuk imunisasi dasar dan alat kontrasepsi dasar disediakan oleh Pemerintah
dan/atau Pemerintah Daerah.
e. pelayanan skrining kesehatan tertentu diberikan secara selektif untuk mendeteksi
risiko penyakit dan mencegah dampak lanjutan, yaitu:
1) diabetes mellitus tipe II,
2) hipertensi,
3) kanker leher rahim,
4) kanker payudara, dan
5) penyakit lain yang ditetapkan Menteri;
f. Pelayanan penunjang untuk pelayanan skrining kesehatan tertentu yang merupakan
pelayanan yang termasuk dalam lingkup nonkapitasi, yang dilaksanakan sesuai
dengan ketentuan peraturan perundang-undangan. Pemeriksaan penunjang
pelayanan skrining kesehatan meliputi:
1) pemeriksaan gula darah,
2) pemeriksaan IVA untuk kasus kanker leher rahim, dan
3) pemeriksaan pap smear.
g. Khusus untuk kasus dengan pemeriksaan IVA positif dapat ditambah dengan
pelayanan Terapi Krio.
4. Manfaat Pelayanan Kebidanan dan Neonatal dalam JKN yang mencakup:
a. pemeriksaan antenatal care (ANC) berupa:
1) pemeriksaan fisik,
2) pengukuran tinggi badan dan berat badan,
3) pemeriksaan tekanan darah,
4) pengukuran lingkar lengan atas,
5) pemeriksaan tinggi fundus uteri,
6) pemeriksaan denyut jantung janin,
7) pemeriksaan posisi janin,
8) pemeriksaan Hb,
9) pemeriksaan golongan darah,
10) tes celup glukoprotein urin,
11) imunisasi,
12) pemberian suplemen besi dan asam folat,
13) konseling, dan
14) mengonsultasikan ke dokter pada trimester pertama atau sedini mungkin;
b. pemeriksaan ANC sesuai standar diberikan dalam bentuk paket minimal 4 (empat) kali
pemeriksaan;
c. pemeriksaan postnatal care (PNC)/neonatus sesuai standar diberikan dalam bentuk
paket minimal 3 (tiga) kali kunjungan ibu dan 3 (tiga) kali kunjungan bayi; dan
92 Manajemen Informasi Kesehatan V
d. pelayanan kebidanan dan neonatal yang dilakukan oleh bidan atau dokter, sesuai
kompetensi dan kewenangannya.
5. Pelayanan alat kesehatan yang jenis dan plafon harga ditetapkan oleh Menteri. Pelayanan
alat bantu kesehatan yang dijamin meliputi:
a. kaca mata, yang diberikan paling cepat 2 tahun sekali atas indikasi medis minimal
(sferis 0,5D dan silindris 0,25D);
b. slat bantu dengar, yang diberikan paling cepat 5 tahun sekali atas indikasi medis;
c. protesa alat gerak, meliputi kaki palsu dan tangan palsu yang diberikan paling cepat 5
tahun sekali atas indikasi medis;
d. protesa gigi, yang diberikan paling cepat 2 tahun sekali atas indikasi medis untuk gigi
yang sama;
e. korset tulang belakang, yang diberikan paling cepat 2 tahun sekali atas indikasi medis;
f. collar neck, yang diberikan paling cepat 2 tahun sekali atas indikasi medis; dan
g. kruk, yang diberikan paling cepat 5 tahun sekali atas indikasi medis.
6. Manfaat pelayanan obat
Pelayanan obat untuk peserta JKN pada fasilitas kesehatan mengacu pada daftar
obat yang tercantum dalam formularium nasional dan harga obat yang tercantum dalam
e-katalog obat. Pelayanan obat untuk peserta JKN di FKTP dilakukan oleh apoteker di
instalasi farmasi klinik pratama/ruang farmasi di Puskesmas/apotek sesuai ketentuan
perundang-undangan. Jika Puskesmas belum memiliki apoteker maka pelayanan obat
dapat dilakukan oleh tenaga teknis kefarmasian dengan pembinaan apoteker dari Dinas
Kesehatan Kabupaten/Kota. Pelayanan obat untuk peserta JKN di FKRTL dilakukan oleh
apoteker di instalasi farmasi rumah sakit/klinik utama/apotek sesuai ketentuan
perundang-undangan.
Kebutuhan obat adakalanya tidak sesuai dengan formularium nasional. Penggunaan
obat di luar formularium nasional di FKTP dapat digunakan apabila sesuai dengan indikasi
medis dan sesuai dengan standar pelayanan kedokteran yang biayanya sudah termasuk
dalam kapitasi dan tidak boleh dibebankan kepada peserta. Penggunaan obat di luar
formularium nasional di FKRTL hanya dimungkinkan setelah mendapat rekomendasi dari
Ketua Komite Farmasi dan Terapi dengan persetujuan Komite Medik atau Kepala/Direktur
Rumah Sakit yang biayanya sudah termasuk dalam tarif INA-CBGs dan tidak boleh
dibebankan kepada peserta.
Tidak semua manfaat yang berupa pelayanan kesehatan dijamin oleh program JKN.
Manfaat yang tidak dijamin dalam program JKN meliputi:
1. pelayanan kesehatan yang dilakukan tanpa melalui prosedur sebagaimana diatur dalam
peraturan yang berlaku;
2. pelayanan kesehatan yang dilakukan di Fasilitas Kesehatan yang tidak bekerja sama
dengan BPJS Kesehatan, kecuali dalam keadaan darurat;
Manajemen Informasi Kesehatan V 93
3. pelayanan kesehatan yang telah dijamin oleh program jaminan kecelakaan kerja terhadap
penyakit atau cedera akibat kecelakaan kerja atau hubungan kerja;
4. pelayanan kesehatan yang telah dijamin oleh program jaminan kecelakaan lalu lintas yang
bersifat wajib sampai nilai yang ditanggung oleh program jaminan kecelakaan lalu lintas;
5. pelayanan kesehatan yang dilakukan di luar negeri;
6. pelayanan kesehatan untuk tujuan estetik;
7. pelayanan untuk mengatasi infertilitas;
8. pelayanan meratakan gigi (ortodonsi);
9. gangguan kesehatan akibat sengaja menyakiti diri sendiri, atau akibat melakukan hobi
yang membahayakan diri sendiri;
10. pengobatan komplementer, alternatif dan tradisional, termasuk akupunktur nonmedis,
shinshe, chiropractic, yang belum dinyatakan efektif berdasarkan penilaian teknologi
kesehatan (health technology assessment);
11. pengobatan dan tindakan medis yang dikategorikan sebagai percobaan (eksperimen);
12. alat kontrasepsi, kosmetik, makanan bayi, dan susu;
13. perbekalan kesehatan rumah tangga;
14. pelayanan kesehatan akibat bencana pada masa tanggap darurat, kejadian luar
biasa/wabah;
15. biaya pelayanan kesehatan pada kejadian tak diharapkan yang dapat dicegah
(preventable adverse events). Preventable adverse events adalah cedera yang
berhubungan dengan kesalahan/kelalaian penatalaksanaan medis termasuk kesalahan
terapi dan diagnosis, ketidaklayakan alat dan lain-lain sebagaimana kecuali komplikasi
penyakit terkait; dan
16. biaya pelayanan lainnya yang tidak ada hubungan dengan manfaat jaminan kesehatan
yang diberikan.
E. PROSEDUR DAN KOMPENSASI PELAYANAN
Peserta yang memerlukan pelayanan kesehatan pertama-tama harus memperoleh
pelayanan kesehatan pada Fasilitas Kesehatan Tingkat Pertama (FKTP). Bila Peserta
memerlukan pelayanan kesehatan tingkat lanjutan, hal itu harus dilakukan melalui rujukan
oleh FKTP kecuali dalam keadaan kegawatdaruratan medis.
Bila di suatu daerah belum tersedia Fasilitas Kesehatan yang memenuhi syarat guna
memenuhi kebutuhan medis sejumlah peserta, BPJS Kesehatan wajib memberikan
kompensasi berupa: penggantian uang tunai, pengiriman tenaga kesehatan, atau penyediaan
fasilitas kesehatan tertentu. Penggantian uang tunai hanya digunakan untuk biaya pelayanan
kesehatan dan transportasi.
94 Manajemen Informasi Kesehatan V
F. KEPESERTAAN JKN
Peserta JKN adalah setiap orang, termasuk orang asing yang bekerja paling singkat 6
(enam) bulan di Indonesia yang telah membayar iuran atau yang iurannya dibayar pemerintah.
Peserta dalam program JKN terdiri atas 2 kelompok yaitu:
5. Peserta Penerima Bantuan Iuran (PBI) jaminan kesehatan, dan
6. Peserta bukan Penerima Bantuan Iuran (PBI) jaminan kesehatan.
Peserta PBI Jaminan Kesehatan adalah fakir miskin dan orang tidak mampu. Peserta
bukan PBI jaminan kesehatan adalah pekerja penerima upah dan anggota keluarganya serta
bukan pekerja dan anggota keluarganya. Peserta JKN akan diberikan nomor identitas tunggal
oleh Badan Penyelenggara Jaminan Sosial Kesehatan (BPJS Kesehatan). Peserta Askes sosial
dari PT. Askes (Persero), peserta jaminan pemeliharaan kesehatan (JPK) dari PT. (Persero)
Jamsostek, peserta program Jamkesmas, dan TNI/POLRI yang belum mendapatkan nomor
identitas tunggal peserta dari BPJS Kesehatan, tetap dapat mengakses pelayanan dengan
menggunakan identitas yang sudah ada. Anak pertama sampai dengan anak ketiga dari
peserta pekerja penerima upah sejak lahir secara otomatis dijamin oleh BPJS Kesehatan. Bayi
baru lahir untuk anak keempat dan seterusnya harus didaftarkan selambat-lambatnya 3 x 24
jam hari kerja sejak yang bersangkutan dirawat atau sebelum pasien pulang (bila pasien
dirawat kurang dari 3 hari). Jika sampai waktu yang telah ditentukan pasien tidak dapat
menunjukkan nomor identitas peserta JKN, pasien dinyatakan sebagai pasien umum.
Setiap Peserta JKN mempunyai hak sebagai berikut:
1. mendapatkan nomor identitas tunggal peserta;
2. memperoleh manfaat pelayanan kesehatan di fasilitas kesehatan yang bekerja sama
dengan BPJS Kesehatan. Setiap peserta mempunyai hak mendapat pelayanan kesehatan
yang dilaksanakan secara berjenjang dimulai dari pelayanan kesehatan tingkat pertama.
Pelayanan kesehatan tingkat kedua hanya dapat diberikan atas rujukan dari pelayanan
kesehatan tingkat pertama. Pelayanan kesehatan tingkat ketiga hanya dapat diberikan
atas rujukan dari pelayanan kesehatan tingkat kedua atau tingkat pertama, kecuali pada
keadaan gawat darurat, kekhususan permasalahan kesehatan pasien, pertimbangan
geografis, dan pertimbangan ketersediaan fasilitas. Fasilitas kesehatan yang dimaksud
meliputi:
a. pelayanan kesehatan Rawat Jalan Tingkat Pertama (RJTP) dan Rawat Inap Tingkat
Pertama (RITP),
b. pelayanan kesehatan Rawat Jalan Tingkat Lanjutan (RJTL) dan Rawat Inap Tingkat
Lanjutan (RITL),
c. pelayanan gawat darurat, dan
d. pelayanan kesehatan lain yang ditetapkan oleh menteri;
3. memilih fasilitas kesehatan tingkat pertama yang bekerja sama dengan BPJS Kesehatan
sesuai yang diinginkan. Perpindahan fasilitas kesehatan tingkat pertama selanjutnya
dapat dilakukan setelah 3 (tiga) bulan. Khusus bagi peserta: 1) Askes sosial dari PT. Askes
Manajemen Informasi Kesehatan V 95
(Persero), 2) Jaminan Pemeliharaan Kesehatan (JPK) dari PT. (Persero) Jamsostek, 3)
program Jamkesmas, dan 4) TNI/POLRI, penyelenggaraan JKNdan penentuan FKTP bagi
yang bersangkutan ditetapkan oleh BPJS Kesehatan pada 3 (tiga) bulan pertama;dan
4. mendapatkan informasi dan menyampaikan keluhan terkait dengan pelayanan kesehatan
dalam Jaminan Kesehatan Nasional (JKN).
Setiap Peserta Jaminan Kesehatan Nasional (JKN) berkewajiban untuk:
1. mendaftarkan diri dan membayar iuran, kecuali Penerima Bantuan Iuran (PBI) jaminan
kesehatan yang pendaftaran dan pembayaran iurannya dilakukan oleh Pemerintah;
2. mentaati prosedur dan ketentuan yang telah ditetapkan; dan
3. melaporkan perubahan data kepesertaan kepada BPJS Kesehatan dengan menunjukkan
identitas peserta pada saat pindah domisili, pindah kerja, menikah, perceraian, kematian,
kelahiran, dan lain-lain.
Tahapan kepesertaan JKN disesuaikan dengan peta jalan (roadmap) menuju jaminan
kesehatan semesta/Universal Health Coverage (UHC) di tahun 2019. Pada tahap awal,
kepesertaan program JKN yang dimulai 1 Januari 2014 terdiri dari peserta PBI Jaminan
Kesehatan (pengalihan dari program Jamkesmas), Anggota TNI dan PNS di lingkungan
Kementerian Pertahanan dan anggota keluarganya, Anggota POLRI dan PNS di lingkungan
POLRI, dan anggota keluarganya, peserta asuransi kesehatan sosial dari PT. Askes (Persero)
beserta anggota keluarganya, peserta jaminan pemeliharaan kesehatan (JPK) dari PT.
(Persero) Jamsostek dan anggota keluarganya, peserta Jaminan Kesehatan Daerah (Jamkesda)
yang telah berintegrasi dan peserta mandiri (pekerja bukan penerima upah dan pekerja
penerima upah). Tahap selanjutnya sampai dengan tahun 2019, seluruh penduduk menjadi
peserta Jaminan Kesehatan Nasional (JKN).
G. SUMBER PENDANAAN JKN
Sumber pendanaan dalam penyelenggaraan JKN berasal dari iuran peserta PBI dan
bukan PBI. Iuran peserta PBI dibayar oleh Pemerintah. Iuran peserta Bukan PBI dibayar oleh
pekerja dan pemberi kerja (peserta yang bersangkutan).
H. HAMBATAN/MASALAH PENYELENGGARAAN JKN
Mengutip media hukumonline.com, Dewan Jaminan Sosial Nasional (DJSN) telah
melakukan monitoring dan evaluasi terhadap penyelenggaraan program JKN/KIS yang
diselenggarakan BPJS Kesehatan pada semester I tahun 2016. Hasilnya, DJSN menemukan 8
masalah penyelenggaraan JKN dan Kartu Indonesia Sehat (KIS) yang perlu diperbaiki.
Kedelapan masalah itulah yang selama ini dianggap sebagai bagian dari penghambat program
JKN/KIS.
Pertama, aspek kepesertaan. Penggunaan Nomor Induk Kependudukan (NIK) sebagai
syarat pendaftaran peserta JKN/KIS yang diatur dalam Peraturan BPJS Kesehatan No. 1 Tahun
96 Manajemen Informasi Kesehatan V
2014 dan Surat Edaran (SE) BPJS Kesehatan No. 17 Tahun 2016 sebagai syarat mutlak
kepesertaan JKN. Kebijakan ini dapat menghambat perluasan kepesertaan. Untuk itu, DJSN
menyarankan agar mekanisme pendaftaran yang menyangkut aspek kepesertaan diubah
sesuai dengan Perpres No. 28 Tahun 2016 yang menyebutkan bahwa NIK bukan syarat wajib
kepesertaan. Syarat kepesertaan adalah identitas. Jika NIK belum bisa disediakan oleh instansi
yang bertanggung jawab, BPJS Kesehatan mestinya dapat menyediakan identitas sementara
untuk peserta yang belum punya NIK.
Kedua, soal pelayanan yang menyangkut prinsip portabilitas. Prinsip portabilitas dalam
program JKN/KIS yang berjalan selama ini belum optimal. Namun, sejumlah fasilitas kesehatan
menyebut ada kebijakan BPJS Kesehatan yang membatasi pelayanan bagi peserta yang
berobat di luar FKTP tempat peserta terdaftar. Batasan tersebut berupa peserta hanya bisa
mendapat pelayanan di FKTP tersebut maksimal 3 kali. Ada juga FKTP yang menolak melayani
peserta dari FKTP wilayah lain dengan alasan mekanisme pembayaran untuk portabilitas
belum jelas. Jika tetap ingin dilayani, peserta harus menghubungi FKTP di daerah asalnya
terlebih dahulu. DJSN merekomendasikan agar pembatasan pelayanan sebanyak 3 kali itu
hanya ditujukan kepada peserta yang terdaftar di fasilitas kesehatan yang masih dalam satu
kabupaten/kota, menyediakan petugas call center di daerah untuk pelayanan portabilitas, dan
mengembangkan pola pembayaran khusus kepada FKTP yang memberi pelayanan kepada
peserta yang berasal dari FKTP daerah lain.
Ketiga, regionalisasi rujukan. Pelayanan dalam program JKN/KIS dilaksanakan secara
berjenjang mulai dari FKTP sampai FKRTL. Beberapa provinsi di Indonesia seperti Sumatera
Selatan dan DKI Jakarta mengatur rujukan itu berdasarkan wilayah administratif
pemerintahan daerah. DJSN menilai regionalisasi rujukan tidak tepat karena dapat
menyebabkan peserta terhambat untuk mengakses pelayanan kesehatan. Peserta harus
menempuh jarak yang jauh dengan biaya yang relatif besar untuk mencapai sebuah fasilitas
kesehatan. Masalah rujukan juga dialami peserta karena FKTP hanya boleh merujuk ke RS tipe
C terlebih dulu. Akan tetapi, tidak semua RS tipe C mempunyai fasilitas dan sumber daya yang
memadai sehingga bisa melayani peserta sesuai kondisi rujukan. Hal ini akan menimbulkan
kesan pelayanan terhadap peserta menjadi diperlambat atau dipersulit. Bahkan, hal ini dapat
menyebabkan kondisi penyakit yang diderita peserta menjadi lebih parah. Untuk mengatasi
masalah rujukan tersebut, DJSN mengusulkan agar regionalisasi rujukan diatur ulang dengan
didasarkan pada “konsep jangkauan” dan “kemampuan” fasilitas kesehatan terkait.
Keempat, kriteria kegawatdaruratan (emergency). Selama dua tahun program JKN/KIS
berjalan, kriteria kegawatdaruratan telah menjadi kendala pelaksanaan pelayanan kesehatan.
Hal ini karena belum adanya regulasi yang mengelompokkan kondisi-kondisi yang tergolong
gawat darurat atau bukan secara detail. DJSN memberikan rekomendasi kepada BPJS
Kesehatan dan perhimpunan profesi tenaga kesehatan untuk menetapkan kriteria darurat
Manajemen Informasi Kesehatan V 97
yang terperinci. Selanjutnya, BPJS Kesehatan dituntut agar mampu mengumpulkan informasi
tentang kemampuan dan ketersediaan tempat tidur di fasilitas kesehatan yang bekerjasama
sehingga pasien yang memang dalam kondisi gawat darurat dapat segera dipindahkan ke
fasilitas kesehatan yang bekerjasama dengan BPJS Kesehatan.
Kelima, pembagian kelas perawatan. Pembagian kelas perawatan pada pelayanan
rawat inap yang ada saat ini dinilai DJSN tidak sesuai dengan amanat UU SJSN dan UU BPJS.
Regulasi itu jelas menyebut kelas perawatan bagi peserta yang membutuhkan rawat inap
menggunakan kelas standar tanpa ada pembagian kelas. Pembagian kelas I, II, dan III yang
berlangsung saat ini berdampak pada diskriminasi pelayanan karena iuran yang dibayarkan
oleh masing-masing peserta berbeda, tergantung kelas perawatannya. Diskriminasi ini
bertentangan dengan prinsip kemanusiaan sebagaimana amanat UU SJSN dan UU BPJS. Untuk
itu, DJSN merekomendasikan agar pembagian kelas perawatan dapat ditinjau ulang.
Keenam, pengadaan obat-obatan. DJSN berpendapat bahwa daftar obat yang terdapat
di dalam e-catalog tidak dapat memenuhi kebutuhan. E-catalog bukan satu-satunya cara
untuk pengadaan obat dalam program JKN/KIS. Obat yang tidak ada di dalam e-catalog
seharusnya dapat mengacu pada harga pasar. Akan tetapi, Permenkes No. 59 Tahun 2014
tentang Standar Tarif Pelayanan Kesehatan Dalam Penyelenggaraan Program Jaminan
Kesehatan menyebutkan pengajuan klaim atas obat program rujuk balik, obat penyakit kronis,
dan kemoterapi serta biaya pelayanan kefarmasian hanya mengacu pada harga dasar obat
sesuai e-catalog. Untuk itu, DJSN merekomendasikan agar Permenkes itu ditinjau ulang
sehingga dapat disesuaikan.
Ketujuh, klasifikasi tarif INA-CBGs. Pasal 24 ayat (1) Undang-Undang No. 40 Tahun 2004
tentang SJSN telah mengamanatkan besarnya pembayaran kepada fasilitas kesehatan untuk
setiap wilayah ditetapkan berdasarkan kesepakatan antara BPJS dan asosiasi fasilitas
kesehatan di wilayah tersebut. Ketentuan tersebut tidak terpenuhi karena tarif INA-CBGs
sudah ditetapkan berdasarkan regional sehingga menutup ruang kesepakatan antara BPJS
Kesehatan dan asosiasi faskes untuk menentukan tarif. DJSN menilai pembagian tarif INA-
CBGs berdasarkan tipe RS berdampak pada mutu pelayanan di daerah terpencil sehingga
prinsip ekuitas tidak terwujud sebagaimana amanat UU SJSN. Padahal, RS tipe paling rendah
sampai tinggi memberikan standar pelayanan yang sama. Untuk mengatasi hal tersebut, DJSN
merekomendasikan Kementerian Kesehatan membuat kisaran tarif sebagai ruang untuk
kesepakatan antara BPJS Kesehatan dan asosiasi fasilitas kesehatan. Selanjutnya, Kementerian
Kesehatan juga harus membuat tarif yang acuannya bukan tipe kelas RS tapi kemampuan RS.
Kedelapan, pembagian jasa medis di RS pemerintah. Selama ini, pengaturan pembagian
jasa medis di RS pemerintah berstatus badan layanan umum (BLU) hanya mencantumkan
presentase maksimal. Hal ini dikhawatirkan akan disalahgunakan oleh pihak manajemen RS
yang berujung pada kerugian tenaga medis. Sementara itu, RS atau fasilitas kesehatan
98 Manajemen Informasi Kesehatan V
pemerintah daerah yang belum berstatus BLUD dapat mengalami penundaan dan
ketidakpastian pembagian remunerasinya. Hal ini akan berdampak pada penurunan motivasi
tenaga pelaksana sehingga berpengaruh terhadap mutu pelayanan peserta JKN/KIS. Untuk
mengatasi masalah tersebut, DJSN memberikan rekomendasi agar pemerintah segera
membuat dan menyosialisasikan aturan terkait pengaturan jasa medis di fasilitas kesehatan.
Latihan
Untuk dapat memperdalam pemahaman Anda mengenai materi di atas, kerjakanlah Latihan
berikut!
1) Apa yang dimaksud dengan jaminan kesehatan?
2) Apa yang dimaksud dengan JKN?
3) Sebutkan unsur-unsur JKN!
4) Sebutkan prinsip-prinsip JKN!
5) Apa saja manfaat dari penerapan JKN?
Ringkasan
1. Program Jaminan Kesehatan Nasional (JKN) merupakan upaya dan komitmen
pemerintah dalam mewujudkan amanat Pancasila dan UUD 1945 yang didukung dengan
terbitnya Undang-Undang Nomor 40 Tahun 2004 tentang Sistem Jaminan Sosial
Nasional (SJSN), Undang-Undang Nomor 24 Tahun 2011 tentang Badan Penyelenggara
Jaminan Sosial (BPJS), Peraturan Presiden RI No. 12 Tahun 2013 tentang Jaminan
Kesehatan, dan Peraturan Menteri Kesehatan RI Nomor 28 Tahun 2014 tentang
Pedoman Pelaksanaan Program Jaminan Kesehatan Nasional.
2. Ruang lingkup pengaturan dalam Pedoman Pelaksanaan Program JKN meliputi
penyelenggaraan, peserta dan kepesertaan, pelayanan kesehatan, pendanaan, badan
penyelenggara dan hubungan antar lembaga. Selain itu, ruang lingkupnya juga meliputi
monitoring dan evaluasi, pengawasan, dan penanganan keluhan.
3. Jenis manfaat yang dapat diperoleh oleh peserta JKNdiatur dalam Peraturan Menteri
Kesehatan RI Nomor 28 Tahun 2014 tentang Pedoman Pelaksanaan Program Jaminan
Kesehatan Nasional yang meliputi manfaat pelayanan kesehatan di FKTP dan FKRTL,
manfaat pelayanan promotif dan preventif, manfaat pelayanan kebidanan dan neonatal,
manfaat pelayanan alat kesehatan, dan manfaat pelayanan obat. Namun, ada pula
manfaat pelayanan yang tidak ditanggung karena pelayanan dilakukan tanpa melalui
prosedur sesuai dengan peraturan yang berlaku.
Manajemen Informasi Kesehatan V 99
4. Dewan Jaminan Sosial Nasional (DJSN) telah melakukan monitoring dan evaluasi
terhadap penyelenggaraan program JKN/KIS yang diselenggarakan BPJS Kesehatan yang
hasilnya menyatakan bahwa ada hambatan/masalah dalam penyelenggaraan program
JKN. Selanjutnya, komitmen dan kerja sama dari semua pihak dibutuhkan untuk
mengatasi hambatan/masalah yang ada sehingga program JKN dapat dilaksanakan
dengan baik.
Tes 1
Pilihlah salah satu jawaban yang paling benar!
1) Konsep jaminan kesehatan dapat diartikan sebagai ….
A. jaminan hari tua
B. perlindungan kemiskinan
C. perlindungan kebangkrutan
D. manfaat pemeliharaan kesehatan
2) Di Indonesia, jaminan kesehatansecara spesifik telah diatur dalam ….
A. Undang – Undang Nomor 40 Tahun 2004
B. Undang – Undang Nomor 24 Tahun 2011
C. Peraturan Presiden Nomor 12 Tahun 2013
D. Permenkes RI Nomor 36 Tahun 2015
3) Jaminan Kesehatan Nasional (JKN) diterapkan berdasarkan pola pembiayaan pra-upaya
yang artinya adalah ….
A. pembiayaan kesehatan dikeluarkan pada saat kondisi sakit
B. pembiayaan kesehatan dikeluarkan sesuai dengan keperluan
C. pembiayaan kesehatan dikeluarkan kapan pun saat dibutuhkan
D. pembiayaan kesehatan dikeluarkan sebelum atau tidak dalam kondisi sakit
4) Pola pembiayaan yang diterapkan pada JKN adalah ….
A. jumlah besar dan perangkuman risiko
B. jumlah kecil dan perangkuman risiko
C. jumlah besar dan penanggungan risiko
D. jumlah kecil dan penanggungan risiko
100 Manajemen Informasi Kesehatan V
5) Program JKN yang dikembangkan di Indonesia bersifat wajib yang artinya adalah ….
A. seluruh warga Indonesia harus menjadi peserta
B. seluruh buruh dan pekerja harus menjadi anggota
C. seluruh pegawai pemerintah harus menjadi anggota
D. seluruh penduduk yang tidak mampu harus menjadi anggota
6) Maksud dari diselenggarakannya program JKN sebagai berikut, kecuali ….
A. memperkuat layanan kesehatan primer dan sistem rujukannya
B. mewujudkan kendali mutu dan kendali biaya dalam pelayanan kesehatan
C. menggunakan sumber daya yang seluas-luasnya untuk pelayanan kesehatan
D. mengutamakan upaya promotif-preventif dalam pelayanan kesehatan untuk
menekan kejadian penyakit
7) Pelaksanaan program JKN yang diselenggarakan oleh pemerintah mempunyai tujuan
utama untuk ….
A. mencukupi kebutuhan masyarakat akan bahan makanan pokok
B. menyediakan jaminan keuangan pada saat kondisi darurat
C. memenuhi kebutuhan dasar kesehatan masyarakat
D. melindungi masyarakat dari ancaman kemiskinan
8) Yang bukan merupakan ruang lingkup pengaturan dalam pedoman pelaksanaan
program JKN adalah ….
A. penyelenggaraan
B. penghitungan laba-rugi
C. monitoring dan evaluasi
D. peserta dan kepesertaan
9) Yang bukan merupakan sasaran Pedoman Pelaksanaan Program JKN adalah ….
A. fasilitas kesehatan
B. pemerintah
C. negara
D. BPJS
10) Unsur JKN yang bertugas dan berwenang untuk menentukan kebijakan, melakukan
monitoring, dan evaluasi penyelenggaraan program JKNadalah ….
A. Pemberi Pelayanan Kesehatan
B. Badan Penyelenggara
C. Peserta JKN
Manajemen Informasi Kesehatan V 101
D. Regulator
11) Unsur JKN yang bertugas menyelenggarakan program jaminan kesehatan sebagaimana
yang ditetapkan dalam peraturan perundang-undangan yang berlaku adalah ….
A. Pemberi Pelayanan Kesehatan
B. Badan Penyelenggara
C. Peserta JKN
D. Regulator
12) Yang bukan merupakan bagian dari regulator adalah ….
A. Presiden
B. Kementerian Keuangan
C. Kementerian Kesehatan
D. Dewan Jaminan Sosial Nasional
13) Badan Penyelenggara program jaminan kesehatan sebagaimana yang ditetapkan oleh
Undang-Undang Nomor 24 Tahun 2011 adalah ….
A. rumah sakit
B. puskesmas
C. asuransi
D. BPJS
14) Kegiatan tolong menolong antarpeserta sepertipeserta yang mampu membantu peserta
yang kurang mampu, peserta yang sehat membantu yang sakit atau yang berisiko tinggi,
dan peserta yang sehat membantu yang sakit merupakan pengertian dariprinsip JKN ….
A. Portabilitas
B. Keterbukaan
C. Akuntabilitas
D. Kegotongroyongan
15) Jaminan sosial diberikan secara berkelanjutan kepada peserta sekalipun mereka
berpindah pekerjaan atau tempat tinggal tetapi tetap dalam wilayah Negara Kesatuan
Republik Indonesia merupakan penjelasan prinsip ….
A. Portabilitas
B. Keterbukaan
C. Akuntabilitas
D. Kegotongroyongan
102 Manajemen Informasi Kesehatan V
16) Salah satu prinsip penyelenggaraan program JKN adalah akuntabilitas yang mempunyai
maksud ….
A. kejelasan dari struktur sistem dan pertanggungjawaban pengelolaan dana
B. kegiatan pengelolaan dana yang disesuaikan dengan peraturan perundangan yang
berlaku
C. jaminan yang berkelanjutan kepada peserta sekalipun mereka berpindah
pekerjaan atau tempat tinggal tetapi tetap dalam wilayah Negara Kesatuan
Republik Indonesia
D. Dana yang terkumpul dari iuran peserta merupakan dana titipan kepada badan
penyelenggara untuk dikelola sebaik-baiknya dalam rangka mengoptimalkan dana
tersebut untuk kesejahteraan peserta
17) Salah satu prinsip penyelenggaraan program JKN adalah nirlaba yang artinya adalah ….
A. kegiatan tolong menolong antarpeserta dimana peserta yang mampu membantu
peserta yang kurang mampu, peserta yang sehat membantu yang sakit atau yang
berisiko tinggi, dan peserta yang sehat membantu yang sakit
B. jaminan yang berkelanjutan kepada peserta sekalipun mereka berpindah
pekerjaan atau tempat tinggal tetapi tetap dalam wilayah Negara Kesatuan
Republik Indonesia
C. kegiatan pengelolaan dana yang disesuaikan dengan peraturan perundangan yang
berlaku
D. dana amanah yang dikumpulkan dari masyarakat bukan ditujukan untuk mencari
keuntungan
18) Manfaat program JKN yang merupakan manfaat nonmedis adalah ….
A. pelayanan akomodasi dan ambulans
B. pelayanan kuratif dan rehabilitatif
C. pelayanan preventif dan promotif
D. pelayanan kesehatan dasar
19) Manfaat pelayanan yang diberikan kepada peserta program JKN bersifat paripurna yang
artinya adalah ….
A. peserta berhak mendapatkan pelayanan preventif dan promotif
B. peserta berhak mendapatkan pelayanan preventif, promotif, dan kuratif
C. peserta berhak mendapatkan pelayanan preventif, kuratif, dan rehabilitatif
D. peserta berhak mendapatkan pelayanan preventif, promotif, kuratif, dan
rehabilitatif
Manajemen Informasi Kesehatan V 103
20) Manfaat akomodasi biasanya ditujukan bagi peserta JKN yang mendapatkan
pelayanan …
A. homecare
B. rawat inap
C. rawat jalan
D. gawat darurat
21) Berikut ini yang bukan merupakan pelayanan kesehatan di FKTP yang dapat diterima
oleh peserta program JKN adalah …
A. akupunktur medis
B. pelayanan promotif
C. pelayanan preventif
D. pemeriksaan penunjang diagnostik laboratorium tingkat pratama
22) Pelayanan yang bukan merupakan cakupan manfaat pelayanan promotif dan preventif
adalah …
A. penyuluhan kesehatan perorangan
B. keluarga berencana
C. rehabilitasi medis
D. imunisasi dasar
23) Pelayanan imunisasi dasar yang merupakan cakupan manfaat pelayanan promotif dan
preventif bagi peserta program JKN adalah …
A. imunisasi BCG
B. imunisasi TAB
C. imunisasi rabies
D. imunisasi penyakit pes
24) Pelayanan penunjang untuk pelayanan skrining kesehatan tertentu yang merupakan
pelayanan yang termasuk dalam lingkup nonkapitasi bagi peserta program JKN adalah…
A. pemeriksaan fisik
B. pemeriksaan pap smear
C. pemeriksaan golongan darah
D. pemeriksaan kanker payudara
104 Manajemen Informasi Kesehatan V
25) Pelayanan alat bantu kesehatan yang dijamin program JKN yang pemberiannya paling
cepat 5 tahun atas indikasi medis adalah …
A. kaca mata
B. protesa gigi
C. alat bantu dengar
D. korset tulang belakang
Manajemen Informasi Kesehatan V 105
Topik2
Badan Penyelenggara Jaminan Sosial (BPJS)
A. PENGERTIAN DAN PERKEMBANGAN BADAN PENYELENGGARA JAMINAN SOSIAL
Menurut Undang-Undang No. 24 Tahun 2011, Badan Penyelenggara Jaminan Sosial yang
selanjutnya disingkat BPJS adalah badan hukum yang dibentuk untuk menyelenggarakan
program jaminan sosial. BPJS terdiri dari BPJS Kesehatan dan BPJS Ketenagakerjaan. BPJS
Kesehatan adalah badan hukum yang dibentuk untuk menyelenggarakan program jaminan
kesehatan. Jaminan Kesehatan adalah jaminan berupa perlindungan kesehatan agar peserta
memperoleh manfaat pemeliharaan kesehatan dan perlindungan dalam memenuhi
kebutuhan dasar kesehatan yang diberikan kepada setiap orang yang telah membayar iuran
atau iurannya dibayar oleh pemerintah. BPJS Ketenagakerjaan adalah badan hukum yang
dibentuk untuk menyelenggarakan program jaminan kecelakaan kerja, hari tua, pensiun, dan
kematian. Kedua badan tersebut pada dasarnya mengemban misi negara untuk memenuhi
hak setiap orang atas jaminan sosial dengan menyelenggarakan program jaminan yang
bertujuan untuk memberi kepastian perlindungan dan kesejahteraan sosial bagi seluruh
rakyat Indonesia.
Transformasi badan penyelenggara diatur lebih rinci dalam Undang-Undang No. 24
tahun 2011 tentang Badan Penyelenggara Jaminan Sosial (UU BPJS). Undang-undang tersebut
mengemukakan bahwa UU BPJS merupakan pelaksanaan Pasal 5 ayat (1) dan Pasal 52 UU SJSN
pasca Putusan Mahkamah Konstitusi. Kedua Pasal ini mengamanatkan pembentukan BPJS dan
transformasi kelembagaan PT ASKES (Persero), PT ASABRI (Persero), PT JAMSOSTEK (Persero),
dan PT TASPEN (Persero) menjadi BPJS. Transformasi kelembagaan meliputi perubahan sifat,
organ, dan prinsip pengelolaan yang diikuti dengan adanya pengalihan peserta, program, aset
dan liabilitas, serta hak dan kewajiban.
UU BPJS menyatakan bahwa PT ASKES (Persero) dinyatakan bubar tanpa likuidasi pada
saat mulai beroperasinya BPJS Kesehatan pada tanggal 1 Januari 2014. Tranformasi PT ASKES
(Persero) menjadi badan hukum publik BPJS Kesehatan diantarkan oleh Dewan Komisaris dan
Direksi PT ASKES (Persero) sampai dengan mulai beroperasinya BPJS Kesehatan.
Masa persiapan transformasi PT Askes (Persero) menjadi BPJS Kesehatan adalah selama
dua tahun terhitung mulai 25 November 2011 sampai dengan 31 Desember 2013. Dalam
masa ini, Dewan Komisaris dan Direksi PT Askes (Persero) diberi tugas untuk menyiapkan
operasional BPJS Kesehatan, serta menyiapkan pengalihan aset dan liabilitas, pegawai serta
hak dan kewajiban PT Askes (Persero) ke BPJS Kesehatan.
Penyiapan operasional BPJS Kesehatan mencakup:
1. penyusunan sistem dan prosedur operasional BPJS Kesehatan;
106 Manajemen Informasi Kesehatan V
2. sosialisasi kepada seluruh pemangku kepentingan;
3. penentuan program jaminan kesehatan yang sesuai dengan UU SJSN;
4. koordinasi dengan Kementerian Kesehatan untuk mengalihkan penyelenggaraan
program Jaminan Kesehatan Masyarakat (Jamkesmas);
5. kordinasi dengan KemHan,TNI dan POLRI untuk mengalihkan penyelenggaraan program
pelayanan kesehatan bagi anggota TNI/POLRI dan PNS di lingkungan KemHan,TNI/POLRI;
dan
6. koordinasi dengan PT Jamsostek (Persero) untuk mengalihkan penyelenggaraan program
jaminan pemeliharaan kesehatan Jamsostek.
Penyiapan pengalihan aset, liabilitas, pegawai,dan hak dan kewajiban PT Askes (Persero)
ke BPJS Kesehatan mencakup penunjukan kantor akuntan publik untuk melakukan audit atas
laporan keuangan penutupan PT Askes (Persero), laporan posisi keuangan pembukaan BPJS
Kesehatan, dan laporan posisi keuangan pembukaan dana jaminan kesehatan.
Mulai 1 Januari 2014, program-program jaminan kesehatan sosial yang telah
diselenggarakan oleh pemerintah dialihkan kepada BPJS Kesehatan. Kementerian Kesehatan
tidak lagi menyelenggarakan program Jamkesmas. Kementerian Pertahanan, TNI, dan POLRI
tidak lagi menyelenggarakan program pelayanan kesehatan bagi pesertanya, kecuali untuk
pelayanan kesehatan tertentu berkaitan dengan kegiatan operasionalnya yang ditentukan
dengan Peraturan Pemerintah. PT Jamsostek (Persero) tidak lagi menyelenggarakan program
jaminan kesehatan pekerja.
Mencermati ruang lingkup pengaturan transformasi badan penyelenggara jaminan sosial
yang diatur dalam UU SJSN dan UU BPJS, keberhasilan transformasi bergantung pada
ketersediaan peraturan pelaksanaan yang harmonis, konsisten, dan dilaksanakan secara
efektif. Peraturan perundangan jaminan sosial yang efektif akan berdampak pada
kepercayaan dan dukungan publik akan transformasi badan penyelenggara.
Mengingat pentingnya peranan BPJS dalam menyelenggarakan program jaminan sosial
dengan cakupan seluruh penduduk Indonesia, peraturan perundang-undangan harus
memberikan batasan fungsi, tugas, dan wewenang yang jelas kepada BPJS. Dengan demikian,
batas-batas tanggung jawabnya dapat diketahui secara pasti dan sekaligus dapat dijadikan
sarana untuk mengukur kinerja kedua BPJS itu secara transparan.
B. VISI DAN MISI BPJS
Visi BPJS Kesehatan adalah “Cakupan Semesta 2019.” Artinya, paling lambat 1 Januari
2019, seluruh penduduk Indonesia sudah memiliki jaminan kesehatan nasional untuk
memperoleh manfaat pemeliharaan kesehatan dan perlindungan dalam memenuhi
kebutuhan dasar kesehatannya yang diselenggarakan oleh BPJS Kesehatan yang handal,
unggul, dan terpercaya.
Manajemen Informasi Kesehatan V 107
Untuk mencapai visi tersebut, BPJS Kesehatan mempunyai beberapa misi sebagai
berikut:
1. membangun kemitraan strategis dengan berbagai lembaga dan mendorong partisipasi
masyarakat dalam perluasan kepesertaan Jaminan Kesehatan Nasional (JKN).
2. menjalankan dan memantapkan sistem jaminan pelayanan kesehatan yang efektif,
efisien, dan bermutu kepada peserta melalui kemitraan yang optimal dengan fasilitas
kesehatan.
3. mengoptimalkan pengelolaan dana program jaminan sosial dan dana BPJS Kesehatan
secara efektif, efisien, transparan, dan akuntabel untuk mendukung kesinambungan
program.
4. membangun BPJS Kesehatan yang efektif berlandaskan prinsip-prinsip tata kelola
organisasi yang baik dan meningkatkan kompetensi pegawai untuk mencapai kinerja
unggul.
5. mengimplementasikan dan mengembangkan sistem perencanaan dan evaluasi, kajian,
manajemen mutu, dan manajemen risiko atas seluruh operasionalisasi BPJS Kesehatan.
6. mengembangkan dan memantapkan teknologi informasi dan komunikasi untuk
mendukung operasionalisasi BPJS Kesehatan.
C. TUJUAN DAN MANFAAT BPJS
Tujuan serta manfaat dari jaminan kesehatan bagi masyarakat adalah sebagai berikut:
1. memberi kemudahan akses pelayanan kesehatan kepada peserta di seluruh jaringan
fasilitas jaminan kesehatan masyarakat;
2. mendorong peningkatan pelayanan kesehatan yang terstandar dan tidak berlebihan bagi
peserta sehingga nantinya terkendali mutu dan biaya pelayanan kesehatan; dan
3. terselenggaranya pengelolaan keuangan yang transparan dan akuntabel.
D. FUNGSI, TUGAS, DAN WEWENANG BPJS
Di dalam Undang-Undang No. 24 Tahun 2011, fungsi BPJS yaitu menyelenggarakan
program jaminan kesehatan dan menyelenggarakan program jaminan kecelakaan kerja,
program jaminan kematian, program jaminan pensiun, dan jaminan hari tua. Program jaminan
kesehatan diselenggarakan secara nasional berdasarkan prinsip asuransi sosial dan ekuitas
dengan tujuan agar peserta memperoleh jaminan manfaat pemeliharaan dan perlindungan
kesehatan. Program jaminan kecelakaan kerja diselenggarakan secara nasional berdasarkan
prinsip asuransi sosial agar peserta memperoleh jaminan manfaat pelayanan kesehatan dan
santunan tunai apabila seorang pekerja mengalami kecelakaan kerja atau penyakit akibat
pekerjaannya. Program jaminan kematian diselenggarakan secara nasional berdasarkan
prinsip asuransi sosial dengan tujuan untuk memberikan santunan kematian yang dibayarkan
kepada ahli waris peserta yang meninggal dunia. Program jaminan pensiun diselenggarakan
secara nasional berdasarkan prinsip asuransi sosial atau tabungan wajib untuk
108 Manajemen Informasi Kesehatan V
mempertahankan derajat hidup yang layak pada saat peserta kehilangan atau kekurangan
penghasilan karena memasuki usia pensiun atau mengalami kecacatan total. Adapun program
jaminan hari tua diselenggarakan secara nasional berdasarkan prinsip asuransi sosial atau
tabungan wajib dengan tujuan untuk menjamin agar peserta dapat menerima uang tunai
ketika telah memasuki masa tua/masa pensiun, mengalami cacat total yang menetap,
dan/atau meninggal dunia.
Dalam melaksanakan fungsi sebagaimana tersebut di atas, BPJS bertugas untuk:
1. melakukan dan/atau menerima pendaftaran peserta;
2. memungut dan mengumpulkan iuran dari peserta dan pemberi;
3. menerima bantuan iuran dari Pemerintah;
4. mengelola dana jaminan sosial untuk kepentingan peserta;
5. mengumpulkan dan mengelola data peserta program jaminan sosial;
6. membayarkan manfaat dan/atau membiayai pelayanan kesehatan sesuai dengan
ketentuan program jaminan sosial; dan
7. memberikan informasi mengenai penyelenggaraan program jaminan sosial kepada
peserta dan masyarakat.
Dengan kata lain, tugas BPJS meliputi pendaftaran dan pengelolaan data kepesertaan,
pemungutan, pengumpulan iuran, pengelolaan Dana Jaminan Sosial, pembayaran manfaat
jaminan sosial, dan tugas penyampaian informasi dalam rangka sosialisasi program jaminan
sosial dan keterbukaan informasi.
Dalam melaksanakan tugasnya sebagaimana dimaksud di atas, BPJS berwenang untuk:
1. menagih pembayaran Iuran, yang mempunyai arti meminta pembayaran dalam hal
terjadi penunggakan, kemacatan, atau kekurangan pembayaran;
2. menempatkan Dana Jaminan Sosial untuk investasi jangka pendek dan jangka panjang
dengan mempertimbangkan aspek likuiditas, solvabilitas, kehati-hatian, keamanan, dan
hasil yang memadai;
3. melakukan pengawasan dan pemeriksaan atas dasar kepatuhan peserta dan pemberi
kerja dalam memenuhi kewajibannya sesuai dengan ketentuan peraturan perundang-
undangan jaminan sosial nasional;
4. membuat kesepakatan dengan fasilitas kesehatan mengenai besar pembayaran fasilitas
kesehatan yang mengacu pada standar tarif yang ditetapkan oleh Pemerintah;
5. membuat atau menghentikan kontrak kerja dengan fasilitas kesehatan;
6. mengenakan sanksi administratif kepada peserta atau pemberi kerja yang tidak
memenuhi kewajibannya;
7. melaporkan pemberi kerja kepada instansi yang berwenang mengenai
ketidakpatuhannya dalam membayar iuran atau dalam memenuhi kewajiban lain sesuai
dengan ketentuan perundang-undangan;
8. melakukan kerja sama dengan pihak lain dalam rangka penyelenggaraan program
jaminan sosial;
Manajemen Informasi Kesehatan V 109
E. PRINSIP BPJS
Prinsip dasar BPJS sudah sesuai dengan yang dirumuskan oleh UU SJSN Pasal 19 ayat 1,
yaitu jaminan kesehatan yang diselenggarakan secara nasional berdasarkan prinsip asuransi
sosial dan prinsip ekuitas. Maksud prinsip asuransi sosial adalah kegotongroyongan,
kepesertaan bersifat wajib dan tidak selektif, iuran berdasarkan persentase upah atau
penghasilan, dan pengelolaan keuangan bersifat nirlaba. Prinsip ekuitas adalah kesamaan
dalam memperoleh pelayanan sesuai dengan kebutuhan medis yang terikat dengan besaran
iuran yang dibayarkan. Kesamaan memperoleh pelayanan adalah kesamaan jangkauan
finansial ke pelayanan kesehatan merupakan bagian dari JKN dan masuk dalam program
Pemerintah mulai tahun 2014.
F. KEPESERTAAN BPJS
Di dalam Undang-Undang No. 40Tahun 2004 tentang SJSN, peserta BPJS dikelompokkan
sebagai berikut:
4. peserta PBI jaminan kesehatan terdiri atas orang yang tergolong fakir miskin dan orang
tidak mampu;
5. peserta bukan PBI adalah peserta yang tidak tergolong fakir miskin dan bukan orang
tidak mampu, terdiri dari:
a. pekerja penerima upah dan anggota keluarganya, yaitu:
1) anggota TNI dan POLRI;
2) pegawai negeri sipil;
3) pejabat negara;
4) pegawai pemerintah nonpegawai negeri;
5) pegawai swasta; dan
6) pegawai yang tidak termasuk salah satu di atas yang menerima upah.
b. Pegawai bukan penerima upah dan anggota keluarganya, yaitu:
1) pekerja di luar hubungan kerja atau pekerja mandiri;
2) pekerja yang tidak termasuk poin pertama yang bukan penerima upah; dan
3) warga negara asing yang bekerja dan tinggal di Indonesia paling singkat 6 bulan.
c. Penerima pensiun terdiri atas:
1) PNS yang berhenti dan hak pensiun;
2) anggota TNI dan POLRI yang berhenti dengan hak pensiun;
3) pejabat negara yang berhenti dengan hak pensiun;
4) penerima pensiun selain poin di atas; dan
5) janda, duda atau yatim piatu dari penerima pensiun sebagaimana dimaksud
pada poin diatas yang mendapat hak pensiun.
d. Anggota keluarga bagi keluarga bagi pekerja penerima upah meliputi:
1) istri atau suami yang sah dari peserta; dan
2) anak kandung, anak tiri dan/atau anak angkat yang sah dari peserta dengan
kriteria:
110 Manajemen Informasi Kesehatan V
a) anak yang tidak atau belum pernah menikah atau tidak mempunyai
penghasilan sendiri; dan
b) belum berusia 21 tahun atau belum berusia 25 tahun bagi yang masih
melanjutkan pendidikan formal.
G. HAK DAN KEWAJIBAN PESERTA BPJS
Setiap peserta yang telah terdaftar pada BPJS berhak untuk:
6. mendapatkan kartu identitas peserta; dan
7. mendapatkan pelayanan kesehatan di fasilitas kesehatan yang bekerja sama dengan
BPJS.
Peserta yang telah terdaftar pada BPJS berkewajiban untuk:
1. membayar iuran; dan
2. melaporkan data kepersertaannya kepada BPJS dengan menunjukkan identitas
peserta pada saat pindah domisili atau pindah kerja.
H. MASA BERLAKU PESERTA BPJS
Kepesertaan JKN (melalui BPJS) berlaku selama yang bersangkutan membayar Iuran
sesuai dengan kelompok peserta. Status kepesertaan akan hilang bila peserta tidak membayar
Iuran atau meninggal dunia. Ketentuan lebih lanjut terhadap hal tersebut di atas, akan diatur
oleh BPJS.
I. PERTANGGUNGJAWABAN BPJS
BPJS Kesehatan wajib membayar fasilitas kesehatan atas pelayanan yang diberikan
kepada peserta paling lambat 15 (lima belas) hari sejak dokumen klaim diterima dengan
lengkap. Besaran pembayaran kepada fasilitas kesehatan ditentukan berdasarkan
kesepakatan antara BPJS Kesehatan dan asosiasi fasilitas kesehatan di wilayah tersebut
dengan mengacu pada standar tarif pelayanan yang ditetapkan oleh Menteri Kesehatan.
Dalam hal tidak ada kesepakatan atas besaran pembayaran, Menteri Kesehatan memutuskan
besaran pembayaran atas program JKN yang diberikan. Dalam JKN, peserta dapat meminta
manfaat tambahan manfaat yang bersifat non-medis berupa akomodasi. Sebagai contoh,
peserta yang menginginkan kelas perawatan yang lebih tinggi daripada haknya dapat
meningkatkan haknya dengan mengikuti asuransi kesehatan tambahan atau membayar
sendiri selisih antara biaya yang dijamin oleh BPJS Kesehatan dan biaya yang harus dibayar
akibat peningkatan kelas perawatan. Kondisi ini disebut dengan iuran biaya (additional
charge). Namun, ketentuan tersebut tidak berlaku bagi peserta PBI. Sebagai bentuk
pertanggungjawaban atas pelaksanaan tugasnya, BPJS Kesehatan wajib menyampaikan
pertanggungjawaban dalam bentuk laporan pengelolaan program dan laporan keuangan
tahunan (periode 1 Januari sampai dengan 31 Desember). Laporan tersebut kemudian diaudit
Manajemen Informasi Kesehatan V 111
oleh akuntan publik dan selanjutnya dikirimkan kepada Presiden dengan tembusan kepada
DJSN paling lambat tanggal 30 Juni tahun berikutnya. Laporan tersebut kemudian
dipublikasikan dalam bentuk ringkasan eksekutif melalui media massa elektronik dan melalui
paling sedikit 2 (dua) media massa cetak yang memiliki peredaran luas secara nasional paling
lambat tanggal 31 Juli tahun berikutnya.
Latihan
Untuk dapat memperdalam pemahaman Anda mengenai materi di atas, kerjakanlah Latihan
berikut!
1) Apa yang dimaksud dengan BPJS?
2) Apa saja program jaminan yang diselenggarakan oleh BPJS?
3) Apa saja tugas dari BPJS?
4) Apa saja wewenang dari BPJS?
5) Sebutkan hak dan kewajiban peserta BPJS!
Ringkasan
1. Badan Penyelenggara Jaminan Sosial (BPJS)yang terdiri dari BPJS Kesehatan dan BPJS
Ketenagakerjaan adalah badan hukum yang bentuk untuk menyelenggarakan program
jaminan sosial mulai tanggal 1 Januari 2014.
2. Fungsi, tugas, dan wewenang BPJS telah diatur dalam Undang-Undang No. 24 Tahun 2011
tentang Badan Penyelenggara Jaminan Sosial.
3. Kepesertaan BPJS meliputi peserta PBI dan peserta non-PBI yang telah diatur dalam
Undang-Undang No. 40 Tahun 2004 tentang Sistem Jaminan Sosial Nasional.
4. BPJS Kesehatan wajib membayar fasilitas kesehatan atas pelayanan yang diberikan
kepada Peserta paling lambat 15 (lima belas) hari sejak dokumen klaim diterima lengkap.
Besaran pembayaran kepada Fasilitas Kesehatan ditentukan berdasarkan kesepakatan
antara BPJS Kesehatan dan asosiasi fasilitas kesehatan di wilayah tersebut dengan
mengacu pada standar tarif yang ditetapkan oleh Menteri Kesehatan.
112 Manajemen Informasi Kesehatan V
Tes 2
Pilihlah salah satu jawaban yang paling benar!
1) Badan penyelenggara jaminan sosial adalah badan hukum yang dibentuk untuk
menyelenggarakan jaminan sosial yang terdiri dari ….
A. BPJS Kesehatan
B. BPJS Ketenagakerjaan
C. BPJS Kesehatan dan BPJS Ketenagakerjaan
D. bukan salah satu jawaban di atas
2) Program jaminan kesehatan diselenggarakan oleh ….
A. BPJS Kesehatan
B. BPJS Ketenagakerjaan
C. BPJS Kesehatan dan BPJS Ketenagakerjaan
D. bukan salah satu jawaban di atas
3) Program jaminan sosial yang tidak diselenggarakan oleh BPJS Ketenagakerjaan
adalah ….
A. program jaminan kecelakaan kerja
B. program jaminan kesehatan
C. program jaminan kematian
D. program jaminan hari tua
4) Pembentukan dan transformasi BPJS telah diatur dalam ….
A. Undang-Undang No. 40 Tahun 2004
B. Undang-Undang No. 24 tahun 2011
C. Peraturan Presiden RI No. 12 Tahun 2013
D. Peraturan Menteri Kesehatan RI Nomor 28 Tahun 2014
5) BPJS Kesehatan merupakan badan yang dibentuk hasil transformasi dari ….
A. PT JAMSOSTEK (Persero)
B. PT TASPEN (Persero)
C. PT ASABRI (Persero)
D. PT ASKES (Persero)
Manajemen Informasi Kesehatan V 113
6) Badan atau perusahaan yang bukan merupakan penyusun BPJS Ketenagakerjaan
adalah ….
A. PT JAMSOSTEK (Persero)
B. PT TASPEN (Persero)
C. PT ASABRI (Persero)
D. PT ASKES (Persero)
7) Visi dari BPJS adalah ….
A. Cakupan Semesta 2019
B. Cakupan Semesta 2020
C. Cakupan Semesta 2021
D. Cakupan Semesta 2022
8) Program jaminan yang diselenggarakan secara nasional berdasarkan prinsip asuransi
sosial agar peserta memperoleh jaminan manfaat pelayanan kesehatan dan santunan
tunai apabila mengalami penyakit akibat pekerjaannya adalah ….
A. program jaminan kecelakaan kerja
B. program jaminan kesehatan
C. program jaminan kematian
D. program jaminan hari tua
9) Definisi dari program jaminan pensiun adalah ….
A. program jaminan yang diselenggarakan secara nasional berdasarkan prinsip
asuransi sosial atau tabungan wajib untuk mempertahankan derajat hidup yang
layak pada saat peserta kehilangan atau kekurangan penghasilan karena
memasuki usia tua atau mengalami kecacatan total
B. program jaminan yang diselenggarakan secara nasional berdasarkan prinsip
asuransi sosial dengan tujuan untuk memberikan santunan kematian yang
dibayarkan kepada ahli waris peserta yang meninggal dunia
C. program jaminan yang diselenggarakan secara nasional berdasarkan prinsip
asuransi sosial agar peserta memperoleh jaminan manfaat pelayanan kesehatan
dan santunan tunai apabila seorang pekerja mengalami kecelakaan kerja atau
penyakit akibat pekerjaannya
D. program jaminan yang diselenggarakan secara nasional berdasarkan prinsip
asuransi sosial atau tabungan wajib dengan tujuan untuk menjamin agar peserta
dapat menerima uang tunai ketika peserta sudah tidak bekerja lagi
114 Manajemen Informasi Kesehatan V
10) Berikut ini yang merupakan tugas dari BPJS adalah ….
A. meminta pembayaran dalam hal terjadi penunggakan, kemacatan, atau
kekurangan pembayaran
B. melakukan pengawasan dan pemeriksaan atas dasar kepatuhan peserta dan
pemberi kerja
C. membuat atau menghentikan kontrak kerja dengan fasilitas kesehatan
D. mengelola dana jaminan sosial untuk kepentingan peserta
11) Berikut ini yang merupakan wewenang dari BPJS adalah ….
A. melakukan kerja sama dengan pihak lain dalam rangka penyelenggaraan program
jaminan sosial
B. mengumpulkan dan mengelola data peserta program jaminan sosial
C. memungut dan mengumpulkan iuran dari peserta dan pemberi
D. menerima bantuan iuran dari pemerintah
12) Prinsip ekuitas dalam pengelolaan jaminan kesehatan yang dianut oleh BPJS mempunyai
maksud ….
A. iuran berdasarkan persentase upah
B. pengelolaan keuangan bersifat nirlaba
C. kepesertaan bersifat wajib dan tidak selektif
D. kesamaan dalam memperoleh pelayanan sesuai dengan kebutuhan medis
13) Secara umum, kepesertaan BPJS dibagi menjadi dua yaitu ….
A. peserta umum dan peserta khusus
B. peserta PNS dan peserta non-PNS
C. peserta PBI dan peserta non-PBI
D. peserta WNI dan peserta WNA
14) Golongan yang termasuk dalam kelompok peserta PBI adalah ….
A. pegawai swasta
B. fakir miskin
C. TNI/POLRI
D. PNS
15) Golongan yang tidak termasuk dalam kelompok peserta non-PBI adalah ….
A. anggota keluarga penerima upah
B. pekerja penerima upah
Manajemen Informasi Kesehatan V 115
C. orang tidak mampu
D. penerima pensiun
16) Setiap peserta BPJS mempunyai kewajiban untuk ….
A. mendapatkan kartu identitas peserta
B. melaporkan data kepersertaannya kepada BPJS
C. mendapatkan manfaat program jaminan sosial dari BPJS
D. mendapatkan pelayanan kesehatan di fasilitas kesehatan yang bekerja sama
dengan BPJS
17) Setiap peserta BPJS mempunyai hak untuk ….
A. membayar iuran kepesertaan
B. melaporkan data kepersertaannya kepada BPJS
C. mendapatkan manfaat program jaminan sosial dari BPJS
D. menaati tata tertib dan peraturan yang berlaku terkait kepesertaan BPJS
18) Kepesertaan JKN (melalui BPJS) tetap akan berlaku dengan syarat ….
A. peserta meninggal dunia
B. peserta tidak membayar iuran
C. peserta melakukan kecurangan
D. peserta membayar iuran sesuai kelompoknya
19) BPJS Kesehtan wajib membayar fasilitas kesehatan atas pelayanan yang diberikan
kepada peserta paling lambat ….
A. 10 (sepuluh) hari sejak dokumen klaim telah diterima
B. 15 (lima belas) hari sejak dokumen klaim telah diterima
C. 20 (dua puluh) hari sejak dokumen klaim telah diterima
D. 25 (dua puluh lima) hari sejak dokumen klaim telah diterima
20) Besaran pembayaran kepada fasilitas kesehatan ditentukan berdasarkan kesepakatan
antara ….
A. BPJS Kesehatan dan fasilitas kesehatan setempat
B. BPJS Kesehatan dan asosiasi fasilitas kesehatan
C. BPJS Kesehatan dan dinas kesehatan setempat
D. BPJS Kesehatan dan kementerian kesehatan
116 Manajemen Informasi Kesehatan V
21) Peserta non-PBI yang menginginkan kelas perawatan yang lebih tinggi daripada haknya
dapat meningkatkan haknya dengan cara ….
A. mengajukan bantuan atau keringanan kepada fasilitas kesehatan
B. menuntut BPJS untuk menanggung kelebihan pembayaran kelas perawatan
C. membayar sendiri selisih antara biaya yang dijamin dan biaya yang harus dibayar
D. meminta pemerintah untuk menanggung kelebihan pembayaran kelas perawatan
22) Sebagai bentuk pertanggungjawaban atas pelaksanaan tugasnya, BPJS Kesehatan wajib
menyampaikan pertanggungjawaban dalam bentuk ….
A. laporan pengelolaan program
B. laporan kendala tahunan
C. laporan kepesertaan
D. laporan kerja sama
23) Laporan BPJS dikirimkan kepada Presiden dengan tembusan kepada DJSN paling
lambat ….
A. tanggal 30 April tahun berikutnya
B. tanggal 31 Maret tahun berikutnya
C. tanggal 30 Juni tahun berikutnya
D. tanggal 31 Juli tahun berikutnya
24) Laporan BPJS dipublikasikan dalam bentuk ringkasan eksekutif melalui media massa
elektronik dan melalui paling sedikit 2 (dua) media massa cetak yang memiliki peredaran
luas secara nasional paling lambat ….
A. tanggal 30 April tahun berikutnya
B. tanggal 31 Maret tahun berikutnya
C. tanggal 30 Juni tahun berikutnya
D. tanggal 31 Juli tahun berikutnya
25) Prinsip dasar BPJS adalah sesuai dengan apa yang dirumuskan oleh UU SJSN Pasal 19
ayat 1 yaitu ….
A. prinsip asuransi komersial dan prinsip ekuitas
B. prinsip asuransi privat dan prinsip ekuitas
C. prinsip asuransi sosial dan prinsip ekuitas
D. prinsip asuransi dan prinsip ekuitas
Manajemen Informasi Kesehatan V 117
Kunci Jawaban Tes
Test Formatif 1
1) D.
2) C.
3) D.
4) A.
5) A.
6) C.
7) C.
8) B.
9) C.
10) D.
11) B.
12) A.
13) D.
14) D.
15) A.
16) A.
17) D.
18) A.
19) D.
20) B.
21) A.
22) C.
23) A.
24) B.
25) C.
118 Manajemen Informasi Kesehatan V
Test Formatif 2
1) C.
2) A.
3) B.
4) B.
5) D.
6) D.
7) A.
8) A.
9) A.
10) D.
11) A.
12) D.
13) C.
14) B.
15) C.
16) B.
17) C.
18) D.
19) B.
20) B.
21) C.
22) A.
23) C.
24) D.
25) C.
Manajemen Informasi Kesehatan V 119
Glosarium
BPJS : Badan Penyelenggara Jaminan Sosial
DJSN : Dewan Jaminan Sosial Nasional
e-catalog : Sistem informasi elektronik yang memuat daftar, jenis, spesifikasi teknis dan
harga barang/Jasa tertentu dari berbagai Penyedia Barang/Jasa Pemerintah
FKRTL : Fasilitas Kesehatan Rujukan Tingkat Lanjut
FKTP : Fasilitas Kesehatan Tingkat Pertama
INA-CBGs : Indonesian Casemix Base Groups - sistem pembayaran dengan sistem
"paket", berdasarkan penyakit yang diderita pasien
JKN : Jaminan Kesehatan Nasional
PBI : Penerima Bantuan Iuran (fakir miskin dan orang yang tidak mampu)
SJSN : Sistem Jaminan Sosial Nasional
UHC : Universal Health Coverage – jaminan kesehatan semesta
KIS : Kartu Indonesia Sehat
120 Manajemen Informasi Kesehatan V
Daftar Pustaka
Azwar, A. 1996. Pengantar Administrasi Kesehatan. Jakarta: Binarupa Aksara.
Mukti, A. G. & Moertjahjo. 2008. Sistem Jaminan Kesehatan: Konsep Desentralisasi
Terintegrasi. Yogyakarta: PT KHM.
Murti, B. 2000. Dasar-Dasar Asuransi Kesehatan. Yogyakarta: Penerbit Kanisius.
Nurman, A. & Martini, A. 2008. Merumuskan Skema Penyediaan Jaminan Pelayanan
Kesehatan yang Sesuai untuk Daerah. Bandung: Perkumpulan Inisiatif.
Novana, U. P. 2013. Konsep Pelayanan Primer di Era JKN. Jakarta: Direktorat Bina Upaya
Kesehatan Dasar Ditjen Bina Upaya Kesehatan Kemenkes RI.
Undang - Undang Nomor 24 Tahun 2011 Tentang Badan Penyelenggara Jaminan Sosial (BPJS).
Undang- Undang Nomor 40 Tahun 2004 Tentang Sistem Jaminan Sosial Nasional.
http://www.hukumonline.com/berita/baca/lt57bd0ba444be5/8-masalah-penghambat-
jaminan-kesehatan-nasional.
Manajemen Informasi Kesehatan V 121
Bab 4
FRAUD PADA ERA JAMINAN
KESEHATAN NASIONAL (JKN)
Angga Eko Pramono, S.KM., M.P.H.
Pendahuluan
S
etelah mempelajari bab 3 yang berisi tentang konsep jaminan kesehatan nasional (JKN),
tibalah Saudara pada bab 4 ini yang akan membahas tentang fraud (kecurangan) pada
era JKN. Bab ini terbagi menjadi 2 topik, yaitu topik 1 berisi tentang konsep fraud secara
umum dan topik 2 yang berisi tentang bahasan mengenai upaya pencegahan fraud.
Untuk lebih lengkap lagi dirincikan sebagai berikut, topik 1 membahas tentang definisi,
perkembangan teori, dan tindak fraud di era JKN. Selanjutnya, topik 2 membahas tentang
upaya pencegahan fraud, rekam medis dalam konteks penanggulangan fraud, dan peran
seorang perekam medis dan informasi kesehatan dalam upaya pencegahan fraud.
Manfaat dari mata kuliah ini adalah dengan diketahuinya konsep fraud maka petugas
akan lebih waspada ‘aware’ terhadap tindak fraud sehingga kejadian fraud dapat dihindari.
Manfaat lainnya adalah untuk membuat standar atau aturan yang bertujuan untuk mencegah
dan menanggulangi kejadian fraud.
Tujuan instruksional umum dari mata kuliah ini adalah peserta didik Program RPL
mampu menjelaskan konsep pembiayaan kesehatan di Indonesia secara komprehensif setelah
melakukan pembelajaran. Khusus pada bab ini, peserta didik diharapkan mampu menjelaskan
konsep fraud beserta upaya pencegahan dan penanggulangannya.
Untuk mempelajari bab ini, mulailah Saudara memahami dengan cermat uraian tentang
konsep, pengertian, dan penjelasan pada bagian awal. Apabila menemukan kata atau istilah
yang kurang atau tidak Saudara pahami, gunakan glosarium yang disediakan untuk
menemukan pengertiannya. Selanjutnya, apabila Saudara telah memahami uraian tersebut,
kerjakan latihan yang telah disediakan satu demi satu hingga selesai. Apabila ternyata Saudara
belum bisa atau belum berhasil menjawab semua soal latihan, perhatikan kembali penjelasan
mengenai konsep, pengertian, dan penjelasan yang berkaitan dengan soal latihan dan
jawaban. Apabila Saudara telah berhasil menjawab semua atau sebagian besar soal latihan,
lanjutkan dengan mengerjakan tes.
Dalam mengerjakan tes, jawablah terlebih dahulu soal yang ada tanpa melihat kunci
jawaban. Apabila sudah selesai menjawab semua pertanyaan baru kemudian cocokkanlah
122 Manajemen Informasi Kesehatan V
jawaban Saudara dengan kunci jawaban yang tersedia. Berusahalah dengan tekun dan cermat
dalam mempelajari materi yang masih belum Saudara pahami. Gunakanlah kembali latihan
dan tes mengenai konsep, pengertian, dan penjelasan untuk menolong Saudara. Selamat
belajar dan semoga sukses.
Manajemen Informasi Kesehatan V 123
Topik 1
Konsep Fraud
A. DEFINISI FRAUD
Saat ini, Indonesia telah memasuki era Jaminan Kesehatan Nasional (JKN). Hal ini
berimbas pada perubahan metode pembayaran pelayanan kesehatan. Mulanya, pembayaran
pelayanan kesehatan sebagian besar dilakukan dengan metode pembayaran retrospektif yang
berarti pembayaran dilakukan oleh pasien setelah pelayanan selesai diberikan. Pembayaran
seperti ini sering dilakukan oleh pasien yang tidak memiliki kepesertaan asuransi atau badan
penjamin pembiayaan kesehatan lain. Selanjutnya, dengan diberlakukannya JKN oleh
pemerintah yang dikelola oleh Badan Penyelenggara Jaminan Kesehatan (BPJS) Kesehatan,
masyarakat secara bertahap mulai mengenal metode pembayaran prospektif yang berarti
pembayaran kesehatan dilakukan di awal sebelum pelayanan diberikan. Karena pembayaran
diterima dan dikelola di awal sebelum pelayanan kesehatan diberikan, hal ini memberikan
peluang terciptanya kecurangan dan penyalahgunaan sumber daya kesehatan yang ada.
Sejak beroperasi mulai dari 1 Januari 2014 sampai sekarang, BPJS Kesehatan telah
mengalami banyak tantangan dalam melaksanakan program jaminan kesehatan nasional
(JKN). Salah satunya adalah terjadinya tindak kecurangan (fraud). Pencegahan kecurangan
(fraud) menjadi salah satu bagian penting dalam pelaksanaan program Jaminan Kesehatan
Nasional/Kartu Indonesia Sehat (JKN/KIS) yang diselenggarakan BPJS Kesehatan. Salah satu
dampak kecurangan itu adalah terganggunya sistem pengelolaan keuangan BPJS Kesehatan
karena dana yang dibayar untuk memberikan manfaat kepada peserta menjadi sangat besar.
Jika hal ini terus terjadi maka pengelolaan Dana Jaminan Sosial (DJS) Kesehatan akan
terganggu. Bahkan, sustainabilitas program JKN/KIS yang tengah berjalan menjadi terancam.
Sebenarnya, istilah fraud secara umum sudah sejak lama dikenal sebagai bentuk
kecurangan. Akan tetapi, arti secara spesifiknya masih belum begitu jelas. Oleh karena itu,
beberapa ahli mencoba untuk mendefinisikan arti dari fraud.
The Institute of Internal Auditor (2005) mendefinisikan fraud sebagai suatu perbuatan
yang melawan hukum yang dilakukan oleh individu, baik di dalam maupun di luar organisasi,
dengan adanya niat kesengajaan, yang bertujuan untuk menguntungkan individu atau
organisasi tertentu dan mengakibatkan adanya kerugian pihak lain. Selanjutnya, The Institute
of Internal Auditor bersama-sama dengan The American Institute of Certified Public
Accountants dan Association of Certified Fraud Examiners (2008), mendefinisikan fraud
berupa setiap tindakan yang disengaja atau perbuatan yang salah yang dirancang untuk
memperdaya orang lain sehingga korban menderita kerugian dan pelaku memperoleh
124 Manajemen Informasi Kesehatan V
keuntungan. Fraud juga dapat berarti penipuan yang dilakukan oleh satu pihak kepada pihak
yang lain yang dengan sengaja menyembunyikan keadaan sebenarnya dan menyebabkan
pihak lain menderita kerugian (Hall, 2011).
Dari beberapa pengertian tersebut, tindakan kecurangan yang dapat dikategorikan
sebagai fraud mempunyai beberapa elemen di antaranya:
1. adanya pernyataan atau data baik tertulis maupun tidak tertulis yang menunjukkan adanya
penyimpangan;
2. pengelabuan atau penipuan dengan memanfaatkan ketidaktahuan dan/atau kelalaian
korban sehingga korban bertindak sesuai kehendak pelaku;
3. adanya niat sengaja untuk melakukan tindakan kecurangan untuk mencapai tujuan pelaku;
4. adanya unsur penyembunyian fakta yang sebenarnya dan pelanggaran hukum atau aturan
yang berlaku; dan
5. adanya keuntungan yang diperoleh pelaku dan kerugian yang diderita oleh korban.
B. PERKEMBANGAN TEORI FRAUD
Teori tentang fraud terus dikembangkan oleh para ahli untuk mendefinisikan faktor-
faktor apa saja yang mendorong terjadinya fraud. Berikut diuraikan beberapa teori fraud.
1. Teori Fraud Triangle
Teori ini dikemukakan pertama kali oleh Donald Cressey pada tahun 1953. Teori ini
menjelaskan alasan seseorang melakukan fraud atau kecurangan. Menurutnya, seseorang
yang melakukan fraud dipengaruhi oleh tiga hal, antara lain:
a. Pressure (Tekanan)
Seseorang melakukan fraud karena adanya tekanan. Tekanan terbagi menjadi tekanan
finansial, tekanan akan kebiasaan buruk, dan tekanan yang berhubungan dengan
pekerjaan. Tekanan finansial muncul karena adanya sifat serakah, standar hidup yang
terlalu tinggi, gaji yang rendah, banyaknya tagihan dan hutang, dan kebutuhan hidup
yang tidak terduga. Tekanan akan kebiasaan buruk merupakan dorongan untuk
melakukan kebiasaan-kebiasaan buruk seperti melakukan judi, minum alkohol, dan
obat-obatan terlarang. Tekanan yang berhubungan dengan pekerjaan bisa terjadi
karena ketidakadilan dalam perusahaan, kurangnya perhatian pimpinan, dan suasana
kerja yang tidak kondusif.
b. Opportunity (Kesempatan)
Fraud terjadi karena seseorang memiliki kesempatan untuk melakukannya. Hal ini
terjadi karena lemahnya pengendalian internal pada perusahaan, kurangnya
pengawasan, dan/atau penyalahgunaan wewenang.
c. Rasionalization (Rasionalisasi)
Rasionalisasi yang dimaksud adalah seseorang mencari pembenaran atas tindakan
kecurangannya. Pada umumnya, seseorang yang melakukan kecurangan beranggapan
Manajemen Informasi Kesehatan V 125
bahwa ia merasa tindakannya bukan termasuk kecurangan melainkan hal itu merupakan
haknya. Selain itu, seseorang biasanya melakukan fraud karena mengikuti tindakan
serupa yang dilakukan oleh orang-orang di sekitarnya.
Gambar 4.1. Teori Fraud Triangle menurut Donald Cressey
James Hall mendefinisikan fraud triangle merupakan gabungan dari tiga faktor di
antaranya: 1) tekanan situasi (situational pressure), yang mencakup stres personal
dan/atau stres karena pekerjaan yang dapat memaksa seseorang untuk berbuat tidak jujur;
2) kesempatan (opportunity), yang terutama berkaitan langsung dengan sumber
daya/informasi terkait aset organisasi; dan 3) etika (ethics), yang berhubungan dengan
tingkat moralitas seseorang untuk berbuat tidak jujur. Jika etika dan moralitas seseorang
tinggi sementara tekanan dan kesempatan rendah maka keadaan ini berkecenderungan
untuk meminimalkan bahkan meniadakan kejadian fraud, dan sebaliknya.
Gambar 4.2. Teori Fraud Triangle menurut James Hall
126 Manajemen Informasi Kesehatan V
2. Teori Fraud Scale
Teori Fraud Scale merupakan perkembangan teori dari Teori Fraud Triangle. Teori ini
dikembangkan oleh W. Steve Albrecht pada tahun 1983. Teori ini menjelaskan kemungkinan
terjadinya tindakan fraud dengan cara mengamati tekanan (pressure), kesempatan
(opportunities to commit), dan integritas pribadi (personal integrity) seseorang yang akan
melakukan fraud. Apabila seseorang memiliki tekanan yang tinggi, kesempatan untuk
melakukan fraud besar, dan integritas pribadi yang rendah maka kemungkinan terjadinya
fraud akan tinggi, begitu pula sebaliknya. Tekanan biasanya terjadi karena masalah keuangan.
Kesempatan untuk melakukan tindak kecurangan biasanya disebabkan lemahnya
pengendalian maupun pengawasan organisasi. Sedangkan, integritas pribadi yang rendah
disebabkan oleh kebiasaan individu yang buruk.
Gambar 4.3. Teori Fraud Scale
3. Teori GONE
Teori GONE (greed, opportonity, need, and exposure) merupakan teori yang
dikemukakan oleh Jack Bologne pada tahun 1999. Dalam teori ini terdapat empat faktor yang
mendorong terjadinya fraud, yaitu :
a. greed (keserakahan), terkait dengan keserakahan yang potensial ada pada setiap orang,
keserakahan bisa terjadi dalam masalah kekuasaan maupun finansial;
b. opportunity (kesempatan), terkait dengan keadaan dalam organisasi tertentu sehingga
membuka kesempatan seseorang untuk melakukan kecurangan, kurangnya
pengawasan dan kontrol akan meningkatkan kesempatan untuk melakukan kecurangan;
c. need (kebutuhan), merupakan suatu tuntutan kebutuhan individu yang harus terpenuhi,
baik kebutuhan primer akan pangan, sandang, dan papan maupun kebutuhan sekunder
dan tersier yang berkaitan dengan gaya hidup; dan
d. exposure (pengungkapan), yang berkaitan dengan kemungkinan diungkapkannya
kecurangan yang telah dilakukan serta sanksi hukum yang menjerat, semakin rendah
Manajemen Informasi Kesehatan V 127
kejadian pengungkapan dan sanksi hukum yang ringan akan membuat peluang
terjadinya kecurangan meningkat.
Greed Opportunity
G O
GONE
N E
Need Exposure
Gambar 4.4. Teori GONE
4. Teori Fraud Diamond
Teori ini merupakan pengembangan dari Teori Fraud Triangle. Teori ini menjelaskan
hubungan antara empat elemen penyebab kecurangan yaitu incentive (dorongan),
oppurtunity (kesempatan), rationalization (pembenaran), dan capability (kapabilitas).
Gambar 4.5. Teori Fraud Diamond
a. Incentive
Incentive merupakan suatu dorongan yang timbul karena adanya tuntutan atau tekanan
yang dihadapi oleh seseorang. Incentive dapat memicu terjadinya kecurangan seperti
keserakahan yang mengakibatkan tekanan untuk memenuhi kebutuhan tersebut.
b. Opportunity
Opportunity adalah suatu kesempatan yang timbul karena terdapat kelemahan
pengendalian internal organisasi dalam pencegahan dan pendeteksian kecurangan.
128 Manajemen Informasi Kesehatan V
Oppurtunity dapat terjadi karena adanya kekuasaan terhadap organisasi dan juga
karena seseorang yang melakukan kecurangan mengetahui kelemahan dari sistem yang
ada.
c. Rationalization
Rationalization adalah kondisi seorang pelaku kecurangan mencari suatu pembenaran
terhadap tindakan yang dilakukannya. Hal ini dilakukan untuk memperoleh keuntungan
dan kekayaan dengan cepat tanpa mempedulikan aturan yang berlaku.
d. Capability
Capability merupakan suatu kemampuan dan keterampilan tentang pemahaman yang
mendetail sehingga seorang pelaku kecurangan dapat mengetahui kelemahan dan
dapat memanfaatkannya untuk melakukan kecurangan. Capability dapat
mengakibatkan ancaman yang serius pada organisasi karena pelaku biasanya
merupakan orang yang memiliki jabatan/kekuasaan yang tinggi di dalam organisasi dan
memiliki kecerdasan serta pemahaman tentang sistem di dalam organisasi tersebut.
5. Teori Fraud Pentagon
Penelitian terbaru yang dilakukan oleh Crowe pada tahun 2011 menghasilkan satu teori
fraud yang baru. Teori ini merupakan perluasan dari Teori Fraud Triangle dengan ditambahkan
dua faktor lainnya. Menurut Crowe, fraud timbul karena ada lima faktor, yaitu pressure
(tekanan), opportunity (kesempatan), rationalization (rasionalisasi), competence
(kompetensi), dan arrogance (arogansi).
a. pressure, merupakan tekanan yang dialami oleh seseorang terkait dengan kehidupan
sehari-harinya maupun kondisi finansial dan pekerjaannya sehingga mendorongnya
melakukan kecurangan;
b. oppurtunity, merupakan kesempatan seseorang untuk melakukan kecurangan karena
lemahnya pengawasan dan pengendalian organisasi;
c. rasionalization, merupakan kondisi seseorang yang mencari pembenaran atas tindakan
kecurangan yang telah dilakukannya;
d. competence, serupa dengan kemampuan atau kapabilitas (capability), merupakan
kemampuan seseorang untuk mengabaikan pengawasan internal, mengembangkan
strategi penyembunyian dan melakukan perbuatan yang tidak jujur, dan mengontrol
situasi sosial untuk keuntungan pribadinya; dan
e. arrogance, yaitu sikap superioritas atas hak dan wewenang yang dimilikinya sehingga ia
merasa bahwa pengawasan internal atau kebijakan organisasi tidak berlaku untuk
dirinya.
Manajemen Informasi Kesehatan V 129
Gambar 4.6. Teori Fraud Pentagon
Kelima faktor tersebut biasanya lebih dikenal dengan istilah Crowe’s Fraud Pentagon
Theory. Teori ini dipandang lebih lengkap untuk mengetahui faktor penyebab fraud
dibandingkan dengan teori yang lainnya.
C. FRAUD DI ERA JAMINAN KESEHATAN NASIONAL (JKN)
Di Indonesia, Pemerintah – melalui Kementerian Kesehatan Republik Indonesia – telah
menerbitkan Peraturan Menteri Kesehatan Republik Indonesia Nomor 36 Tahun 2015 tentang
Pencegahan Kecurangan (fraud) dalam Pelaksanaan Program Jaminan Kesehatan pada Sistem
Jaminan Sosial Nasional (SJSN). Di dalamnya, fraud diartikan sebagai tindakan yang dilakukan
dengan sengaja oleh peserta, petugas BPJS Kesehatan, pemberi pelayanan kesehatan baik
fasilitas kesehatan tingkat primer (FKTP) maupun fasilitas kesehatan rujukan tingkat lanjut
(FKRTL), serta penyedia obat dan alat kesehatan untuk mendapatkan keuntungan finansial
dari program jaminan kesehatan dalam SJSN melalui perbuatan curang yang tidak sesuai
dengan ketentuan. Tindakan kecurangan yang dilakukan oleh masing-masing pihak diuraikan
sebagai berikut.
1. Kecurangan yang dilakukan oleh peserta:
a. membuat pernyataan yang tidak benar dalam hal eligibilitas (memalsukan status
kepesertaan) untuk memperoleh pelayanan kesehatan;
b. memanfaatkan haknya untuk pelayanan yang tidak perlu (unneccesary services)
dengan cara memalsukan kondisi kesehatan;
c. memberikan gratifikasi (gratification) kepada pemberi pelayanan agar bersedia
memberi pelayanan yang tidak sesuai/tidak ditanggung;
d. memanipulasi penghasilan agar tidak perlu membayar iuran terlalu besar;
e. melakukan kerja sama dengan pemberi pelayanan untuk mengajukan klaim palsu;
130 Manajemen Informasi Kesehatan V
f. memperoleh obat dan/atau alat kesehatan yang diresepkan untuk dijual kembali,
dan lain-lain.
2. Kecurangan yang dilakukan oleh petugas BPJS Kesehatan:
a. melakukan kerja sama dengan peserta dan/atau fasilitas kesehatan untuk
mengajukan klaim yang palsu;
b. memanipulasi manfaat yang seharusnya tidak dijamin agar dapat dijamin;
c. menahan pembayaran ke fasilitas kesehatan/rekanan dengan tujuan memperoleh
keuntungan pribadi;
d. membayarkan dana kapitasi tidak sesuai dengan ketentuan; dan lain-lain.
3. Kecurangan yang dilakukan oleh pemberi pelayanan kesehatan
Tindakan kecurangan dikelompokkan menjadi dua, yaitu kecurangan yang dilakukan oleh
fasilitas kesehatan tingkat pertama (FKTP) dan fasilitas kesehatan rujukan tingkat lanjut
(FKRTL).
a. Kecurangan yang dilakukan oleh FKTP:
1) memanfaatkan dana kapitasi tidak sesuai dengan ketentuan peraturan perundang-
undangan;
2) memanipulasi klaim pada pelayanan yang dibayar secara nonkapitasi;
3) menerima komisi atas rujukan ke FKRTL;
4) menarik biaya dari peserta yang seharusnya telah dijamin dalam biaya kapitasi
dan/atau nonkapitasi sesuai dengan standar tarif yang ditetapkan;
5) melakukan rujukan pasien yang tidak sesuai dengan tujuan untuk memperoleh
keuntungan tertentu; dan lain-lain.
b. Kecurangan yang dilakukan oleh FKRTL:
1) penulisan kode diagnosis yang berlebihan dengan cara mengubah kode diagnosis
dan/atau prosedur menjadi kode yang mempunyai tarif lebih tinggi dari yang
seharusnya (upcoding);
2) penjiplakan klaim dari pasien lain yang dilakukan dengan cara menyalin klaim
seorang pasien dari klaim pasien lain yang sudah ada dan biasanya klaim yang disalin
mempunyai nilai yang lebih tinggi (cloning);
3) klaim palsu yang dilakukan dengan cara mengajukan klaim atas layanan yang tidak
pernah diberikan (phantom billing);
4) penggelembungan tagihan obat dan alat kesehatan yang dilakukan dengan cara
mengajukan klaim atas biaya obat dan/atau alat kesehatan yang lebih tinggi dari
biaya yang seharusnya (inflated bills);
5) pemecahan episode pelayanan yang dilakukan dengan cara mengajukan klaim atas
dua atau lebih diagnosis dan/atau prosedur yang seharusnya menjadi satu paket
pelayanan pada satu episode perawatan yang sama atau menagihkan beberapa
prosedur secara terpisah padahal seharusnya dapat ditagihkan bersama dalam
bentuk suatu paket pelayanan untuk mendapatkan nilai klaim yang lebih besar pada
satu episode perawatan pasien (services unbundling or fragmentation);
Manajemen Informasi Kesehatan V 131
6) rujukan semu yang merupakan klaim atas biaya pelayanan akibat rujukan ke dokter
yang sama di fasilitas kesehatan yang lain kecuali dengan alasan fasilitas (self
referals);
7) tagihan berulang yang dilakukan dengan cara mengajukan klaim berulang-ulang
untuk kasus yang sama secara sengaja (repeat billing);
8) memperpanjang lama perawatan yang dilakukan dengan cara mengajukan klaim
atas biaya pelayanan kesehatan yang lebih besar akibat perubahan lama hari
perawatan khususnya kasus rawat inap (prolonged length of stay);
9) memanipulasi kelas perawatan yang dilakukan dengan cara mengubah kelas
perawatan menjadi kelas yang lebih tinggi sehingga tagihan klaim pelayanan
kesehatan semakin besar (type of room charges);
10) membatalkan tindakan yang wajib dilakukan yang dilakukan dengan cara tetap
mengajukan klaim pelayanan kesehatan meskipun diagnosis dan/atau prosedur
medis tidak jadi dilaksanakan (cancelled services);
11) melakukan tindakan yang tidak perlu yang dilakukan dengan cara mengajukan klaim
atas tindakan yang tidak berdasarkan atas kebutuhan atau indikasi medis (no
medical value);
12) penyimpangan terhadap standar pelayanan yang dilakukan dengan cara
mengajukan klaim atas diagnosis dan/atau prosedur yang tidak sesuai dengan
standar pelayanan yang semestinya (standard of care);
13) melakukan tindakan pengobatan yang tidak perlu yang dilakukan dengan cara
mengajukan klaim atas tindakan kesehatan yang seharusnya tidak diperlukan
(unnecessary treatment);
14) menambah panjang waktu penggunaan ventilator sehingga klaim yang diajukan
semakin besar;
15) tidak melakukan visitasi yang seharusnya yang merupakan pengajuan klaim atas
kunjungan pasien palsu (phantom visit);
16) tidak melakukan prosedur yang seharusnya yang dilakukan dengan cara
mengajukan klaim atas tindakan yang tidak pernah dilakukan (phantom
procedures);
17) admisi yang berulang yang dilakukan dengan cara mengajukan klaim atas diagnosis
dan/atau prosedur dari satu episode perawatan pasien yang ditagihkan berkali-kali
sehingga seolah-olah pasien tersebut dirawat lebih dari satu kali episode perawatan
(readmission);
18) melakukan rujukan pasien yang tidak sesuai standar dengan tujuan untuk
memperoleh keuntungan tertentu;
19) meminta cost-sharing dengan pihak lain (BPJS Kesehatan, penyedia obat dan alat
kesehatan) tidak sesuai dengan ketentuan peraturan perundang-undangan yang
berlaku; dan lain-lain.
132 Manajemen Informasi Kesehatan V
4. Kecurangan yang dilakukan oleh penyedia obat dan alat kesehatan:
a. tidak memenuhi kebutuhan obat dan/atau alat kesehatan sesuai dengan ketentuan
peraturan perundang-undangan;
b. melakukan kerja sama dengan pihak lain mengubah obat dan/atau alat kesehatan yang
tercantum dalam e-catalog dengan harga tidak sesuai dengan e-catalog; dan lain-lain.
Latihan
Untuk dapat memperdalam pemahaman Anda mengenai materi di atas, kerjakanlah Latihan
berikut!
1) Apa yang dimaksud dengan fraud?
2) Sebutkan contoh fraud yang dilakukan oleh penyedia layanan kesehatan!
3) Faktor-faktor apa saja yang mendorong terjadinya fraud menurut Teori Fraud Triangle?
Ringkasan
1. Fraud merupakan tindakan kecurangan yang dilakukan oleh individu dan/atau
organisasi dengan sengaja untuk memperoleh keuntungan sedangkan pihak lain
mengalami kerugian.
5. Para ahli senantiasa mengembangkan teori-teori tentang fraud untuk mengidentifikasi
faktor-faktor yang mendorong individu dan/atau organisasi dalam melakukan
kecurangan. Secara umum, faktor-faktor yang dapat mendorong terjadinya fraud adalah
tekanan, kesempatan, rasionalisasi/pembenaran, kompetensi/kapabilitas, dan arogansi.
6. Fraud pada pelaksanaan jaminan kesehatan nasional dapat dilakukan oleh peserta
jaminan kesehatan, petugas BPJS Kesehatan, penyedia layanan kesehatan, maupun
penyedia/distributor obat dan alat kesehatan.
Tes 1
Pilihlah salah satu jawaban yang paling benar!
26) Secara umum, istilah fraud dapat diartikan sebagai ….
A. kelalaian
B. kelemahan
C. kecurangan
D. keterbatasan
Manajemen Informasi Kesehatan V 133
27) Di Indonesia, pencegahan terhadap fraud di bidang pelayanan kesehatan secara spesifik
telah diatur dalam ….
A. Undang – Undang Nomor 40 Tahun 2004
B. Undang – Undang Nomor 24 Tahun 2011
C. Permenkes RI Nomor 269 Tahun 2008
D. Permenkes RI Nomor 36 Tahun 2015
28) Pernyataan berikut ini yang bukan merupakan bagian dari fraud adalah ….
A. adanya keuntungan yang diperoleh oleh kedua pihak
B. adanya pernyataan yang menunjukkan penyimpangan
C. adanya suatu bentuk penipuan kepada salah satu pihak
D. adanya niat yang disengaja untuk melakukan kecurangan
29) Teori Fraud Triangle pertama kali diperkenalkan oleh ….
A. W. Steve Albrecht
B. Donald Cressey
C. Jack Bologne
D. Crowe
30) Teori Fraud Pentagon pertama kali diperkenalkan oleh ….
A. W. Steve Albrecht
B. Donald Cressey
C. Jack Bologne
D. Crowe
31) Teori Fraud Scale pertama kali diperkenalkan oleh ….
A. W. Steve Albrecht
B. Donald Cressey
C. Jack Bologne
D. Crowe
32) Teori Fraud “GONE” pertama kali diperkenalkan oleh ….
A. W. Steve Albrecht
B. Donald Cressey
C. Jack Bologne
D. Crowe
134 Manajemen Informasi Kesehatan V
33) Teori fraud yang dianggap paling lengkap saat ini adalah ….
A. Fraud Scale
B. Fraud Triangle
C. Fraud Diamond
D. Fraud Pentagon
34) Teori fraud yang terdiri dari lima faktor pendorong terjadinya fraud adalah ….
A. Fraud Scale
B. Fraud Triangle
C. Fraud Diamond
D. Fraud Pentagon
35) Teori fraud yang terdiri dari tiga faktor pendorong terjadinya fraud adalah ….
A. Fraud Scale dan Fraud Triangle
B. Fraud Scale dan Fraud Diamond
C. Fraud Triangle dan Fraud Diamond
D. Fraud Pentagon dan Fraud Diamond
36) Teori fraud yang terdiri dari empat faktor pendorong terjadinya fraud adalah ….
A. Fraud Scale
B. Fraud Triangle
C. Fraud Diamond
D. Fraud Pentagon
37) Teori fraud yang terdiri dari tiga faktor pendorong terjadinya fraud berupa tekanan
(pressure), kesempatan (opportunities to commit), dan integritas pribadi (personal
integrity) adalah ….
A. Fraud Scale
B. Fraud Triangle
C. Fraud Diamond
D. Fraud Pentagon
38) Menurut Teori Fraud Triangle, salah satu faktor pencetus terjadinya fraud adalah adanya
kesempatan. Hal ini dapat terjadi terutama dikarenakan oleh ….
A. kurangnya pengawasan
B. budaya kerja setempat
C. tekanan finansial
D. tuntutan hidup
Manajemen Informasi Kesehatan V 135
39) Fraud dapat terjadi karena adanya pembenaran terhadap perilaku kecurangan yang
dilakukan oleh banyak petugas sehingga menyebabkan lebih banyak lagi petugas lain
yang akhirnya ikut melakukannya. Hal ini merupakan pengertian dari faktor ….
A. ethics (moralitas)
B. pressure (tekanan)
C. opportunity (kesempatan)
D. rasionalization (rasionalisasi)
40) Fraud juga dapat terjadi karena adanya tuntutan hidup dan tingkat stres yang tinggi di
kantor tempat seseorang bekerja sehingga mengakibatkan seseorang tersebut
berperilaku tidak jujur. Hal ini merupakan pengertian dari faktor ….
A. ethics (moralitas)
B. pressure (tekanan)
C. opportunity (kesempatan)
D. rasionalization (rasionalisasi)
41) Faktor-faktor yang menyusun teori Fraud Pentagon antara lain adalah ….
A. pressure, opportunity, rasionalization, competence, dan arrogance
B. pressure, opportunity, rasionalization, competence, dan exposure
C. pressure, opportunity, rasionalization, capability, dan arrogance
D. pressure, opportunity, incentive, competence, dan arrogance
42) Menurut teori Fraud Pentagon, salah satu faktor pencetus terjadinya fraud adalah sikap
superioritas atas hak dan wewenang yang dimilikinya sehingga ia merasa bahwa
pengawasan internal atau kebijakan organisasi tidak berlaku untuk dirinya. Hal ini
merupakan penjelasan dari faktor ….
A. pressure (tekanan)
B. arrogance (keangkuhan)
C. opportunity (kesempatan)
D. rasionalization (rasionalisasi)
43) Fraud dapat dilakukan oleh banyak pihak yang salah satunya adalah peserta jaminan
kesehatan. Salah satu bentuk kecurangan yang dilakukan oleh peserta adalah ….
A. cloning
B. upcoding
C. readmission
D. gratification
136 Manajemen Informasi Kesehatan V
44) Fraud yang dilakukan oleh fasilitas kesehatan rujukan tingkat lanjut dengan cara
memperpanjang lama perawatan yang dilakukan dengan cara mengajukan klaim atas
biaya pelayanan kesehatan yang lebih besar akibat perubahan lama hari perawatan
khususnya kasus rawat inap adalah ….
A. self referals
B. standard of cares
C. type of room charges
D. prolonged length of stay
45) Fraud yang dilakukan oleh fasilitas kesehatan rujukan tingkat lanjut dengan cara
menyalin klaim seorang pasien dari klaim pasien lain yang sudah ada dan biasanya klaim
yang disalin mempunyai nilai yang lebih tinggi adalah ….
A. cloning
B. upcoding
C. type of room charges
D. prolonged length of stay
46) Contoh fraud yang dapat dilakukan oleh petugas BPJS kesehatan adalah ….
A. melakukan rujukan pasien yang tidak sesuai standar
B. membayarkan dana kapitasi tidak sesuai dengan ketentuan
C. mengajukan klaim berulang untuk kasus yang sama dengan sengaja
D. memanipulasi penghasilan agar tidak perlu membayar iuran terlalu besar
47) Contoh fraud yang dapat dilakukan oleh penyedia obat/alat kesehatan adalah ….
A. melakukan rujukan pasien yang tidak sesuai standar
B. membayarkan dana kapitasi tidak sesuai dengan ketentuan
C. memanipulasi penghasilan agar tidak perlu membayar iuran terlalu besar
D. mengubah harga obat dan/atau alat kesehatan tidak sesuai dengan e-catalog
48) Contoh fraud berupa klaim palsu yang dilakukan dengan cara mengajukan klaim atas
layanan yang tidak pernah diberikan merupakan definisi dari ….
A. inflated bills
B. repeat billing
C. phantom visit
D. phantom billing
Manajemen Informasi Kesehatan V 137
49) Fraud yang dilakukan oleh peserta jaminan kesehatan yang melibatkan pemberi layanan
kesehatan adalah ….
A. memberi gratifikasi
B. memanipulasi penghasilan
C. memalsukan kondisi kesehatan
D. memalsukan status kepesertaan
50) Bentuk fraud yang dilakukan oleh FKTRL yang melibatkan pihak lain seperti BPJS
Kesehatan atau penyedia obat/alat kesehatan adalah ….
A. meminta cost-sharing tidak sesuai peraturan yang berlaku
B. melakukan tindakan pengobatan yang tidak perlu
C. memperpanjang penggunaan ventilator
D. merujuk pasien tidak sesuai standar
138 Manajemen Informasi Kesehatan V
Topik 2
Upaya Pencegahan Fraud
A. UPAYA PENCEGAHAN FRAUD
Setelah mengenal definisi dan jenis-jenis fraud, Saudara juga harus memahami upaya-
upaya yang dapat dilakukan untuk mencegah dan menanggulangi fraud. Hal ini penting dalam
rangka meminimalisasi atau bahkan meniadakan kemungkinan terjadinya fraud.
Di dalam Peraturan Menteri Kesehatan Republik Indonesia Nomor 36 Tahun 2015
tentang Pencegahan Kecurangan (fraud) dalam Pelaksanaan Program Jaminan Kesehatan
pada Sistem Jaminan Sosial Nasional (SJSN), upaya pencegahan fraud dapat dilakukan dengan
menggunakan skema pencegahan fraud yang meliputi upaya preventif, upaya pendeteksian,
dan upaya penanganan.
Tindakan
Preventif
Pendeteksian
Penanganan
Gambar 4.7. Skema Pencegahan Fraud
1. Upaya preventif
Untuk mencegah terjadinya fraud, BPJS Kesehatan, dinas kesehatan kabupaten/kota
dan fasilitas kesehatan rujukan tingkat lanjut (FKRTL) harus membangun suatu sistem
pencegahan fraud. Sistem yang dibangun meliputi penyusunan kebijakan dan pedoman
pencegahan fraud, pengembangan budaya anti-fraud sebagai bagian dari tata kelola
organisasi dan tata kelola klinis yang baik, pengembangan pelayanan kesehatan yang
berorientasi pada kendali mutu dan kendali biaya, dan pembentukan tim pencegahan fraud.
Manajemen Informasi Kesehatan V 139
Kebijakan dan pedoman pencegahan fraud yang disusun harus mampu mengatur
dan mendorong seluruh sumber daya manusia untuk bekerja sesuai dengan etika, standar
profesi, dan standar pelayanan. Substansi kebijakan dan pedoman yang disusun harus
mencakup pengaturan yang akan diterapkan dan prosedur penerapannya. Selain itu,
kebijakan dan pedoman harus mencakup pula standar perilaku dan disiplin, skema
monitoring dan evaluasi yang bertujuan untuk memastikan kepatuhan penerapan
kebijakan, dan penerapan sanksi bagi yang melanggar.
Pengembangan budaya anti-fraud sebagai bagian dari tata kelola organisasi yang
baik harus didasarkan pada prinsip transparansi, akuntabilitas, responsibilitas,
independensi, dan kewajaran. Prinsip transparansi dapat dicapai dengan adanya
keterbukaan informasi, baik dalam proses pengambilan keputusan maupun dalam
mengungkapkan informasi yang sesuai dengan kebutuhan dalam upaya untuk mencegah
fraud. Prinsip akuntabilitas dimaknai sebagai kejelasan dari struktur sistem dan
pertanggungjawaban pelayanan sehingga pengelolaan pelayanan menjadi lebih efektif.
Prinsip responsibilitas merujuk pada kesesuaian atau kepatuhan dalam pengelolaan
pelayanan terhadap prinsip organisasi yang baik dalam rangka pencegahan fraud. Prinsip
independensi merupakan suatu keadaan organisasi yang dikelola dengan profesional
tanpa adanya benturan kepentingan (conflic of interest) maupun tekanan dari pihak
manapun yang tidak sesuai dengan prinsip organisasi yang sehat. Prinsip kewajaran
mengarah pada perlakuan yang adil dan setara di dalam pemenuhan hak para pemangku
kepentingan yang timbul berdasarkan perjanjian atau kerja sama dalam hal pencegahan
fraud.
Selain merupakan bagian dari tata kelola organisasi yang baik, pengembangan
budaya anti-fraud juga merupakan bagian dari tata kelola klinis yang baik pula. Untuk
dapat memenuhi hal ini, fasilitas kesehatan dapat melakukan tindakan berupa
pengaturan ketepatan kompetensi dan kewenangan masing-masing tenaga
kesehatannya, penerapan standar pelayanan, penerapan pedoman pelayanan klinis,
penerapan clinical pathway, penerapan audit klinis, dan penetapan prosedur klaim yang
benar dan sesuai aturan.
Pengembangan pelayanan kesehatan yang berorientasi pada kendali mutu dan
kendali biaya dapat dilakukan dengan penggunaan konsep manajemen yang efektif dan
efisien serta penggunaan teknologi informasi yang berbasis bukti. Konsep manajemen
dapat dilaksanakan dengan efektif dan efisien apabila didukung dengan sinergitas dan
kerja sama yang baik antara pimpinan dan stafnya. Teknologi berbasis bukti dianggap
mampu untuk mendukung pelaksanaan sistem kendali mutu apabila sistem mampu
memonitor dan mengevaluasi semua kegiatan pelayanan yang dilakukan di fasilitas
kesehatan secara terukur dan efisien.
140 Manajemen Informasi Kesehatan V
Tim pencegahan fraud di FKRTL dengan melibatkan satuan pemeriksaan internal
(SPI), komite medis, tenaga perekam medis dan informasi kesehatan, koder, dan unsur
lain yang terkait. Tim pencegahan fraud dapat bekerja sama dan berkoordinasi dengan
BPJS Kesehatan. Tim ini bertugas untuk:
a. melakukan deteksi dini kecurangan JKN berdasarkan data klaim pelayanan kesehatan
yang dilakukan oleh FKRTL;
b. menyosialisasikan kebijakan, regulasi, dan budaya baru yang berorientasi pada
kendali mutu dan kendali biaya;
c. mendorong pelaksanaan tata kelola organisasi dan tata kelola klinik yang baik;
d. meningkatkan kemampuan koder, dokter, dan petugas lain yang berkaitan dengan
klaim dengan cara menyelenggarakan pelatihan dan edukasi tentang pengetahuan
terkait fraud, pelatihan dan edukasi sistem coding yang benar, peningkatan interaksi
antartenaga kesehatan terkait, peningkatan ketaatan terhadap standar prosedur
operasional yang berlaku, dan mendorong pendokumentasian yang jelas, lengkap,
dan tepat waktu;
e. melakukan upaya pencegahan, deteksi, dan penindakan kecurangan JKN;
f. monitoring dan evaluasi; dan
g. membuat laporan hasil upaya pencegahan fraud.
2. Upaya pendeteksian
Upaya pendeteksian kasus fraud dapat dilakukan oleh fasilitas kesehatan melalui skema
surveilans data klaim atau audit data klaim. Kegiatan ini dapat dilakukan oleh tim pencegahan
fraud. Audit sebaiknya dilakukan secara rutin. Audit dapat pula diikutsertakan sebagai bagian
dari kegiatan investigasi dalam upaya deteksi dini kecurangan JKN. Investigasi dapat dilakukan
oleh sebuah tim yang terdiri dari pakar medis/coding, asosiasi rumah sakit/asosiasi fasilitas
kesehatan, dan organisasi profesi. Investigasi bertujuan untuk memastikan adanya dugaan
terjadinya fraud, penjelasan terkait berlangsungnya kejadian fraud, dan alasan/penyebab
kasus fraud tersebut.
Hasil audit data klaim selanjutnya dianalisis dengan pendekatan: mencari anomali data,
predictive modeling, atau penemuan kasus. Mencari anomali data dimaksudkan untuk
menemukan ada tidaknya data klaim yang menyimpang/dicurigai merupakan kejadian yang
mengarah pada tindakan fraud. Predictive modeling biasanya menggunakan metode statistik
tertentu (biasanya dengan teknik regresi) untuk memprediksi kejadian fraud. Penemuan kasus
merujuk pada pemeriksaan atau audit dokumen rekam medis dalam upaya untuk menemukan
kasus klaim yang dianggap bagian dari kasus fraud.
3. Upaya penanganan
Apabila hasil audit data klinis dan/atau investigasi mengarah pada kejadian fraud, tim
pencegahan fraud harus melaporkannya kepada pimpinan fasilitas kesehatan. Laporan yang
Manajemen Informasi Kesehatan V 141
disampaikan memuat informasi mengenai ada atau tidaknya kejadian fraud, rekomendasi
pencegahan berulangnya kejadian serupa di kemudian hari, dan rekomendasi sanksi
administratif bagi pelaku.
Menurut Peraturan Menteri Kesehatan Republik Indonesia Nomor 36 Tahun 2015
tentang Pencegahan Kecurangan (fraud) dalam Pelaksanaan Program Jaminan Kesehatan
pada Sistem Jaminan Sosial Nasional (SJSN), sanksi administratif yang dapat diberikan antara
lain:
a. teguran lisan;
b. teguran tertulis;
c. perintah pengembalian kerugian kepada pihak yang dirugikan;
d. denda pengembalian kerugian (maksimal 50% dari total kerugian);
e. pencabutan izin praktik;
f. pemberhentian dari jabatan; dan/atau
g. pemecatan.
Selain melalui Kementerian Kesehatan, Badan Penyelenggara Jaminan Sosial (BPJS)
Kesehatan juga telah menerbitkan Peraturan BPJS Kesehatan No. 7 Tahun 2016 tentang
Sistem Pencegahan Kecurangan (Fraud) dalam Pelaksanaan Program Jaminan Kesehatan.
Peraturan tersebut berisi pengelolaan pencegahan fraud JKN oleh peserta jaminan sosial,
petugas BPJS, maupun pemberi layanan kesehatan yang dilakukan dengan tahapan
pencegahan, pendeteksian, dan penanganan kasus fraud.
Dalam hal pengelolaan pencegahan fraud oleh peserta jaminan sosial, BPJS Kesehatan
melakukan tindakan preventif dengan cara membuat komitmen dengan fasilitas kesehatan
untuk tidak menerima gratifikasi dari peserta, melakukan edukasi kepada peserta dan pihak
terkait, serta mewajibkan fasilitas kesehatan untuk mengecek kesesuaian antara kartu
identitas peserta JKN dan kartu identitas lain (KTP/SIM) sebelum peserta sah menerima
layanan kesehatan. Tindakan pendeteksian fraud oleh peserta dilakukan dengan cara
pengecekan keaslian kartu peserta JKN, pengecekan keaslian dan masa berlaku surat rujukan,
memastikan fasilitas kesehatan memiliki dan menaati standar operasional prosedur (SPO) dan
standar pelayanan medis (SPM) yang berlaku, penyediaan aplikasi yang mampu mendeteksi
perolehan manfaat yang berlebih bagi peserta, pemeriksaan kepatuhan terhadap peserta,
permintaan penjelasan dari fasilitas kesehatan terkait permintaan rujukan sendiri oleh
peserta, dan penjelasan terkait pemalsuan data identitas/kepesertaan. Penanganan dilakukan
dengan cara penghentian pemberian program jaminan kesehatan, pemberian sanksi kepada
peserta, melaporkan kejadian fraud kepada dinas kesehatan/asosiasi fasilitas
kesehatan/komite rumah sakit, dan/atau melaporkannya kepada pihak yang berwajib dengan
disertai bukti-bukti untuk diproses sesuai hukum yang berlaku.
142 Manajemen Informasi Kesehatan V
Dalam hal pengelolaan pencegahan fraud oleh petugas BPJS Kesehatan, BPJS Kesehatan
melakukan tindakan preventif dengan cara membangun budaya organisasi yang baik,
mengatur dan memastikan job description petugas dilakukan dengan benar, memastikan
proses bisnis yang terstandar, meningkatkan pengetahuan dan kompetensi petugas akan
kebijakan dan regulasi terbaru, meningkatkan koordinasi antarpetugas, dan melakukan
monitoring serta evaluasi berkala. Tindakan pendeteksian fraud oleh petugas BPJS Kesehatan
dilakukan dengan cara melakukan audit dan evaluasi terhadap kinerja petugas. Penanganan
dilakukan dengan cara penelaahan kasus fraud dan dilanjutkan dengan pembuatan laporan
yang ditujukan kepada Direktur Teknis BPJS Kesehatan. Hasil akhirnya adalah penetapan
sanksi bagi petugas yang terbukti melakukan fraud sesuai dengan Peraturan Kepegawaian
BPJS Kesehatan.
Dalam hal pengelolaan pencegahan fraud oleh pemberi pelayanan kesehatan, BPJS
Kesehatan melakukan tindakan preventif dengan cara mencantumkan klausul upaya tindakan
penegahan fraud yang tertuang dalam perjanjian kerja sama dan pakta integritas, melakukan
sosialisasi pencegahan fraud, memasang media informasi yang baik, meningkatkan tata kelola
yang baik dengan fasilitas kesehatan, melakukan monitoring dan evaluasi, dan/atau
melakukan koordinasi dengan pimpinan fasilitas kesehatan terkait adanya indikasi fraud.
Tindakan pendeteksian fraud oleh pemberi layanan kesehatan dilakukan dengan cara
pelaksanaan deteksi dini kasus fraud berdasarkan data klaim, penelusuran informasi indikasi
fraud, dan penyampaian indikasi kasus fraud kepada pimpinan fasilitas kesehatan.
Penanganan dilakukan dengan cara melakukan penelusuran dan investigasi lebih lanjut
terhadap indikasi kasus fraud, melaporkan hasil investigasi kepada kepala dinas kesehatan dan
menteri kesehatan, memberikan sanksi berupa tidak membayarkan klaim yang merupakan
hasil kecurangan, dan/atau menghitung kelebihan pembayaran klaim sebagai tagihan bulan
berikutnya, dikembalikan langsung, atau diproses secara hukum.
B. REKAM MEDIS DALAM KONTEKS PENANGGULANGAN FRAUD
Menurut Undang-Undang No. 29 Tahun 2004 tentang Praktik Kedokteran, Pasal 46 ayat
1 menjabarkan rekam medis sebagai berkas yang berisi catatan dan dokumen tentang
identitas pasien, pemeriksaan, pengobatan, tindakan dan pelayanan lain yang telah diberikan
kepada pasien. Pengertian tersebut diperjelas oleh Peraturan Menteri Kesehatan RI No.
269/MENKES/PER/III/2008 tentang Rekam Medis yang menjelaskan bahwa rekam medis
merupakan berkas yang berisi catatan dan dokumen antara lain identitas pasien, hasil
pemeriksaan, pengobatan yang telah diberikan, serta tindakan dan pelayanan lain yang telah
diberikan kepada pasien.
Sebagai suatu dokumen yang berisi catatan pelayanan kesehatan pasien, rekam medis
mempunyai aspek kegunaan penting yang sering disingkat ALFRED yaitu:
Manajemen Informasi Kesehatan V 143
1. Aspek Administrasi (Administration)
Rekam medis mempunyai nilai administrasi karena isinya menyangkut tindakan
berdasarkan wewenang dan tanggung jawab sebagai tenaga medis dan paramedis dalam
mencapai tujuan pelayanan kesehatan.
2. Aspek Hukum (Legal)
Rekam medis mempunyai nilai hukum karena isinya menyangkut adanya jaminan
kepastian hukum atas dasar keadilan, dalam rangka menegakkan hukum serta
penyediaan bahan bukti untuk menegakkan keadilan.
3. Aspek Keuangan (Financial)
Rekam medis mempunyai nilai finansial karena isinya menyangkut data dan informasi
yang dapat digunakan dalam perhitungan biaya pelayanan kesehatan.
4. Aspek Penelitian (Research)
Rekam medis mempunyai nilai penelitian karena isinya menyangkut data/informasi yang
dapat digunakan dalam penelitian dan pengembangan ilmu pengetahuan di bidang
kesehatan.
5. Aspek Pendidikan (Education)
Rekam medis mempunyai nilai pendidikan karena isinya menyangkut data/informasi
tentang perkembangan/kronologis dan kegiatan pelayanan medis yang diberikan kepada
pasien yang selanjutnya dapat digunakan sebagai bahan/referensi pendidikan dan
pengajaran.
6. Aspek Dokumentasi (Documentation)
Rekam medis mempunyai nilai dokumentasi karena isinya menyangkut sumber ingatan
yang harus didokumentasikan dan dipakai sebagai bahan pertanggungjawaban.
Untuk dapat memenuhi aspek-aspek tersebut, rekam medis harus dikelola dan
didokumentasikan dengan baik. Data yang ada di dalam berkas rekam medis harus diisi
dengan lengkap. Namun, sampai saat ini, adakalanya muncul kendala-kendala terkait dengan
hal tersebut. Kendala yang sering muncul biasanya adalah data dicatat tidak tepat waktu,
gagal mendokumentasikan perintah dan tanda tangan dokter, isian data pada formulir rekam
medis terlalu detail, dan data yang dicatat tidak akurat. Kendala-kendala tersebut berimbas
pada ketidaklengkapan isian data pada berkas rekam medis. Apabila hal tersebut dibiarkan
maka peluang timbulnya fraud akan terbuka lebar.
Dokumentasi rekam medis yang buruk (tidak lengkap) akan memunculkan potensi fraud.
Sebagai contoh, pendokumentasian diagnosis dan tindakan medis yang kurang lengkap dan
akurat akan memunculkan peluang penentuan kode diagnosis dan tindakan yang tidak tepat.
Ketidaktepatan penentuan kode akan mendorong oknum tertentu untuk memanipulasi kode
sehingga klaim yang diajukan bernilai lebih tinggi. Hal ini sudah barang tentu merupakan salah
satu bentuk kecurangan/fraud.
144 Manajemen Informasi Kesehatan V
Upaya yang dapat dilakukan untuk mengatasi pendokumentasian yang kurang lengkap
adalah dengan melakukan analisis kualitatif dan analisis kuantitatif rekam medis. Hatta (2011)
menjelaskan analisis kualitatif sebagai suatu proses telaah/review yang ditujukan terhadap
dokumen rekam medis untuk mengidentifikasi tentang ketidaklengkapan pengisian dokumen
rekam medis. Analisis difokuskan untuk mengecek kepastian diagnosis yang lengkap dan
konsisten, masukan dari segenap pemberi pelayanan kesehatan yang konsisten, penetapan
kepastian alasan perawatan pasien dan jalannya pengobatan, pendokumentasian yang tepat
berkaitan dengan informed consent, pelaksanaan pendokumentasian yang baik dan memadai,
serta keadaan yg potensial terkena tuntutan. Pelaksanaan analisis kualitatif harus didukung
dengan pengetahuan tentang terminologi medis, anatomi dan fisiologi, dasar-dasar ilmu
penyakit, serta isi catatan medis.
Lebih lanjut, Hatta (2011) menjelaskan analisis kuantitatif sebagai telaah/review bagian
tertentu dari isi rekam medis guna menemukan kekurangan, khusus yang terkait dengan
pencatatan rekam medis. Analisis kuantitatif disebut juga analisis ketidaklengkapan baik
formulir yang harus ada maupun kelengkapan pengisian item data yang terdapat pada
formulir sesuai dengan pelayanan yang diberikan pada pasien. Analisis ini terdiri dari empat
komponen yaitu review identifikasi, review autentikasi, review pelaporan, dan review
pencatatan. Review identifikasi dilakukan untuk memeriksa komponen identitas pasien di
setiap lembar formulir rekam medis yang minimal memuat nomor rekam medis dan nama
pasien. Review autentikasi dimaksudkan untuk memastikan pendokumentasian rekam medis
dilengkapi dengan tanggal dan jam pelayanan, serta tanda tangan dan nama terang pemberi
pelayanan kesehatan. Review pelaporan dilakukan untuk memastikan ketepatan data yang
tercantum pada rekam medis sebab rekam medis merupakan sumber data statistik pelaporan
pada fasilitas kesehatan. Review pencatatan dilakukan untuk mengecek catatan yang tidak
lengkap atau tidak terbaca, penggunaan singkatan dan simbol yang sesuai dengan
standar/kesepakatan bersama, dan aturan pembetulan kesalahan dalam penulisan data.
Implementasi analisis pada saat pelayanan sedang berjalan maupun setelah dokumen
rekam medis telah berada di unit kerja rekam medis perlu dievaluasi karena menyangkut “cost
& benefit.” Analisis harus diupayakan dapat dilaksanakan secara rutin. Oleh karena itu,
kegiatan analisis memerlukan personil, material, dan tempat kerja yang memadai. Dengan
dilakukannya analisis kualitatif dan analisis kuantitatif ini, persentase kelengkapan
pendokumentasian rekam medis diharapkan mengalami peningkatan. Dengan demikian,
kualitas informasi yang disampaikan kepada pihak penanggung biaya khususnya BPJS
Kesehatan yang juga akan meningkat. Hal ini dapat digunakan untuk menekan potensi
terjadinya fraud.
Manajemen Informasi Kesehatan V 145
C. PERAN PEREKAM MEDIS DAN INFORMASI KESEHATAN DALAM UPAYA PENCEGAHAN
FRAUD
Seorang profesi perekam medis dan informasi kesehatan (PMIK) harus memahami
dengan baik terkait dengan konsep fraud. Selain itu, profesi PMIK juga harus dibekali dengan
pengetahuan dan keterampilan terkait upaya pencegahan fraud sebab memiliki peran sentral
dalam proses klaim jaminan kesehatan.
Gambar 4.8. Skema Proses Verifikasi Data Klaim
Jika dilihat dari gambar 4.8., seorang profesi PMIK dapat berperan sebagai petugas
administrasi klaim rumah sakit, koder, dan petugas yang terlibat dalam verifikasi internal di
rumah sakit. Petugas administrasi klaim rumah sakit bertugas untuk memastikan berkas klaim
lengkap. Kelengkapan berkas meliputi kelengkapan jumlah formulir yang diajukan dan
kelengkapan data yang didokumentasikan di dalamnya. Untuk dapat melakukan hal itu,
profesi PMIK harus menguasai pengetahuan dan keterampilan terkait analisis rekam medis,
baik analisis kualitatif maupun analisis kuantitatif.
Peran berikutnya dari seorang PMIK adalah sebagai koder yang melaksanakan kegiatan
coding. Coding memiliki fungsi yang sangat penting dalam pelayanan manajemen informasi
kesehatan. Data klinis yang terkode dibutuhkan untuk mendapatkan kembali informasi atas
perawatan pasien, penelitian, perbaikan, pelaksanaan, perencanaan dan fasilitas manajemen
146 Manajemen Informasi Kesehatan V
dan untuk menentukan biaya perawatan kepada penyedia pelayanan kesehatan. Untuk dapat
memenuhi keperluan tersebut, kode yang ditentukan harus tepat/akurat.
Agar dapat memperoleh kode tepat/akurat, profesi PMIK khususnya koder harus
mempunyai pengetahuan terkait biomedik anatomi, fisiologi, patologi, dan terminologi medis
yang memadai. Selain itu, koder juga harus paham dengan sistem klasifikasi penyakit yang
berlaku yaitu ICD-10 termasuk aturan morbiditas dan mortalitas. Menurut Kasim dan Erkadius
dalam Hatta (2011), pengodean yang sesuai dengan ICD-10 meliputi:
1. tentukan tipe pernyataan (diagnosis) yang akan dikode dan buka ICD-10 volume 3
(kamus indeks alfabetis). Bila pernyataan adalah istilah penyakit atau cedera atau
kondisi lain yang terdapat pada Bab I-XIX dan XXI (Z00-Z99), gunakan istilah tersebut
sebagai “lead term” untuk dimanfaatkan sebagai panduan menelusuri istilah yang dicari
pada seksi 1 indeks (Volume 3). Bila pernyataan adalah penyebab luar (external cause)
dari cedera (bukan nama penyakit) maka yang ada di Bab XX (Volume 1), lihat dan cari
kodenya pada seksi 2 di indeks (Volume 3);
2. “lead term” (kata panduan) untuk penyakit dan cedera biasanya merupakan kata benda
yang memaparkan kondisi patologisnya. Sebaiknya jangan menggunakan istilah kata
benda anatomi, kata sifat atau kata keterangan sebagai kata panduan. Walaupun
demikian, beberapa kondisi ada yang diekspresikan sebagai kata sifat atau eponim
(menggunakan nama penemu) yang tercantum di dalam indeks sebagai “lead term”;
3. baca dengan seksama dan ikuti petunjuk catatan yang muncul di bawah istilah yang akan
dipilih pada Volume 3;
4. baca istilah yang terdapat dalam tanda kurung “()” sesudah lead term (kata dalam tanda
kurung = modifier, tidak akan mempengaruhi kode). Istilah lain yang ada di bawah lead
term (dengan tanda (-) minus = idem = indent) dapat memengaruhi nomor kode,
sehingga semua kata-kata diagnostik harus diperhitungkan);
5. ikuti secara hati-hati setiap rujukan silang (cross references) dan perintah “see” dan “see
also” yang terdapat dalam indeks;
6. lihat daftar tabulasi (Volume 1) untuk mencari nomor kode yang paling tepat. Lihat kode
tiga karakter diindeks dengan tanda minus pada posisi keempat yang berarti bahwa isian
untuk karakter keempat itu ada di dalam volume 1 dan merupakan posisi tambahan
yang tidak ada dalam indeks (Volume 3). Perhatikan juga perintah untuk membubuhi
kode tambahan (additional code) serta aturan cara penulisan dan pemanfaatannya
dalam pengembangan indeks penyakit dan dalam sistem pelaporan morbiditas dan
mortalitas;
7. ikuti pedoman “inclusion” dan “exclusion” pada kode yang dipilih atau bagian bawah
suatu bab (chapter), blok, kategori, atau subkategori;
8. tentukan kode yang Anda pilih; dan
Manajemen Informasi Kesehatan V 147
9. lakukan analisis kuantitatif dan kualitatif data diagnosis yang dikode untuk memastikan
kesesuaiannya dengan pernyataan dokter tentang diagnosis utama di berbagai lembar
formulir rekam medis pasien guna menunjang aspek legal rekam medis yang
dikembangkan.
Sebagai pelengkap, seorang koder juga harus mampu melaksanakan komunikasi dan
kerja sama dengan baik dengan tenaga medis (dokter) sebagai tenaga kesehatan yang
berwenang menentukan diagnosis pasien. Apabila data resume terkait diagnosis belum
lengkap, koder berkewajiban untuk mengingatkan dokter agar segera melengkapinya. Dengan
demikian, sumber data yang akan digunakan untuk proses coding semakin lengkap.
Sebelum berkas klaim diajukan ke BPJS Kesehatan, berkas sebaiknya diverifikasi terlebih
dahulu oleh tim verifikator internal. Salah satu anggota tim ini adalah profesi PMIK dan koder.
Tugas utama tim ini adalah:
1. memverifikasi data kelengkapan resume medis pasien dan pemeriksaan penunjang,
2. memverifikasi kesesuaian diagnosis dan tindakan dengan data penyakit dan prosedur,
3. memverifikasi kesesuaian data tagihan (billing) dengan penyakit dan tindakan, dan
4. melakukan penyesuaian atau koreksi klaim yang tidak sesuai pelayanan yang didapatkan
pasien dengan bukti pelayanan yang diklaimkan ke BPJS.
Dengan dilakukannya proses verifikasi internal, peluang terjadinya fraud diharapkan
dapat ditekan. Apabila sudah tidak ditemukan indikasi adanya fraud, berkas klaim hasil
verifikasi internal selanjutnya dapat diajukan kepada BPJS Kesehatan untuk diverifikasi lebih
lanjut dan proses reimbursement. Sekali lagi, komunikasi dan kerja sama yang baik perlu
dilakukan dan ditingkatkan antara koder, profesi PMIK, dokter, dan pihak BPJS Kesehatan
untuk mencegah fraud.
Latihan
Untuk dapat memperdalam pemahaman Anda mengenai materi di atas, kerjakanlah Latihan
berikut!
1) Apa saja upaya yang dapat dilakukan untuk mencegah fraud?
2) Sebutkan prinsip-prinsip budaya anti-fraud yang dikembangkan di Indonesia!
3) Apa saja tugas dari tim pencegahan fraud?
4) Sebutkan sanksi administratif yang dapat diberikan kepada pelaku fraud!
5) Apa saja upaya yang dapat dilakukan untuk menjamin keabsahan berkas rekam medis
sehingga dapat mencegah terjadinya fraud?
148 Manajemen Informasi Kesehatan V
Ringkasan
1. Penanggulangan fraud dapat dilakukan dengan skema pencegahan fraud yang meliputi
tindakan preventif, pendeteksian, dan penanganan fraud yang harus dipahami dan
disadari oleh semua pihak terkait.
2. Dokumentasi rekam medis yang buruk (tidak lengkap) akan memunculkan peluang
terjadinya fraud sehingga diperlukan kegiatan analisis kualitatif dan analisis kuantitatif
yang rutin untuk menjamin kelengkapan dan ketepatan pengisian data di dalam berkas
rekam medis.
3. Profesi perekam medis dan informasi kesehatan harus memahami konsep dan upaya
pencegahan fraud dan ditunjang dengan penguasaan pengetahuan dan keterampilan
coding yang memadai serta komunikasi dan kerja sama dengan pihak terkait dengan
baik agar potensi fraud diharapkan dapat dikendalikan dan dicegah sedini mungkin dari
pengelolaan rekam medis dan informasi kesehatan yang baik dan benar.
Tes 2
Pilihlah salah satu jawaban yang paling benar!
1) Upaya yang dilakukan untuk menanggulangi fraud meliputi ….
A. tindakan korektif, pendeteksian, dan penanganan
B. tindakan promotif, pendeteksian, dan penanganan
C. tindakan preventif, pendeteksian, dan penanganan
D. tindakan konservatif, pendeteksian, dan penanganan
2) Upaya pencegahan fraud dapat dilakukan dengan membangun sebuah sistem yang
terdiri dari beberapa langkah, kecuali ….
A. mengembangkan budaya anti-fraud
B. menyusun kebijakan dan pedoman pencegahan fraud
C. menyusun skema peningkatan pembiayaan kesehatan
D. mengembangkan pelayanan kesehatan yang berorientasi pada kendali mutu dan
kendali biaya
3) Prinsip pengembangan budaya anti-fraud yang menunjukkan adanya keterbukaan
informasi sesuai dengan kebutuhan dan aturan yang berlaku adalah ….
A. responsibilitas
B. akuntabilitas
Manajemen Informasi Kesehatan V 149
C. transparansi
D. kewajaran
4) Prinsip pengembangan budaya anti-fraud yang menunjukkan adanya kejelasan dari
struktur sistem dan pertanggungjawaban pelayanan sehingga pengelolaan pelayanan
menjadi lebih efektif adalah ….
A. responsibilitas
B. akuntabilitas
C. transparansi
D. kewajaran
5) Prinsip pengembangan budaya anti-fraud yang mengarah pada perlakuan yang adil dan
setara di dalam pemenuhan hak para pemangku kepentingan yang timbul berdasarkan
perjanjian atau kerja sama dalam hal pencegahan fraud adalah ….
A. responsibilitas
B. akuntabilitas
C. transparansi
D. kewajaran
6) Pengembangan budaya anti-fraud harus memenuhi prinsip responsibilitas yang
mempunyai arti ….
A. adanya perlakuan yang adil dan setara di dalam pemenuhan hak para pemangku
kepentingan
B. adanya keterbukaan informasi yang sesuai dengan kebutuhan dalam upaya untuk
mencegah fraud
C. adanya kejelasan dari struktur sistem dan pertanggungjawaban pelayanan
sehingga pengelolaan pelayanan menjadi lebih efektif
D. adanya kesesuaian atau kepatuhan dalam pengelolaan pelayanan terhadap
prinsip organisasi yang baik dalam rangka pencegahan fraud
7) Pengembangan budaya anti-fraud harus memenuhi prinsip independensi yang
mempunyai arti ….
A. perlakuan yang adil dan setara di dalam pemenuhan hak para pemangku
kepentingan
B. keterbukaan informasi yang sesuai dengan kebutuhan dalam upaya untuk
mencegah fraud
C. pengelolaan organisasi secara profesional tanpa adanya benturan kepentingan
maupun tekanan dari pihak manapun
150 Manajemen Informasi Kesehatan V
D. kejelasan dari struktur sistem dan pertanggungjawaban pelayanan sehingga
pengelolaan pelayanan menjadi lebih efektif
8) Untuk mewujudkan tata kelola klinis yang baik, fasilitas kesehatan dapat melakukan hal
berikut ini, kecuali ….
A. penerapan pedoman pelayanan klinis
B. penerapan kewenangan ganda
C. penerapan standar pelayanan
D. penerapan audit klinis
9) Tim pencegahan fraud di fasilitas kesehatan rujukan tingkat lanjut (FKRTL) utamanya
harus melibatkan profesi ….
A. Apoteker
B. Nutrisionis
C. Petugas keamanan
D. Perekam Medis dan Informasi Kesehatan
10) Salah satu hal yang dapat menghambat upaya pencegahan fraud adalah ….
A. melakukan deteksi dini Kecurangan JKN
B. memonitor dan mengevaluasi semua kegiatan pelayanan
C. menggunakan konsep manajemen yang efektif dan efisien
D. mendorong seluruh sumber daya manusia untuk bekerja keras tanpa standar
pelayanan
11) Tim pencegahan fraud di fasilitas kesehatan rujukan tingkat lanjut (FKRTL) terdiri dari
unsur ….
A. satuan pemeriksaan internal (SPI), komite medis, direktur rumah sakit, koder, dan
unsur lain yang terkait
B. satuan pemeriksaan internal (SPI), komite medis, tenaga perekam medis dan
informasi kesehatan, koder, dan unsur lain yang terkait
C. satuan pemeriksaan internal (SPI), direktur rumah sakit, tenaga perekam medis
dan informasi kesehatan, koder, dan unsur lain yang terkait
D. satuan pemeriksaan internal (SPI), komite medis, tenaga perekam medis dan
informasi kesehatan, direktur rumah sakit, koder, dan unsur lain yang terkait
12) Berikut ini yang bukan merupakan tugas dari tim pencegahan fraud adalah ….
A. mendorong pelaksanaan tata kelola organisasi dan tata kelola klinik yang baik
B. melakukan upaya pencegahan, deteksi, dan penindakan Kecurangan JKN
Manajemen Informasi Kesehatan V 151
C. menerima laporan hasil upaya pencegahan fraud
D. melakukan deteksi dini Kecurangan JKN
13) Upaya pendeteksian fraud dapat dilakukan dengan menggunakan skema ….
A. surveilans data klaim
B. predictive modeling
C. teknik regresi
D. gratification
14) Audit data klaim untuk sebagai wujud dari upaya pendeteksian fraud dapat disebut juga
dengan ….
A. surveilans data klaim
B. predictive modeling
C. teknik regresi
D. gratification
15) Tim investigasi fraud di fasilitas kesehatan rujukan tingkat lanjut (FKRTL) terdiri dari
unsur ….
A. pakar medis/coding, asosiasi rumah sakit/asosiasi fasilitas kesehatan, dan
organisasi profesi
B. pakar medis/coding, asosiasi rumah sakit/asosiasi fasilitas kesehatan,
direktur/pimpinan fasilitas kesehatan, dan organisasi profesi
C. pakar medis/coding, asosiasi rumah sakit/asosiasi fasilitas kesehatan, asosiasi
perguruan tinggi kesehatan, direktur/pimpinan fasilitas kesehatan, dan organisasi
profesi
D. pakar medis/coding, asosiasi rumah sakit/asosiasi fasilitas kesehatan, asosiasi
perguruan tinggi kesehatan, direktur/pimpinan fasilitas kesehatan, komite medis,
dan organisasi profesi
16) Hasil audit data klaim dan/atau investigasi pendeteksian fraud selanjutnya dilaporkan
kepada ….
A. menteri kesehatan
B. pimpinan komite medis
C. pimpinan fasilitas kesehatan
D. kepala dinas kesehatan setempat
152 Manajemen Informasi Kesehatan V
17) Sanksi administratif bagi pelaku fraud yang paling ringan adalah ….
A. pemecatan
B. teguran lisan
C. pencabutan izin praktik
D. pemberhentian dari jabatan
18) Selain melalui Kementerian Kesehatan, Badan Penyelenggara Jaminan Sosial (BPJS)
Kesehatan juga telah menerbitkan peraturan tentang Sistem Pencegahan Kecurangan
(Fraud) dalam Pelaksanaan Program Jaminan Kesehatan yaitu ….
A. Peraturan BPJS Kesehatan No. 36 Tahun 2015
B. Peraturan BPJS Kesehatan No. 7 Tahun 2015
C. Peraturan BPJS Kesehatan No. 36 Tahun 2016
D. Peraturan BPJS Kesehatan No. 7 Tahun 2016
19) Dalam hal pengelolaan pencegahan fraud oleh peserta jaminan sosial, BPJS Kesehatan
melakukan tindakan preventif dengan cara membuat komitmen dengan fasilitas
kesehatan untuk melakukan hal berikut ini, kecuali ….
A. mengecek kesesuaian kartu identitas peserta JKN dengan kartu identitas lain
B. melakukan edukasi kepada peserta dan pihak terkait
C. menaati SPO dan SPM yang berlaku
D. menerima gratifikasi dari peserta
20) Apabila ada peserta yang terbukti melakukan fraud, BPJS Kesehatan dapat melakukan
upaya penanganan berupa ….
A. melanjutkan pemberian program jaminan kesehatan
B. memberikan hukuman langsung terhadap peserta
C. memberikan sanksi kepada fasilitas kesehatan
D. memberikan sanksi kepada peserta
21) Dalam hal pengelolaan pencegahan fraud oleh petugas BPJS Kesehatan, BPJS Kesehatan
melakukan tindakan preventif dengan cara berikut ini, kecuali ….
A. meningkatkan pengetahuan dan kompetensi petugas
B. melakukan monitoring dan evaluasi seperlunya
C. membangun budaya organisasi yang baik
D. meningkatkan koordinasi antarpetugas
Manajemen Informasi Kesehatan V 153
22) Penanganan fraud oleh BPJS Kesehatan dilakukan dengan cara penelaahan kasus fraud
dan dilanjutkan dengan pembuatan laporan yang ditujukan kepada ….
A. Menteri Kesehatan
B. Pimpinan fasilitas kesehatan
C. Direktur Teknis BPJS Kesehatan
D. Kepala Dinas Kesehatan setempat
23) Penetapan sanksi bagi petugas BPJS Kesehatan yang terbukti melakukan fraud
disesuaikan dengan ….
A. Peraturan Presiden
B. Peraturan Menteri Kesehatan
C. Peraturan Kepegawaian BPJS Kesehatan
D. Peraturan Direktur Jenderal Pelayanan Kesehatan
24) Dalam proses verifikasi data klaim, seorang perekam medis dan informasi kesehatan
dapat berperan sebagai berikut, kecuali ….
A. anggota tim verifikator internal
B. petugas administrasi klaim
C. penentu diagnosis
D. koder
25) Fraud dapat diantisipasi oleh tim verifikator internal yang bertugas untuk ….
A. menambah data resume medis pasien dan pemeriksaan penunjang
B. menambah data diagnosis dan tindakan dengan data penyakit dan prosedur
C. melakukan perubahan data tagihan (billing) dengan penyakit dan tindakan
D. melakukan penyesuaian klaim yang tidak sesuai dengan bukti pelayanan
154 Manajemen Informasi Kesehatan V
Kunci Jawaban Tes
Test Formatif 1
1) C.
2) D.
3) A.
4) B.
5) D.
6) A.
7) C.
8) D.
9) D.
10) A.
11) C.
12) A.
13) A.
14) D.
15) B.
16) A.
17) B.
18) D.
19) D.
20) A.
21) B.
22) D.
23) D.
24) A.
25) A.
Manajemen Informasi Kesehatan V 155
Test Formatif 2
1) C.
2) C.
3) C.
4) B.
5) D.
6) D.
7) C.
8) B.
9) D.
10) D.
11) B.
12) C.
13) A.
14) A.
15) A.
16) C.
17) B.
18) D.
19) D.
20) D.
21) B.
22) C.
23) C.
24) C.
25) D.
156 Manajemen Informasi Kesehatan V
Glosarium
BPJS Kesehatan : Badan Penyelenggara Jaminan Sosial di bidang kesehatan
FKRTL : fasilitas kesehatan rujukan tingkat lanjut
FKTP : fasilitas kesehatan tingkat primer
Fraud : suatu tindakan kecurangan yang dilakukan dengan sengaja yang
mengakibatkan kerugian pihak lain.
Gratifikasi : pemberian uang, barang, rabat (discount), komisi, pinjaman tanpa bunga,
tiket perjalanan, fasilitas penginapan, perjalanan wisata, pengobatan
cuma-cuma, dan fasilitas lainnya.
ICD-10 : International Statistical Classification of Diseases and Related Health
Problems Tenth Revision, standar klasifikasi penyakit utama yang
diterbikan oleh badan kesehatan dunia (WHO) dan diterapkan di
Indonesia
JKN : Jaminan Kesehatan Nasional
Opportunity : kesempatan untuk melakukan tindakan kecurangan
PMIK : Perekam Medis dan Informasi Kesehatan
SJSN : Sistem Jaminan Sosial Nasional
SPM : Standar Pelayanan Minimal
SPO : Standar Prosedur Operasional
Manajemen Informasi Kesehatan V 157
Daftar Pustaka
Hatta, G. R., 2011. Pedoman Manajemen Informasi Kesehatan di Sarana Pelayanan Kesehatan,
Edisi Revisi 2. Jakarta: UI-Press.
Hall, J. A., 2011. Accounting Information Systems: Seventh Edition. Mason. Ohio: Cengage
Learning.
Peraturan Menteri Kesehatan RI No. 269/MENKES/PER/III/2008 tentang Rekam Medis
Peraturan Menteri Kesehatan Republik Indonesia Nomor 36 Tahun 2015 tentang Pencegahan
Kecurangan (fraud) dalam Pelaksanaan Program Jaminan Kesehatan pada Sistem
Jaminan Sosial Nasional (SJSN)
The Institute of Internal Auditor. 2005. Internal Auditing and Fraud. Diakses dari
https://na.theiia.org pada tanggal 15 November 2017.
The Institute of Internal Auditor, The American Institute of Certified Public Accountants, and
Association of Certified Fraud Examiners. 2008. Managing the Business Risk of Fraud: A
Practical Guide. Diakses dari https://www.acfe.com pada tanggal 15 November 2017.
158 Manajemen Informasi Kesehatan V
Bab 5
KUALITAS DAN PERMASALAHAN
KODING
Yati Maryati, SKM.
Pendahuluan
K
ualitas pelayanan kesehatan sebagian besar sangat bergantung pada kualitas
informasi pelayanan kesehatan (Naga, 2016). Kualitas infomasi pelayanan kesehatan
yang dihasilkan tentunya berasal dari data pelayanan kesehatan yang berkualitas
pula. Salah satu data pelayanan kesehatan, yaitu diagnosis. Diagnosis ini diterjemahkan
menjadi suatu sandi(code) berbentuk numerik yang yang berdasarkan ICD-10.
Selain itu permasalahan yang dihadapi seorang koder adalah diagnosis/tindakan tidak
spesifik, Diagnosis/tindakan tidak ditulis, Diagnosis/tindakan tidak lengkap, tulisan dokter
tidak terbaca, singkatan tidak standar, prosedur tidak dilakukan tetap di koding, prosedur
dilakukan tetap tidak di-koding dan kesalahan Koding. Oleh karena itu, seorang koder harus
memahami bagaimana kualitas dan permasalahan koding penyakit dan tindakan.
Nah, Saudara mahasiswa sekalian tadi sekilas mengenai kualitas dan permasalahan
koding. Untuk lebih jelas lagi silakan pelajari bab ini hingga tuntas. Bab ini terdapat 2 topik,
yaitu topik 1 mengenai kualitas koding dan topik 2 mengenai permasalahan koding. Manfaat
dari mata kuliah ini adalah dengan diketahuinya konsep kualitas dan permasalahan koding
maka koder dapat melakukan koding penyakit dan tindakan dengan tepat dan berkualitas.
Selain itu, dengan mengetahui permasalahan-permasalahan koding yang sering terjadi,
seorang koder dapat memecahkan permasalahan koding yang ada dan solusi yang terbaik
sesuai dengan kebijakan dan kaidah koding berlaku. Manfaat lain adalah untuk membuat
standar atau aturan yang seragam terkait teknis pelaksanaannya.
Tujuan instruksional umum dari mata kuliah ini adalah peserta didik mampu
menjelaskan kualitas dan permasalahan koding pada era JKN.
Untuk mempelajari bab ini, mulailah Saudara memahami dengan cermat uraian
tentang konsep, pengertian, dan penjelasan pada bagian awal. Apabila menemukan kata atau
istilah yang kurang atau tidak Saudara pahami, gunakan glosarium yang disediakan untuk
menemukan pengertiannya. Selanjutnya, apabila Saudara telah memahami uraian tersebut,
Manajemen Informasi Kesehatan V 159
kerjakan latihan yang telah disediakan satu demi satu hingga selesai. Apabila ternyata Saudara
belum mampu atau belum berhasil menjawab semua soal latihan, perhatikan kembali
penjelasan mengenai konsep, pengertian, dan penjelasan yang berkaitan dengan soal latihan
dan jawaban. Apabila Saudara telah berhasil menjawab semua atau sebagian besar soal
latihan, lanjutkan dengan mengerjakan tes.
Selamat belajar!
160 Manajemen Informasi Kesehatan V
Topik 1
Kualitas Koding
A. PENGERTIAN, PROSES, DAN ATURAN KODING
1. Pengertian
Koding adalah kegiatan memberikan kode diagnosis utama dan diagnosis sekunder
sesuai dengan ICD-10 (International Statistical Classification of Diseases and Related Health
Problems) yang diterbitkan oleh WHO serta memberikan kode tindakan/prosedur sesuai
dengan ICD-9-CM (International Classification of Diseases Revision Clinical Modification).
(PMK 76, 2016)
Koding penyakit dan tindakan sangat penting dalam sistem pembiayaan kesehatan di
fasilitas pelayanan kesehatan baik FKRTL maupun FKTP, yang akan menentukan besar biaya
dalam pembayaran pelayanan kesehatan. Aturan dan pedoman koding yang digunakan dalam
aplikasi INA-CBG adalah aturan koding morbiditas.
Klasifikasi penyakit adalah satu sistem pengelompokkan (categories) penyakit, cedera
dan kondisi kesehatan serta prosedur yang disusun sesuai kriteria yang telah ditentukan dan
disepakati bersama (WHO). ICD adalah klasifikasi penyakit yang disusun oleh para pakar
statistik kesehatan masyarakat, patologi-anatomis, spesialis medis, wakil-wakil resmi
darinegara-negara anggota WHO (Naga, 2016).
Diagnosis atau serangkaian diagnoses atau ringkasan diagnosis adalah penting bagi
analisis kualitas asuhan medis, pelayanan kesehatan masyarakat dan merupakan jumlah
rupiah yang harus disediakan fasilitas untuk menyediakan sarana sumber daya yang siap
pakai, dan merupakan jumlah biaya yang harus dibayar kembali oleh pengguna jasa
pelayanan, individual pasiennya atau pihak ketiga penanggung biaya. Di dalam sistem
pelayanan rumah sakit ini diolah melalui sistem DRGs-Casemix (INA-DRG INA-CBGs).
Kode diagnoses adalah alat komunikasi antartenaga profesional medis dokter, antar-
dokter dengan pasien, antar-dokter dengan direktur pelayanan operasional, antar-rumah
sakit dengan rumah sakit, rumah sakit dengan Dinas Kesehatan setempat, rumah sakit dengan
Kementerian Kesehatan, dan antar-rumah sakit dengan pihak ketiga lain-lain (di antaranya:
Badan Asuransi Kesehatan).
Koding dalam INA–CBG menggunakan ICD-10 revisi Tahun 2010 untuk mengkode
diagnosis utama dan diagnosis sekunder serta menggunakan ICD-9-CM revisi Tahun 2010
untuk mengkode tindakan/prosedur. Sumber data untuk mengkode INA-CBG berasal dari
resume medis, yaitu data diagnosis dan tindakan/prosedur, apabila diperlukan dapat dilihat
Manajemen Informasi Kesehatan V 161
dalam berkas rekam medis. Ketepatan koding diagnosis dan tindakan/prosedur sangat
berpengaruh terhadap hasil grouper dalam aplikasi INA-CBG.
Diagnosis utama adalah diagnosis yang ditegakkan oleh dokter pada akhir episode
perawatan yang menyebabkan pasien mendapatkan perawatan atau pemeriksaan lebih
lanjut. Jika terdapat lebih dari satu diagnosis, maka dipilih yang menggunakan sumber daya
paling banyak. Jika tidak terdapat diagnosis yang dapat ditegakkan pada akhir episode
perawatan, maka gejala utama, hasil pemeriksaan penunjang yang tidak normal atau masalah
lainnya dipilih menjadi diagnosis utama.
Diagnosis Sekunder adalah diagnosis yang menyertai diagnosis utama pada saat pasien
masuk atau yang terjadi selama episode perawatan. Diagnosis sekunder merupakan
komorbiditas dan/atau komplikasi. Komorbiditas adalah penyakit yang menyertai diagnosis
utama atau kondisi yang sudah ada sebelum pasien masuk rawat dan membutuhkan
pelayanan kesehatan setelah masuk maupun selama rawat. Komplikasi adalah penyakit yang
timbul dalam masa perawatan dan memerlukan pelayanan tambahan sewaktu episode
pelayanan, baik yang disebabkan oleh kondisi yang ada atau muncul akibat dari pelayanan
kesehatan yang diberikan kepada pasien (PMK 76, 2016).
2. Proses koding
Dalam proses koding penyakit pada sarana pelayanan kesehatan, saat ini adalah
menggunakan ICD 10 untuk koding penyakit dan ICD-9CM untuk koding tindakan. Untuk
melakukan koding tersebut maka koder harus memahami bagaimana proses dalam
pengkodean tersebut.
Buku ICD-10 terdiri dari 3 (tiga) jilid yang merupakan volume 1 sampai 3, sebagai berikut:
Volume 1:
berisi daftar tabulasi seluruh sebutan penyakit/kondisi sakit atau gejala, simtoma penyakit dan
masalah terkait kesehatan berikut sebab luar cedera, yang dikenal di dunia ini sampai dengan
terbitan buku yang diadaptasi secara tahunan. Ejaan sebutan penyakit di Volume 1 ini
menggunakan ejaan bahasa Inggris. (Contoh: labour, oesophagus, oedema).
Volume 2:
adalah manual pengenalan dan instruksi cara penggunaan buku volume 1 dan 3, disertai
panduan terkait sertifikasi medis dan Rules pengkodean Morbiditas dan Mortalitas,
beserta pengaturan presentasi statistikal.
Di ICD-Vol 2 edisi terkini ada lampiran daftar Diagnoses yang tidak bisa menjadi penyebab
timbulnya Diabetes Mellitus.
162 Manajemen Informasi Kesehatan V
Volume 3:
adalah daftar indeks alfabetis penyakit serta kondisi sakit, sebab luar penyakit/cedera yang
bisa ditemukan pada daftar tabulasi Volume 1 dilengkapi dengan indeks alfabetis nama
generik obat dan zat kimia. Ejaan sebutan penyakit di Volume 3 ini menggunakan ejaan
bahasa Inggris-Amerika. (Contoh: labor, esophagus, edema)(Naga, 2016)
Aturan penulisan diagnosis adalah sebagai berikut : (PMK 76, 2016)
1. Diagnosis hendaknya ditulis dengan jelas dan informatif agar dapat diklasifikasikan
dengan tepat.
Contoh penulisan diagnosis:
Anemia pada kanker lambung
Appendisitis kronis eksaserbasi akut
Measles complicated by pneumonia
Neuropathy Diabetikum, Non Insulin Dependent Diabetes Mellitus
Luka bakar derajat dua telapak kaki kanan
2. Jika tidak terdapat diagnosis yang dapat ditegakkan pada akhir episode perawatan,
maka gejala utama, hasil pemeriksaan penunjang yang tidak normal atau masalah
lainnya dipilih menjadi diagnosis utama (PMK 76, 2016).
3. Diagnosis untuk kondisi multipel seperti cedera multipel, gejala sisa (sekuele) multipel
dari penyakit atau cedera sebelumnya, atau kondisi multipel yang terjadi pada penyakit
human immunodeficiencyvirus (HIV), jika salah satu kondisi yang jelas lebih berat dan
lebih banyak menggunakan sumber daya dibandingkan dengan yang lain dicatat sebagai
diagnosis utama dan yang lainnya sebagai diagnosis sekunder. Jika tidak ada satu kondisi
yang menonjol, maka digunakan ‘fraktur multipel’ atau ‘penyakit HIV yang
menyebabkan infeksi multipel sebagai diagnosis utama dan kondisi lainnya sebagai
diagnosis sekunder (PMK 76, 2016).
Jika suatu episode perawatan ditujukan untuk pengobatan atau pemeriksaan
gejala sisa (sekuele) suatu penyakit lama yang sudah tidak diderita lagi, maka
diagnosis sekuele harus ditulis dengan asal-usulnya.
Contoh :
- Septum hidung bengkok karena fraktur hidung di masa kanak-kanak
- Kontraktur tendon Achilles karena efek jangka panjang dari cedera tendon
4. Jika terjadi sekuele multipel yang pengobatan atau pemeriksaannya tidak difokuskan
pada salah satu dari kondisi sekuele mutipel tersebut, maka bisa ditegakkan diagnosis
Manajemen Informasi Kesehatan V 163
sekuele multipel. Contoh: “sekuele cerebrovaskuler accident (CVA)” atau “sekuele
fraktur multipel” (PMK 76, 2016).
Untuk melakukan pengkodean penyakit dan tindakan tersebut, Runtunan Tindakan
Analisis Kualitatif yang terkait dengan Data Diagnosis adalah:
a. Kaji lembar pertama RM terkait kelengkapan dan akurasi. Apakah kondisi utama
tertera di halaman pertama (Front sheet) dan bertanda tangan dokter yang
melayani/merawat, di kolom/tempat yang disediakan.
b. Baca discharge summary (ringkasan pulang pasien) terkait informasi diagnosis
pasien dan tindakan yang telah dilakukan terhadapnya.
c. Cek bahwa pernyataan diagnosisnya ditunjang bukti di dalam rekam medis pasien.
Sebagai contoh: di antaranya:
Apa ada laporan hasil PA, laboratorium khusus, laboratorium kimia dsb.
Apa ada hasil X-ray yang terlampir dan apakah ada hasil MRI atau metode
pemeriksaan lain yang lelah dilaksanakan kepada pasien terkait?
d. Kaji kembali catatan tentang kemajuan pasien (Progress Note).
e. Cek Rekam Medis untuk menentukan item-item apa saja yang harus dikode.
f. Apabila diatur bahwa hanya 1 (satu) kondisi utama yang dikode, pengkode harus
mencari nomor kode sesuai manual pengkodean ICD-10, volume 2, dan tulis
kodenya pada kolom yang tersedia di lembar pertama (Front sheet) dari Rekam
Medis yang berlaku.
Penentuan kode diagnosis tidak bisa melalui jalan pintas, tanpa menelusuri melalui
buku ICD, langsung menghafal kode penyakit yang telah dikenal melalui format
laporan. Ini berarti data sekunder bukan data primer.
g. Apabila rumah sakit atau negara telah menentukan harus mendata external cause
(sebab luar) cedera atau gangguan lain, maka pengkode harus tahu kasus yang
mana yang benar terjadi akibat suatu sebab luar, dan kepada kondisi tersebut
diberi kode sesuai peraturan ICD-10 (V, W, X, atau Y) dan dilengkapi dengan
peraturan setempat terkait cara pemanfaatan nomor kode sebab luar.
h. Apabila tindakan operasi (pembedahan) harus diberi kode, gunakan ICPM atau
sistem klasiifkasi tindakan lain yang diharuskan (di antaranya: ICD-9-CM volume 3).
Ikutilah manual cara penggunaan buku-buku sistem klasifikasi tindakan yang
dimaksud, dengan tertib, presisi tinggi dan akurat, serta tepat.
Catatan: sudah semenjak tahun 2007-2020 Kementerian Kesehatan di Indonesia
mengharuskan penggunaan ICD-9-CM volume 3 untuk mengkode tindakan bagi
kepentingan pelayanan Asuransi Kesehatan Masyarakat yang mulai
dikembangkan.
164 Manajemen Informasi Kesehatan V
i. Apabila semua diagnoses per pasien harus dikode (multiple coding), pengkode
harus mengikuti semua prosedur dengan menentukan: mana yang utama, mana
yang tambahan (additional), mana yang co-morbid dan dagnoses mana yang
merupakan komplikasi dari kondisi utama, kerjakan sesuai aturan, konvensi
pengkodean ICD-10, WHO (Baca di ICD-10 Vol. 2).
Langkah – langkah koding menggunakan ICD 10 : (PMK 76,2016)
Identifikasi tipe pernyataan yang akan dikode dan lihat di buku ICD volume 3
(Alphabetical Index). Jika pernyataannya adalah penyakit atau cedera atau lainnya
diklasifikasikan dalam bab 1-19 dan 20-21 (Section I Volume 3). Jika pernyataannya
adalah penyebab luar atau cedera diklasifikasikan pada bab 20 (Section II Volume
3)
Tentukan Lead Term. Untuk penyakit dan cedera biasanya adalah kata benda
untuk kondisi patologis. Namum, beberapa kondisi dijelaskan dalam kata sifat atau
eponym dimasukkan dalam index sebagai Lead Term.
Baca dan ikuti semua catatan atau petunjuk di bawah kata kunci.
Baca setiap catatan dalam tanda kurung setelah kata kunci (penjelasan ini tidak
mempengaruhi kode) dan penjelasan indentasi di bawah lead term (penjelasan ini
mempengaruhi kode) sampai semua kata dalam diagnosis tercantum.
Ikuti setiap petunjuk rujukan silang (“see” dan “see also”) yang ditemukan dalam
index
Cek ketepatan kode yang telah dipilih pada volume 1. Untuk Kategori 3 karakter
dengan .- (point dash) berarti ada karakter ke-4 yang harus ditentukan pada
Volume 1 karena tidak terdapat dalam Index
Baca setiap inclusion atau exclusion dibawah kode yang dipilih, di bawah bab, di bawah
blok atau di bawah judul kategori
Contoh :
- E10 Insulin-dependent diabetes mellitus
Includes : diabetes (mellitus) :
Brittle
juvenile-onset
ketosis-prone
type 1
Excludes : diabetes mellitus (in) :
• malnutrition-related (E12.-)
Manajemen Informasi Kesehatan V 165
• neonatal (P70.2)
• pregnancy, childbirth and the puerperium (O24.-)
Proses koding dilakukan sesuai dengan diagnosis yang ditegakkan oleh dokter. Jika
ditemukan kesalahan atau inkonsistensi pencatatan diangnosis, maka koder harus
melakukan klarifikasi kepada dokter penanggung jawab pelayanan (DPJP).
Jika koder tidak berhasil melakukan klarifikasi kepada DPJP, maka koder
menggunakan Rule MB1 sampai MB5 untuk memilih kembali kode diagnosis utama
(‘re-seleksi’).
3. Aturan koding
Aturan koding dalam ICD 10 : (PMK 27,2016)
a. Jika dalam ICD 10 terdapat catatan “Use additional code, if desired, to identify
specified condition” maka kode tersebut dapat digunakan sesuai dengan kondisi
pasien.
b. Pengkodean sistem dagger (†) dan asterisk (*)
Jika diagnosis utama yang ditegakkan dokter dalam ICD 10 menggunakan kode
dagger dan asterisk maka yang dikode sebagai diagnosis utama adalah kode
dagger, sedangkan kode asterisk sebagai diagnosis sekunder. Namun jika diagnosis
sekunder yang ditegakkan dokter dalam ICD 10 menggunakan kode dagger dan
asterisk, maka kode tersebut menjadi diagnosis sekunder. Tanda dagger (†) dan
asterisk (*) tidak diinput di dalam aplikasi INA-CBG.
Contoh :
Diagnosis Utama : Pneumonia measles
Diagnosis Sekunder : -
Dikode measles complicated by pneumonia (B05.2†) sebagai diagnosis utama dan
pneumonia in viral disease classified elsewhere (J17.1*) sebagai diagnosis
sekunder.
Contoh :
Diagnosis Utama : Anemia
Diagnosis Sekunder : Ca Mammae
Dikode Ca Mammae (C50.9†) sebagai diagnosis utama dan anemia (D63.0*)
sebagai diagnosis sekunder.
c. Pengkodean dugaan kondisi, gejala, penemuan abnormal, dan situasi tanpa
penyakit
Jika pasien dalam episode rawat, koder harus hati-hati dalam mengklasifikasikan
Diagnosis Utama pada Bab XVIII (Kode R) dan XXI (Kode Z).
166 Manajemen Informasi Kesehatan V
Jika diagnosis yang lebih spesifik belum ditegakkan sampai akhir episode
perawatan atau tidak ada penyakit atau cedera pada saat dirawat yang bisa dikode,
maka kode dari Bab XVIII dan XXI dapat digunakan sebagai kode diagnosis utama
(lihat juga Rules MB3 dan MB5).
Kategori Z03.– (observasi dan evaluasi medis untuk penyakit dan kondisi yang
dicurigai) digunakan untuk diagnosis “suspek” yang dapat dikesampingkan setelah
dilakukan pemeriksaan lanjutan.
Contoh :
Diagnosis Utama : Dugaan tuberkulosis
setelah dilakukan pemeriksaan lanjutan didapatkan hasil bukan tuberkulosis
Diagnosis Sekunder : -
Dikode observasi dugaan tuberkulosis (Z03.2) sebagai diagnosis utama.
Contoh :
Diagnosis Utama : Infark miokardium - ternyata bukan
Diagnosis Sekunder : -
Dikode observasi dugaan infark miokardium (Z03.4) sebagai diagnosis utama.
d. Pengkodean kondisi multiple
Jika kondisi multiple dicatat di dalam kategori berjudul “Multiple ...”, dan tidak
satu pun kondisi yang menonjol, kode untuk kategori “Multiple ...”, harus dipakai
sebagai kode diagnosis utama, dan setiap kondisi lain menjadi kode diagnosis
sekunder.
Pengkodean seperti ini digunakan terutama pada kondisi yang berhubungan
dengan penyakit HIV, cedera dan sekuele.
Contoh :
Diagnosis Utama : HIV disease resulting in multiple infections
Diagnosis Sekunder : HIV disease resulting in candidiasis
HIV disease resulting in other viral infections
Dikode HIV disease resulting in multiple infections (B20.7) sebagai diagnosis
utama, HIV disease resulting in candidiasis (B20.4) dan HIV disease resulting in
other viral infections (B20.3) sebagai diagnosis sekunder.
Contoh :
Diagnosis Utama : Multiple fraktur of femur
Diagnosis Sekunder : Frakture of shaft of femur
Manajemen Informasi Kesehatan V 167
Frakture of lower of end of femur
Dikode multiple fraktur of femur (S72.7) sebagai diagnosis utama, fraktur of shaft
of femur (S72.3) dan Frakture of lower of end of femur (S72.4) sebagai diagnosis
sekunder.
e. Pengkodean kategori kombinasi
ICD menyediakan kategori tertentu yang terdapat dua diagnosis yang
berhubungan diwakili oleh satu kode.
Contoh :
Diagnosis Utama : Gagal ginjal
Diagnosis Sekunder : Penyakit ginjal hipertensi
Dikode Penyakit ginjal hipertensi dengan gagal ginjal (I12.0)
Contoh :
Diagnosis Utama : Obstruksi usus
Diagnosis Sekunder : Hernia inguinalis kiri
Dikode Hernia inguinalis unilateral, dengan obstruksi, tanpa gangren (K40.3)
f. Pengkodean sekuele kondisi tertentu
ICD menyediakan sejumlah kategori yang berjudul “sequelae of ...” (B90-B94, E64.-
, E68, G09, I69.-, O97, T90-T98, Y85-Y89) yang digunakan untuk menunjukkan
kondisi yang tidak didapatkan lagi, sebagai penyebab masalah yang saat ini sedang
diperiksa atau diobati. Namun, kode yang diutamakan sebagai diagnosis utama
adalah kode yang sesuai dengan bentuk sekuele itu. Kode “sequelae of ......” dapat
ditambahkan sebagai kode tambahan.
Jika terdapat sejumlah sekuele spesifik namun tidak ada yang lebih menonjol
dalam hal kegawatan dan penggunaan sumber daya, boleh digunakan “Sequelae
of ...” sebagai diagnosis utama, yang kemudian dikode pada kategori yang sesuai.
Perhatikan bahwa kondisi penyebab bisa dinyatakan dengan istilah ‘old’ (lama), ‘no
longer present’ (tidak terdapat lagi), dan sebagainya, begitu pula kondisi yang
diakibatkannya bisa dinyatakan sebagai ‘late effect of .....’ (efek lanjut .....), atau
‘sequele of .....’. Tidak diperlukan interval waktu minimal.
Contoh :
Diagnosis Utama : Dysphasia akibat infark otak lama
Diagnosis Sekunder : -
168 Manajemen Informasi Kesehatan V
Dikode Dysphasia (R47.0) sebagai diagnosis utama, ‘sequelae of cerebral
infarction’ (I69.3) sebagai diagnosis sekunder.
Contoh :
Diagnosis Utama : Epilepsi akibat abses lama otak.
Spesialisasi : Neurologi
Dikode Epilepsi, tidak dijelaskan (G40.9) sebagai diagnosis utama. Sequelae of
inflammatory diseases of central nervous system (G09) sebagai diagnosis
sekunder.
g. Pengkodean kondisi-kondisi akut dan kronis
Jika Diagnosis Utama dicatat sebagai akut (atau subakut) dan kronis, ICD
menyediakan kategori atau subkategori yang berbeda untuk masing-masing
kategori, tapi tidak untuk gabungannya, kategori kondisi akut harus digunakan
sebagai Diagnosis Utama.
Contoh :
Diagnosis Utama : Kholesistitis akut dan kronis
Diagnosis Sekunder : -
Dikode Acute cholecystitis (K81.0) sebagai diagnosis utama, chronic cholecystitis
(K81.1) sebagai diagnosis sekunder.
h. Pengkodean kondisi pasca-prosedur dan komplikasinya
Pada Bab XIX (T80-T88) tersedia kategori untuk komplikasi yang berhubungan
dengan operasi dan prosedur lain, contohnya infeksi luka operasi, komplikasi
mekanis benda-benda implantasi, syok, dan lainnya. Kondisi tertentu yang terjadi
setelah prosedur (misalnya pneumonia, embolisme paru) tidak dianggap sebagai
kondisi tersendiri sehingga dikode seperti biasa, namun bisa diberi kode tambahan
dari Y83-Y84 untuk menunjukkan hubungannya dengan suatu prosedur.
Jika kondisi dan komplikasi ini dicatat sebagai Diagnosis Utama, perlu dilakukan
rujukan ke ‘modifier’ atau ‘qualifier’ pada Indeks Alfabet untuk pemilihan kode
yang tepat.
Contoh :
Diagnosis Utama : Perdarahan berlebihan setelah pencabutan gigi.
Diagnosis Sekunder : -
Spesialisasi : Kedokteran gigi
Manajemen Informasi Kesehatan V 169
Dikode Perdarahan akibat suatu prosedur (T81.0) sebagai diagnosis utama.
i. Dalam hal koder tidak berhasil melakukan klarifikasi kepada dokter
penanggungjawab pelayanan (DPJP), maka koder menggunakan Rule MB1 sampai
MB5 untuk memilih kembali kode diagnosis utama (‘re-seleksi’) yaitu sebagai
berikut:
1) Rule MB1 (Kondisi minor tercatat sebagai diagnosis utama, sedangkan kondisi
yang lebih berarti dicatat sebagai diagnosis sekunder).
Ketika kondisi minor atau yang telah berlangsung lama, atau masalah insidental,
tercatat sebagai diagnosis utama, sedangkan kondisi yang lebih berarti, relevan
dengan pengobatan yang diberikan dan/atau spesialisasi perawatan, tercatat
sebagai diagnosis sekunder, maka reseleksi kondisi yang berarti tersebut sebagai
diagnosis utama.
Contoh :
Diagnosis Utama : Sinusitis akut.
Diagnosis Sekunder : Karsinoma endoserviks
Hipertensi
Prosedur : Histerektomi total
Spesialisasi : Ginekologi
Pasien di rumah sakit selama tiga minggu
Dikode Karsinoma endoserviks (C53.0) sebagai diagnosis utama, sinusitis akut
dan Hipertensi sebagai diagnosis sekunder.
Contoh :
Diagnosis Utama : Kegagalan jantung kongestif
Diagnosis Sekunder : Fraktur leher femur karena jatuh dari tempat tidur waktu
dirawat
Prosedur : Fiksasi fraktur internal
Spesialisasi : Penyakit Dalam 1 minggu, transfer ke ortopedi untuk fraktur
Pasien di rumah sakit selama empat minggu
Dikode Fraktur leher femur (S72.0) sebagai diagnosis utama, kegagalan jantung
kongestif sebagai diagnosis sekunder.
2) Rule MB2 (Beberapa kondisi Dicatat sebagai Diagnosis Utama).
Jika beberapa kondisi yang tidak bisa dikode bersamaan tercatat sebagai diagnosis
utama, dan menunjukkan bahwa satu di antaranya adalah diagnosis utama pada
170 Manajemen Informasi Kesehatan V
asuhan pasien, pilihlah kondisi tersebut. Jika tidak, pilih kondisi yang sesuai
dengan spesialisasi yang menangani.
Contoh :
Diagnosis Utama : Bronkitis obstruktif kronis
Hipertrofi prostat
Psoriasis vulgaris
Diagnosis Sekunder : -
Spesialisasi : Dokter Ahli Kulit
Dikode Psoriasis vulgaris (L40.0) sebagai diagnosis utama, Bronkitis obstruktif
kronis dan hipertrofi prostat sebagai diagnosis sekunder
3). Rule MB3 (Kondisi yang dicatat sebagai diagnosis utama
Jika suatu gejala atau tanda (pada umumnya diklasifikasikan pada Bab XVIII), atau
suatu masalah yang bisa diklasifikasikan pada Bab XXI, dicatat sebagai diagnosis
utama dan merupakan tanda, gejala, atau masalah dari kondisi yang telah
didiagnosis sebagai diagnosis sekunder dan telah dirawat, maka pilihlah kondisi
yang didiagnosis tersebut sebagai diagnosis utama.
Contoh :
Diagnosis Utama : Koma
Diagnosis Sekunder : Penyakit jantung iskemik
Otosklerosis
Diabetes mellitus, insulin dependent
Spesialisasi : Endokrinologi
Perawatan : Penentuan dosis insulin yang tepat
Dikode Diabetes mellitus, insulin dependent (E10.0) sebagai diagnosis utama,
Koma disebabkan oleh diabetes mellitus, sehingga digunakan kode kombinasi.
Penyakit jantung iskemik dan Otosklerosis sebagai diagnosis sekunder.
Contoh :
Diagnosis Utama : Kejang demam
Diagnosis Sekunder : Anemia
Tidak ada informasi terapi
Dikode Kejang demam (R56.0) sebagai diagnosis utama. Anemia dikode sebagai
diagnosis sekunder. Rule MB3 tidak dapat berlaku karena diagnosis utama bukan
gejala yang mewakili diagnosis sekunder.
Manajemen Informasi Kesehatan V 171
4) Rule MB4 (Kespesifikan).
Jika diagnosis yang tercatat sebagai diagnosis utama menguraikan suatu
kondisi secara umum, sedangkan suatu istilah yang bisa memberikan informasi
yang lebih tepat mengenai tempat atau bentuk kondisi tersebut tercatat
sebagai diagnosis sekunder, maka pilihlah yang diagnosis sekunder tersebut
sebagai diagnosis utama.
Contoh :
Diagnosis Utama : Penyakit jantung kongenital
Diagnosis Sekunder : Defek septum ventrikel
Dikode Ventricular septal defect (Q21.0) sebagai diagnosis utama dan
penyakit jantung kongenital tidak dikoding
5) Rule MB5 (Diagnosis alternatif).
Jika suatu gejala atau tanda dicatat sebagai diagnosis utama dan disebabkan
oleh suatu kondisi atau diagnosis sekunder, maka pilihlah gejala tersebut
sebagai diagnosis utama. Jika dua kondisi atau lebih tercatat sebagai pilihan
diagnostik untuk diagnosis utama, pilihlah kondisi pertama yang tercatat.
Contoh :
Diagnosis Utama : Kholesistitis akut atau pankreatitis akut
Diagnosis Sekunder : -
Kholesistitis akut sebagai diagnosis utama di kode K81.0.
Contoh :
Diagnosis Utama : Gastroenteritis akibat infeksi atau keracunan makanan
Diagnosis Sekunder : -
Infectious gastroenteritis sebagai diagnosis utama di kode A09.
j. Petunjuk untuk bab-bab spesifik
Berikut ini adalah beberapa petunjuk untuk bab-bab spesifik yang mungkin
masalah timbul pada saat memilih kode diagnosis utama. Pedoman dan Rule
umum berlaku untuk semua bab kecuali.
172 Manajemen Informasi Kesehatan V
1) Bab I Penyakit Infeksi dan Penyakit
B20-B24 Penyakit human immunodeficiency virus (HIV)
Seorang pasien dengan sistem imun yang rusak akibat penyakit HIV kadang-
kadang memerlukan pengobatan untuk lebih dari satu penyakit pada satu
periode perawatan, misalnya infeksi mycobacterium dan cytomegalovirus.
Kategori dan subkategori terdapat pada blok ini untuk penyakit HIV dengan
berbagai penyakit yang ditimbulkannya. Pilihlah Kode subkategori yang
sesuai untuk diagnosis utama sebagaimana dipilih oleh dokter penanggung
jawab pelayanan (DPJP).
Jika diagnosis utama yang dicatat adalah penyakit HIV dengan multiple
penyakit penyerta, maka subkategori .7 dari B20-B22 harus dikode. Kondisi-
kondisi yang bisa diklasifikasikan pada dua subkategori atau lebih harus
dikode pada subkategori .7 pada kategori yang relevan (misalnya B20 atau
B21). Subkategori B22.7 harus digunakan apabila terdapat kondisi yang bisa
diklasifikasikan pada dua kategori atau lebih pada B20-B22. Kode tambahan
dari dalam blok B20-B24 digunakan sebagai diagnosis sekunder.
jika kondisi yang berhubungan jelas muncul lebih dahulu daripada infeksi
HIV, maka kode kombinasi tidak boleh digunakan dan Selection Rules harus
diikuti.
Contoh :
Diagnosis Utama : Penyakit HIV dan sarkoma Kaposi
Diagnosis Sekunder : -
Penyakit HIV yang menyebabkan Sarkoma Kaposi sebagai diagnosis utama
dikode B21.0.
Contoh :
Diagnosis Utama : Toxoplasmosis dan cryptococcosis pada pasien HIV
Diagnosis Sekunder : -
jika
dalam petunjuk untuk bab–bab spesifik di bawah
ini menyatakan lain.
Dikode Penyakit HIV yang menyebabkan infeksi ganda (B20.7) sebagai
diagnosis utama, penyakit HIV yang menyebabkan penyakit infeksi dan
parasit lain (B20.8) dan penyakit HIV yang menyebabkan mikosis lain
(B20.5) sebagai diagnosis sekunder.
Contoh :
Manajemen Informasi Kesehatan V 173
Diagnosis Utama : Penyakit HIV dan kandidiasis
Diagnosis Sekunder : -
Dikode Penyakit HIV yang menyebabkan kandidiasis (B20.4) sebagai
diagnosis utama
Contoh :
Diagnosis Utama : Penyakit HIV dengan pneumonia Pneumocystis carinii,
limfoma Burkitt dan kandidiasis mulut.
Diagnosis Sekunder : -
Dikode Penyakit HIV yang menyebabkan penyakit ganda (B22.7) sebagai
diagnosis utama, penyakit HIV yang menyebabkan pneumonia Pneumocystis
carinii (B20.6), penyakit HIV yang menyebabkan limfoma Burkitt (B21.1), dan
penyakit HIV yang menyebabkan kandidiasis (B20.4) sebagai diagnosis
sekunder.
Dalam koding INA-CBG menggunakan kode 4 karakter untuk Subkategori
pada B20-B23. Penentuan penggunaan subkategori 4-karakter pada B20-
B23 atau kode penyebab ganda adalah untuk mengidentifikasi kondisi yang
lebih spesifik.
2) Bab II Neoplasma
Cara mengkode pada kasus neoplasma, harus menggunakan catatan
pengantar Bab II di Volume 1 dan Pendahuluan Volume 3 ICD 10 tahun 2010
tentang pemberian kode dan penggunaan deskripsi morfologis sebagai
rujukan.
Kasus neoplasma baik primer atau sekunder (metastasis) yang merupakan
fokus perawatan, harus dicatat dan dikode sebagai diagnosis utama.
Dalam hal diagnosis utama yang dicatat oleh dokter adalah neoplasma
primer yang sudah tidak terdapat lagi, maka diagnosis utama adalah
neoplasma lokasi sekunder, komplikasi saat ini, atau keadaan yang bisa
dikode pada Bab XXI yang merupakan fokus pengobatan atau pemeriksaan
saat ini. Sedangkan untuk riwayat neoplasma primer yang ada pada Bab XXI
digunakan sebagai diagnosis sekunder.
Contoh :
Diagnosis Utama : Karsinoma prostat
Diagnosis Sekunder : Bronkitis kronis
Prosedur : Prostatektomi
174 Manajemen Informasi Kesehatan V
Neoplasma ganas prostat sebagai diagnosis utama dikode C61.
Contoh :
Diagnosis Utama : Karsinoma mammae - dibuang dua tahun yang lalu
Diagnosis Sekunder : Karsinoma sekunder paru-paru
Prosedur : Bronkoskopi dengan biopsi
Dikode Neoplasma ganas paru-paru (C78.0) sebagai diagnosis utama,
riwayat neoplasma mammae (Z85.3) sebagai diagnosis sekunder.
Contoh :
Diagnosis Utama : Kanker bladder telah dibuang - dirawat untuk
pemeriksaan follow-up dengan cystoscopy.
Diagnosis Sekunder : -
Prosedur : Cystoscopy
Dikode Pemeriksaan follow-up pascaoperasi neoplasma ganas (Z08.0)
sebagai diagnosis utama, riwayat neoplasma ganas saluran urin (Z85.5)
sebagai diagnosis sekunder.
C80 digunakan sebagai kode diagnosis utama hanya jika dokter dengan jelas
mencatat neoplasma ganas tanpa penjelasan lokasinya.
C97 digunakan hanya jika dokter mencatat sebagai diagnosis utama terdiri
dari dua atau lebih neoplasma ganas primer yang independen, tanpa ada
yang lebih menonjol. Neoplasma ganas yang lebih rinci dikode sebagai
diagnosis sekunder.
Contoh :
Diagnosis Utama : Carcinomatosis
Diagnosis Sekunder : -
Dikode Neoplasma ganas tanpa penjelasan mengenai lokasinya (C80).
Contoh :
Diagnosis Utama : Multiple myeloma dan adenokarsinoma prostat primer
Diagnosis Sekunder : -
Dikode Neoplasma ganas primer yang independen dengan lokasi multipel
(C97) sebagai diagnosis utama, multiple myeloma (C90.0) dan neoplasma
ganas prostat (C61) sebagai diagnosis sekunder.
Manajemen Informasi Kesehatan V 175
3) Bab IV Penyakit Endokrin, nutrisi, dan metabolisme
E10-E14 Diabetes Mellitus
Pemilihan subkategori yang tepat dari daftar yang berlaku bagi seluruh
kategori ini didasarkan pada diagnosis utama yang tercatat. Subkategori
“.7” hanya digunakan sebagai diagnosis jika berbagai komplikasi diabetes
dicatat sebagai diagnosis utama tanpa mengutamakan salah satu di
antaranya. Untuk masing-masing komplikasi dikode sebagai diagnosis
sekunder.
Contoh :
Diagnosis Utama : Gagal ginjal akibat glomerulonefrosis diabetes
Diagnosis Sekunder : -
Dikode Diabetes Melitus, tidak dijelaskan, dengan komplikasi ginjal (E14.2†
dan N08.3 *).
Contoh :
Diagnosis Utama : Diabetes Melitus tergantung insulin dengan nefropati,
gangren, dan katarak.
Diagnosis Sekunder : -
Dikode IDDM dengan komplikasi ganda (E10.7) sebagai diagnosis utama,
IDDM dengan nefropati (E10.2† dan N08.3*), IDDM dengan komplikasi
sirkulasi perifer (E10.5), dan IDDM dengan katarak (E10.3† dan H28.0*)
sebagai diagnosis sekunder
4) Bab VII: Penyakit-penyakit mata dan adnexa
H54.- Kebutaan dan pandangan berkurang
Kode ini tidak digunakan sebagai diagnosis utama jika penyebabnya
teridentifikasi, kecuali jika episode perawatan adalah untuk kebutaan itu
sendiri. Ketika penyebab teridentifikasi maka kode H54.- digunakan sebagai
diagnosis sekunder.
Contoh :
Diagnosis Utama : Kebutaan karena Katarak
Diagnosis Sekunder : -
Dikode Katarak (H26.9) sebagai diagnosis utama, dan Kebutaan H54.9
sebagai diagnosis sekunder
176 Manajemen Informasi Kesehatan V
5) Bab XV: Kehamilan, melahirkan, dan puerperium
a) O08 Komplikasi setelah abortus, kehamilan ektopik dan kehamilan mola.
Kode-kode ini tidak digunakan sebagai diagnosis utama, kecuali jika fokus
perawatan adalah untuk mengobati komplikasinya, contohnya komplikasi
dari abortus sebelumnya. Kode tersebut digunakan sebagai diagnosis
sekunder pada kategori O00-O02 untuk mengidentifikasi komplikasi terkait
atau pada kategori O03-O07 untuk memberikan rincian yang lebih lengkap
tentang komplikasinya.
Perhatikan bahwa istilah inklusi yang disediakan pada subkategori O08 harus
disebut ketika menetapkan subkategori karakter keempat pada O03-O07.
Contoh :
Diagnosis Utama : Ruptura kehamilan ektopik tuba dengan syok.
Diagnosis Sekunder: -
Spesialisasi : Ginekologi.
Dikode Ruptura kehamilan ektopik tuba (O00.1) sebagai diagnosis utama.
Syok setelah abortus, kehamilan ektopik dan kehamilan mola (O08.3)
sebagai sekunder.
Contoh :
Diagnosis Utama : Aborsi incomplete dengan perforasi
uterus
Diagnosis Sekunder: -
Spesialisasi : Ginekologi
Dikode Aborsi incomplete dengan komplikasi lain dan tidak spesifik (O06.3)
sebagai diagnosis utama. Kerusakan organ panggul dan jaringan berikut
aborsi dan kehamilan ektopik dan molar (O08.6) sebagai diagnosis
sekunder.
Contoh :
Diagnosis Utama : Diseminasi intravaskular koagulasi karena aborsi dua
hari yang lalu di fasilitas kesehatan lain
Diagnosis Sekunder : -
Spesialisasi : Ginekologi
Dikode Perdarahan berlebihan atau tertunda karena aborsi dan kehamilan
ektopik dan molar (O08.1). Kode lain tidak diperlukan karena aborsi
dilakukan pada episode perawatan sebelumnya.
Manajemen Informasi Kesehatan V 177
b) O80-O84 Melahirkan
Penggunaan kode-kode ini untuk diagnosis utama terbatas pada kasus-kasus
ketika informasi yang tercatat dalam rekam medis hanya mengenai kelahiran
atau cara kelahiran. Kode-kode O80-O84 digunakan
sebagai diagnosis sekunder untuk menunjukkan cara atau jenis kelahiran.
Contoh :
Diagnosis Utama : Kehamilan.
Diagnosis Sekunder : -
Prosedur : Kelahiran dengan forseps rendah
Dikode Kelahiran dengan forseps rendah (O81.0) sebagai dignosis utama,
karena tidak ada informasi lain tersedia dan outcome delivery (Z37.-) dikode
sebagai diagnosis sekunder.
Contoh :
Diagnosis Utama : Melahirkan
Diagnosis Sekunder : Kegagalan percobaan persalinan
Prosedur : Seksio Sesar
Dikode Kegagalan percobaan persalinan (O66.4) sebagai diagnosis utama.
Seksio Sesar yang tidak dijelaskan (O82.9) dan outcome delivery (Z37.-)
dikode sebagai diagnosis sekunder.
Contoh :
Diagnosis Utama : Melahirkan anak kembar.
Diagnosis Sekunder : -
Prosedur : Kelahiran spontan
Dikode Kehamilan kembar (O30.0) sebagai diagnosis utama. Kehamilan
ganda, semua spontan (O80.9) dan outcome delivery (Z37.-) dikode sebagai
diagnosis sekunder.
Contoh :
Diagnosis Utama : Hamil cukup bulan, melahirkan janin mati 2800gr
Diagnosis Sekunder : -
Prosedur : Kelahiran spontan
178 Manajemen Informasi Kesehatan V
Dikode Perawatan ibu dengan kematian dalam rahim (O36.4) karena
penyebab spesifik kematian janin tidak bisa ditentukan sebagai diagnosis
utama. Kelahiran
normal dan outcome delivery (Z37.-) dikode sebagai diagnosis sekunder.
c) O98-O99 Penyakit ibu yang bisa diklasifikasikan di tempat lain, tapi
mempersulit kehamilan, melahirkan, dan puerperium
Subkategori yang tersedia disini harus lebih diutamakan untuk Kondisi
Utama daripada kategori di luar Bab XV, Jika pada kondisi ini dinyatakan
mempersulit kehamilan, diperberat oleh kehamilan, atau merupakan
alasan perawatan obstetri. Kode yang relevan dari bab-bab lain digunakan
sebagai diagnosis sekunder.
Contoh :
Diagnosis Utama : Toxoplasmosis.
Diagnosis Sekunder : Kehamilan
Spesialisasi : Klinik perawatan antenatal beresiko tinggi
Dikode Penyakit protozoa yang mempersulit kehamilan, kelahiran, dan
puerperium (O98.6) sebagai diagnosis utama, B58.9 (toxoplasmosis, tidak
dijelaskan) sebagai diagnosis sekunder.
Contoh :
Diagnosis Utama : KPD
Diagnosis Sekunder : Persalinan SC
Anemia
Spesialisasi : Obgyn
Dikode KPD (O42.1) sebagai diagnosis utama, Persalinan SC (O82.9),
Anemia (O99.0), dan Anemia (D64.9) sebagai diagnosis sekunder.
6) Bab XIX Cedera, Keracunan, dan Konsekuensi Lain Tertentu dari Penyebab
Eksternal
Jika tercatat injuri multipel dan tidak ada di antaranya yang dipilih sebagai
diagnosis utama, maka pilihlah kode kategori yang tersedia untuk
pernyataan injuri multipel sebagai berikut :
a) Sejenis di daerah tubuh yang sama (biasanya karakter keempat ‘.7’ pada
S00-S99)
Manajemen Informasi Kesehatan V 179
b) Tidak sejenis, tapi di daerah tubuh yang sama (biasanya karakter
keempat ‘.7’ pada kategori terakhir masing-masing blok, seperti S09, S19,
S29, dan seterusnya)
c) Sejenis, tapi tidak di daerah tubuh yang sama (T00-T05).
Perhatikan pengecualian berikut:
1. Untuk cedera internal yang dicatat bersama dengan hanya cedera permukaan dan/atau
luka terbuka, maka pilih cedera internal sebagai diagnosis utama. Cedera permukaan
diinput sebagai diagnosis sekunder.
2. Untuk fraktur tulang tengkorak dan muka yang berhubungan dengan cedera
intrakranium, maka pilih kode cedera intrakranium sebagai diagnosis utama.
3. Untuk perdarahan intrakranium yang tercatat bersama cedera lain yang hanya di kepala,
maka pilih kode perdarahan intrakranium sebagai diagnosis utama.
4. Untuk fraktur yang tercatat dengan luka terbuka hanya di lokasi yang sama, maka pilih
kode fraktur sebagai diagnosis utama.
Ketika kategori cedera ganda digunakan, maka kode untuk setiap cedera bisa
digunakan sebagai kode tambahan. Pada kasus dengan pengecualian di atas, sebagai
tambahan pada kode diagnosis utama, maka cedera yang berhubungan bisa
diidentifikasi baik dengan kode tambahan:
a) 0 untuk cedera tertutup
b) 1 untuk cedera terbuka
Contoh :
Diagnosis Utama : Cedera kandung kemih dan urethra.
Diagnosis Sekunder : -
Dikode Cedera ganda organ pelvis (S37.7) sebagai diagnosis utama. cedera kandung
kencing (S37.2) dan cedera urethra (S37.3) sebagai diagnosis sekunder.
Contoh :
Diagnosis Utama : Luka terbuka intrakranium dengan perdarahan otak.
Diagnosis Sekunder : -
Dikode Perdarahan otak akibat trauma (S06.8). luka terbuka kepala (tempat tidak
dijelaskan) atau dengan menambahkan angka 1 (luka intrakranium terbuka) pada kode
S06.8 (S06.81) sebagai diagnosis utama, Luka terbuka intrakranium (S01.9) sebagai
diagnosis sekunder.
T90-T98 Sekuele cedera, keracunan, dan akibat penyebab eksternal lain
180 Manajemen Informasi Kesehatan V
Kode-kode ini tidak untuk diagnosis utama, kalau bentuk kondisi sisa telah tercatat.
Untuk mengkode kondisi sisa, T90-T98 digunakan sebagai diagnosis sekunder.
B. ICD-9-CM (International Classification of Diseases Revision Clinical Modification)
revisi Tahun 2010.
ICD-9-CM terdiri dari 3 volume. Namun yang digunakan untuk mengkode
tindakan/prosedur adalah volume 3.
Langkah – langkah koding menggunakan ICD-9-CM adalah sebagai berikut:
a. Identifikasi tipe pernyataan prosedur/tindakan yang akan dikode dan lihat di buku
ICD-9-CM Alphabetical Index.
b. Tentukan Lead Term Untuk prosedur/tindakan.
c. Baca dan ikuti semua catatan atau petunjuk di bawah kata kunci.
d. Baca setiap catatan dalam tanda kurung setelah kata kunci (penjelasan ini tidak
mempengaruhi kode) dan penjelasan indentasi di bawah lead term (penjelasan ini
mempengaruhi kode) sampai semua kata dalam diagnosis tercantum.
e. Ikuti setiap petunjuk rujukan silang (“see” dan “see also”) yang ditemukan dalam
index :
f. Cek ketepatan kode yang telah dipilih pada Tabular List.
g. Baca setiap inclusion atau exclusion di bawah kode yang dipilih atau di bawah bab
atau dibawah blok atau dibawah judul kategori.
h. Tentukan Kode
Aturan dalam koding ICD-9-CM :
1. Kata –See, see also (lihat juga)
Jika ada pernyataan (see, see also) di belakang pernyataan tindakan/prosedur,
maka harus melihat juga pernyataan tindakan yang dimaksud.
Contoh :
Atherectomy coronary
Atherectomy
- Cerebrovasculas –see Angioplasty
- Coronary –see Angioplasty coronary 36.09
Dikode Angioplasty coronary 36.09
Contoh :
Catheterization –see also Insertion,
Manajemen Informasi Kesehatan V 181
- Catheter arteriovenous 39.93
- Artery 38.91
Maka harus dilihat juga Insertion.
2. Kata omit code (tidak dikoding)
Jika ada pernyataan omit code pada Indeks Alfabet maka prosedur tersebut adalah
bagian dari kode prosedur lain yang berhubungan dan tidak dikode.
Contoh :
Craniotomy 01.24
- as operative approach – omit code
fetal 73.8
for decompression of fracture 02.02
reopening of site 01.23
Contoh :
Laparatomy NEC 54.19
as operative approach --omit code
exploratory (pelvic) 54.11
Contoh :
Laminectomy (decompression)
(for exploration) 03.09
as operative approach --omit code
3. Kata Code also (dikoding juga)
Jika ada pernyataan code also di bawah pernyataan tindakan/prosedur maka
harus dikoding.
Contoh :
42.69 Antesternal anastomosis of esophagus dengan gastrostomy
Code also any synchronous:
esophagectomy (42.40 – 42.42)
gastrostomy (43.1)
Dikode antesternal anastomosis of esophagus (42.69) dan other gastrostomy
(43.19)
182 Manajemen Informasi Kesehatan V
4. Kata Exclude (tidak termasuk)
Jika ada pernyataan Exclude di bawah pernyataan tindakan/prosedur maka harus
dikoding yang lain sesuai dengan petunjuk exclude.
Contoh :
Simple excision of lymphatic struture (40.2)
Exclude : biopsy of lyphatic structure (40.11)
5. Kata Includes (termasuk)
Jika ada pernyataan “includes” di bawah pernyataan tindakan/prosedur maka
pernyataan tindakan tersebut termasuk bagian atau contoh tindakan tersebut :
35.2 Replacement of heart valve
Includes : Excision of heart valve with replacement
Code also cardiopulmonary bypass (extracorporeal circulation) (heart-lung)
(39.61)
C. ATURAN KODING LAINNYA YANG BERLAKU UNTUK INA-CBG
1. Dalam hal bayi lahir dengan tindakan persalinan menggunakan kode P03.0 – P03.6 maka
dapat diklaimkan terpisah dari klaim ibunya.
2. Kontrol Ulang
Dalam hal pasien yang datang untuk kontrol ulang dirawat jalan dengan diagnosis yang
sama pada kunjungan sebelumnya, ditetapkan sebagai diagnosis utama menggunakan
kode “Z” dan diagnosis sekunder dikode sesuai penyakitnya.
Contoh :
Pasien datang ke rumah sakit untuk kontrol Hipertensi.
Diagnosis Utama : Kontrol Ulang
Diagnosis Sekunder : Hipertensi
Dikode kontrol ulang (Z09.8) sebagai diagnosis utama dan Hipertensi (I10) sebagai
diagnosis sekunder.
3. Terapi Berulang
Dalam hal pasien yang datang untuk mendapatkan terapi berulang di rawat jalan seperti
rehabilitasi medik, rehabilitasi psikososial, hemodialisa, kemoterapi dan radioterapi
ditetapkan sebagai diagnosis utama menggunakan kode “Z” dan diagnosis sekunder
dikode sesuai penyakitnya.
Contoh :
Pasien datang ke RS untuk dilakukan kemoterapi karena Ca. Mammae.
Diagnosis Utama : Kemoterapi
Manajemen Informasi Kesehatan V 183
Diagnosis Sekunder : Ca. Mammae
Dikode kemoterapi (Z51.1) sebagai diagnosis utama dan Ca. Mammae (C50.9) sebagai
diagnosis sekunder.
4. Pengkodean untuk persalinan:
a. Bila terdapat penyulit atau komplikasi maka penyulit atau komplikasi menjadi
diagnosis utama.
b. Metode persalinan (O80.0-O84.9) sebagai diagnosis sekunder.
c. Outcome persalinan (Z37.0 – Z37.9) sebagai diagnosis sekunder.
5. Pengkodean Neoplasma :
a. Pasien yang dirawat hanya untuk kemoterapi maka menggunakan kode Z51.1
sebagai diagnosis utama dan neoplasma menjadi diagnosis sekunder.
b. Pasien yang dirawat hanya untuk radioterapi maka menggunakan kode Z51.0
sebagai diagnosis utama dan neoplasma menjadi diagnosis sekunder.
c. Pasien yang datang ke rawat jalan dan mendapatkan obat kemoterapi oral,
menggunakan kode Z51.1 sebagai diagnosis utama.
d. Pasien dengan riwayat neoplasma ganas menggunakan kode Z85.0 – Z85.9.
e. Pasien yang menjalani pemeriksaan neoplasma karena riwayat keluarga dengan
neoplasma ganas menggunakan kode Z80.0 – Z80.9.
f. Pasien yang dirawat untuk mengatasi anemia yang terkait dengan neoplasma dan
perawatan hanya untuk anemia, maka yang menjadi diagnosis utama adalah
neoplasma sedangkan anemia pada neoplasma (D63.0) menjadi diagnosis
sekunder.
6. Penggunaan kode Z29.0 Isolasi digunakan untuk kasus orang yang datang ke rumah sakit
untuk melindungi dirinya dari lingkungannya atau untuk isolasi individual setelah
melakukan kontak dengan penyakit menular.
7. Pasien yang telah melahirkan di FKTP, namun dirujuk oleh dokter untuk melakukan
tubektomi interval di FKRTL maka dikode Sterilization (Z30.2) sebagai diagnosis utama.
8. Pengkodean Thalasemia :
a. Pasien Thalasemia Mayor adalah pasien yang mempunyai diagnosis utama
maupun sekunder mempunyai kode ICD-10 yaitu D56.1
b. Jika pasien Thalasemia Mayor pada saat kontrol ulang diberikan obat kelasi besi
(Deferipone, Deferoksamin, dan Deferasirox) maka diinputkan sebagai rawat jalan
dengan menggunakan kode D56.1 sebagai diagnosis utama.
9. Pemasangan infus pump hanya menggunakan kode 99.18.
10. Educational therapy menggunakan kode 94.42.
184 Manajemen Informasi Kesehatan V
D. KUALITAS PENGODEAN
Kualitas pengodean penyakit dapat dipengaruhi oleh berbagai faktor baik sumber daya
manusia, yaitu koder, kelengkapan pencatatan rekam medis dan sarana prasarana pendukung
lainnya. Peran tenaga medis sangat besar dalam membantu kodes memberikan koding yang
tepat dan akurat. Karena dengan pencatatan yang baik akan memudahkan menemukan
diagnose utama, diagnose sekunder dan tindakan yang diberikan kepada pasien.
Sebagai seorang koder harus dapat bekerja secara tertib, memiliki presisi yang tinggi,
akurat sesuai peraturan, pedoman dan konvensi sistem klasifikasi ICD yang telah berlaku.
pemanfaatan dari koding klinis ini dapat digunakan untuk pengukuran kualitas, keefektifan
asuhan, penentuan keputusan klinis, perancangan sistem pembayaran dan penagihan
penyusunan kebijakan kesehatan dan pelaksanaan penelitian Keberhasilan koding adalah
kualitas infomasi klinis yang memaparkan kualitas, kuantitas, yang bersifat efektif dan pada
asuhan/pelayanan kesehatan (Naga, 2016).
Koder bertanggung jawab atas keakuratan suatu diagnosis yang ditetapkan oleh tenaga
medis. Untuk hal yang tidak lengkap dan kurang jelas, sebelum kode ditetapkan koder perlu
terlebih dahulu berkomunikasi pada dokter yang membuat diagnosis.
Menurut Bowman (1992) pengodean dilakukan dengan berbagai alasan. Alasan utama
adalah untuk memudahkan pengambilan kembali informasi menurut hasil diagnosis. Namun
terkadang adanya kesalahan yang terjadi dalam pengodean klinis. Naga(2016) menjelaskan
terdapat kendala-kendala yang sering dihadapi saat melakukan koding klinis yaitu tidak
ditemukan istilah diagnosis yang sama seperti yang tertulis pada rekam medis pasien, untuk
mengejar waktu pelaporan, walau tidak ada tulisan diagnose pasien, koder berinisiatif
menentukan sendiri istilah diagnosis dengan kodenya, tidak tersedianya fasilitas yang
memadai untuk proses koding yang diharuskan, para dokter tidak mengenal sistem klasifikasi
ICD sehingga menulis sequence diagnose tak sesuai rules yang ada di ICD-10, Ada
ketidakcocokan antara diagnosis dan tindakan yang terekam.
Beberapa elemen pengkodean yang harus dievaluasi dalam menetapkan kualitas data
pengodean (Bowman, 1992):
1. Reliability
Yaitu hasil yang sama akan diperoleh apabila dilakukan beberapa kali usaha.
Contoh: beberapa petugas pengodean dengan rekam medis yang sama akan
menghasilkan hasil pengodean yang sama pula.
Manajemen Informasi Kesehatan V 185
2. Validity
Yaitu hasil pengodean yang mencerminkan keadaan pasien dan prosedur yang
diterima pasien.
3. Completeness
Sebuah rekam medis belum bisa dikatakan telah dikode apabila hasil pengodean
mencerminkan semua diagnosis dan prosedur yang diterima pasien.
4. Timeliness
Dokumen rekam medis dapat dikode dengan hasil yang dapat dipercaya, benar,
dan lengkap, tetapi jika tidak dengan tepat waktu maka rekam medis tidak dapat
digunakan untuk pengambilan kembali dokumen atau penagihan biaya
perawatan.
Bowman (2001) menyebutkan, seperti kebijakan dan prosedur organisasi lainnya, kebijakan
dan prosedur pengodean dibutuhkan untuk meningkatkan konsistensi. Kebijakan dan
prosedur pengkodean harus mencakup hal-hal berikut:
Arah untuk mengkaji catatan.
Petunjuk cara mengatasi dokumentasi yang tidak lengkap atau bertentangan.
Instruksi untuk berkomunikasi dengan dokter kesehatan.
Petunjuk tentang tindakan yang akan diambil ketika kode yang sesuai tidak dapat
ditemukan.
Penggunaan kode tidak diperlukan untuk penggantian biaya (kode opsional).
Definisi standarisasi atau rangkaian kode (misalnya, persyaratan HIPAA).
Gunakan bahan referensi dan buku dan instruksi untuk memperbarui.
Masukkan data secara komputerisasi atau proses lainnya.
Selain di atas, Faktor-faktor yang menyebabkan kesalahan pengkodean menurut
Bowman(1992) ini adalah sebagai berikut :
1. Kegagalan peninjauan seluruh catatan.
2. Pemilihan diagnosis utama yang salah.
3. Pemilihan kode yang salah.
4. Mengkode diagnosis atau prosedur yang salah oleh karena isi catatan, kesalahan di
dalam memasukan kode ke dalam data base atau pada tagihan.
186 Manajemen Informasi Kesehatan V
Latihan
Untuk dapat memperdalam pemahaman Anda mengenai materi di atas, kerjakanlah Latihan
berikut!
1) Koding adalah kegiatan memberikan kode diagnosis utama dan diagnosis sekunder
sesuai dengan ICD-10 (International Statistical Classification of Diseases and Related
Health Problems) yang diterbitkan oleh WHO serta memberikan kode
tindakan/prosedur sesuai dengan ICD-9-CM (International Classification of Diseases
Revision Clinical Modification). (PMK 76, 2016). Jelaskan aturan-aturan dalam koding
ICD 10.
2) Bagaimana upaya Saudara sebagai koder agar dapat menjaga kualitas koding penyakit
dan tindakan.
3) Elemen kualitas koding adalah reliability, validity, completeness dan timeliness.
Ringkasan
1. Koding adalah kegiatan memberikan kode diagnosis utama dan diagnosis sekunder
sesuai dengan ICD-10 (International Statistical Classification of Diseases and Related
Health Problems) yang diterbitkan oleh WHO serta memberikan kode
tindakan/prosedur sesuai dengan ICD-9-CM (International Classification of Diseases
Revision Clinical Modification) (PMK 76, 2016).
2. Koding penyakit menggunakan ICD 10 dan Koding tindakan menggunakan ICD9 CM.
3. Validity yaitu hasil pengodean yang mencerminkan keadaan pasien dan prosedur yang
diterima pasien. Seorang pasien dirawat di rumah sakit dengan Bronchopneumonia,
dengan Hypertensi Hearth Disease dan Katarak karena Diabetus Mellitus type II.
Tindakan yang dilakukan adalah pemeriksaan thorax foto, laboratorium, dan
pemasangan infus. Lakukan pengodean dari pasien tersebut dan jelaskan mengapa
Saudara memberi kode tersebut.
Manajemen Informasi Kesehatan V 187
Tes 1
Pilihlah salah satu jawaban yang paling benar!
1) Elemen pengodean dalam menetapkan kualitas data pengodean terdiri atas reliability,
validity, completeness dan timeliness. Yaitu hasil yang sama akan diperoleh apabila
dilakukan beberapa kali usaha. Contoh: beberapa petugas pengodean dengan rekam
medis yang sama akan menghasilkan hasil pengodean yang sama pula.
Pengertian dari pernyataan di atas adalah untuk istilah….
A. Completeness
B. Timeliness
C. Reliability
D. Validity
E. Eficiency
2) Jika diagnosis utama yang ditegakkan dokter dalam ICD 10 menggunakan kode dagger
dan asterisk maka yang dikode sebagai diagnosis utama adalah kode dagger, sedangkan
kode asterisk sebagai diagnosis sekunder.
Pada kasus pasien dengan katarak yang disebabkan oleh karena riwayat Diabetes
Mellitus type II, penyakit sebagai dagger dan asterisk adalah….
A. Katarak sebagai kode dagger dan Diabetes Mellitus type II sebagai kode sekunder
B. Katarak sebagai kode dagger dan Diabetes Mellitus type II sebagai kode asterisk
C. Diabetes Mellitus type II sebagai kode dagger dan Katarak sebagai kode asterisk
D. Diabetes Mellitus type II sebagai kode dagger dan Katarak sebagai kode asterisk
E. Keduanya di koding satu per satu
3) Diketahui kasus penyakit sebagai berikut:
Diagnosis Utama : Gastroenteritis akibat infeksi atau keracunan makanan
Diagnosis Sekunder : -
Infectious gastroenteritis sebagai diagnosis utama dikode A09.
Ketentuan Rule MB berapa pada kasus di atas….
A. Rule MB 1
B. Rule MB 2
C. Rule MB 3
D. Rule MB 4
188 Manajemen Informasi Kesehatan V
E. Rule MB 5
4) Dalam hal koder tidak berhasil melakukan klarifikasi kepada dokter penanggung jawab
pelayanan (DPJP).
Yang dilakukan koder dalam kasus tersebut adalah….
A. Koder menggunakan Rule MB1 untuk memilih kembali kode diagnosis utama (‘re-
seleksi’).
B. Koder menggunakan Rule MB2 untuk memilih kembali kode diagnosis utama (‘re-
seleksi’).
C. Koder menggunakan Rule MB3 untuk memilih kembali kode diagnosis utama (‘re-
seleksi’).
D. Koder menggunakan Rule MB4 untuk memilih kembali kode diagnosis utama (‘re-
seleksi’).
E. Koder menggunakan Rule MB1 sampai MB5 untuk memilih kembali kode diagnosis
utama (‘re-seleksi’).
5) Dalam pengodean persalinan terdapat aturan-aturan yang perlu diketahui oleh seorang
koder. Suatu kasus pasien terdapat penyulit atau komplikasi pada persalianannya.
Koder memberi kode pada kasus tersebut adalah….
A. Koder memberi kode penyulit atau komplikasi menjadi diagnosis utama
B. Koder memberi kode penyulit dan komplikasi menjadi diagnosis utama
C. Koder memberi kode tindakan sebagai acuan diagnosis utama
D. Koder mengembalikan ke dokter untuk menanyakan diagnose utama
E. Koder tidak member kode pasien tersebut.
Manajemen Informasi Kesehatan V 189
Topik 2
Permasalahan Koding
A. JENIS-JENIS PERMASALAHAN KODING
Dalam melakukan pengkodean penyakit, seorang koder sering dihadapkan pada
masalah-masalah baik terkait dengan koding itu maupun hubungannya dengan medis.
Permasalahan yang sering ditemukan dalam koding sebagai berikut:
1. Diagnosis/tindakan tidak spesifik
Saat pasien pulang dari perawatan seyogianya seorang dokter telah dapat menentukan
diagnose akhir pasien yang dicatat pada resume medis. Kelengkapan resume medis pasien
terutama pada diagnose utama dan sekunder serta tindakan yang diberikan kepada pasien
akan memudahkan seorang koder dalam menentukan diagnosis utama dan diagnose
sekunder yang akan dikoding.
Diagnosis dan atau tindakan yang tidak spesifik akan menyebabkan koder tidak yakin
dengan diagnose yang akan dikoding. Misalnya seorang dokter membuat diagnose utama
Febris, diagnose ini tidaklah spesifik karena dokter tidak menyimpulkan diagnose pasti pasien
tersebut karena Febris merupakan sebuah gejala penyakit yang dapat disebabkan oleh
berbagai macam penyakit penyakit infeksi atau penyakit karena virus atau bakteri.
Pada kasus seperti ini, maka sebaiknya seorang koder melakukan klarifiasi kepada
dokter tentang diagnose yang sesungguhnya, agar koder mendapat kepastian dan tidak
menyimpulkan sendiri diagnose pasien tersebut.
2. Diagnosis/tindakan tidak ditulis
Kelengkapan pencatatan rekam medis merupakan faktor yang berpengaruh dalam
memberikan koding penyakit dan tindakan yang tepat dan akurat. Bagaimanapun
kemampuan seorang koder yang baik, jika pencatatan dalam rekam medis tidak lengkap maka
seorang koder tidak dapat melakukan koding dengan baik.
Seorang dokter yang baik tentu akan menyadari benar akan kewajibannya dalam
melengkapi rekam medis pasien, karena hal ini merupakan salah satu kewajiban seorang
dokter dalam praktek keprofesiannya. Tetapi dalam praktiknya pada pelayanan masih
ditemukan dokter yang tidak menulis diagnose dan tindakan pada rekam medis pasien, yang
berdampak pada seorang koder tidak dapat melakukan koding penyakit dan tindakan pasien
tersebut.
190 Manajemen Informasi Kesehatan V
Untuk mendapatkan informasi tentang diagnose dan tindakan tersebut, Koder wajib
berkoordinasi dengan dokter untuk melengkapi rekam medis pasien. Walaupun hal ini tentu
akan membutuhkan waktu yang lama karena tidak selalu dokter melengkapi rekam medis
dengan cepat. Pengisian kelengkapan diagnosis dan tindakan ini mengacu pada kebijakan dan
prosedur yang berlaku di Bagian Rekam Medis.
Seorang koder baru dapat melengkapi koding setelah dokter mencatat diagnose dan tindakan
pada rekam medis pasien.
3. Diagnosis/tindakan tidak lengkap
Pencatatan rekam medis yang baik akan membantu koder dalam menetapkan koding
yang tepat. Pada pencatatan yang tidak lengkap baik diagnose maupun tindakan akan
membuat koding yang dihasilkan tidak tepat atau tidak akurat.
Misalnya seorang dokter menulis diagnose utama pasien adalah appendicitis acute, dan
tindakan yang dilakukan adalah laparotomy. Diagnosis dan tindakan tersebut adalah tidak
sinkron karena pasien dengan Appendicitis akut seharusnya tindakan yang dilakukan adalah
Appendictomy. Laparotomy dilakukan jika Appendicitis tersebut disertai dengan perforasi.
Oleh karena itu koder hendaknya terus dapat meningkatkan kompetensinya agar dapat
memberikan masukan kepada dokter apabila ditemukan diagnose maupun tindakan yang
tidak lengkap dan tidak akurat.
4. Tulisan dokter tidak terbaca
Pada kasus tertentu pencatatan dalam rekam medis pasien kadangkala tidak dapat
dibaca oleh koder. Ada dokter-dokter tertentu yang menulis dalam rekam medis dengan
tulisan yang tidak terbaca. Tindakan yang dilakukan oleh koder sesuai kaidah dalam
penyelenggaraan dan mutu rekam medis maka, mencoba dibaca oleh orang kedua dan rang
ketiga. Apabila tidak dapat dibaca, maka rekam medis hendaknya dikembalikan kepada dokter
untuk memastikan tuisan yang dibuat.
Angka keterbacaan tulisan dokter memang masih menjadi kendala di beberapa rumah
sakit. Salah satu upaya yang dilakukan adalah dengan menerapkan rekam medis elektronik.
5. Singkatan tidak standar
Sesuai ketentuan dalam standar akreditasi rumah sakit, hendaknya rumah sakit
mempunyai daftar singkatan yang berlaku di rumah sakit. Salah satu isi dari daftar singkatan
tersebut adalah singkatan dari diganosa dan tindakan yang digunakan di rumah sakit. Setiap
orang terutama tenaga kesehatan hendaknya menggunakan daftar singkatan ini sebagai
pedoman dalam melakukan pencatatan dalam rekam medis pasien.
Manajemen Informasi Kesehatan V 191
Pada kasus-kasus tertentu, seorang dokter dan dapat saja menulis diagnose pasien di
luar daftar singkatan , yang mengakibatkan koder tidak paham dengan apa yang ditulis dokter.
Koder sebaiknya berkoordinasi dengan dokter yang bersangkutan tentang singkatan yang
ditulis tersebut. Dan setelah diketahui singkatan yang dimaksud, jangan lupa tuliskan dalan
daftar singkatan rumah sakit.
6. Prosedur tidak dilakukan tetapi di koding
Posedur yang di koding adalah prosedur yang dilakukan kepada pasien, maka tindakan
yang dikoding hendaknya tindakan yang telah dilakukan kepada pasien. Misalnya pasien batal
dilakukan operasi, maka koder tidak boleh melakukan koding pada pasien tersebut.
Oleh karena itu perlu kehati-hatian seorang koder terhadap hal ini, agar tidak timbul
dugaan kecurangan/fraud yang dilakukan oleh koder. Cek kembali berkas yang telah diinput
agar tidak terjadi kesalahan penginputan. Perhatikan juga etik koder dan hindari ajakan kerja
sama untuk melakukan ha-hal yang tidak sesuai dengan aturan yang berlaku.
7. Prosedur dilakukan tetapi tidak di koding
Setiap prosedur yang dilakukan oleh tenaga ahli, diberikan kode tindakan sesuai ICD9-
CM. Kode-kode prosedur tersebut akan terkait dengan jumlah pembiayaan yang dapat diklaim
dalam aplikasi INA-CBG’s. Seorang koder harus saksama membaca rekam medis pasien untuk
mengetahui tindakan apa saja yang dilakukan kepada pasien. Apabila tidak teliti dan hati-hati
dapat terjadi tindakan yang dilakukan tidak dikoding, dalam hal ini akan merugikan terhadap
fasilitas pelayanan kesehatan.
8. Salah Koding
Permasalah berikutnya dalam koding adalah kesalahan memberi kode. Keakuratan dan
ketepatan koder dalam member kode tentu dipengaruhi oleh kompetensi dan kemampuan
koder dalam menentukan kode. Pengetahuan dan keterampilan koder harus terus
ditingkatkan agar tidak terjadi kesalahan pemberian kode yang berdampak pada pembiayaan.
Teliti dan baca kembali diagnose yang ditulis dokter dan lakukan pengkodean sesuai kaidah
koding yang berlaku.
B. KASUS-KASUS PERMASALAHAN KODING
Dalam proses pengajuan klaim pasien BPJS dari fasilitas pelayanan kesehatan ke BPJS
kesehatan sering ditemukan permasalahan-permasalahan terkait koding pasien BPJS. Dalam
perkembangannya BPJS dan Kementerian Kesehatan bersama organisasi profesi dan PERSI
berusaha menjembatani permasalahan yang ada.
192 Manajemen Informasi Kesehatan V
Permasalahan-permasalahan tersebut dapat terdiri dari permasalahan koding, medis
dan hal-hal lain yang terkait dengan proses klaim tersebut. Maka sebagai koder harus
memahami permasalahan-permasalahan apa saja yang ada dalam proses klaim dan
bagaimana menyelesaikan permasalahan tersebut sesuai kesepakatan dan kebijakan yang
berlaku dalam pengelolaan pasien BPJS.
Sesuai dengan Surat Edaran Nomor hk.03.03/menkes/518/2016 tentang Pedoman
Penyelesaian Permasalahan Klaim INA-CBG Dalam Penyelenggaraan Jaminan Kesehatan
Nasional, beberapa permasalahan koding yang ditemukan dan disepakati penyelelesaiannya
adalah sebagai berikut:
- Pada kasus-kasus HIV ditambahkan kode candidiasis (B.37)
Pada kasus HIV tidak dapat dikoding sendiri-sendiri/terpisah tetapi dikoding dengan
kode kombinasi, jadi seharusnya B20.4 dan B.37 tidak dikoding.
- Permasalahan: Koding Hipertensi disertai dengan kode Chronic Health Failure (CHF)
dan Renal Failure (RF).
Kesepakatan: Diagnosis hipertensi dan gagal jantung atau dan gagal ginjal hanya dapat
dikoding dengan satu koding kombinasi tanpa mengentri gagal jantung/gagal ginjalnya
(Permenkes no. 27 Tahun 2014 ).
- Permasalahan : Penagihan Top Up obat kelasi/Thalasemia (Deferipron dan
Deferoxsamin) dalam sebulan lebih dari satu kali.
Kesepakatan: Top up klaim obat kelasi (pada klaim rawat inap) hanya dapat dikoding
1x sebulan (sesuai Permenkes No.59 tahun 2014).
- Permasalahan: Hiperglikemia dicoding terpisah dengan diagnosis utama seperti DM
(E10-E14).
Kesepakatan: Hiperglikemi (R73.9) tidak dapat menjadi diagnosis utama jika ada
diagnosis lain yang lebih spesifik.
- Permasalahan:
Tonsilektomi dikoding dengan Kauter Faring (28.2 dan 29.39).
Appendectomy dengan laparotomi (47.0+54.1).
Herniotomi dengan laparotomi (53.9+54.).
Insisi Peritoneum (54.95): Tindakan operasi dikoding terpisah-pisah misalnya
SC/appendectomy dengan insisi peritoneum.
Endotrakeal Tube (96.04). Pada operasi atau tindakan yang perlu pemasangan
endotracheal tube dikoding terpisah.
Kesepakatan: Prosedur yang merupakan bagian dari prosedur utama tidak dapat
dikoding.
Manajemen Informasi Kesehatan V 193
- Permasalahan : Penggunaan Kejang sebagai Diagnosis sekunder menyebabkan
peningkatan biaya klaim.
Kesepakatan: Jika diagnosis Kejang disertai hasil pemeriksaan penunjang (EEG) atau
terapi yang sesuai (diazepam, fenitoin, atau valproat) maka dapat dikoding.
- Permasalahan:
Pasien dirawat inapkan 1 hari.
Penentuan Eksisi massa soft tissue tumor, biasa disalahgunakan selalu dikoding
83.39 (Ekxicion of Lession of other soft tissue) dibandingkan 86.3 (other local
exicion or destruction of lession tissue of skin & subcutaneous tissue. Dampak :
Biaya koding 83.39 lebih tinggi dari 86.3, RI>RJ.
Kesepakatan: Pasien dengan tindakan eksisi soft tissue tumor dapat dirawat inap :
a. sesuai dengan indikasi medis pasien.
b. dengan narkose umum2.
Penggunaan kode berdasarkan lokasi STT : a. kode 83.39 untuk STT yang lokasinya
dalam (deep) b. kode 86.3 untuk STT yang superfisial.
- Permasalahan: Persalinan normal sering dikoding dengan lacerasi perineum dengan
tindakan repair perineum (75.69).
Kesepakatan: Repair pada rutin episiotomy saat persalinan normal dikoding dengan
73.6 (bukan kode 75.69).
- Permasalahan: Penggunaan kode 88.76 atau 88.79 pada koding USG kehamilan,
biasanya pada kasus rawat jalan.
Kesepakatan: USG pada kehamilan dapat dikoding menggunakan kode 88.78 (bila
terbukti melakukan tindakan USG).
- Permasalahan: Pada kasus-kasus dengan pemasangan WSD (34.04) sering
disalahgunakan dengan menambah koding puncture of lung (33.93)
Kesepakatan: Pada kasus-kasus dengan pemasangan WSD (34.04) sering
disalahgunakan dengan menambah koding puncture of lung (33.93). Koding tindakan
WSD adalah 34.04.
- Permasalahan: Penggunaan Collar neck dikode Insertion Other Spinal Device (84.59)
karena langsung dikode oleh dr. Sp.OT
Kesepakatan: Collar neck tidak perlu dikoding karena Collar neck termasuk alat
kesehatan yang dibayar namun tidak menggunakan sistem INA-CBG.
- Permasalahan: Pasien hamil dirawat dr. Sp.PD dengan kasus penyakit dalam (Contoh
DHF). Bagaimana diagnosis sekundernya?
Kesepakatan: DHF pada pasien hamil. Jika Sp.PD yang merawat : koding diagnosis
utama: kode DHF (A91), sedangkan diagnosis sekunder adalah kode "O"
194 Manajemen Informasi Kesehatan V
- Permasalahan: Penggunaan Gas Gangrene sebagai diagnosis sekunder, biasanya
didiagnosis gangrene dikoding gas gangrene.
Kesepakatan: Penegakan diagnosis Gas Gangrene: pada pemeriksaan fisik didapatkan
adanya krepitasi di bawah kulit dan mukosa atau pada foto rontgen didapatkan adanya
gas dilokasi gangren2. Sesuai kaidah ICD jika gangrene saja dapat dikode R02,
Sedangkan pada kasus DM, Gas Gangrene dikode A48.0 dan gangrene DM diberi kode
E10-E14 (sesuai dengan jenis DM) dengan digit terakhir .5 (contoh Gangrene DM Tipe
2 di kode E11.5).
- Permasalahan: Kode O82 digunakan sebagai diagnosis utama jika penyulit persalinan
adalah kode O42.0 dan O42.1.
Kesepakatan: Kode O82 digunakan sebagai diagnosis utama jika ada penyulit dalam
persalinan, seperti contohnya O42.0 & O42.1 dengan tindakan seksio sesarea yang
menghasilkan proses grouping persalinan vaginal.
- Permasalahan: Pemasangan infus pump menggunakan kode 99.18 hanya untuk kasus
persalinan.
Kesepakatan: Pemasangan infus pump menggunakan kode 99.18 untuk semua kasus.
- Permasalahan: Kemoterapi oral dikoding sebagai kemoterapi.
Kesepakatan: Tindakan kemoterapi menggunakan kode Z51.1.
Permasalahan-permasalahan koding yang telah disepakati bersama adalah menjadi
pedoman dalam menentukan koding terkait pelayanan BPJS di fasilitas pelayanan kesehatan.
Dengan berkembangnya permasalahan-permasalahan yang ada karena perbedaan pendapat
antara salilitas pelayanan kesehatan dengan BPJS kesehatan maka terbit surat kesepakatan
permasalahan koding yang dapat dipelajari lebih lanjut dalam Berita Acara Kesepakatan
Bersama Penyelesaian Kasus Dispute Klaim No.401/BA/0717, No. KS.02.02/3/1201/2017 dari
Kementerian Kesehatan dan BPJS Kesehatan pada Agustus 2017. Koder dapat mengggunakan
kebijakan ini dalam melakukan koding yang sesuai dengan kebijakan BPJS.
Manajemen Informasi Kesehatan V 195
Latihan
Untuk dapat memperdalam pemahaman Anda mengenai materi di atas, kerjakanlah Latihan
berikut!
1) Faktor-faktor apa saja yang mempengaruhi koding penyakit dan tindakan menjadi
berkualitas?
2) Seorang pasien datang ke rumah sakit karena mengalami kejang-kejang. Pasien
kemuadian dirawat dan dilakukan pemeriksaan dan diberikan therapy selama dalam
perawatan. Pada saat pasien pulang dan koder melakukan koding, apa saja yang harus
terpenuhi jika pasien akan dikoding dengan diagnose kejang?
3) Untuk mengurang terjadinya permasalahan dalam pengkodean penyakit dan tindakan,
apa sajakah upaya yang dapat dilakukan oleh seorang koder?
Ringkasan
1. Jenis-jenis permasalahan koding di fasilitas pelayanan kesehatan adalah
diagnosis/tindakan tidak ditulis, diagnosis/tindakan tidak lengkap, tulisan dokter tidak
terbaca, singkatan tidak standar, prosedur tidak dilakukan tetap di koding, prosedur
dilakukan tetap tidak di koding dan salah koding.
2. Sesuai dengan Surat Edaran Nomor HK.03.03/menkes/518/2016 tentang Pedoman
Penyelesaian Permasalahan Klaim INA-CBG Dalam Penyelenggaraan Jaminan Kesehatan
Nasional telah dilakukan kesepakatan terkait permasalahan koding.
3. Ada beberapa kesepakatan permasalahan koding yang dapat dipelajari lebih lanjut
dalam Berita Acara Kesepakatan Bersama Penyelesaian Kasus Dispute Klaim
No.401/BA/0717, No. KS.02.02/3/1201/2017 dari Kementerian Kesehatan dan BPJS
Kesehatan.
196 Manajemen Informasi Kesehatan V
Tes 2
Pilihlah salah satu jawaban yang paling benar!
1) Pasien dengan tonsilektomi tidak dapat dikoding dengan Kauter Faring (28.2 dan 29.39),
walaupun saat operasi, pasien dilakukan kedua tindakan tersebut.
Kedua tindakan di atas tidak dapat dikoding terpisah karena….
A. prosedur yang merupakan bagian dari prosedur utama tidak dapat dikoding
B. prosedur yang merupakan bagian dari prosedur utama sama-sama dikoding
C. prosedur Kauter Faring tidak dilakukan saat pasien dioperasi
D. kauter faring bukan prosedur baku untuk Tonsilektomi
E. prosedur tambahan tidak perlu dikoding
2) Pasien masuk rumah sakit karena Carsinoma mammae dan akan dilakukan
Chemotherapi. Pasien dirawat oleh dokter ahli Carcinoma.
Kode yang tepat untuk pasien tersebut adalah….
A. Z51.0
B. Z51.1
C. Z51.2
D. Z51.3
E. Z51.9
3) Seorang pasien dirawat di rumah sakit karena Gangrene. Pada pemeriksaan fisik tidak
ada krepitasi di bawah kulit dan mukosa dan pada foto rontgen tidak ditemukan adanya
gas dilokasi gangrene. Pasien tidak mempunyai riwayat Diabetes Mellitus.
Kode yang tepat untuk pasien tersebut adalah….
A. R02 dan A48.0
B. A48.0
C. R02
D. R00
E. R09
Manajemen Informasi Kesehatan V 197
4) Seorang ibu sedang hamil 25 pekan datag ke rumah sakit karena mengalami buang-
buang air sudah 5 kali. Pasien dirawat oleh dokter penyakit dalam dan dberikan therapy
sesuai penyakit yang dialaminnya.
Kode yang tepat untuk kasus di atas adalah….
A. Kode A09 sebagai diagnose utama kode O diagnose sekunder
B. Kode O sebagai diagnose utama kode A09 diagnose sekunder
C. Kode A09 sebagai diagnose utama
D. Kode O sebagai diagnose utama
E. Kode Z sebagai diagnose utama
5) Dalam melakukan pengodean penyakit, untuk kemudahan pemberian kode perlu
dihindari penggunaan singkatan yang tidak terstandar. Yang perlu disiapkan fasilitas
pelayanan agar hal tersebut tidak terjadi adalah….
A. membuat daftar singkatan
B. melarang dokter menulis singkatan
C. mencari singkatan tersebut di media sosial
D. memberi peringatan kepada dokter yang menulis singkatan
E. menanyakan kepada dokter saat menemukan singkatan baru
198 Manajemen Informasi Kesehatan V
Kunci Jawaban Tes
Test Formatif 1
1) C.
2) C.
3) A.
4) E.
5) A.
Test Formatif 2
1) A
2) B
3) C
4) A
5) A
Manajemen Informasi Kesehatan V 199
Daftar Pustaka
Bowman, D. E. 1992. Health Informasi Management of Strategic Resource. Jakarta
Naga, dr. Mayang Anggraini. (2013). Buku Kerja Praktik Pengkodean Klinis Berdasarkan Rules
dan Konvensi ICD-10, WHO
Hatta. Gemala R. 2008. Pedoman Manajemen Informasi Kesehatan di Sarana Pelayanan
Kesehatan Rev. 1, Jakarta : UI Press.
Permenkes RI No. 76 Tahun 2016 tentang Pedoman INA-CBGs pada Pelaksanaan Jaminan
Kesehatan Nasional
World Health Organization. (2014). ICD-10. World Health Organization, ICD-10, Volume 2
: Instruction Manual, Geneva
200 Manajemen Informasi Kesehatan V
Bab 6
SISTEM CASEMIX DAN SEVERITY OF
ILLNESS
Yati Maryati, SKM.
Pendahuluan
B
ab ini berisi tentang sistem casemix dan severity of ilness. Pengelolaan Jaminan
Kesehatan Nasional di fasilitas pelayanan kesehatan dengan menggunakan sistem
casemix mulai diperkenalkan di Indonesia pada tahun 2006 yang dikenal dengan INA
DRG yang pada perkembangannya berubah menjadi INA CBG’s. Sistem casemix adalah suatu
cara pengklasifikasian asuhan berbasis intensitas asuhan dan tipe pelayanan yang
diselenggarakan bagi pasien. Dengan sistem pengklasifikasian maka pasien diklasifikasikan
berdasarkan penyakit yang dideritanya.
Dalam pelaksanaan sistem casemix tingkat keparahan dikategorikan dalam beberapa
kategori. Terdapat empat jenis keparahan penyakit berdasarkan klasifikasi jenis pelayanan
rawat jalan dan rawat inap, komorbiditi dan komortaliti. Keempat kategori tingkat keparahan
ini berdasarkan kepada seberapa berat penyakit tersebut dapat menimbulkan kecacatan atau
dapat menimbulkan kematian bagi pasien.
Nah, Saudara mahasiswa sekalian tadi sekilas mengenai sistem casemix. Untuk lebih
jelas lagi silakan pelajari bab ini hingga tuntas. Bab ini terdapat 3 topik yaitu topik 1 mengenai
sistem casemix, topik 2 mengenai sistem severity of ilness, dan topik 3 mengenai INA CBG’s.
Manfaat dari mata kuliah ini adalah dengan diketahuinya konsep pelayanan kesehatan yang
berlaku maka proses pelaksanaan penganggaran dan pembiayaan kesehatan akan menjadi
lebih tepat guna dan tepat sasaran. Manfaat lain adalah untuk membuat standar atau aturan
yang seragam terkait teknis pelaksanaannya.
Tujuan instruksional umum dari mata kuliah ini adalah peserta didik mampu
menjelaskan sistem casemix, severity of ilness, dan INA CBG’s secara komprehensif setelah
melakukan pembelajaran.
Manajemen Informasi Kesehatan V 201
Untuk mempelajari bab ini, mulailah Saudara memahami dengan cermat uraian tentang
konsep, pengertian, dan penjelasan pada bagian awal. Apabila menemukan kata atau istilah
yang kurang atau tidak Saudara pahami, gunakan glosarium yang disediakan untuk
menemukan pengertiannya. Selanjutnya, apabila Saudara telah memahami uraian tersebut,
kerjakan latihan yang telah disediakan satu demi satu hingga selesai. Apabila ternyata Saudara
belum mampu atau belum berhasil menjawab semua soal latihan, perhatikan kembali
penjelasan mengenai konsep, pengertian, dan penjelasan yang berkaitan dengan soal latihan
dan jawaban. Apabila Saudara telah berhasil menjawab semua atau sebagian besar soal
latihan, lanjutkan dengan mengerjakan tes.
202 Manajemen Informasi Kesehatan V
Topik 1
Konsep Sistem Casemix
A. PENGERTIAN SISTEM CASEMIX
Sistem casemix pertama kali dikembangkan di Indonesia pada tahun 2006 dengan nama
INA-DRG (Indonesia- Diagnosis Related Group). Implementasi pembayaran dengan INA-DRG
dimulai pada 1 September 2008 pada 15 rumah sakit vertikal, dan pada 1 Januari 2009
diperluas pada seluruh rumah sakit yang bekerja sama untuk program Jamkesmas.
Pada tanggal 31 September 2010 dilakukan perubahan nomenklatur dari INA-DRG
(Indonesia Diagnosis Related Group) menjadi INA-CBG (Indonesia Case Based Group) seiring
dengan perubahan grouper dari 3M Grouper ke UNU (United Nation University) Grouper.
Dengan demikian, sejak bulan Oktober 2010 sampai Desember 2013, pembayaran kepada
Pemberi Pelayanan Kesehatan (PPK) Lanjutan dalam Jaminan kesehatan masyarakat
(Jamkesmas) menggunakan INA-CBG. Sejak diimplementasikannya sistem casemix di
Indonesia telah dihasilkan 3 kali perubahan besaran tarif, yaitu tarif INA-DRG Tahun 2008, tarif
INA-CBG Tahun 2013 dan tarif INA-CBG Tahun 2014. Tarif INA-CBG mempunyai 1.077
kelompok tarif terdiri dari 789 kode grup/kelompok rawat inap dan 288 kode grup/kelompok
rawat jalan, menggunakan sistem koding dengan ICD-10 untuk diagnosis serta ICD-9-CM untuk
prosedur/tindakan. Pengelompokan kode diagnosis dan prosedur dilakukan dengan
menggunakan grouper UNU (UNU Grouper). UNU-Grouper adalah Grouper casemix yang
dikembangkan oleh United Nations University (UNU).
Sistem casemix adalah pengelompokan diagnosis dan prosedur dengan mengacu pada
ciri klinis yang mirip/sama dan biaya perawatan yang mirip/sama, pengelompokan dilakukan
dengan menggunakan grouper. (Juknis INA CBG’s:2014). Jika menilik pada pengertian sistem
casemix maka diagnosis dan prosedur pasien yang mirip atau sama dikategorikan pada
kelompok yang sama. Selain menurut diagnosis dan prosedur, pengelompokkan juga
berdasarkan kepada biaya perawatan yang mirip/sama, misalnya perawatan untuk kategori
pasien penyakit Gastritis dan Dispepsia adalah sama, maka grouper dari penyakit tersebut
adalah sama.
B. KOMPONEN CASEMIX
Dalam penyelenggaraan BPJS di fasilitas pelayanan kesehatan dengan BPJS kesehatan,
terdapat beberapa komponen yang sangat penting dalam mendukung penyelenggaraan BPJS
di fasilitas pelayanan kesehatan. Komponen-komponen tersebut adalah:
Manajemen Informasi Kesehatan V 203
KOMPONEN CASEMIX
CASEMIX
Clinical Teknologi
Costing Coding
Pathway Informasi
1. Coding
Coding adalah Koding adalah kegiatan memberikan kode diagnosis utama dan diagnosis
sekunder sesuai dengan ICD-10 serta memberikan kode prosedur sesuai dengan ICD-9-
CM. Koding sangat menentukan dalam sistem pembiayaan prospektif yang akan
menentukan besarnya biaya yang dibayarkan ke Rumah Sakit. (PMK 27 Juknis INA
CBG’s:2014 )
Koding merupakan salah satu komponen casemix dalam memberikan kode penyakit dan
tindakan untuk menentukan pembiayaan dari grouper sistem INA CBG’s. Dengan koding
yang baik maka akan dihasilkan hasil pengkodean yang sesuai dengan ketentuan yang
berlaku.
2. Costing
Salah satu komponen penting lainnya adalah costing. Costing diperlukan agar dapat
menghasilkan informasi keuangan pasien yang cepat, akurat dan terinci. Sistem
keuangan yang baik akan mempermudah fasilitas pelayanan kesehatan dalam
mendapatkan rincian keuangan per pasien, per periode dan per item kegiatan pelayanan
yang diberikan kepada pasien.
Sebagaimana diketahui bahwa dalam pengajuan klaim pasien ke BPJS maka setiap
fasilitas pelayanan kesehatan wajib melaporkan rincian biaya pasien dari semua
pelayanan yang dilakukan kepada pasien selama mendapat pelayanan di fasilitas
204 Manajemen Informasi Kesehatan V
pelayanan kesehatan. Oleh karena itu, costing perlu dikelola dengan baik agar setiap
tindakan dan pengobatan yang diberikan kepada pasien terekam dengan baik.
3. Clinical Pathway
Clinical Pathway adalah suatu cara untuk menstandarisasikan praktik klinis dan
umumnya dilaksanakan di rumah sakit. Pelayanan medis yang terstandarisasi akan
memudahkan fasilitas pelayanan kesehatan menyeragamkan pelayanan tenaga medis
dengan tetap memperhatikan mutu pelayanan. Dengan adanya clinical pathway fasilitas
pelayanan kesehatan dapat melakukan efisiensi pelayanan tanpa mengurangi kualitas
yang diberikan kepada pasien karena jenis pemeriksaan, jenis tindakan dan pengobatan
yang diberikan telah merujuk kepada panduan klinis yang sesuai dengan standar.
4. Teknologi Informasi
Teknologi informasi merupakan sarana yang sangat penting dalam mendukung
penyelenggaraan BPJS (INA CBG’s). Pelayanan BPJS adalah pelayanan yang berbasis
teknologi informasi mulai sejak pasien mendaftar, kemudian pada pengolahan data
dengan INA CBG’s sampai pengajuan klaim ke BPJS seluruhnya adalah menggunakan
teknologi informasi. Oleh karena itu fasilitas pelayanan kesehatan perlu menyiapkan
hardware, software dan jaringan yang mumpuni agar pengelolaan pasien BPJS dapat
diselenggarakan dengan mudah, cepat, dan data yang akurat.
Latihan
Untuk dapat memperdalam pemahaman Anda mengenai materi di atas, kerjakanlah Latihan
berikut!
1. Dalam mengelola pasien Jaminan Kesehatan Nasional, sistem casemix merupakan
metode yang digunakan. Apa yang dimaksud dengan sistem casemix?
2. Ada beberapa komponen dalam sistem casemix. Apakah komponen-komponen yang
dimaksud?
3. Jelaskan apa yang dimaksud komponen koding dalam sistem INA CBG’s!
Manajemen Informasi Kesehatan V 205
Ringkasan
1. Sistem casemix adalah pengelompokan diagnosis dan prosedur dengan mengacu pada ciri
klinis yang mirip/sama dan biaya perawatan yang mirip/sama, pengelompokan dilakukan
dengan menggunakan grouper.
2. Dalam pengelolaan pasien JKN fasiliitas pelayanan kesehatan perlu menyiapkan
komponen-komponen penting. Komponen-komponen dalam sistem casemix tersebut
adalah coding, costing, clinical pathway dan teknologi informasi.
Tes 1
Pilihlah salah satu jawaban yang paling benar!
1) Dalam pengelolaan casemix pada pasien BPJS, fasilitas kesehatan perlu menyelaraskan
komponen-komponen yang berperan penting agar setiap unsur dapat berjalan harmonis
sehingga dapat tercipta kendali mutu dan kendali biaya.
Komponen-komponen tersebut adalah….
A. Koder, Costing, Clinical Pathway dan Teknologi Informasi
B. Koding, Costing, Clinical Pathway dan Teknologi Informasi
C. Koding, Costing, Klaim, Clinical Pathway dan Teknologi Informasi
D. Koding, Costing, Clinical Practice Guideline (CPG) dan Teknologi Informasi
E. Koding, Costing, Clinical Pathway (CP), Clinical Practice Guideline (CPG) dan
Teknologi Informasi
2) Pengelompokan diagnosis dan prosedur dengan mengacu pada ciri klinis yang
mirip/sama dan biaya perawatan yang mirip/sama, pengelompokan dilakukan dengan
menggunakan grouper. Pengertian tersebut merupakan definisi dari….
A. Sistem INA CBG’s
B. Casemix analisis
C. Sistem casemix
D. Sistem BPJS
E. Sistem JKN
206 Manajemen Informasi Kesehatan V
3) Untuk menyelenggarakan pelayanan pasien Jaminan Kesehatan Nasional rumah sakit
perlu membuat panduan bagi para dokter untuk menstandarisasikan pelayanan yang
diberikan kepada pasien.
Panduan yang dimaksud adalah….
A. Clinical Pathway
B. Clinical Guideline
C. Standar Pelayanan Medis
D. Standar Pelayanan Minimal
E. Standar Pelayanan Rekam Medis
4) Salah satu komponen dalam sistem casemix adalah costing. Pengelolaan costing
tersebut berhubungan dengan bagian….
A. Teknologi Informasi
B. Keperawatan
C. Rekam Medis
D. Keuangan
E. Dokter
5) Komponen penting lainnya dalam sistem casemix adalah teknologi informasi. Pada
pendaftaran pasien PBJS teknologi informasi diperlukan berkaitan dengan pembuatan
SEP online pada setiap kunjungan pasien. Pada proses koding, teknologi informasi
sangat berpengaruh terhadap proses pengkodean dengan menggunakan aplikasi.
Aplikasi yang dimaksud adalah….
A. INA DRG’s
B. INA CBG’s
C. Casemix DRG’s
D. Casemix CBG’s
E. Kodifikasi penyakit
Manajemen Informasi Kesehatan V 207
Topik 2
Konsep Severity of Illness
A. PENGERTIAN SEVERITY OF ILLNESS
Dalam memberikan pengertian dari Tingkat Keparahan Sakit (Severity of Illness) dapat
ditafsirkan berbeda-beda. Tingkat keparahan sakit sering dikaitkan bagaimana penyakit
mempengaruhi terhadap kondisi pasien. Tingkat keparahan sakit pasien tentu berbeda-beda
tergantung dari penyakit yang dideritanya. Dalam hal ini banyak hal yang terkait dengan
beratnya suatu penyakit seperti jenis penyakit, usia pasien, jenis kelamin, gaya hidup,
komplikasi yang diderita dan penyakit penyerta yang diderita pasien saat masuk rumah sakit.
Huffman dalam bukunya Health Information Management (1994) memberikan
pengertian severity of illness merupakan sebutan yang digunakan dalam berbagai cara
khususnya kondisi yang dikaitkan dengan risiko timbulnya kematian atau disability yang
permanen dan bisa juga dikaitkan dengan peningkatan kompleksitas diagnosis atau terapi
serta intensitas penggunaan sumber daya.
Stadium keparahan sakit pasien tidak langsung tergambar dalam menentukan DRG.
Pasien dengan komplikasi ganda atau kondisi-kondisi co-morbid dikelompokkan dalam DRG
yang sama dengan yang berkomplikasi tunggal atau kondisi co-morbid. Tenaga profesional
asuhan kesehatan mengakui bahwa keparahan sakit harus diperhitungkan dalam upaya
penagihan biaya yang sesuai, rumah sakit tertier yang menangani pasien dengan kegawatan
yang lebih tinggi akan terpapar oleh risiko finansial yang besar di bawah aturan pps bila ini
tidak diselaraskan dengan kegawatan pasien
Pengukuran severity of illness tentu tidak dapat dilakukan dengan mudah karena banyak
faktor yang harus dipertimbangkan. Hasil riset-riset telah mampu mengembangkan sistem
yang benar-benar dapat menggambarkan keparahan sakit pasien dan bagaimana cara
menghitung besaran tagihannya. umumnya sistem pengukuran menggunakan program
piranti lunak komputer yang dipasarkan oleh vendor.
B. JENIS-JENIS SEVERITY OF ILLNESS
Dalam penerapan INA CBG’s di fasilitas pelayanan kesehatan, tingkat keparahan
penyakit dikategorikan menurut jenis layanan yang diterima dan komplikasi serta komorbdity
pasien.
208 Manajemen Informasi Kesehatan V
Jenis-jenis severity of illness sebagai berikut:
1. Tingkat keparahan 0 adalah untuk pasien rawat jalan
Pada level ini yang termasuk tingkat keparahan 0 adalah kategori seluruh kategori
pasien yang mendapat pelayanan rawat jalan di sarana pelayanan kesehatan
2. Tingkat keparahan I adalah kategori ringan untuk rawat inap dengan tingkat keparahan
1 (tanpa komplikasi maupun komorbiditi)
Kategori tingkat keparahan I adalah untuk pasien rawat inap dengan diagnosa penyakit
tapa komplikasi maupun komorbiditi.
3. Tingkat keparahan II adalah kategori sedang untuk rawat inap dengan tingkat keparahan
2 (dengan mild komplikasi dan komorbiditi)
4. Tingkat keparahan III adalah kategori berat untuk rawat inap dengan tingkat keparahan
3 (dengan major komplikasi dan komorbiditi)
Pada tingkat keparahan penyakit, istilah ringan, sedang dan berat dalam deskripsi dari
Kode INA-CBG’s bukan menggambarkan kondisi klinis pasien maupun diagnosis atau prosedur
namun menggambarkan tingkat keparahan (severity level) yang dipengaruhi oleh diagnosis
sekunder (komplikasi dan ko-morbiditi).
Tingkat keparahan penyakit sangat terkait dengan diagnosa penyakit baik diagnosa
utama maupun diagnosa sekunder pasien. Diagnosa utama adalah diagnosa akhir/final yang
dipilih dokter pada hari terakhir perawatan dengan kriteria paling banyak menggunakan
sumber daya atau yang menyebabkan hari rawatan paling lama (LOS).
Ciri-ciri Diagnosa Utama adalah
1. Diagnosis Utama Selalu Ditetapkan Pada Akhir Perawatan Seorang Pasien.
(Established At The End Of The Episode Of Health Care)
2. Menggunakan Resouces (sumber daya manusia, Bahan Pakai Habis, Peralatan
Medik, Tes Pemeriksaan Dan Lain2).
Diagnosis sekunder adalah diagnosis selain dari Diagnosis utama. Diagnosa sekunder
dapat merupakan komplikasi dan atau komorbiditi. Komplikasi adalah diagnosis yang muncul
setelah pasien berada di rumah sakit misalnya pasien dengan difteria kemudian selama dalam
perawatan muncul komplikasi pneumonia. Komorbiditi adalah diagnosis lain yang sudah ada
sebelum masuk rumah sakit. Komorbiditi umumnya adalah penyakit kronis yang merupakan
riwayat penyakit pasien yang diderita sebelum pasien masuk rumah sakit, misalnya penyakit
Diabetes, hypertensi, Tuberkulosis dan lain-lain.
Di samping diagnose utama dan diagnosa sekunder, tingkat keparahan penyakit juga
dipengaruhi oleh tindakan apa yang dilakukan kepada pasien atau dikenal dengan prosedur.
Manajemen Informasi Kesehatan V 209
Tindakan ini adalah tidak berdiri sendiri tetapi merupakan tindakan atas penyakit pada
diagnosa utama dan diagnose sekunder. Prosedur Utama (Principal Procedure) adalah
prosedur tindakan yang paling banyak menghabiskan sumber daya atau yang menyebabkan
hari rawatan paling lama dan biasanya berhubungan erat dengan diagnosa utama. Prosedur
tambahan dapat saja dilakukan kepada pasien selain prosedur utama dan tetap dilakukan
koding.
Latihan
Untuk dapat memperdalam pemahaman Anda mengenai materi di atas, kerjakanlah Latihan
berikut!
1) Keparahan penyakit berhubungan dengan seberapa besar pengaruh penyakit
menyebabkan kematian atau kecacatan permanen. Jika seorang pasien datang dengan
penyakit Gastro Enteritis tidak ada komplikasi dan komorbiditi. Menurut Saudara
termasuk kategori tingkat keparahan yang mana? Jelaskan pernyataan Saudara
tersebut.
2) Seperti kita ketahui ada diagnosa utama dan diagnosa sekunder. Jelaskan perbedaan
dari keduanya!
3) Apa perbedaan komplikasi dan komorbiditi? Berikan contoh dari keduanya!
Ringkasan
1. Severity of illness sebutan yang digunakan dalam berbagai cara khususnya kondisi yang
dikaitkan dengan risiko timbulnya kematian atau disability yang permanen dan bisa juga
dikaitkan dengan peningkatan kompleksitas diagnosis atau terapi serta intensitas
penggunaan sumber daya.
2. Tingkat keparahan penyakit terdiri atas 4 level yaitu severity level 0 untuk rawat jalan,
severity level I untuk tingkat keparahan ringan, severity level II untuk tingkat keparahan
sedang dan severity level III untuk tingkat keparahan berat.
3. Diagnosa terdiri dari diagnosa utama dan diagnosa sekunder sedangkan tindakan terdiri
atas tindakan/prosedur utama dan tindakan/prosedur sekunder.
210 Manajemen Informasi Kesehatan V
Tes 2
Pilihlah salah satu jawaban yang paling benar!
1) Sebutan yang digunakan dalam berbagai cara khususnya kondisi yang dikaitkan dengan
risiko timbulnya kematian atau disability yang permanen. Bisa juga dikaitkan dengan
peningkatan kompleksitas diagnosis atau terapi serta intensitas penggunaan sumber
daya.
Pernyataan di atas merupakan pengertian dari….
A. Severity of illness
B. Sistem casemix
C. Severity level
D. Komorbidity
E. Komplikasi
2) Tingkat keparahan penyakit terdiri atas empat level yaitu tingkat keparahan 0,I, II dan
III. Seorang pasien dirawat di rumah sakit dengan diagnosa Tuberkulosis yang disertai
komplikasi bronchopneumonia. Pasien tersebut juga memiliki riwayat penyakit Diabetes
Mellitus.
Pasien tersebut termasuk kategori tingkat keparahan….
A. Severity level 0
B. Severity level I
C. Severity level II
D. Severity level III
E. Severity level IV
3) Seorang pasien datang berobat ke sebuah rumah sakit karena merasa demam sudah 2
hari, batuk pilek dan sakit tenggorokan. Pasien diperiksa dokter spesialis THT dan dokter
mendiagnosa pasien tersebut Tonsilopharingitis, pasien diberi obat dan diperbolehkan
pulang.
Pasien tersebut menurut Saudara termasuk kategori severity level….
A. Severity level 0
B. Severity level I
C. Severity level II
D. Severity level III
Manajemen Informasi Kesehatan V 211
E. Severity level IV
4) Diagnosa akhir/final yang dipilih dokter pada hari terakhir perawatan dengan kriteria
paling banyak menggunakan sumber daya atau yang menyebabkan hari rawatan paling
lama (LOS).
Pengertian dari pernyataan di atas adalah….
A. Diagnosa Utama
B. Prosedur Utama
C. Diagnosa Sekunder
D. Prosedur Sekunder
E. Diagnosa Komplikasi
5) Seorang pasien datang ke bagian IGD rumah sakit “X” karena tidak merasakan sakit
hebat pada perut kanan bawah disertai muntah-muntah. Pasien dirawat oleh dokter
spesialis bedah karena berdasarkan hasil pemeriksaan pasien didiagnosa Appendicitis
acute. Pasien akhirmnya dilakukan operasi Appendicitis, dan setelah 4 hari dirawat
pasien diperbolehkan pulang.
Pada kasus ini, tindakan Appendectomy tersebut termasuk kategori….
A. Diagnosa Utama
B. Prosedur Utama
C. Diagnosa Sekunder
D. Prosedur Sekunder
E. Diagnosa Komplikasi
212 Manajemen Informasi Kesehatan V
Topik 3
Konsep INA CBG’s
A. STRUKTUR KODE INA CBGS
Dasar pengelompokan dalam INA-CBGs menggunakan sistem kodifikasi dari diagnosis
akhir dan tindakan/prosedur yang menjadi output pelayanan, dengan acuan ICD-10 untuk
diagnosis dan ICD-9-CM untuk tindakan/prosedur. Pengelompokan menggunakan sistem
teknologi informasi berupa Aplikasi INA-CBG sehingga dihasilkan 1.077 Group/Kelompok
Kasus yang terdiri dari 789 kelompok kasus rawat inap dan 288 kelompok kasus rawat jalan.
Setiap group dilambangkan dengan kode kombinasi alfabet dan numerik dengan contoh
sebagai berikut :
Keterangan :
1. Digit ke-1 merupakan CMG (Casemix Main Groups)
2. Digit ke-2 merupakan tipe kasus
3. Digit ke-3 merupakan spesifik CBG kasus
4. Digit ke-4 berupa angka romawi merupakan severity level
Struktur Kode INA-CBGs terdiri atas :
1. Case-Mix Main Groups (CMGs)
a. Adalah klasifikasi tahap pertama
b. Dilabelkan dengan huruf Alphabet (A to Z)
c. Berhubungan dengan sistem organ tubuh
d. Pemberian Label Huruf disesuaikan dengan yang ada pada ICD 10 untuk setiap
sistem organ
e. Terdapat 30 CMGs dalam UNU Grouper (22 Acute Care CMGs, 2 Ambulatory
CMGs, 1 Subacute CMGs, 1 Chronic CMGs, 4 Special CMGs dan 1 Error CMGs)
f. Total CBGs sampai saat ini sebanyak 1220.
g. CMGs yang ada dalam INA-CBGs terdiri dari :
NO Case-Mix Main Groups(CMG) CMG
Codes
1 Central nervous system Groups G
2 Eye and Adnexa Groups H
Manajemen Informasi Kesehatan V 213
3 Ear, nose, mouth& throat Groups U
4 Respiratory system Groups J
5 Cardiovascular system Groups I
6 Digestive system Groups K
7 Hepatobiliary & pancreatic system Groups B
8 Musculoskeletal system & connective tissue Groups M
9 Skin, subcutaneous tissue & breast Groups L
10 Endocrine system, nutrition & metabolism Groups E
11 Nephro-urinary System Groups N
12 Male reproductive System Groups V
13 Female reproductive system Groups W
14 Deleiveries Groups O
15 Newborns & Neonates Groups P
16 Haemopoeitic & immune system Groups D
17 Myeloproliferative system & neoplasms Groups C
18 Infectious & parasitic diseases Groups A
19 Mental Health and Behavioral Groups F
20 Substance abuse & dependence Groups T
214 Manajemen Informasi Kesehatan V
21 Injuries, poisonings & toxic effects of drugsGroups S
22 Factors influencing health status & other contacts with health Z
services Groups
23 Ambulatory Groups-Episodic Q
24 Ambulatory Groups-Package QP
25 Sub-Acute Groups SA
26 Special Procedures DD
27 Special Drugs YY
28 Special InvestigationsI II
29 Special InvestigationsII IJ
30 Special Prosthesis RR
31 Chronic Groups CD
32 Errors CMGs X
2. Case-Based Groups (CBG’s)
a. Prosedur rawat inap (Group-I)
b. Prosedur Besar Rawat Jalan (Group-2)
c. Prosedur Signifikan Rawat Jalan (Group-3)
d. Rawat Inap Bukan Prosedur (Group-4)
e. Rawat Jalan Bukan Prosedur (Group-5)
f. Rawat Inap Kebidanan (Group-6)
g. Rawat Jalan kebidanan (Group-7)
h. Rawat Inap Neonatal (Group-8)
i. Rawat Jalan Neonatal (Group-9)
j. Error (Group-0)
Manajemen Informasi Kesehatan V 215
3. Kode CBG’s
Sub-group ketiga menunjukkan spesifik CBGs yang dilambangkan dengan numerik mulai
dari 01 sampai dengan 99.
4. Severity Level
Sub-group keempat merupakan resource intensity level yang menunjukkan tingkat
keparahan kasus yang dipengaruhi adanya komorbiditas ataupun komplikasi dalam
masa perawatan. Keparahan kasus dalam INA-CBG terbagi menjadi :
a. “0” Untuk Rawat jalan
b. “I - Ringan” untuk rawat inap dengan tingkat keparahan 1 (tanpa komplikasi maupun
komorbiditi)
c. “II - Sedang” Untuk rawat inap dengan tingkat keparahan 2 (dengan mild komplikasi
dan komorbiditi)
d. “III - Berat” Untuk rawat inap dengan tingkat keparahan 3 (dengan major komplikasi
dan komorbiditi)
B. TAHAPAN PENGAPLIKASIAN INA CBGS
Aplikasi INA-CBGs merupakan salah satu perangkat entri data pasien yang digunakan
untuk melakukan grouping tarif berdasarkan data yang berasal dari resume medis. Aplikasi
INA-CBGs sudah terinstall dirumah sakit yang melayani peserta JKN, yang digunakan untuk JKN
adalah INA-CBGs 4.0
Untuk menggunakan aplikasi INA-CBGs , rumah sakit sudah harus memiliki kode
registrasi rumah sakit yang dikeluarkan oleh Direktorat Jenderal Bina Upaya Kesehatan,
selanjutnya akan dilakukan aktifasi software INA-CBGs setiap rumah sakit sesuai dengan kelas
rumah sakit serta regionalisasinya. Bagi rumah sakit yang ingin melakukan aktifasi aplikasi INA-
CBGs dapat mengunduh database rumah sakit sesuai dengan data rumah sakit di website
buk.depkes.go.id.
Proses entri data pasien ke dalam aplikasi INA-CBGs dilakukan setelah pasien selesai
mendapat pelayanan di rumah sakit (setelah pasien pulang dari rumah sakit), data yang
diperlukan berasal dari resume medis.
Untuk menggunakan aplikasi INA CBG, rumah sakit harus memiliki kode registrasi rumah
sakit yang dikeluarkan oleh direktorat jenderal bina upaya kesehatan, dan melakukan aktifasi
aplikasi ina-cbg sesuai dengan kelas rumah sakit serta regionalisasinya. File aktifasi aplikasi
ina-cbg dapat diunduh pada website buk.depkes.go.id
216 Manajemen Informasi Kesehatan V
Aplikasi INA-CBG pertama kali dikembangkan dengan versi 1.5 yang berkembang sampai
dengan saat ini menjadi versi 5.2 dengan pengembangan pada pada beberapa hal
diantaranya:
1. Interface
2. Fitur
3. Grouper
4. Penambahan variable
5. Tarif INA-CBG
6. Modul Protokol Integrasi dengan SIMRS serta BPJS
7. Rancang bangun Pengumpulan data dari rumah sakit Data Center
Kementerian Kesehatan RI Aplikasi E-Klaim v5 yang dimiliki oleh rumah sakit hanya bisa
diakses oleh rumah sakit yang bersangkutan dan pihak lain tidak dapat mengakses untuk
tujuan privasi dan keamanan data rumah sakit.
Pada Aplikasi ini yang akan digunakan pada tahun 2016 telah mengalami perubahan
yang cukup signifikan baik dari segi interface maupun rancang bangun alur pengiriman data.
Aplikasi INA-CBG sampai saat ini telah digunakan oleh rumah sakit dan klinik yang melayani
peserta Jaminan Kesehatan Nasional
Tatacara input INA CBG’s v 5
1. Setelah instalasi selesai, aktifkan xampp dengan cara klik kanan icon xampp, mohon
module service tidak di checklist karena akan mengakibatkan grouper tidak berhasil.
2. Kemudian buka Browser yang ada di computer dan diketik pada alamat url :
localhost/eclaim , kemudian akan muncul tampilan seperti gambar dan masukkan
username : inacbg , password : inacbg.
Manajemen Informasi Kesehatan V 217
3. Klik Menu Coding/Grouping, masukkan nomor Rekam Medik/Nomor SEP/ Nama apabila
pasien lama, atau klik pasien baru bagi pasien yang baru pertama kali datang
4. Untuk Pasien baru, silahkan memasukkan data sesuai variable yang diminta sampai
dengan proses grouping
218 Manajemen Informasi Kesehatan V
Pada update 5.2 apabila saat input pasien terdapat notifikasi seperti di atas, akan Terdeteksi
duplikasi nomer rekam medis, dengan keterangan sebagai berikut :
1. Ya, apabila pasien tersebut akan digabung dengan nomor rekam medik yang telah
ada, artinya pasien tersebut akan menggunakan nomer rekam medik pasien yang
Sudah ada, pada gambar di atas berarti akan menggunakan nomor rekam medik dari
'TEST PASIEN'
2. Tidak, berarti petugas harus mengganti nomor rekam medik yang baru untuk pasien
tersebut yang artinya akan terpisah. Adapun pada contoh ini pasien yang akan di input
akan terpisah dengan pasien
5. Klaim baru
Klik Klaim “baru”
Silakan diisi sesuai dengan permintaan, mohon perhatikan beberapa penambahan
variabel seperti :
a. Pada Rawat Jalan akan ada penambahan opsi “ reguler” atau “eksekutif” hal ini
untuk RS yg ada melayani rawat jalan pilih eksekutif
b. Pada Rawat inap terdapat penambahan variabel “ ada rawat intensif” dan juga
keterangan mengenai “hari di perawatan intensif dan “ jam penggunakan
ventilator” variabel ini saat ini tidak akan berpengaruh terhadap tarif yang
Manajemen Informasi Kesehatan V 219
dihasilkan, variabel bertujuan dalam pengumpulan data kasus intensif untuk
proses updating selanjutnya.
c. Pada Kasus Kronis terdapat penginputan nilai ADL pada fase “subakut” dan “Kronis
6. Pada Kasus Kronis terdapat penginputan nilai ADL pada fase “subakut” dan “Kronis”
7. Pada tarif rumah sakit diminta untuk memberikan detail dari tarif rumah sakit sesuai
dengan gambar berikut :
220 Manajemen Informasi Kesehatan V
8. Setelah grouping selesai dilakukan, dapat dilihat pada keterangan Spesial CMG apabila
pada kasus yang mendapat special CMG dapat diklik pada menu seperti gambar dan
silakan dipilih
Manajemen Informasi Kesehatan V 221
9. Setelah dilakukan pemilihan pada menu special CMG maka total tarif akan berubah
sesuai dengan nilai special CMG yg didapatkan, setelah dinilai data sudah valid kemudian
diklik “final klaim”
10. Setelah di klik final klaim, maka akan tampilan sebagai berikut
11. Setelah final terdapat pilihan untuk langsung mengirimkan data ke pusat data
kementerian kesehatan dengan klik tombol kirim klaim online
222 Manajemen Informasi Kesehatan V
Apabila berhasil akan terdapat keterangan pada status data klaim terkirim.
Beberapa Tambahan keterangan kode error :
1. X-0-94-X : GAGAL : DATA TIDAK LENGKAP
Terjadi karena ada beberapa data input yang tidak memenuhi syarat
seperti pengisian tarif rumah sakit dimana dibuat minimal adalah
15.000 (pada aplikasi versi 5)
2. X-0-97-X : GAGAL : FAILED : LISENSI EXPIRED
Dijelaskan di Bab V nomer 6
3. X-0-98-X : GAGAL : FAILED : INVALID PARAMETER
Dijelaskan pada Bab V nomor 6
Manajemen Informasi Kesehatan V 223
11. Untuk mengirimkan data klaim secara online ke pusat data kementerian kesehatan
silahkan klik “kirim data online” Pilih per tanggal keluar yang akan dikirim kemudian klik
“kirim klaim(online)”
Latihan
Untuk dapat memperdalam pemahaman Anda mengenai materi di atas, kerjakanlah Latihan
berikut!
1) Terdiri dari berapa digitkah kode INA CBG’s? Jelaskan masing-masing digit tersebut!
2) Apa yang dimaksud dengan CMG’s? Jelaskan!
3) Jelaskan secara singkat tahapan penginputan dalam aplikasi INA CBG’s!
Ringkasan
1. Struktur kode dalam INA CBG’s terdiri atas empat digit. Digit ke-1 merupakan CMG
(Casemix Main Groups), Digit ke-2 merupakan tipe kasus, Digit ke-3 merupakan spesifik
CBG kasus dan Digit ke-4 berupa angka romawi merupakan severity level
2. Aplikasi INA-CBG pertama kali dikembangkan dengan versi 1.5 yang berkembang sampai
dengan saat ini menjadi versi 5.2 dengan pengembangan pada beberapa hal di
antaranya : Interface, Fitur, Grouper, Penambahan variable, Tarif INA-CBG, Modul
Protokol Integrasi dengan SIMRS serta BPJS dan Rancang bangun Pengumpulan data dari
rumah sakit Data Center
224 Manajemen Informasi Kesehatan V
Tes 3
Pilihlah salah satu jawaban yang paling benar!
1) Dasar pengelompokkan dalam INA CBG’s menggunakan sistem kodifikasi dari diagnosa
akhir dan tindakan/prosedur yang menjadi output pelayanan yang dibagi dalam 4 group.
Menunjukkan apakah sub-group ke-4 dalam kode INA CBG’s ?
A. Casemix Main Groups (CMG)
B. Severity Level
C. Spesifik CMG
D. Spesifik CBG
E. Tipe kasus
2) Contoh kasus pasien dengan masuk rawat inap karena jatuh di kamar mandi, setelah
dilakukan pemeriksaan CT Scant pasien didiagnosa cerebral hemorrhage. Pasien
diketahui memiliki riwayat hypertensi dan tidak rutin minum obat. Selama di RS
dilakukan operasi craniotomy.
Sub group kedua dalam program INA CBG’s menunjukkan tipe kasus, maka pada kasus
Pasien ini dikategorikan sebagai tipe kasus….
A. Prosedur Rawat Inap
B. Rawat Inap Bukan Prosedur
C. Rawat Jalan Bukan Prosedur
D. Prosedur Besar Rawat Jalan
E. Prosedur Signifikan Rawat Jalan
3) Struktur kode dalam INA CBG’s terdiri dari 4 kode. Severity of illness adalah menujukkan
tingkat keparahan penyakit pasien.
Digit yang menunjukkan spesifik CBG kasus adalah….
A. Digit I
B. Digit II
C. Digit III
D. Digit IV
E. Digit V
Manajemen Informasi Kesehatan V 225
4) Untuk menggunakan aplikasi INA-CBGs , rumah sakit sudah harus memiliki kode
…………… rumah sakit yang dikeluarkan oleh Direktorat Jenderal Bina Upaya Kesehatan,
selanjutnya akan dilakukan aktifasi software INA-CBGs setiap rumah sakit sesuai dengan
kelas rumah sakit serta regionalisasinya.
Kode yang dimaksud adalah….
A. INA CBG’s
B. Registrasi
C. Akreditasi
D. Verifikasi
E. SEP
5) Aplikasi INA CBG’s mulai dari versi 4.0 sampai saat ini telah beberapa kali melalui proses
pembaharuan dan perubahan.
Versi INA CBG’s yang saat ini digunakan adalah….
A. Versi 4.1.
B. Versi 4.2.
C. Versi 5.0.
D. Versi 5.1.
E. Versi 5.2.
226 Manajemen Informasi Kesehatan V
Kunci Jawaban Tes
Test Formatif 1
1) B.
2) C.
3) A.
4) D.
5) D.
Test Formatif 2
1) B
2) D.
3) A.
4) A.
5) B.
Test Formatif 3
1) B.
2) A.
3) C.
4) B.
5) E.
Manajemen Informasi Kesehatan V 227
Glosarium
BPJS : Badan Penyelenggara Jaminan Sosial
INA CBG’s : Indonesian Case Based Group
INA DRG : Indonesian Diagnosa Related Group
JKN : Jaminan Kesehatan Nasional
228 Manajemen Informasi Kesehatan V
Daftar Pustaka
Permenkes RI No. 76 Tahun 2016 tentang Pedoman INA-CBGs pada Pelaksanaan Jaminan
Kesehatan Nasional.
Permenkes RI No. 27 Tahun 2014 Tentang Petunjuk Teknis Sistem Indonesian Case Base
Groups (INA CBG’s).
Petunjuk Teknis E-Klaim INA-CBG 5.2, Kementerian Kesehatan, Pusat Pembiayaan dan
Jaminan Kesehatan, National Casemix Center, 2017.
Naga, dr. Mayang Anggraini. (2013). Buku Kerja Praktik Pengkodean Klinis Berdasarkan Rules
dan Konvensi ICD-10, WHO.
World Health Organization. (2014). ICD-10. World Health Organization, ICD-10, Volume 2
: Instruction Manual, Geneva.
Manajemen Informasi Kesehatan V 229
Anda mungkin juga menyukai
- Pengertian Rekam MedisDokumen9 halamanPengertian Rekam MedisAbdulBelum ada peringkat
- DRAFT Panduan Praktik Klinis Kedokteran Gigi Pada Pelayanan PrimerDokumen98 halamanDRAFT Panduan Praktik Klinis Kedokteran Gigi Pada Pelayanan PrimerDewi Astuti75% (8)
- Keperawatan Keluarga Dan Komunitas KomprehensifDokumen208 halamanKeperawatan Keluarga Dan Komunitas KomprehensifMuhammad Ari Arfianto100% (2)
- Teknologi Informasi Kesehatan II - SC PDFDokumen213 halamanTeknologi Informasi Kesehatan II - SC PDFAgrista Ahmad Ramdhani100% (1)
- Farmakologi Dalam Keperawatan KomprehensifDokumen242 halamanFarmakologi Dalam Keperawatan KomprehensifRahmadi Ibnu Syarif100% (1)
- Format Sop Rumah SakitDokumen3 halamanFormat Sop Rumah SakitYoyon DwiCahyonoBelum ada peringkat
- Mik 2 SC 26 10 2017Dokumen334 halamanMik 2 SC 26 10 2017Silvia Febrieni Puspitasari MulyonoBelum ada peringkat
- Kompetensi PMIK Di Era RMEDokumen50 halamanKompetensi PMIK Di Era RMERanoCenterBelum ada peringkat
- Desain Formulir Manajemen-Informasi-Kesehatan-III SCDokumen208 halamanDesain Formulir Manajemen-Informasi-Kesehatan-III SCAyu MardalenaBelum ada peringkat
- Buku Manajemen Informasi Kesehatan IV SC 26-10-2017Dokumen178 halamanBuku Manajemen Informasi Kesehatan IV SC 26-10-2017Fikri JafarBelum ada peringkat
- Laporan Magang 02919 DikonversiDokumen30 halamanLaporan Magang 02919 DikonversiMuhammad Aqil KafaBelum ada peringkat
- Alur Pelayanan ObatDokumen41 halamanAlur Pelayanan ObatFaried Ma'ruf100% (9)
- Statistik Data Klinis Dan Data Case MixDokumen11 halamanStatistik Data Klinis Dan Data Case Mixdesri novita yantiBelum ada peringkat
- Antropometri Di Bidang Rekam MedisDokumen1 halamanAntropometri Di Bidang Rekam MedisDiansari Fitria Rahmah100% (1)
- Menghitung Unit Cost Unit Kerja Rekam MedisDokumen24 halamanMenghitung Unit Cost Unit Kerja Rekam MedisPipin Pratama LazizBelum ada peringkat
- ProposalDokumen46 halamanProposalsafrizalBelum ada peringkat
- Sistem Filing Dokumen Rekam MedisDokumen22 halamanSistem Filing Dokumen Rekam MedisWahyu Agung0% (1)
- Modul Cetak Bahan AjarDokumen255 halamanModul Cetak Bahan AjarAlbanus LevyBelum ada peringkat
- Assembling Dokumen Rekam MedisDokumen5 halamanAssembling Dokumen Rekam MedisNanda Eka Dewi AmartaBelum ada peringkat
- ProposalDokumen37 halamanProposalImmaBelum ada peringkat
- Kata Pengantar Kti SDokumen24 halamanKata Pengantar Kti SWihartonoBelum ada peringkat
- Bab XiiiDokumen27 halamanBab XiiiRabbyatulBelum ada peringkat
- Perancangan Sistem Informasi Indeks PenyakitDokumen199 halamanPerancangan Sistem Informasi Indeks Penyakitmawar intrianiBelum ada peringkat
- KLP 8 Pengendalian Formulir Rekam MedisDokumen13 halamanKLP 8 Pengendalian Formulir Rekam MedisFaridaFaradillaPutryCherewetBelum ada peringkat
- UntitledDokumen81 halamanUntitledxixi heloBelum ada peringkat
- Nurul K. N.Dokumen14 halamanNurul K. N.Nurul Kamillah NoviantyBelum ada peringkat
- Kariyudin Saudi TaDokumen68 halamanKariyudin Saudi TaSithy Faiza MBelum ada peringkat
- Alhamdulillah 4Dokumen133 halamanAlhamdulillah 4ArethaBelum ada peringkat
- 1313466035Dokumen65 halaman1313466035TriySatrianhyBelum ada peringkat
- Laporan 1Dokumen52 halamanLaporan 1Ifant ArchtBelum ada peringkat
- D3RMIK - Modul Statistik Fasyankes - Praktik Temu 6Dokumen20 halamanD3RMIK - Modul Statistik Fasyankes - Praktik Temu 654Noviana Indah PuspitasariBelum ada peringkat
- TIPE FORMAT REKAM MEDIS-Putri Nurdiani24Dokumen5 halamanTIPE FORMAT REKAM MEDIS-Putri Nurdiani24Putri NurdianiBelum ada peringkat
- Bab III Metode PenelitianDokumen3 halamanBab III Metode PenelitianreniBelum ada peringkat
- Peran Dan Fungsi Perekam Medis Dan Informasi KesehatanDokumen12 halamanPeran Dan Fungsi Perekam Medis Dan Informasi KesehatanHidayahBelum ada peringkat
- Laporan PL IV RSD K.R.M.T Wongsonegoro Kel 1Dokumen101 halamanLaporan PL IV RSD K.R.M.T Wongsonegoro Kel 1Lyra RainaBelum ada peringkat
- Liyanatul Kti 1Dokumen81 halamanLiyanatul Kti 1FrenzBelum ada peringkat
- Contoh Surat Lamaran UMUMDokumen2 halamanContoh Surat Lamaran UMUMYusni RahmatikaBelum ada peringkat
- Kti Andra Rev 21 Des 23Dokumen48 halamanKti Andra Rev 21 Des 23Lutfi MustafaBelum ada peringkat
- Bab 12 Tinjauan Peralihan RM Manual KRM ElektronikDokumen23 halamanBab 12 Tinjauan Peralihan RM Manual KRM ElektronikKhoirunnisa nahda HanifahBelum ada peringkat
- Kti Rekam Medis 2020Dokumen82 halamanKti Rekam Medis 2020Faqih AmrullohBelum ada peringkat
- Proposal Kti Bang Jay Utk SidangDokumen30 halamanProposal Kti Bang Jay Utk SidangWahyuPBelum ada peringkat
- FilingDokumen7 halamanFilingYovie Nanda Catur FA50% (2)
- LS PDF Rina PDFDokumen103 halamanLS PDF Rina PDFrinaBelum ada peringkat
- PDF Contoh Laporan PKL Puskesmasrekam MedisDokumen41 halamanPDF Contoh Laporan PKL Puskesmasrekam MedisHari DwicahyaBelum ada peringkat
- CV Word FelixDokumen1 halamanCV Word Felixmedicalrecord medirosBelum ada peringkat
- Makalah Kelompok 1 (Terminologi Keracunan)Dokumen32 halamanMakalah Kelompok 1 (Terminologi Keracunan)YulisaPristiyaniDewiBelum ada peringkat
- Konsep Desain FormulirDokumen5 halamanKonsep Desain FormulirAni MarianiBelum ada peringkat
- Modul 06 - 5196 - RMK517 - 092021Dokumen22 halamanModul 06 - 5196 - RMK517 - 092021uli shalatiyaBelum ada peringkat
- Makalah Desain Formulir Rekam MedisDokumen14 halamanMakalah Desain Formulir Rekam MedisBruno okta siswandiBelum ada peringkat
- Kelompok 9 KPT Cedera Bu RinaDokumen41 halamanKelompok 9 KPT Cedera Bu RinaherlinaBelum ada peringkat
- Manajemen Formulir Rekam Medis 2018 - ModulDokumen84 halamanManajemen Formulir Rekam Medis 2018 - ModulRifkiAmrullahBelum ada peringkat
- Literature Review Analisis Sistem Penyimpanan: Karya Tulis IlmiahDokumen64 halamanLiterature Review Analisis Sistem Penyimpanan: Karya Tulis Ilmiahorpa iwaBelum ada peringkat
- Kel 2 (TTF)Dokumen14 halamanKel 2 (TTF)ana tazkiaBelum ada peringkat
- Indeks Utama PasienDokumen7 halamanIndeks Utama PasienHaula FebriBelum ada peringkat
- Laporan PKLDokumen86 halamanLaporan PKLyip yipBelum ada peringkat
- Antropometri-Di-Bidang-Rekam-Medis MaulidtaDokumen2 halamanAntropometri-Di-Bidang-Rekam-Medis Maulidtasofyan nur basithBelum ada peringkat
- 1313466033Dokumen51 halaman1313466033Rsa Siti FatimahBelum ada peringkat
- MODUL 01 - 5196 - rmk551 - 072020 - PDFDokumen22 halamanMODUL 01 - 5196 - rmk551 - 072020 - PDFuli shalatiyaBelum ada peringkat
- Soal Try Out Ukom 2023Dokumen46 halamanSoal Try Out Ukom 2023Putri FebrianaBelum ada peringkat
- AssemblingDokumen20 halamanAssemblingsmc KlinikBelum ada peringkat
- Asuhan Kebidanan Persalinan Dan BBL KomprehensifDokumen162 halamanAsuhan Kebidanan Persalinan Dan BBL KomprehensifSukateni teniBelum ada peringkat
- Keperawatan Keluarga Dan Komunitas KomprehensifDokumen207 halamanKeperawatan Keluarga Dan Komunitas KomprehensifDedi sumarahBelum ada peringkat
- NOTULENDokumen1 halamanNOTULENNoor SolikhahBelum ada peringkat
- 1 PBDokumen11 halaman1 PBNoor SolikhahBelum ada peringkat
- Spo Pelaksanaan Sign inDokumen3 halamanSpo Pelaksanaan Sign inNoor SolikhahBelum ada peringkat
- Perjanjian Kerjasama ApotikDokumen2 halamanPerjanjian Kerjasama ApotikNoor Solikhah100% (1)
- Daftar Pertanyaan AnjabDokumen5 halamanDaftar Pertanyaan AnjabNoor SolikhahBelum ada peringkat
- Alur Pasien RJ RSJD JambiDokumen2 halamanAlur Pasien RJ RSJD JambiNoor SolikhahBelum ada peringkat
- Laporan Pelatihan KodingDokumen11 halamanLaporan Pelatihan KodingNoor SolikhahBelum ada peringkat
- Nama Ruang Perawatan FKRTL SD Mei 2019Dokumen9 halamanNama Ruang Perawatan FKRTL SD Mei 2019Noor SolikhahBelum ada peringkat
- Panduan DPJPDokumen4 halamanPanduan DPJPNoor SolikhahBelum ada peringkat
- LaporanKunjungan RJ MeiDokumen120 halamanLaporanKunjungan RJ MeiNoor SolikhahBelum ada peringkat
- LaporanKunjungan JuniDokumen92 halamanLaporanKunjungan JuniNoor SolikhahBelum ada peringkat
- Program MutuDokumen16 halamanProgram MutuNoor SolikhahBelum ada peringkat
- Risk Grading MatrixDokumen2 halamanRisk Grading MatrixNoor SolikhahBelum ada peringkat