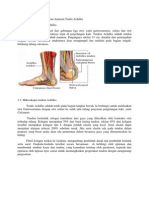
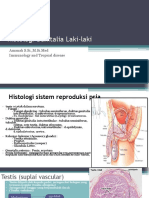
PBL Kasus Informed Consent
Diunggah oleh
MeliaDeskripsi Asli:
Judul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
PBL Kasus Informed Consent
Diunggah oleh
MeliaHak Cipta:
Format Tersedia
1.
Pasal 7d yang berbunyi “Setiap dokter harus senantiasa mengingat akan kewajiban melindungi
hidup makluk insani”. Penjelasan dan Pedoman Pelaksanaan dari pasal tersebut yaitu segala perbuatan
dokter terhadap pasien bertujuan untuk memelihara kesehatan dan kebahagiannya. Dengan sendirinya
ia harus mempertahankan dan memelihara kehidupan manusia. Kadang-kadang dokter terpaksa harus
melakukan operasi atau cara pengobatan tertentu yang membahayakan. Hal ini dapat dilakukan asal
tindakan ini diambil setelah mempertimbangkan masak-masak bahwa tidak ada jalan/cara lain untuk
menyelamatkan jiwa selain pembedahan. Sebelum operasi dimulai, perlu dibuat persetujuan tertulis
lebih dahulu atau dari keluarga (informed consent). Sesuai peraturan Menteri Kesehatan tentang
informed consent, batas umur yang dapat memberi informed consent adalah 18 tahun.
Sumber: Majelis Kehormatan Etik Kedokteran Indonesia (MKEK) dan Ikatan Dokter Indonesia (IDI). Kode
Etik Kedokteran Indonesia dan Pedoman Pelaksanaan Kode Etik Kedokteran Indonesia. Jakarta; 2002.
2. Syarat-syarat Informed Consent yang sah:
(1)Pasien telah diberi penjelasan/ informasi;
(2) Pasien atau yang sah mewakilinya dalam keadaan cakap (kompeten) untuk memberikan
keputusan/persetujuan;
(3) Persetujuan harus diberikan secara sukarela tanpa ada paksaan dari siapapun.
Seperti yang telah disebutkan diatas, seorang dokter harus memberikan penjelasan kepada
pasien berupa diagnosis dan tatacara medis, tujuan tindakan medis, resiko tindakan medis, dan
perkiraan penyembuhan pasca operasi. Hal tersebut tercantum pada ayat (2) pasal 45 UU No. 29
Tahun 2009 tentang praktik kedokteran.
Sumber: Pakendek A. Informed Consent dalam Pelayanan Kesehatan. Jawa Timur: Al Ihkam;
2010.
3. Jenis-jenis Informed consent:
Informed Consent
Informed consent atau persetujuan Medik/Informed consent
adalah persetujuan yang diberikan oleh pasien sesuai dengan pasal 1
(a) Permenkes RI Nomor 585/MEN.KES/PER/X/1989 2. Di mana
pasal 1 (a) menyatakan bahwa persetujuan tindakan medik (informed
consent) adalah persetujuan yang diberikan oleh pasien atau
keluarganya atas dasar penjelasan mengenai tindakan medik yang
akan dilakukan terhadap pasien tersebut. Informed consent mencakup
peraturan yang mengatur perilaku dokter dalam berinteraksi dengan
pasien. Interaksi tersebut melahirkan suatu hubungan yang disebut
hubungan dokter-pasien.
Sumber: Darmini N, Widyaningtyas RS. Informed Consent atas Tindakan Kedokteran di Rumah
Sakit Grhasia Pakem Yogyakarta. Yogyakarta: Mimbar Hukum; 2014.
Proxy Consent
Proxy consent adalah persetujuan yamg diberikan oleh orang yang bukan pasien itu sendiri,
dengan syarat bahwa pasien tidak mampu memberikan persetujuan (consent) secara pribadi
dan consent tersebut harus mendekati apa yang sekiranya akan diberikan oleh pasien apabila ia
mampu memberikannya (baik untuk pasien, bukan baik untuk orang banyak)
Umumnya urutan orang yang dapat memberikan proxy consent adalah suami atau istri, anak
yang sudah dewasa (umur 18 tahun atau sudah menikah), orang tua, saudara kandung, dll.
Informed consent tidak berlaku pada lima keadaan berikut (yang memerlukan proxy consent):
1) Keadaan darurat medis;
2) Ancaman terhadap kesehatan masyarakat;
3) Pelepasan hak memberikan consent;
4) Klinikal Privilage (penggunaan klinikal privilage hanya dapat dilakukan pada
pasien yang melepaskan haknya untuk memberikan consent);
5) Pasien yang tidak kompeten dalam memberikan consent adalah seperti orang
yang pikun, orang yang dianggap memiliki mental yang lemah, dll.
Sumber: Wrigley A. Proxy Consent: Moral Authority Misconceived. Keele: J Med Ethics; 2007.
Anda mungkin juga menyukai
- Wrap Up Skenario 1 MedikolegalDokumen5 halamanWrap Up Skenario 1 MedikolegalaldoraoktavianaBelum ada peringkat
- Skenario 1 UrinDokumen36 halamanSkenario 1 UrinSafirra Yasmine100% (1)
- Desain Penelitian Pra EksperimenDokumen13 halamanDesain Penelitian Pra Eksperimenlisa.prihastari100% (2)
- Skenario 3 Blok Panca IndraDokumen52 halamanSkenario 3 Blok Panca IndraNidia Ranah Azmi Lbs100% (1)
- Laporan Praktikum Patologi Klinik 2013Dokumen26 halamanLaporan Praktikum Patologi Klinik 2013normalisanovrita100% (1)
- DBD EpidemiologyDokumen3 halamanDBD EpidemiologyIchfa NamiraBelum ada peringkat
- MENGENAL GANGGUAN MENTALDokumen6 halamanMENGENAL GANGGUAN MENTALسا ءق العلوم100% (1)
- WRAP UP PBL Skenario 3 Panca InderaDokumen51 halamanWRAP UP PBL Skenario 3 Panca Inderaesti100% (1)
- PBL BLOK HEMATOLOGI SKENARIO 2 PUCAT DAN PERUT MEMBUNCITDokumen5 halamanPBL BLOK HEMATOLOGI SKENARIO 2 PUCAT DAN PERUT MEMBUNCITRizal Fauzi100% (1)
- PBL Medikolegal SK1 - Dari Meja Operasi Ke Meja HijauDokumen28 halamanPBL Medikolegal SK1 - Dari Meja Operasi Ke Meja HijauMuhammad FauziBelum ada peringkat
- PBL Skenario 2 MedikolegalDokumen37 halamanPBL Skenario 2 MedikolegalYuke PutriBelum ada peringkat
- Fraktur Basis Cranii Dan Trias CushingDokumen4 halamanFraktur Basis Cranii Dan Trias CushingAnnisha Jehan Khaerunnisa100% (1)
- Laporan Tutorial Kardio Skenario 2Dokumen28 halamanLaporan Tutorial Kardio Skenario 2Livilia Mifta100% (1)
- HistologiDokumen8 halamanHistologiIndri Aja123100% (1)
- SKENARIO 1 RespirasiDokumen11 halamanSKENARIO 1 RespirasiputrimeilissaBelum ada peringkat
- Anatomi Sistem IntegumenDokumen31 halamanAnatomi Sistem IntegumenSuly Otto100% (1)
- Laporan Praktikum Faal Blok KardioDokumen18 halamanLaporan Praktikum Faal Blok KardioRossalia VisserBelum ada peringkat
- Wrap Up PBL Skenario 1 KardioDokumen34 halamanWrap Up PBL Skenario 1 KardioNadiaBelum ada peringkat
- Wrapup Skenario 2 Blok MedikolegalDokumen54 halamanWrapup Skenario 2 Blok MedikolegalTeguh Soni ReksaBelum ada peringkat
- TB Paru di Pangkalan KurasDokumen30 halamanTB Paru di Pangkalan KurasMuhammad FikriBelum ada peringkat
- Pembahasan Neuro 2017Dokumen191 halamanPembahasan Neuro 2017syak tur100% (1)
- Skenario 2 MuskuloDokumen3 halamanSkenario 2 MuskuloRiany Fitri100% (1)
- Obstruksi Saluran Napas AtasDokumen15 halamanObstruksi Saluran Napas Atasadrianharsono100% (2)
- Soal Forensik MedikolegalDokumen12 halamanSoal Forensik MedikolegalAroell KriboBelum ada peringkat
- Perawatan Paliatif Pasien GeriatriDokumen5 halamanPerawatan Paliatif Pasien Geriatrisonia100% (1)
- Catatan GeriatriDokumen40 halamanCatatan GeriatriAnnisa Tria FadillaBelum ada peringkat
- PBL Pemerkosaan AnakDokumen36 halamanPBL Pemerkosaan AnakAdventisiaMariaNatalia100% (1)
- Pembahasan Arsip 2016 Blok GitDokumen206 halamanPembahasan Arsip 2016 Blok Gitkakazy21Belum ada peringkat
- Anatomi, Histologi, Faal Kulit WordDokumen6 halamanAnatomi, Histologi, Faal Kulit WordDesi Megafini100% (1)
- THALASEMIA-PEDIADokumen3 halamanTHALASEMIA-PEDIAdenis tri lestrai100% (1)
- MENGATASI KERACUNANDokumen8 halamanMENGATASI KERACUNANdazapBelum ada peringkat
- Wrap Up Skenario 2 RespirasiDokumen37 halamanWrap Up Skenario 2 RespirasiNajla Mastura100% (1)
- Malpraktek Dan Pertanggungjawaban HukumnyaDokumen10 halamanMalpraktek Dan Pertanggungjawaban HukumnyaNdee Akan GemukBelum ada peringkat
- SOAL CBT UKDIDokumen31 halamanSOAL CBT UKDInadinazmustamsir_505Belum ada peringkat
- Draft Pembuatan Soal ViggneteDokumen3 halamanDraft Pembuatan Soal ViggneteDedeh KurniasihBelum ada peringkat
- ASMA AKUTDokumen42 halamanASMA AKUTHendri PrasetyoBelum ada peringkat
- MAYAT PEREMPUAN DI KAMAR KOSDokumen30 halamanMAYAT PEREMPUAN DI KAMAR KOSRizky Agustian HadiBelum ada peringkat
- Laporan Presentasi Kasus Deep Vein Trhombosis: Program Internsip Dokter Indonesia Rumah Sakit Pelabuhan Kota Cirebon 2019Dokumen19 halamanLaporan Presentasi Kasus Deep Vein Trhombosis: Program Internsip Dokter Indonesia Rumah Sakit Pelabuhan Kota Cirebon 2019guntur cokro100% (1)
- 9984 - Skenario 2 B3Dokumen36 halaman9984 - Skenario 2 B3Fetricia Catherina100% (1)
- Soal Muskulo Buat Latian Agak ExpertDokumen13 halamanSoal Muskulo Buat Latian Agak ExpertDeanna BridgesBelum ada peringkat
- SESAK PARAHDokumen28 halamanSESAK PARAHKhanszarizennia Madany AgriBelum ada peringkat
- TERAPI ROM UNTUK ARTRITISDokumen17 halamanTERAPI ROM UNTUK ARTRITISInggrid van gobelBelum ada peringkat
- Asma Skenario 3 RespirasiDokumen42 halamanAsma Skenario 3 Respirasihanun hanifahBelum ada peringkat
- Soal Git 2012Dokumen21 halamanSoal Git 2012AstBelum ada peringkat
- Wrap Up PBL Medikolegal Skenario 2 A8Dokumen44 halamanWrap Up PBL Medikolegal Skenario 2 A8Abdul Halim100% (1)
- Penentuan Mati Dan EutanasiaDokumen50 halamanPenentuan Mati Dan Eutanasia18sophieBelum ada peringkat
- Skenario S1 B3 UrinDokumen49 halamanSkenario S1 B3 UrinSalsabilaBelum ada peringkat
- Diagnosis Keracunan OrganofosfatDokumen5 halamanDiagnosis Keracunan Organofosfatnareswari sekarBelum ada peringkat
- Wrap Up Skenario 3 KardioDokumen21 halamanWrap Up Skenario 3 KardioIvan Portgas DBelum ada peringkat
- Arsip Uab Git Angatan 2018Dokumen29 halamanArsip Uab Git Angatan 2018pria bluberryBelum ada peringkat
- Skenario 2 MuskuloDokumen10 halamanSkenario 2 MuskulohersafirdaBelum ada peringkat
- Hidungku Selalu Tersumbat LBM 1 SGD 22Dokumen4 halamanHidungku Selalu Tersumbat LBM 1 SGD 22rezkyagustine100% (1)
- Tugas NafisahhDokumen11 halamanTugas NafisahhFisah VistiaBelum ada peringkat
- Patofisiologi Sindrom Koroner AkutDokumen27 halamanPatofisiologi Sindrom Koroner AkutRofifah Qurratu'ainBelum ada peringkat
- Tugas Article Review EhkDokumen8 halamanTugas Article Review EhkWindah WulandariBelum ada peringkat
- Inform ConsentDokumen10 halamanInform ConsentZuhrul BaladBelum ada peringkat
- Tindakan Medik Dinamakan Juga Informed ConsentDokumen5 halamanTindakan Medik Dinamakan Juga Informed ConsentAlfen StefanesBelum ada peringkat
- BAB 2 - FixDokumen30 halamanBAB 2 - Fixaditya surya pratamaBelum ada peringkat
- Informed ConsentDokumen9 halamanInformed ConsentPutri SundariBelum ada peringkat
- 2 Informed Consent EhkDokumen18 halaman2 Informed Consent Ehkkiki rizkiBelum ada peringkat
- Mekanisme Obat ANTIPLATELETDokumen3 halamanMekanisme Obat ANTIPLATELETMeliaBelum ada peringkat
- Nyeri Kepala 3.3Dokumen5 halamanNyeri Kepala 3.3MeliaBelum ada peringkat
- Kelainan Cerebrovaskular 3.3Dokumen6 halamanKelainan Cerebrovaskular 3.3MeliaBelum ada peringkat
- 4B - Skenario 1 (DR.)Dokumen4 halaman4B - Skenario 1 (DR.)MeliaBelum ada peringkat
- SASBEL Water Borne DiseaseDokumen21 halamanSASBEL Water Borne DiseasetasyadelizaBelum ada peringkat
- KULIAHDokumen4 halamanKULIAHMeliaBelum ada peringkat
- Vertigo Sentral Dan PeriferDokumen5 halamanVertigo Sentral Dan PeriferMeliaBelum ada peringkat
- Infection Disease RangkumanDokumen3 halamanInfection Disease RangkumanMeliaBelum ada peringkat
- Materi ImportantDokumen9 halamanMateri ImportantMeliaBelum ada peringkat
- Koreksi HipokalemiaDokumen9 halamanKoreksi HipokalemiaMeliaBelum ada peringkat
- Rangkuman Kegawatdaruratan Kelainan Sistem RespirasiDokumen13 halamanRangkuman Kegawatdaruratan Kelainan Sistem RespirasiMeliaBelum ada peringkat
- Genetalia Masculina DR - SutaraDokumen42 halamanGenetalia Masculina DR - SutaraMeliaBelum ada peringkat
- Genetika Saluran Cerna DR TiarDokumen63 halamanGenetika Saluran Cerna DR TiarMeliaBelum ada peringkat
- Rangkuman OtitisDokumen6 halamanRangkuman OtitisMeliaBelum ada peringkat
- Referat Sirosis HeparDokumen21 halamanReferat Sirosis HeparDavid LeeBelum ada peringkat
- 21 Darah Limfa Dan Cairan CerebrospinalDokumen41 halaman21 Darah Limfa Dan Cairan CerebrospinalMeliaBelum ada peringkat
- PBL SK 2Dokumen7 halamanPBL SK 2MeliaBelum ada peringkat
- Lecture Ama - Histologi Genitalia Laki-Laki 2018 PDFDokumen52 halamanLecture Ama - Histologi Genitalia Laki-Laki 2018 PDFMeliaBelum ada peringkat
- COVERDokumen2 halamanCOVERMeliaBelum ada peringkat
- Organ Abdomen FixDokumen11 halamanOrgan Abdomen FixMeliaBelum ada peringkat
- Imunisasi Pada Anak: Dr. Irman Permana, Sp.A (K), M.Kes FK Ugj-Rs WaledDokumen60 halamanImunisasi Pada Anak: Dr. Irman Permana, Sp.A (K), M.Kes FK Ugj-Rs WaledMeliaBelum ada peringkat
- ISOLASI PENDERITA Anak Irman PDFDokumen27 halamanISOLASI PENDERITA Anak Irman PDFMeliaBelum ada peringkat
- Kuliah Movement DisorderDokumen55 halamanKuliah Movement DisorderMeliaBelum ada peringkat
- Kegawatdaruratan Mata FinalDokumen41 halamanKegawatdaruratan Mata FinalMeliaBelum ada peringkat
- Hospital EpidemiologymiologyDokumen98 halamanHospital EpidemiologymiologyMeliaBelum ada peringkat
- Imunisasi Pada AnakDokumen48 halamanImunisasi Pada AnakMeliaBelum ada peringkat
- VARISELADokumen17 halamanVARISELAMeliaBelum ada peringkat
- Important 10Dokumen10 halamanImportant 10MeliaBelum ada peringkat
- Pertusis PDFDokumen9 halamanPertusis PDFMeliaBelum ada peringkat
- Imunisasi Pada AnakDokumen48 halamanImunisasi Pada AnakMeliaBelum ada peringkat